Resumen: Se discute cómo el proyecto End TB, que planteaba erradicar la tuberculosis para 2030, se ha visto afectado por atender patologías emergentes; en consecuencia, su tasa de infección y mortalidad incrementó en 2021. Aunque la atención de la comunidad científica está centrada en COVID-19, no debe olvidarse a la tuberculosis. Ambas patologías muestran importantes similitudes, las cuales permiten sugerir que la inversión en la investigación conjunta puede aprovecharse para el desarrollo de nuevas estrategias diagnósticas y terapéuticas. Analizar la tuberculosis, enfermedad infecciosa que es un problema de salud pública, en el contexto de la pandemia por COVID-19 ayuda a evidenciar las carencias de los sistemas de salud en el mundo.
Palabras clave: tuberculosis, enfermedades infecciosas, COVID-19, epidemiología.
Abstract: This study discusses how the endTB project, which had the aim to eradicate tuberculosis by 2030, has been affected by addressing emerging pathologies; consequently, an increase in the rate of infection and mortality by tuberculosis was reported in 2021. Although the scientific community focuses on COVID-19, we cannot forget tuberculosis. Both pathologies show important similarities, which suggest that investment in research in both study fields can be used to develop new diagnostic and therapeutic strategies for both pathologies. The analysis of tuberculosis, an infectious disease that is a public health problem worldwide, under the COVID-19 context is helpful to highlight the shortcomings of health systems worldwide.
Keywords: Tuberculosis, infectious diseases, COVID-19, epidemiology.
Espacio del Divulgador
Tuberculosis en tiempos de COVID-19: cambios y oportunidades
Tuberculosis in times of COVID-19: Challenges and opportunities

Recepción: 28 Enero 2022
Aprobación: 30 Marzo 2022
A finales de 2019 se reportaron los primeros casos de una infección pulmonar atípica, que fue denominada COVID-19 (del inglés coronavirus disease 2019). El virus responsable de esta infección se conoce como SARS-CoV-2 (del inglés severe acute respiratory syndrome coronavirus 2). La rápida propagación en territorio mundial llevó a la Organización Mundial de la Salud (OMS) a declarar esta enfermedad como pandemia en marzo de 2020 (OMS, 2020c; Zhu et al., 2020).
Hoy día, no existe un tratamiento específico para contrarrestar la infección por SARS-CoV-2; por ello, es indispensable mantener acciones como el distanciamiento físico (de al menos un metro) y el uso de mascarilla y protección ocular para limitar su esparcimiento. Asimismo, completar el esquema de vacunación en las personas es un paso fundamental para un mejor control de la pandemia (Chu et al., 2020). Las medidas sanitarias implementadas han restringido diferentes aspectos de la vida cotidiana de los seres humanos al plantear desafíos en materia económica, social y de salud. Aunado a esto, la inequidad global de acceso a las jornadas de vacunación y la aparición de nuevas variantes compromete los logros hasta ahora alcanzados (Abdool Karim & de Oliveira, 2021). Un ejemplo es África, donde apenas el 11% de la población ha recibido una dosis de la vacuna contra COVID-19 (Mathieu et al., 2021).
COVID-19 es en la actualidad el centro de atención en materia de salud pública. En el panorama mundial se han detenido programas para atender otras enfermedades infecciosas como es el caso de la tuberculosis (TB) (Silva et al., 2021). Los objetivos del proyecto mundial para erradicar la TB (End TB) se han visto comprometidos y también la reducción de costos de tratamientos y estudios diagnósticos (OMS, 2015). En consecuencia, el último Informe mundial sobre la tuberculosis de la OMS menciona por primera vez en una década incremento en la mortalidad por TB en un 8.33% respecto a 2019 (OMS, 2021a). Hasta el 12 de enero de 2022 se reportaron 312 173 462 casos de infección y 5 501 000 muertes por COVID-19 en todo el mundo (OMS, 2022a). En contraste, se calcularon 9 870 000 casos nuevos de TB y 1 514 000 muertes ocasionadas por esta enfermedad en 2020 (OMS, 2021a). Las regiones con mayor afectación por ambas enfermedades se muestran en la figura 1.
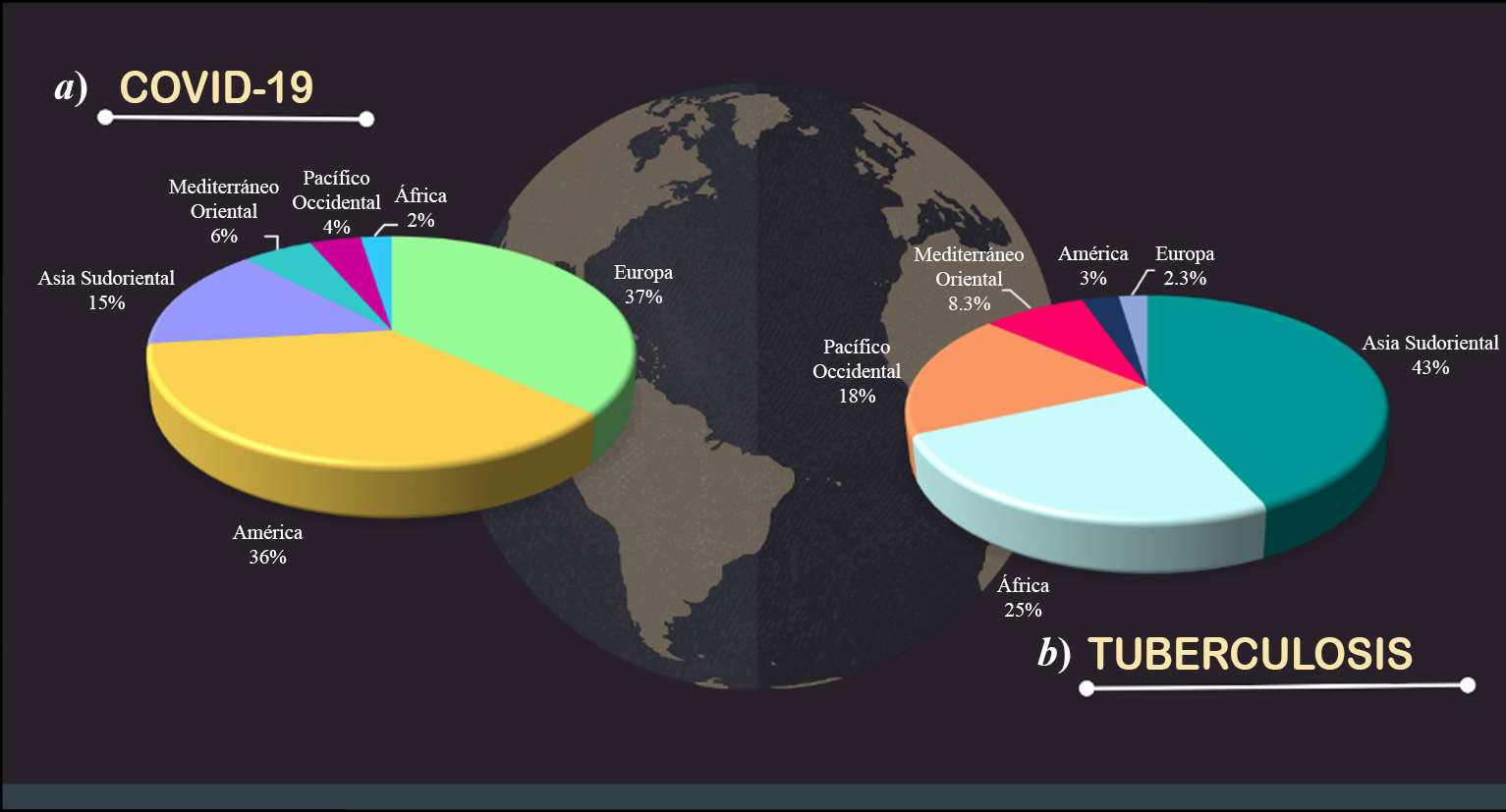
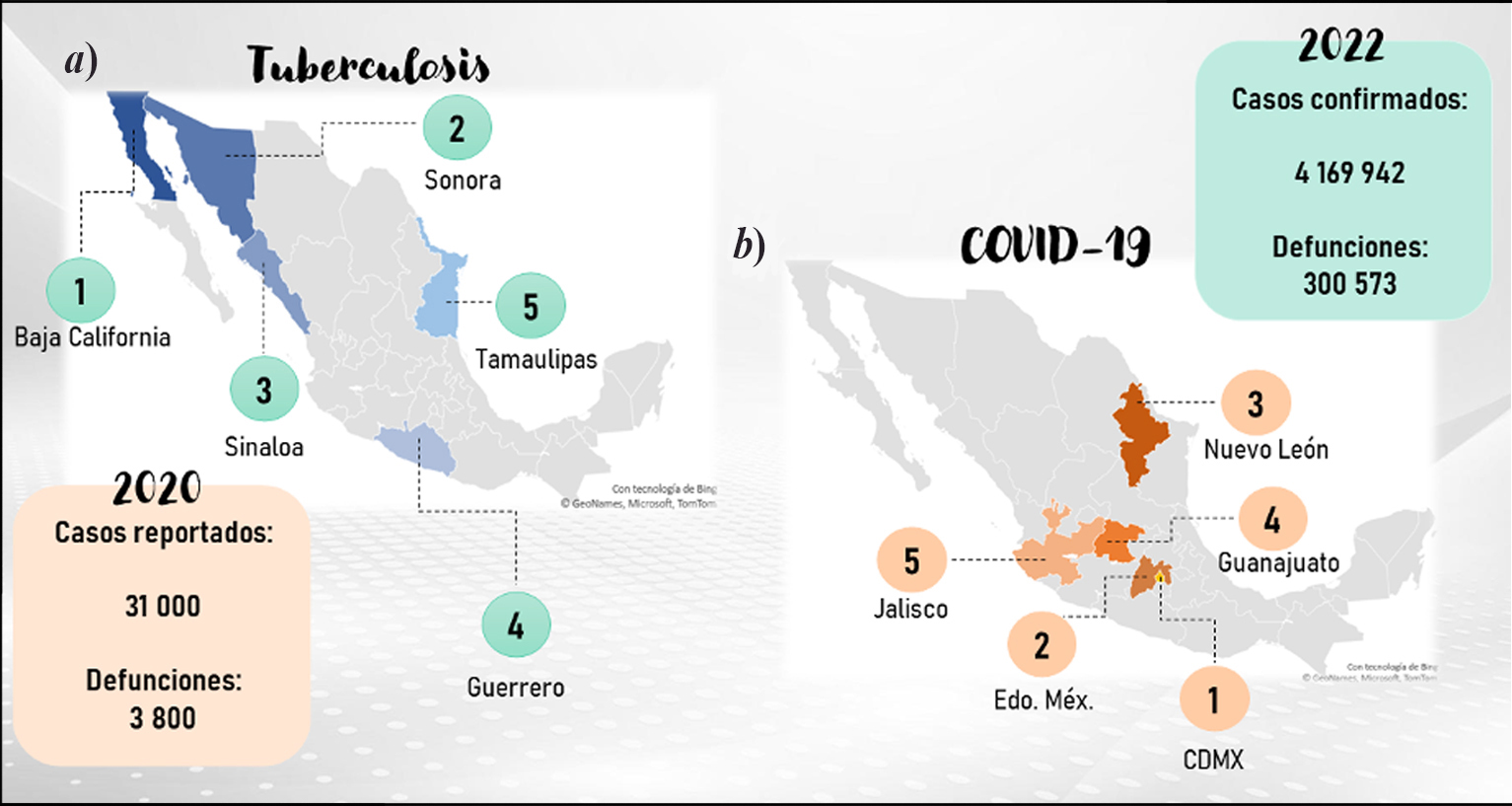
En 2020 México reportó más de 31 000 casos nuevos de TB y se le atribuyeron 3 800 muertes (OMS, 2020a). Los estados de Baja California, Sonora, Sinaloa, Guerrero y Tamaulipas fueron los más afectados por mortalidad asociada a TB (mapa 1a) (Secretaría de Salud, 2021). Respecto a COVID-19, hasta el 3 de enero de 2022, dio a conocer 4 169 942 casos totales confirmados y 300 573 defunciones (OMS, 2022a). Los principales estados afectados fueron la Ciudad de México, Estado de México, Nuevo León, Guanajuato y Jalisco (mapa 1b) (Subsecretaria de Prevención y Promoción de la Salud, 2022).
COVID-19 representa un reto social, político y académico. Además, una vertiente que se debe considerar es la repercusión a largo plazo y su impacto en el control de otras enfermedades tanto emergentes como establecidas.
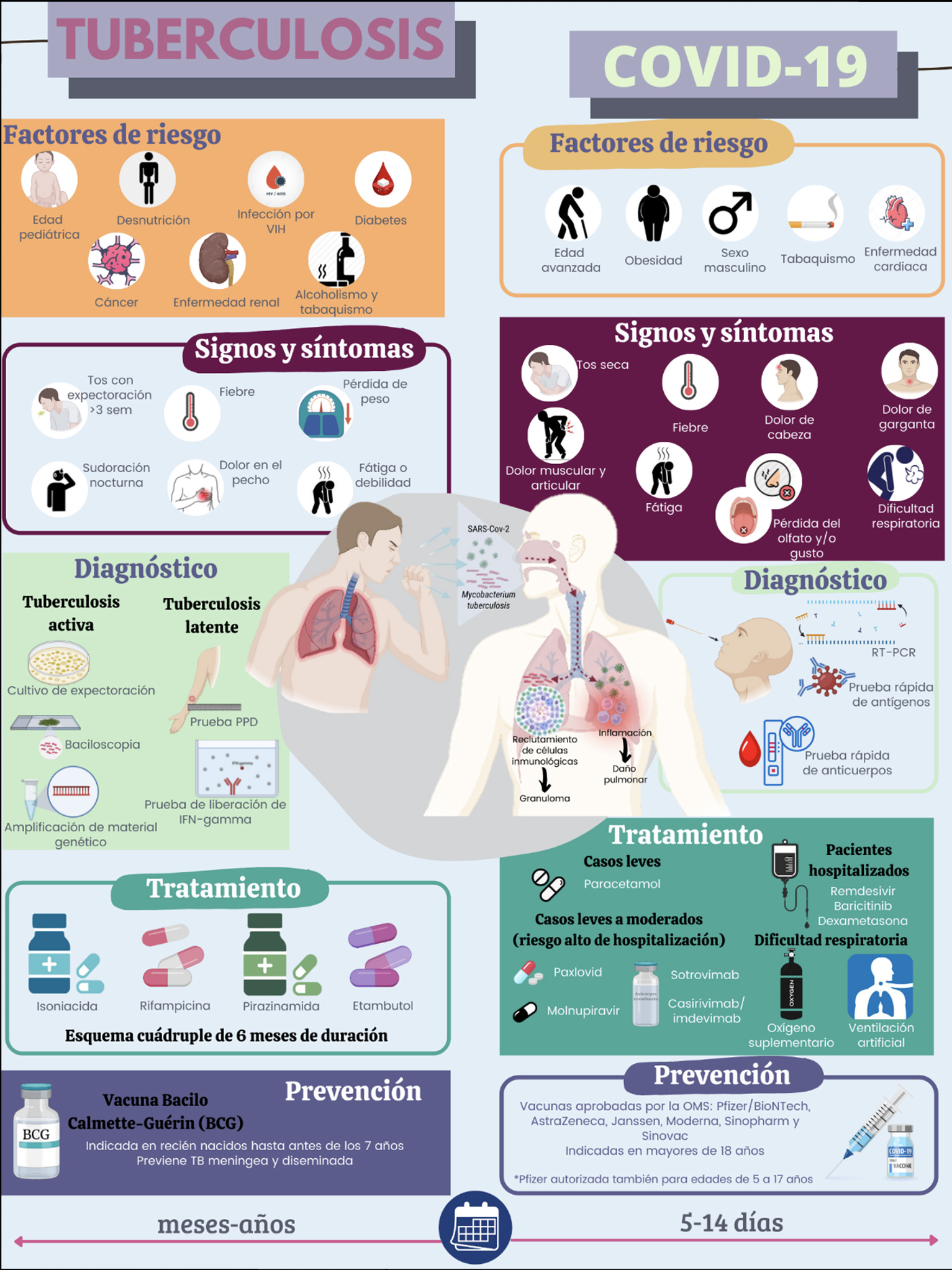
La TB y el COVID-19 son enfermedades de origen infeccioso que afectan la calidad de vida de las personas. Aunque comparten muchas similitudes, también exhiben notables diferencias. Por ejemplo, la TB es causada por una bacteria llamada Mycobacterium tuberculosis (M. tuberculosis) (CDC, 2016b), mientras que el COVID-19 es ocasionado por el virus denominado coronavirus SARS-CoV-2 (OMS, 2021b). A continuación se discuten con mayor detalle y en la figura 2 se presenta un comparativo de estas similitudes y diferencias.
Ambos agentes patógenos afectan las vías respiratorias y se transmiten de persona a persona principalmente a través del aire. Cualquier persona infectada al toser, estornudar, gritar o al hablar libera microgotas que contienen a los agentes patógenos, las cuales son inhaladas por un segundo sujeto (Meyerowitz et al., 2021; Nardell, 2016). La cercanía, duración de la exposición y ventilación del espacio cuando ocurre el contagio son algunos de los factores más importantes que influyen en la probabilidad de transmisión de aerosoles infecciosos que pueden permanecer suspendidos en el aire hasta por horas (CDC, 2016a; Meyerowitz et al., 2021; Nardell, 2016).
Existen factores de riesgo que aumentan la severidad y mortalidad de COVID-19 como edad avanzada, sexo masculino y presencia de comorbilidades como diabetes, hipertensión, obesidad o afecciones cardiacas (Li et al., 2021). Para la TB, los factores de riesgo para el desarrollo o reactivación de la infección son el VIH (virus de la inmunodeficiencia humana), desnutrición, diabetes, enfermedad renal crónica o alcoholismo; también son susceptibles los menores de 5 años, cuyo sistema inmunológico no ha alcanzado la madurez suficiente. Además, también se asocia a factores socioeconómicos como residir en una región endémica de TB, ser trabajador de la salud, vivir en situación de pobreza, tener una alimentación deficiente, así como habitar espacios de vivienda reducidos con numerosos habitantes y escasa ventilación (Narasimhan et al., 2013). En particular, personas con un inadecuado funcionamiento del aparato respiratorio promovido por fumar o padecer alguna enfermedad respiratoria crónica son propensas a contraer ambas enfermedades (Li et al., 2021; Narasimhan et al., 2013).
Una clara diferencia que presentan estas enfermedades es el tiempo de evolución de la enfermedad. La infección por COVID-19 puede tardar entre 5 a 14 días para presentar síntomas clínicos; en cambio, la TB tarda meses o años en manifestarse (Behr et al., 2018; Cheng et al., 2021).
La respuesta inmunológica que desencadena cada patógeno también presenta contrastes entre estas enfermedades. Mientras que el principal problema que induce M. tuberculosis es inhibir la respuesta inmunológica del huésped con la finalidad de persistir de manera indefinida, SARS-Cov-2 desencadena reacción inflamatoria descontrolada e induce daño exacerbado al tejido del hospedero.
Aunque ambas patologías infectan primordialmente al pulmón, los mecanismos utilizados por el patógeno para establecerse muestran diferencias. Una vez en pulmón, SARS-CoV-2 ingresa a un tipo de células pulmonares denominadas neumocitos tipo II y, utilizando la maquinaria celular, reproduce su material genético para multiplicarse e infectar otras células. El material genético del virus es identificado por células del sistema inmunológico, las cuales se activan y secretan proteínas inflamatorias llamadas citocinas, moléculas que en principio tienen la función de activar a otras células para eliminar al virus o a células infectadas. Sin embargo, en el contexto de COVID-19 hay una alteración de los mecanismos de regulación inmunológica que favorecen un proceso inflamatorio exagerado conocido como tormenta de citocinas. Este proceso de inflamación no permitirá el adecuado paso de oxígeno hacia la sangre, además de generar un daño pulmonar que deja cicatrices en el tejido (López Pérez et al., 2020).
Por otro lado, M. tuberculosis inhibe funciones de células del sistema inmunológico para multiplicarse dentro de ellas. Durante la infección inicial, una vez que las células reconocen a M. tuberculosis se activan y secretan citocinas con el fin de destruir a las bacterias y reclutar células especializadas en este proceso. Sin embargo, si no se logra la eliminación de la bacteria, el último recurso del sistema inmunológico es la formación de un complejo multicelular nombrado granuloma cuyo fin es contener a la micobacteria. El granuloma actúa como un reservorio, pues su función principal es contener más que eliminar (Chai et al., 2020). Dentro del granuloma se encuentran micobacterias en estado inactivo, es decir, sin multiplicarse, lo que se conoce como infección latente, que se caracteriza por la ausencia de síntomas clínicos. Pero en este estado el hospedero queda susceptible a que, en respuesta a algún estímulo externo que modifique la función o número de las células del sistema inmune, M. tuberculosis pase a un estado activo en el que se multiplique e infecte otras células e incluso otras regiones del pulmón y se genere una TB activa (OMS, 2018).
Un síntoma cardinal en ambas patologías es la tos, pero presenta diferencias clínicas que hace que cada enfermedad tenga tos característica. En la TB, la tos es intensa, de tres o más semanas de duración, que se acompaña de expectoración (flema) y/o sangre. Otros síntomas durante la TB son el dolor en el pecho, la debilidad o fatiga, pérdida de peso, falta de apetito, escalofríos, fiebre y sudoración nocturna (CDC, 2016b). Por otro lado, la tos característica de COVID-19 es seca, y se presentan otros síntomas habituales como fiebre, dolor de cabeza, dolor de garganta, cansancio, dolor muscular y de articulaciones, escurrimiento nasal, pérdida del gusto y/o del olfato, náusea, vómito, diarrea, erupciones cutáneas y, en casos más graves, dificultad respiratoria (OMS, 2021b).
Uno de los métodos aceptados para el diagnóstico de ambas patologías es la prueba RT-PCR (Reverse Transcription Polymerase Chain Reaction), que consiste en el reconocimiento del material genético de cada microorganismo. Para TB pulmonar se requiere una muestra de expectoración obtenida mediante la tos o por lavado broncoalveolar y para COVID-19 se necesita una muestra de hisopado nasal y orofaríngeo. Aunque en ambos casos la toma de muestra representa incomodidad al paciente, tienen la ventaja de detectar el microorganismo desde cantidades muy pequeñas, incluso el resultado se obtiene en cuatro u ocho horas. En el caso de TB, además, se identifican cepas resistentes a tratamiento farmacológico. La desventaja es el alto costo, lo que limita su accesibilidad y distribución en el mundo (OMS, 2020, 2021b). La búsqueda de la micobacteria también se realiza mediante técnicas como cultivo de expectoración en medio sólido o líquido, siendo el estándar de oro por su alta sensibilidad, pero con desventaja en el tiempo en el que se obtienen los resultados (en promedio de tres a cuatro semanas). Otro método diagnóstico es la identificación de la bacteria por microscopía, que requiere de un tiempo menor, aunque también tiene menor sensibilidad (Alcaide, 2017).
Para detectar TB latente (TBL) no existe una prueba 100% confiable ni aceptada en su totalidad. Una de las que se utilizan en la actualidad es la prueba de la tuberculina o prueba cutánea de derivado proteico purificado (PPD), que consiste en la administración de proteínas de micobacteria en la piel para evaluar la respuesta inmune celular. Sin embargo, las proteínas utilizadas no son específicas de M. tuberculosis, por lo que la especificidad es cuestionable, ya que sujetos con infecciones y/o contacto con otras micobacterias pueden dar positivo. Otra prueba es el ensayo de liberación de interferón gamma o IGRA (Interferon-Gamma Release Assay) para medir la cantidad de interferón gamma producido por células de circulación sanguínea al estar en contacto con proteínas específicas de M. tuberculosis. Algunas limitaciones están asociadas dependiendo del estado inmunológico del paciente, origen étnico o la aplicación previa de la vacuna BCG (bacilo de Calmette-Guérin) (CDC, 2016c).
Para el diagnóstico de COVID-19 es posible recurrir al uso de pruebas rápidas y conseguir un resultado en pocos minutos, la cual consiste en identificar proteínas del virus en una muestra de hisopado nasal o la presencia de anticuerpos contra el virus en la sangre (OMS, 2021b). En ambos padecimientos es posible que se requieran pruebas radiológicas como radiografías de tórax o tomografía computarizada de pulmón para reafirmar el diagnóstico y/o establecer la etapa y gravedad de la enfermedad.
Los tratamientos para cada enfermedad son distintos por completo debido a la naturaleza de los agentes etiológicos. Aunque no contemos con una vacuna 100% eficaz o tratamiento que prevenga las infecciones por M. tuberculosis, la TB es tratable y curable con un régimen especial de antibióticos. Algunos de los fármacos de elección son rifampicina, isoniacida, pirazinamida y etambutol, que se encargan sobre todo de evitar la formación de la pared celular de la micobacteria o inhibir enzimas especializadas en la replicación del material genético. En la actualidad hay incremento de casos de TB resistentes a estos fármacos; este grupo de pacientes requiere de medicamentos llamados de segunda línea, tales como levofloxacino/moxifloxacino, linezolid, bedaquiline, cicloserina y clofazimina (OMS, 2020b).
A la fecha, no existe un régimen estandarizado para tratar al COVID-19. El tratamiento para los casos leves sólo tiene el fin de aliviar los síntomas por lo que se utilizan antiinflamatorios no esteroideos, como paracetamol. Desde hace poco, la Administración de Alimentos y Medicamentos (FDA por sus siglas en inglés) autorizó el uso de emergencia de ciertos fármacos cuando va de leve a moderado. Por un lado, se han aprobado antivirales que son administrados por vía oral; uno es el Paxlovid, el cual contiene nirmatrelvir que inhibe la replicación del SARS-CoV-2, y el otro ritonavir, que retrasa la descomposición del nirmatrelvir para que se mantenga en el organismo por más tiempo; este medicamento puede usarse en pacientes adultos y pediátricos de 12 años o más (FDA, 2021a). Se aprobó también el molnupiravir, encargado de introducir errores en el código genético del virus, y sólo puede utilizarse en pacientes mayores de 18 años (FDA, 2021b). Por otro lado, la OMS ha recomendado condicionalmente en pacientes con alto riesgo de hospitalización, el uso de anticuerpos monoclonales que se unen a la proteína spike del SARS-CoV-2, lo que evita su entrada a las células, como lo es el sotrovimab o la combinación casirivimab/ imdevimab; cabe resaltar que esta última no es eficaz contra la variante ómicron (OMS, 2022b). En los casos críticos de infección por SARS-CoV-2, los pacientes necesitan de oxígeno suplementario e incluso la hospitalización para que se les administre ventilación artificial, ya sea invasiva (intubación), o no invasiva (mascarilla). Tanto el remdesivir, que es un antiviral inhibidor de la multiplicación del virus, como el baricitnib, que modula la respuesta inmunológica, y la dexametasona, que actúa suprimiendo la respuesta inflamatoria, contribuyen a reducir el tiempo de estancia hospitalaria (FDA, 2020; OMS, 2021b, 2022b). En este artículo se han tomado en cuenta las recomendaciones farmacológicas actuales. De todas maneras, también hay que considerar que el COVID-19 es una enfermedad emergente que en la actualidad se encuentra en un proceso constante y creciente de generación del conocimiento, por lo que las recomendaciones del tratamiento irán mejorando con el tiempo.
El común denominador entre COVID-19 y TB es la alta mortalidad que producen en la escena mundial, siendo ambas causantes de muerte por un sólo agente infeccioso. Hoy en día, se han desarrollado vacunas para disminuir la severidad y mortalidad por SARS-CoV-2 (OMS, 2021b). La única vacuna aceptada para prevenir la TB es la BCG (bacilo de Calmette-Guérin) y ha sido fundamental para disminuir significativamente en el mundo los casos de tuberculosis meníngea, las formas diseminadas y la presencia de TB en niños menores de cinco años; esta vacuna se aplica a todos los recién nacidos en países endémicos de TB (OMS, 2007).
Si una persona se ha infectado con M. tuberculosis y desarrolla TB entonces esa persona tienen mayor susceptibilidad de enfermar por COVID-19 (Singh et al., 2020). Una explicación probable a este fenómeno está asociada al proceso inflamatorio crónico que se desarrolla en los pulmones de las personas infectadas o que han desarrollado la TB. Al respecto, M. tuberculosis afecta la capacidad pulmonar y compromete la defensa ante otros patógenos que producen infecciones en vías respiratorias como SARS-CoV-2. Se piensa que el daño generado por COVID-19 más el daño establecido por la TB determinan un pronóstico adverso para estos pacientes, quienes llegan a desarrollar complicaciones graves. La respuesta inflamatoria, intensificada por la presencia de ambas infecciones, favorece la producción de efectos nocivos al pulmón que ponen en riesgo la vida del paciente (Mousquer et al., 2021; Singh et al., 2020).
En los últimos dos años, gran porcentaje de las infecciones respiratorias han sido atribuidas únicamente a SARS-CoV-2. Sin embargo, datos obtenidos por la Red Global de Tuberculosis muestran que la tasa de letalidad en pacientes coinfectados es de alrededor de 10.6% (Motta et al., 2020). De hecho, son pocos los estudios estadísticos que consideran el impacto de la coinfección COVID-19 y TB. Por ejemplo, en China, país con alta carga de tuberculosis entre su población, se ha estimado una prevalencia de TB en pacientes con COVID entre 0.37% al 4.47% (Gao et al., 2021). Otro país con alta carga de TB entre su población, Filipinas, ha resaltado que el riesgo de muerte de pacientes con COVID-19 y TB ha sido 2.17 veces más alto que en pacientes sin TB y que la probabilidad de recuperación en pacientes con coinfección es 25% menor que en quienes tienen sólo COVID-19 (Sy etal., 2020). Aunque no se tienen datos a nivel mundial, un estudio multicéntrico con el análisis de 767 pacientes con TB/COVID-19 de 34 países reportó que el 74% de la cohorte presentó diagnóstico de TB antes de tener COVID-19 y el 16.5% fue diagnosticado con ambas enfermedades en la misma semana (The TB/COVID-19 Global Study Group, 2022).
Aunque no se ha identificado algún determinante específico para conocer el porvenir de estos pacientes, se han reconocido como factores de riesgo y mal pronóstico a la infección por VIH, cáncer, así como enfermedades pulmonares crónicas como asma, enfermedad pulmonar obstructiva crónica, fibrosis pulmonar y comorbilidades como diabetes. Los grupos vulnerables para ambas patologías requieren de una mayor atención y cuidado (Mousquer et al., 2021; Singh et al., 2020). También se ha planteado la posibilidad de que la infección por SARS-CoV-2 podría ser una causa de reactivación de TB latente (Pathak et al., 2020). En este contexto, se ha documentado que el tratamiento comúnmente utilizado para la COVID-19 propicia un ambiente idóneo para la progresión de TB latente a activa (Mousquer et al., 2021).
En 2014 los estados pertenecientes a la OMS y a la ONU acordaron poner fin a la TB para 2030 gracias a lo establecido en la Estrategia Fin de la TB (WHO’s End TB Strategy) de la OMS y los Objetivos de Desarrollo Sostenible (ODS) de la ONU (OMS, 2021a). Dicha estrategia y los ODS incluyen hitos y metas para lograr considerables reducciones en la incidencia y el número de muertes por TB (tabla 1).

Los hitos y objetivos acordados por la OMS y la ONU no se alcanzaron en 2020; esto plantea las escasas posibilidades de poner fin a la TB para 2030 principalmente porque el COVID-19 amenaza con revertir el progreso en la reducción de la carga mundial de TB. Si no se alcanzan las metas para reducir la incidencia y la tasa de mortalidad por TB en el mundo, se calcula que se perderán 3 billones de dólares (Silva et al., 2021). Sin duda, la falta de financiación es una de las principales razones para no alcanzar los objetivos de la OMS y la ONU contra la TB. La falta de recursos económicos es el obstáculo para la modernización de las técnicas de diagnóstico de TB con el fin de hacerlas más rápidas y de costo accesible para la mayoría de la población.
En mayo de 2020 un modelo de estudio realizado por Stop TB Partnership en colaboración con Imperial College, Avenir Health, Johns Hopkins University y USAID predijo que las medidas relacionadas con COVID-19 tendrían un impacto devastador en la TB (Stop TB Partnership, 2021). Al respecto, 1.2 millones de personas menos no han sido diagnosticadas ni tratadas por TB en comparación con 2019, lo que implica que 2021 fue un año igual de devastador como 2020 (OMS, 2021a).
La TB es una enfermedad curable y prevenible: reportes indican que el 85% de las personas de quienes la padecen logran curarse con éxito siguiendo con exactitud el tratamiento (Hogan et al., 2020). Por ello, de manera inmediata se recomienda que se permita el acceso a los servicios esenciales de diagnóstico de posibles casos para evitar que el cuadro clínico avance, así como el tratamiento gratuito y oportuno a pacientes con TB activa; de esa manera se evitará la TB multirresistente, que es más difícil de tratar, tanto para seleccionar medicamento con menor toxicidad como para la carga económica que genera al estado. Por otro lado, es imprescindible mantener el apoyo en las áreas de investigación para el estudio de mecanismos inmunológicos involucrados y conseguir la eliminación del patógeno, así como el estudio del desarrollo de pruebas oportunas y accesibles para el diagnóstico de TB y el desarrollo de nuevas vacunas.
Considerando las similitudes entre TB y COVID-19, se podría aprovechar el conocimiento generado entre ambos campos de estudio en el desarrollo de nuevas estrategias diagnósticas y terapéuticas. Aunque la atención de la comunidad científica está centrada en el SARS-CoV-2, no no deben olvidarse patologías que históricamente siguen amenazando la salud pública, por ejemplo la TB. Con la llegada del COVID-19, son aún más urgentes las inversiones en programas de investigación y control de la TB (Tomlinson, 2020). Es fundamental que los programas nacionales e internacionales para su control permanezcan en operación internacionalmente, pero haciendo hincapié en aquellos con alta incidencia de TB.
En resumen, la experiencia de la coinfección COVID-19 y TB en el mundo es todavía muy limitada. No obstante, al tratarse de enfermedades transmitidas por vía aérea y que afectan al mismo órgano central (el pulmón), existen similitudes y diferencias que se adelantan al entendimiento de ambas patologías. Además, la principal desventaja que ha acarreado la pandemia por COVID-19 es la de resaltar la deficiencia de los sistemas de salud para atender las demandas de una nueva enfermedad que dejan en evidencia las carencias ya presentes antes de la pandemia, como el limitado control de la TB. De hecho, el programa de estrategias para la erradicación de la TB se ha visto afectado con un retroceso en los avances planteados en los programas internacionales de control de la TB. Por último, el objetivo es dejar claro que invertir en la investigación en ambas patologías se debe aprovechar para implementar nuevas y mejores estrategias en el diagnóstico, tratamiento y en el desarrollo de vacunas oportunas para tuberculosis.
lchavez_galan@iner.gob.mx



