Resumen: En Colombia, actualmente, la interrupción voluntaria del embrazo (IVE) está despenalizada hasta la semana 24 y, posteriormente, previo al término del embarazo, si se cumplen las causales indicadas mediante la sentencia C-355 del 2006, las cuales son: (a) si el embarazo pone en riesgo la salud de la mujer; (b) si el embarazo es producto de una violación, y (c) cuando el feto presenta malformaciones incompatibles con la vida. Este trabajo tiene por objeto describir la situación de la IVE en Colombia para los médicos y los pacientes desde su despenalización, mediante un análisis de la literatura y la jurisprudencia. Se caracterizaron los problemas en el ejercicio de la objeción de conciencia y las barreras de acceso a los servicios de IVE. Con base en estos hallazgos, se proponen algunas estrategias para mejorar la implementación de la norma en beneficio de los pacientes y respetar los derechos de los médicos.
Palabras clave: Interrupción voluntaria del embarazo, aborto, despenalización, objeción de conciencia, Colombia.
Abstract: In Colombia since 2006, through Decision C-355, voluntary interruption of pregnancy (VIP) has been decriminalized under three grounds: a) if the pregnancy puts the woman's health at risk; b) if the pregnancy is product of a rape, and c) when the fetus has malformations incompatible with life. This paper aims to describe the situation of VIP in Colombia for doctors and patients since its decriminalization, through an analysis of the literature and constitutional law. Both the problems in the exercise of conscientious objection and the access barriers to VIP services were characterized. Based on these findings, some strategies are proposed to improve the implementation of the standard for the benefit of patients and respecting the physician's rights. Finally, some elements that are required to continue with the adequate regulation of the VIP are described.
Keywords: Voluntary Interruption of Pregnancy, Abortion, Decriminalization, Conscientious Objection, Colombia.
Resumo: Atualmente, na Colômbia, a interrupção voluntária da gravidez (IVG) está despenalizada até a 24a semana e, posteriormente, antes do término da gravidez, se forem atendidas as causas indicadas na sentença C-355 de 2006, que são: (a) se a gravidez coloca em risco a saúde da mulher; (b) se a gravidez é resultado de um estupro; e (c) quando o feto apresenta malformações incompatíveis com a vida. Este trabalho tem como objetivo descrever a situação da IVG na Colômbia para médicos e pacientes desde a sua despenalização, por meio de uma análise da literatura e da jurisprudência. Foram caracterizados os problemas no exercício da objeção de consciência e as barreiras de acesso aos serviços de IVG. Com base nesses achados, são propostas algumas estratégias para melhorar a implementação da norma em benefício dos pacientes, respeitando os direitos dos médicos.
Palavras-chave: Interrupção voluntária da gravidez, aborto, despenalização, objeção de consciência, Colômbia.
Artículos
Despenalización de la interrupción voluntaria del embarazo en Colombia: objeción de conciencia y otros retos en su implementación*
Decriminalization of Voluntary Interruption of Pregnancy in Colombia: Conscientious Objection and Other Challenges in Its Implementation
Despenalização da interrupção voluntária da gravidez na Colômbia: objeção de consciência e outros desafios na sua implementação
Recepção: 25 Maio 2022
Aprovação: 20 Agosto 2023
Publicado: 24 Outubro 2024
Desde 1993, con la redacción de la Ley 100 hasta la actualidad, el sistema de salud colombiano se basa en la prestación de servicios de salud de forma integral y asequible a toda la población, mediante la afiliación del ciudadano a una entidad promotora en salud (EPS), que contrata a instituciones prestadoras de servicios en salud (IPS). Estas últimas tienen a su vez diferentes niveles de atención que se basan en la complejidad de los servicios que prestan; de este modo, un nivel I se refiere a atención básica y consulta externa; nivel II, mediana complejidad, y niveles III y IV, alta complejidad. Cuando el paciente accede al servicio, según la complejidad del caso, se define dónde debe ser su atención. Siendo la salud un derecho constitucional, es deber del Estado prever los mecanismos necesarios para que la población acceda a este servicio, es aquí, donde las EPS deben garantizar el cubrimiento y los recursos que requiera la mujer en cualquier etapa de la vida, incluyendo la finalización de un embarazo no deseado (aborto).
El aborto es un tema que ha estado presente en la historia de la humanidad; se han identificado reportes gráficos como pinturas en China, que datan de hace 5000 años, y que hacen referencia a esta práctica. En la antigua Grecia, en el siglo IV a. C., Hipócrates, en su juramento Hipocrático, el cual aún se reza en las facultades de medicina, dice: “A nadie, aunque me lo pidiera, daré un veneno ni a nadie le sugeriré que lo tome. Del mismo modo, nunca proporcionaré a mujer alguna un pesario abortivo”. En el Medioevo, la doctrina agustiniana habla sobre la posibilidad de interrumpir el embarazo antes del ingreso del alma al cuerpo, que se da en la semana 20 aproximadamente, y se relacionaba con el hecho de la percepción por parte de la madre de sentir los movimientos fetales 1.
Durante el transcurso de la historia, el aborto era “cosas de mujeres” y, por lo tanto, la ciencia y en concreto la medicina no debían involucrarse en el tema 1. Respecto a esto, se entrelazan varios conceptos éticos y legales que deben considerarse dentro del marco del ejercicio médico, entre los que se destacan la no maleficencia, beneficencia, justicia, autonomía, confidencialidad, derecho a la no discriminación y objeción de conciencia 2. En este escrito, los autores se centrarán en la objeción de conciencia, la autonomía y la justicia dentro del marco legal vigente en Colombia.
En esta sociedad, donde la autonomía funge como el centro y pilar de toda acción, el aborto es un tema que requiere atención de acuerdo con el ámbito médico, legal y social, y se suma a ello que el Estado debe garantizar la libertad de los individuos y de la sociedad 3. Es por esto que discusiones como el estatus moral del feto y el concepto de ser humano empiezan a ser un debate fundado en diferentes teorías.
Teoría biológica: el feto es un ser humano desde el momento de la unión del óvulo y el espermatozoide, con un código genético en capacidad de formar un ser humano diferente a la madre y el padre, pero que requiere un ambiente propicio para su desarrollo.
Teoría cognitiva: el ser humano tiene su estatus cuando hay una conexión y procesamiento de la información individual, es decir, luego del nacimiento.
Teoría psicológica-social: solo se es ser humano ante una interacción social y cultural.
Cada una de estas teorías busca definir el momento en que se es un ser humano y se es sujeto de derechos por defender por parte de un Estado 4.
A estas discusiones se suman dos posturas contundentes y antagónicas ante el aborto: los provida, para quienes es moralmente incorrecto la interrupción voluntaria de un embarazo, y los proelección, para quienes el aborto es una opción de la mujer que se toma en ejercicio de la autonomía y autodeterminación. Finalmente, como en la mayoría de las circunstancias donde hay dos opuestos radicales, existe un punto medio; en este caso, quienes afirman que la decisión depende de la situación 1.
Dados los cambios en el pensamiento y en la sociedad en el siglo XX, se encuentra la necesidad de despenalizar el aborto, y varios países lo implementan en armonía con lo acordado en la Convención sobre la Eliminación de Todas las Formas de Discriminación contra la Mujer, adoptado en 1979 por la Asamblea General de las Naciones Unidas y en la Conferencia Internacional sobre la Población y Desarrollo de El Cairo, en 1994, en las cuales se incluyen los derechos sexuales y reproductivos como parte de los derechos humanos.
En Colombia, el 10 de mayo del 2006, Roa y colaboradores presentaron una demanda ante la Corte Constitucional alegando la inconstitucionalidad de la prohibición del aborto 5. Además, en dicha demanda se argumentó que el derecho a la salud es fundamental e igual a los derechos sexuales y reproductivos de la mujer, y un embarazo que ponga en riesgo la vida de la madre o se dé en contra de su voluntad es una vulneración a estos, por lo que se considera que es una obligación del Estado garantizar sus derechos fundamentales 5.
En respuesta a esto, la Corte Constitucional reconoció las excepciones parciales al aborto mediante la Sentencia C-355 5. En esta sentencia se establece que no se incurre en delito de aborto, si la interrupción del embarazo se da en el marco de: (a) cuando la continuación del embarazo constituye un peligro para la salud o la vida de la mujer, certificado por un médico; (b) si existe malformación grave del feto que lo haga inviable, certificada por un médico, y (c) cuando el embarazo es el resultado de acceso carnal violento o acto sexual no consentido, o de una técnica de reproducción asistida no consentida como un embarazo in vitro o una inseminación artificial, o de incesto 5.
Así mismo, la sentencia estableció la autonomía de los médicos para determinar si las razones manifestadas por la paciente son suficientes para indicar la interrupción voluntaria del embarazo. De esta forma, son los médicos tratantes quienes deben establecer si los motivos declarados por la paciente constituyen realmente una afectación para la salud, de acuerdo con la definición de la Organización Mundial de la Salud (OMS), “un estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades” 6. Soportados en esta definición y en los conocimientos científicos y legales, el médico determina si la paciente cumple con alguna de las causales contempladas en la ley.
Para este momento de la sentencia (2006), el embarazo producto de violación requería una denuncia ante las autoridades competentes y, si la mujer era menor de 14 años, se consideraba que el evento era un acto delictivo por sí mismo. Según la sentencia, no se requería que un médico especialista indicara o autorizara la IVE y no se especificaba un límite de edad gestacional, lo que generaba vacíos desde el punto de vista técnico para su implementación 5.
Mediante la sentencia C-055-22 del 21 de febrero del 2022, en un intento de subsanar los vacíos de la Sentencia del 2006, la Corte Suprema de Justicia “declara exequible la tipificación del delito de aborto consentido, en el sentido de que no se configura el delito cuando la conducta se practique antes de la semana 24 de gestación y, sin sujeción a este límite, cuando se presenten las causales explícitas en la sentencia C-355 de 2006” 7.
Para algunas organizaciones no gubernamentales interesadas en los derechos de las mujeres, la Sentencia C-355 y la Sentencia C-055-22 son consideradas un triunfo jurídico al proteger los derechos sexuales y reproductivos de las mujeres colombianas. Por el contrario, para otros como las instituciones provida y las instituciones religiosas de tradición judeocristiana, las sentencias han sido motivo de polémica por considerar que se atenta contra la vida del ser humano. Por esta razón, 16 años después, la despenalización del aborto sigue siendo motivo de discusión en la sociedad colombiana. Sin embargo, los embarazos no deseados y los abortos ilegales se constituyen en un problema de salud pública, que amerita la intervención de diferentes actores involucrados como el sector salud, la sociedad y, por supuesto, el Estado, convirtiendo el embarazo en un asunto de importancia social, que requiere atención a partir de una perspectiva interdisciplinaria y ética 1.
Según los datos del 2015 de la Encuesta Nacional de Demografía y Salud, la IVE tuvo una prevalencia del 2% en una población de 38718 mujeres entre los 13 y 49 años 8. En este grupo etario se identificaron como factores de riesgo preponderantes el número total de embarazos, la escolaridad, el estado civil, la edad de inicio de la vida sexual y el número de parejas sexuales 9.
Por otra parte, en el desarrollo de la norma se han identificado situaciones que han desencadenado barreras en la prestación del servicio a la comunidad que lo solicita, bien sea por desconocimiento, por prejuicios morales, personales o institucionales. Este obstáculo en el acceso al derecho y la ejecución del procedimiento ya reglamentado por los entes gubernamentales tiene como resultado la negación del servicio, lo que lleva a la práctica de abortos inseguros con las respectivas consecuencias en la salud de la mujer.
Estos dilemas plantean varios interrogantes. En el caso de los médicos, surge la preocupación respecto al estrecho límite de sus derechos como ciudadanos y los deberes que deben asumir como prestadores de servicios en salud y si esta situación puede sobrepasar o no el rol que juegan en la sociedad 10, sin poner una carga adicional a la del ejercicio profesional y respetando la objeción de conciencia personal que no desconozca la autonomía de la mujer gestante antes de las 24 semanas o después, si cumple con las causales.
En primer lugar, para las pacientes, es relevante el derecho a ejercer sus derechos, en especial, sin que se desconozcan los derechos sexuales y reproductivos en una sociedad multicultural y pluralista como lo define la Constitución Política de 1991. En segundo lugar, para la sociedad, que debe respetar la decisión autónoma de la mujer gestante y la necesidad de asumir los riesgos y la implementación de la norma por el Estado, los entes reguladores y empresas administradoras de plan básico en salud.
A continuación, se describe y analiza la situación de la implementación de la IVE en Colombia, con base en la despenalización para las pacientes, los médicos, las empresas administradoras del plan básico en salud, las instituciones prestadoras de servicios en salud (IPS) y el Estado.
Se hizo una revisión narrativa de la literatura con el enriquecimiento de la experiencia de las autoras y expertos en el tema, algunos según el punto de vista administrativo y ejecutor, involucrados en la atención de las pacientes que solicitan la realización de la IVE. Lo anterior, con el fin de determinar los efectos generados por la sentencia, la implementación en el sistema de salud, la ejecución de la objeción de conciencia, así como el impacto que ha tenido en las medidas de salud pública en Colombia, como la posible disminución en el número de casos de abortos inseguros y la morbimortalidad asociada al mismo.
Se inició haciendo un seguimiento a la Sentencia C-355 y a la legislación subsecuente que regularon y ratificaron a la sentencia inicial hasta la actualidad. Posteriormente, se revisó la literatura de los artículos publicados en revistas indexadas relacionados desde el 2006 hasta el 2022 con la experiencia en la ejecución del aborto a nivel local y en otros países, enmarcado en datos epidemiológicos locales de salud pública y la experiencia de los autores en la implementación de la norma en un hospital universitario privado de alta complejidad en Bogotá.
Se estableció un algoritmo de manejo objetivo basado en la evidencia disponible sobre la intervención de las pacientes y el papel del médico objetor de conciencia. Finalmente, se plantean posibles soluciones a los problemas de orden legal que brindarán apoyo a los entes estatales y reguladores en la ejecución de la norma.
Antes del 2006, el aborto en Colombia estaba completamente prohibido y aunque los datos disponibles no son un reflejo claro y exacto, la evidencia sugiere que los abortos inseguros fueron la segunda causa de mortalidad materna en la década de los 90 11. Esta situación de salud pública y bajo el amparo de la Constitución Política de 1991 12, que establece un Estado pluralista con libertad de credo, deja el espacio para la reglamentación de la interrupción voluntaria del embarazo (IVE).
A partir del 2006, con la Sentencia C-355, se despenalizó la interrupción voluntaria del embarazo en tres situaciones específicas, convirtiéndose en un derecho de las mujeres y una obligación del Estado garantizar su cumplimiento 5. A través del tiempo, la reglamentación colombiana ha requerido ajustes y actualizaciones con el fin de proteger a dos de los actores que requieren mayor atención por parte del Estado, es decir, el médico, con su libertad de conciencia, y la paciente, con su vida y salud (tabla 1).

De manera global, el 13 % aproximadamente de todas las muertes maternas se debe a complicaciones por abortos inseguros, lo cual representa 47000 muertes maternas por año, 1120 de ellas en América Latina y el Caribe y 70 en Colombia, de acuerdo con los datos y las estadísticas de la Organización Mundial de la Salud (OMS) 36.
Posterior a la implementación de la Sentencia C-355 en Colombia, el impacto del aborto sobre la salud pública disminuyó, como se evidencia en los datos soportados entre 1994 y el 2007, con una disminución de las muertes maternas asociadas del 16 % al 9 %, ubicándose como la cuarta causa más común de mortalidad materna 11. Sin embargo, los embarazos no deseados siguen siendo frecuentes. Se estima que cada año hay 89 embarazos no planeados por cada 1000 mujeres en edad reproductiva 37. Estas tasas varían en las principales regiones del país, siendo de 67 por 1000 en las regiones Central y Oriental y hasta cerca del doble en Bogotá, 113 por 1000 mujeres 37.
De acuerdo con la perspectiva de salud pública, el 44 % de los embarazos no deseados finaliza en aborto 37. En el 2008, se reportó una tasa anual de 39 abortos por cada 1000 mujeres en edades entre 15 y 44 años, y se practicaron 322 IVE en las instituciones de salud bajo los criterios de la Sentencia C-355 37.
En Colombia, 9 de cada 1000 mujeres reciben atención postaborto en instituciones de salud, y al año se ofrece tratamiento postaborto a 93 000 mujeres 37. Además, se estima que una tercera parte del total de mujeres que tienen un aborto ilegal desarrollan complicaciones que necesitan tratamiento médico-quirúrgico hospitalario.
Al indagar sobre el manejo de la información en la oficina de salud pública de un hospital de alta complejidad, se determinó que es difícil tener una estadística institucional objetiva y clara de las IVE realizadas desde la despenalización. En términos generales, a todos los abortos se les realiza un certificado de defunción que permite su registro en el sistema general de salud; sin embargo, no todas las interrupciones voluntarias del embarazo requerían la realización del mismo hasta el 2022, y en estos casos se diligencia la causal de la misma, es decir, malformación fetal, afectación de salud o violación, pero al solicitar esta información a los entes reguladores, no hay respuesta con estadísticas claras al respecto.
De forma adicional, los procedimientos realizados de IVE en instituciones de salud son reportados a las empresas administradoras de planes de beneficios de salud (EAPB), las cuales generan un seguimiento a través de programas de demanda inducida. Sin embargo, la IVE no se considera un evento de vigilancia en salud pública, lo que se asocia a subregistro e impide tener datos estadísticos oficiales.
La objeción de conciencia hace referencia al derecho constitucional de no realizar una práctica que se oponga a los principios morales o religiosos de un ciudadano 49. Otra definición en el campo de la medicina es la objeción a brindar al paciente tratamientos aceptados y legales basados en una creencia personal que de ser violada genera angustia al practicante 51. En Colombia, la objeción de conciencia no nace en la práctica de la medicina, sino a partir de la Constitución Política de 1991, apelado inicialmente a la exoneración del servicio militar. Desde el 2006, adquiere aplicación en el campo de la salud en el marco de la interrupción voluntaria del embarazo.
Durante las últimas décadas se ha querido opacar el derecho a ser objetor de conciencia en el campo de la atención en salud, sin embargo, varios autores continúan argumentando su importancia; en 2011, Marc Wicclair, y en 2023, Xavier Simons, continúan trabajando en la defensa de este, abogando por la responsabilidad de actuar con integralidad por parte del profesional en salud con el compromiso de conocer y comprender la moralidad, y esto implica el deseo de saber qué es correcto y bueno y el deseo de actuar en coherencia con los principios morales que lo caracterizan 50.
La objeción de conciencia es susceptible de ser reconocida por el médico no solamente en situaciones como el aborto o la eutanasia, también puede aplicarse a otras situaciones como tratamientos desafiantes o controvertidos 52.
En el ejercicio diario de la práctica de la IVE se reconocen dos actores en igualdad de derechos que se deben proteger, por un lado, la mujer y sus derechos sexuales y reproductivos y, por otro lado, el médico con sus principios morales e intereses propios del deber de preservar la vida 38.
De acuerdo con la sentencia, se asumió que los médicos estaban en plena disposición de practicar la IVE, lo que suscitó una presión social sobre el médico para encargarlo de la realización del procedimiento dentro del mismo sistema de salud y la imposición en nombre del cumplimento de la norma a los profesionales que no querían realizarlo, pero que, en ejercicio de su deber debían cumplir con la ley.
De forma adicional, en el inicio de la implementación de la norma, se dio al médico la autonomía para determinar si la paciente cumplía o no con las causales. Luego, en el 2012, se desplazó esta responsabilidad a la paciente, dejándola ejercer el derecho a la autonomía, siendo ella quien asume o no el riesgo del embarazo 5,18.
Con la objeción de conciencia, se busca amparar al médico, que por sus principios filosóficos, religiosos o morales no puede practicar estas intervenciones y está protegido por la Constitución Política de Colombia de 1991, en el artículo 18 12,39, donde se establece que nadie está obligado a hacer algo que vaya en contra de sus principios y permite que todos vivan su vida de acuerdo con sus valores particulares. Sin embargo, se debe tener en cuenta que esta misma objeción de conciencia “no debe incurrir en daños a terceros irreversibles y de carácter esencial” 2.
Sin embargo, no todas las objeciones corresponden a objeciones de conciencia, se pueden presentar casos de objeción basados en riesgos personales o en dar tratamientos experimentales, inútiles o sin la debida evidencia 51.
Con respecto a los objetores de conciencia, en el 2014, Fink et al. 40 realizaron un estudio en Bogotá (Colombia) en el que entrevistaron a quince médicos que se identificaron como objetores de conciencia para practicar IVE y caracterizaron tres tipos de objetores 40.
Objetores extremos: se niegan a realizar abortos o remisiones, proporcionan información médica y legal engañosa, evitando que las mujeres accedan a los abortos. Consideran que es su deber médico, ético y religioso negarse a realizar abortos y evitar que ocurran.
Objetores moderados: no realizarían abortos, pero respetan a sus pacientes y consideran la remisión a un colega no objetor como una forma de salvar “una de dos” vidas. Hablan de religión de una manera más personal y menos absoluta y son defensores del control de la natalidad y los anticonceptivos de emergencia. Manifiestan que se basan en la ética médica y su compromiso como médicos de “proteger la vida”.
Objetores parciales: quienes ejecutan algunos abortos, pero se niegan a hacer otros, basados en el deber de proteger al feto, que conceptualizan como paciente. Estos a su vez se subdividen en dos categorías: objeción parcial, basada en la edad gestacional y el concepto de viabilidad, oponiéndose a realizar abortos en fetos potencialmente viables, y objeción parcial caso por caso.
A diferencia de otros países en los que la objeción de conciencia del médico está condicionada al desempeño en un hospital del Estado, o incluso se niega la apelación del derecho por parte del médico argumentando que es obligación moral de estos la asistencia sanitaria 41, en Colombia, la objeción de conciencia tiene la misma importancia legal que el derecho de la paciente para optar por la IVE. Sin embargo, esto provoca un conflicto entre los derechos de los médicos y los de la paciente establecidos en la ley, situaciones semejantes se han evidenciado en otros países donde las leyes que protegen al objetor contradicen otras leyes estatales 51.
Por lo tanto, la paciente y el profesional de la salud no pueden recibir imposiciones de ningún tipo y el ejercicio de los derechos de ambas partes debe garantizarse libre de pretensiones y respetando la autonomía del uno y la objeción de conciencia del otro 39. Sin embargo, se debe tener claro que la objeción de conciencia es el derecho a no hacer, pero no es un mecanismo para impedir el acceso a la información o la prestación de un servicio en salud ya establecido en la norma.
Tampoco puede implicar la violación y el desconocimiento de los derechos fundamentales de las mujeres. Si se permite que la objeción de conciencia del médico prevalezca sobre los derechos de las pacientes, se crea un conflicto de intereses, siendo una forma de solucionarlo el suministro de la información sobre todas las opciones terapéuticas disponibles, incluyendo aquellas en las que se pueda estar en desacuerdo por motivos de conciencia 42. Además, en caso de alegarse por un médico la objeción de conciencia, este debe proceder inmediatamente a remitir a la mujer a otro profesional que sí pueda llevar a cabo el procedimiento o la intervención 5. Situaciones similares justificadas como objeción de conciencia se han presentado en otros países como Argentina, Italia o Estados Unidos, que han requerido una reglamentación oficial 43,44.
Por otra parte, la Sentencia T-388 de 2009 obliga a las entidades prestadoras de salud (EPS) a garantizar los derechos sexuales y reproductivos de las pacientes y se excluye la necesidad de junta médica y de autorización judicial para practicar la IVE. Ninguna entidad prestadora de salud puede negarse a practicar la IVE y se prohíbe la objeción de conciencia colectiva o institucional. Es por esto que la objeción de conciencia solo aplica para médicos y enfermeras que son quienes llevan a cabo el procedimiento 39.
Por último, es importante resaltar el derecho a la objeción de conciencia en igualdad a los derechos sexuales y reproductivos de la mujer. Sin embargo, se debe enfatizar en que hay casos excepcionales donde el médico está en obligación de garantizar la vida de la paciente y, si es el único que puede prestar el servicio de salud, debe anteponer su deber profesional por sobre su derecho a la objeción de conciencia 45 y llegar a una conciliación entre deber y derecho para sí mismo (figura 1).
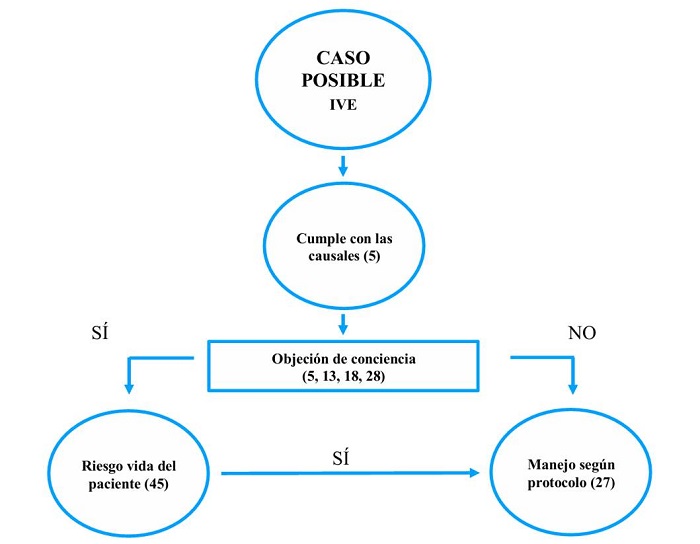
A partir de la Sentencia C-355, Colombia se consolidó como uno de los países de la región que cuenta con un amplio marco legal en torno a la IVE. Sin embargo, existen condiciones muy propias de orden socioeconómico y cultural que limitan el acceso a este derecho en una proporción de las mujeres de la población 9.
La normativa para asegurar el acceso a la IVE busca eliminar cualquier injusticia relacionada con los derechos sexuales y reproductivos de la mujer, a la equidad de género, a la justicia social y a los derechos fundamentales a la vida, la salud y la igualdad 46. De igual manera, los médicos de acuerdo con el principio de proporcionalidad no deben someter a la mujer a tratos indignos o denigrantes.
Otro de los retos de la implementación de la sentencia han sido los procesos de formación de los médicos en los hospitales universitarios, pues ha implicado impactar en su pensamiento y actuar en todos sus niveles de formación. En un inicio el tema generaba rechazo y división en el personal asistencial, máxime si la institución prestadora de salud promulgaba afinidad con ideologías de orden religioso. Esto era común en el siglo pasado en Colombia, donde un porcentaje significativo de clínicas y hospitales eran parte de congregaciones religiosas que los habían creado con el objeto de cumplir con el deber moral de la caridad, por tanto, los principios y valores institucionales estaban ligados a los de la Iglesia católica, reflejados en sus trabajadores, lo que fomentaba una objeción de conciencia colectiva en el personal de salud. Sensibilizarlo sobre esta objeción de conciencia ha sido un reto para las directivas en salud y para los entes reguladores de las mismas.
Dentro de la implementación de la norma se pasó al extremo de una oferta libre y sin control, incluso hacia pacientes que ingresaban con embarazos deseados y planeados, sin evidencia de patología alguna o con patologías compensadas y estabilizadas en la madre o el feto a quienes se les explicaba la sentencia; en algunos casos, se inducía a la paciente a tomar la opción de interrumpir el embarazo por prejuicios del personal de salud, que consideraban un riesgo potencial de evento adverso durante el embarazo y no brindaban información pertinente y oportuna que permitiera tomar una decisión verdaderamente autónoma 27.
En el 2012, se desplaza la responsabilidad de la decisión a la mujer en el ejercicio de su autonomía, es ella quien determina si asume o no el riesgo del embarazo y dejó de ser una responsabilidad para el médico, lo que deja atrás la visión paternalista aplicada en épocas anteriores por el profesional en salud 25.
Actualmente, se toma una postura abierta en la que se le informa a la paciente sobre la sentencia y se da el espacio y soporte emocional y científico para que ella sea quien tome la decisión en ejercicio de su autonomía. Sin embargo, aparece un nuevo actor en el dilema ético, antes no visualizado, es el padre, quien aún tiene un rol pasivo y sin claridad respecto de la toma de la decisión ante una IVE.
Otro obstáculo era cuando se presentaba una institución con un grupo de médicos objetores en su totalidad, lo que generaba retrasos e incumplimientos en la aplicación de la norma. En el caso del hospital universitario de cuarto nivel en el que desempeñaban labores asistenciales en un servicio de ginecología-obstetricia, las autoras de este texto informan que se cuenta con un grupo equilibrado entre médicos objetores y no objetores, que respetan la objeción de conciencia tanto del especialista como del personal en formación, y es un profesional no objetor quien presta la atención. Además, se cuenta con un grupo integral multidisciplinario conformado por ginecología, psicología, psiquiatría y trabajo social para prestar la atención requerida tanto si la madre desea interrumpir el embarazo como continuarlo.
Respecto a las barreras de acceso a la IVE, en Bogotá se realizó un estudio en el que se identificaron retrasos en la decisión en tiempo, medidas por trimestres del embarazo, en promedio de 10,6 días para las mujeres en el primer trimestre y de 19,5 días para las del segundo trimestre 46. También se documentaron retrasos en la realización del procedimiento después de tomar la decisión, el retraso fue de 13,4 días en el primer trimestre y 24,2 días en el segundo. Estas dificultades en el acceso a los servicios no solo fueron mayores en el segundo trimestre, sino en mujeres de bajo nivel socioeconómico 46. Situaciones similares se presentan en otros países como Italia, donde el tiempo promedio de retraso en la atención es de 14 a 28 días 45.
Otra barrera identificada al acceso a la IVE en Bogotá fue la financiera, es decir, la percepción de no tener suficiente dinero para pagar el procedimiento. En Colombia, la seguridad social cubre los procedimientos de IVE, sin embargo, muchas mujeres prefieren solicitar estos servicios de forma particular, por desconocimiento de la disponibilidad del servicio en el sector público, por miedo al rechazo, la estigmatización, demoras o estar más familiarizadas con los servicios de salud reproductiva en clínicas privadas 46.
Para el manejo de las barreras de acceso a la IVE se sugieren tres estrategias principales: aceptación pública del fallo judicial por toda la ciudadanía colombiana, un enfoque profesional por parte de las personas involucradas en la prestación de servicios de conformidad con la ley y el monitoreo de su implementación por el Gobierno y organizaciones no gubernamentales 47.
Por otra parte, Colombia tiene una tendencia similar a la observada en países como Italia 45, donde el acceso a un servicio establecido por ley tiene fuertes limitantes en las regiones periféricas, una parte por los déficit propios del sistema nacional de salud y otra parte por la objeción de conciencia en un gran número de profesionales a nivel nacional. Además, existen diferencias regionales en la implementación de la ley y las técnicas estándar, lo que puede dificultar la medición de los cambios en el aborto seguro y no seguro, y la morbilidad y mortalidad asociada 48.
Se requiere trabajar claramente en las causales con conceptos concretos que no den lugar a relativos en su aplicación. De forma adicional, se requiere suministrar en los diferentes niveles de atención asesoría legal y protocolos de manejo y remisión ajustados por el ministerio y las secretarías de salud departamentales para el adecuado cumplimiento.
Las EAPB y las IPS están en la obligación de proporcionar herramientas e instrumentos para la protección y garantía de los derechos de las pacientes, con la obligatoriedad de crear protocolos, en especial en regiones con limitaciones al acceso del servicio 39.
En relación con la información sobre el uso de servicios de IVE en Colombia, esta podría ser más clara, unificada o actualizada. El sistema de salud colombiano no cuenta con un registro de información adecuado en cuanto a rutas de acceso, reporte, seguimiento de los casos y notificación a sistemas de vigilancia en salud pública. Los datos aún son incompletos y son pocas las instituciones que llevan una estadística rigurosa y detallada de este evento 9.
El acceso a la IVE en Colombia es un derecho de las mujeres según la normatividad vigente. Por esto, el Estado debe garantizar la disponibilidad de los servicios de salud para la atención y estos deberán ser de calidad, seguros, oportunos y con menos barreras de acceso.
En Colombia, la objeción de conciencia para los profesionales de la salud tiene la misma importancia legal que el derecho de la mujer para optar por la i ve, y parte del principio de autonomía tanto de médicos como de pacientes. Sin embargo, el personal asistencial no puede desconocer ni ser una barrera para la garantía de los derechos fundamentales y reproductivos, por lo que, en caso de declararse objetor de conciencia, un médico debe proceder inmediatamente a remitir a la paciente a otro profesional que sí pueda llevar a cabo el procedimiento.
Después de 16 años de la implementación de la normatividad para IVE en Colombia, persisten retos, como una mayor aceptación pública de la normatividad por parte de la ciudadanía, el requerimiento de un mejor registro, información y monitorización a nivel local y nacional de estos eventos. Finalmente, se propone fortalecer los procesos de difusión de políticas, normas, y condiciones de acceso a este servicio, fortalecer la capacitación y educación continua de los profesionales de la salud respecto de los aspectos técnicos, éticos y jurídicos de la prestación de la IVE 38,39,44. El médico no debe tener temor de declararse objetor de conciencia, pero, en ejercicio de su derecho, no debe obstaculizar el de la paciente.
A los doctores Esteban Rossi Idárraga y Leonardo Bonilla Cortés, por su asesoría académica, comentarios y críticas en la elaboración del manuscrito.

