Artigos
Regionalização da saúde no Brasil: desigualdades socioeconômicas e na performance em saúde
Regionalização da saúde no Brasil: desigualdades socioeconômicas e na performance em saúde
Gestão & Regionalidade, vol. 38, núm. 113, pp. 313-327, 2022
Universidade Municipal de São Caetano do Sul

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 05 Junio 2020
Aprobación: 24 Marzo 2021
Resumo: Este artigo visa compreender os padrões das regiões de saúde no Brasil quanto à performance em saúde e às condições socioeconômicas. Para atingi-lo, utilizou-se de 2 análises de clusters das 438 regiões de saúde, composta de indicadores de condicionantes estruturais e dimensões de saúde. A primeira análise de clusters empregou os 3 indicadores que compõem os condicionantes estruturais, e a segunda análise de clusters as 6 dimensões de saúde. Os resultados demonstram que as regiões de saúde com os piores valores de condicionantes estruturais e performance em financiamento, recursos humanos, infraestrutura e qualidade, estão localizadas em grande parte nas macrorregiões Norte e Nordeste. Além disso, 25% das regiões de saúde no Brasil possuem melhor performance em cobertura e qualidade, e estão localizadas no Sudeste e Nordeste. Portanto, pode-se afirmar que as regiões de saúde no Brasil ainda possuem grandes desigualdades regionais quanto às condições socioeconômicas e performances na saúde.
Palavras-chave: regionalização da saúde, desigualdade, desempenho na saúde, condições socioeconômicas, avaliação de políticas públicas.
Abstract: This paper aims at reaching an understanding on the standards applied in health regions of Brazil concerning both performance in health and socioeconomic conditions. In order to reach such, two cluster analyses of the current 438 health regions were used, composed of structural constraint indicators and health associated dimensions. The first cluster analysis employed the 3 indicators that constitute the structural constraints, while the second cluster analyses the 6 dimensions of health. The results demonstrate that the health regions with the worst values for structural constraints and financial performance, human resources, infrastructure and quality are located mainly in the macro regions of the North and Northeast of Brazil. In addition, 25% of the health regions in Brazil show a better performance in coverage and quality, and these can be found in the Southeast as well as Northeast regions. Therefore, the conclusion is reached that the regions of health in Brazil still undergo wide-reaching inequalities in regional health both in socioeconomic conditions and health performance.
Keywords: regionalization of health, inequality, performance in health, socioeconomic conditions, evaluation of public policies.
1 INTRODUÇÃO
No momento em que se estuda a saúde coletiva e pública no Brasil, estuda-se também o modelo desigual de prestação dos serviços de saúde que, apesar de prezar pela igualdade e pela equidade, reflete as desigualdades e os problemas sociais que atingem fortemente o país (CAMPOS et al., 2012). Desde a Constituição Federal de 1988, a saúde tornou-se um direito de todos os cidadãos brasileiros, e o Estado tem o dever de atender às necessidades de saúde pública (BRASIL, 1988).
Com essa perspectiva, a partir de 1988 e nos anos seguintes, criou-se e se aperfeiçoou o SUS (Sistema Único de Saúde), com o objetivo de atender às demandas da população de forma universal, igualitária e integral (BRASIL, 1990a; BRASIL, 1990b). A partir de então, foram criadas diversas estratégias para cumprir com os objetivos do SUS como sistema nacional de saúde, entre eles a descentralização, saúde da família, redes de serviços plurais, atendimento conforme complexidade, participação social, entre outras (WAGNER, 2016).
Entretanto, com o passar dos anos, a tentativa de descentralização dos serviços de saúde acabou por não ser suficiente para atender à população, gerando, assim, a necessidade de uma aproximação entre os entes federativos (PESTANA; MENDES, 2004; DUARTE et al., 2015). Para suprir essa necessidade, surgiu a estratégia de regionalização do SUS, primeiro com normas operacionais nos anos de 2001 e 2002, posteriormente com o pacto de gestão e, por fim, com a implantação das Comissões Intergestoras Regionais (CIR) em 2011 (BRASIL, 2001; BRASIL 2002; BRASIL; 2006; BRASIL, 2011a).
Assim, a estratégia de regionalização da saúde passa a ganhar importância, e as pesquisas científicas passam a estudá-la mais profundamente, primeiro com estudos mais qualitativos sobre as perspectivas desse processo e, posteriormente, com alguns estudos quantitativos, mas, com foco em perspectivas estaduais e regionais (ALBUQUERQUE et al., 2017; RIBEIRO et al., 2017; VIANA et al., 2019).
Portanto, observa-se uma lacuna acadêmica de análise do processo de regionalização da saúde de forma quantitativa e com uma perspectiva nacional (VIANA et al., 2019). A partir da perspectiva demonstrada acima, pode-se chegar à seguinte problemática: como as regiões de saúde no Brasil se comportam a partir do ponto de vista dos condicionantes estruturais e da performance das dimensões de saúde?
Para responder à problemática elencada, o objetivo geral deste artigo é analisar os padrões criados entre as regiões de saúde no Brasil quanto aos condicionantes estruturais e a performance das dimensões de saúde. Como objetivos específicos, pretende-se: discutir a desigualdade entre as regiões de saúde no Brasil e mapear os padrões de associação entre as regiões de saúde em relação às condições socioeconômicos e o desempenho na saúde.
Além disso, esta pesquisa justifica-se a:
•contribuir com a Agenda Nacional de Prioridades de Pesquisa em Saúde nos seguintes eixos: 2.3.16 –Impactos do processo de descentralização, regionalização e atenção básica na assistência em saúde mental; 20.1.2.17 – Desenvolvimento de metodologias para regionalização e hierarquização de sistemas e serviços de saúde; e 22.2.1 – Estudos sobre organização básica do sistema, integralidade, descentralização, regionalização, intersetorialidade, cobertura, acesso e continuidade,qualidade e efetividade (BRASIL, 2015);
•desenvolver um estudo de avaliação de políticas públicas de grande amplitude geográfica sobre as regiões de saúde no Brasil, já que grande parte dos estudos sobre regionalização da saúde no país são qualitativos e com enfoque estadual ou regional, com destaque para os poucos estudos que visam avaliar quantitativamente essa estratégia (VIANA et al., 2015; RIBEIRO et al., 2017; PASCHOALOTTO et al., 2018); e
•ampliar o olhar sobre as regiões de saúde do Brasil, de forma a perceber seus contrastes e desigualdades de forma visual e numérica (PESTANA; MENDES, 2004).
2 FUNDAMENTAÇÃO TEÓRICA
A regionalização da saúde é uma das estratégias aplicadas no mundo pelossistemas nacionais de saúde para atender às demandas criadas pela sociedade, com destaque especial para Itália e Portugal (SERAPIONI, 2017; CAVALIERI, FERRANTE, 2020). No caso italiano, as regiões de saúde são autônomas, inclusive na gestão orçamentária, de forma a gerar desigualdades quanto à prestação de serviçose cuidados(CAVALIERI, FERRANTE, 2020). Já o caso português reflete-se como um intermediário entre o caso italiano e o brasileiro, também com autonomia das 5 regiões de saúde continentais, mas com ligações orçamentárias e controle central(SERAPIONI, 2017). Nesse sentido, em ambos os sistemas, também se observa uma desigualdade na prestação dos serviços de saúdea partir das condições sociodemográficas de cada região (SERAPIONI, 2017; CAVALIERI, FERRANTE, 2020).
Assim, relacionado aos condicionantes estruturais, o perfil sociodemográfico tem relação com o desempenho das regiões de saúde nos aspectos de financiamento e qualidade da prestação dos serviços de saúde (GARNELO; SOUSA; SILVA, 2017). Ampliando o olhar, o desenvolvimento populacional e socioeconômico da região também afeta os serviços a serem oferecidos, com impacto em todas as dimensões da regionalização da saúde no Brasil, desde a cobertura e o financiamento até a efetividade do sistema (VIANA; LIMA; FERREIRA, 2010).
Essa possível correlação entre os condicionantes estruturais e o desempenho das regiões de saúde tem gerado iniciativas para compreender seus padrões em todo o país (VIANA et al., 2017). Albuquerque et al.(2019) corroboram essas afirmações ao apontarem uma relação direta entre desenvolvimento socioeconômico e oferta de serviços, com um melhor desempenho na vigilância em saúde. Outrossim, Duarte et al.(2015) contribuíram com esse entendimento ao calcularem os IDH das regiões de saúde de todo o Brasil, de forma a facilitar as futuras análises estatísticas e multivariadas.
O estudo de Viana et al. (2015) aponta um perfil heterogêneo das regiões de saúde brasileiras, sendo visível o seguinte cenário: 1) um baixo desenvolvimento socioeconômico e uma baixa oferta de serviços de saúde concentrados nas regiões Norte e Nordeste; 2) um médio/alto desenvolvimento socioeconômico e uma baixa oferta de serviços de saúde espalhados por todo o país, mas com concentração na região Centro-Oeste; 3) um desenvolvimento socioeconômico médio e uma oferta de serviços de saúde média/alta; 4) um alto desenvolvimento socioeconômico e uma oferta de serviços de saúde média; 5) e um alto desenvolvimento socioeconômico e uma alta oferta de serviços de saúde, concentrados todos nas regiões Sudeste e Sul.
Calvo et al.(2016) também contribuíram com essa discussão, ao estabelecerem que as regiões Norte e Nordeste do Brasil concentram mais municípios de médio ou pequeno porte, em situações desfavoráveis segundo o perfil sociodemográfico e a capacidade de financiamento e intervenção dos serviços de saúde. Já, as regiões Sul e Sudeste concentram municípios de médio ou pequeno porte, com situações favoráveis ou regulares. Outro fator que também pode influenciar na qualidade dos serviços prestados e na cobertura é o fluxo migratório, devido ao aumento da demanda em determinada região e a possível má alocação de recursos pelo deslocamento populacional (MORAIS et al., 2018).
Machado, Lima e Baptista (2017) discutem que, o financiamento, a estrutura, os serviços e a qualidade do SUS não têm acompanhado a evolução dos condicionantes estruturais da sociedade nos últimos 30 anos, reforçando os pontos discutidos pelos autores anteriores. É importante destacar que essas avaliações apenas estão sendo realizadas devido à análise dos indicadores de forma conjunta e multidimensional, desde os aspectos das condições populacionais e condicionantes estruturais até a eficiência, a eficácia e a efetividade da regionalização dos serviços de saúde em todo o território brasileiro (ALBUQUERQUE; MARTINS, 2017).
Um ponto de relevância é o termo “performance”, que é apreciado neste trabalho. A utilização dessa palavra significa eficiência, eficácia e efetividade, conforme definidos por Howlett, Ramesh e Perl (2013) e Jannuzzi (2012): os serviços de saúde pública prestados foram de qualidade e conseguiram atingir um nível baixo de custo (eficiência); os serviços de saúde pública prestados atingiram os objetivos e metas anteriormente delimitados (eficácia); e os serviços de saúde pública prestados geraram impacto na sociedade, ou seja, geraram uma justiça social quanto à saúde realizada (efetividade).
3 MÉTODOS
Esta pesquisa, quanto ao seu fim, pode ser definida como: exploratória, pois realiza uma discussão sobre a regionalização da saúde e as condições socioeconômicas, e; descritiva, ao apontar as características dos clusters criados pelas regiões de saúde em todo o país (MATIAS-PEREIRA, 2016). Quanto ao tipo de pesquisa, pode ser definida como quantitativa pois utiliza-se de métodos estatísticos para se chegar aos resultados propostos (RICHARDSON, 2017).
Com o objetivo de agrupar as regiões de saúde conforme suas homogeneidades e separá-los conforme as heterogeneidades, a partir dos valores atingidos nas dimensões e no ISRS, utilizou-se a análise de conglomerados, ou análise de clusters (HAIR JÚNIOR et al., 2009; FÁVERO; BELFIORE, 2017). Neste trabalho, a análise de clusters foi aplicada nas 438 regiões de saúde espalhadas pelo país, considerando-se o ano de 2016.
Para criação das dimensões a serem avaliadas utilizou-se de 2 métodos: questionário eletrônico com especialistas e, posteriormente, a aplicação da técnica de Análise de Componentes Principais.
Em sua primeira etapa foram elencadas as opções de dimensões e indicadores a partir do(a): IDSUS (Índice de Desempenho do Sistema Único de Saúde), que atuou até os anos de 2011(BRASIL, 2011b); índice sintético criado pelo grupo Região e Redes (REGIÃO E REDES, 2018) e; trabalho desenvolvido por Paschoalotto et al. (2018), que propôs um índice sintético de avaliação das regiões de saúde no estado de São Paulo. A partir dessas dimensõese indicadores, foi formulado um questionário eletrônico na plataforma Google Docs e enviado para 117 acadêmicos, ou seja, especialistas ligados à área de regionalização da saúde que tenham publicação em níveis A1 ou A2, ou algum livro de referência. O questionário atingiu o número de 17 respostas, representando 15,45% da amostra selecionada, os quais definiram as dimensões e indicadores, a partir de um critério de 8+1 respostas (50% + 1), conforme exposto na tabela 1.
Com os indicadores e dimensões estabelecidos, pode-se então coletar os dados junto ao Proadess (FIOCRUZ, 2011). Para organização dos dados levantados utilizou-se o programa Microsoft Excel 2010 como forma de preparar e tratar os dados, realizar as estatísticas descritivas e construir, posteriormente, o ISRS. Para executar a ACP (HAIR JÚNIOR et al., 2009; FÁVERO; BELFIORE, 2017)utilizou-se o software IBM SPSS Statistics v.17, com o propósito de padronizar os dados e realizar as estatísticas mais avançadas.
De posse da definição dos indicadores e das dimensões que compõem o ISRS Brasil, pôde-se entrar na parte quantitativa de criação das dimensões e do índice. Assim, para melhor demonstrar as etapas realizadas, seguem as mesmas de forma sistematizada:
A – Seguinte à coletados indicadores (FIOCRUZ, 2011), pode-se analisar a base de dados quanto aos outliers, os quais foram excluídos da análise. Após essa etapa, para obter uma amostra normalizada aplicou-se a padronização Score Z (HAIR JÚNIOR et al., 2009; FÁVERO; BELFIORE, 2017);
B – Como forma de tratar os outliers(valores abaixo de -3 e acima de 3), foi realizada uma varredura, e todos os valores abaixo de -3 foram alterados para “-3”, e acima de 3, para “3” (FÁVERO; BELFIORE, 2017). Além disso, foi somado o valor de 3 nas observações padronizadas, com o intuito de gerar uma fácil visualização do desempenho do indicador ou índice:
Indicadores Regionais = X + 6
(1) X – Valor padronizado das observações
A partir da equação acima, os indicadores regionais passaram a ter o intervalo de valor entre 0 a 6, ou seja, todas as dimensões e os índices posteriores foram valoradas entre 0 e 6;
C – Para finalizar a preparação da base de dados, dois indicadores –Mortalidade infantil e Mortalidade materna (direta) –, que têm relação inversa aos demais (quanto menor o indicador, melhor), passaram pelo último tratamento com a equação a seguir:
| Cobertura | Cobertura pela Estratégia Saúde da Família | 43,76% | 15,48% |
| Cobertura populacional estimada pelas equipes de atenção básica | 44,09% | ||
| Partos hospitalares realizados no interior da região de saúde de residência | 11,85% | ||
| Imunização de menores de um ano por tetra ou pentavalente | 0,30% | ||
| Financiamento | Gasto público total em saúde por habitante | 50% | 15,31% |
| Recursos próprios destinados à saúde por habitante | 50% | ||
| Recursos humanos | Proporção de médicos a cada 1.000 habitantes | 50% | 26,72% |
| Proporção de enfermeiros a cada 1.000 habitantes | 50% | ||
| Infraestrutura | Proporção de leitos totais a cada 1.000 habitantes | 37,00% | 16,64% |
| Proporção de leitos de UTI/Neonatal a cada 1.000 nascidos vivos | 31,59% | ||
| Proporção de equipamentos de ultrassonografia a cada 100.000 habitantes | 31,41% | ||
| Serviços SUS | Taxa de internação hospitalar a cada 1.000 habitantes | 2,54% | 11,39% |
| Internações cirúrgicas realizadas fora da região de saúde de residência | 23,81% | ||
| Internações cirúrgicas realizadas no interior da região de saúde de residência | 23,81% | ||
| Internações clínicas realizadas fora da região de saúde de residência | 24,93% | ||
| Internações clínicas realizadas no interior da região de saúde de residência | 24,93% | ||
| Qualidade do SUS | Mortalidade infantil | 34,52% | 14,46% |
| Mortalidade materna (direta) | 30,77% | ||
| Internação por condições sensíveis à atenção primária | 34,71% |
D – O próximo passo foi definir os pesos de cada indicador em relação à dimensão, assim como de cada dimensão para o ISRS. Para realizar esse processo, utilizou-se a ACP junto aos indicadores do ano de 2016, por meio da divisão das cargas fatoriais de cada indicador/dimensão pela variância total da dimensão/do índice criado(a). Dessa forma, pôde-se sintetizar os indicadores em cada uma de suas dimensões e, posteriormente, as dimensões no ISRS (HAIR JÚNIOR et al., 2009; FÁVERO; BELFIORE, 2017).
E – Com a distribuição dos pesos realizada, pôde-se então criar as dimensões definidas com a equação abaixo:
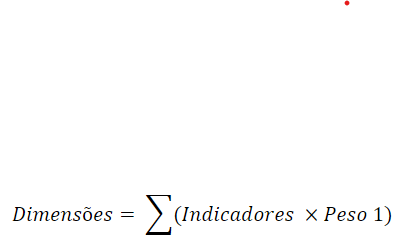
Na criação das dimensões, os indicadores faltantes foram substituídos no cálculo pela multiplicação de seu peso pela média dos demais indicadores que compõem aquela dimensão;F – Com as dimensões criadas, pôde-se então criar o ISRS com a equação abaixo:
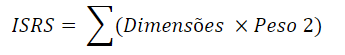
Na criação do ISRS, as dimensões faltantes foram substituídas no cálculo pela multiplicação de seu peso pela média das demais dimensões que compõem a formação do ISRS.
Ao final, após a criação da base de dados final, foram utilizadas duas análises de clusters para mensurar dois padrões de homogeneidade. A primeira análise utilizou os indicadores de condicionantes estruturais: Taxa de analfabetismo, Renda per capitae Densidade demográfica (VIANA et al., 2015), com o objetivo de analisar a distribuição do desempenho das regiões de saúde dividida pelas características sociodemográficas.
A segunda utilizou as seis dimensões criadas para estabelecer os grupos homogêneos, estando mais focada na performance das regiões de saúde para divisão (PASCHOALOTTO et al.,2018). Ambas as análises utilizaram o clusterhierárquico, com a definição do número de clustersa partir do dendograma 5308estabelecido, e o método de Ward, com a mensuração pela distância euclidiana quadrática (FÁVERO; BELFIORE, 2017).
Por fim, para a criação dos mapas geográficos a partir dos indicadores utilizados, foi utilizado o software Tabwin v.4.1.5,que trouxe uma visão espacial dos 2 processos de clusterização definidos acima.
4 RESULTADOS E DISCUSSÕES
Este tópico apresenta as duas análises de clusters realizadas com o objetivo de demonstrar o desempenho das regiões de saúde do país de acordo com suas homogeneidades (FÁVERO; BELFIORE, 2017). A primeira análise utilizou os três principais indicadores (VIANA et al., 2015) que compõem os condicionantes estruturais das regiões de saúde, enquanto a segunda utilizou as seis dimensões formuladas para o ISRS.
4.1 Cluster socioeconômicos das regiões de saúde
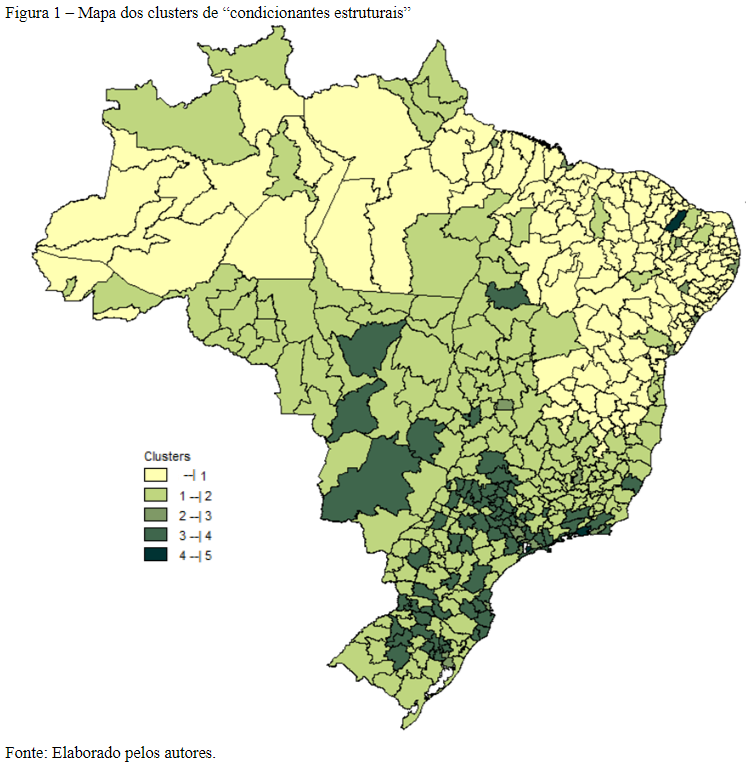
Conforme pode ser observado na Tabela 2 e na Figura 1, o cluster 1 é o segundo com mais regiões de saúde em todo país, principalmente nas macrorregiões Norte e Nordeste, com a maior taxa de analfabetismo, a segunda menor densidade demográfica, a menor renda per capita e os piores desempenhos nas dimensões financiamento, recursos humanos, infraestrutura, qualidade do SUS e ISRS (LIMA et al., 2012; VIANA et al., 2015; ALBUQUERQUE; MARTINS, 2017; SOUZA et al., 2018; ALBUQUERQUE et al., 2019; VIACAVA et al., 2019; VIANA et al., 2019). Apesar disso, esse cluster tem o melhor desempenho na dimensão cobertura das regiões de saúde (FERREIRA et al., 2018; VIACAVA et al., 2019)
O cluster 2 engloba o maior número de regiões de saúde do país, com quase 50% da macrorregião Norte, uma pequena parcela do Nordeste e a maior parte do Centro-Oeste, do Sudeste e do Sul. Seus indicadores socioeconômicos apresentam a segunda maior taxa de analfabetismo, a menor densidade demográfica e a segunda menor renda per capita. Seu desempenho nas dimensões destaca-se com a segunda maior cobertura, os segundos piores valores para financiamento e recursos humanos e uma qualidade muita próxima à do cluster 1 (LIMA et al., 2012; ALBUQUERQUE; MARTINS, 2017; VIANA et al., 2019).
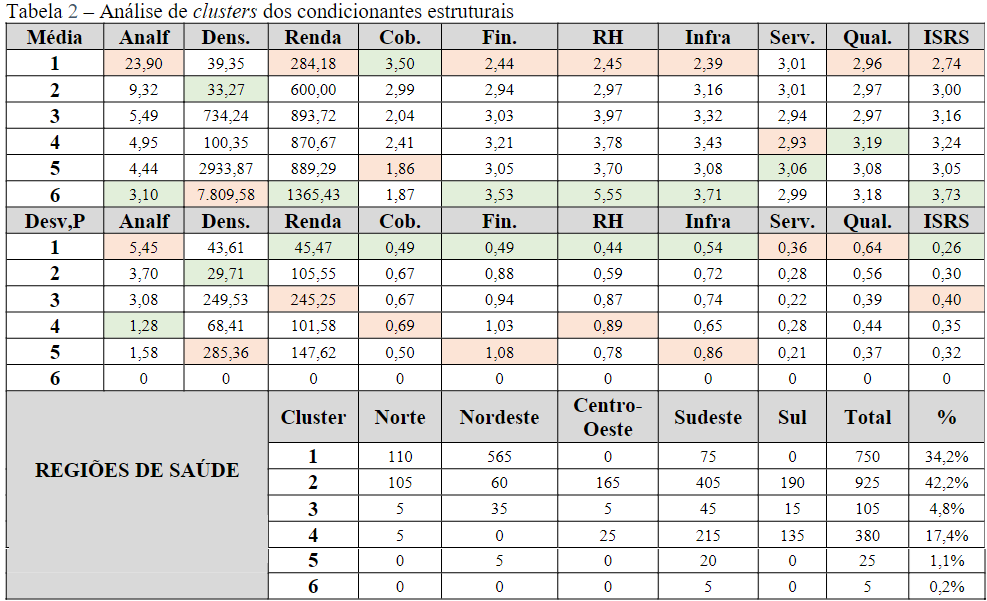
O cluster 3 é composto por regiões de saúde de todas as macrorregiões do país, sem grande representatividade e com desempenho mediano em todos os indicadores e dimensões utilizados para análise. Já o cluster4, composto majoritariamente por regiões de saúde do Centro-Oeste, do Sudeste e do Sul, apresenta comportamento médio na maioria dos indicadores e dimensões, com exceção da dimensão serviços SUS, em que demonstra o pior desempenho, e da qualidade do SUS, com o melhor desempenho entre os clusters (OLIVEIRA et al., 2017; PASCHOALOTTO et al. 2018; ALBUQUERQUE et al., 2019).
Por fim, os clusters 5 e 6 têm as mesmas características em suas regiões de saúde: grandes cidades, menores taxas de analfabetismo e maiores de renda per capita, além do desempenho acima da média brasileira, ou o melhor desempenho, em todas as dimensões, com exceção da cobertura, em que o cluster 5 tem o pior desempenho (ALBUQUERQUE; MARTINS, 2017; PASCHOALOTTO et al., 2018).
Assim, a partir da clusterização por meio dos condicionantes estruturais, observa-se uma desigualdade nas regiões de saúde brasileiras, com concentração das melhores condições sociodemográficas nas macrorregiões sudeste e sul, junto a uma melhor performance nas dimensões de saúde, com exceção da dimensão cobertura (ALBUQUERQUE; MARTINS, 2017; VIANA et al., 2019).
4.2 Clusters das dimensões nas regiões de saúde
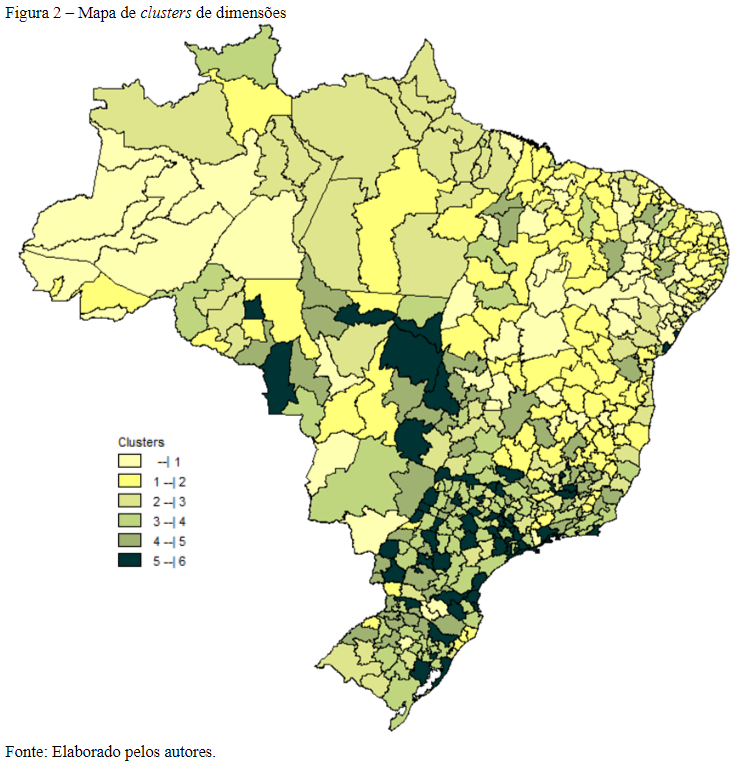
Na segunda análise de cluster realizada, observada na tabela 3 e figura 2, considerando as dimensões do ISRS, observa-se que o cluster 1 é formado, em sua maioria, por regiões de saúde do Nordeste e outras das demais macrorregiões. Ele tem o segundo e o melhor desempenho nas dimensões cobertura e serviços SUS, respectivamente, ao passo que, nas dimensões recursos humanos, infraestrutura, qualidade do SUS e no ISRS, tem o pior desempenho (LIMA et al., 2012; ALBUQUERQUE et al., 2019).
O cluster 2 tem o maior número de regiões de saúde, sendo também formado, em sua maioria, por regiões de saúde do Nordeste e uma grande parte do Sudeste. Seu melhor desempenho está nas dimensões cobertura e qualidade do SUS, mas tem desempenho mediano nas demais dimensões (VIACAVA et al., 2019; VIANA et al., 2019).
O cluster 3, que é formado por regiões de saúde, em sua maioria, do Norte e do Sudeste do Brasil, tem os piores desempenhos quanto às dimensões financiamento e serviços SUS e apresentaum desempenho médio nas demais (LIMA et al., 2012; VIANA et al., 2015). Já o cluster 4, formado em sua grande parte por regiões de saúde do Sudeste e do Sul, apresenta o melhor desempenho na dimensão recursos humanos e comportamento mediano nas outras (GIRARDI et al., 2016; SANTOS NETO, 2017).
| 3,38 | 2,57 | 2,49 | 2,24 | 3,05 | 2,68 | 2,69 |
| 3,60 | 2,57 | 2,70 | 2,76 | 3,00 | 3,13 | 2,92 |
| 2,69 | 2,51 | 2,68 | 2,58 | 2,96 | 2,97 | 2,71 |
| 2,42 | 3,09 | 3,97 | 3,64 | 2,98 | 3,05 | 3,29 |
| 3,28 | 3,05 | 2,90 | 3,66 | 3,00 | 2,99 | 3,13 |
| 2,39 | 3,35 | 3,14 | 2,89 | 2,97 | 3,13 | 2,99 |
| 0,49 | 0,58 | 0,42 | 0,52 | 0,33 | 0,58 | 0,22 |
| 0,38 | 0,61 | 0,55 | 0,58 | 0,34 | 0,64 | 0,26 |
| 0,66 | 0,76 | 0,58 | 0,61 | 0,33 | 0,50 | 0,30 |
| 0,62 | 0,91 | 0,90 | 0,60 | 0,20 | 0,45 | 0,34 |
| 0,56 | 0,83 | 0,58 | 0,69 | 0,29 | 0,52 | 0,27 |
| 0,79 | 1,14 | 0,56 | 0,52 | 0,33 | 0,49 | 0,28 |
| 60 | 205 | 25 | 40 | 15 | 345 | 15,8% |
| 45 | 300 | 30 | 150 | 25 | 550 | 25,2% |
| 90 | 70 | 25 | 100 | 30 | 315 | 14,4% |
| 25 | 50 | 25 | 200 | 120 | 420 | 19,2% |
| 5 | 35 | 55 | 90 | 75 | 260 | 11,9% |
| 0 | 5 | 30 | 185 | 75 | 295 | 13,5% |
O cluster5 tem a menor representatividade de regiões de saúde se comparado aos demais clusters, e está localizado, em sua maioria, no Sudeste e no Sul. Tem desempenho médio na maioria das dimensões, com exceção da infraestrutura e do ISRS, apresentando o melhor desempenho nestes entre os clusters(FACCHINI; TOMASI; DILÉLIO, 2018).
Por fim, o cluster 6 constitui-se, em sua maioria, de regiões de saúde do Sudeste. Apesar de ter o pior desempenho para a dimensão cobertura, atingiu os melhores desempenhos em financiamento e qualidade do SUS (FERREIRA et al., 2018; VIACAVA et al., 2019). Portanto, a partir dos clusters formados pelas dimensões de saúde e o índice sintético, nota-se uma distribuição desigual da performance das regiões de saúde inter e intramacrorregiões, com altos valores de desvio-padrão, principalmente nas macrorregiões sul e sudeste (ALBUQUERQUE et al., 2019; VIANA et al., 2019).
5 CONSIDERAÇÕES FINAIS
As regiões de saúde no Brasil, apesar de terem sido criadas para amenizar as desigualdades sociodemográficas e a performance em saúde, pouco ainda avançaram nesse sentido (ALBUQUERQUE et al., 2017; CASANOVA et al., 2017). Apesar de alguns estudos apontarem uma redução na desigualdade entre as regiões de saúde em todo o país (MOREIRA; FERRÉ; ANDRADE, 2017; ALBUQUERQUE et al., 2019; VIACAVAet al., 2019), os dados aqui demonstrados apontam que isso não aconteceu de forma uniforme entre as dimensões (FERREIRA et al., 2018; VIANA et al., 2018).
Os resultados e o mapeamento das regiões de saúde aqui desenvolvidos apontaram que as condições socioeconômicas ainda estão intimamente correlacionadas ao desempenho de indicadores e dimensões nas regiões de saúde, com exceção dos indicadores de cobertura, de forma: (a) a impulsionar estudos sobre intersetorialidade (VIANA; LIMA; FERREIRA, 2010; CARVALHO et al., 2015; GARNELO; SOUSA; SILVA, 2017; VIANA et al., 2017; PASCHOALOTTO et al., 2018); (b) a capacidade econômico-financeira das regiões de saúde pode influenciar diretamente seus recursos humanos e materiais, mas não os serviços prestados e sua qualidade (AMORIM; PINTO JÚNIOR; SHIMIZU, 2015; FERREIRA et al., 2018; PASCHOALOTTO et al., 2018); e (c) existem regiões de saúde com comportamento similares em condições socioeconômicas e desempenho na saúde, mas estão em macrorregiões diferentes do país (VIACAVA et al., 2019; VIANA et al., 2019).
Além disso, a pesquisa aqui desenvolvida apresentou contribuições para a academia científica e para a administração pública brasileira, principalmente no que tange à administração do processo de regionalização da saúde no Brasil, aodesenvolver os pontos elencados pelos estudos anteriores, sendo eles: (I) avaliar a política pública de regionalização da saúde no Brasil pós-decreto de 2011 (BRASIL, 2011a), que consolidou as regiões de saúde no país, de forma a dar um panorama do desempenho das regiões de saúde divididas em macrorregiões (VIANA et al., 2015; RIBEIRO et al., 2017; PASCHOALOTTO et al., 2018); e (II) apontar as relações entre melhoria das condições socioeconômicas e qualidade dos serviços de saúde prestados; da ausência e do padrão mal adequado de financiamento nas regiões de saúde (ALBUQUERQUE et al., 2017; COSTA, 2017).
Para pesquisas futuras imagina-se: (I) a ampliação das análises entre os indicadores de saúde e os condicionantes estruturais das regiões de saúde no Brasil, com uma possível inclusão de novas variáveis de controle e; (II) a comparação entre os setores privado e público nessas regiões de saúde e suas consequências, com a inclusão dos dados da saúde suplementar.
REFERÊNCIAS
ALBUQUERQUE, A. C. de et al.Avaliação de desempenho da regionalização da vigilância em saúde em seis Regiões de Saúde brasileiras. Cadernos de Saúde Pública, Rio de Janeiro, v. 35, 2019. Supl. 2.
ALBUQUERQUE, M. V. de et al.Desigualdades regionais na saúde: mudanças observadas no Brasil de 2000 a 2016. Revista de Ciência & Saúde Coletiva, Rio de Janeiro, v. 22, n. 4, p. 1055-1064, 2017.
ALBUQUERQUE, M. V. de; MARTINS, M. Indicadores de desempenho no Sistema Único de Saúde: uma avaliação dos avanços e lacunas. Saúde em Debate, Rio de Janeiro, v. 41, n. especial, p. 118-137, 2017.
AMORIM, A. S.; PINTO JÚNIOR, V. L.; SHIMIZU, H. E. O desafio da gestão de equipamentos médico-hospitalares no Sistema Único de Saúde. Saúde em Debate, Rio de Janeiro, v. 39, n. 5, p. 350-362, 2015.
BRASIL. [Constituição 1988].Constituição da República Federativa do Brasil. Brasília: Senado Federal, 1988.
BRASIL. Conselho Nacional de Secretários de Saúde. A gestão do SUS.Brasília: CONASS, 2011a. (Coleção Para Entender a Gestão do SUS, v.1).
BRASIL. Lei nº 8.080, de 19 de setembro de 1990. Dispõe sobre as condições para a promoção, proteção e recuperação da Saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências. Diário Oficial da União, Brasília, 1990a. Disponível em: http://www.portal.saude.gov.br/portal/arquivos/pdf/lei8080.pdf. Acesso em: 26 fev. 2016.
BRASIL. Lei nº 8.142, de 28 de dezembro de 1990. Dispõe sobre a participação da comunidade na gestão do Sistema Único de Saúde (SUS) e sobre as transferências intergovernamentais de recursos financeiros na área da saúde e dá outras providências. Diário Oficial da União, Brasília, 1990b. Disponível em: http://www.planalto.gov.br/ccivil_03/leis/l8142.htm. Acesso em: 27 fev. 2016.
BRASIL. Ministério da Saúde. IDSUS: Índice de Desempenho do Sistema Único de Saúde. Ministério da Saúde, 2011b. Disponível em: http://www.portal.saude.gov.br/portal/arquivos/pdf/IDSUS_06-03-12.pdf. Acesso em: 26 jun. 2018.
BRASIL. Ministério da Saúde. Pactos pela vida, em defesa do SUS e de gestão – diretrizes operacionais. Brasília: Departamento de Apoio à Descentralização; Secretaria Executiva, 2006. (Pactos pela Saúde 2006, v. 1).
BRASIL. Ministério da Saúde. Secretaria de Assistência à Saúde. Portaria MS/GM nº 373, de 28 de fevereiro de 2002.Dispõe sobre a Norma Operacional da Assistência à Saúde: NOAS-SUS 01/02. Diário Oficial da União, seção 1, Brasília, 28 de fevereiro de 2002.
BRASIL. Ministério da Saúde. Secretaria de Assistência à Saúde. Regionalização da assistência à saúde: aprofundando a descentralização com equidade no acesso Norma Operacional da Assistência à Saúde – NOAS-SUS 01/01 (Portaria MS/GM n.º 95, de 26 de janeiro de 2001, e regulamentação complementar). Brasília: Ministério da Saúde, 2001. (Série A. Normas e Manuais Técnicos, n. 116).
BRASIL. Ministério da Saúde. Secretaria de Ciência, Tecnologia e Insumos Estratégicos. Departamento de Ciência e Tecnologia. Agenda nacional de prioridades de pesquisa em saúde. 2. ed. Brasília: Editora do Ministério da Saúde, 2015.
CALVO, M. C. M. et al. Estratificação de municípios brasileiros para avaliação de desempenho em saúde. Epidemiol. Serv. Saúde, Brasília, v. 25, n. 4, p. 767-776, 2016.
CAMPOS, G. W. S. et al. Tratado de Saúde Coletiva. 2. ed. rev. aum. São Paulo: Hucitec, 2012.
CARVALHO, R. A. da S. et al.Desigualdades em saúde: condições de vida e mortalidade infantil em região do nordeste do Brasil. Revista de Saúde Pública, São Paulo, v. 49, n. 5, 2015
CASANOVA, A. O. et al. A implementação de redes de atenção e os desafios da governança regional em saúde na Amazônia Legal: uma análise do Projeto QualiSUS-Rede. Revista de Ciência & Saúde Coletiva, Rio de Janeiro, v. 22, n. 4, p. 1209-1224, 2017.
CAVALIERI, M.; FERRANTE, L. Convergence, decentralization and spatial effects: An analysis of Italian regional health outcomes. Health Policy, 124(2), p. 164-173, 2020.
COSTA, Nilson do Rosário. Austeridade, predominância privada e falha de governo na saúde. Revista de Ciência & Saúde Coletiva, Rio de Janeiro, v. 22, n. 4, p. 1065-1074, 2017.
DUARTE, C. M. R. et al. Regionalização e desenvolvimento humano: uma proposta de tipologia de Regiões de Saúde no Brasil. Cadernos de Saúde Pública, Rio de Janeiro, v. 31, n. 6, p. 1163-1174, 2015.
FACCHINI, L. A.; TOMASI, E.; DILÉLIO, A. S. Qualidade da atenção primária à saúde no Brasil: avanços, desafios e perspectivas. Saúde em Debate, Rio de Janeiro, v. 42, n. esp. 1, p. 208-223, 2018.
FÁVERO, L.; BELFIORE, P. Manual de análise de dados. Rio de Janeiro: Elsevier. 2017.
FERREIRA, J. et al. Planejamento regional dos serviços de saúde: o que dizem os gestores? Saúde e Sociedade, São Paulo, v. 27, n. 1, p. 69-79, 2018.
FIOCRUZ. Fundação Oswaldo Cruz. Proadess: Programa de Avaliação do Desempenho do Sistema Único de Saúde. Fiocruz, 2011. Disponível em: https://www.proadess.icict.fiocruz.br. Acesso em: 10 jan. 2018.
GARNELO, L.; SOUSA, A. B. L.; SILVA, C. de O. da. Regionalização em saúde no Amazonas: avanços e desafios. Revista de Ciência & Saúde Coletiva, Rio de Janeiro, v. 22, n. 4, p. 1225-1234, 2017.
GIRARDI, S. N. et al. Impacto do Programa Mais Médicos na redução da escassez de médicos em Atenção Primária à Saúde. Ciência & Saúde Coletiva, Rio de Janeiro, v. 21, n. 9, p. 2675-2684, 2016.
HAIR JÚNIOR, J. F. et al.Multivariate Data Analysis. 7. ed. Pearson, 2009.
HOWLETT, M.; RAMESH, M.; PERL, A. Política pública: seus ciclos e subsistemas – uma abordagem integradora. Rio de Janeiro: Elsevier, 2013.
JANNUZZI, Paulo de Martino. Indicadores sociais no Brasil. 5. ed. Campinas, SP: Alínea, 2012.
LIMA, L. D. de et al. Regionalização da saúde no Brasil. In: GIOVANELLA, Lígia (org.). Política e sistema de saúde no Brasil. 2. ed. rev. e ampl. Rio de Janeiro: Editora Fiocruz, 2012.
MACHADO, C. V.; LIMA, L. D. de; BAPTISTA, T. W. da F. Políticas de saúde no Brasil em tempos contraditórios: caminhos e tropeços na construção de um sistema universal. Cadernos de Saúde Pública, Rio de Janeiro, v. 33, 2017. Supl. 2.
MATIAS-PEREIRA, José. Manual de metodologia da pesquisa científica. 4. ed. São Paulo: Atlas, 2016.
MORAIS, M. S. de et al. Retrato de uma região: impacto da indústria sucroalcooleira, indicadores de saúde e a percepção dos gestores. Saúde e Sociedade, São Paulo, v. 27, n. 3, p. 922-928, 2018.
MOREIRA, L. M. C.; FERRÉ, F.; ANDRADE, E. I. G. Financiamento, descentralização e regionalização: transferências federais e as redes de atenção em Minas Gerais, Brasil. Ciência & Saúde Coletiva, Rio de Janeiro, v. 22, n. 4, p. 1245-1256, 2017.
OLIVEIRA, M. J. C. et al.Contextualização da diarreia infantil no brasil: revisão de literatura. ReonFacema, Maranhão, v. 3, n. 2, p. 506-512, 2017.
PASCHOALOTTO, M. A. C et al. A regionalização do SUS: proposta de avaliação de desempenho dos Departamentos Regionais de Saúde do estado de São Paulo. Saúde e Sociedade, São Paulo, v. 27, n. 1, p. 80-93, 2018.
PESTANA, M; MENDES E. V. Pacto de gestão: da municipalização autárquica à regionalização cooperativa. Belo Horizonte: Secretaria do Estado de Minas Gerais, 2004.
REGIÃO e REDES. Políticas, planejamento e a gestão das regiões e redes de atenção à saúde no Brasil. Região e Redes, 2018. Disponível em: http://www.resbr.net.br/apresentacao/. Acesso em: 20 fev. 2018.
RIBEIRO, J. M. et al. Políticas de saúde e lacunas federativas no Brasil: uma análise da capacidade regional de provisão de serviços. Revista deCiência e Saúde coletiva, Rio de Janeiro, v. 22, n. 4, p. 1031-1044, 2017.
RICHARDSON, R. J. Pesquisa social: métodos e técnicas. 4. ed. São Paulo: Atlas, 2017.
SANTOS NETO, J. A. dos et al. Análise do financiamento e gasto do Sistema Único de Saúde dos municípios da região de saúde Rota dos Bandeirantes do estado de São Paulo, Brasil. Ciência & Saúde Coletiva, Rio de Janeiro, v. 22, n. 4, p. 1269-1280, 2017.
SERAPIONI, M. Economic crisis and inequalities in health systems in the countries of Southern Europe. Cadernos de Saúde Pública, v. 33, n. 9, e00170116, 2017.
SOUZA, M. de F. M. et al. Transição da saúde e da doença no Brasil e nas Unidades Federadas durante os 30 anos do Sistema Único de Saúde. Revista de Ciência & Saúde Coletiva, Rio de Janeiro, v. 23, n. 6, p. 1737-1750, 2018.
VIACAVA, F. et al. Desigualdades regionais e sociais em saúde segundo inquéritos domiciliares (Brasil, 1998-2013). Ciência & Saúde Coletiva, Rio de Janeiro, v. 24, n. 7, p. 2745-2760, 2019.
VIANA, A. L. D. et al. Região e Redes: abordagem multidimensional e multinível para análise do processo de regionalização da saúde no Brasil. Rev. Bras. Saúde Matern. Infant., Recife, v. 17, p. S17-S26, 2017. Supl. 1.
VIANA, A. L. D. et al. Tipologia das regiões de saúde: condicionantes estruturais para a regionalização no Brasil. Saúde e Sociedade, São Paulo, v. 24, n. 2, p. 413-422, 2015.
VIANA, A. L. D.; LIMA, L. D. de; FERREIRA, M. P. Condicionantes estruturais da regionalização na saúde: tipologia dos Colegiados de Gestão Regional. Ciência & Saúde Coletiva, Rio de Janeiro, v. 15, n. 5, p. 2317-2326, 2010.
WAGNER, Gastão. Estratégias para consolidação do SUS e do direito à saúde. Revista Ensaios & Diálogos em Saúde Coletiva, Rio de Janeiro, v. 3, p. 36-40, 2016.