Problemas de salud mental: asimetría entre las necesidades y los servicios brindados a la población general1
Mental health problems: Asymmetry between needs and services delivered to the general population
Problemas de salud mental: asimetría entre las necesidades y los servicios brindados a la población general1
Psicología Iberoamericana, vol. 24, núm. 2, pp. 63-73, 2016
Universidad Iberoamericana, Ciudad de México
Recepción: 27 Enero 2015
Aprobación: 01 Junio 2016
Resumen: Todo profesional de la salud mental (SM) debe conocer las principales problemáticas que le competen en su comunidad; por ello, esta investigación tiene como objetivo evaluar la presencia de problemas de SM e identificar aquellos que se atienden en los servicios públicos de psicología. Se trabajó con 384 habitantes de la jurisdicción sanitaria Zumpango, quienes contestaron el SCL-90-R, AUDIT y DAST-10, y cinco psicólogos que señalaron, en entrevista semiestructurada, las principales problemáticas que atienden. Se encontraron diferencias entre hombres y mujeres. Las principales problemáticas son ansiedad, obsesiones-compulsiones, depresión y somatización; sin embargo, dentro de la atención resaltan la ansiedad, la depresión y los problemas de adicciones. Se concluye señalando la atención parcial de los problemas de SM y la necesidad de intervenciones psicosociales.
Palabras clave: salud mental, enfermedad mental, epidemiología, psicología clínica, psiquiatría.
Abstract: Every mental health (MH) professional should know the main problems present in the community, which is why this investigation has the objective to evaluate the presence of MH problems and identify those that are addressed by public psychology services. The study worked with 384 inhabitants of the Zumpango health district who answered the SCL-90-R, AUDIT and DAST-10; in addition, five psychologists applied semi-structured interviews to identify the main problems addressed. Differences were found between men and women; the main MH problems are: anxiety, obsessive-compulsive disorder, depression, somatic symptom disorder and addiction problems. The authors conclude by indicating partial attention of MH problems and the need for psychosocial interventions.
Keywords: mental health, mental illness, epidemiology, clinical psychology, psychiatry.
Es importante que todo profesional de la salud mental (SM) conozca las principales problemáticas que le competen en la comunidad en la que se encuentre laborando. Sin embargo, a pesar de las numerosas investigaciones de detección no hay certeza de que la población esté siendo atendida acorde a la necesidad prioritaria de la comunidad. Por lo tanto, esta investigación tiene el objetivo de evaluar la presencia de problemas de SM e identificar aquellos que están siendo tratados en los servicios de psicología.
Al hablar del proceso salud-enfermedad, la Organización Mundial de la Salud (OMS) (2001b) y Robles, Medina, Páez y Becerra (2010) señalan que para abordar los problemas de salud no hay que basarse sólo en la presencia de algún malestar, sino que deben considerarse los aspectos físicos, mentales, sociales, así como el grado de malestar y disfuncionalidad.
De manera específica, se define a la SM como el equilibrio armónico entre el individuo y su entorno, contando factores sociales, ambientales, biológicos, psicológicos y espirituales, aunados a sentimientos de bienestar, desempeño de actividades, la cultura, valores y estilos de vida (Errázuriz et al., 2007; Lámbarri, Flores & Berenzon, 2012; Souza & Cruz, 2010). Finalmente, el desarrollo de la SM se basa en la satisfacción de sus necesidades de vínculo, orientación, entrega, arraigo, identidad y trascendencia (Flóres & Gallego, 2011). En contraparte, la presencia de una enfermedad mental (EM) afecta en diferente grado la calidad de vida que comprende condiciones de vida, satisfacción personal, etcétera (Gonzáles-Celis, Tron & Chávez, 2009; OMS, 2001a); asimismo, encasillar a la persona enferma en un estereotipo tradicional acarrea sufrimiento, disfuncionalidad e incluso exclusión social, ya que al estigmatizarla se afectan su autoestima y su desempeño social (López, Fernández, Laviana, Aparicio, Perdiguero & Rodríguez, 2010). Esto se agrava aún más ante la falta de servicios especializados, por lo cual el estigma termina convirtiéndose en una barrera de acceso a la salud y a los servicios de salud (Campo-Arias, Celina & Herazo, 2014).
De ahí la relevancia de realizar mediciones comunitarias, evaluando la carga de las EM y las acciones que se puedan llevar a cabo en el ámbito local, regional, nacional e internacional (De la Fuente & Heinze, 2011; Errázuriz et al., 2007; Saraceno & Fleischmann, 2009). En este sentido, Saxena, Basauri y Rodríguez (2009), al reconocer la diversidad cultural, recomiendan que cada país debe obtener información propia para tomar decisiones bien fundamentadas.
Se entiende que la SM se ve influida por determinantes sociales como el gradiente social, la inclusión o exclusión, el apoyo, la edad, el sexo, el ambiente, etcétera (Bleda, 2005; Errázuriz et al., 2007; OMS, 2001, 2003). Gracias a esta relación se reconoce que la incertidumbre laboral, la pobreza o las malas condiciones de vivienda incrementan el riesgo de problemas de SM (Bernardini-Zambrini, 2014). Mientras aumenta la morbilidad psiquiátrica, también aumentan el uso de servicios y el contacto con los servicios comunitarios, lo cual está influido por factores socioeconómicos, como el bajo estatus socioeconómico. Algunos reafirman esta relación entre el uso de los servicios de salud y los recursos de la zona de captación, lo que genera inequidad en la atención (Donisi et al., 2013). Por ello, es importante considerar que dada la complejidad socioeconómica, política y cultural en que se desenvuelve el individuo, surge la anomia que conlleva una serie de conflictos entre sus deseos y las limitaciones impuestas socialmente, lo que da por resultado una carencia de SM (Parales-Quenza, 2008). En este sentido, el estudio de Shen (2014) indica que el desarrollo de la comunidad se manifiesta en la capacidad para establecer organizaciones comunitarias y espacios semipúblicos, lo cual beneficia a la SM individual. Dado que este estudio se realizó en China, fue posible aprovechar la capacidad de organización de la población, dejando la lección de que cada país deberá encontrar los puntos fuertes de su población para integrarlos a sus estrategias de SM.
Al respecto se ha reflexionado sobre los procesos de normalización y desviación social, relacionados con la SM de hombres y mujeres, señalando que las personas que muestran mayor apego a los papeles sexuales tradicionales y a las características femeninas presentan mayor sintomatología (Matud & Aguilera, 2009); esto lleva a cuestionar los papeles impuestos socialmente (Fleiz, Ito, Medina-Mora & Ramos, 2008; Sánchez & Crocker, 2005).
En cuanto a la prevalencia de los problemas de SM, Demyttenaere y colaboradores (2004) indican que en México son más frecuentes los trastornos de ansiedad (sin calcular el TOC) (6.8%), seguido de los del estado de ánimo (4.8%), del consumo de sustancias (2.5%) y de control de impulsos (sin calcular el trastorno explosivo intermitente) (1.3%). En cuanto a la población atendida en México se encuentra lo siguiente por tipo de servicio: a) en los establecimientos ambulatorios de SM, los principales diagnósticos fueron trastornos afectivos con 28%, neuróticos con 25%, otros con 26% que engloban epilepsia, trastornos mentales orgánicos, retraso mental y desórdenes psicológicos del desarrollo; b) en cuanto a internamientos psiquiátricos, 60% fueron mujeres, 31% hombres y 9% niños/adolescentes, y los principales diagnósticos fueron trastornos afectivos con 27% de prevalencia, los asociados al consumo de drogas con 18% y se ha englobado a los demás en 22% (OMS, OPS & SS, 2011).
En la Encuesta Nacional de Epidemiología Psiquiátrica en México, en población comunitaria, se hallaron con mayor frecuencia los trastornos de ansiedad (14.3%), seguidos por los de abuso de sustancias (9.2%) y los afectivos (9.1%). Se pudo observar que los trastornos afectivos y de ansiedad son más usuales en las mujeres, mientras que los relacionados con el uso de sustancias lo son en los hombres. Al analizar los trastornos individuales, las fobias específicas fueron los más comunes (7.1%), seguidas de los de conducta (6.1%), la dependencia al alcohol (5.9%), la fobia social (4.7%) y el episodio depresivo mayor (3.3%). Al analizar por sexo, los principales trastornos para las mujeres fueron las fobias (específicas y sociales) y el episodio depresivo mayor; para los hombres fueron el abuso y la dependencia al alcohol, así como los trastornos de conducta (Medina-Mora et al., 2003).
Se observa que entre la gente que está siendo atendida predominan los trastornos afectivos y por abuso de sustancias, mientras que en un estudio de la Encuesta Nacional de Epidemiología Psiquiátrica (ENEP) con población comunitaria (Medina-Mora et al., 2003), los principales problemas son los trastornos de ansiedad, por sustancias y afectivos, de manera que en los servicios brindados éstos se dejan atrás aunque son la principal problemática; entonces, se concluye que los síntomas más frecuentes, en este caso, son atendidos parcialmente. También se encontró en Estados Unidos que, a pesar del aumento de tratamientos de SM, no hay evidencia de la disminución en la prevalencia de los trastornos psicológicos o depresión, y se halló pobre correspondencia entre la necesidad de atención y los tratamientos actuales recibidos (Mojtabai & Jorm, 2015). Algunos autores advierten que se necesita detallar el momento en que se obtuvo la atención y las razones para no buscarla cuando la necesitan (Borges, Orozco, Benjet & Medina-Mora, 2010).
Se ha visto con el paso del tiempo que las personas con trastornos mentales (TM) son recluidas en hospitales psiquiátricos, lo que les impide por completo que lleven una vida normal social y personal, causando más daños que beneficios; desafortunadamente, los servicios de SM se centran en la atención terciaria, aunque la calidad es de alto costo y poco accesible (Funk, Faydi, Drew & Minoletti, 2009). En consecuencia, se buscan alternativas para implementar intervenciones primarias basadas en el conocimiento acumulado, aunque incompleto, sobre la etiología de los TM, para poder reducir las condiciones perjudiciales a la salud a través de estrategias de intervención primaria (García, 2007). Así, la atención primaria es un componente fundamental del sistema de salud; sin embargo, la SM no es contemplada como prioridad en la agenda de salud, pues el presupuesto para ella rara vez supera 2% del total destinado a este rubro (Jané-Llopis, 2004; Rodríguez, 2011; Souza & Cruz, 2010).
La atención de la SM desde el nivel primario hasta el terciario corresponde a un equipo multidisciplinario, donde se reconoce la necesidad de integrar a los psicólogos al servicio de salud (Moreno & Moriana, 2012). En dicho equipo es necesario que todas las disciplinas y los niveles se sincronicen para que exista una atención efectiva en la población. Sin embargo, en el estudio de Martín-Jurado, De la Gándara, Castro, Moreira y Sánchez-Hernández (2012) se encuentra discordancia entre la atención primaria y la atención especializada, basándose en las hojas de derivación en las que el equipo de atención especializada consideró que sólo 56.7% eran correctas y 3% estaban completas. Asimismo, Landa, Goñi, García y Lizasoain (2008) encuentran dificultades de los equipos de atención primaria para establecer un diagnóstico adecuado, pues tienden a considerar los trastornos adaptativos como depresivos o ansiosos. En estos dos últimos estudios se evidencia la carencia de sincronía en los diferentes niveles de atención en SM, que puede afectar gravemente su calidad. Es importante aclarar que no se cuestiona la efectividad de la atención, sino que esta falta de sincronía y la confusión en los diagnósticos muestran la fragilidad o la vulnerabilidad a la que se ven expuestos los pacientes cuando pasan por las diferentes organizaciones y niveles en la red de atención (Gerlero, Augsburger, Duarte, Gómez & Yanco, 2011). Entre las principales barreras para recibir tratamientos de calidad se encuentran: problemas de organización, normatividad excesiva, falta de comunicación en el equipo de salud, mala coordinación para el abasto de medicamentos, falta de recursos en la institución y estigma hacia la enfermedad mental (Vargas, Villamil & Pérez, 2012).
Por su lado, McGrath y Reavey (2013) observaron la posición devaluada y estigmatizada de los usuarios, dejando de lado la empatía, la inclusión social y la personalización con la que originalmente se contaba en el modelo de cuidado comunitario. Se puede encontrar parte de este estigma cuando los pacientes son percibidos como “difíciles”, y se ha hallado una asociación de esta etiqueta con el pesimismo profesional, ilustrando que el curso de la enfermedad mental a partir del contacto de los pacientes con los profesionales y los servicios de salud mental es determinado por el paciente y el profesional, y reforzado por el sistema de asistencia social y de salud mental (Koekkoek, Hutschemaekers, Van Meijel & Schene, 2011).
La falta de atención y discriminación también se aprecia en las políticas públicas, al ver que la salud mental es un área de poco interés para la inversión de recursos de manera reiterada. Como mencionan Campo-Arias, Celina y Herazo (2014), a las personas con TM se las considera de menor categoría, se les discrimina y excluye, y lo que no sólo afecta a los pacientes sino también a los familiares, profesionales e instituciones que trabajan en el área. En ese sentido, Bernardini-Zambrini (2014) expone la gran necesidad de que las políticas públicas se adhieran más a temas de SM, y cuestiona si los intereses políticos pueden estar de acuerdo con las prioridades sociales, que por experiencia casi nunca coinciden. “Quizás esa experiencia sea la que nos indique que es tiempo de repensar el futuro de nuestra sociedad, aunque la historia dice que ello suele definirse en espacios y tiempos de política” (Bernardini-Zambrini, 2014, p. 176).
En este sentido, el psicólogo debe ampliar su papel más allá de la intervención clínica, buscando alcanzar una mayor comprensión de la relación de la salud con diversos aspectos psicológicos; una vez que se evidencie la efectividad de las intervenciones psicológicas, se expandirán los objetivos de los psicólogos en intervención y promoción de la salud (Londoño, Valencia & Vinaccia, 2006). “La psicología aún le debe a la sociedad la aplicación de todo el arsenal de conocimientos que ha producido en torno a la salud, desempeñando así un rol adicional para ir más allá de la acción individualizada, más cercana a la intervención clínica, y trascenderla para favorecer el bienestar y el desarrollo social” (Londoño, Valencia & Vinaccia, 2006, p. 204).
MÉTODO
Estudio mixto de tipo descriptivo
Participantes
Se trabajó con una muestra estratificada de 384 habitantes de la jurisdicción sanitaria Zumpango (JSZ, Estado de México), elegida con base en la densidad de la población de los nueve municipios que la conforman, incluyendo únicamente a mayores de edad (>18 años) y manteniendo la proporción entre hombres (188) y mujeres (196); se aplicó indiscriminadamente, resultando en una muestra de sujetos con una edad media de 34.23 en mujeres (DE = 12.7) y de 34.42 en hombres (DE = 13.86); 45.5% de los participantes eran casados y 34.3% solteros, el resto (20.2%) oscilaba entre divorciados, separados, viudos y unión libre; el nivel socioeconómico estaba entre medio bajo y medio alto. Asimismo, participaron cinco psicólogos que ofrecen sus servicios en cinco municipios [Tequixquiac (PTX), Tonanitla (PTO), Huehuetoca (PHU), Zumpango (PZU) y Apaxco (PAP)], todos pertenecientes al Sistema Nacional para el Desarrollo Integral de la Familia (DIF); en cuanto a su formación, tres son psicólogos generales; uno, psicólogo educativo; y uno, psicólogo social, que realizan labores comunitarias y clínicas, todos con el grado de licenciatura.
Instrumentos y técnicas
Se aplicó una batería de instrumentos para la evaluación de problemas de SM, en la que se integran los siguientes: a) Symptom Check List-90-R (SCL-90-R) de Derogatis (2002), que evalúa el grado de distrés psicológico, y fue validado en sujetos mexicanos por Cruz, López, Blas, González y Chávez (2005); mide la siguiente sintomatología: somatizaciones, obsesiones y compulsiones, sensitividad interpersonal, depresión, ansiedad, hostilidad, ansiedad fóbica, ideación paranoide y psicoticismo; en dicha validación se obtuvo consistencia interna y valor de constructo aceptables (α = .6 a .85; r = .25 y ≥ .5); b) AUDIT (Test de Identificación de los Trastornos Debidos al Consumo de Alcohol) realizado por la OMS (Saunders, Aasland, Babor, De la Fuente & Grant, 1993); Babor, Higgins-Biddle, Saunders y Monteiro (2001) elaboraron un manual para su utilización; c) Cuestionario de Uso de Drogas DAST-10, realizado por Bedregal, Sobell, Sobell y Simco (2006), que mide los riesgos por consumo de drogas, excluyendo alcohol y tabaco. Para estos últimos (AUDIT y DAST-10) se utilizaron la validación y los puntos de corte de Gómez-Maqueo, Gómez, Morales y Pérez (2009), donde se expone un α = .82 y r = .56 de AUDIT y α = .97 y r = .32 -.37 de DAST-10.
Para recolectar la información de los psicólogos se realizó una entrevista semiestructurada a fin de explorar los problemas que atiendan con mayor frecuencia, los motivos de consulta, las etiologías y qué intervenciones realizan.
Procedimiento
Se acudió a la cabecera de cada uno de los municipios y se identificaron los escenarios (casas, comercios, parques, centros de salud, escuelas, mercados, etcétera) y las personas disponibles para la aplicación. A cada participante se le explicó el objetivo del estudio y se le solicitó la firma del consentimiento informado para recabar sus datos; acto seguido contestaron los instrumentos. En las mismas comunidades se identificaron a los psicólogos que ofrecían sus servicios, y se les solicitó su participación en la entrevista, la cual fue grabada para su posterior transcripción. La aplicación y el procesamiento de los datos se realizaron respetando los lineamientos éticos de la Declaración de Helsinki (Asociación Médica Mundial, 2008).
RESULTADOS
En primer lugar, se llevó a cabo el análisis descriptivo de los datos recolectados con los instrumentos. En cuanto a la sintomatología psiquiátrica (SCL-90-R) se encontró que las obsesiones y compulsiones (x¯= .66) se presentan con mayor intensidad, seguidas de la ideación paranoide (x¯ = .57) y la depresión empatada con somatización (x¯ = .55). En el análisis por género se encontraron diferencias significativas entre las medias y el orden de ubicación de los síntomas. En cada una de las dimensiones existen diferencias significativas, incluyendo el Índice de Severidad Global, indicando que el distrés es más fuerte en mujeres (x¯ = .65) que en hombres (x¯ = .39) (tabla 1).
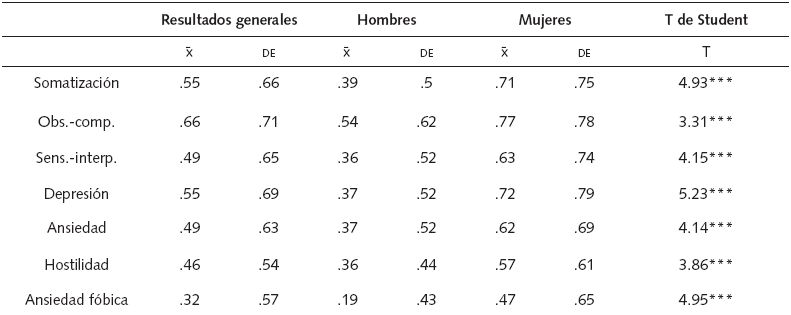
Obs.-comp. = obsesiones-compulsiones; sens.-interp. = sensitividad interpersonal; x¯ = media, DE = desviación estándar, *** p < .001, ** p < .01.
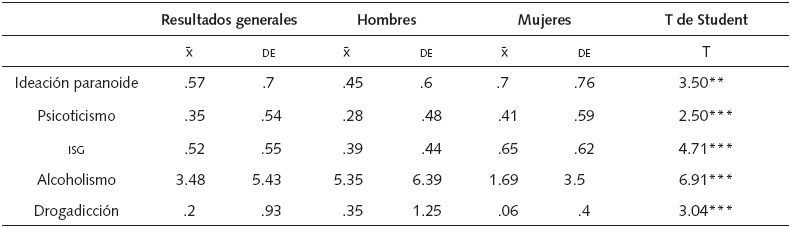
Obs.-comp. = obsesiones-compulsiones; sens.-interp. = sensitividad interpersonal; x¯ = media, DE = desviación estándar, *** p < .001, ** p < .01.
En referencia a los instrumentos AUDIT y DAST-10, las calificaciones generales arrojaron medias muy bajas con respecto a sus correspondientes sistemas de puntuación, así como diferencias significativas entre hombres y mujeres. Se muestra un promedio superior de dependencia al alcohol (AUDIT) en los hombres (x¯ = 5.35), con respecto a las mujeres (x¯ = 1.69). De manera similar, en la dependencia a las drogas calculada con el DAST-10, los hombres tuvieron una media de .35, resultando más alta que en las mujeres (x¯ = .06).
El porcentaje de personas que rebasaron el punto de corte en los instrumentos se muestra en la tabla 2. En el caso de los síntomas psiquiátricos fue necesario establecer puntos de corte del SCL-90-R para hombres y mujeres, calculados por medio de percentiles de las puntuaciones obtenidas en la presente muestra; las puntuaciones más altas se dieron en consideración con los lineamientos de la adaptación española realizada por González de Rivera, De las Cuevas, Rodríguez y Rodríguez (Derogatis, 2002), considerando como sujeto sintomático del percentil 80 en adelante. En mujeres aparece el siguiente orden: ansiedad (29.59%), obsesiones y compulsiones (29.08%) y depresión (28.06%). Para el caso de los hombres: obsesiones y compulsiones (20.74%), depresión (19.15%) y somatización (18.62%). Con respecto al ISG, el distrés psicológico es ligeramente más frecuente en hombres (29.79%) que en mujeres (29.09%).
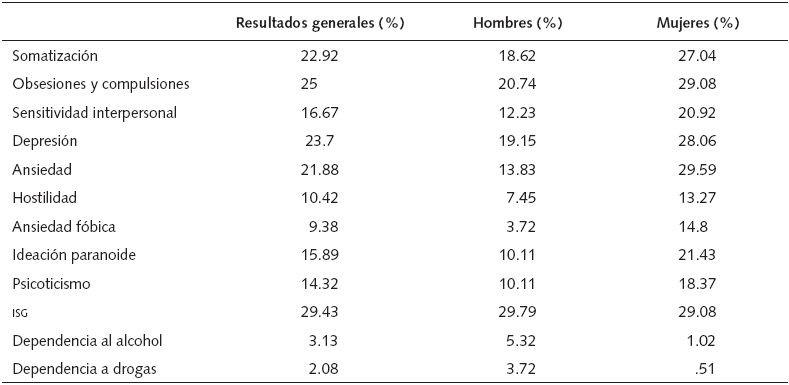
En cuanto al consumo de sustancias adictivas, el porcentaje de las personas que rebasaron el punto de corte establecido para el AUDIT muestra que 75% de los hombres reporta algún consumo y 10.11% es caso clínico, mientras que en las mujeres 39.80% indica algún consumo de alcohol y 6.63% es caso clínico. Con respecto al DAST-10, 9.04% de los hombres señala algún consumo de drogas y 3.72% son casos con dificultades; en cambio, 2.55% de las mujeres reporta consumo y .51% tiene dificultades.
El anáisis permite observar que existe cierta correspondencia entre las medias y el porcentaje de personas que rebasan el punto de corte de los instrumentos, especialmente en las dimensiones de somatización, obsesiones-compulsiones, ideación paranoide, ansiedad y depresión, aunque con algunas diferencias en el orden jerárquico.
En un segundo momento se realizó el análisis de contenido de las entrevistas, donde se extrajeron las siguientes categorías: motivos de consulta, diagnósticos, etiología, uso de servicios de SM.
Empezando con los motivos de consulta, se encontraron estas razones: problemas de pareja, disfunción familiar, violencia hacia la mujer, falta de límites y problemas con los hijos (rendimiento escolar, cutting, trastorno negativista, bullying, diagnóstico de TDAH por parte de los profesores). En el caso de los adolescentes, éstos son canalizados por presentar agresividad y embarazo. En todas las entrevistas los psicólogos resaltan su preocupación por las adicciones, en especial la dependencia a drogas sobre la del alcohol.
En cuanto a los diagnósticos encontrados dentro de la atención resaltan la ansiedad, la depresión y los problemas de adicciones. Cabe señalar que éstos son elaborados por los psicólogos en el trascurso de la intervención psicólogica, sin que necesariamente haya sido el motivo de consulta inicial por el que acuden las personas.
En cuanto a la etiología, tres de los psicólogos lo atribuyen a factores familiares, sociales, económicos, cognitivos o nutricionales; “lo familiar y las condiciones cognitivas, sus creencias irracionales” (PTX), refiriéndose nuestro entrevistado al pensamiento popular de que la felicidad la encuentran siempre con una pareja. “Yo lo relaciono con la pobreza que […] con la mala alimentación y la falta de información para las madres muy jóvenes […] no tienen la experiencia de cómo alimentarlos, mucho menos cómo criarlos y educarlos, y de allí se van desencadenando lo que son los problemas psicosociales y los problemas de aprendizaje, y aparte de las depresiones lo he notado más en las mujeres” (PHU); “mucho problema paterno-filial […] mucha separación entre los adolescentes y los padres, y yo considero que también esta desunión propicia que muchos chicos de aquí estén en las drogas” (PTO).
En cuanto al uso de los servicios, la atención psicológica se ofrece a toda la población, pero es más utilizada por mujeres y en segundo plano por niños y adultos mayores: “casi no tenemos hombres, aquí en terapia […] de 20 pacientes sólo uno es hombre” (PTX); “la mayoría de los pacientes que te llegan son mujeres o niños, y por ejemplo cuando trabajo con adultos mayores es lo mismo” (PAP).
Por otra parte, todos nuestros entrevistados coincidieron en que hay pocos espacios, recursos materiales y humanos, y argumentan que hay mucha demanda; eso sin contar a los que necesitan ayuda pero no asisten: “tienen la iniciativa de ser atendidas, y cuando tú vas a los grupos vas descubriendo que la gente tiene esas mismas necesidades pero hasta el momento no se han atrevido, no tienen la oportunidad de acercarse a un área psicológica”; o los que abandonan: “a veces la gente no se compromete, buscan en el psicólogo un dios que les resuelve todo […] Muy frecuente, desafortunadamente, la gente no sabe que un psicólogo trabaja en sesiones […] que bueno, hay que hacerte una valoración, ver cuál es el propósito, el problema” (PZU); y los pocos que van a grupos de seminarios o talleres y necesitan atención de tipo clínico: “la mayoría de los grupos está oscilando entre 10 o 15 personas, ¿no?, si pensamos que de 10 a 15 es de una a tres personas” (PAP); como dice esta cita, al menos una décima parte de los que asisten a talleres necesitan tal atención.
Otras limitantes para la solicitud y el uso de los servicios son la negligencia y el desconocimiento de factores de riesgo, signos y síntomas iniciales que bloquean la posibilidad de una atención temprana: “tienden a ser muy irresponsables con su salud […] que puede tener una problemática física, desde hace mucho tiempo y que se vuelve cuestión emocional y mental” (PTO). También es escasa la asistencia al servicio de SM de personas con afectaciones físicas como hipertensión o diabetes: “hemos encontrado en el campo estas afectaciones físicas, desde el área de la salud, ya como psicología de la salud, ya no sólo de la SM […] encontrando pues con diabetes, hipertensión, problemas cardiacos” (PAP).
DISCUSIÓN Y CONCLUSIÓN
Los resultados expuestos sobre los principales problemas de SM permiten apreciar que existen diferencias entre hombres y mujeres, y que son estas últimas las que presentan mayor sintomatología, coincidiendo así con autores como Medina-Mora y colaboradores (2003).
El establecimiento de los puntos de corte para cada género permitió identificar los principales problemas de SM. En el caso de las mujeres, resaltan la ansiedad, las obsesiones-compulsiones y la depresión, mostrando que más de la cuarta parte de ellas presenta agitación, inquietud, preocupaciones, sentimientos de tristeza o soledad. En el caso de los hombres, destacan las obsesiones- compulsiones, la depresión y la somatización, indicando que cerca de la quinta parte de ellos se encuentran preocupados, con sentimientos de soledad y tristeza, y disfunción corporal. Por lo tanto, ambos géneros presentan problemas de SM aunque, como lo señalan los psicólogos entrevistados, los hombres prácticamente no asisten a los servicios de psicología (Fleiz, Ito, Medina-Mora & Ramos, 2008).
Los síntomas encontrados coinciden con la literatura (Medina-Mora et al., 2003) en cuanto a la ansiedad en el caso de las mujeres, y la depresión para ambos sexos. Al respecto, algunos entrevistados calificaron a la población como “tradicionalista”, y una de las características es diferenciar entre lo femenino y lo masculino; de acuerdo con Matud y Aguilera (2009), los rasgos femeninos y el apego a este papel resultan, en cierta medida, perjudiciales para la SM. Con respecto a la ansiedad, la ENEP encontró que 14.3% presenta trastornos de ansiedad (Medina-Mora et al., 2003), mientras que estos síntomas en la muestra comunitaria alcanzan 21.88%, aunque por supuesto sería necesario completar la evaluación con entrevistas clínicas para determinar la existencia de un trastorno.
Asimismo, se encontraron síntomas que no son atendidos, como obsesiones-compulsiones y somatización; esta última dimensión abarca malestar o disfuncionalidad física, lo que podría indicar una carencia en el autocuidado de la salud. Nótese que las más ignoradas, en su mayoría, corresponden a los hombres.
En cuanto al consumo de sustancias, la frecuencia en el alcoholismo presentada por la ENEP (Medina-Mora et al., 2003) (“dependencia” + “consumo perjudicial” al último año) fue de 2.3%, mientras que en la muestra de la JSZ fue de 5.47%, lo que muestra una mayor presencia de alcoholismo con respecto a los datos nacionales. En cuanto a la drogadicción, en la ENEP (“dependencia” + “consumo perjudicial” al último año) se presenta en .5%, mientras que en la muestra de la JSZ se encontró que es de 2.08%, y esto indica nuevamente mayor presencia que al nivel nacional. Si bien los problemas de consumo de sustancias no son los más frecuentes, rebasar el porcentaje nacional indicaría que son un problema de salud importante, principalmente para los hombres, que requieren ser atendidos por el sector salud de dicha zona. En las entrevistas se muestra que la atención está dirigida a las drogas más que al alcohol, aunque se encontró mayor porcentaje de alcoholismo en la muestra. Algunas posibles explicaciones de un mayor consumo podrían ser la permisividad sociocultural de la zona urbana y semiurbana, el bajo nivel educativo y la amplia cadena de distribución de sustancias legales e ilegales.
Los problemas que son atendidos pero que no están contemplados en los instrumentos de evaluación son, principalmente, familiares y relacionados con la crianza de los hijos, así como violencia hacia la mujer. A diferencia de los síntomas psiquiátricos, estos problemas sí son detectados por la población, y por ello son los más vistos por los psicólogos de la zona, aunque el hecho de que más personas asistan por determinada problemática no significa que sea la predominante entre la comunidad. Es de considerarse que los problemas que más se atienden son los más reconocidos por la gente, los que tienen más demanda y los que reciben más atención, mientras que los síntomas psiquiátricos no son identificados por la comunidad, y mientras no se reconozcan como trastornos mentales son ignorados; quizá a ello se deba que el motivo de consulta no sea este tipo de síntomas, sino los conflictos de pareja y familiares, que podrían funcionar como puente para detectar los síntomas psiquiátricos en el trascurso del tratamiento. Pareciera que no hay identificación del malestar en cuanto al reconocimiento de uno mismo, sino que surge la angustia al notar una problemática ya reconocida y visible externamente.
En conclusión, tanto hombres como mujeres presentan síntomas; las mujeres muestran mayor sintomatología psiquiátrica y los hombres mayor problema con el consumo de sustancias. Sin embargo, los principales problemas de SM son atendidos parcialmente, dejando de lado aspectos como las obsesiones-compulsiones y la somatización; además, la población masculina no suele recibir atención psicológica. Lo anterior denota la necesidad de desarrollar intervenciones no sólo de tipo clínico, sino psicosociales y psicoeducativas, que permitan promover estilos de vida saludables y hacerles reconocer que ciertas conductas que no consideran relevantes no son necesariamente saludables, con el fin de prevenir riesgos y poder detectar tempranamente los síntomas, para favorecer la calidad de vida de los habitantes de la zona.
Los resultados nos han permitido cumplir con nuestro objetivo al identificar los problemas de SM que se presentan en la población y constatar que su atención resulta parcial, al encontrar que son los hombres quienes generan esta falta de correspondencia entre las necesidades y los servicios. Incluso nos ha permitido hallar un porcentaje importante en cuanto a la dependencia al alcohol y las drogas dentro de la población.
Para futuras investigaciones sería recomendable que se buscara obtener información de profesionales de diversas disciplinas en las cuales se incluyan, por ejemplo, psicología, medicina, psiquiatría, enfermería y trabajo social, con el fin de obtener un panorama más amplio de lo que acontece en materia de SM.
REFERENCIAS
Asociación Médica Mundial (2008). Declaración de Helsinki: Principios éticos para las investigaciones con seres humanos. 59a. Asamblea General, Seúl, Corea 2008.
Babor, T. F., Higgins-Biddle, J., Saunders, J. B. & Monteiro, M. G. (2001). Cuestionario de identificación de los trastornos debidos al consumo de alcohol. Pautas para su utilización en atención primaria. España: OMS y Generalitat Valenciana.
Barrón L. de R., A. & Sánchez M. E. (2001). Estructura social, apoyo social y salud mental. Psicothema, 13(1), 17-23.
Bedregal, L., Sobell, L., Sobell, M. & Simco, M. (2006). Psychometric characteristics of a Spanish version of the DAST-10 and the RAGS. Addictive Behaviors, 31(2), 309-319.
Bernardini-Zambrini, D. A. (2014). Salud mental, salud pública y políticas públicas: parecido pero distinto. SEMERGEN-Medicina de familia, 40(4), 175-176.
Bleda G. J. M. (2005). Determinantes sociales de la salud y de la enfermedad. BARATARIA. Revista Castellano-Manchega de Ciencias sociales, 7, 149-160.
Borges, G., Orozco, R., Benjet, C. & Medina-Mora, M. E. (2010). Suicidio y conductas suicidas en México: retrospectiva y situación actual. Salud Pública de México, 52(4), 292-304.
Campo-Arias, A., Celina O., H. & Herazo, E. (2014). Estigma: barrera de acceso a servicios en salud mental. Revista Colombiana de Psiquiatría, 43(3), 162-167. DOI: 10.1016/j.rcp.2014.17.001
Cruz F. C. S., López B. L., Blas G. C., González M. L. & Chávez B. R. A. (2005). Datos sobre la validez y confiabilidad de la Symptom Check List 90 (scl90) en una muestra de sujetos mexicanos. Salud Mental, 28(1), 72-81.
De la Fuente, J. R. & Heinze, G. (2011). Salud Mental y Medicina psicológica. México: McGrawHill.
Demyttenaere, K., Bruffaerts, R., Posada-Villa, J., Gasquet, I., Kovess. V., … & Chatterji, S. (2004). World Mental Health Survey Consortium Prevalence, severity and unmet need for treatment of mental disorders in the World Health Organization. World Mental Health Surveys. JAMA. 291(21), 2581-2590. DOI: 10.1001/jama.293.20.2487
Derogatis, L. R. (2002). SCL-90-R Symptom Checklist-90-R. Cuestionario de 90 síntomas (adaptación española por González de Rivera, J. L., de las Cuevas, C., Rodríguez A., M. & Rodríguez P. F.). España: Pearson.
Donisi, V., Tedeschi, F., Percudani, M., Fiorillo, A., Confalonieri, L., De Rosa, C., Salazzari, D., Tansella M., Thornicroft, G. & Amaddeo, F. (2013). Prediction of community mental health service utilization by individual and ecological level socio-economic factors. Psychiatry Research, 209(3), 691-698. DOI: 10.1016/j.psychres.2013.02.031
Errázuriz, C., Pedersen, D., Huayllasco, E., Calderón, D., Gamarra, J., Mendoza, M. & Piazza, M. (2007). Salud mental de la comunidad. Universidad Peruana Cayetano Heredia: Lima.
Fleiz B. C., Ito S. M. E., Medina-Mora I. M. E. & Ramos L. L. (2008). Los malestares masculinos: Narraciones de un grupo de varones adultos de la Ciudad de México. Salud Mental, 31(5), 381-390.
Flórez M. J. D. & Gallego J. H. D. (2011). La salud mental desde la transdisciplinariedad y el modelo integral. Tesis Psicológica, 6, 118-141.
Funk, M., Faydi, E., Drew, N. & Minoletti, A. (2009). Organización de los servicios de salud mental. El modelo comunitario en salud mental. En J. J. Rodríguez (Ed.). Salud mental en la comunidad (104-117) Washington, DC: POS.
García M. B. (2007). ¿Dónde se encuentra la prevención y promoción de la salud mental en el momento actual? Revista de la Asociación Española de Neuropsiquiatría, 27(100), 355-365.
Gerlero, S., Augsburger, A., Duarte, M., Gómez, R. & Yanco, D. (2011). Salud mental y atención primaria. Accesibilidad, integralidad y continuidad del cuidado en centros de salud, Argentina. Revista Argentina de Salud Mental, 2(9), 24-29.
Gómez-Maqueo E. L., Gómez H. H. L., Morales R. B. & Pérez R. M. (2009). Uso del AUDIT y el DAST-10 para la identificación de abuso de sustancias psicoactivas y alcohol en adolescentes. Revista Colombiana de Psicología, 18(1), 9-17.
Gonzáles-Celis R. A. L., Tron A. R. & Chávez B. M. (2009). Evaluación de calidad de vida: A través del WHOQOL en población de adultos mayores en México. México: UNAM.
Jané-Llopis, E. (2004). La eficacia de la promoción de la salud mental y la prevención de los trastornos mentales. Revista de la Asociación Española de Neuropsiquiatría (89), 67-77.
Koekkoek, B., Hutschemaekers, G., Van Meijel, B. & Schene, A. (2011). How do patients come to be seen as “difficult”?: A mixed-methods study in community mental health care. Social Science & Medicine, 72(4), 504-512. DOI: 10.1016/j.socscimed.2010.11.036
Lámbarri R. A., Flores P. F. & Berenzon G. S. (2012). Curanderos, malestar y “daños”: una interpretación social. Salud Mental, 35(2), 123-128.
Landa G. N., Goñi S. A., García de J. A., E. & Lizasoain U. E. (2008). Concordancia en el diagnóstico entre atención primaria y salud mental. Atención Primaria, 40(6), 285-289. DOI: 10.1157/13123680
Londoño P., C., Valencia L. S. C. & Vinaccia A. S. (2006). El papel del psicólogo en Salud Pública. Psicología y salud, 16(2), 199-205.
López, M., Fernández, L., Laviana, M., Aparicio, A., Perdiguero, D. & Rodríguez, A. M. (2010). Problemas de salud mental y actitudes sociales en la ciudad de Sevilla. Resultados generales del estudio “Salud mental: imágenes y realidades”. Revista de la Asociación Española de Neuropsiquiatría, 30(106), 219-248.
Martín-Jurado, A., de la Gándara M. J. J., Castro C. S., Moreira H. A. & Sánchez-Hernández, J. (2012). Análisis de concordancia de las derivaciones de atención primaria a salud mental. SEMERGEN-Medicina de familia, 38(6), 354-359. DOI: 10.1016/j.semerg.2011.12.005
Matud, M. P. & Aguilera, L. (2009). Roles sexuales y salud mental en una muestra de la población general española. Salud mental, 32(1), 53-58.
McGrath, L. & Reavey, P. (2013). Heterotopias of control: Placing the material in experiences of mental health service use and community living. Health & Place, 22. 123-131. DOI: 10.1016/j.healthplace.2013.03.010
Medina-Mora, M. E., Borges, G., Lara M. C., Benjet, C., Blanco J. J., Fleiz B. C., Villatoro V. J., Rojas G. E., Zambrano R. J., Casanova R. L. & Aguilar-Gaxiola, S. (2003). Prevalencia de trastornos mentales y uso de servicios: Resultados de la encuesta nacional de epidemiología psiquiátrica en México. Salud Mental, 26(4), 1-16.
Mojtabai, R. & Jorm, A. F. (2015). Trends in psychological distress, depressive episodes and mental health treatment-seeking in the United States: 2001-2012. Journal of Affective Disorders, 174, 556-561. DOI: 10.1016/j.jad.2014.12.039
Moreno, E. & Moriana, J. A. (2012). El tratamiento de problemas psicológicos y de salud mental en atención primaria. Salud Mental, 35(4), 315-328.
OMS (2001a). Atlas de Recursos de Salud Mental en el Mundo. Suiza: WHO.
____________ (2001b). Informe sobre la salud en el mundo 2001. Salud mental: nuevos conocimientos, nuevas esperanzas. Suiza: WHO.
____________ (2003). Social Determinants of Health. The Solid Facts. Dinamarca: WHO.
OMS, OPS & SS (2011). Informe sobre el Sistema de Salud Mental en México. Informe de la evaluación del sistema de salud mental en México utilizando el Instrumento de Evaluación para Sistemas de Salud Mental de la OMS (IESM-OMS). México: OPS/OMS.
Parales-Quenza, C. J. (2008). Anomia social y salud mental pública. Revista de Salud Pública, 10(4), 658-666.
Robles G. R., Medina D. R., Páez A. F. & Becerra R. B. (2010). Evaluación de funcionalidad, discapacidad y salud para la rehabilitación psicosocial de pacientes asilados por trastornos mentales graves. Salud Mental, 33(1), 67-75.
Rodríguez, J. (2011). Los servicios de salud mental en América Latina y el Caribe: la evolución hacia un modelo comunitario. Revista de Psiquiatría de Uruguay, 75(2), 86-96.
Sánchez, D. T. & Crocker, J. (2005). How investment in gender ideals affects wellbeing: the role of external contingencies of self-worth. Psychology of Women Quarterly, 29(1), 63-77.
Saraceno, B. & Fleischmann, A. (2009). La salud mental desde una perspectiva mundial. En J. J. Rodríguez (Ed.). Salud mental en la comunidad, 2a. ed., Washington, DC: Organización Panamericana de la Salud.
Saunders, J. B., Aasland, O. G., Babor, T., De la Fuente, J. R. & Grant, M. (1993). Development of the alcohol use disorders identification test (AUDIT). WHO collaborative project on early detection of persons with harmful alcohol consumption. Addiction, 88, 791-804.
Saxena, S., Basauri, V. A. & Rodríguez, J. J. (2009). Evaluación de los servicios de salud mental. En J. J. Rodríguez (Ed.). Salud mental en la comunidad, 2a. ed., Washington, DC: Organización Panamericana de la Salud.
Shen, Y. (2014). Community building and mental health in mid-life and older life: Evidence from China. Social Science & Medicine, 107, 209-216.
Souza y M. M. & Cruz M. D. L. (2010). Salud mental y atención psiquiátrica en México. Revista de la Facultad de Medicina de la UNAM, 53(6), 17-23
Vargas T. B. E., Villamil S. V. & Pérez R. J. (2012). Los modelos de atención primaria en salud mental, el caso de México. Atención Primaria, 44(07), 441-442. DOI: 10.1016/j.aprim.2011.10.005
Notas