Desarrollo e implementación de una herramienta para la validación de cuentas médicas y gestión de glosas en el sector salud en Colombia
Development and implementation of a validation tool for medical bills and disallowance management in the health sector in Colombia
Desenvolvimento e implementação de uma ferramenta para a validação de contas médicas e gestão de glosas no setor saúde na Colômbia
Desarrollo e implementación de una herramienta para la validación de cuentas médicas y gestión de glosas en el sector salud en Colombia
Medicina U.P.B., vol. 37, núm. 2, pp. 131-141, 2018
Universidad Pontificia Bolivariana

Esta obra está bajo una Licencia Creative Commons Atribución 3.0 Internacional.
Recepción: 29 Mayo 2017
Aprobación: 07 Mayo 2018
Resumen: Objetivo: la investigación pretende validar una herramienta de auditoría para la validación de cuentas médicas y la gestión de glosas en los procesos de auditoría con el fin de evaluar, controlar y mejorar los estándares de calidad y gestión en las instituciones de salud. Metodología: se optó por un estudio de corte exploratorio mixto. La investigación se realizó en tres fases: primero, se identificaron las principales causas por la que las EPS glosan las facturas a las IPS; posteriormente, se diseñó una herramienta que permite la auditoría interna de las facturas, previo envío a las EPS y la gestión de las glosas recibidas y; finalmente, se sometió la herramienta a validación por medio de un panel de expertos. Resultados: se diseñó una herramienta incorporando criterios de validación de facturas para los conceptos de tarifas y soportes, se incorporaron seis módulos que permiten parametrizar contratos EPS – IPS, registrar facturas, auditar soportes y tarifas, cargar facturas de forma masiva, gestionar glosas y generar indicadores y soportes del proceso de gestión. La herramienta fue validada con un panel de expertos, conformado por cinco miembros, quienes valoraron la usabilidad, claridad, facilidad y factibilidad de aplicación de la herramienta en el sector salud. Conclusiones: la investigación propone una herramienta constituida por diferentes módulos de acuerdo con el proceso y se valoraron criterios de claridad, cumplimiento de normatividad y factibilidad de aplicación en las IPS del país. El panel de expertos coincidió en la importancia del desarrollo de estas herramientas que entregan información de cumplimiento normativo y de la gestión hospitalaria ya que benefician la toma de decisiones acertada y oportuna en la gestión de glosas y los procesos de recuperación de cartera en las IPS.
Palabras clave: auditoría médica, facturación, administración financiera.
Abstract: Objective: This study aims to validate an audit tool for medical accounts and the management of disallowances in the audit processes to assess, control, and improve quality standards and management in the hospitals. Methodology: A mixed, exploratory study was conducted. Research was carried out in three phases: first, we identified the main causes for which the EPS deny the medical bills to the IPS; subsequently, a tool was designed to internally audit invoices before sending them to the EPS and the management of the disallowances received; lastly, the tool was submitted to validation by a panel of experts. Results: A tool was designed that incorporates the validation of rates and supports. Six modules were incorporated to parameterize EPS - IPS contracts, register invoices, validate accounting supports and rates, batch invoicing, manage disallowances and generate indicators and accounting supports of the management process. The tool was validated by 5-member panel of experts who evaluated the usability, clarity, ease, and viability of the application of the tool in the health sector. Conclusions: This study proposes a tool made up of different modules based on the process and the criteria assessed included clarity, regulation compliance, and feasibility of application in the IPS offices around the country. The panel of experts agreed on the importance of the development of tools that provide information on regulation compliance and hospital management, as they benefit correct and opportune decision-making in the management of disallowances and portfolio recovery processes in the hospitals.
Keywords: medical audit, billing, financial management.
Resumo: Objetivo: a investigação pretende validar una ferramenta de auditoria para a validação de contas médicas e a gestão de glosas nos processos de auditoria com o fim de avaliar, controlar e melhorar os padrões de qualidade e gestão nas instituições de saúde. Metodologia: se optou por um estudo de corte exploratório misto. A investigação se realizou em três fases: primeiro, se identificaram as principais causas pela que as EPS glosam as faturas às IPS; posteriormente, se desenhou uma ferramenta que permite a auditoria interna das faturas, prévio envio às EPS e a gestão das glosas recebidas e; finalmente, se submeteu a ferramenta a validação por meio de um painel de especialistas. Resultados: se desenhou uma ferramenta incorporando critérios de validação de faturas para os conceitos de tarifas e suportes, se incorporaram seis módulos que permitem parametrizar contratos EPS – IPS, registrar faturas, auditar suportes e tarifas, carregar faturas de forma massiva, gerir glosas e gerar indicadores e suportes do processo de gestão. A ferramenta foi validada com um painel de especialistas, conformado por cinco membros, quem valoraram a usabilidade, claridade, facilidade e factibilidade de aplicação da ferramenta no setor saúde. Conclusões: a investigação propõe uma ferramenta constituída por diferentes módulos de acordo com o processo e se valorizaram critérios de claridade, cumprimento de normatividade e factibilidade de aplicação nas IPS do país. O painel de especialistas coincidiu na importância do desenvolvimento destas ferramentas que entregam informação de cumprimento normativo e da gestão hospitalar já que beneficiam a toma de decisões acertada e oportuna na gestão de glosas e os processos de recuperação de carteira nas IPS.
Palavras-chave: auditoria médica, faturamento, administração financeira.
INTRODUCCIÓN
La auditoría médica es la evaluación sistemática de la calidad, de la racionalidad técnica y científica y del uso racional de los recursos en salud, con el objetivo de mejorar la calidad de los servicios, por medio del análisis de la aplicación del conocimiento de los profesionales en la prestación de estos1.
El Sistema Obligatorio de Garantía de la Calidad plantea la auditoría médica para el proceso de atención en salud, pero esta actividad también debe estar enfocada a los resultados de la atención en temas económicos relacionados con la venta de servicios, a las tarifas definidas por los manuales tarifarios y los servicios a facturar. En estas actividades, el auditor entra a tomar un papel importante pues teniendo en cuenta que los servicios de salud son costosos, se debe buscar la racionalidad económica que pueda alcanzarse a través del control y el seguimiento continuo2.
Las Instituciones Prestadoras de Servicios de Salud (IPS) en Colombia se encuentran en una crisis financiera, la cantidad de servicios prestados al público en la última década se ha multiplicado pero, las herramientas de cobranza, facturación y control no han acompañado este crecimiento y se evidencia la necesidad de mejorar el flujo de información entre los diferentes componentes del sistema de salud del país3.
Un factor determinante que incide en la crisis financiera es el incremento de la cartera morosa que tienen las IPS. Comportamiento que a pesar de las muchas regulaciones del Gobierno, se mantiene. Una de las principales causas es que las EPS rechazan muchas de las facturas recibidas y las someten a procesos de glosa, reglosa y conciliaciones que en numerosos casos terminan convertidas en cartera morosa y pérdidas para la IPS4.
En la revisión de las cuentas en las Entidades Promotoras de Salud (EPS) pueden resultar no conformidades totales o parciales ante las facturas, que generan devoluciones y glosas informadas al prestador dentro de los términos y bajo los parámetros definidos por la normatividad vigente3.
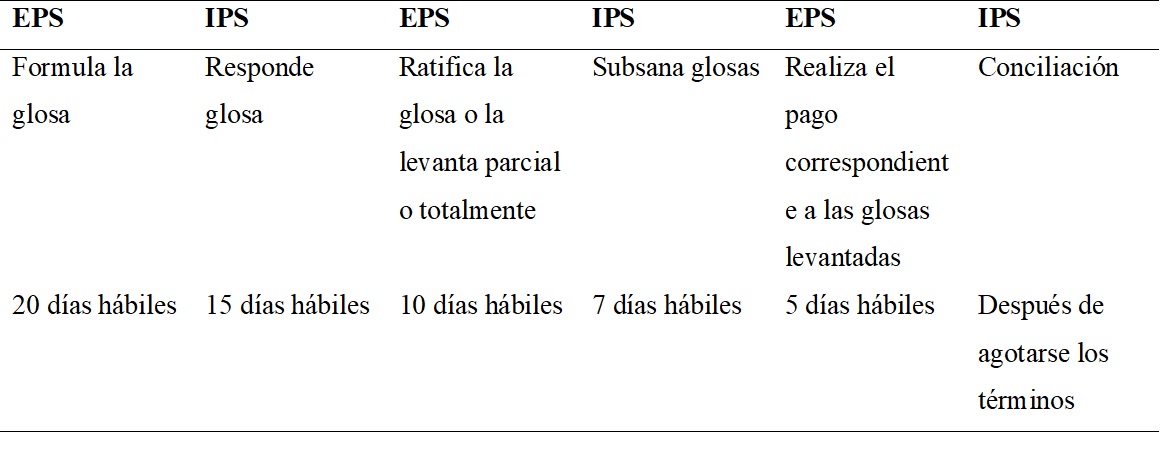
El tema de glosas, respuestas y devoluciones ha generado importantes inconformidades entre prestadores y pagadores, a pesar del sustento normativo que el Ministerio de Salud y Protección Social ha definido en cuanto a soportes de la facturación, causales de glosas y devoluciones y lo más importante en cuanto a los tiempos para los trámites, esto debido a que las IPS y las EPS no han implementado herramientas exitosas en lo que respecta al proceso de glosas y devoluciones que faciliten las actividades y permita ejecutarlas en los tiempos establecidos por la Ley 1438 de 20115, presentados en la Tabla 1.
En el sistema de salud colombiano las glosas afectan el rendimiento económico de las instituciones que prestan servicios de salud en la medida en que se convierten en una herramienta para que los pagadores objeten un valor específico por diferentes causas, como errores en las tarifas pues no corresponden con las incluidas en la contratación, la falta de soportes, el diligenciamiento incorrecto de la información, entre otras; esto impide agilizar el proceso de facturación y retrasa los pagos por parte de las EPS6.
El trabajo administrativo que implica la gestión de las glosas también representa altos costos laborales, legales y financieros para las IPS y, en general, para el sistema pues tiene un gran impacto en la financiación de los servicios7,8,9.
Por esto, es necesario el desarrollo de una metodología que facilite la auditoría de las facturas, con el fin de reducir la cantidad de glosas recibidas en las IPS, generar mecanismos que permitan agilizar los procesos de gestión de glosas y contar con instrumentos informativos que brinden evidencia suficiente para la toma de decisiones financieras en el área de la salud.
METODOLOGÍA
El estudio se realizó en tres etapas: la primera consistió en la identificación y selección de las principales causales de glosas en las IPS; en la segunda se diseñó una herramienta para facilitar el proceso de auditoría de las facturas, con el fin de evitar las glosas por las causas previamente identificadas, igualmente se diseñó un módulo que facilita la gestión de las glosas y la generación de indicadores y reportes que apoyan la toma de decisiones; finalmente, se implementó la herramienta a través de un panel de juicio de expertos.
Identificación y selección de las principales causas de glosas
En esta etapa del proceso se analizaron los resultados generales de la recepción de glosas en cinco diferentes IPS del país y en la generación de estas en una EPS. Se revisó el informe de generación de glosas de la EPS para el año 2013 y un informe anual de recepción de glosas para cada IPS entre el 2010 y el 2013, dichos informes se revisaron a partir de la Resolución 3047 de 2008 que en sus anexos técnicos presenta el Manual único de glosas, devoluciones y respuestas4.
“El objetivo del Manual único de glosas, devoluciones y respuestas es estandarizar la denominación, codificación y aplicación de cada uno de los posibles motivos de glosas y devoluciones”4, en general el manual codifica cada motivo de glosa con tres dígitos; el primero indica el concepto general y los otros dos son conceptos específicos. La Tabla 2 presenta los conceptos generales del manual.

Para el análisis de los informes, se revisaron los conceptos generales de glosas de cada una de las instituciones, con el fin de identificar el principal motivo de generación de glosas (en el caso de la EPS) y de recepción de estas (para el caso de las IPS).
Diseño de la herramienta para facilitar la auditoría de cuentas médicas y la revisión de glosas
Se identificaron los requerimientos para el desarrollo de una herramienta que permite auditar las facturas previo envío a las EPS. Se identificó la información puntual a auditar en cada factura para los conceptos descritos previamente y se diseñaron listas de chequeo, flujogramas, instrumentos y formularios que permiten automatizar los procesos de registro de la información de contratos y facturas, al igual que el proceso de validación.
Para el proceso de revisión y respuesta a glosas se diseñaron los formularios de registro de la información de la glosa y de respuestas, de acuerdo con el Manual único de glosas, devoluciones y respuestas, implementando los tiempos presentados en la Tabla 1 y las respuestas propuestas por la norma en la Tabla 3.
Validación del contenido del instrumento diseñado
El instrumento fue sometido a validación por parte de un grupo de jueces para poder determinar si los formularios fueron diseñados adecuadamente y si los procesos eran correctos.

El panel conformado por cinco expertos valoró cualitativamente el grado de precisión y adecuación de cada uno de los criterios desde su definición y formulación sintáctica; para esto se les solicitó calificar en general los diferentes criterios según la claridad desde el punto de vista de su significado y de su formulación, efectuando las modificaciones que consideraban oportunas para garantizar la buena redacción y, por consiguiente, brevedad y facilidad de comprensión.
Hay que considerar que la validez de contenido no puede expresarse cuantitativamente, es más bien una cuestión de juicio, se estima de manera subjetiva o intersubjetiva empleando para este caso el juicio de los expertos. Se recurre a este método para conocer la probabilidad de error en la configuración del instrumento.
Las variables a evaluar para la validación del contenido del instrumento fueron: presentación del instrumento; claridad en las instrucciones de uso del instrumento; herramienta guarda relación con su objetivo principal, con la aplicación de la normatividad vigente; la herramienta entrega información pertinente (indicadores y reportes) para la toma de decisiones; la herramienta tiene suficientes criterios para auditar las facturas en cuanto a tarifas y soportes; la herramienta facilita el proceso de gestión de glosas y factibilidad de aplicación.
RESULTADOS
Para el caso de la EPS se realizó un análisis del año 2012, en el cual se evidenció que la mayoría de los reportes fueron devoluciones por diferentes causas, para un total de 5 935 casos; sin embargo, la mayoría de las glosas se generaron por conceptos relacionados con soportes y tarifas, para los cuales se presentaron 9 823 y 8 903 casos, respectivamente.
Para las cinco IPS analizadas se encontró que la principal causa de glosas está relacionada con los soportes de las facturas, la Tabla 4 presenta para cada IPS analizada, el año en que se hizo la revisión y en orden las principales causas de glosas encontradas.

Se evidenció que la principal causa de recepción de glosas en las instituciones analizadas fue por el concepto soportes, seguida de facturación, pertinencia y tarifas, sin embargo, las glosas por pertinencia son difíciles de validar por estar relacionadas directamente con el área clínica, al igual que las glosas por facturación que se generan principalmente por errores en parámetros de los actuales sistemas de información empleados; por esto se decidió trabajar inicialmente en una herramienta que permite auditar las facturas desde los conceptos generales de soportes y tarifas.
Diseño de la herramienta para facilitar la auditoría de cuentas médicas y la revisión de glosas
Inicialmente se definió el alcance de la herramienta y para esto de identificaron los seis módulos que se debían incluir en el diseño del instrumento; estos fueron: módulo de parametrización de contratos, módulo de registro de factura, módulo de auditoría interna de facturas para validación de soportes y tarifas, módulo de carga masiva de facturas, módulo de gestión de glosas y módulo de indicadores y reportes de la gestión de facturas y glosas.
Módulo de Parametrización de contrato
Inicialmente se diseñó el formulario de generalidades del contrato, el cual permite ingresar la siguiente información: número del contrato, EPS, fecha de inicio, fecha de fin y objeto del contrato (Figura 1).
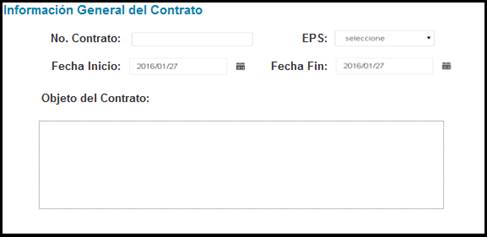
Figura 1.
Formulario para el registro de la información general del contrato
Posteriormente, se deben parametrizar las tarifas y modalidades de contratación, el Decreto 4747 de 2007 establece los diferentes mecanismos de pago aplicables a la compra de servicios de salud: pago por capitación, pago por evento y pago por conjunto integral de atención, paquete o grupo relacionado por diagnóstico.
El diseño de la herramienta incluye la posibilidad de seleccionar la o las modalidades de contratación (Figura 2) y configurar los procedimientos contratados, igualmente se tiene la opción de seleccionar el manual tarifario pactado en el contrato, se presentan las tarifas para cada procedimiento codificado mediante la Clasificación Única de Procedimientos en Salud (CUPS) y los manuales tarifarios ISS 2000, ISS 2001 y SOAT vigente. Es importante resaltar que los procedimientos en la herramienta se presentan codificados por CUPS pero homologados a las tarifas de cada uno de los manuales tarifarios.
Para la correcta parametrización, de acuerdo con el contrato, se presenta la tarifa de cada procedimiento según el manual tarifario seleccionado y una casilla especial para el ajuste porcentual en relación con la negociación EPS – IPS, como se muestra en la Figura 3.
Para el caso de los paquetes o grupos relacionados por diagnósticos, se propone un formulario que permita parametrizar e incluir la tarifa de acuerdo con la negociación (Figura 4), igualmente se presenta un formulario que permite incluir en las actividades por capitación, la periodicidad de los pagos y la tarifa.
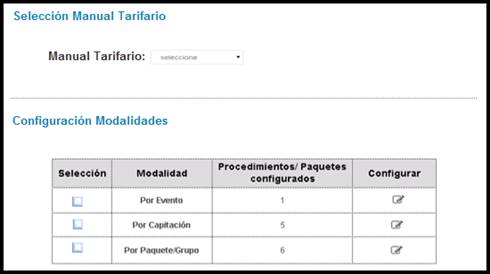
Figura 2.
Formulario de parametrización de manual tarifario y modalidades de contratación
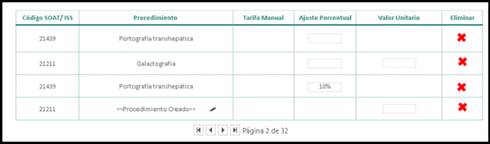
Figura 3.
Formulario de ajuste de tarifas para los procedimientos contratados.
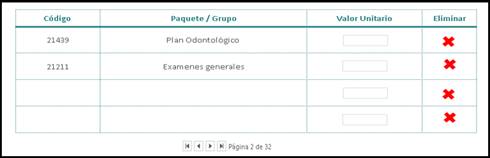
Figura 4.
Formulario para el registro de paquetes o grupos relacionados por diagnósticos
Registro de factura
Para registrar las facturas que serán auditadas con relación a los soportes y las tarifas, se debe registrar en la herramienta la información que permita identificar cada documento y las tarifas que serán comparadas con las parametrizadas previamente en el contrato, esto con el fin de prevenir errores y evitar de esta manera la recepción de glosas por esos conceptos; es así como la herramienta propone inicialmente un formulario de información general de la factura como se muestra en la Figura 5.
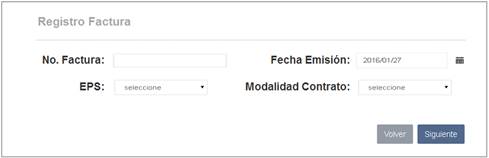
Figura 5.
Formulario de registro de factura.
Auditoría interna de facturas
Después de registrar la factura, se ingresan los códigos CUPS de los procedimientos que se están facturando, la cantidad y el valor que aparece en la factura; de esta manera la herramienta calcula el valor real de acuerdo con el contrato, lo presenta y si existe un error entre el valor facturado y el parametrizado, la herramienta genera una alerta en la cifra incorrecta (ver Figura 6).
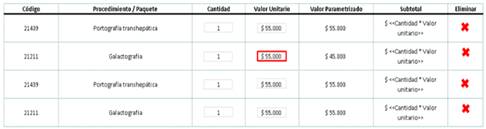
Figura 6.
Verificación de tarifas facturadas y contratadas
Para la validación de los soportes de las facturas, se propone una lista de chequeo basada en el anexo técnico Nº. 5 de la Resolución 3047 de 2008 que contiene el listado de los soportes que las IPS deben anexar a las facturas según el servicio y el mecanismo de pago.
El anexo técnico Nº. 5 de la Resolución 3047 de 2008 contiene el listado de los soportes que se deben anexar para la modalidad de pago por evento para los siguientes servicios: consultas ambulatorias, servicios odontológicos ambulatorios, exámenes de laboratorio, imágenes y otras ayudas diagnósticas ambulatorias, procedimientos terapéuticos ambulatorios, medicamentos de uso ambulatorio, insumos, oxígeno y arrendamiento de equipos de uso ambulatorio, lentes, atención inicial de urgencias, atención de urgencias, servicios de internación o cirugía (hospitalaria o ambulatoria), ambulancia y honorarios profesionales; igualmente se presentan los soportes para la modalidad de pago por caso, conjunto integral de atenciones, paquete o grupo relacionado por diagnóstico y para las facturas para el mecanismo de pago por capitación.
La herramienta propuesta en este trabajo presenta una lista de chequeo para cada una de las modalidades de pago y para cada servicio en el caso de pago por evento, igualmente muestra la condición de cada soporte pues algunos son opcionales, además permite adjuntar los archivos que el usuario desee para cada uno de los soportes. tal y como se muestra en la Figura 7.
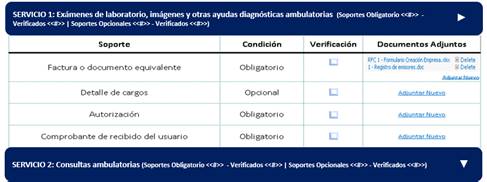
Figura 7.
Modelo de lista de chequeo para la verificación de los soportes que se deben anexar a las facturas
El sistema finalmente solo dejará emitir aquellas facturas cuyas tarifas son correctas y cuando han sido verificados los soportes obligatorios, según la modalidad de pago y los servicios seleccionados para la modalidad de pago por evento.
Módulo de carga masiva de facturas
Aunque el proceso de registro de facturas es sencillo, generalmente las instituciones de salud manejan gran cantidad de información por lo que se requieren mecanismos que faciliten y agilicen la auditoría interna, por esto la herramienta propone un proceso de carga masiva de la información de manera que se facilite el registro de esta y la validación de las facturas, cuya modalidad de contratación es por evento.
Para realizar el proceso de carga masiva de la información, la herramienta utiliza los RIPS (Registro Individual de Prestación de Servicios en Salud) que son el conjunto de datos mínimos y básicos que el Sistema General de Seguridad Social en Salud requiere para procesos de dirección, regulación y control, y como soporte de la venta de los servicios de salud; estos datos los deben entregar las IPS como un archivo plano que la herramienta captura para generar las facturas que posteriormente el usuario validará.
De los diferentes archivos de los RIPS, el denominado “AF” o archivo de transacciones es empleado para completar el formulario “Registro de factura” presentado en la Figura 5, pues de este archivo se puede capturar el número de la factura, la fecha de expedición, el nombre y código de la EPS y el número del contrato.
Igualmente, empleando los archivos denominados “AC” o archivo de consulta, “AP” o archivo de procedimientos, “AM” o archivo de medicamentos y “AT” o archivo de otros servicios, se pueden completar las tarifas de las facturas cuya modalidad de contratación es por evento y podrán ser automáticamente auditadas en este concepto.
Módulo de gestión de glosas
Para el proceso de revisión y respuesta de glosas se propone un módulo que permita inicialmente ingresar la información general de la glosa como el número de factura a la cual está asociada, el número de la glosa, la fecha de radicación, el valor, el concepto general y específico y la descripción, posteriormente se responde la glosa de acuerdo con la Tabla 2, parametrizando los tiempos de la Figura 1 y de acuerdo al ciclo de respuestas presentado en la Figura 8.
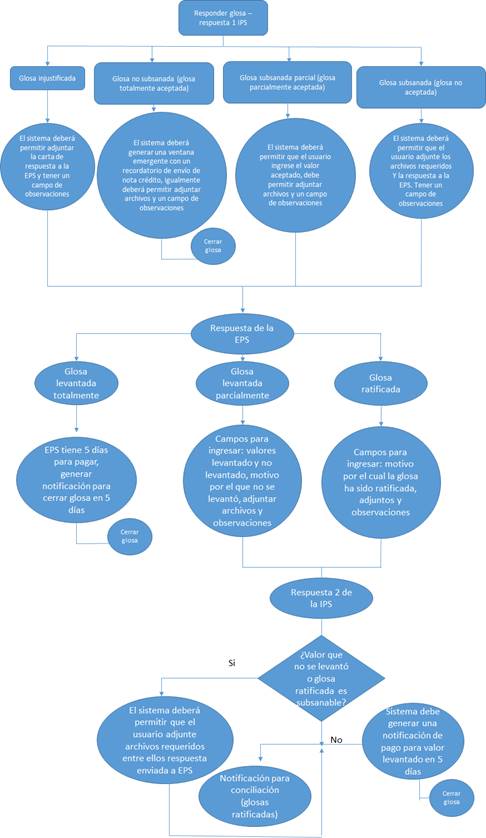
Figura 8.
Ciclo de respuesta a glosas entre IPS y EPS
El sistema permite verificar el estado de respuesta de cada glosa por medio de una serie de alertas de colores, aquellas glosas que están a tiempo de responder son marcadas con verde, tres días antes y hasta el día de vencimiento del tiempo legal de respuesta, la glosa se marca con una alerta amarilla y aquellas glosas que no fueron contestadas en el tiempo normativo se marcan con rojo, esto permite hacer seguimiento y control para la toma de decisiones.
Módulo de indicadores y reportes de la gestión de facturas y glosas
La herramienta permite que el usuario consulte el indicador de validación de facturas por tarifas y por soportes que se describe mediante el porcentaje de facturas con errores (ecuación 1), la influencia de los errores en los valores de la facturación sobre el valor total facturado (ecuación 2), el porcentaje de facturas con errores en soportes para el periodo analizado (ecuación 3) y la cantidad de soportes faltantes con relación a los soportes totales (ecuación 4).
En cuanto a los reportes se proponen los siguientes:
- Valores facturados, glosados, glosados aceptados y no aceptados: presenta el valor total facturado en el periodo seleccionado por el usuario, los valores totales que se glosaron y de estos cuánto se aceptaron; esta información se presenta por concepto de glosa.
- Porcentaje de participación de cada concepto de glosa en el total de glosas recibidas: se grafica en un diagrama tipo torta el porcentaje de participación de cada concepto en la recepción de las glosas y se presentan los valores glosados.
- Análisis específico de los conceptos: presenta el porcentaje de participación de cada uno de los conceptos en la generación de las glosas, tanto por tarifas como por soportes.
- Porcentaje de participación de cada concepto detallado de glosa en el total de glosas recibidas por concepto de tarifas: se grafica en un diagrama tipo barras, la cantidad de glosas recibidas por cada concepto relacionado con tarifas.
- Porcentaje de participación de cada concepto específico de glosa en el total de glosas recibidas por concepto de soportes: se grafica en un diagrama tipo barras la cantidad de glosas recibidas por cada concepto relacionado con soportes.
- Consolidado por EPS: se presentan los valores totales facturados a cada EPS, los valores que cada una glosó y los valores que la IPS aceptó del valor total glosado.
- Porcentaje de glosas recibidas por cada EPS: se grafica en un diagrama tipo torta el porcentaje de glosas recibidas de cada una de las EPS, en el periodo de tiempo seleccionado por el usuario (participación de cada EPS en la recepción de las glosas). Se presenta un gráfico para cada uno de los conceptos.
- Consolidado de glosas contestadas: discrimina la información de las glosas de acuerdo con la cantidad de glosas injustificadas, aceptadas, no aceptadas y parcialmente aceptadas del total de glosas recibidas en el periodo seleccionado por el usuario.
- Porcentaje de respuestas de glosas: se grafica en un diagrama tipo torta la participación de cada respuesta para las glosas en el periodo seleccionado por el usuario.
- Consolidado de respuestas por EPS: discrimina la información (en cantidad de glosas y en valores) de las respuestas de las diferentes EPS, posterior a la respuesta 1 de la IPS en el periodo seleccionado por el usuario.
- Consolidado de la respuesta 2 IPS: presenta la cantidad y los valores no subsanados, subsanables y que requieren conciliación según la respuesta otorgada por la IPS en respuesta 2 a la glosa.
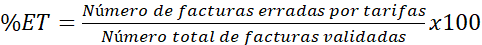 [Ecuación 1]
[Ecuación 1]
 [Ecuación
2]
[Ecuación
2]
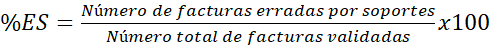 [Ecuación 3]
[Ecuación 3]
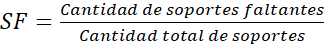 [Ecuación
4]
[Ecuación
4]Validación del contenido del instrumento diseñado
Para la validación del instrumento se contó con un panel compuesto por cinco (5) expertos que valoró el formato de siete criterios presentado en la Tabla 5.

Los resultados se organizaron como se muestra en la Tabla 6 y se analizaron.
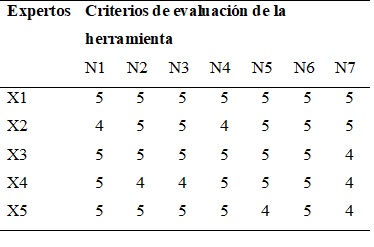
En general, los expertos manifestaron interés en la herramienta y calificaron positivamente el impacto que esta puede tener en los procesos de auditoría de cuentas médicas y gestión de glosas en las instituciones de salud. Indicaron la necesidad de desarrollar sistemas de información integrales que permitan automatizar y evitar reprocesos pues bastante información está dispersa y la comunicación y transferencia de datos es vital para todos los procesos hospitalarios, desde el entorno clínico hasta el administrativo.
Calificaron la herramienta como sencilla de usar e implementar y manifestaron agrado en las alertas que se generan en el proceso de gestión de glosas de acuerdo con los tiempos esperados de respuesta, también revelaron que la información entregada en el módulo de indicadores y reportes es de gran utilidad para la evaluación de los procesos y la toma de decisiones.
Los expertos coinciden en que es evidente la necesidad de este tipo de herramientas que faciliten los procesos y declararon la importancia de un correcto proceso de auditoría de cuentas médicas para evitar glosas y mejorar el flujo de caja de las instituciones de salud.
DISCUSIÓN
En las IPS la auditoría se ha convertido en una herramienta fundamental para saber cómo se hacen las cosas realmente y así detectar oportunidades, problemas y brechas por mejorar. Este sector está en experimentando una etapa de cambio y requiere de procesos que estructuren los datos con rigor y transparencia para que la toma de decisiones se base en datos confiables. Sin embargo, la subjetividad de los resultados está presente debido a la falta de estandarización del método, es por ello por lo que implementar una herramienta de auditoría propicia las buenas prácticas en este sector y además ofrece información confiable y de calidad2.
La herramienta propuesta contiene características que se diseñaron y estructuraron pensando en ofrecer un instrumento que genere resultados estandarizados, de calidad, transparencia y usabilidad, procurando así minimizar la subjetividad del usuario. Los resultados de las validaciones con los expertos permitieron obtener brechas puntuales, tanto para el cumplimiento con base en la normatividad como para los parámetros de claridad y pertinencia.
Los indicadores, reportes y gráficas que son entregados por la herramienta diseñada ofrecen al usuario un entendimiento amplio, claro y robusto, siendo esto un beneficio para la toma de decisiones acertada, oportuna en gestión de glosas y finalmente poder mejorar el proceso de recuperación de cartera en las IPS.
La información que entrega la herramienta permite cuantificar la gestión de las glosas con criterios específicos, lo cual brinda a las IPS la oportunidad de identificar sus fortalezas, debilidades y tener un insumo para la construcción de acciones de mejora con bases claras y cuantificadas.
Propuestas futuras deben trascender a la implementación de una herramienta integral que permita auditar todos los conceptos de una factura y gestionar todo tipo de glosa, igualmente se debe procurar un sistema de información que integre los datos clínicos, financieros y administrativos de manera que se tenga fácil acceso a todas las herramientas que permiten auditar y validar procesos.
La herramienta diseñada ofrece información completa, confiable, entendible, útil, transparente, profunda, y es un paso hacia la integración de múltiples variables asistenciales y administrativas, con el fin de trascender la medición de la normatividad.
Referencias
República de Colombia. Ministerio de la Protección Social. Resolución 1043, por la cual se establecen las condiciones que deben cumplir los Prestadores de Servicios de Salud para habilitar sus servicios e implementar el componente de auditoría para el mejoramiento de la calidad de la atención y se dictan otras disposiciones. Bogotá: Ministerio de la Protección Social; 2006.
Arango M, Fernández A. Modelo de administración de glosas en la IPS Universitaria de la ciudad de Medellín. Tesis de maestría. Universidad CES y Universidad el Rosadio 2011.
Ministerio de la Protección Social. Resolución 3047, por medio de la cual se definen los formatos, mecanismos de envío, procedimientos y términos a ser implementados en las relaciones entre prestadores de servicios de salud y las entidades responsables del pago de los servicios de salud de la población a su cargo, y se dictan otras disposiciones. Bogotá: Ministerio de la Protección Social; 2007.
Asprilla C. La crisis de los hospitales públicos en Colombia. [Sitio en Internet] Red Voltaire. Disponible en URL: http://www.voltairenet.org/article121511.html
República de Colombia. Congreso de Colombia. Ley 1438, por medio de la cual se reforma en Sistema General de Seguridad Social en Salud y se dictan otras disposiciones. Bogotá: Congreso de Colombia. 2011.
Cano T, Monsalve C. Comportamiento de las glosas en una IPS de III nivel de la ciudad durante el periodo de enero a diciembre de 2011 y realización de una propuesta para el manejo de la historia clínica como herramienta eficaz para el control de las mismas. 2013.
Núñez J, Zapata J, Castañeda C. La sostenibilidad financiera del sistema de salud colombiano-dinámica del gasto y principales retos de cara al futuro. FEDESARROLLO; 2012.
República de Colombia. Ministerio de la Protección Social. Decreto 4747, por medio de la cual se regulan algunos aspectos de las relaciones entre los proveedores de servicios de salud y las entidades responsables del pago de los servicios de salud de la población a su cargo, y se dictan otras disposiciones. 2007.
República de Colombia. Ministerio de Salud. Resolución 3374, por medio de la cual se reglamentan los datos básicos que deben reportar los prestadores de servicios de salud y las entidades administradoras de planes de beneficios sobre los servicios de salud prestados. 2000.
Notas de autor
tchavarria@ces.edu.co
Información adicional
FINANCIAMIENTO: Este trabajo fue cofinanciado por Colciencias,
contrato 904-2015 y CENET S.A.
DECLARACIÓN DE CONFLICTO DE INTERESES: La autora
declara no tener ningún conflicto de intereses.