Originales
Factores asociados al consumo de sustancias psicoactivas de un grupo de pacientes con diagnóstico de esquizofrenia de una institución de salud mental de Medellín, Antioquia
Factors associated with the consumption of psychoactive substances in a group of patients diagnosed with schizophrenia from a mental health institution in Medellín, Antioquia
Fatores associados ao consumo de substâncias psicoativas em um grupo de pacientes com diagnóstico de esquizofrenia de uma instituição de saúde mental de Medellín, Colômbia
Factores asociados al consumo de sustancias psicoactivas de un grupo de pacientes con diagnóstico de esquizofrenia de una institución de salud mental de Medellín, Antioquia
Medicina U.P.B., vol. 42, núm. 1, pp. 10-19, 2023
Universidad Pontificia Bolivariana

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 14 Marzo 2022
Aprobación: 12 Julio 2022
Resumen:
Objetivo: establecer la relación entre factores sociodemográficos y clínicos con el consumo de sustancias psicoactivas (SPA) en un grupo de pacientes con diagnóstico de esquizofrenia, atendidos en una institución de salud mental de la ciudad de Medellín, Colombia.
Metodología: estudio observacional, retrospectivo de intención analítica, de un grupo de 268 pacientes atendidos en una institución de salud mental de Medellín, en los últimos seis meses del año 2021. Se identificaron factores sociodemográficos, de consumo de SPA y clínicos como tipo de medicamentos, reingresos hospitalarios y adherencia al tratamiento farmacológico. Se consideraron valores de Odds Ratio con intervalo de confianza (IC95%) y se identificaron factores asociados al consumo por medio de un modelo de regresión logística.
Resultados: se identificó que el 34.7% de la muestra reporta consumo de SPA; variables clínicas asociadas, tipo de medicamentos, número de ingresos hospitalarios y adherencia al tratamiento. Se encontraron diferencias significativas en la edad entre el grupo de consumidores y no consumidores, con una mediana de edad menor para el grupo de consumidores. Se determinó que ser hombre, tener una mediana de edad de 27 años y estar desempleado representa un riesgo mayor para el consumo de SPA. Finalmente se establece que la edad, el sexo, la ocupación y la adherencia al tratamiento, podrían predecir el consumo en un 34%.
Conclusiones: los pacientes jóvenes, en su mayoría hombres, con diagnóstico de esquizofrenia, tienen mayor riesgo de consumo de SPA, lo que implica mayor riesgo de recaídas y menor adherencia al tratamiento farmacológico.
Palabras clave: esquizofrenia, consumo de sustancias, factores de riesgo, adherencia al tratamiento.
Abstract:
Objective: to establish the relationship between sociodemographic and clinical factors with the consumption of psychoactive substances (PAS) in a group of patients diagnosed with schizophrenia, treated at a mental health institution in the city of Medellín, Colombia.
Methodology: observational, retrospective study with analytical intent, of a group of 268 patients treated at a mental health institution in Medellín, in the last six months of 2021. Sociodemographic, SPA consumption, and clinical factors such as the type of medication, hospital readmissions and adherence to drug treatment were identified. Odds Ratio values with confidence interval (95% CI) were considered and factors associated with consumption were identified by means of a logistic regression model.
Results: it was shown that 34.7% of the sample reports PAS consumption, associated clinical variables, type of medication, number of hospital admissions, and adherence to treatment. Significant differences in age were found between the group of users and non-users, with a lower median age for the group of users. It was determined that being a man, having a median age of 27 years and being unemployed represent a greater risk for the consumption of PAS. Finally, it is established that age, sex, occupation, and adherence to treatment could predict consumption by 34%.
Conclusions: young patients, mostly men, with a diagnosis of schizophrenia, have a higher risk of PAS consumption, which implies a higher risk of relapse and lower adherence to drug treatment.
Keywords: schizophrenia, substance use, risk factors, adherence to treatment.
Resumo:
Objetivo: estabelecer a relação entre fatores sociodemográficos e clínicos com o consumo de substâncias psicoativas (SPA) em um grupo de pacientes diagnosticados com esquizofrenia, atendidos em uma instituição de saúde mental na cidade de Medellín, Colômbia.
Metodologia: estudo observacional, retrospectivo com intenção analítica, de um grupo de 268 pacientes atendidos em uma instituição de saúde mental em Medellín, nos últimos seis meses de 2021. Foram identificados fatores sociodemográficos, consumo de SPA e clínicos quanto ao tipo de medicamento. , readmissões hospitalares e adesão ao tratamento medicamentoso. Valores de Odds Ratio com intervalo de confiança (IC95%) foram considerados e fatores associados ao consumo foram identificados por meio de um modelo de regressão logística.
Resultados: identificou-se que 34,7% da amostra relata consumo de SPA; variáveis clínicas associadas, tipo de medicamento, número de internações e adesão ao tratamento. Foram encontradas diferenças significativas de idade entre o grupo de usuários e não usuários, com menor mediana de idade para o grupo de usuários. Foi determinado que ser homem, ter idade mediana de 27 anos e estar desempregado representa maior risco para o consumo de SPA. Por fim, estabelece-se que idade, sexo, ocupação e adesão ao tratamento poderiam predizer o consumo em 34%.
Conclusões: pacientes jovens, em sua maioria homens, com diagnóstico de esquizofrenia, apresentam maior risco de consumo de SPA, o que implica maior risco de recaída e menor adesão ao tratamento medicamentoso.
Palavras-chave: esquizofrenia, uso de substâncias, Fatores de risco, adesão ao tratamento.
Introducción
La esquizofrenia es un trastorno psiquiátrico caracterizado por la presencia de creencias delirantes, alucinaciones y alteraciones en el pensamiento, la percepción y el comportamiento. Comúnmente, la sintomatología de este trastorno se ha clasificado en síntomas positivos, que comprenden alucinaciones, delirios y trastornos formales del pensamiento, y síntomas negativos como anhedonia, la pobreza del habla y la falta de motivación1. Según la Organización Mundial de la Salud (OMS), a la fecha, este trastorno mental grave afecta aproximadamente a 24 millones de personas alrededor del mundo2.
En Colombia, se han realizado cuatro encuestas nacionales de salud mental (1993, 1997, 2003 y 2015) y de acuerdo con el último reporte, se observó mayor prevalencia en los hombres y mayor proporción de hombres en cuanto a consumo de sustancias psicoactivas. Según los datos del informe sobre la carga de enfermedad mental asociado a problemas neuropsiquiátricos, la depresión mayor, los trastornos bipolares, la esquizofrenia y la epilepsia, son responsables del 21% de la carga global de años saludables por cada mil personas en Colombia3. A pesar de esto, en Colombia, los datos sobre la esquizofrenia son escasos y no existen reportes detallados de las zonas más importantes del país4.
En el año 2013, el Ministerio de Salud y la Asociación Colombiana de Psiquiatría, describieron una prevalencia de esquizofrenia cercana al 1% para entonces, se calculó que alrededor de 471 052 personas en el país tenían diagnóstico de esquizofrenia. Específicamente para Antioquia, las cifras de la Secretaría Seccional de Salud y Protección social, señalaron en 2011 que cerca del 10.71% de la población fue atendida por esta enfermedad mental5.
Por otra parte, es común encontrar en este grupo de pacientes, comorbilidad con el consumo de sustancias psicoactivas (SPA). Entre el 70% y el 80% de los sujetos diagnosticados con esquizofrenia tienen además un trastorno por consumo de SPA6, lo que contribuye a un mayor riesgo de exacerbación de sintomatología psicótica y dificulta el pronóstico de estos pacientes. Ahora bien, las sustancias más consumidas por esta población son el tabaco, la cocaína, el alcohol y el Δ-9-Tetrahidrocannabinol (THC), siendo esta la más prevalente7.
En esta misma línea, Green y colaboradores8 describen que es probable que una de cada cien personas desarrolle un trastorno psicótico, y alrededor de la mitad de estas tendrán un trastorno por consumo de SPA. Teniendo en cuenta, además, que el consumo persistente tiene consecuencias adversas para los pacientes con esquizofrenia, ya que empeora significativamente el curso general de la enfermedad y se ha descrito, está asociado con una mayor morbilidad y mortalidad en esta población. Es por esto que las personas con diagnóstico de esquizofrenia y abuso de sustancias tienen más probabilidades de hospitalización y tendencias suicidas, entre otros problemas, que aquellas con este diagnóstico que no consumen SPA9. En síntesis, se estima que el 25% de los pacientes atendidos en servicios de salud mental tienen diagnóstico de trastorno por consumo de SPA, además, alrededor del 70% de los pacientes que se encuentran en tratamiento para el manejo de adicciones, han sido diagnosticados con una enfermedad mental.. Así mismo, otros estudios han confirmado que es más frecuente encontrar este trastorno en pacientes con esquizofrenia que en la población general10,11. En síntesis, la prevalencia de trastorno por consumo de SPA en pacientes con esquizofrenia es del 50% aproximadamente12.
En consecuencia, es necesario tener una mejor comprensión de los factores que conducen a la comorbilidad de los trastornos por consumo de sustancias y esquizofrenia, con el fin de identificar las relaciones causales entre estos trastornos. Lo anterior con el propósito de proponer e implementar estrategias de prevención que reduzcan la probabilidad de que las personas con diagnóstico de esquizofrenia desarrollen dependencia a las sustancias psicoactivas.
En Colombia, no se encontraron estudios recientes sobre factores relacionados con el consumo de SPA, y cómo la falta de adherencia al tratamiento constituye un factor de riesgo tanto para el consumo, como para el aumento de recaídas en la población con diagnóstico de esquizofrenia. El objetivo de esta investigación fue establecer la relación entre factores sociodemográficos y clínicos con el de consumo de SPA en un grupo de pacientes con esquizofrenia, atendidos en una institución de salud mental de Medellín, Colombia.
Metodología
La presente investigación de tipo cuantitativa pretende establecer la relación de factores sociodemográficos y clínicos con el consumo de sustancias psicoactivas en un grupo de pacientes con esquizofrenia. Para esto, se realizó un estudio observacional, de diseño transversal e intencionalidad analítica. Se usó una fuente de información secundaria, donde se analizaron los registros de los pacientes con diagnóstico de esquizofrenia, atendidos en los últimos seis meses de 2021 en una institución de salud mental de la ciudad de Medellín, Colombia. A partir de esto, se planteó el análisis de 268 historias clínicas, de pacientes atendidos por consulta externa o que hubieran estado hospitalizados en la institución y que cumplían con el criterio de tener diagnóstico de esquizofrenia paranoide al menos de un año. Los pacientes pertenecen al sistema de salud en su mayoría y son atendidos por su EPS. Algunos fueron atendidos por consulta particular.
Se analizaron variables sociodemográficas como edad, sexo, estado civil, nivel de educación, ocupación y estrato socioeconómico; variables clínicas como la adherencia al tratamiento, el número de hospitalizaciones y el tipo y número de medicamentos; y variables de consumo como el tipo y número de SPA.
En concreto, la variable ocupación se clasificó según el sector al que pertenecían las actividades del paciente. Como sector primario, se clasificaron aquellas actividades como minería, ganadería, agricultura, entre otras; el sector secundario, consideró aquellas operaciones industriales en las que se transforman materias primas, como construcción, artesanía y trabajos en electricidad. El sector terciario, considerado como sector de servicios, incluyó actividades de comercio, transporte y todo tipo de servicios. Así mismo, se clasificaron los sujetos cesantes o desempleados y los pensionados o jubilados.
En cuanto a las variables clínicas, el tipo de medicamentos se clasificó según sus propiedades terapéuticas en: anticolinérgicos, anticonvulsivantes, antidepresivos, antidepresivos ISRS, antipsicóticos atípicos y típicos, benzodiacepinas, beta-bloqueadores, estabilizadores del estado del ánimo, inhibidores de la acetilcolinesterasa y antagonistas del receptor de NMDA. Con respecto a la adherencia terapéutica, se definió según lo consignado en la base de datos brindada por la institución, donde la clasifican como: no específica, si o no.
En relación con las variables de consumo, se clasificaron según el tipo de sustancia psicoactiva en: sustancias estimuladoras del sistema nervioso central, como la cocaína y sus derivados, el tabaco e inhalantes; sustancias depresoras como el alcohol, opioides y benzodiacepinas; y sustancias perturbadoras como el THC (tetrahidrocannabinol), el 2CB (4-bromo-2,5- dimetoxifeniletilamina) y el LSD (dietilamida de ácido lisérgico). Con respecto al número de SPA, se clasificaron los sujetos según la cantidad de tipos de sustancias que consumían, en monoconsumidores (una sustancia) y policonsumidores (más de una sustancia).
Para analizar las variables de interés se utilizaron los estadísticos convenientes según el tipo de variable, por consiguiente, para las variables categóricas se realizó un análisis de frecuencias; y, para las variables de naturaleza cuantitativa, se describieron las medidas de tendencia central y de dispersión, de acuerdo con su distribución. Para determinar la distribución, se utilizó la prueba de Kolmogorov-Smirnov con la que se identificó que la variable edad no seguía una distribución normal, por lo que se determinó la utilización de la prueba U de Mann Whitney para su análisis. Por otra parte, con el fin de establecer la asociación entre las variables de tipo cualitativo, se adelantaron análisis estadísticos mediante pruebas de c. o test exacto de Fisher.
Además, se hizo un análisis de regresión logística binaria con el fin de identificar los factores de riesgo del consumo de SPA en pacientes con esquizofrenia. Se definió como variable dependiente el consumo de SPA (i.e., no consumo o consumo). Las variables independientes incluidas en el modelo fueron aquellas que mostraron una asociación significativa en el análisis bivariado (véanse Tabla 1, Tabla 2, Tabla 3 y Tabla 4), en donde se encontró significancia estadística con las variables: adherencia al tratamiento farmacológico, edad, sexo y ocupación. Se definió un valor de significancia estadística con valor p<0.05. Los análisis estadísticos se realizaron con el software Jamovi versión 1.26.23.0.
Aspectos éticos
Esta investigación es un estudio retrospectivo sin riesgo, según la resolución 8430 de 1993 del Ministerio de Salud de Colombia. La recolección de los datos cuenta con el aval ético de la Universidad CES y con los permisos de revisión de las historias clínicas por parte de la Institución donde eran atendidos los pacientes.
Resultados
Características sociodemográficas
En este estudio se analizaron 268 pacientes con diagnóstico de esquizofrenia, de los cuales el 79.9% eran hombres. La media de la edad para la población fue de 37.8 años, con una desviación estándar de 15.7, un mínimo de edad de 14 años y un máximo de 87. Por otro lado, el 61.6% pertenece al régimen subsidiado y el 38.1% al contributivo.
Con respecto al consumo de sustancias psicoactivas (SPA), se identificó que el 34.7% reporta consumo de SPA. En el 41.8% de los casos hay consumo de estimulantes, como cocaína y sus derivados, y tabaco. El 37% de los pacientes reporta consumo de sustancias perturbadoras como el THC, LSD y éxtasis. En el 20% de los casos, la sustancia consumida es de tipo depresora como alcohol y benzodiacepinas. Así mismo, se encontró que el 46.2% de los pacientes consumidores usan más de una sustancia psicoactiva y el 39.8% solo una, en casi su totalidad THC.
Con respecto a la edad, se hallaron diferencias estadísticamente significativas con un valor P <0.001 entre el grupo de pacientes con consumo de SPA y el grupo de no consumidores. Se describe una mediana de 41 años, con rango intercuartílico de 26 años para el grupo de no consumidores, y una mediana de 27 años y rango intercuartílico de 13 años para el grupo de consumidores.
Del total de los pacientes con consumo de SPA, el 97.8% eran hombres, el 93.8% estaban solteros, el 89.8% pertenecían al estrato socioeconómico 1 y el 34.6% no habían culminado su bachillerato. Además, se encontraron asociaciones estadísticamente reveladoras entre el consumo de SPA con el sexo (p<0.001), el estado civil (p<0.001) y la ocupación (p=0.002). (véase Tabla 1).
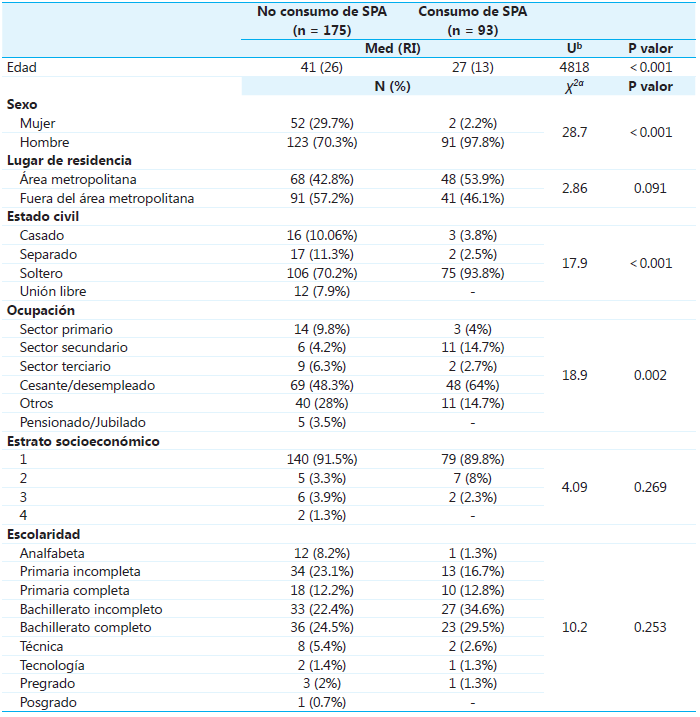
Nota Med =Mediana; RI =Rango intercuartil; a Chi cuadrado de Pearson; b U de Mann-Whitney.
Características del tratamiento farmacológico
Al analizar los tipos de medicamento, se encontró que en el 47.5% de los casos se indicó un antipsicótico atípico, en el 14.7% un antidepresivo ISRS, y en el 11.8% un antipsicótico típico, siendo estos los medicamentos más frecuentes. Al mismo tiempo, se identificó que el 81.7% de los pacientes tomaban más de un medicamento y solo el 16.8% tomaba un solo medicamento; además, se encontró que el 1.5% de los pacientes no tenía ningún tratamiento.
Con respecto a los pacientes que reportaron consumo de SPA, el 73.1% tomaba antipsicóticos atípicos y el 11.8% un anticonvulsivante. Con respecto al tipo de medicamentos, se encontró una asociación importante con el consumo de SPA con un valor p=0.004. Así mismo, de los pacientes con consumo de SPA, el 84.9% tomaba más de un medicamento, lo que no se encuentra asociado con el consumo, con valor p>0.05 (véase Tabla 2).
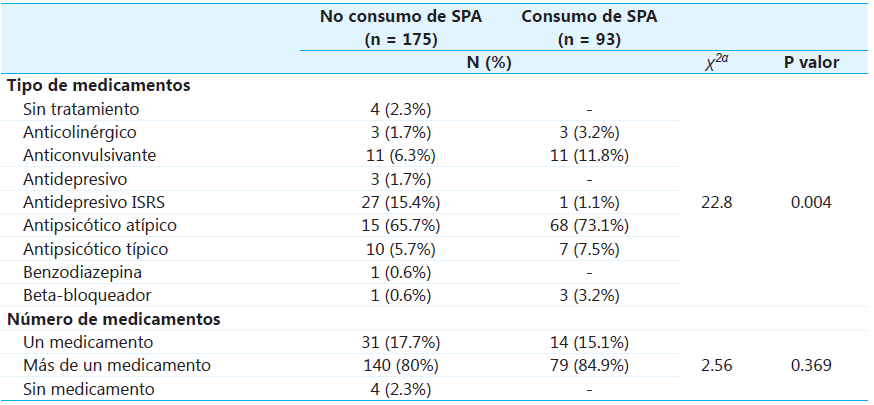
Nota a Chi cuadrado de Pearson.
Adicionalmente, se analizaron los factores asociados a la adherencia al tratamiento farmacológico del grupo de pacientes con diagnóstico de esquizofrenia, encontrando que el 13.1% no eran adherentes y en el 72.2% de los casos la información no era específica o poco clara.
Al respecto, se describe que el 91.4% de los pacientes no adherentes son hombres, el 68.6% consume SPA (con un policonsumo del 34.3% y el 84.9% tenía indicado más de un medicamento. Así mismo, se describen asociaciones estadísticamente significativas entre la adherencia al tratamiento y el sexo (p=0.008) y con el consumo de SPA y el número de sustancias (p< 0.001) (véase Tabla 3).
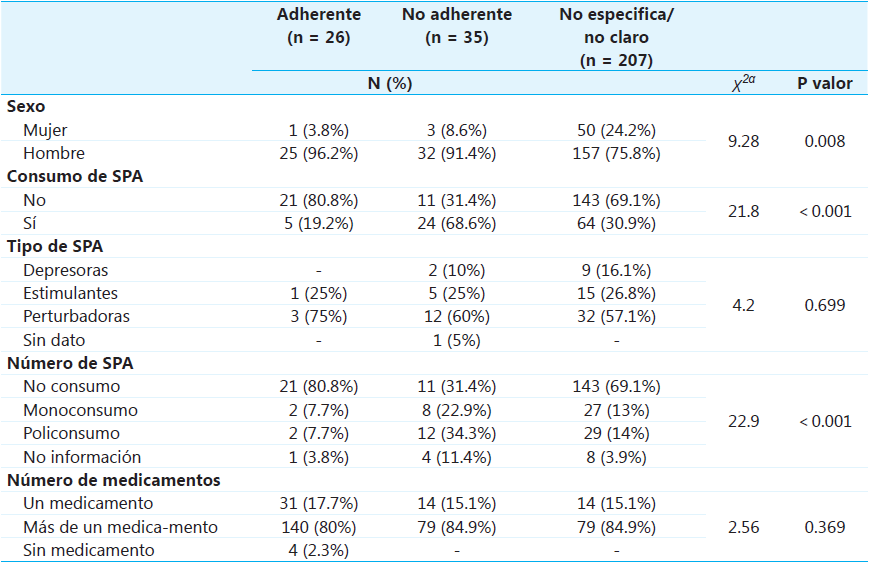
Nota a Chi cuadrado de Pearson
Además, se consideró importante analizar los factores asociados al número de hospitalizaciones de los pacientes con el consumo de SPA, describiendo que el 33.6% de la población total tuvo más de una hospitalización. Por consiguiente, se describe que del total de los pacientes con más de una hospitalización, el 43.3% consumían SPA, con un policonsumo del 20% y un 63.3% de los pacientes consumían drogas perturbadoras. Adicionalmente, se encontró que el número de hospitalizaciones está asociado con el consumo de SPA (p=0.02), el número de sustancias consumidas (p=0.003) y el tipo de sustancia (p=0.016) (véase Tabla 4).
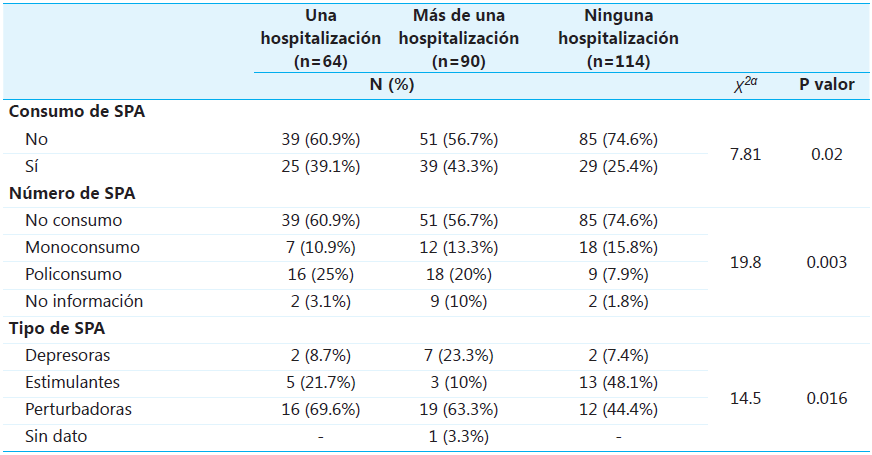
Nota a Chi cuadrado de Pearson
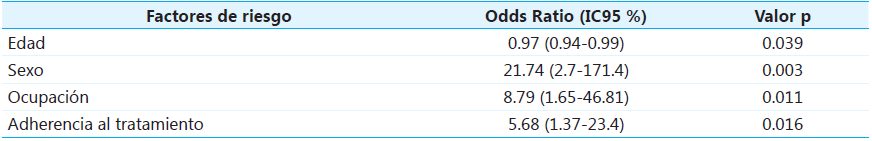
Finalmente, se realizó un análisis de regresión logística donde se identificaron que los factores de riesgo asociados al consumo de sustancias psicoactivas en estos pacientes son: la edad, identificándose que a menor edad, mayor riesgo de consumo; el sexo, considerándose de mayor riesgo ser hombre; la ocupación, en donde el hecho de estar cesante o desempleado conlleva un mayor riesgo, y la no adherencia al tratamiento (véase Tabla 5), en donde también se encontró una relación positiva con el consumo de PSA. La variación en el consumo de SPA explicada por el modelo de regresión es del 34%. Así mismo, la capacidad discriminante del modelo evaluada mediante el valor de AUC fue de 0.788, identificando una discriminación aceptable.
Discusión
Según Szerman y colaboradores13, el consumo de SPA en los pacientes con esquizofrenia se puede observar directamente en el ejercicio clínico y el diagnóstico. Como lo plantean Nielsen y colaboradores14, representa un desafío tanto para los profesionales de la salud mental, como para los servicios de salud y dificulta el pronóstico de estos pacientes, al incrementar el riesgo de recaídas y de reingresos hospitalarios15.
En esta investigación buscamos establecer los factores de riesgo sociodemográficos y clínicos asociados al consumo de SPA en un grupo de pacientes con esquizofrenia. Los resultados indican que el 34.7% de la población consume SPA. Estos datos son similares a los obtenidos por Herrera y Sanyer16, quienes describen una prevalencia de consumo de sustancias psicoactivas del 36.3% en un grupo de pacientes con diagnóstico de esquizofrenia de un hospital de Guayaquil, Ecuador. Esta información confirma los hallazgos de Grau-López y colaboradores17, quienes afirmaron que los pacientes con trastornos psicóticos como la esquizofrenia, presentan a menudo trastornos por consumo de sustancias. Así mismo, el Instituto Nacional de Salud mental de los Estados Unidos, reconoce que el diagnóstico de esquizofrenia podría aumentar las probabilidades de consumir sustancias psicoactivas, lo que implica un riesgo para la exacerbación de la sintomatología psicótica y el intento de suicidio18.
Con respecto a la cantidad de sustancias consumidas, en este estudio se describe que el 46.23% del total de pacientes consumidores (n=93) hace uso de más de una sustancia. Estos hallazgos se aproximan a lo encontrado en una muestra de pacientes atendidos en un centro de salud mental de Arequipa, Perú, donde se evidenció que el 57.3% de estos consumieron dos o más sustancias psicoactivas y el 42.7% una sola sustancia19.
Por otra parte, se encontraron diferencias significativas en la edad entre el grupo de consumidores y el de no consumidores, con una mediana de edad menor para los consumidores. A la fecha no se han encontrado estudios que puedan explicar este resultado, sin embargo, este dato merece un especial análisis, teniendo en cuenta la prevalencia de ambos trastornos, las implicaciones que tiene para el pronóstico de los pacientes y las dificultades que implica para el tratamiento a largo plazo13. Así mismo, se encontró asociación entre el consumo de SPA y sexo, lo que se ha descrito como características de comorbilidad de esquizofrenia y consumo de SPA13. Además, se identificó como factor de riesgo para el consumo el hecho de ser hombre, lo cual es uno de los factores de riesgo que ha señalado la literatura16,19 y que se confirma en este estudio.
Acerca del tipo de sustancias consumidas por los pacientes de la muestra, se identificó que el 41.8% reportaba consumo de sustancias estimulantes, lo que confirma lo expuesto por Szerman y colaboradores13, quienes según sus revisiones, afirman que el consumo de sustancias estimulantes en pacientes con esquizofrenia es alrededor de cuatro veces mayor en comparación con población sana, incluido el consumo de sustancias estimulantes legales como el tabaco. Generalmente, se ha descrito que aproximadamente el 9% de los pacientes con diagnóstico de esquizofrenia, consumen sustancias estimulantes20.
Con respecto al consumo de SPA y el tipo de medicamentos, se encontró que el 73.1% tomaba antipsicóticos atípicos, lo que además, está asociado al consumo. Este dato es contrario a lo descrito por Scheller-Gilkey y colaboradores21, que afirman que el uso de antipsicóticos atípicos se asocia con un menor consumo de sustancias. De igual forma, estudios controlados y metanálisis recientes, confirman el uso de medicamentos como la clozapina, para el tratamiento de la sintomatología psicótica y el abuso de SPA; estos pacientes tienen un menor riesgo de consumo de alcohol, THC y otras drogas que los que tomaban otros antipsicóticos22,23. Por lo demás, los antipsicóticos producen una clara mejoría de la sintomatología psicótica y un efecto más controvertido sobre el trastorno por uso de sustancias24. Se ha descrito que el uso de antipsicóticos atípicos no aumenta el deseo de consumo de SPA, por lo que podrían ayudan a la remisión de los trastornos por uso de sustancias en pacientes con esquizofrenia25,26.
Con relación a las hospitalizaciones, en el presente estudio describimos que el 43.3% de los pacientes con consumo de SPA tuvo más de una hospitalización, confirmando que los pacientes con psicosis dual presentan más recaídas y por lo tanto, mayores hospitalizaciones, y una peor adhesión a los tratamientos, ya que tienen mayor riesgo de experimentar efectos secundarios, interacciones farmacológicas y ser polimedicados27,28.
En pacientes con esquizofrenia los trastornos por consumo de sustancias, y en particular el consumo de alcohol y de múltiples drogas, se relacionan con hospitalización y mortalidad29.
Como resultado del análisis de la adherencia a los tratamientos farmacológicos en los pacientes con esquizofrenia, se observó una asociación con el consumo de SPA en la muestra. En efecto, la literatura reporta que la falta de adherencia a la medicación se relaciona con abuso de SPA30, por su parte, Ahmad y colaboradores31 informan que los pacientes consumen SPA como estrategia de tratamiento, lo que en ocasiones tiene como consecuencia olvidar tomar el medicamento psiquiátrico.
Este estudio tiene como principal limitación que los datos analizados pueden tener deficiencias, lo que es común a este tipo de estudio retrospectivo a partir de la revisión de historias clínicas, por lo que se recomienda en futuros trabajos realizar la recolección de la información de manera prospectiva. Así mismo, con respecto a la variable de adherencia al tratamiento, para futuros estudios es importante considerar la medición de este aspecto con instrumentos estandarizados y validados para la población con diagnóstico de esquizofrenia.
Finalmente, se concluye que los pacientes jóvenes, en su mayoría hombres, con diagnóstico de esquizofrenia, son más propensos al consumo de SPA, lo que implica mayor riesgo de recaídas y menor adherencia al tratamiento farmacológico. Teniendo en cuenta que el sexo y la edad son factores no modificables, se hace necesario generar programas de prevención para disminuir los factores de riesgo para el consumo de SPA y favorecer las adherencias al tratamiento médico, programas que estén dirigidos a grupos poblacionales específicos, grupos en los cuales existe mayor riesgo, considerando características sociodemográficas como la edad y sexo.
Referencias
1. Hany M, Rehman B, Azhar Y. Schizophrenia. [Actualizado 2021 Nov 27]. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan-. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK539864/
2. Organización Mundial de la Salud. Esquizofrenia [Internet]. OMS; 2022 [consultado 2 mar 2022]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/schizophrenia
3. Morales, PA. Situación actual de los trastornos mentales en Colombia y en el mundo: prevalencia, consecuencias y necesidades de intervención. Rev Salud Bosque. 2016;6(2):29–40.
4. Osorio JH, Valencia G, Pérez JM. Evolución en el diagnóstico de la esquizofrenia en el departamento de Caldas, Colombia. 2010-2015. Rev la Fac Med. 2021;69(3):e73159–e73159.
5. Gómez DM, Hincapié C, Salas C, Cardona L, Castañeda A. Resultados del tamizaje en salud mental departamento de Antioquia 2009-2010 [Internet]. Medellín, Colombia: Secretaría Seccional de Salud y Protección Social de Antioquia; sep 2011 [consultado 2 mar 2022]. Disponible en: https://www.dssa.gov.co/index.php/descargas/881-tamizaje-salud-mental-1/file
6. Szerman N, Expertos C, Torrens M, Basurte I, Ramírez J, Martínez-Raga J. Patología dual en psicosis. Rev Patol Dua. 2015;2(2):1–4.
7. Torrens M, Mestre-Pintó JI, Montanari L, Vicente J, Domingo-Salvany A. Patología dual: Una perspectiva europea. Adicciones. 2017;29(1):3–5.
8. Green AI, Khokhar JY. Addiction and schizophrenia: A translational perspective. Schizophr Res. 2018;194:1–3.
9. Hunt GE, Large MM, Cleary M, Lai HMX, Saunders JB. Prevalence of comorbid substance use in schizophrenia spectrum disorders in community and clinical settings, 1990–2017: Systematic review and meta-analysis. Drug Alcohol Depend. 2018;191:234–58.
10. Matali L, Andion O, Pardo M, Iniesta R, Serrano E, San L. Adolescents and dual diagnosis in a Psychiatric Emergency Service. Adicciones. 2016; 28(2):71–9.
11. Fonseca-Pedrero E, Lucas-Molina B, Perez-Albeniz A, Inchausti F, Ortuno-Sierra J. Psychotic-like experiences and cannabis use in adolescents from the general population. Adicciones. 2020;32(1):41–52.
12. Thornton K, Baker L, Lewin J, Kay-Lambkin J, Kavanagh D, Richmond R, et al. Reasons for substance use among people with mental disorders. Addict Behav. 2012;37(4):427–34.
13. Szerman N, Roncero C, Barral C, Grau-lópez L, Esteve O, Casas M. Patología dual, protocolos de intervención: esquizofrenia. Barcelona: EdikaMed; 2010.
14. Nielsen SM, Toftdahl NG, Nordentoft M, Hjorthøj C. Association between alcohol, cannabis, and other illicit substance abuse and risk of developing schizophrenia: A nationwide population based register study. Psychol Med. 2017;47(9):1668–77.
15. Szerman N, Expertos C, Torrens M, Basurte I, Ramírez J, Martínez-Raga J. Dual disorders and psychosis. Rev Patol Dual. 2015;2(2):1-3
16. Herrera A, Sanyer A. Consumo de sustancias psicotrópicas en pacientes con esquizofrenia en el Hospital Teodoro Maldonado Carbo durante el periodo 2019. 2020 [Tesis de pregrado]. Guayaquil: Universidad Católica de Santiago de Guayaquil; 2020. Recuperado a partir de: http://201.159.223.180/handle/3317/15381
17. Grau-López L, Szerman N, Torrens M, Basurte I, Vega P, Martínez-Raga J et al. Percepción de los profesionales sobre el uso de la clozapina en pacientes con psicosis dual. Actas Esp Psiquiatr. 2020;48(3):99-105
18. National Institute of Mental Health. La esquizofrenia [Internet]. NIH; 2017 [consultado 2 mar 2022]. Disponible en: https://www.nimh.nih.gov/health/publications/espanol/la-esquizofrenia/index.shtml
19. Cama L. Prevalencia del consumo de sustancias psicoactivas en pacientes diagnosticados con esquizofrenia, Arequipa-2016 [Tesis de pregrado]. Arequipa: Universidad Católica de San Pablo; 2018. Recuperado a partir de: http://54.213.100.250/bitstream/UCSP/15955/1/CCAMA_CALLO_LIN_SUS.pdf
20. Sara GE, Large MM, Matheson SL, Burgess PM, Malhi GS, Whiteford HA et al. Stimulant use disorders in people with psychosis: a meta-analysis of rate and factors affecting variation. Aust New Zeal J Psychiatry. 2015;49(2):106–17.
21. Scheller‐Gilkey G, Woolwine B. J, Cooper I, Gay O, Moynes K. A, Miller A.H. Relationship of clinical symptoms and substance use in schizophrenia patients on conventional versus atypical antipsychotics. Am J Drug Alcohol Abus. 2003; 29(3):553–66.
22. Machielsen MW, Veltman DJ, van den Brink W, de Haan L. Comparing the effect of clozapine and risperidone on cue reactivity in male patients with schizophrenia and a cannabis use disorder: A randomized fMRI study. Schizophr Res. 2018;194: 32–8.
23. Siskind DJ, Harris M, Phillipou A, Morgan VA, Waterreus A, Galletly C, et al. Clozapine users in Australia: Their characteristics and experiences of care based on data from the 2010 National Survey of High Impact Psychosis. Epidemiol Psychiatr Sci. 2017;26(3):325–37.
24. Sepede G, Lorusso M, Spano MC, Di Nanno P, Di Iorio G, Di Giannantonio M. Efficacy and safety of atypical antipsychotics in bipolar disorder with comorbid substance dependence: A systematic review. Clin Neuropharmacol. 2018;41(5):181–91.
25. Brunette MF, Drake RE, Xie H, McHugo GJ, Green AI. Clozapine use and relapses of substance use disorder among patients with co-occurring schizophrenia and substance use disorders. Schizophr Bull. 2006;32(4):637–43.
26. Murthy P, Chand P. Treatment of dual diagnosis disorders. Curr Opin Psychiatry. 2012;25(3):194–200.
27. Zhornitsky S, Stip E, Desfossés J, Pampoulova T, Rizkallah É, Rompré PP et al. Evolution of substance use, neurological and psychiatric symptoms in schizophrenia and substance use disorder patients: A 12-week, pilot, case–control trial with quetiapine. Front Psychiatry. 2011;2(22):1-7.
28. Lícea AG, Robles D, Diaz CX, Juárez J. Trastorno psiquiátrico- esquizofrenia. ESTR [Internet]. 5 de enero de 2019 [consultado 2 mar 2022]; 6(11):34-9. Disponible en: https://repository.uaeh.edu.mx/revistas/index.php/tepexi/article/view/3832
29. Lähteenvuo M, Batalla A, Luykx JJ, Mittendorfer‐Rutz E, Tanskanen A, Tiihonen J et al. Morbidity and mortality in schizophrenia with comorbid substance use disorders. Acta Psychiatr Scand. 2021;144(1):42–9.
30. Zhou Y, Rosenheck R, Mohamed S, Ning Y, He H. Factors associated with complete discontinuation of medication among patients with schizophrenia in the year after hospital discharge. Psychiatry Res. 2017;250:129–35.
31. Ahmad I, Khalily MT, Hallahan B. Reasons associated with treatment non-adherence in schizophrenia in a Pakistan cohort. Asian J Psychiatr. 2017; 30:39–43.
Notas de autor
diaz.cecilia@uces.edu.co
Información adicional
Declaración de conflicto de intereses: Los autores declaran no tener conflicto de intereses.
Reconocimientos: El presente trabajo se deriva de la tesis doctoral de la investigadora Cecilia Díaz, que cuenta con beca MinCiencias, convocatoria 757 doctorados nacionales, 2016. Agradecemos a la IPS Mente Plena por el apoyo brindado al proyecto.