Resumen: La reacción a medicamentos con eosinofilia y síntomas sistémicos denominada DRESS (por sus siglas en inglés, Drug Reaction with Eosinophilia and Systemic Symptoms) hace parte de un amplio espectro denominado toxicodermias. La incidencia exacta no es conocida en niños; sin embargo, en la literatura se ha estimado una tasa de mortalidad que puede llegar a ser tan alta como el 10 %. Presentamos el caso de una paciente adolescente con antecedente personal de trastorno afectivo bipolar (TAB), quien recibía de forma ambulatoria sertralina, quetiapina y trazodona. Por presencia de alucinaciones se adicionó litio al manejo. Diez días después acude al servicio de urgencias por aparición de erupción cutánea y síntomas sistémicos, por lo que se sospechó un cuadro clínico secundario a hipersensibilidad a los medicamentos.
Palabras clave: síndrome de DRESS, litio, eosinofilia.
Abstract: The reaction to drugs with eosinophilia and systemic symptoms called DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms) is part of a broad spectrum called toxicodermias. The exact incidence is not known in children; However, a mortality rate that can be as high as 10% has been estimated in the literature. We present the case of a teenage patient with a personal history of bipolar affective disorder (BD), who received sertraline, quetiapine and trazodone on an outpatient basis. Due to the presence of hallucinations, lithium was added to the management. Ten days later she went to the emergency department due to the appearance of a skin rash and systemic symptoms, for which a clinical condition secondary to hypersensitivity to medications was suspected.
Keywords: DRESS syndrome, lithium, eosinophilia.
Reportes de caso
Dress por litio: reporte de un caso pediátrico
Lithium DRESS: A pediatric case report
DRESS por litio: relato de caso pediátrico
Universidad Pontificia Bolivariana

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 28 Septiembre 2022
Aprobación: 06 Junio 2023
El DRESS (por sus siglas en inglés, Drug Reaction with Eosinophilia and Systemic Symptoms) es una reacción de hipersensibilidad inducida por medicamentos. Puede ser fatal y frecuente, incluye erupción cutánea, anormalidades hematológicas, linfadenopatías y compromiso orgánico1. Tiene distribución global y existen reportes de incidencia de 0.9 por cada 100.000 pacientes al año en poblaciones africanas, aunque puede estar subestimada dada su heterogeneidad de presentación clínica. Su frecuencia es variable según el tipo de medicamento, se ha reportado una mayor prevalencia en mujeres (relación hombre/mujer de 0.8), pero no es un dato constante en los diferentes estudios2. En nuestro medio los registros de la ocurrencia de DRESS son escasos y aún más en la población pediátrica. Su diagnóstico es principalmente clínico y es un reto en cuanto a su variedad de presentación, sin embargo, debe ser considerado en todo niño con exposición a nuevo medicamento.
A continuación, se revisa el caso clínico de una paciente adolescente con antecedente personal de trastorno afectivo bipolar (TAB), quien recibía de forma ambulatoria sertralina y quetiapina. Por presencia de alucinaciones se adicionó litio al manejo. Diez días después acude al servicio de urgencias por aparición de erupción cutánea y síntomas sistémicos, por lo que se sospechó un cuadro clínico secundario a hipersensibilidad a los medicamentos.
Paciente de sexo femenino de 13 años, quien consultó a un hospital de alta complejidad en Medellín por cuadro clínico de siete días de evolución consistente en lesiones maculares, redondeadas, pruriginosas; al inicio en miembros inferiores y luego se generalizan, sin compromiso de mucosas. Asociado a adenopatías cervicales y retroauriculares, cefalea y fiebre subjetiva. Refirió también odinofagia. Como antecedentes importantes presentaba trastorno afectivo bipolar (TAB) en tratamiento con sertralina, trazodona y litio, este último se había iniciado hace 10 días.
En principio fue valorada por pediatría, la paciente se encontraba estable hemodinámicamente, con presión arterial 100/60 mmHg, frecuencia cardiaca 87, frecuencia respiratoria 18, temperatura 36.6ºC, saturación de oxígeno 99 %. En el examen físico: con adenopatía cervical izquierda de 1.5x1.5 cm, dos adenopatías cervicales derechas de 1x1 cm, también retroauriculares bilaterales menores de 1 cm y axilares bilaterales de 2x2 cm, orofaringe lisa con leve eritema, dolor a la palpación abdominal en hipocondrio derecho y las lesiones en piel de características maculo papulares eritematosas que desaparecían a la digitopresión y ubicadas en abdomen, cara medial de miembros inferiores y cara lateral de miembro superior derecho, asociadas a edema.
Al examen neurológico presentaba hiperreflexia, sin otros hallazgos adicionales. Se descartaron causas infecciosas. Después, por el antecedente de inicio reciente de un nuevo psicofármaco, se sospechó intoxicación o una reacción adversa a los medicamentos. En los paraclínicos se evidenció hemograma con eosinofilia, sin linfocitosis, plaquetas dentro del límite normal, función renal, hepática y electrolitos adecuados y litemia dentro de rangos normales (tabla 1).
Resultados de los exámenes paraclínicos realizados al ingreso
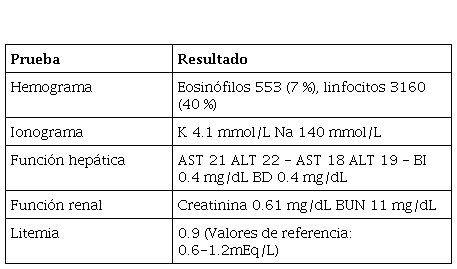
Aunque en los paraclínicos no se encontró compromiso hepático, llamaba la atención el número de eosinófilos elevados ya que para su edad (13 a 18 años) el valor normal debe ser entre 0 a 500 (o 0 a 3 %)3, que en relación con el cuadro clínico hacía sospechar el diagnóstico de DRESS. Se calculó el puntaje RegiSCAR con un total de cinco puntos, lo cual lo calificaba como probable. Se decide hospitalizar para vigilancia de síntomas, cambios dermatológicos y control paraclínico. Fue valorada por el servicio de toxicología, en un nuevo interrogatorio se encuentra presencia de los síntomas asociados al inicio del litio y mejoría de estos tras su suspensión. En los tres días posteriores, la paciente comenzó a presentar mejoría del brote en piel con resolución completa del mismo al cuarto día. Para el día seis, se logra evidenciar un descenso importante de los eosinófilos, resolución de adenopatías, fiebre y rash. Debido a lo anterior, se da de alta y se deja manejo ambulatorio con sertralina y ácido valproico, el cual toleró.
El síndrome de DRESS es una reacción de hipersensibilidad grave a fármacos o sus metabolitos activos. Su periodo de latencia no ha sido establecido con claridad en la literatura, sin embargo, se ha planteado que puede ir desde dos semanas hasta tres meses entre la exposición al medicamento y el inicio del cuadro4. Clásicamente se había descrito asociado a anticonvulsivantes como la fenitoína, luego se empezaron a describir otros anticonvulsivantes como el fenobarbital y la carbamazepina, todos estos tenían en común la presencia de radicales arenóxidos. Con el tiempo se incluyeron no solo anticonvulsivantes (ácido valproico, lamotrigina), sino también antibióticos (sulfonamidas, la dapsona) y otros medicamentos (alopurinol)5,6,7.
Se estima que la incidencia en adultos puede variar entre 1/1.000 hasta 1/10.000. Si bien no hay datos muy claros sobre la incidencia real en niños, se sabe que es menor que en los adultos. No obstante, se debe tener en cuenta que la mortalidad en los niños puede llegar a ser del 10 %, por ende, es importante considerarlo como diagnóstico diferencial en población pediátrica8,9.
La fisiopatología del síndrome de DRESS no ha sido descubierta por completo. Se describe como una reacción de hipersensibilidad tipo IV, resultado de una interacción compleja entre factores genéticos, una respuesta inmunológica alterada junto con anormalidades en el metabolismo y mecanismos de desintoxicación que en conjunto llevan a la formación de neoantígenos. A partir de lo anterior, se da la estimulación de linfocitos T y con esto la producción de citoquinas y aumento de eosinófilos tanto en sangre como periferia. Por otra parte, el rol de las infecciones virales, en especial virus herpes 6 y otros (HHV-8, EBV y CMV) tampoco ha sido esclarecido. La teoría más apoyada hasta el momento es: la respuesta inmunológica al medicamento expuesto induce una reactivación viral con consiguiente estimulación de linfocitos, en lugar de ser un evento desencadenante en la etiopatogenia de este síndrome9.
Además, se han propuesto diferentes hipótesis de cómo los medicamentos pueden inducir esta reacción10. En específico, en los anticonvulsivantes más relacionados con el síndrome de DRESS, como la fenitoína, el fenobarbital y la carbamazepina, se ha encontrado un mecanismo en común el cual se debe a la presencia de un anillo aromático en su estructura química. Al metabolizarse, ese anillo se convierte en arenóxidos, los cuales son compuestos altamente electrofílicos, por ende, se pueden unir de forma covalente a macromoléculas y como consecuencia produce citotoxicidad y activación del sistema inmune7,8,9,10.
En cuanto a la clínica, es necesario resaltar que se puede comportar como un gran simulador ya que las manifestaciones en piel pueden ser diversas, entre ellas: pústulas, vesículas, ampollas, lesiones en diana, entre otras6,11. La manifestación cutánea más frecuente es una erupción morbiliforme, es decir, máculas difusas pruriginosas. Además, se asocia a síntomas sistémicos, lo que afecta sobre todo los sistemas linfático, hematológico y hepático; sin embargo, puede comprometer otros sistemas: gastrointestinal, renal, neurológico, cardiovascular, endocrino y pulmonar, de forma que puede generar presentaciones clínicas más severas. Así, al momento del enfoque del paciente con sospecha de DRESS, se debe descartar compromiso de múltiples órganos5.
El diagnóstico requiere de alta sospecha clínica por su variada presentación, más aún en la etapa pediátrica, donde las enfermedades exantemáticas son comunes. Una clave diagnóstica será el inicio reciente (en las últimas dos a ocho semanas) de algún medicamento, en especial si es acompañado de erupción en piel, anormalidades hematológicas, alteración de pruebas hepáticas, adenopatías o compromiso de órgano blanco. Debido a lo anterior, el diagnóstico de DRESS es considerado desafiante y por esto en el año 2007 Kaun et al., como parte del Registro Europeo de Reacciones Cutáneas Adversas Severas (SCAR), desarrollaron unos criterios basados en datos clínicos y de laboratorio para el reconocimiento de la entidad, el RegiSCAR. Se trata de un sistema de puntuación el cual clasifica el cuadro como “definitivo” cuando el puntaje es mayor a cinco puntos, “probable” para cuatro y cinco puntos, “posible” entre dos y tres puntos y “no” cuando es menor a dos puntos12,13. La puntuación del RegiSCAR de la paciente fue de cinco puntos, lo que corresponde a síndrome de DRESS probable. El anterior es un puntaje aceptado y reconocido, aun así, los criterios originales fueron los propuestos por Bocquet et al., también otros criterios han sido propuestos por el Comité de Investigación Japonés sobre Reacciones Adversas Cutáneas Graves (J-SCAR). Estos dos últimos han sido clasificados como de menor utilidad y aplicación por su inflexibilidad y escasa disponibilidad de paraclínicos solicitados de manera respectiva14.
Hasta el momento no se cuenta con ensayos clínicos de tipo prospectivo con base al tratamiento, por lo tanto, las recomendaciones actuales para el manejo son basadas en recomendaciones de expertos y reportes de caso9. En definitiva, el pilar más importante siempre será el retiro del agente causal lo más rápido posible y, de no ser posible, se deben retirar todos los medicamentos potencialmente causales. Lo anterior, además de mejorar el pronóstico, puede ser la única medida necesaria para alcanzar la remisión.
En los casos más leves como el que presentó la paciente, el tratamiento a realizar es de soporte, básicamente manejar la sintomatología con esteroides tópicos, antihistamínicos y emolientes. No hay indicación de esteroides sistémicos sin compromiso sistémico. En casos moderados a graves también se han empleado inmunosupresores, inmunoglobulina intravenosa y plasmaféresis12.
La importancia del caso expuesto radica en que el DRESS no suele ser descrito en asociación con litio. Si bien es frecuente que sea el causante de efectos adversos dermatológicos como acné, psoriasis o alopecia, no es común que genere DRESS15,16. Se destaca que la paciente estaba en tratamiento con otros psicofármacos como sertralina, quetiapina y trazodona. Se logra establecer criterios de causalidad de Bradford Hill como temporalidad, coherencia y plausibilidad17. Luego de tres días de iniciar el litio, se comienza a evidenciar la sintomatología, solo hasta la suspensión del agente, y no de los otros psicofármacos, se observa la mejoría clínica y paraclínica. En la paciente también desde farmacovigilancia se puntuó el Algoritmo de Naranjo, con un puntaje de ocho puntos que clasificaron a la reacción como probable18.
Al revisar la literatura se encontró que múltiples medicamentos pueden causar DRESS, pero el litio no está incluido. En una revisión sistemática publicada en el 2020, que incluyó 82 artículos con 148 pacientes menores de 18 años con diagnóstico final de DRESS, la mayoría de los medicamentos desencadenantes fueron anticonvulsivantes y antibióticos, representaban el 52.6 % y el 33.6 % en cada caso, sin mención alguna del litio19. Los reportes de caso específicamente por litio son escasos, la mayoría de ellos aparecen en adultos y solo se encontró uno en la población pediátrica: una paciente femenina adolescente de 16 años con antecedente de TAB, quien presento síndrome de DRESS tres semanas después de iniciar tratamiento con carbonato de litio. En este caso, el motivo de consulta fue náuseas y múltiples episodios eméticos en comparación a nuestra paciente donde el brote en piel fue su queja inicial20.
Respecto al caso expuesto se puede concluir que el DRESS, aunque es una entidad poco frecuente, se debe tener en cuenta como diagnóstico diferencial en especial en la población pediátrica, dada la similitud de las manifestaciones cutáneas de las enfermedades exantemáticas de la infancia. También es necesario tener presente que, si bien no suele asociarse a anticonvulsivantes y antibióticos, el litio debe ser parte de la lista de los posibles medicamentos causales.
Conflictos de interés: Los autores declaran no tener conflictos de intereses.
sara.vallejotamayo@gmail.com
Resultados de los exámenes paraclínicos realizados al ingreso

