Originales
Caracterización de adultos valorados por psiquiatría de enlace en el servicio de urgencias de un hospital general en Medellín, Colombia
Characterization of adults evaluated by liaison psychiatry in the emergency department of a general hospital in Medellín, Colombia
Caracterização de adultos avaliados pela psiquiatria de ligação no pronto-socorro de um hospital geral de Medellín, Colômbia
Caracterización de adultos valorados por psiquiatría de enlace en el servicio de urgencias de un hospital general en Medellín, Colombia
Medicina U.P.B., vol. 44, núm. 1, pp. 31-39, 2025
Universidad Pontificia Bolivariana

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 12 Junio 2024
Aprobación: 24 Septiembre 2024
Resumen:
Objetivo: caracterizar la población adulta valorada por urgencias psiquiátricas, para determinar las tendencias en dichas consultas y poder diseñar planes de atención a futuro, puesto que en Colombia no se cuenta con literatura suficiente sobre el tema y el aumento en consultas de urgencias por causas psiquiátricas representa una problemática a nivel mundial.
Métodos: estudio retrospectivo en el cual se analizaron las historias clínicas de pacientes en el servicio de urgencias, valorados por psiquiatría de enlace entre julio de 2021 y julio de 2022. Se realizó un análisis descriptivo de los datos.
Resultados: se analizaron 628 registros clínicos. La mediana de edad fue de 35 años, 57.8 % era de sexo femenino, 47.61 % eran desempleados. La mayoría de los pacientes tenían un trastorno psiquiátrico diagnosticado, 88.88 % con manejo farmacológico instaurado. El 38,69 % presentaban, además, un trastorno por uso de sustancias. Los motivos de consulta más comunes fueron los trastornos del afecto e intentos de suicidio.
Conclusiones: la mayoría de la población estudiada presentaban factores relacionados con el desarrollo y control de patologías psiquiátricas, las cuales tienen potencial de intervención de manera ambulatoria. Esto nos recuerda la importancia de realizar intervenciones de prevención primaria y secundaria, para obtener mejores resultados.
Palabras clave: psiquiatría, servicio de psiquiatría en hospital, servicios médicos de urgencias, atención a la salud mental, intento de suicidio, trastornos relacionados con sustancias.
Abstract:
Objective: To characterize the adult population evaluated for psychiatric emergencies, to determine trends in these consultations and to be able to design future care plans, since in Colombia there is not enough literature on the subject and the increase in emergency consultations for psychiatric causes represents a problem worldwide.
Methods: A retrospective study in which the medical records of patients in the emergency department who were requested psychiatric liaison evaluation between July 2021 and July 2022, were analyzed. A descriptive analysis of the data was performed.
Results: 628 medical records were analyzed. The median age was 35 years, 57.8% were female, 47.61% were unemployed. Most patients had a diagnosed psychiatric disorder, 88.88% with established pharmacological management. Additionally, 38.69% had a history of substance use disorder. The most common reasons for consultation were affective disorders and suicide attempts.
Conclusion: We found that the majority of the studied population presented factors related to the development and control of psychiatric pathologies, some of which may have the potential for outpatient intervention. Considering the limited availability of mental health care to the general population, this underscores the importance of implementing primary and secondary prevention interventions to achieve better outcomes.
Keywords: psychiatry, psychiatric department, hospital, emergency medical services, mental health services, suicide, attempted, substance-related disorders.
Resumo:
Objetivo: caracterizar a população adulta avaliada para emergências psiquiátricas, determinar as tendências dessas consultas e poder traçar planos de cuidados futuros, já que na Colômbia não há literatura suficiente sobre o tema e o aumento de consultas de emergência por causas psiquiátricas. representa um problema mundial.
Métodos: estudo retrospectivo no qual foram analisados prontuários de pacientes atendidos no pronto-socorro, avaliados pela psiquiatria de ligação entre julho de 2021 e julho de 2022. Foi realizada análise descritiva dos dados.
Resultados: foram analisados 628 prontuários clínicos. A mediana de idade era de 35 anos, 57.8% eram do sexo feminino, 47.61% estavam desempregados. A maioria dos pacientes apresentava transtorno psiquiátrico diagnosticado, 88.88% com manejo farmacológico estabelecido. 38.69% também apresentavam transtorno por uso de substâncias. Os motivos mais comuns de consulta foram distúrbios emocionais e tentativas de suicídio.
Conclusões: a maioria da população estudada apresentou fatores relacionados ao desenvolvimento e controle de patologias psiquiátricas, que apresentam potencial para intervenção em nível ambulatorial. Isto nos lembra a importância de realizar intervenções de prevenção primária e secundária para obter melhores resultados.
Palavras-chave: psiquiatria, serviço de psiquiatria hospitalar, serviços médicos de emergência, cuidados de saúde mental, tentativa de suicídio, transtornos relacionados a substâncias.
INTRODUCCIÓN
Las causas psiquiátricas y de salud mental representan 8 de cada 100 consultas en los servicios de urgencias en Estados Unidos¹. Entre el 2009 y el 2015 se ha observado un incremento del 44.1 % en estas visitas, por lo que se considera uno de los motivos de consulta con mayor crecimiento en la actualidad². Asimismo, se ha encontrado que los pacientes con patologías de salud mental consultan en urgencias tres veces más que el resto de la población³, sobre todo en las noches y los fines de semana, cuando el acceso a los especialistas en psiquiatría puede ser más limitado⁴.
Estas consultas comprenden un desproporcionado tiempo de estancia y se asocian con un deterioro de la atención, tanto de pacientes psiquiátricos, como los que consultan por otras condiciones5,6. Por otra parte, las admisiones requeridas por trastornos psiquiátricos se consideran potencialmente evitables cuando se da un apropiado cuidado ambulatorio, teniendo en cuenta los factores externos al paciente que influyen en su patología. Algunos estudios han mostrado que, al aumentar el acceso oportuno a camas de internación psiquiátrica, se podría reducir la duración de estadía en urgencias de estos pacientes⁷.
Por consiguiente, se requiere un estudio que pueda evidenciar las tendencias actuales en consultas relacionadas con la salud mental en el servicio de urgencias, a partir de la descripción de factores sociodemográficos y clínicos. Por lo tanto, esta investigación tuvo como objetivo caracterizar la población adulta valorada por psiquiatría de enlace en el servicio de urgencias entre julio de 2021 y julio de 2022, en una clínica de alto nivel de complejidad en Medellín, Colombia. Lo anterior, sentará las bases para, en un futuro, diseñar planes de atención óptimos que permitan mejorar la atención ambulatoria y, así, disminuir el número de estas consultas en los servicios de urgencias. Infortunadamente, y según el conocimiento de los autores, en Colombia no se cuenta con estudios que abarquen estas características.
Metodología
Este es un estudio retrospectivo, observacional y descriptivo, que fue realizado en una institución hospitalaria de alto nivel de complejidad en Medellín, Colombia, y donde se cuenta con 18 camillas de observación en urgencias y 27 sillas en tres ambientes de transición, con un promedio de 4058 atenciones mensuales en el servicio de urgencias. La institución no ofrece hospitalización psiquiátrica; sin embargo, cuenta con cuatro especialistas en psiquiatría de enlace, para la atención de pacientes a quienes se les solicita interconsultas, tanto en hospitalización como en el servicio de urgencias. Para la realización de la investigación se obtuvo el aval del comité de ética de la institución y por las instituciones educativas correspondientes.
Participantes: se seleccionaron todos los pacientes que ingresaron por el servicio de urgencias, a quienes posteriormente se les solicita una interconsulta por el grupo de psiquiatría de enlace. Se obtuvo una lista preseleccionada por el comité de investigación de la institución, de pacientes que cumplían la característica de haber sido atendidos entre julio de 2021 y julio de 2022. Estos fueron evaluados por los investigadores principales y se excluyeron aquellos menores de edad y quienes no contaban con ninguna historia clínica realizada por algún miembro del grupo de psiquiatría de enlace.
Variables: cada registro de historia clínica se revisó individualmente en las fechas correspondientes a la atención y se extrajeron los datos sobre las características sociodemográficas, incluidos: edad, sexo, estado civil, estrato socioeconómico, entre otras. Además, se extrajo información sobre los antecedentes personales, según lo reportado por medicina general y psiquiatría en las historias de ingreso y evoluciones médicas. El motivo de la consulta, los diagnósticos establecidos por el grupo de psiquiatría de enlace y los tratamientos ordenados se obtuvieron de la misma manera.
Fuentes de los datos: entre mayo y octubre de 2023 se analizaron los registros de las historias clínicas de pacientes que hubieran consultado al servicio de urgencias entre julio de 2021 y julio de 2022. Este rango de tiempo fue estipulado cuando se realizó el protocolo de investigación inicial, en el 2022, y se inició la revisión de las historias clínicas, en 2023, a la espera de obtener los permisos requeridos por la institución para acceder a los datos. Todos los datos se obtuvieron de lo reportado en las historias clínicas realizadas, ya fuese por personal de medicina general o psiquiatría de enlace. No se contactó a los pacientes para obtener ningún tipo de información.
Sesgos y limitaciones: el estudio actual presenta algunas limitaciones, como su diseño retrospectivo, el cual se presta para sesgos de información, ya que dependemos de lo reportado por los profesionales de la salud en la historia clínica. Además, este proyecto se realizó en una sola institución de la ciudad, lo cual limita su aplicabilidad en otros contextos. Existe un sesgo de selección, ya que únicamente se tuvieron en cuenta los pacientes del servicio de urgencias, a quienes se les solicitó valoración por psiquiatría de enlace, y se excluyeron aquellos que, a pesar de tener un motivo de consulta psiquiátrico, no fueron admitidos al servicio de urgencias o no se les solicitó interconsulta.
Métodos estadísticos: para las variables cuantitativas, se realizó verificación de distribución normal mediante la prueba de Shapiro Wilk y, después, se expresaron las variables con su media y desviación estándar o su mediana y rango intercuartílico, según su normalidad. Para las variables cualitativas se expresaron en frecuencias absolutas y relativas. No hubo datos faltantes.
Consideraciones éticas: todos los pacientes incluidos en el estudio firmaron un consentimiento informado que permite el uso de sus datos para investigaciones realizadas en la clínica. Se excluyeron aquellos pacientes quienes manifestaron un deseo expreso de que su información no fuera utilizada para proyectos de investigación.
RESULTADOS
Se revisaron 707 historias clínicas de una lista preseleccionada por el Comité de ética institucional, luego se identificaron todos los pacientes que ingresaron a la clínica por el servicio de urgencias, específicamente, a quienes desde este servicio se les solicitó valoración por psiquiatría de enlace; de las cuales, 628 cumplían con criterios de inclusión. El 57.8 % de los pacientes estudiados eran de sexo femenino, la mitad de la muestra era menor de 35 años, el 75.48 % había completado el bachillerato, el 16.88 % contaba también con un título universitario, el 88.53 % de la población evaluada provenía de los estratos socioeconómicos 1 a 4 y el 47.61 % no tenía un empleo estable al momento del estudio.
Se encontró, además, que 414 pacientes (65.92 %) tenían antecedente personal de trastorno psiquiátrico diagnosticado. De estos, el 62.3 % tenía diagnóstico de trastorno depresivo y el 39.6 % de trastorno de ansiedad generalizada (41.1 y 26.1 % del número total de pacientes, respectivamente). Un total de 184 pacientes (29.29 %) presentaban dos o más diagnósticos psiquiátricos concomitantes, y 21 (3.34 %) tenían tres o más diagnósticos comórbidos. Asimismo, el 11.78 % tenía un trastorno de personalidad diagnosticado. El 88.88 % de pacientes con un diagnóstico psiquiátrico previo referían un manejo farmacológico instaurado; sin embargo, de estos, solo el 58.24 % reportaba adherencia. Las características sociodemográficas se pueden consultar en la Tabla 1.
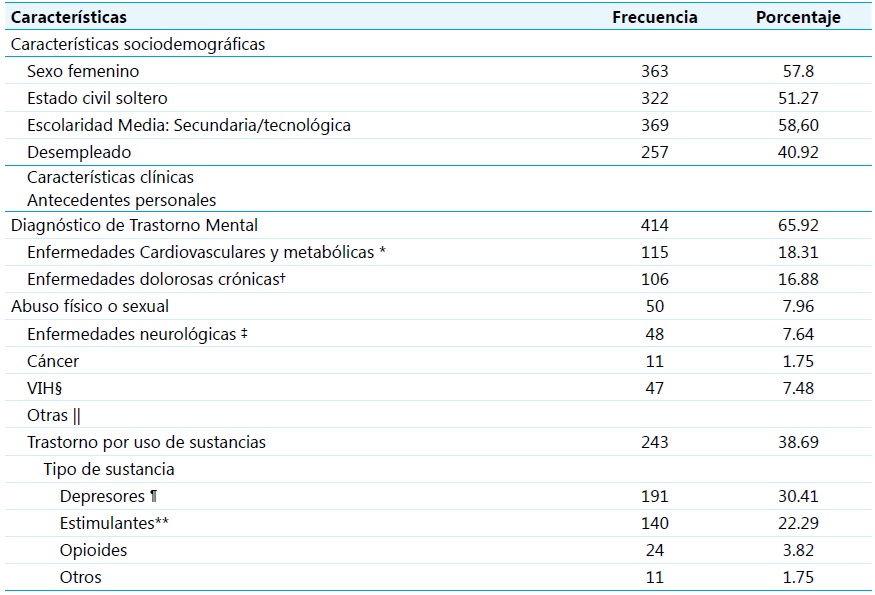
Notas: * Hipertensión, diabetes mellitus tipo 1 y 2, dislipidemia.
† Fibromialgia, endometriosis, migraña, dolor neuropático crónico.
‡ Epilepsia, secuelas de trauma encefalocraneano y trauma raquimedular.
§ VIH: Virus de Inmunodeficiencia Humana.
|| Dermatitis atópica, rinitis alérgica, alteraciones funcionales en órganos de los sentidos (hipoacusia, amaurosis, cataratas).
¶ Alcohol, marihuana.
**Cocaína y sus derivados (pasta básica de cocaína, clorhidrato de cocaína o “perico”), 2CB
†† LSD, anfetaminas, inhalantes como pegantes (“Sacol”) y nitritos de amilo (“poppers”)
Más de un tercio de los pacientes (38.69 %) presentaban, también, un trastorno por uso de sustancias (TUS). Las más utilizadas, según el estudio actual, fueron los depresores del sistema nervioso central (incluyendo alcohol y THC) en un 78.60 %, seguidas de los estimulantes (cocaína, PBC, 2CB) en un 57.61 %. El consumo de opioides fue reportado en un 9.88 %. (Tabla 1)
En cuanto a los antecedentes personales, el 18.31 % reportó antecedentes de enfermedades cardiovasculares y/o metabólicas, como hipertensión arterial, diabetes mellitus o dislipidemia. El 16.31 % padecía enfermedades cuyo principal síntoma era el dolor crónico, como fibromialgia, migraña, endometriosis, entre otras. Además, un 7.96 % de los pacientes manifestaban haber sido objeto de abuso físico, verbal o sexual en algún momento de sus vidas.
La mayoría de los pacientes incluidos en el estudio actual acudieron a urgencias por motivos de consulta relacionados con síntomas asociados a trastornos de salud mental (68.78 %). Tras ser valorados por el personal de urgencias, se solicitó el concepto de psiquiatría de enlace. Un 40.13 % de estas interconsultas fueron justificadas por síntomas afectivos, y el 28.03 % para determinación de riesgo suicida, tanto en pacientes que ingresaron con ideación suicida, como en pacientes con intentos de suicidio como motivo de consulta (23.25 % del total). Más de la mitad de los pacientes ya habían consultado previamente por síntomas similares (53.66 %),y el 31.05 % manifestaron tener intentos previos de suicidio. Estas características pueden ser evidenciadas en la Tabla 2.
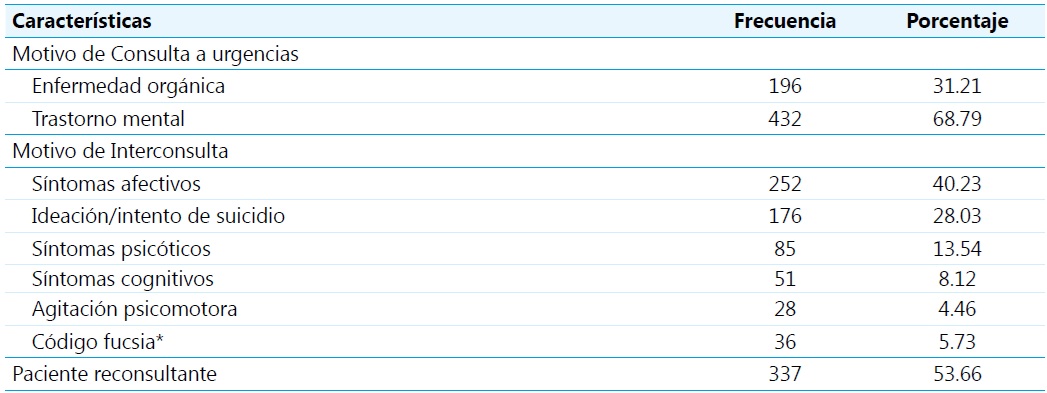
* Protocolo establecido para la atención integral a víctimas de violencia sexual en sectores forenses y de salud.
Con respecto a los pacientes que ingresaron por intentos de suicidio, el mecanismo más utilizado fue la intoxicación (71.92 %), seguido de lesión por arma cortopunzante (11.64 %) y lanzamiento al vacío o a un vehículo (ambas 6.16 %) (Tabla 3). Cuando se interrogó a los pacientes por los factores desencadenantes, aproximadamente la mitad reportaron conflictos con su pareja o familia (47.95 %), seguido por problemas económicos (13.70 %) y pacientes que no identificaban un motivo específico (15.07 %).
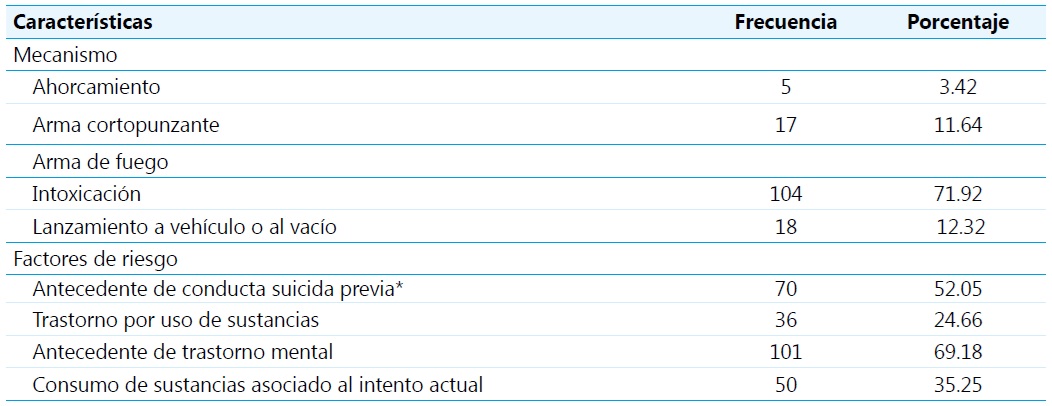
Nota: *Incluye ideación suicida previa persistente, intentos suicidas previos
Entre los factores de riesgo identificados, el 69.18 % tenían antecedentes de trastornos de salud mental y el 52.05 % había presentado ideación suicida/intentos suicidas previos (Tabla 3). Un 24.66 % reportó consumo previo de sustancias y el 34.25 % presentó un consumo de sustancias asociado al intento de suicidio actual. El 49.31 % refería haber acudido previamente a urgencias por motivos de consulta similares al actual.
El diagnóstico principal que con más frecuencia se observó al egreso fue el trastorno depresivo mayor en un 38.22 % de los casos. Los siguientes más encontrados en el estudio fueron el trastorno de ansiedad generalizada (12.10 %) y el trastorno afectivo bipolar (10.51 %). El 84.23 % de los pacientes recibieron manejo farmacológico psiquiátrico en la institución, y su promedio de estancia hospitalaria fue de 4.52 días, lo cual incluyó tiempo de estancia en urgencias, al igual que días de hospitalización (Tabla 4).
En cuanto al egreso de los pacientes, al 58.28 % se les dio de alta por parte del grupo de psiquiatría. El 87.97 % contaban con orden ambulatoria para continuar seguimiento por la especialidad. Un 32.64 % del total fueron remitidos a unidades mentales para continuar su tratamiento, y el tiempo promedio de espera desde el inicio del proceso de remisión hasta la finalización del trámite fue de 2.42 días, con un rango de 1 a 20 días (Tabla 4).
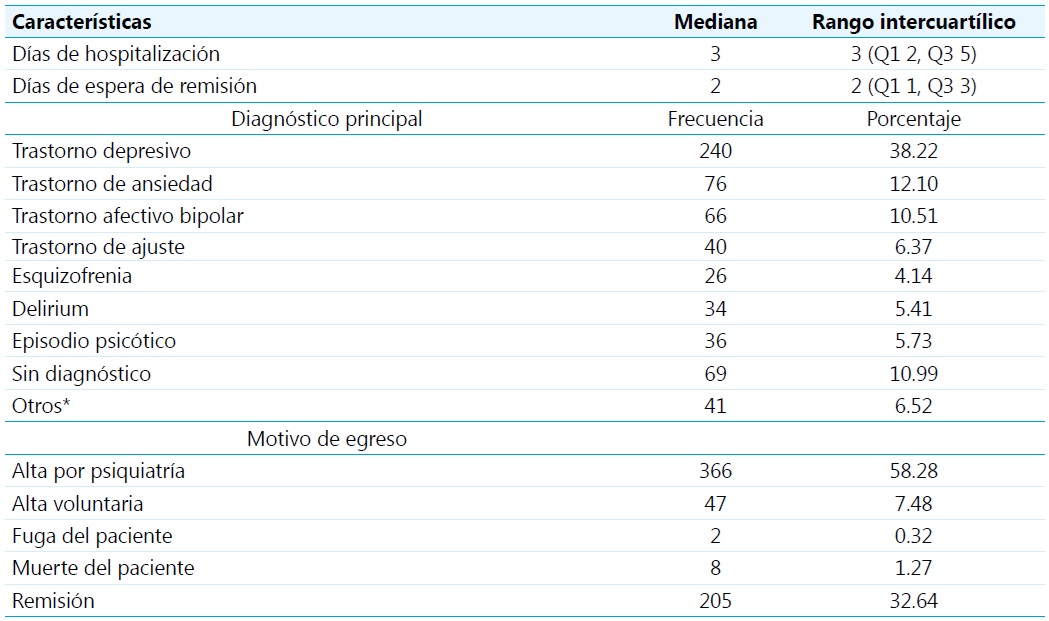
Nota: *Incluye discapacidad intelectual, TOC, trastorno de personalidad, deterioro neurocognitivo mayor.
DISCUSIÓN
Observamos una distribución equitativa entre el sexo femenino y masculino en la muestra. Estos datos difieren de lo observado en estudios similares en Latinoamérica, en los cuales se ha encontrado una población predominantemente femenina de pacientes atendidos por psiquiatría en urgencias8,9. Consideramos que esta diferencia puede explicarse por la marcada prevalencia de trastornos por uso de sustancias en la población estudiada, ya que las investigaciones que evalúan la patología dual en el servicio de urgencias han observado una proporción similar entre el sexo masculino y femenino10.
La mayor parte de la población estudiada proviene de un estrato socioeconómico medio-bajo (estratos 1-4), lo cual es consistente con la distribución socioeconómica a nivel local, según lo reportado por la universidad EAFIT y Proantioquia en el informe de calidad de vida en Medellín, de 201911. También puede estar relacionado con los determinantes sociales y económicos en la salud mental, así como la asociación que se ha encontrado entre el estrato socioeconómico bajo y el desarrollo de trastornos psiquiátricos12. Esta variable ha sido poco evaluada en estudios a nivel regional e internacional8,13, probablemente por la dificultad en la definición objetiva de esta variable, aunque el sistema de estratos utilizado en el país facilita su estandarización.
Más de un tercio de los pacientes negaban tener un empleo al momento de la atención, lo cual es superior a la tasa de desempleo general en Colombia que, al momento del estudio, fue de 10.23 %14. Los estudios, tanto en Latinoamérica como en Europa y Asia, han demostrado una alta prevalencia de desempleo en pacientes que consultan los servicios de urgencias por trastornos psiquiátricos15, y han encontrado una relación con el requerimiento de hospitalización por causas psiquiátricas13. El desempleo se ha relacionado con empeoramiento de los síntomas de trastornos psiquiátricos, mayor riesgo de desarrollar estos trastornos y comportamientos autolesivos16,17, lo cual puede explicar tanto los hallazgos en este estudio como los previamente mencionados.
Con respecto al trastorno por uso de sustancias, el porcentaje de pacientes con este diagnóstico en la población estudiada fue mayor al observado en estudios similares realizados en España18. Cuando se compara con investigaciones que estudian población hospitalizada en unidades psiquiátricas en Latinoamérica, vemos que la prevalencia del estudio actual es menor19. Estas variaciones pueden ser explicadas por las diferencias en el contexto en el que se realiza la investigación. Lo evidenciado en los resultados del estudio actual es superior al porcentaje de patología dual observada en la población general a nivel local20. La relación entre los trastornos mentales y el consumo de sustancias se ha demostrado en múltiples investigaciones21,22. Adicionalmente, la presencia de patología dual se asocia a mayor abandono de programas de tratamiento psiquiátrico y de adicciones23,24, lo cual puede explicar su alta prevalencia en pacientes que consultan los servicios de urgencias por causas psiquiátricas.
El porcentaje de intentos de suicidio como motivo de consulta en el estudio actual es superior al que se ha observado en investigaciones a nivel regional e internacional8,25. Dada la naturaleza potencialmente prevenible del suicidio, cuando hay una detección temprana de pacientes en riesgo y un adecuado manejo de sus enfermedades psiquiátricas de base26, esta cifra puede ser un reflejo de la dificultad de acceso a los servicios de salud, en especial aquellos relacionados con la salud mental en la población general.
Múltiples estudios han intentado determinar los principales factores de riesgo para presentar un intento suicida. Establecer esta relación es difícil por la naturaleza multifactorial del suicidio; sin embargo, algunos de los factores con mayor impacto en la mortalidad por suicidio son los siguientes: trastorno psiquiátrico concomitante, trastorno por uso de sustancias y trastornos del afecto y antecedentes personales de conductas suicidas27,28,29,30. Estos factores se ven claramente evidenciados en los pacientes que ingresaron por intentos suicidas en el estudio actual, lo cual confirma una dificultad en la identificación de pacientes en riesgo para conductas suicidas de manera ambulatoria. Además, el hecho de que, aproximadamente, la mitad de estos pacientes ya hubieran consultado a servicios de salud por conductas suicidas, puede llevarnos a concluir que hay deficiencias en el seguimiento ambulatorio de los mismos.
Los trastornos depresivos fueron los que con mayor frecuencia se diagnosticaron, lo anterior es consistente con la prevalencia alta de los mismos en nuestra población31. Este hallazgo es muy relevante ya que los trastornos depresivos y los trastornos mentales en general incrementan de manera significativa la posibilidad de un intento de suicidio32,33. Por otra parte, aunque los hallazgos son contradictorios, muchos estudios han mostrado que un adecuado tratamiento de los trastornos depresivos lleva a una disminución de dicho riesgo34. Asimismo, un tratamiento adecuado y oportuno de los trastornos mentales de manera ambulatoria podría incidir en un menor número de consultas a los servicios de urgencias psiquiátricas35.
Dada la asidua consulta por trastornos depresivos en el servicio de urgencias, el personal a cargo debe tener un mayor entrenamiento en el manejo de éstos, tanto médicos a cargo como el otro personal asistencial36. Los diagnósticos de trastorno afectivo bipolar, trastornos de ansiedad y de ajuste, esquizofrenia, delirium y episodios psicóticos también se reportaron. Lo anterior muestra la amplia patología que se aborda, que a su vez demanda un alto nivel de preparación del personal a cargo y, en general, adecuación de los servicios37. A pesar de ser un hospital general, los casos de delirium representan una minoría de los diagnósticos encontrados en este estudio, probablemente por la edad de la población atendida. Estudios emergentes han demostrado una alta prevalencia del delirium en el servicio de urgencias geriátrico, así como una baja tasa de reconocimiento de la enfermedad, por lo que es un diagnóstico que cobra gran importancia cuando se trata de población mayor de 65 años38,39.
Los sujetos estudiados tenían entre sus antecedentes personales historia de enfermedades comórbidas cardiovasculares, metabólicas, dolorosas, neurológicas, cáncer y VIH. En la actualidad, existe poca literatura que explore las comorbilidades médicas no psiquiátricas en pacientes que consultan los servicios de urgencias por motivos psiquiátricos. No obstante, numerosos estudios han establecido una relación bidireccional entre las enfermedades cardiovasculares y metabólicas con las enfermedades psiquiátricas, como se refleja en los resultados del estudio actual40,41. Tanto la AHA como la USPSTF han recomendado realizar tamizajes para enfermedades psiquiátricas, como la depresión en pacientes con enfermedades crónicas, incluyendo las enfermedades cardiovasculares42,43, lo cual demuestra mejores resultados en el tratamiento de ambas patologías, cuando se detectan y tratan tempranamente44. Sin embargo, continúa siendo bajo el número de pacientes a quienes se les realiza el tamizaje para enfermedades mentales en citas médicas no psiquiátricas, lo cual puede llevar a congestionar los servicios de urgencias por motivos de consulta psiquiátrica potencialmente intervenible de manera ambulatoria45.
En conclusión, Los resultados de este estudio muestran que la mayoría de los pacientes que consultaron los servicios de urgencias por causas psiquiátricas tenían factores que incidieron en el desarrollo o el pobre control de estas patologías. La mayoría de estos factores son de carácter crónico y algunos, como el consumo de sustancias y las comorbilidades médicas, son modificables, por lo que existe una oportunidad de mejora en cuanto a la detección de estos pacientes en un contexto ambulatorio; es decir, es posible brindarles un tratamiento oportuno y adecuado. Otro aspecto que amerita una mejor búsqueda y abordaje son las conductas suicidas.
La realidad del país, sobre la limitada disponibilidad de atención en salud mental, nos debe motivar a realizar intervenciones de prevención primaria y secundaria. Al hacer esto, se pueden prevenir algunas consultas en servicios de urgencias por causas psiquiátricas, lo cual disminuiría la congestión de estos servicios y mejoraría la atención de estos pacientes, tanto psiquiátricos como no psiquiátricos.
REFERENCIAS
1. Theriault KM, Rosenheck RA, Rhee TG. Increasing emergency department visits for mental health conditions in the United States. J Clin Psychiatry. 2020;81(5): 57-69.
2. Moore BJ, Stocks C, Owens PL. Healthcare Cost & Utilization Project. 2017 [citado 15 de septiembre de 2024]. Trends in Emergency Department Visits, 2006-2014 #227. Disponible en: https://hcup-us.ahrq.gov/reports/statbriefs/sb227-Emergency-Department-Visit-Trends.jsp
3. Smith H, Davies A, Blunt I. 2015 [citado 19 de marzo de 2024]. Focus on: People with mental ill health and hospital use. [Internet] Disponible en: https://www.nuffieldtrust.org.uk/research/focus-on-people-with-mental-ill-health-and-hospital-use
4. Baracaia S, McNulty D, Baldwin S, Mytton J, Evison F, Raine R, et al. Mental health in hospital emergency departments: Cross-sectional analysis of attendances in England 2013/2014. Emerg Med J. 2020; emermed-2019-209105. Disponible en: https://emj.bmj.com/content/37/12/744
5. Bernstein SL, Aronsky D, Duseja R, Epstein S, HandelD, Hwang U, et al. The effect of emergency department crowding on clinically oriented outcomes. Academic Emergency Medicine. 2009;16(1):1-10.
6. Pearlmutter MD, Dwyer KH, Burke LG, Rathlev N, Maranda L, Volturo G. analysis of emergency department length of stay for mental health patients at ten Massachusetts emergency departments. Annals of Emergency Medicine. 2017;70(2):193-202.e16.
7. Stephens RJ, White SE, Cudnik M, Patterson ES. Factors associated with longer length of stay for mental health emergency department patients. Journal of Emergency Medicine. 2014;47(4):412-9.
8. Podesta A, Huarcaya-Victoria J. Características clínicas en pacientes atendidos en una unidad de psiquiatría de emergencia en un hospital general de Perú. An Fac Med. 2023;84(4):399-409.
9. Huarcaya-Victoria J, Segura V, Cárdenas D, Sardón K, Caqui M, Podestà A. Caracterización de las atenciones de la unidad de psiquiatría de enlace durante seis meses en un hospital general de Lima, Perú. Revista Colombiana de Psiquiatría. 2022;51(2):105-12.
10. Curran GM, Sullivan G, Williams K, Han X, Collins K, Keys J, et al. Emergency department use of persons with comorbid psychiatric and substance abuse disorders. Annals of Emergency Medicine. Mayo de 2003;41(5):659-67.
11. Proantioquia, Universidad EAFIT. Medellín cómo vamos, Informe de calidad de vida 2016-2019 - Indicadores de vivienda y servicios públicos. 2019. [Internet] [citado 14 de abril de 2024] Disponible en: https://www.medellincomovamos.org/informe-de-calidad-de-vida-de-medellin-2016-2019
12. Silva M, Loureiro A, Cardoso G. Social determinants of mental health: A review of the evidence. European Journal of Psychiatry. 2016;30(4):259-92.
13. Ghanbari A, Nasr M, Shoyookhi F. Characteristics of psychiatric visits to the emergency department of Rasoul-e-Akram Hospital, Tehran, Iran. Iran J Psychiatry Behav Sci. 2012;6(2):42-7.
14. DANE. Empleo y desempleo. Información enero 2024. [citado 19 de marzo de 2024]. [Internet] Disponible en: https://www.dane.gov.co/index.php/estadisticas-por-tema/mercado-laboral/empleo-y-desempleo
15. Chen CK, Wang TY, Wang WS. Demographic and clinical characteristics of users of psychiatric emergency services on an off-shore island in Taiwan. International Journal of Psychiatry in Clinical Practice. 2010;14(3):168-73.
16. Arena AF, Mobbs S, Sanatkar S, Williams D, Collins D, Harris M, et al. Mental health and unemployment: A systematic review and meta-analysis of interventions to improve depression and anxiety outcomes. Journal of Affective Disorders. 2023;335:450-72.
17. Junna L, Moustgaard H, Martikainen P. Current unemployment, unemployment history, and mental health: A fixed-effects model approach. Am J Epidemiol. 2022;191(8):1459-69.
18. Sánchez-González R, Bailles E, Bastidas Salvadó A, Lligoña A, Villanueva S, Victor P, et al. Características clínicas de los pacientes derivados a un servicio hospitalario de psiquiatría de enlace e interconsulta: un estudio observacional evaluando cambios a lo largo de un período de 10 años. Actas españolas de psiquiatría. 1 de marzo de 2018;46:58-67.ISSN:1139-9287
19. Jerez B. D, Acosta M. C. Consumo de sustancias: Caracterización de pacientes pertenecientes a la unidad de salud mental adultos. Hospital Hernán Henríquez Aravena. Rev chil neurol-psiquiatr. diciembre de 2022;60(4):413-21. Disponible en: http://dx.doi.org/10.4067/S0717-92272022000400413
20. Castaño Pérez GA, Sierra Hincapié GM. Trastorno dual en población general de Itagüí, Colombia. Revista Colombiana de Psiquiatría. 2016;45(2):108-17.
21. Arias F, Szerman N, Vega P, Mesias B, Basurte I, Morant C, et al. Estudio Madrid sobre prevalencia y características de los pacientes con patología dual en tratamiento en las redes de salud mental y de atención al drogodependiente. Adicciones. 2013;25(2):118.
22. Toftdahl NG, Nordentoft M, Hjorthøj C. Prevalence of substance use disorders in psychiatric patients: A nationwide Danish population-based study. Soc Psychiatry Psychiatr Epidemiol. 2016;51(1):129-40.
23. Amodeo M, Chassler D, Oettinger C, Labiosa W, Lundgren LM. Client retention in residential drug treatment for Latinos. Evaluation and Program Planning. 2008;31(1):102-12.
24. Krawczyk N, Feder KA, Saloner B, Crum RM, Kealhofer M, Mojtabai R. The association of psychiatric comorbidity with treatment completion among clients admitted to substance use treatment programs in a U.S. national sample. Drug and Alcohol Dependence. 2017;175:157-63.
25. Barratt H, Rojas-García A, Clarke K, Moore A, Whittington C, Stockton S, et al. Epidemiology of mental health attendances at emergency departments: Systematic review and meta-analysis. Plos One. 2016;11(4):e0154449.
26. Perlis RH, Fihn SD. Hard truths about suicide prevention. JAMA Netw Open. 2020;3(10):e2022713.
27. Chesney E, Goodwin GM, Fazel S. Risks of all-cause and suicide mortality in mental disorders: A meta-review. World Psychiatry. 2014;13(2):153-60.
28. El Majzoub I, El Khuri C, Hajjar K, Bou R, TalihF, Makki M, et al. Characteristics of patients presenting post-suicide attempt to an academic medical center emergency department in Lebanon. Ann Gen Psychiatry. 2018;17(1):21.
29. Park CHK, Lee JW, Lee SY, Moon J, Jeon DW, ShimSH, et al. Suicide risk factors across suicidal ideators, single suicide attempters, and multiple suicide attempters. Journal of Psychiatric Research. 2020;131:1-8.
30. Sher L, Oquendo MA. Suicide. Medical Clinics of North America. 2023;107(1):119-30.
31. Medina GS. Comentarios acerca de la encuesta nacional de salud mental 2015. Medicina. 2016;38(2):103-8.
32. Siabato EF. Asociación entre depresión e ideación suicida en un grupo de adolescentes colombianos. Pensam Psicol. 2017;15(1):51-61.
33. Bartels SJ, Coakley E, Oxman TE, Constantino G, Oslin D, Chen H, et al. Suicidal and death ideation in older primary care patients with depression, anxiety, and at-risk alcohol use. Am J Geriatr Psychiatry. 2002;10(4):417-27.
34. Silva H, Martínez JC. ¿Es efectivo que los antidepresivos aumentan el riesgo de suicidio? Rev méd Chile. 2007;135(9):123-135.
35. Kurdyak P, Gandhi S, Holder L, Rashid M, Saunders N, Chiu M, et al. Incidence of access to ambulatory mental health care prior to a psychiatric emergency department visit among adults in Ontario, 2010-2018. JAMA Netw Open. 2021;4(4):e215902.
36. De Pablo J, Parramon G, Goikolea J, Corbella B, Fuente E. Complejidad y adecuación de las urgencias psiquiátricas en un hospital general. Medicina Clínica. 2003;121(17):650-2.
37. Valdés M, De Pablo J, Campos R, Farré J, Girón M, Lozano M, et al. El proyecto multinacional europeo y multicéntrico español de mejora de calidad asistencial en psiquiatría de enlace en el hospital general: el perfil clínico en España. Medicina Clínica. 2000;115(18):690-4.
38. Chen F, Liu L, Wang Y, Liu Y, Fan L, Chi J. Delirium prevalence in geriatric emergency department patients: A systematic review and meta-analysis. American Journal of Emergency Medicine. 2022;59:121-8.
39. Boucher V, Lamontagne ME, Nadeau A, Carmichael PH, Yadav K, Voyer P, et al. Unrecognized incident delirium in older emergency department patients. Journal of Emergency Medicine. 2019;57(4):535-42.
40. Borgi M, Biondi-Zoccai G, Frati G, Peruzzi M. Cardiovascular disease and mental health: A dangerous duo. European Journal of Preventive Cardiology, 2023;30(15):1686-8.
41. Noortman L, De Winter L, Van Voorst A, Cahn W, Deenik J. Screening and prevalence of cardiometabolic risk factors in patients with severe mental illness: A multicenter cross-sectional cohort study in the Netherlands. Comprehensive Psychiatry. 2023;126:152406.
42. Lichtman JH, Bigger JT, Blumenthal JA, Frasure-Smith N, Kaufmann PG, Lespérance F, et al. Depression and coronary heart disease: Recommendations for screening, referral, and treatment. Circulation. 2008;118(17):1768-75.
43. Siu AL, Bibbins-Domingo K, Grossman DC, Baumann LC, Davidson KW. Screening for Depression in Adults: US Preventive Services Task Force Recommendation Statement. JAMA. 2016;315(4):380.
44. Kim JM, Stewart R, Lee YS, Lee HJ, Kim MC, Kim JW, et al. Effect of escitalopram vs. placebo treatment for depression on long-term cardiac outcomes in patients with acute coronary syndrome: A randomized clinical trial. JAMA. 2018;320(4):350.
45. Bhattacharjee S, Goldstone L, Vadiei N, Lee JK, BurkeWJ. Depression screening patterns, predictors, and trends among adults without a depression diagnosis in ambulatory settings in the United States. 2018;69(10):1098-100.
Notas de autor
angelc.maria@uces.edu.co
Información adicional
CONFLICTOS DE INTERÉS: Los autores declaran no tener conflictos de intereses.