Artículos
Síndrome de hipoventilación del obeso: revisión de la literatura
Obesity hypoventilation syndrome: A review of the literature
Síndrome de hipoventilación del obeso: revisión de la literatura
Revista Latinoamericana de Hipertensión, vol. 13, núm. 1, pp. 34-42, 2018
Sociedad Latinoamericana de Hipertensión

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Resumen: La obesidad se ha convertido en una importante causa de comorbilidades, por lo cual es importante reconocer de forma temprana las enfermedades asociadas a esta patología así como su tratamiento, con el fin de disminuir costos en los sistemas de salud. El síndrome de hipoventilación del obeso (SHO) se ha definido por la triada de obesidad, hipoventilación diurna y respiración alterada durante el sueño, en ausencia de otra patología que explique las anormalidades respiratorias. Un tratamiento efectivo puede llevar a una mejoría clínica significativa, por ello la importancia de conocer los aspectos epidemiológicos y fisiopatológicos, de este síndrome para obtener un diagnóstico precoz y un tratamiento oportuno. En este sentido, la característica distintiva del SHO es la presencia de hipercapnia e hipoxemia diurna (PaCO2 > 45 mmHg y PaO2 < 70 mmHg a nivel del mar) en un paciente obeso. Siendo sus pilares terapéuticos, la presión positiva continua de la vía aérea (CPAP) y los cambios en el estilo de vida como la pérdida de peso, mientras que las intervenciones invasivas (flebotomía y traqueostomía) así como la farmacoterapia (medroxiprogesterona y acetazolamida) se han utilizado de forma anecdótica como parte del manejo.
Palabras clave: Obesity, Hypoventilation, Pickwick Syndrome, Hypercapnia, CPAP.
Abstract: Obesity has become an important cause of comorbidities, which is why it is important to early recognize all the pathologies associated to this disease, as well as their treatment, with the purpose of reducing the costs in the healthcare systems. The triad of obesity, daily hypoventilation and altered breathing during sleep has defined the obesity hypoventilation syndrome (OHS), in absence of any other pathology that explains the breathing abnormalities. An effective treatment could lead to significant improvement of these symptoms, therefore, the importance of knowing the epidemiologic and physiopathological data of said syndrome in order to make an early diagnosis and provide opportune treatment. Therefore, the distinctive characteristic of the OHS is the presence of hypercapnia and hypoxemia during the day (PaCO2 > 45 mmHg and PaO2 < 70 mmHg at sea level) in an obese patient together with alterations on the breathing pattern related to sleep-time in absence of any other cause for hypoventilation. Its therapeutic pillars are continuous positive airway pressure therapy (CPAP) and lifestyle changes such as weight loss, whilst invasive interventions (phlebotomy and tracheostomy) as well as pharmacotherapy (medroxyprogesterone and acetazolamide) have been used as part of the management in exceptional cases.
Keywords: Obesity, Hypoventilation, Pickwick Syndrome, Hypercapnia, CPAP.
INTRODUCCIÓN
Desde hace tiempo se ha descrito la asociación entre la obesidad y la hipersomnolencia, siendo de interés histórico la descripción inicial del Síndrome de Hipoventilación del Obeso (SHO) previo a que el Síndrome de Apnea/Hipopnea Obstructiva del Sueño (SAHOS) fuera reconocido como una entidad clínica en 19691,2. Las primeras publicaciones reportadas acerca de la asociación entre la obesidad y la hipersomnolencia datan desde 18893. Por otro lado, una descripción más antigua y famosa acerca de esta condición fue la presentada por Charles Dickens en su libro “The Posthumous Papers of the Pickwick Club” publicado en 1836, donde describe a un chico de 10 años que “dormía y comía todo el día”; actualmente dicho relato corresponde a las descripciones del SAHOS. En 1909 el Presidente de los Estados Unidos William Howard Taft luego de haber perdido cerca de 90 libras declaró: “He perdido esa tendencia a la somnolencia que me hizo pensar en el chico gordo de Pickwick. Mi color es mucho mejor y mi capacidad de trabajo es mayor”4.
Sin embargo, no fue hasta 1955 que Auchincloss describió con detalle un caso de obesidad e hipersomnloencia acompañada de hipoventilación alveolar5. Un año después, Burwell y cols. describieron un caso similar donde el paciente decidió acudir en busca de tratamiento después de que sus síntomas provocaran que cayera dormido durante una mano de póker a pesar de haber tenido la cantidad de un “Full House” de “ases” y “reyes”6; Burwell popularizó el término “Síndrome de Pickwick” en su informe del caso previamente descrito, al señalar las similitudes entre el paciente y el joven Joe, quien era siervo del señor Wardle en el libro de Charles Dickens “The Posthumous Papers of the Pickwick Club”7-9
Ante la creciente problemática que representa la obesidad en la actualidad, el estudio de las complicaciones abarca diversos órganos y sistemas, dentro de los cuales el pulmón y en particular la vía aérea superior no escapan del compromiso que genera el exceso de peso en su normal funcionamiento. En este sentido, el propósito de esta revisión es detallar los principales aspectos epidemiológicos, fisiopatológicos, diagnósticos y terapéuticos del SHO dentro del espectro de alteraciones del SAHOS.
SÍNDROME DE HIPOVENTILACIÓN DEL OBESO (SHO)
Definición
En cuanto al SAHOS, la American Academy of Sleep Medicine (AASM) lo define como “un trastorno de curso crónico, incluido en los desórdenes respiratorios que afectan al sueño, que se caracteriza por la presencia de episodios de alteración en la conducción aérea de las vías aéreas superiores al dormir, desde un ronquido simple hasta el cese del flujo aéreo que puede ser parcial (hipopnea) o total (apnea); supeditando despertares transitorios repetidos que condicionan un sueño no reparador con descensos paralelos en la saturación de oxígeno (SaO2)”10. Este hecho explica que el SAHOS sea la etiología clínica más frecuente de las somnolencias diurnas10,11. Asimismo, en cada episodio de Apnea/hipopnea se produce un aumento del esfuerzo tóraco-abdominal acompañado de un descenso de la SaO2 arterial con retención de CO2. Se ha demostrado que la apnea se trata de una interrupción de 10 segundos en el adulto, 15 segundos en niños y 20 segundos en neonatos prematuros12. Inicialmente, el Síndrome de Pickwick fue definido como una patología caracterizada por periodos de obstrucción parcial o total de la vía aérea superior que se presentan de manera repetitiva mientras el paciente duerme8,9.
Por su parte, el Síndrome de Hipoventilación en el Obeso (SHO) es comúnmente definido como una combinación de obesidad (Índice de Masa Corporal mayor o igual a 30 Kg/m2) e hipercapnia arterial estando el paciente despierto (PaCO2 mayor a 45 mmHg) en ausencia de otras causas de hipoventilación13-15. Clínicamente, los pacientes pueden presentar síntomas, tales como somnolencia diurna, fatiga o dolores de cabeza matutinos, los cuales son similares a los síntomas observados en el SAHOS. No obstante, se ha descrito que los pacientes con SHO tienen hipercapnia e hipoxemia diurna, la cual se asocia con hipertensión pulmonar e insuficiencia cardíaca derecha congestiva (cor pulmonale)13). Recientes estudios han demostrado que, si este síndrome no es tratado, puede conllevar a una morbilidad aumentada y probable mortalidad temprana de los individuos que lo padecen17,18.
Es importante reconocer que el SHO es un diagnóstico de exclusión el cual debe ser distinguido de otras condiciones que son más comúnmente asociadas a hipercapnia. En pacientes con Índice de Masa Corporal (IMC) por debajo de 30 Kg/m2 la presencia de hipercapnia es poco probable que pueda desarrollar un SAHOS; en el 90% de los pacientes con SHO, el trastorno respiratorio del sueño no es más que el SAHOS19, mientras que el 10% remanente padece hipoventilación del sueño, lo cual es definido como un incremento de la PaCO2 > 10 mm Hg por encima de los valores normales durante la vigilia o una desaturación de oxígeno significativa, ninguno de los cuales es el resultado de apneas o hipopneas obstructivas. Por lo tanto, en estos pacientes la hipoventilación no obstructiva es caracterizada por un índice de apnea/hipopnea (IAH) < 5 por hora que suele estar presente.
Al momento de definir el SHO, el aumento en los niveles de bicarbonato puede a su vez ser indicador de hipercapnia, revelando una compensación renal. Se ha reportado la posibilidad de un diagnóstico temprano de SHO en pacientes con niveles normales de PaCO2 diurnos pero con elevación de los niveles de bicarbonato20. Asimismo, clasificar el grado de SHO según los niveles de bicarbonato, IMC y PaCO2 parece ser de utilidad al momento de caracterizar dicho síndrome21.
Epidemiología
En los Estados Unidos, un tercio de la población adulta es obesa y la prevalencia de obesidad extrema (IMC≥40 Kg/m2) se ha incrementado dramáticamente. Desde 1986 a 2005 la prevalencia de obesidad extrema se incrementó 5 veces, pasando de afectar a 1 de cada 200 adultos, a afectar 1 de cada 33 adultos19. De manera similar, la prevalencia de individuos con IMC≥50 Kg/m2 se incrementó 10 veces, pasando de afectar 1 de cada 2.000 adultos a 1 de cada 230 adultos22. La obesidad es epidémica no solo impactando a los adultos, sino que se ha comportado como un fenómeno global afectando a niños y adolescentes23-26. Debido a esta epidemia global de obesidad, la prevalencia del SHO también ha incrementado. Numerosos estudios han reportado que la prevalencia de esta entidad se encuentra alrededor del 9-20% en pacientes obesos con SAHOS27-33. Asimismo, la prevalencia de SHO es más elevada en el subgrupo de pacientes con SAHOS con obesidad extrema. En un meta-análisis que incluyó a 4.250 pacientes con obesidad y SAHOS (en ausencia de Enfermedad Pulmonar Obstructiva Crónica) se reportó una prevalencia de hipercapnia del 19%34. Un estudio realizado en pacientes adultos hospitalizados con IMC >35 Kg/m2 reportó que el 31% de los individuos presentó SHO35.
Aunque la prevalencia de SHO tiende a ser más alta en hombres, en el SAHOS la predominancia sobre el sexo masculino no está clara aún. Incluso, 3 estudios presentaron una mayor proporción de mujeres con SHO35-37. De manera similar, la predominancia según grupo étnico aún no se ha definido. Sin embargo, debido a la alta prevalencia de obesidad extrema en los afroamericanos comparados con otras razas, la prevalencia de SHO por lo tanto debe ser mayor en este grupo étnico38,39. Es importante mencionar las diferencias existentes entre los parámetros cefalométricos tales como el estrechamiento de la orofaringe ósea y el desplazamiento del hueso hioides, donde el SHO se ha encontrado a menores valores de IMC en asiáticos comparado a los individuos blancos40,41.
A pesar de su alta prevalencia en pacientes obesos, este síndrome suele ser sub-diagnosticado debido a lo poco específico de sus síntomas. Se ha reportado que, al estudiar a pacientes obesos hospitalizados, un tercio de ellos padecía SHO y desconocían este hecho42. En Ecuador no se han realizado estudios para determinar la prevalencia de SHO, sin embargo, estudios de obesidad han reportado una prevalencia de alrededor de un 30%37, cifras alarmantes que hacen probable que aumente de manera concomitante la prevalencia de SHO, por lo que un alto grado de sospecha por parte del personal médico puede contribuir a la detección temprana y el tratamiento oportuno de este síndrome como parte de los niveles de prevención en salud primaria y secundaria.
Morbilidad y Mortalidad
La evidencia sugiere que el SHO se asocia con mayor morbilidad y mortalidad, en dos series de casos publicados antes de que las opciones terapéuticas estuvieran disponibles, y antes del uso rutinario de la profilaxis con heparina en los hospitales, se encontró una alta mortalidad intrahospitalaria, principalmente relacionada a falla respiratoria progresiva o tromboembolismo pulmonar43,44. Un reciente estudio reportó que los pacientes con SHO hospitalizados tuvieron una tasa de mortalidad en 18 meses muy alta (23%) comparada con pacientes con simple obesidad (9%)17. Entre las comorbilidades más frecuentemente asociadas se encuentran la hipertensión, hiperlipidemia, diabetes mellitus y enfermedad cerebro-vascular. Aunado a esto, en un estudio realizado por Pihtili y cols, se observó que, en 419 pacientes, un 72,5% presentó síndrome metabólico, lo cual ubicaría al mismo como la comorbilidad de mayor prevalencia para SHO45. Asimismo, en la actualidad se ha evidenciado que existe una relación entre otras patologías de elevada prevalencia y el SAHOS, tales como la depresión y enfermedad cardiovascular46.
Fisiopatología
El SAHOS y la obesidad establecen una relación viciosa entre sí, encontrándose que así como la obesidad juega un rol determinante en la fisiopatología de los episodios de apnea e hipopnea, estos también predisponen a que se desarrolle o mantenga la obesidad ya que un sueño no reparador durante la noche así como la somnolencia diurna son factores predisponentes para la obesidad47, así como otros factores de riesgo ampliamente descritos como lo son el hábito tabáquico, hábito alcohólico y el sedentarismo48.
La PaCO2 está determinada por el balance entre la producción y eliminación de CO2 (ventilación minuto y la fracción de ventilación del espacio muerto). La hipercapnia en SHO es debida a la hipoventilación, demostrándose que un tratamiento a corto plazo con presión positiva en vía aérea (PAP, Positive Airway Pressure) mejora la hipercapnia sin cambios significativos en el peso corporal, producción de CO2 o el volumen de espacio muerto49. Sin embargo el mecanismo exacto que conlleva a la hipoventilación en la obesidad es complejo y probablemente multifactorial. Se ha visto una variedad de diferencias fisiológicas entre individuos con SHO y aquellos con obesidad y/o SAHOS: Incremento en la resistencia de la vía aérea superior, una excesiva carga mecánica impuesta al sistema respiratorio debida a exceso de peso, desajuste en la ventilación-perfusión secundaria a edema pulmonar o bajos volúmenes pulmonares/atelectasia52; una alteración en la respuesta central a la hipoxemia e hipercapnia; la presencia de desórdenes en la respiración durante el sueño; respuestas neurohormonales alteradas (leptinorresistencia).
Aunque estos estén indudablemente presentes, la evidencia más convincente en la patogénesis permanece dentro de la presencia universal de las alteraciones respiratorias y una respuesta disminuida a la hipercapnia e hipoxia. Recientemente Norman y cols53. propusieron un modelo matemático que combina desórdenes respiratorios relacionados al sueño, regulación respiratoria central y el sistema de amortiguación renal para explicar el desarrollo de esta condición.
Excesiva carga sobre el Sistema Respiratorio
- Obstrucción de vía aérea: Los pacientes con SHO tienen mayor resistencia de las vías aéreas tanto en posición sentada como de pie cuando se compara tanto con pacientes con SAHOS eucápnicos con similar grado de obesidad como con individuos control50. Sin embargo, no está claro aún si dicho incremento en la resistencia de las vías aéreas juega un papel sobre el desarrollo de hipercapnia en este grupo de pacientes.
- Mecánica del Sistema Respiratorio y Músculos Respiratorios: En el SHO existe un incremento en el trabajo respiratorio para movilizar el exceso de peso de la caja torácica y abdomen durante la respiración54, pero no está clara qué contribución tienen estas alteraciones mecánicas en el SHO. La capacidad pulmonar de los pacientes con SHO es menor comparada con obesos sin la presencia del síndrome, todo esto puede explicar la menor capacidad residual pulmonar del grupo con SHO con respecto a grupos control (1,71 L vs 2,20 L) (54). Lo cual explica que los pacientes con SHO presenten 3 veces más incremento de la resistencia pulmonar54,55. Estos cambios en la mecánica pulmonar son demostrados frecuentemente en la espirometría por una baja Capacidad Vital Forzada (FVC) y un bajo volumen espirado máximo en el primer segundo de la espiración forzada (FEV.) con un índice normal de FEV./FV1., estas anormalidades espirométricas pueden relacionarse a una mecánica respiratoria anormal y una debilidad en los músculos respiratorios56,57.
De igual manera, ha sido reportado que al comparar entre pacientes sanos y pacientes con SHO y SAHOS, estos pueden presentar un 70% del Volumen Máximo de Aire (VVM) y la Capacidad Vital (CV) de los pacientes sanos, así como un 80% de la FEV1. En dicho estudio se identificó un patrón restrictivo mas no obstructivo en el patrón respiratorio de los pacientes con SHO y SAHOS58. Además, todo esto provoca que los individuos obesos dediquen 15% de su consumo de oxígeno en el trabajo respiratorio comparado con un 3% en los individuos no obesos59. Por otro lado, el rol del diafragma en la patogénesis de esta alteración es incierto ya que los pacientes con SHO pueden generar una presión transdiafragmática y un nivel de activación diafragmática similar a la de los individuos obesos eucápnicos60. Por otra parte, se sabe que la hipercapnia produce efectos deletéreos en la función diafragmática, por lo que se dificulta determinar si la fatiga muscular respiratoria es una causa o una consecuencia del SHO61.
Disminución de la respuesta del centro respiratorio
Pacientes con SHO son capaces de hiperventilar voluntariamente y conllevar a la eucapnia62. Esto es probablemente la evidencia más simple para un Centro Respiratorio deficiente; los pacientes con SHO no hiperventilan al mismo grado y morbilidad que los pacientes obesos cuando re-inhalan CO261,63, este déficit se corrige en la mayoría de los pacientes con tratamiento con PAP62-65. Sin embargo, en pacientes con SAHOS severa sin hipercapnia, la respuesta ventilatoria hipercápnica no cambia con la terapia con PAP64. Se ha evidenciado que los pacientes con SHO no aumentan la frecuencia respiratoria al mismo grado cuando se le somete a una mezcla de gas hipóxico65, esta respuesta alterada también es corregida con PAP. La reversibilidad de la alteración en la respuesta del control central de la respiración sugiere que pudiera ser un efecto secundario del síndrome (necesario para su persistencia), pero no el origen del mismo. La obesidad, predisposición genética, alteraciones en la respiración asociadas al sueño y leptinorresistencia se han propuesto como mecanismos para esta respuesta defectuosa a hipercapnia. La ganancia de peso se ha incluido, puesto que la pérdida de peso mejora los niveles de PaCO. en pacientes con SHO. Por otra parte, el tratamiento de los desórdenes en la respiración asociados al sueño con terapia PAP puede mejorar la respuesta a hipercapnia63,64.
Leptina y Respuesta Ventilatoria
La leptina es una hormona anorexigénica o de la saciedad producida por los adipocitos, se ha reportado que juega un papel en la estimulación de la ventilación67-70. La obesidad conlleva a un incremento de la producción y carga de CO267, además de un aumento en el tejido adiposo, lo que conlleva al aumento de los niveles de leptina. En este orden de ideas, se incrementa la ventilación para compensar la carga adicional de CO2. Esta es la razón por la cual la mayoría de los individuos con obesidad mórbida no tienden a desarrollar hipercapnia. Los pacientes con SHO y SAHOS tienen niveles significativamente más altos de leptina en comparación con los individuos delgados u obesos sin SAHOS71-74. Por otro lado, los individuos con SHO tienen niveles más altos de leptina con respecto a los individuos obesos con SAHOS eucápnicos de las mismas características, y se ha observado que luego del tratamiento con PAP los niveles descienden73,75, lo que sugiere que los pacientes con SHO tienen leptinorresistencia.
Para que la leptina afecte el centro respiratorio incrementando la ventilación por minuto debe ingresar al líquido cefalorraquídeo (LCR), evidenciándose que los valores de leptina en el LCR se encuentran 4 veces más altos en individuos delgados con respecto a los individuos obesos76. Estas diferencias en la capacidad de la leptina de penetrar al LCR pueden explicar por qué algunos pacientes obesos con SAHOS desarrollan SHO y otros no. Esta hiperleptinemia además, podría ser un factor de riesgo para el desarrollo de las comorbilidades habitualmente asociadas al SHO, como lo es el síndrome metabólico77. Asimismo, la hiperleptinemia se relaciona con el desarrollo de hipertensión además de actuar como agente perpetuante de la obesidad78.
Respiración alterada asociada al sueño
La respiración alterada asociada al sueño se considera necesaria para el diagnóstico de SHO y puede tomar dos presentaciones. La primera forma más frecuente es el SAHOS, y la segunda es la hipoventilación central. El SAHOS está bien determinado dentro de la fisiopatología del SHO por la resolución de la hipercapnia en la mayoría de los pacientes tratados con traqueotomía o con PAP79. En la mayoría de los pacientes con SAHOS, la hiperventilación luego de un episodio de apnea puede eliminar todo el CO2 acumulado durante la apnea80, pero si la hiperventilación inter-apnea es inadecuada o la respuesta ventilatoria a la hipercapnia está alterada, puede producir un aumento en la PaCO2 durante el sueño81. Incluso en este evento agudo durante el sueño, los riñones pueden retener pequeñas cantidades de bicarbonato para amortiguar el descenso en el pH. Si la constante de excreción de bicarbonato es lenta, entonces el paciente tendrá una ganancia neta de bicarbonato lo que producirá retención de ciertas cantidades de CO2 durante el estado de vigilia para compensar el bicarbonato retenido53. Entonces la combinación de una respuesta disminuida al CO2 y una baja tasa de excreción de bicarbonato pueden conllevar a una respuesta respiratoria atontada para el siguiente ciclo de sueño.
Mecánicamente hablando, la faringe se mantiene permeable por la acción de dos fuerzas opuestas, las cuales consisten en la presión intraluminal negativa y en los músculos respiratorios superiores. Al haber una pérdida del balance entre éstas, se da el estrechamiento de la orofaringe, lo cual constituye la base anatómica del SAHOS. Este desequilibrio se ve influenciado por el aumento de volumen del tejido blando, lo cual incluye la acumulación de grasa en la región cervical, lo cual añade presión a esta zona, generando dicho síndrome82.
DIAGNÓSTICO
El SHO es definido, como ya se mencionó, como la presencia de hipercapnia e hipoxemia diurna (PaCO2 > 45 mmHg y PaO2 < 70 mmHg a nivel del mar) en un paciente obeso acompañado de la alteración en el patrón de respiración relacionado al sueño en ausencia de cualquier causa de hipoventilación83. Cabe resaltar que las manifestaciones clínicas por sí solas no permiten discriminar entre SHO y SAHOS, ya que existe una importante superposición entre ambos.
Asimismo, se han intentado identificar factores de riesgo para la presencia de hipercapnia matutina en pacientes con SAHOS, entre estos se encuentran: mayores valores de IMC, capacidad vital forzada disminuida, y bicarbonato sérico ≥27mmol/L84.
Sin embargo, no hay manera precisa de saber en qué categoría caerá un paciente con SHO sin llevarse a cabo una polisomnografía durante la noche, ya que esta brinda información detallada acerca del trastorno de la respiración asociado al sueño y su severidad, por lo cual es una herramienta de vital importancia en estos individuos85.
TRATAMIENTO
Pérdida de peso
El tratamiento ideal para el síndrome de hipoventilación del obeso es la pérdida de peso, ya que mejora todas las anormalidades fisiológicas que puedan estar involucradas dentro de la patogénesis y hasta puede restaurar la eucapnia diurna86,87. La pérdida de peso de al menos 10 Kg produce una mejoría significativa de la capacidad vital pulmonar y ventilación voluntaria máxima, así como una reducción significativa de la PaCO2 diurna86. Aunque los estudios son limitados, la pérdida de peso se ha visto que incrementa la respuesta ventilatoria central medida a través de la respuesta del electromiograma diafragmático a la inhalación de dióxido de carbono. En pacientes con SHO y concomitante SAHOS, la reducción de peso disminuye el número de eventos de alteraciones en la respiración asociada al sueño (apneas e hipopneas), disminuye la severidad de la desaturación asociada con cualquier apnea residual, y conduce a la resolución de la hipercapnia diurna88.
El consenso del NIH (National Institutes of Health) en los Estados Unidos, abordó el tema del tratamiento quirúrgico para la obesidad y obesidad con comorbilidades; de acuerdo a estas guías, a los pacientes con IMC mayor a 35 Kg/m2 con presencia de comorbilidades incluyendo al SHO, o pacientes con un IMC mayor a 40 Kg/m2 se recomienda tratamiento quirúrgico89. Estas recomendaciones son apoyadas por estudios que evaluaron el efecto de la cirugía gástrica en pacientes con SHO y SAHOS, donde a pesar de que un grupo de estos pacientes tuvo una mortalidad operativa significativamente más elevada, la cirugía se asoció a una pérdida de peso significativa y a una mejoría en la apnea del sueño, volúmenes pulmonares, gases arteriales, policitemia e hipertensión pulmonar90 .Aunque la pérdida de peso parece ser el tratamiento más óptimo para este síndrome, tiende a ocurrir de manera lenta y difícil de lograr y mantener, por lo que la pérdida de peso no puede ser usada como tratamiento único inicialmente. Por otro lado, no se ha estudiado la cantidad óptima de la pérdida de peso, ni su resultado a largo plazo86.
Sin embargo, los cambios en el estilo de vida y el tratamiento médico no deben ser descartados. De cualquier forma, el propósito inicial debe ser una disminución del peso de 5% por lo menos durante un período comprendido entre 6 meses y un año. Independientemente del abordaje que se tome, una interconsulta con psicología puede realizar un gran aporte no solo en la pérdida inicial de peso si no en un compromiso a largo plazo de parte del paciente91.
Presión Positiva Continua en la vía aérea y ventilación mecánica no invasiva
Tal como se ha comentado anteriormente, existen una variedad de desórdenes respiratorios asociados al sueño (apneas, hipoventilación o ambas) que son encontradas en el SHO; y el tratamiento que corrija los específicos desórdenes respiratorios asociados al sueño produce la resolución de la hipercapnia diurna crónica92. En pacientes con SAHOS, la presión positiva continua de la vía aérea (continuous positive airway pressure therapy – CPAP) con máscara nasal en horario nocturno, es usualmente efectiva. Esta terapia provee de presión positiva continua durante el ciclo respiratorio, lo que produce una permeabilidad de la vía aérea superior mantenida, eliminando las apneas/hipopneas, y restaurando la eucapnia diurna93,94. Se ha reportado un subgrupo de pacientes con SAHOS, que no responderá a la terapia con CPAP, y pudiera requerir una ventilación mecánica no-invasiva para mitigar la hipercapnia diurna.
La ventilación mecánica no-invasiva se puede llevar a cabo con mascarilla nasal y, o bien un “dispositivo de presión positiva de las vías respiratorias de dos niveles” o un “ventilador de volumen”. Los sistemas de dos niveles permiten el ajuste independientemente de la presión positiva inspiratoria o espiratoria. Las presiones inspiratorias y espiratorias así como el CPAP mantienen la permeabilidad de la vía aérea. Asimismo, el volumen de ventilación asegura una mejor ventilación alveolar y proporciona la ventaja de permitir picos de presión inspiratoria más altos52.
Varios factores se han identificado que pueden explicar por qué algunos pacientes con SHO y SAHOS no son adecuadamente tratados con CPAP como única terapia. En algunos pacientes, a pesar del uso de CPAP, la permeabilidad de la vía aérea no se mantiene, estos pacientes pueden necesitar picos de presión inspiratoria más altos, que solo el volumen de ventilación puede proporcionar. Otros pacientes pueden padecer de manera concurrente de SHO, el cual necesita de soporte ventilatorio no invasivo para aumentar la ventilación95. Y, por último, en algunos pacientes la intolerancia a la terapia puede ser un gran problema, por lo que si no toleran ninguna forma de soporte ventilatorio pueden requerir un procedimiento de traqueotomía92.
En pacientes con SHO cuyo único desorden del sueño es la hipoventilación, la ventilación mecánica no invasiva es el pilar de tratamiento, y puesto que la hipoxia e hipercapnia son producto de la hipoventilación, el tratamiento único con oxígeno suplementario es inadecuado, ya que se requiere un soporte ventilatorio para corregir la hipercapnia92,96. Además de la evidencia de que el tratamiento dirigido a la alteración respiratoria relacionada con el sueño alivia la hipercapnia durante el día, existen indicios de que el tratamiento también alivia los síntomas tales como dolores de cabeza por la mañana, somnolencia diurna, disnea y edema des miembros inferiores97.
Estudios recientes han evaluado la posibilidad de iniciar el tratamiento con ventilación no invasiva para, posteriormente, una vez se haya estabilizado al paciente, iniciar mantenimiento con CPAP. Según dichos reportes, la eficiencia en el intercambio gaseoso, calidad de sueño y calidad de visa se mantiene una vez realizado el cambio98.
Flebotomía
La flebotomía no ha sido estudiada de manera sistemática en pacientes con SHO que desarrollan eritrocitosis secundaria, la cual es una respuesta fisiológica a la hipoxia tisular para aumentar la capacidad de trasporte de oxígeno. Sin embargo, la hiperviscosidad sanguínea afecta el transporte de oxígeno y puede contrarrestar los efectos benéficos de la eritrocitosis. En pacientes adultos con enfermedad cardíaca congénita cianótica, la flebotomía se ha recomendado si el hematocrito está por encima de 65% y los síntomas de hiperviscosidad se encuentran presentes99. No obstante, se hace difícil extrapolar esta recomendación a pacientes con SHO, debido a que muchos síntomas de hiperviscosidad son similares a los del SHO. La reversión de la hipoventilación e hipoxemia con CPAP mejora la eritrocitosis secundaria eventualmente, lo que hace que la flebotomía sea raramente necesitada en pacientes con SHO100.
Medroxiprogesterona
Se ha observado un aumento de la quimio-sensibilidad hipercápnica y mejoría en la ventilación de pacientes con SHO al utilizar medroxiprogesterona, mejorando la ventilación en estos pacientes. Sin embargo, ésta no mejora la frecuencia de la apnea o de los síntomas de somnolencia y existen pocos estudios acerca de los efectos adversos y resultados a largo plazo de su uso, por lo que actualmente los expertos no recomiendan el uso de progesterona como tratamiento101.
Acetazolamida
La acetazolamida es un fármaco que induce la acidosis metabólica a través de la inhibición de la anhidrasa carbónica, incrementando la ventilación por minuto en individuos sanos. Solo existe un caso publicado que describe la normalización de los gases arteriales luego de traqueotomía aunque, de manera interesante, este fármaco reduce el índice apnea/hipopnea en pacientes con SAHOS moderada a severa96. En la Figura 1 se muestran las diferentes estrategias terapéuticas.
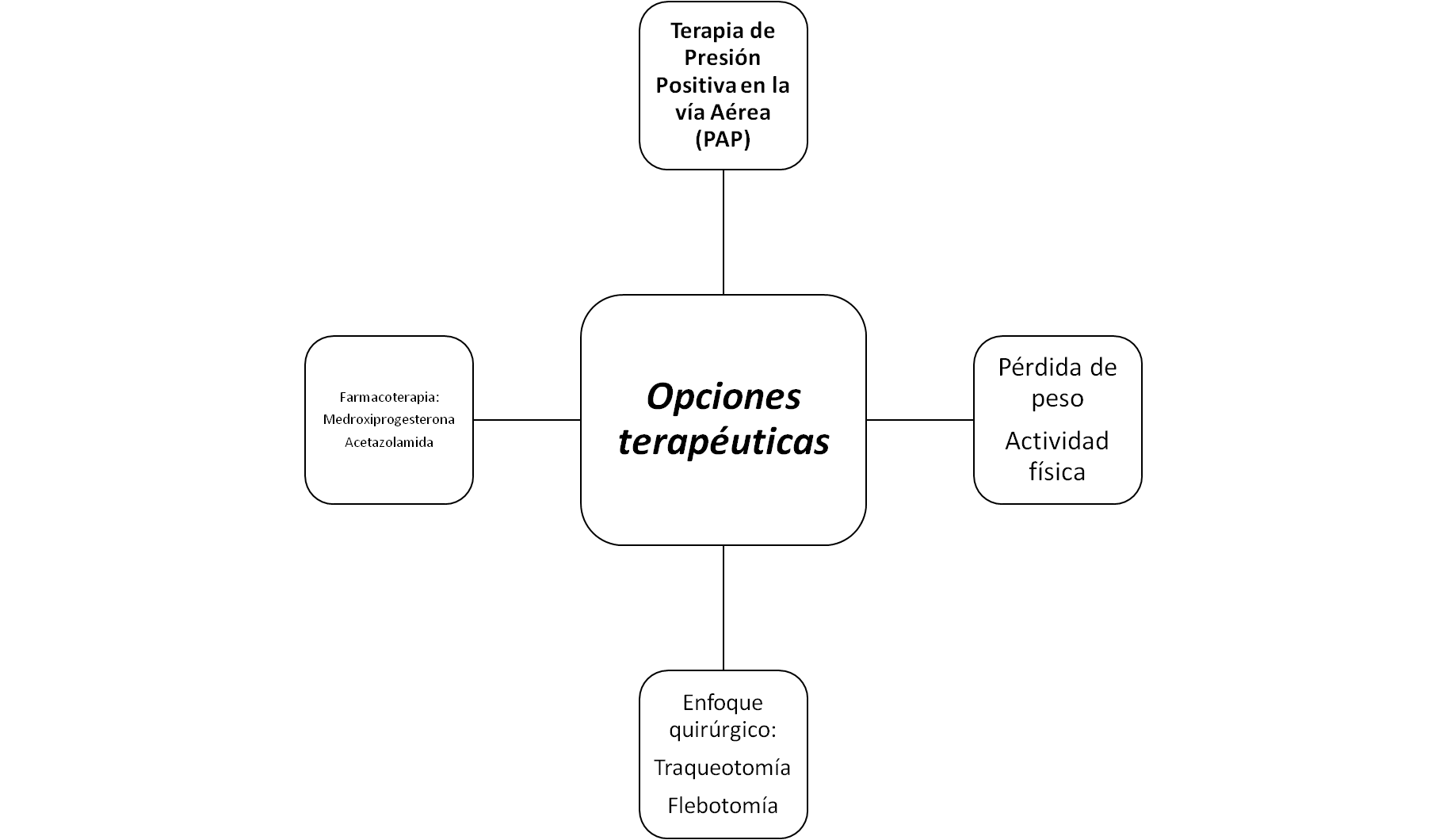
Figura 1.
Opciones terapéuticas en Síndrome de Hipoventilación del Obeso.
El enfoque terapéutico del SHO abarca la terapia con presión positiva en la vía aérea (1era línea de tratamiento), las intervenciones en el estilo de vida que incluyen la pérdida de peso y el incremento en la actividad física. El resto de estrategias se han empleado en en ensayos no aleatorizados y pacientes selectos.
CONCLUSIÓN
Debido a que la obesidad se ha convertido en una epidemia global, es de suma importancia para el personal médico ser capaz de reconocer y tratar para las enfermedades asociadas a la misma en los diversos niveles de atención en salud. La evidencia sugiere que el SHO es infra-estimado por lo que es poco reconocido, poco tratado, y se ha asociado con un incremento en la mortalidad. Estos hallazgos son alarmantes puesto que se ha demostrado que existen opciones terapéuticas efectivas.
Todo paciente con obesidad y alteraciones de la respiración asociada al sueño deben ser remitidos con el médico endocrinólogo para su evaluación integral, y posterior terapéutica. Como se expuso anteriormente, la disminución del peso es el tratamiento primordial, por lo que además todo paciente debe ser valorado por un nutricionista, así como el especialista en actividad física y junto a ello un seguimiento con psicología, con el objetivo de estimular al paciente de una manera multidisciplinaria a la pérdida de peso además de establecer una buena relación médico paciente para aumentar la adherencia al tratamiento y cambios del estilo de vida.
REFERENCIAS BIBLIOGRÁFICAS
1. Lugaresi E, Coccagna G, Tassinari CA, Ambrosetto C. [Particularite´s cliniques et polygraphiques du syndrome d’impatience des membres infe´rieurs]. Rev Neurol 1965;115:545.
2. Gastaut H, Tassinari CA, Duron B. Polygraphic study of the episodic diurnal and nocturnal (hypnic and respiratory) manifestations of the Pickwick syndrome. Brain Res 1966;1(2):167-186.
3. Lavie P. Who was the first to use the term Pickwickian in connection with sleepy patients? History of sleep apnoea syndrome. SleepMed Rev 2008;12(1):5-17.
4. Sotos JG. Taft and Pickwick: sleep apnea in the White House. Chest 2003;124(3):1133-1142.
5. Auchincloss JH Jr, Cook E, Renzetti AD. Clinical and physiological aspects of a case of obesity, polycythemia and alveolar hypoventilation. J Clin Invest 1955;34(10):1537-1545.
6. Burwell CS, Robin ED, Whaley RD, Bickelmann AG. Extreme obesity associated with alveolar hypoventilation: a Pickwickian syndrome. Am J Med 1956;21(5):811-818.
7. Dickens, C. The posthumous papers of the Pickwick club. Boston: Ticknor and Fields; 1867.
8. Vila MD, Garmendia HG, Morales GN, Correa MB. Síndrome de apnea obstructiva del sueño fisiopatología y diagnóstico. Rev. cubana Ortod.2001; 16 (2): 69- 75
9. Carrillo AJ, Arredondo BF, Reyes ZM, Castorena MA, Vázquez GJ, Torre BL. Síndrome de apnea obstructiva del sueño en población adulta. Neumol Cir Tórax 2010; 69(2): 103-115.
10. American Academy of Sleep Medicine (2014) International Classification of Sleep Disorders, 3rd edition. Darien, IL: American Academy of Sleep Medicine.
11. Marques Rodrigues M, Silveira Dibbern R, Kruel Goulart CW, Antonio Palma R. Correlation between the Friedman Classification and the Apnea- Hypopnea Index in a population with OSAHS. Braz J Otorhinolaryngol. 2010; 76(5):557-60.
12. Jorquera AJ. Síndrome de apnea obstructiva del sueño. Pontificia Universidad Católica de Chile 2007; 32(2): 83-88
13. Kessler R, Chaouat A, Weitzenblum E, et al. Pulmonary hypertension in the obstructive sleep apnea syndrome: prevalence, causes, and therapeutic consequences. Eur Respir J. 1996;9:787–794.
14. Subramanian S, Strohl KP. A management guideline for obesityhypoventilation syndromes. Sleep. 1999;3:131–138.
15. Sugerman HJ, Fairman RP, Baron PL, Kwentus JA. Gastric surgery for respiratory insufficiency of obesity. Chest. 1986;90:81–86.
16. Kryger MH. Management of obstructive sleep apnea. Clin Chest Med. 1992;13:481–492.
17. Berg G, Delaive K, Manfreda J, et al. The use of health-care resources in obesity-hypoventilation syndrome. Chest. 2001;120:377–383.
18. Nowbar S, Burkhart KM, Gonzales R, et al. Obesity associated hypoventilation in hospitalized patients: prevalence, impact, and outcome. Am J Med. 2004;116:1–7.
19. Babak Mokhles. O besityHypoventilation Syndrome: A State-of-the-Art Review. Respiratory Care 2010;55 (10): 1347-1365
20. Hart N, Mandal S, Manuel A, et al. Obesity hypoventilation syndrome: Does the current definition need revisiting? Thorax. 2014;69(1):83-84.
21. Damiani MF, Falcone VA, Carratù P, et al. Using PaCO2 values to grade obesity-hypoventilation syndrome severity: a retrospective study. Multidisciplinary Respiratory Medicine. 2017;12:14
22. Sturm R. Increases in morbid obesity in the USA: 2000-2005. Public Health 2007;121(7):492-496.
23. Prentice A, Webb F. Obesity amidst poverty. Int J Epidemiol 2006; 35(1):24-30.
24. Skidmore PM, Yarnell JW. The obesity epidemic: prospects for prevention. QJM 2004;97(12):817-825.
25. Spritzer DA. Obesity epidemic migrates east. CMAJ 2004;171(10): 1159.
26. Miech RA, Kumanyika SK, Stettler N, Link BG, Phelan JC, Chang VW. Trends in the association of poverty with overweight among US adolescents, 1971-2004. JAMA 2006;295(20):2385-2393.
27. Verin E, Tardif C, Pasquis P. Prevalence of daytime hypercapnia or hypoxia in patients with OSAS and normal lung function. Respir Med 2001;95(8):693-696.
28. Laaban JP, Chailleux E. Daytime hypercapnia in adult patients with obstructive sleep apnea syndrome in France, before initiating nocturnal nasal continuous positive airway pressure therapy. Chest 2005;127(3):710-715.
29. Kessler R, Chaouat A, Schinkewitch P, Faller M, Casel S, Krieger J, et al. The obesity-hypoventilation syndrome revisited: a prospective study of 34 consecutive cases. Chest 2001;120(2):369-376.
30. Resta O, Foschino Barbaro MP, Bonfitto P, Talamo S, Mastrosimone V, Stefano A, et al. Hypercapnia in obstructive sleep apnoea syndrome. Neth J Med 2000;56(6):215-222.
31. Golpe R, Jimenez A, Carpizo R. Diurnal hypercapnia in patients with obstructive sleep apnea syndrome. Chest 2002;122(3):1100- 1101.
32. Akashiba T, Akahoshi T, Kawahara S, Uematsu A, Katsura K, Sakurai S, et al. Clinical characteristics of obesity-hypoventilation syndrome in Japan: a multi-center study. Intern Med 2006;45(20): 1121-1125.
33. Mokhlesi B, Tulaimat A, Faibussowitsch I, Wang Y, Evans AT. Obesity hypoventilation syndrome: prevalence and predictors in patients with obstructive sleep apnea. Sleep Breath 2007;11(2):117- 124.
34. Kaw R, Hernandez AV, Walker E, Aboussouan L, Mokhlesi B. Determinants of hypercapnia in obese patients with obstructive sleep apnea: a systematic review and meta-analysis of cohort studies. Chest 2009;136(3):787-796.
35. Nowbar S, Burkart KM, Gonzales R, Fedorowicz A, Gozansky WS, Gaudio JC, et al. Obesity-associated hypoventilation in hospitalized patients: prevalence, effects, and outcome. Am J Med 2004;116(1): 1-7.
36. Masa JF, Celli BR, Riesco JA, Hernandez M, Sanchez De Cos J, Disdier C. The obesity hypoventilation syndrome can be treated with noninvasive mechanical ventilation. Chest 2001;119(4):1102-1107.
37. Mokhlesi B, Tulaimat A, Evans AT, Wang Y, Itani A, Hassaballa HA, et al. Impact of adherence with positive airway pressure therapy on hypercapnia in obstructive sleep apnea. J Clin Sleep Med 2006;2(1):57-62.
38. Freedman DS, Khan LK, Serdula MK, Galuska DA, Dietz WH. Trends and correlates of class 3 obesity in the United States from 1990 through 2000. JAMA 2002;288(14):1758-1761.
39. McTigue K, Larson JC, Valoski A, Burke G, Kotchen J, Lewis CE, et al. Mortality and cardiac and vascular outcomes in extremely obese women. JAMA 2006;296(1):79-86.
40. Sakakibara H, Tong M, Matsushita K, Hirata M, Konishi Y, Suetsugu S. Cephalometric abnormalities in non-obese and obese patients with obstructive sleep apnoea. Eur Respir J 1999;13(2):403- 410.
41. Yu X, Fujimoto K, Urushibata K, Matsuzawa Y, Kubo K. Cephalometric analysis in obese and nonobese patients with obstructive sleep apnea syndrome. Chest 2003;124(1):212-218.
42. Jennum, P., Kjellberg, J. Health, social and economical consequences of sleep-disordered breathing: a controlled national study. Thorax. 2011;66:560–566.
43. MacGregor MI, Block AJ, Ball WC. Serious complications and sudden death in the Pickwickian Syndrome. Hopkins Med J. 1970;126:279–295.
44. Miller A, Granada M. In-hospital mortality in the Pickwickian syndrome. Am J Med. 1974;56:144–150
45. Pıhtılı A, Bingöl Z, Kıyan S.The Predictors of Obesity Hypoventilation Syndrome in Obstructive Sleep Apnea Balkan Med J. 2017; 34(1): 41–46.
46. Jehan S, Zizi F, Pandi-Perumal SR, Obstructive Sleep Apnea and Obesity: Implications for Public Health. Sleep Med Dis Int J 2017, 1(4): 00019.
47. Bhushan B, Ayub B, Thompson DM, Abdullah F, Billings KR. Impact of short sleep on metabolic variables in obese children with obstructive sleep apnea. The Laryngoscope. septiembre de 2017;127(9):2176-81.
48. Senaratna CV, English DR, Currier D, Perret JL, Lowe A, et al. Sleep apnoea in Australian men: disease burden, co-morbidities, and correlates from the Australian longitudinal study on male health. BMC Public Health 2016; 16(Suppl 3): 1029.
49. Rapoport DM, Garay SM, Epstein H, Goldring RM. Hypercapnia in the obstructive sleep apnea syndrome: a reevaluation of the Pickwickian syndrome. Chest 1986;89(5):627-635.
50. Lin CC, Wu KM, Chou CS, Liaw SF. Oral airway resistance during wakefulness in eucapnic and hypercapnic sleep apnea syndrome. Respir Physiol Neurobiol 2004;139(2):215-224.
51. Kaltman AJ, Goldring RM. Role of circulatory congestion in the cardiorespiratory failure of obesity. Am J Med 1976;60(5):645-653.
52. Piper AJ, Grunstein RR. Big breathing: the complex interaction of obesity, hypoventilation, weight loss and respiratory function. J Appl Physiol 2010;101(1):199-205.
53. Norman RG, Goldring RM, Clain JM, Oppenheimer BW, Charney AN, Rapoport DM, et al. Transition from acute to chronic hypercapnia in patients with periodic breathing: predictions from a computer model. J Appl Physiol 2006;100(5):1733-1741.
54. Sharp JT, Henry JP, Sweany SK, Meadows WR, Pietras RJ. The total work of breathing in normal and obese men. J Clin Invest 1964;43:728-739.
55. Rubinstein I, Zamel N, DuBarry L, Hoffstein V. Airflow limitation in morbidly obese nonsmoking men. Anm Intern Med 1990;112(11): 828-832.
56. Javaheri S, Colangelo G, Lacey W, Gartside PS. Chronic hypercapnia in obstructive sleep apnea-hypopnea syndrome. Sleep 1994; 17(5):416-423.
57. Lopata M, Freilich RA, Onal E, Pearle J, Lourenco RV. Ventilatory control and the obesity hypoventilation syndrome. Am Rev Respir Dis 1979;119(2 Pt 2):165-168.
58. Liu C, Chen M-S, Yu H. The relationship between obstructive sleep apnea and obesity hypoventilation syndrome: a systematic review and meta-analysis. Oncotarget. 3 de octubre de 2017;8(54):93168-78.
59. Kress JP, Pohlman AS, Alverdy J, Hall JB. The impact of morbid obesity on oxygen cost of breathing (VO2RESP) at rest. Am J Respir Crit Care Med 1999;160(3):883-886.
60. Sampson MG, Grassino K. Neuromechanical properties in obese patients during carbon dioxide rebreathing. Am J Med 1983;75(1): 81-90.
61. Laffey J, Kavanagh B. Permissive hypercapnia. In: Tobin MJ, editor. Principles and practice of mechanical ventilation. New York: McGraw-Hill Professional; 2006:379.
62. Leech J, Onal E, Aronson R, Lopata M. Voluntary hyperventilation in obesity hypoventilation. Chest 1991;100(5):1334-1338.
63. Han F, Chen E, Wei H, He Q, Ding D, Strohl KP. Treatment effects on carbon dioxide retention in patients with obstructive sleep apnea- hypopnea syndrome. Chest 2001;119(6):1814-1819.
64. Berthon-Jones M, Sullivan CE. Time course of change in ventilatory response to CO2 with long-term CPAP therapy for obstructive sleep apnea. Am Rev Respir Dis 1987;135(1):144-147.
65. Lin CC. Effect of nasal CPAP on ventilatory drive in normocapnic and hypercapnic patients with obstructive sleep apnoea syndrome. Eur Respir J 1994;7(11):2005-2010.
66. Zwillich CW, Sutton FD, Pierson DJ, Greagh EM, Weil JV. Decreased hypoxic ventilatory drive in the obesity hypoventilation syndrome. Am J Med 1975;59(3):343-348.
67. Kalra SP. Central leptin insufficiency syndrome: an interactive etiology for obesity, metabolic and neural diseases and for designing new therapeutic interventions. Peptides 2008;29(1):127-138.
68. Tankersley C, Kleeberger S, Russ B, Schwartz A, Smith P. Modified control of breathing in genetically obese (ob/ob) mice. J Appl Physiol 1996;81(2):716-723.
69. Tankersley CG, O’Donnell C, Daood MJ, Watchko JF, Mitzner W, Schwartz A, et al. Leptin attenuates respiratory complications associated with the obese phenotype. J Appl Physiol 1998;85(6): 2261-2269.
70. Considine RV, Sinha MK, Heiman ML, Kriauciunas A, Stephens TW, Nyce MR, et al. Serum immunoreactive-leptin concentrations in normal-weight and obese humans. N Engl J Med 1996;334(5): 29 295.
71. Ip MS, Lam KS, Ho C, Tsang KW, Lam W. Serum leptin and vascular risk factors in obstructive sleep apnea. Chest 2000;118(3): 580-586.
72. Barcelo A, Barbe F, Llompart E, de la Pena M, Duran-Cantolla J, Ladaria A, et al. Neuropeptide Y and leptin in patients with obstructive sleep apnea syndrome: role of obesity. Am J Respir Crit Care Med 2005;171(2):183-187.
73. Shimura R, Tatsumi K, Nakamura A, Kasahara Y, Tanabe N, Takiguchi Y, et al. Fat accumulation, leptin, and hypercapnia in obstructive sleep apnea-hypopnea syndrome. Chest 2005;127(2):543-549.
74. Makinodan K, Yoshikawa M, Fukuoka A, Tamaki S, Koyama N, Yamauchi M, et al. Effect of serum leptin levels on hypercapnic ventilatory response in obstructive sleep apnea. Respiration 2008; 75(3):257-264.
75. Yee BJ, Cheung J, Phipps P, Banerjee D, Piper AJ, Grunstein RR. Treatment of obesity hypoventilation syndrome and serum leptin. Respiration 2006;73(2):209-212.
76. Caro JF, Kolaczynski JW, Nyce MR, Ohannesian JP, Opentanova I, Goldman WH, et al. Decreased cerebrospinal-fluid/serum leptin ratio in obesity: a possible mechanism for leptin resistance. Lancet 1996;348(9021):159-161.
77. Salvador J, Iriarte J, Silva C, Gomez-Ambrosi J, Diez-Caballero A, Frühbeck G. El síndrome de apneas obstructivas del sueño en la obesidad: un conspirador en la sombra. Rev Med Univ Navarra. 2004;48(2):55-62.
78. Bryce-Moncloa A, Alegría-Valdivia E, Martin SM-S, G M. Obesidad y riesgo de enfermedad cardiovascular. An Fac Med. abril de 2017;78(2):202-6.
79. Rapoport DM, Sorkin B, Garay SM, Goldring RM. Reversal of the Pickwickian syndrome by long-term use of nocturnal nasal-airway pressure. N Engl J Med 1982;307(15):931-933.
80. Leech JA, Onal E, Lopata M. Nasal CPAP continues to improve sleep-disordered breathing and daytime oxygenation over long-term follow-up of occlusive sleep apnea syndrome. Chest 1992;102(6): 1651-1655
81. Ayappa I, Berger KI, Norman RG, Oppenheimer BW, Rapoport DM, Goldring RM. Hypercapnia and ventilatory periodicity in obstructive sleep apnea syndrome. Am J Respir Crit Care Med 2002; 166(8):1112-1115.
82. Berger KI, Ayappa I, Sorkin IB, Norman RG, Rapoport DM, Goldring RM. CO2 homeostasis during periodic breathing in obstructive sleep apnea. J Appl Physiol 2000;88(1):257-264.
83. Mokhlesi B, Kryger MH, Grunstein RR. Assessment and management of patients with obesity hypoventilation syndrome. Proc Am Thorac Soc 2008;5(2):218-225.
84. Bingol Z, Pıhtılı A, Cagatay P, Okumus G, Kıyan E. Clinical predictors of obesity hypoventilation syndrome in obese subjects with obstructive sleep apnea. Respir Care. 2015;60(5):666-672.
85. Babak Mokhles. Obesity Hypoventilation Syndrome: A State-of-the-Art Review. Respiratory Care 2010;55 (10): 1347-1365
86. Koenig SM, Suratt PM. Obesity and sleep-disordered breathing. In: Alpert MA, Alexander JK, editors. The heart and lung in obesity. Armonk, NY: Futura Publishing Company, Inc; 1998. p. 248–279
87. Rochester DF, Enson Y. Current concepts in the pathogenesis of the obesity-hypoventilation syndrome. Am J Med. 1974;57:402–420
88. Harman EM, Wynne JW, Block AJ. The effect of weight loss on sleep-disordered breathing and oxygen desaturation in morbidly obese men. Chest. 1982;82:291–294.
89. National Institutes of Health Conference. Gastrointestinal surgery for severe obesity: consensus development conference statement. Am JClin Nutr. 1992;55:615S–619S.
90. Sugerman HJ, Baron PL, Fairman RP, et al. Hemodynamic dysfunction in obesity hypoventilation syndrome and the effects of treatment with surgically induced weight loss. Ann Surg. 1988;207:604–612.
91. Escobar ID, Muñoz-Mora A, Londoño-Palacio N. Tratamiento médico-quirúrgico de la obesidad en el síndrome de apnea-hipopnea obstructiva del sueño (SAHOS). Rev Fac Med. diciembre de 2017;65(1):115-9.
92. Berger KI, Ayappa I, Chatramontri B, et al. Obesity hypoventilation syndrome as a spectrum of respiratory disturbances during sleep. Chest. 2001;120:1231–1238.
93. Murphy PB, Davidson C, Hind MD, et al. Volume targeted versus pressure support non-invasive ventilation in patients with super obesity and chronic respiratory failure: a randomised controlled trial. Thorax. 2012; 67 (8): 727-734.
94. Borel J-C, Tamisier R, Gonzalez-Bermejo J, Baguet J-P, Monneret D, Arnol N, et al. Noninvasive ventilation in mild obesity hypoventilation syndrome: a randomized controlled trial. Chest. marzo de 2012;141(3):692-702.
95. Piper AJ, Sullivan CE. Effects of short-term NIPPV in the treatment of patients with severe obstructive sleep apnea and hypercapnia. Chest. 1994;105:434–440.
96. Piper A. Obesity Hypoventilation Syndrome: Weighing in on Therapy Options. CHEST 2016; 149(3):856-868.
97. Chanda A, Kwon JF, Wolff AJ, Manthous CA. Positive Pressure for Obesity Hypoventilation Syndrome. Pulmonary Medicine Volume 2012, Article ID 568690, 9 pages
98. Orfanos S, Jaffuel D, Perrin C, Molinari N, Chanez P, Palot A. Switch of noninvasive ventilation (NIV) to continuous positive airway pressure (CPAP) in patients with obesity hypoventilation syndrome: a pilot study. BMC Pulm Med. 14 de 2017;17(1):50.
99. Thorne SA. Management of polycythaemia in adults with cyanotic congenital heart disease. Heart 1998;79(4):315-316.
100.Heinemann F, Budweiser S, Dobroschke J, Pfeifer M. Non-invasive positive pressure ventilation improves lung volumes in the obesity hypoventilation syndrome. Respir Med 2007;101(6):1229-1235.
101.Rajagopal KR, Abbrecht PH, Jabbari B. Effects of medroxyprogesteron acetate in obstructive sleep apnea. Chest. 1986;90:815–821.
Notas de autor
jonathan_35@hotmail.com