Revisiones
Seis factores que afectan el funcionamiento cognitivo en la esquizofrenia. Una revisión sistemática 2016-2021
Six factors that affect cognitive functioning in schizophrenia. A systematic review 2016-2021
Seis factores que afectan el funcionamiento cognitivo en la esquizofrenia. Una revisión sistemática 2016-2021
Interdisciplinaria, vol. 40, núm. 3, 2023
Centro Interamericano de Investigaciones Psicológicas y Ciencias Afines
Recepción: 17 Noviembre 2021
Aprobación: 20 Mayo 2022
Resumen: La presente investigación busca identificar los determinantes asociados a la psicopatología con mayor efecto sobre el funcionamiento cognitivo en la esquizofrenia. Como metodología se siguió las directrices establecidas en el informe de elementos para revisiones sistemáticas y metaanálisis PRISMA versión 2020 y las bases de datos utilizadas fueron: ScienceDirect, Ebsco, Scopus, Redalyc, DOAJ, Dialnet, Elseiver, PudMed y APA PsycArticles. Se identificaron 175 artículos publicados entre el 2016 y el 2021, los cuales se evaluaron con la Escala para Evaluar Artículos Científicos en Ciencias Sociales y Humanas (EACSH), para una muestra final de 44 artículos. En los resultados se determinaron seis categorías emergentes: (1) cognición asociada a la dosis de antipsicótico; (2) cognición asociada al tipo de antipsicótico; (3) interacción entre cognición y adherencia al medicamento; (4) cognición asociada a la medicación de apoyo; (5) cognición asociada a la fase de la enfermedad; y (6) intervención neurocognitiva como factor protector de la cognición. Se concluye que hubo poco consenso científico sobre los factores farmacológicos que influyen en el deterioro cognitivo. Al parecer, un peor funcionamiento cognitivo en la esquizofrenia se relaciona con: la cronicidad de la enfermedad, con la fase de no remisión sintomática y con el tipo de esquizofrenia.
Abstract: Schizophrenia is one of the most serious pathologies at the mental level worldwide, representing a prevalence of 7 people out of every 1,000 in the world. It is estimated that this disease affects more than 21 million people worldwide, with a higher proportion of cases in men, with onset of symptoms between late adolescence and 30 years of age. It is a highly disabling diagnosis, with a frequency of more than 25 percent of cases, generating negative emotional, social and economic impact for the patient, caregivers, social environment and health system, affecting the work, social and educational performance of the schizophrenic person, resulting in cognitive deficits that persist despite the disappearance of symptoms, contributing to the patient's disability and helplessness. Objective: to trace the determinants associated with psychopathology, which have the greatest effect on cognitive functioning in schizophrenia, in empirical scientific studies published between 2016 and 2021. Method: The present research was constructed with the application of the protocols and guidelines established in the report of elements for systematic reviews and meta-analysis PRISMA, the databases used to locate relevant articles were: ScienceDirect, Ebsco, Scopus, Redalyc, DOAJ, Dialnet, Elseiver, PudMed and APA PsycArticles. The inclusion criteria with which the search was limited, required articles published between 2016 and 2021, that is, the last 5 years, 2,342 articles were identified in the databases, which corresponded to empirical studies and documentary studies, such as systematic reviews, meta-analyses and theoretical reflections. After eliminating duplicates and articles by topic of interest, 175 publications were identified and evaluated with the EACSH instrument. The selection of articles was made by title, abstract and finally by total content of the article. The definitive sample was composed of 44 articles, which were then included in a categorical matrix where they proceeded to the analysis of information and generation of results. Ethical considerations: The article is based on the Colombian legal framework on copyright (Law 23 of 1982), and the Deontological and Bioethical Code of the psychology profession (Law 1090 of 2006), at the international level on the ethical principles and codes of conduct of the 2010 APA amendment, and on the intellectual property rights adopted by the WIPO according to the Berne Convention of 1886. Results: 6 emerging categories were established: cognition associated with antipsychotic dose, cognition associated with the type of antipsychotic, interaction between cognition and medication adherence, cognition associated with supportive medication, cognition associated with the phase of the disease, neurocognitive intervention as a protective factor of cognition. Discussion: there are concordances with previous studies that argue global alteration in cognition in schizophrenic patients, due to high doses and chronicity in the use of antipsychotics. There is also convergence with previous studies, identifying that cognition is influenced by the phase of the disease. Conclusions: cognition is a highly compromised aspect in schizophrenia, in which its alterations can manifest before the appearance of positive and negative symptoms, and which persists even when the nuclear symptoms disappear. There is little scientific consensus on the pharmacological factors that positively or negatively influence cognitive impairment, it seems that worse cognitive functioning in people with schizophrenia is related to the chronicity of the disease, the phase of symptomatic non-remission, and the type of resistant schizophrenia, Therefore, activities related to neurocognitive rehabilitation and psychosocial interventions as a complement to first-line pharmacotherapy seem to exert a protective role on cognition, contribute to the stabilization of negative and positive symptoms and increase the patient's functionality and well-being. It is advisable to strengthen neuropsychological research on schizophrenia and cognitive impairment in Latin America and to address cognitive impairment in schizophrenia from specific domains in subsequent studies.
Keywords: esquizofrenia, determinantes cognitivos, deterioro cognitivo, cognición global, dominios cognitivos, schizophrenia, cognitive determinants, cognitive impairment, global cognition, cognitive domains.
Introducción
La esquizofrenia es una de las patologías mentales de mayor gravedad en todo el planeta, con una prevalencia de 7 personas de cada 1.000 en el mundo (Higashi et al., 2013). La ocurrencia global de dicho trastorno se encuentra entre .3 y .7 % (APA2, 2013), porcentaje que tiende a variar según la región geográfica, la raza, el sexo y otros factores sociodemográficos (Vitutia, 2016). Agregado a esto, la Organización Mundial de la Saluid (OMS, 2019) estima que esta enfermedad afecta a más de 21 millones de habitantes en la tierra, con mayor proporción en hombres, con aparición de síntomas entre el final de la adolescencia y la cercanía a los 30 años. A nivel local, durante el año 2018, la ciudad de Medellín, Colombia, evidenció los siguientes indicadores epidemiológicos en atención de servicios de salud para pacientes con esquizofrenia: es la quinta causa de atención en consulta externa (6 %); ocupa el cuarto lugar en consulta por urgencias (13 %), y el tercer lugar en hospitalizaciones (17 %) (Alcaldía de Medellín, 2020).
Vicente et al. (2016) exponen que la esquizofrenia se encuentra entre las 20 causas más importantes de Discapacidad ajustada en años de vida (DALYs, por su sigla en inglés) y es una de las diez enfermedades más discapacitantes en el mundo, lo que genera un impedimento mayor al 25 % de los casos, con impacto emocional, social y económico para el paciente, cuidadores, entorno social y sistema de salud (Ministerio de Salud y Protección Social y Colciencias, 2014), que afecta aspectos sociales, académicos y productivos. Una delicada consecuencia de esta enfermedad es la disfunción cognitiva, situación que contribuye a la discapacidad y sensación de indefensión psicológica del paciente (APA2, 2013; OMS, 2019). Los déficits cognitivos en la esquizofrenia están presentes en el 80 % de los casos (Wolnik, 2018), con alteración de funciones como la memoria, la atención, la disfuncionalidad en la identificación olfatoria y la reducción de movimientos sacádicos (Ministerio de Salud y Protección Social y Colciencias, 2014), que dificultan la vida laboral, social y educativa (Vitutia, 2016). La afectación de la actividad cognitiva en esquizofrenia causa alteraciones funcionales según el momento de evolución de la enfermedad presente en el lenguaje, el procesamiento perceptivo, la memoria, las funciones ejecutivas, la atención, el procesamiento emocional y la cognición social (Gómez-Jarabo, 2012; Lozano y Acosta, 2009 ).
Además de las funciones ya mencionadas, el DSM-5 señala deterioro cognitivo en la memoria de trabajo y la memoria declarativa en esquizofrenia, al igual que la disminución en la velocidad de procesamiento, la afectación de la capacidad inhibitoria, los procesos sensoriales y la cognición social (Sanguino-Andrés, et al., 2018). Por otra parte, la falta de adherencia a la medicación también está asociada a la disfunción neurocognitiva en la esquizofrenia (Lieberman et al., 2005), con los efectos negativos sobre funciones mentales como la conceptualización y la memoria (Jeste et al., 2003). Finalmente, los síntomas negativos del trastorno se asocian con la disfunción ejecutiva, en aspectos como: flexibilidad cognitiva, procesamiento abstracto, toma de decisiones, resolución de problemas, planeación, entre otros (Wolnik, 2018).
En consecuencia, el rastreo de antecedentes permite afirmar que la cognición es una habilidad mental necesaria para la funcionalidad del sujeto en actividades de la vida cotidiana, y se encuentra claramente afectado en la esquizofrenia (Penadés et al., 2015). Dicha afectación puede estar asociada a varios aspectos, como indican Pizarro-Galleguillos et al., (2019), quienes aseveran que existe un impacto más elevado en los aspectos cognitivos de los pacientes con esquizofrenia, de acuerdo con la fase de no remisión y la resistencia sintomática. Asimismo, los hallazgos de MacKenzie et al. (2018) aseguran que dosis más altas de antipsicóticos, se asocian con un peor funcionamiento cognitivo, mientras que la reducción en la dosis de la medicación supone una mejora en áreas cognitivas como el lenguaje, la atención, la memoria y la percepción visoespacial. Otros hallazgos de estos autores, señalan que un mayor grado de adherencia a la medicación, se asocia con mejor desempeño en pruebas de funcionamiento cognitivo, en comparación con pacientes que presentan baja adherencia (MacKenzie et al., 2018). También hay estudios que enfatizan la importancia de los psicofármacos y su adherencia, concretamente los hallazgos de Tanzer et al., (2020), al descubrir que los potenciadores del receptor nicotínico detienen el deterioro y mejoran la cognición general del paciente, al igual que los inhibidores de acetilcolinesterasa, que podrían mejoran la velocidad de procesamiento y la memoria de trabajo en la esquizofrenia. (Santos et al., 2018).
En virtud de lo expuesto, existe una necesidad científica en resolver el declive cognitivo en la esquizofrenia; por esto, aparecen fármacos procognición que actúan favorablemente en biomarcadores cognitivos como neuromodulación y plasticidad sináptica entre otros (Penadés, et al., 2015). Por lo anterior, el presente trabajo tiene como finalidad revisar la literatura científica en diversas bases de datos sobre el impacto que tiene el nivel de adherencia y el tipo de antipsicótico sobre los diferentes aspectos de la cognición en personas diagnosticadas con esquizofrenia en estudios científicos empíricos publicados entre 2015 y 2021. La Organización Panamericana de la Salud, (OPS, 2014) expone la importancia de la disponibilidad de información en servicios de salud mental, pues esto propicia mayor comprensión frente al tratamiento de trastornos como la esquizofrenia en América Latina (OPS y OMS, 2014). Por tal razón, este estudio tuvo como objetivo rastrear los determinantes asociados a la psicopatología que tienen mayor efecto sobre el funcionamiento cognitivo en la esquizofrenia, en estudios científicos empíricos publicados entre 2016 y 2021.
Método
Protocolo de búsqueda
La presente investigación se construyó con la aplicación de los protocolos y directrices establecidos en el informe de elementos para revisiones sistemáticas y metaanálisis PRISMA guía actualizada 2020 (Page et al., 2021). Las bases de datos utilizadas para localizar los artículos relevantes fueron: ScienceDirect, Ebsco, Scopus, Redalyc, DOAJ, Dialnet, Elseiver, PudMed y APA PsycArticles. Como estrategias de búsqueda se emplearon operadores booleanos (AND, OR y NOT), así como los conceptos tesauros típicos de cada base de datos. La síntesis de términos empleados fue: “cognitive impairment AND antipsychotics”; “cognitive impairment AND schizophrenia AND adherence AND type of medication”, y “Drug treatment AND cognitive impairment OR schizophrenia”.
Proceso de elegibilidad y registro
La selección de artículos se realizó inicialmente por título, luego por resumen y, finalmente, por el contenido total del artículo. Los criterios de inclusión fueron: a) artículos publicados entre enero de 2016 y mayo del 2021; b) artículos resultados de investigaciones empíricas; c) publicaciones científicas de bases de datos que relacionan el tratamiento farmacológico utilizado en esquizofrenia con cualquier dominio de la cognición, y d) artículos publicados en inglés, español y portugués, sin discriminación geográfica. No se establecieron restricciones en cuanto a los diseños de los estudios. Los criterios de exclusión fueron: a) estudios realizados en animales o en cerebros posmortem; b) investigaciones documentales tipo revisiones sistemáticas y metaanálisis, y c) investigaciones basadas en los efectos del fármaco en aspectos como síntomas positivos y negativos. Para el análisis del sesgo de información, cada artículo se sometió a evaluación de calidad a través del instrumento especificado en la Escala para Evaluar Artículos Científicos en Ciencias Sociales y Humanas –EACSH–, de López-López et al., (2019), que permitió asignar una puntuación a cada investigación de acuerdo con su calidad, al tomar como punto de corte una calificación igual o superior a 4, para un promedio total de calidad de 4.4 para los 44 artículos que componen la muestra.
Procedimiento y método de análisis
Los investigadores cribaron los artículos en las bases de datos de acuerdo con el título y las variables de interés; luego se identificaron y vaciaron en una matriz de Excel características como: resumen, objetivo, muestra, instrumentos de evaluación neuropsicológica, método, año de publicación, palabras clave, resultados y referencias. De manera posterior a la tabulación de información e inclusión de los artículos que conformaron la muestra, se procedió con el análisis cualitativo, por medio del método de categorías de análisis, el cual permitió generar clasificaciones como consecuencia de la similitud que emerge en la información recopilada. Esta metodología es útil para agrupar datos de naturaleza heterogénea y, actualmente, se implementa en estudios con diseños similares (Castano-Pulgarin et al., 2021).
Consideraciones éticas
El presente artículo se ampara en los principios éticos y en el código de conducta de la Asociación Americana de Psicología (APA1), enmienda 2010, especialmente el numeral 1 sobre resolución de cuestiones éticas; numeral 4 (4.01, 4.02, 4.07) acerca de confidencialidad, límites e información para otros fines; numeral 5 sobre publicidad y otras declaraciones, y numeral 8 acerca de investigaciones y publicaciones. Se agrega a la normativa internacional, el cumplimiento de los derechos de propiedad intelectual acogidos por la Organización Mundial de la Propiedad Intelectual (OMPI) que rigen a partir del Convenio de Berna de 1886.
Resultados
Se identificaron 2342 artículos en las bases de datos que correspondieron a estudios empíricos y estudios documentales, como revisiones sistemáticas, metaanálisis y reflexiones teóricas. Tras eliminar los duplicados y los artículos por tema de interés, se examinaron 175 registros para un tamaño de muestra de 44. La figura 1 ilustra el proceso de selección de la muestra. Por otro lado, la descripción de los presentes resultados se realizó con base en la tabla 1, matriz de revisión y análisis de calidad de los artículos incluidos.
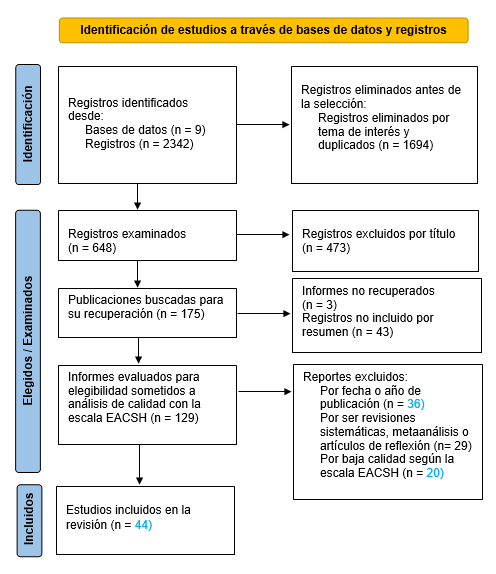
Figura 1.
Diagrama de flujo, proceso de inclusión de artículos en la muestra
Fuente: elaboración propia, formato de diagrama de flujo realizado con base a Page et al. (2021).
| Cita en APA | Título | Muestra | Resultados | Puntaje EACSH |
| López-Martín et al. (2017) | Eficacia de un videojuego en el tratamiento de pacientes con esquizofrenia | 40 pacientes entre 20 y 59 años | La velocidad de procesamiento, la atención/ vigilancia, la memoria de trabajo y la resolución de problemas mostraron diferencias estadísticamente significativas a favor del grupo experimental. | 4.2 |
| López-Martín et al. (2016) | Efectividad de un programa de juego basado en realidad virtual para la mejora cognitiva en la esquizofrenia | 40 pacientes. Edad media 41 años | Se encontraron diferencias en las puntuaciones entre la preevaluación y la postevaluación en el grupo experimental (F = 12.04,p = .001), atención/vigilancia (F = 12.75,p = .001), memoria de trabajo (F = 18.86, p < .01),aprendizaje verbal (F = 7.6, p = .009),y razonamiento y resolución de problemas(F = 11.08, p = .002). | 4.4 |
| Husa et al. (2017) | Lifetime antipsychotic medication and cognitive performance in schizophrenia at age 43 years in a general population birth cohort | 60 pacientes y 161 control. Edad 43 años | Las dosis-año de antipsicóticos de por vida más altas se asociaron significativamente con una puntuación compuesta cognitiva más baja, cuando se ajustó por sexo, edad de inicio y días de tratamiento hospitalario de por vida. | 4.6 |
| Burton et al. (2016) | Neurocognitive insight and objective cognitive functioning in schizophrenia | 214 pacientes con esquizofrenia. Edad media 41 años | Tres cuartas partes de la muestra demostraron un deterioro neurocognitivo objetivo (puntuación de déficit global ≥ .50). | 4.7 |
| Burdick et al. (2020) | A molecular approach to treating cognition in schizophrenia by calcium channel blockade: An open-label pilot study of the calcium-channel antagonist isradipine. | 10 pacientes entre 18 y 55 años | Los resultados no indican un beneficio claro sobre la neurocognición de acuerdo con el tipo de antipsicótico, pero sí un efecto positivo (media inicial = 6.8 ± 1,3 a la semana 4 media = 7.9 ± 1.1; t = 2.91, p = .017) sobre la capacidad funcional. | 4.5 |
| Bruno et al. (2020) | Vortioxetina en la cognición en la esquizofrenia Un estudio piloto. | 20 pacientes. Edad media 40 años | La suplementación con vortioxetina mejoró significativamente la prueba de Stroop ( P = .013) en la semana 12 y la prueba de Stroop ( P = .031) y la fluidez semántica ( P = .002) en el punto final. | 4.2 |
| Meltzer et al. (2020) | Lurasidone Improves Psychopathology and Cognition in Treatment-Resistant Schizophrenia | 133 pacientes. Edad media 46 años | Veintiocho (41.8 %) de 67 pacientes en la muestra combinada mejoraron ≥ 20 % en la Escala de Síndrome Positivo y Negativo—Total. | 4.6 |
| Kudo et al. (2020) | Plasma levels of matrix metalloproteinase-9 (MMP-9) are associated with cognitive performance in patients with schizophrenia | 257 controles sanos y 249 pacientes con esquizofrenia.Edad X= 37 y 54 años | Los niveles plasmáticos de MMP-9 fueron significativamente más altos en pacientes con esquizofrenia, incluidos pacientes libres de fármacos antipsicóticos, que en pacientes sanos. | 4.6 |
| Hou et al. (2020) | Neurocognitive effects of atypical antipsychotics in patients with first-episode schizophrenia | 546 pacientes entre 16 y 45 años | A los 6 meses, el tratamiento resultó en mejoras significativas en los tres grupos en la mayoría de los dominios cognitivos excepto en el aprendizaje verbal y la memoria. | 4.5 |
| Zhou et al. (2018) | Dose reduction of risperidone and olanzapine can improve cognitive function and negative symptoms in stable schizophrenic patients: A single-blinded, 52-week, randomized controlled study | 75 pacientes. Entre 18 y 60 años | El modelo mixto lineal mostró interacciones significativas de tiempo en velocidad de procesamiento, atención/vigilancia, memoria de trabajo y puntaje total de MATRICS Consensus Cognitive Batería (todas p<0,05). | 4.4 |
| Rehse, et al (2016) | Influence of antipsychotic and anticholinergic loads on cognitive functions in patients with schizophrenia | 104 pacientes, edad promedio 28 años | Los resultados mostraron efectos negativos significativos en el rendimiento en pruebas de velocidad de procesamiento de información y memoria verbal. | 4.2 |
| Gopal et al. (2020) | Improvement of negative symptoms in schizophrenia with paliperidone palmitate 1-month and 3-month long-acting injectables: Results from a phase 3 non-inferiority study. | 1716 pacientes entre 18 y 70 años | Los cambios medios (DE) desde el valor inicial de DB en la puntuación de la subescala negativa de la PANSS fueron comparables entre los grupos de tratamiento PP1M (–1.4 [3.67]) y PP3M (–1.4 [3.63]). | 4.2 |
| Veselinović et al. (2019) | Disparate effects of first and second generation antipsychotics on cognition in schizophrenia – Findings from the randomized NeSSy trial. | 136 pacientes entre 18 y 65 años | Los resultados enfatizan aún más la distinción entre la progresión a los efectos perjudiciales de los antipsicoticóticos típicos, con un tratamiento prolongado en contraste con los beneficios cognitivos más persistentes con el tratamiento antipsicoticóticos atípicos. | 4.1 |
| Sepehrmanesh et al. (2018) | Therapeutic effect of adjunctive N-acetyl cysteine (NAC) on symptoms of chronic schizophrenia: A double-blind, randomized clinical trial. | 84 pacientes entre 18 y 65 años | Se observó una mejora en algunas áreas exploradas, como la atención, la memoria a corto plazo y de trabajo, el funcionamiento ejecutivo y la velocidad de procesamiento. | 4.2 |
| Fond et al. (2018) | Benzodiazepine long-term administration is associated with impaired attention/working memory in schizophrenia: results from the national multicentre FACE-SZ data set. | 407 pacientes. Edad media 32 años | El uso de benzodiacepinas a largo plazo se asocia con problemas de atención/memoria de trabajo (OR .60, intervalo de confianza del 95 %: .42–.86; p = .005) | 4 |
| Wu, et al (2016) | Cognitive impairments in first-episode drug-naive and chronic medicated schizophrenia: MATRICS consensus cognitive battery in a Chinese Han population | 335 pacientes entre 17 y 40 años | La puntuación total de MCCB (po0.01) y las puntuaciones del índice de fluidez de categoría, fueron significativamente más altas en FEDN que en pacientes crónicos (todos p .05) | 4.6 |
| Gaviria et al. (2017) | Alteraciones neurocognitivas en la esquizofrenia. Análisis factorial | 102 pacientes. Edad media 32 años | Se obtuvieron tres factores independientes: (1) flexibilidad cognitiva, (2) control de la interferencia y memoria de trabajo y (3) velocidad de procesamiento y atención, que proporcionan una medición psicométrica adecuada del desempeño ejecutivo de los pacientes estudiados. | 4.1 |
| Zhang et al., 2016 | Theory of mind correlates with clinical insight but not cognitive insight in patients with schizophrenia | 56 pacientes y 30 controles sanos. X= 24 y 31 años | El conocimiento clínico parece ser un factor importante relacionados con ToM en la esquizofrenia. | 4.4 |
| Luther et al., (2016) | Metacognition deficits as a risk factor for prospective motivation deficits in schizophrenia spectrum disorders | 51 partiticpantes. Edad media 50 años | Los déficits de metacognición y las dosis altas de antipsicóticos pueden ser factores de riesgo para el desarrollo de déficits de motivación en la esquizofrenia. | 4.1 |
| Correll et al., (2019). | Social and functional outcomes with two doses of aripiprazole lauroxil vs placebo in patients with schizophrenia: a post-hoc analysis of a 12-week phase 3 efficacy study} | 623 participantes entre 18 y 70 años | Este análisis post-hocana demostró una mejora significativa en el funcionamiento social con aripiprazole lauroxil frente a placebo. | 4.4 |
| Rabanea-Souza et al. (2016) | Neuropsychological correlates of remission in chronic schizophrenia subjects: The role of general and task-specific executive processes | 233 personas. X= 32 y 40 años | Los sujetos con esquizofrenia presentaron un peor desempeño en el funcionamiento ejecutivo general y en el cambio de tareas en comparación con los controles sanos. | 4.6 |
| Bora, Veznedaroğlu, y Vahip. (2016) | Theory of mind and executive functions in schizophrenia and bipolar disorder: A cross-diagnostic latent class analysis for identification of neuropsychological subtypes | 124 peronas. X= 32 y 38 años | El grupo de deterioro cognitivo severo se caracterizó por déficits graves en la ToM e incluyó predominantemente a pacientes con esquizofrenia | 4.6 |
| Bennett et al. (2016) | Selective impairment of global motion integration, but not global form detection, in schizophrenia and bipolar affective disorder | 103 pacientes. X= 38 y 41 años | Los individuos con trastorno del espectro esquizofrénico y trastorno afectivo bipolar se vieron afectados en relación con los controles sanos en la tarea de movimiento global, pero no en la tarea de detección de forma naturalista. | 4 |
| Settem, Karanadi, y Praharaj (2020). | Cognitive deficits, depressive symptoms, insight, and medication adherence in remitted patients with schizophrenia | 54 pacientes entre 18 y 60 años | Se encontró una correlación negativa significativa entre la puntuación total de MARS con la atención/vigilancia de SCoRS (r = −.28), la actitud hacia los efectos secundarios negativos de la medicación psicotrópica con la puntuación total de SCoRS (r = −.36). | 4.5 |
| Iasevoli et al. (2016) | Treatment resistant schizophrenia is associated with the worst community functioning among severely-ill highly-disabling psychiatric conditions and is the most relevant predictor of poorer achievements in functional milestones | 118 pacientes entre 18 y 65 años | Se encontró que los pacientes con esquizofrenia resistente tenían una psicopatología más grave, un funcionamiento cognitivo más deteriorado y un ajuste psicosocial más pobre en comparación con todos los otros grupos. | 4.5 |
| Fisher et al. (2016) | Neuroscience-informed auditory training in schizophrenia: A final report of the effects on cognition and serum brain-derived neurotrophic factor | 87 participantes. X= 41 años | Después de la intervención, los participantes con entrenamiento auditivo dirigido mostraron ganancias significativas en cognición global, velocidad de procesamiento, aprendizaje y memoria verbal, en relación con los participantes de condición de juego computarizado. | 4.4 |
| Fu et al. (2017) | The relationship between level of cognitive impairments and functional outcome trajectories in first-episode schizophrenia | 28 pacientes. X= 21 años | La atención inicial, el aprendizaje verbal y la memoria de trabajo verbal se asociaron significativamente con el resultado social. | 4.5 |
| Valaparla et al. 2017 | Social cognition of patients with schizophrenia across the phases of illness - A longitudinal study | 51 pacientes entre 16 y 55 años | La gravedad de los déficits de cognición social es menor durante la fase de remisión clínica. Los déficits en la cognición social se asocian con una mayor disfunción sociolaboral y una mayor discapacidad. | 4.6 |
| Chattopadhyay et al. (2020) | Neurocognitive profile in Indian individuals genetically at risk of schizophrenia | 118 pacientes entre 18 y 50 años | El deterioro más común en el grupo de pacientes fue en la velocidad de procesamiento, y entre los familiares de primer grado no afectados, fue en la memoria de trabajo. | 4.2 |
| Buonocore et al., (2017) | Is Longer Treatment Better? A Comparison Study of 3 Versus 6 Months Cognitive Remediation in Schizophrenia | 129 pacientes. X= 33 años | ANOVA de medidas repetidas mostró mejoras significativas en todos los dominios cognitivos después de 3 meses. | 4..1 |
| Hirt et al (2019) | Mismatch negativity and cognitive performance in the course of schizophrenia | 101 pacientes divididos en 4 grupos. X= 22 y 36 años | La MMN parece marcar la manifestación de la psicosis, independientemente de la etapa temprana o crónica, mientras que los déficits cognitivos marcan la psicopatología presente temprana en individuos en riesgo y con psicosis diagnosticada en lugar de la progresión de la enfermedad. | 4.4 |
| Hulkko, et al (2017) | Lifetime use of psychiatric medications and cognition at 43 years of age in schizophrenia in the Northern Finland Birth Cohort 1966 | 60 pacientes de 43 años | Estar sin medicación antipsicótica (durante un mínimo de 11 meses) antes del examen cognitivo se asoció con un mejor rendimiento cognitivo (P = 0,007) y mayor dosis de antipsicótico de por vida con una peor cognición (P = 0,020). | 4.3 |
| Obeid et al. (2020) | Effectiveness of integrated psychological therapy on cognitive function amongLebanese patients with schizophrenia: a pilot study | 40 pacientes entre 35 y 60 años | Al considerar el grupo con tratamiento usual, los resultados bivariados mostraron medias de puntuaciones de atención significativamente más altas, medias más bajas en disfunción social y agresión, puntuaciones de adaptación social después de la terapia psicológica integral en comparación con antes. | 4.4 |
| Peña et al., (2016) | Combining social cognitive treatment, cognitive remediation, and functional skills training in schizophrenia: A randomized controlled trial | 111 pacientes entre 36 y 42 años | Se encontraron diferencias significativas en el cambio medio entre el grupo REHACOP y el grupo control en neurocognición (η2p ¼ .138), SP (η2 p ¼ .082), ToM (η2 p ¼ .148), EP (η2 p ¼ .071), síntomas negativos (η2 p ¼ .082), angustia emocional (η2 p ¼ .136), Evaluación global del funcionamiento (η2 p ¼ .081) y Evaluación de habilidades basadas en el desempeño de UCSD (η2 p ¼ .154) | 4.1 |
| Peña et al., (2018) | Mechanisms of functional improvement through cognitive rehabilitation in schizophrenia | 111 pacientes, edad promedio 38 | El efecto de la rehabilitación cognitiva en la mejora funcional estuvo parcialmente mediado por cambios en la velocidad de procesamiento y la memoria verbal, pero no por los dominios de cognición social y síntomas negativos | 4.4 |
| Bechi et al., (2018) | Visual and audio emotion processing training foroutpatients with schizophrenia: an integratedmultisensory approach | 37 individuos: distribuido en grupo experimental y grupo control | Es posible la participación de diferentes canales perceptivos en la esquizofrenia, así como también se respalda la evidencia previa de que el reconocimiento de emociones puede estar interrelacionado, pero no superpuesto con la neurocognición. | 4.2 |
| Pérez-Garza et al (2016) | Sex Differences in Severity, Social Functioning, Adherence to Treatment, and Cognition of Adolescents with Schizophrenia | 87 pacientes entre los 12 y 17 años | Los machos se adhirieron mejor al tratamiento. Las mujeres mostraron mejores resultados en el área de cognición social (F = 6.3, df = 2,52 y p = .003) y atención/vigilancia (F = 8.3, df = 2.51 y p = .001). | 4.3 |
| Popolo et al. (2016) | Theory of mind in schizophrenia: Associations with clinical and cognitive insight controlling for levels of psychopathology | 77 individuos: 37 casos (X= 27 años) y 40 grupo control (X= 35 años) | En el grupo de esquizofrenia, el desempeño de la tarea de insinuación se relacionó tanto con la introspección cognitiva como con la clínica, y solo la relación con la introspección cognitiva persistió después de controlar la psicopatología. | 4.4 |
| Karabanowicz et al. (2020) | Metaphor Processing Dysfunctions in Schizophrenia Patients With and Without Substance Use Disorders | 120 personas distribuidas en 2 grupos casos y uno control | Ambos grupos de individuos con esquizofrenia (SZ y SZ-SUD) puntuaron más bajo que los individuos del grupo de control en todas las pruebas de procesamiento de metáforas. | 4.4 |
| Sahbaz y Kurtulmus (2019) | Association between emotional functioning and biological rhythm disruptions in patients with schizophrenia | 81 pacientes entre 18 y 65 años (41 casos y 40 controles) | Las puntuaciones BRIAN totales, de sueño, de actividades sociales fueron más altas en pacientes con esquizofrenia que en los controles sanos. | 4.5 |
| Caqueo[a]-Urízar et al. (2021) | Adherence to antipsychotic medication and quality of Life in Latin-American Patients Diagnosed with Schizophrenia | 235 pacientes de tres servicios públicos de salud mental | Se encontraron asociaciones significativas entre la adherencia al tratamiento con medicación antipsicótica y la CdV (índice S-QoL-18: β = .26, p = .004; autoestima: β = .37,p = .000; y vida sentimental: β = .20,p = .033). Y en la gravedad de los síntomas psicóticos, la conciencia de la enfermedad, el sexo, la edad y la etnia se asociaron con un nivel más bajo de calidad de vida (β de .14 −.56). | 4.7 |
| Braun et al. (2021) | Brain network dynamics during working memory are modulated by dopamine and diminished in schizophrenia | 202 sujetos. Distribuido en grupo casos y controles | Los resultados demuestran la relevancia de la dopamina para la dirección de la dinámica de la red de todo el cerebro durante la de la memoria de trabajo y relacionan estos procesos con la fisiopatología de la esquizofrenia. | 4 |
| Anda et al. (2021) | Cognitive change and antipsychotic medications: Results from a pragmatic rater-blind RCT | 104 pacientes con psicosis en curso | La puntuación t del rendimiento cognitivo global de la muestra fue de 42.20. El rendimiento global mejoró significativamente en todos los seguimientos, incluso en el grupo F20. | 4.6 |
| Ruiz-Sánchez et al. (2021) | Working memory deficits in schizophrenia are associated with the rs34884856 variant and expression levels of the NR4A2 gene in a sample Mexican population: a case control study | 187 pacientes con esquizofrenia y 227 controles. | Los pacientes homocigotos para la variante promotora rs34884856 mostraron una correlación positiva entre los niveles de expresión y la memoria de trabajo auditiva. | 4.7 |
Análisis según categorías semánticas
Cognición asociada a la dosis de antipsicótico
Los estudios abordados plantean que las dosis altas de cualquier antipsicótico, acumuladas de por vida, se asocian significativamente con un procesamiento de información más lento (Rehse et al., 2016) y con una cognición global (tareas de inhibición de abstracción, memoria de trabajo, aprendizaje verbal, aprendizaje visual, razonamiento y memoria en general) más pobre en personas adultas con esquizofrenia. Es posible que grandes dosis de antipsicóticos influyan en el curso natural de la esquizofrenia en la mediana edad, por ejemplo, al impedir o atenuar la recuperación cognitiva (Husa et al., 2017). Por otro lado, investigaciones que vinculan el uso de antipsicóticos en dosis altas parecen causar efectos secundarios más graves como: cambios de atención reflexivos y ejecutivos; disminución de la velocidad del cambio de atención voluntario y disminución de la precisión de la memoria de trabajo espacial; motivación prospectiva; placer anticipatorio, y metacognición. El uso de dosis bajas muestra mejoras en la cognición en la memoria episódica, medidas de lóbulo frontal como funciones ejecutivas, control de atención/vigilancia, velocidad de procesamiento, y memoria de trabajo en personas con esquizofrenia (Luther et al., 2016; Zhou et al., 2018; Meltzer et al., 2020). Finalmente, mayores dosis de antipsicóticos podrían afectar la motivación del paciente y aumentar las autoevaluaciones negativas respecto al control personal y de la enfermedad sobre sí mismo con el tiempo (Luther et al., 2016).
Cognición asociada al tipo de antipsicótico
Algunos estudios sostienen que el rendimiento en algunos dominios cognitivos –a saber, velocidad de procesamiento de información, memoria de trabajo, atención, funciones ejecutivas, función motora fina, funcionamiento social y aprendizaje visual en pacientes con esquizofrenia– mejoran considerablemente después del tratamiento con antipsicóticos atípicos, en comparación con el uso de antipsicóticos típicos. Asimismo, varían notoriamente de acuerdo con la particularidad de cada fármaco (Correll et al., 2019; Veselinović et al., 2019; Hou et al., 2020).
Por otro lado, los antipsicóticos de primera generación se asocian con el deterioro de habilidades motoras, mientras que los antipsicóticos de segunda generación se asocian con dificultades en la memoria de trabajo, precisión y fluidez del habla (Hou et al., 2020). Por el contrario, en el estudio de Rehse et al. (2016) encontraron que pacientes sin medicación tendían a presentar un mejor desempeño que aquellos con medicación, aunque todavía estaban deteriorados en muchas tareas diferentes. Además, la carga anticolinérgica adicional a los antipsicóticos contribuyó a un procesamiento de información más lento en la esquizofrenia. El uso prologando de antipsicóticos antagonistas del receptor D2 estuvo relacionado en mayor medida con el aumento de deterioros cognitivos, sobre todo en la memoria, ya que la activación de la memoria de trabajo implica un cambio de actividad en todo el cerebro y que la dirección de estas dinámicas de red está influenciada por la dopamina D1, que incluye la función de los receptores D1 y D2 de la dopamina (Braun et al., 2021). Un aspecto relevante es que la cronicidad de medicación antipsicótica también parece tener efecto en la cognición (Anda et al., 2021).
Interacción entre cognición y adherencia al medicamento
La relación entre adherencia a la medicación antipsicótica y la cognición en pacientes con esquizofrenia sigue siendo poco clara. Algunos estudios determinan que pacientes con una adherencia y conocimiento clínico bajo de la enfermedad presentan peor desempeño en las tareas de ToM (teoría de la mente) cognitiva y afectiva de segundo orden que pacientes con alto conocimiento clínico (Zhang et al., 2016). Parece ser que la función ejecutiva influye en la adherencia al antipsicótico: en pacientes con función ejecutiva más baja se asocia poca adherencia al tratamiento psicofarmacológico, ya que esta puede comprometer la capacidad de los pacientes para organizar regímenes de medicación complejos (Gaviria et al., 2017, Kudo et al., 2020).
Los déficits cognitivos, especialmente la memoria verbal y las funciones ejecutivas, fueron los factores relacionados con los pacientes con falta de adherencia a la medicación. Aparentemente, los déficits cognitivos globales (atención/vigilancia-aprendizaje verbal, memoria, resolución de problemas y cognición social) pueden disminuir la capacidad de los pacientes para adherirse a sus regímenes de tratamiento, lo cual afecta la capacidad para determinar los beneficios de la medicación y la necesidad subsiguiente de tratamiento (Pérez-Garza et al., 2016; Settem, Karanadi, y Praharaj, 2020; Caqueo-Urízar et al., 2020). Por último, el efecto más grave en la cognición se relaciona con el uso de polifarmacia para tratar los síntomas nucleares de la esquizofrenia, a saber, cuando se “administran más fármacos antipsicóticos o anticolinérgicos hay mayor alteración del funcionamiento cognitivo agregando el patrón motor” (Caqueo-Urízar et al., 2020).
Cognición asociada a la medicación de apoyo
Un aspecto importante que influencia la cognición en la esquizofrenia es el uso concomitante de fármacos, diferentes a los antipsicóticos, utilizados como coadyuvantes en los síntomas nucleares y comórbidos de la psicopatología. Algunos estudios determinan que el uso de benzodiacepina de liberación prolongada se asocia con una amplia gama de deterioros cognitivos en pacientes con esquizofrenia. Estos déficits se enfocan en las áreas de la atención y la memoria de trabajo (Fond et al., 2018). Si bien el uso de benzodiacepinas es efectivo en la modulación emocional, a altas dosis puede generar repercusiones sobre la cognición de los pacientes, sobre todo en las áreas relacionadas con la atención y la memoria de trabajo (Fond et al., 2018). Al contrario, otros estudios determinan que la exposición de por vida a benzodiacepinas y antidepresivos fue muy baja, por lo que pueden permanecer por debajo de un umbral que podría causar efectos cognitivos permanentes e irreversibles ( Bruno et al., 2020; Burdick et al., 2020; Hulkko et al., 2017). Por último, al parecer hay medicamentos que, combinados con la medicación antipsicótica, pueden contribuir a mejorar la cognición, como es el caso de los medicamentos bloqueadores de los canales de calcio, así como los antidemenciales, entre otros (Sepehrmanesh et al., 2018); sin embargo, este hallazgo aún es motivo de poco estudio.
Cognición asociada a la fase de la enfermedad
La cognición es un aspecto de gran vulnerabilidad en el trastorno esquizofrénico. Según el DSM-5 (APA2, 2013), los déficits en el procesamiento cognitivo se presentan mucho antes de la aparición de los síntomas positivos y negativos, y persisten incluso cuando la enfermedad remite. Algunos estudios muestran que pacientes con esquizofrenia en fase de no remisión presentan peores alteraciones en tareas de la función ejecutiva (desplazamiento, inhibición y actualización), inteligencia no verbal, memoria de trabajo, codificación y recuperación del recuerdo, en comparación con pacientes en fase de remisión sintomática. No obstante, en ambas fases parecen prevalecer los déficits neurocognitivos en el funcionamiento ejecutivo con marcado deterioro en la ToM, en relación con la comprensión de las intenciones de los demás a partir de pistas simples, reducida conciencia de los límites cognitivos y de la percepción cognitiva general (Burton, 2016; Popolo et al., 2016). Estas deficiencias pueden estar relacionadas con alteraciones en la plasticidad neuronal cerebral, lo que sugiere que la alteración cognitiva es un síntoma central de la esquizofrenia y que se correlaciona con las alteraciones neuroanatómicas y de conectividad cerebral presentes en la psicopatología (Bora, Veznedaroğlu, y Vahip 2016; Rabanea-Souza et al., 2016; Ruiz-Sánchez et al., 2021). Es por ello que resulta poco probable que la medicación contribuya al deterioro de la función cognitiva en la esquizofrenia crónica (Wu et al., 2016).
Asimismo, la cognición presenta alteración mayormente significativa acorde con la gravedad de la enfermedad. Se ha visto que los pacientes con esquizofrenia resistente, que han tenido más hospitalizaciones, presentan mayor deterioro cognitivo en tareas de memoria verbal y rendimiento visoespacial, déficit de integración sensorial, velocidad de procesamiento y menoscabo en, al menos, dos áreas del desempeño personal y social (Bennett et al., 2016; Fu et al., 2017; Hirt et al., 2019; Iasevoli et al., 2016).
Por otro lado, no solo el tiempo de padecimiento de la enfermedad afecta la cognición, sino que también influye la fase en presencia o ausencia de los síntomas positivos o negativos. Algunos estudios muestran que durante la fase de exacerbación de síntomas positivos hay presencia de mayores déficits en la motivación, percepción y cognición social. En la fase de remisión, los síntomas negativos presentaron mayor alteración en tareas de segundo orden de la ToM y peor funcionamiento en el procesamiento del contenido metafórico. Este deterioro en la cognición social está presente, tanto en la remisión como en la fase sintomática, lo que contribuye considerablemente en el nivel de discapacidad de los pacientes. Finalmente, los estudios indican que la gravedad de la sintomatología positiva y negativa de la esquizofrenia está asociada con un deterioro cognitivo mayor (Chattopadhyay et al., 2020; Gopal et al., 2020; Karabanowicz et al., 2020; Sahbaz y Kurtulmus, 2019; Valaparla et al., 2017).
Intervención neurocognitiva como factor protector de la cognición
La cognición en la esquizofrenia no puede estar sujeta únicamente al efecto del uso de psicofármacos, así como tampoco a la adherencia a estos. Así las cosas, se debe contar con intervenciones permanentes que se conviertan en factores protectores de la cognición, como es el caso de la rehabilitación neurocognitiva. Investigaciones recientes determinan que intervenciones en entrenamiento cognitivo basadas en la neurociencia y que se enfocan en los procesos de percepción auditiva temprana, generan ganancias medianas a grandes en las repercusiones funcionales de la cognición global, como la velocidad de procesamiento, la motivación, el aprendizaje verbal, la memoria visoespacial, la memoria de trabajo, la atención selectiva y el razonamiento (Fisher et al., 2016; Obeid et al., 2020). A la vez, mejoran la adherencia de los pacientes al tratamiento psicofarmacológico (López-Martín et al., 2016; López martin et al., 2017). Adicionalmente, la combinación de remediación cognitiva, intervención cognitiva, intervención cognitiva social y entrenamiento de habilidades funcionales, así como el uso de integración sensorial multimodal, demostraron cambios en la neurocognición, el funcionamiento social, el procesamiento de emociones y la capacidad funcional (Bechi et al., 2018; Buonocore et al., 2017; Peña et al., 2016; Peña et al., 2018).
Discusión
La cognición, en tanto habilidad mental que implica el grado de funcionalidad laboral y personal de los sujetos en la vida cotidiana, es un factor claramente afectado en la esquizofrenia (Penadés et al., 2015). Estas alteraciones dependen de múltiples factores que pueden influir positiva o negativamente, razón por la cual el presente estudio se centró únicamente en explorar la literatura científica para identificar qué aspectos asociados a la psicopatología parecen tener efectos sobre la cognición en los pacientes con esquizofrenia, así como los dominios cognitivos con mayor alteración. De acuerdo con el análisis de los artículos, existe una tendencia en los hallazgos de los estudios que determinan que las altas dosis y la cronicidad en el uso de cualquier antipsicótico alteran la cognición global de los pacientes, por ejemplo, habilidades relacionadas con tareas de inhibición de abstracción, memoria de trabajo, aprendizaje verbal, aprendizaje visual, razonamiento y memoria en general, atención reflexiva y ejecutiva, entre otros. Lo anterior es congruente con los hallazgos de la revisión sistemática realizada por MacKenzie et al. (2018), en la que las dosis más altas de antipsicóticos, así como la polifarmacia, se asocian con un peor funcionamiento cognitivo en los pacientes con esquizofrenia y, por el contrario, la reducción en la dosis de la medicación supuso una mejora en áreas cognitivas como la memoria, el lenguaje, la atención y la percepción visoespacial.
Sumado a eso, la cognición también se encuentra influenciada por la fase de la enfermedad. Aparentemente, la fase de no remisión y resistencia sintomática se asocia fuertemente con un mayor deterioro cognitivo, aspecto que es coherente con los resultados obtenidos en Pizarro-Galleguillos et al., (2019) que determinan que existe un impacto mayormente severo en los aspectos cognitivos y en la funcionalidad general de los pacientes con esquizofrenia, de acuerdo con la resistencia sintomática y la fase de no remisión. No obstante, el criterio de la severidad de los síntomas negativos puede contribuir a la definición operacional de la esquizofrenia resistente, ante la cual no existe consenso (Barquero-Madrigal, 2017; MacKenzie et al., 2018; Pizarro-Galleguillos et al., 2019).
A su vez, la cognición de los pacientes puede presentar mayor alteración de acuerdo con el tipo de antipsicótico usado en el tratamiento agudo y crónico. Supuestamente, los antipsicóticos atípicos pueden presentar menor impacto en la cognición ya alterada de los pacientes, pero varía notoriamente de acuerdo con la particularidad de cada fármaco, aspecto que contradice los hallazgos de Stucchi-Portocarrero (2019) y de Inchauspe y Valverde (2018), en los que se determina que realmente no hay diferencia en el deterioro cognitivo de los pacientes con esquizofrenia de acuerdo con el tipo de antipsicótico, sea clásico o atípico. Empero, MacKenzie et al. (2018) argumentan que la cognición se ve influenciada también por factores como la edad del paciente, la fase de la enfermedad/tiempo de padecimiento, la adherencia a la medicación antipsicótica y la relación entre los efectos secundarios y el desempeño cognitivo. De igual manera, sugieren que existen evidencias de que los antipsicóticos pueden mejorar parcialmente la función cognitiva con variaciones según el dominio.
Varios artículos se contradicen al momento de dilucidar si los niveles de adherencia a la medicación tienen efecto directo sobre los dominios de la cognición o, por el contrario, los déficits cognitivos de base de la psicopatología son los que generan bajos niveles de adherencia a la medicación antipsicótica. Es por ello que se puede decir que no hay un consenso acerca del rol de la interacción entre la adherencia y la cognición. El anterior aspecto es congruente con los hallazgos de Gratacós y Pousa (2018), que determinan que el problema base en la compresión del término adherencia se debe a la diversidad de definiciones, así como a la falta de consenso en el proceso evaluativo. No obstante, MacKenzie et al. (2018) encuentran en diferentes estudios que, al parecer, personas con esquizofrenia que presentan mayor grado de adherencia tienen mejor desempeño en las pruebas de funcionamiento cognitivo, en comparación con pacientes que presentan baja adherencia.
En la actualidad, se debate más sobre la utilidad de la medicación de apoyo y su efecto sobre la funcionalidad cognitiva, lo que es congruente con lo que definen Tanzer et al. (2020) con respecto a la necesidad de fármacos que permitan mejorar la cognición general y, a su vez, detener el deterioro en los pacientes con trastorno esquizofrénico, como los potencializadores del receptor nicotínico implicados en el deterioro cognitivo. Asimismo, se sugiere que los inhibidores de la acetilcolinesterasa como medicación complementaria de los antipsicóticos podrían mejoran la velocidad de procesamiento y la memoria de trabajo en pacientes con esquizofrenia. Los agentes que actúan sobre el sistema glutamatérgico mostraron efectos discretos sobre la cognición general, así como en la memoria de trabajo en pacientes con esquizofrenia, debido a la baja potencia del antipsicótico. Por otro lado, otros estudios sugieren que el uso dual de medicamentos contra la demencia, junto con el tratamiento con antipsicóticos, mejora los síntomas negativos y las puntuaciones del Mini-Mental State Examination con respecto a la cognición global en pacientes con esquizofrenia, aunque, se requiere más evidencia científica (Kishi et al., 2018).
Por otra parte, parece haber un consenso en la literatura científica sobre la eficacia y las bondades de la intervención neurocognitiva, como línea de apoyo terapéutica, que favorece la adherencia del paciente a la medicación antipsicótica y, a su vez, actúa como factor protector de los diferentes dominios de la cognición. Dicho aspecto es coherente con las reflexiones de Penadés et al., (2015) y Góngora (2020), en las que la terapia neurocognitiva parece potenciar los biomarcadores de la cognición, así como la funcionalidad cognitiva de los sujetos, como lo indican Silva y Restrepo (2019), en la que uno de cada siete pacientes intervenidos de manera dual, con farmacoterapia e intervención psicosocial, alcanzan un nivel de recuperación funcional importante. Por lo tanto, gracias a la plasticidad neuronal, la rehabilitación neuropsicológica fortalece las conexiones neurofuncionales y anatómicas, que demuestra cambios positivos a nivel neuropsicológico, lo cual, puede ser beneficioso para los pacientes con esquizofrenia, ya que podría ser un complemento útil para generar una rehabilitación integral y funcional.
Por último, a la luz de los estudios, de manera independiente a la fase de la enfermedad, la dosis, la medicación asociada, el tipo de antipsicótico y el nivel de adherencia, la alteración funcional se presenta en la cognición global con tendencia en la memoria, las funciones ejecutivas y la velocidad de procesamiento de la información. Lo anterior coincide con algunos aspectos definidos por Lozano y Acosta (2009) que afirman que, en la esquizofrenia, la afectación de la cognición no se da de forma binaria, puesto que se presenta en múltiples procesos como la atención, la memoria, las habilidades visoespaciales, la motricidad fina, el aprendizaje y las funciones ejecutivas, en los que se incluyen los dominios de la cognición social.
Conclusiones
Indistintamente, la cognición es un aspecto altamente comprometido en la esquizofrenia, en la que sus alteraciones se pueden manifestar antes de que aparezcan los síntomas positivos o negativos, y que perdura incluso cuando los síntomas nucleares desaparecen. Sus perturbaciones no se ven influenciadas solamente por los factores que se mencionan en este estudio, sino también por edad, la desregulación metabólica generada por la medicación antipsicótica, los efectos adversos como los signos extrapiramidales, entre otros (MacKenzie et al., 2018). A la luz de los estudios analizados, se evidencia poco consenso en las investigaciones con relación a los factores farmacológicos que pueden influir en la reducción o potencialización del deterioro cognitivo. Sin embargo, parece ser que las dosis altas, así como la cronicidad en el uso de antipsicóticos, empeoran la cognición y la resistencia de la enfermedad. Por otro lado, la evidencia es consistente en cuanto a los beneficios de la rehabilitación neurocognitiva, entre otras intervenciones psicosociales, que actúan como factor protector de la cognición y que contribuyen a la rehabilitación funcional de los pacientes con esquizofrenia. Lo anterior sugiere que la mejor forma de tratamiento para estos pacientes supone la rehabilitación neurocognitiva permanente como coadyuvante de la farmacoterapia.
Por otro lado, la evidencia es consistente con respecto a los beneficios de la rehabilitación neurocognitiva como factor coadyuvante en la esquizofrenia. De igual manera, ocurre con las demás intervenciones psicosociales que actúan como factor protector sobre la cognición, aportan a la estabilización de los síntomas negativos y positivos, aumentan la funcionalidad y redundan en la condición de bienestar del paciente. Por tal razón, se sugiere continuar implementando procesos de atención interdisciplinar en el paciente con esquizofrenia, con énfasis en farmacoterapia, rehabilitación neurocognitiva, psicoterapia y psicoeducación.
Dentro de las limitaciones observadas, se ha de mencionar que son pocos los estudios sobre la problemática hallados en el contexto regional latinoamericano y, más específicamente, en Colombia, pues gran parte de los estudios se realizan en Asia, Europa y Norteamérica.
De igual manera, la cantidad de publicaciones generadas desde la neuropsicología y otras disciplinas psicológicas es baja. La mayoría de los estudios provienen de áreas médicas como la neurología o la psiquiatría. Lo anterior sugiere desconocimiento o poco interés por suscitar investigaciones sobre este importante fenómeno en la comunidad científica latinoamericana perteneciente al campo de las neurociencias. Otro limitante encontrado fue el acceso a información sobre el problema, pues persiste una brecha importante que franquear para acceder a la difusión y el conocimiento científico. Por último, dentro de las dificultades se evidencia que la mayoría de las publicaciones encontradas se centran en el estudio de la cognición de manera global, con lo que se deja de lado el abordaje y profundización en los dominios específicos de la cognición como el lenguaje, la atención, la memoria y las funciones ejecutivas, entre otros.
Para terminar, se recomienda fomentar la investigación sobre esquizofrenia y deterioro cognitivo desde la neuropsicología en el contexto latinoamericano; garantizar a la comunidad científica el acceso equitativo a la información científica, y abordar en estudios posteriores el deterioro cognitivo en la esquizofrenia desde dominios específicos como son las funciones ejecutivas, la memoria, la atención, el lenguaje y la cognición social.
Referencias
Alcaldía de Medellín. (2020). Profundización del análisis de la situación de salud, Medellín 2005- 2018. Salud mental y convivencia social. https://www.medellin.gov.co/irj/go/km/docs/pccdesign/medellin/Temas/Salud_0/IndicadoresEstadisticas/Shared%20Content/ASIS/Archivos%20descargables/04_ASIS_Salud%20mental%20y%20convivencia_Final.pdf
Anda, L., Johnsen, E., Kroken, R. A., Joa, I., Rettenbacher, M. y Løberg, E.M. (2021). Cognitive change and antipsychotic medications: Results from a pragmatic rater-blind RCT. Schizophrenia Research: Cognition, 26, 100204. https://doi.org/10.1016/j.scog.2021.100204
Asociación Americana de Psicología [APA1]. (2010). Principios Éticos de los Psicólogos y Código de Conducta. Enmiendas 2010. https://www.academia.edu/35081026/Código_Conducta_APA
Asociación Americana de Psiquiatría [APA2]. (2013). Manual diagnóstico y estadístico de los trastornos mentales. Editorial Panamericana.
Barquero-Madrigal, A. (2017). Esquizofrenia resistente al tratamiento: ¿hemos tomado una decisión? Revista Chilena de Neuro-Psiquiatria, 55(2), 85-92. https://scielo.conicyt.cl/pdf/rchnp/v55n2/art03.pdf
Bechi, M., Bosia, M., Spangaro, M., Pigoni, A., Buonocore, M., Scrofani, D., Cocchi, F., Bianchi, L., Guglielmino, C., Smeraldi, E. y Cavallaro, R. (2018). Visual and audio emotion processing training for outpatients with schizophrenia: an integrated multisensory approach. Neuropsychological Rehabilitation, 28(7), 1131-1144. https://doi.org/10.1080/09602011.2016.1240698
Bennett, D., Dluzniak, A., Cropper, S. J., Partos, T., Sundram, S. y Carter, O. (2016). Selective impairment of global motion integration, but not global form detection, in schizophrenia and bipolar affective disorder. Schizophrenia Research: Cognition, 3, 11-14. https://doi.org/10.1016/j.scog.2015.11.003
Bora, E., Veznedaroğlu, B. y Vahip, S. (2016). Theory of mind and executive functions in schizophrenia and bipolar disorder: A cross-diagnostic latent class analysis for identification of neuropsychological subtypes. Schizophrenia Research, 176(2-3), 500-505. https://doi.org/10.1016/j.schres.2016.06.007
Braun, U., Harneit, A., Pergola, G., Menara, T., Schäfer, A., Betzel, R. F., Zang, Z., Schweiger, J. I., Zhang, X., Schwarz, K., Chen, J., Blasi, G., Bertolino, A., Durstewitz, D., Pasqualetti, F., Schwarz, E., Meyer-Lindenberg, A., Bassett, D. S. y Tost, H. (2021). Brain network dynamics during working memory are modulated by dopamine and diminished in schizophrenia. Nature Communications, 12(1), 1-11. https://doi.org/10.1038/s41467-021-23694-9
Bruno, A., Zoccali, R., Troili, G., Scala, L., Pandolfo, G., Cedro, C., Mento, C., Santoro, V., Espina, E. y Muscatello, M. (2020). Vortioxetine on Cognition in Schizophrenia. a Pilot Study. Journal of Clinical Psychopharmacology, 40(4), 381-385. https://doi.org/10.1097/JCP.0000000000001242
Buonocore, M., Bosia, M., Wu, M., Spangaro, M., Cavedoni, S., Cocchi, F., Guglielmino, C., Bianchi, L., Mastromatteo, A. R. y Cavallaro, R. (2017). Is Longer Treatment Better? A Comparison Study of 3 Versus 6 Months Cognitive Remediation in Schizophrenia. Neuropsychology, 31(4), 467-473. https://doi.org/10.1037/neu0000347
Burdick, K. E., Perez-Rodriguez, M., Birnbaum, R., Shanahan, M., Larsen, E., Harper, C., Poskus, J. y Sklar, P. (2020). A molecular approach to treating cognition in schizophrenia by calcium channel blockade: An open-label pilot study of the calcium-channel antagonist isradipine. Schizophrenia Research: Cognition, 21(2020), 100180. https://doi.org/10.1016/j.scog.2020.100180
Burton, C. Z., Harvey, P. D., Patterson, T. L. y Twamley, E. W. (2016). Neurocognitive insight and objective cognitive functioning in schizophrenia. Schizophrenia Research, 171(1-3), 131-136. https://doi.org/10.1016/j.schres.2016.01.021
Caqueo-Urízar, A., Urzúa, A., Mena-Chamorro, P., Fond, G., y Boyer, L. (2020). Adherence to antipsychotic medication and quality of life in Latin-American patients diagnosed with Schizophrenia. Patient Preference and Adherence, 14, 1595-1604. https://doi.org/10.2147/PPA.S265312
Castano-Pulgarin, S. A., Suárez-Betancur, N., Tilano-Vega, L. y Herrera-López, H. (2021). Internet, social media and online hate speech. Systematic review, Aggression and Violent Behavior, 58, 101608. https://doi.org/10.1016/j.avb.2021.101608
Chattopadhyay, S., Patil, N., Nayak, R., Chate, S. y Singh, O. (2020). Neurocognitive profile in Indian individuals genetically at risk of schizophrenia. Indian Journal of Psychological Medicine, 42(2), 155-161. https://doi.org/10.4103/IJPSYM.IJPSYM_243_19
Correll, C., Stanford, A., Claxton, A., Du, Y. y Weiden, P. (2019). Social and functional outcomes with two doses of aripiprazole lauroxil vs placebo in patients with schizophrenia: a post-hoc analysis of a 12-week phase 3 efficacy study. Psychiatry Research, 274(2019), 176-181. https://doi.org/10.1016/j.psychres.2019.02.021
Fisher, M., Mellon, S. H., Wolkowitz, O. y Vinogradov, S. (2016). Neuroscience-informed auditory training in schizophrenia: A final report of the effects on cognition and serum brain-derived neurotrophic factor. Schizophrenia Research: Cognition, 3, 1-7. https://doi.org/10.1016/j.scog.2015.10.006
Fond, G., Berna, F., Boyer, L., Godin, O., Brunel, L., Andrianarisoa, M., Aouizerate, B., Capdevielle, D., Chereau, I., Danion, J. M., Dubertret, C., Dubreucq, J., Faget, C., Gabayet, F., Le Gloahec, T., Llorca, P. M., Mallet, J., Misdrahi, D., Rey, R., Richieri, C., Passerieux, C., Portalier, C., Roux, P., Vehier, A. (2018). Benzodiazepine long-term administration is associated with impaired attention/working memory in schizophrenia: results from the national multicentre FACE-SZ data set. European Archives of Psychiatry and Clinical Neuroscience, 268(1), 17-26. https://doi.org/10.1007/s00406-017-0787-9
Fu, S., Czajkowski, N., Rund, B. R. y Torgalsbøen, A. K. (2017). The relationship between level of cognitive impairments and functional outcome trajectories in first-episode schizophrenia. Schizophrenia Research, 190, 144-149. https://doi.org/10.1016/j.schres.2017.03.002
Gaviria, A., Queralt, G., Martínez, M., Novillo, L. y Salcedo, N. (2017). Alteraciones neurocognitivas en la esquizofrenia. Análisis factorial. Medicina U.P.B 36(2), 285-304. https://doi.org/10.18566/medupb.v36n2.a04"
Gómez-Jarabo, G. (2012). Bases farmacológicas de la conducta. Libro II. Farmacología de los trastornos mentales y conductuales. Síntesis.
Góngora, V. (2020). Fortalezas de carácter en pacientes adultos en tratamiento psicoterapéutico. Interdisciplinaria. Revista de Psicología y Ciencias Afines, 37(1), 331–343. https://doi.org/10.16888/interd.2020.37.1.20
Gopal, S., Gogate, J., Pungor, K., Kim, E., Singh, A. y Mathews, M. (2020). Improvement of negative symptoms in schizophrenia with paliperidone palmitate 1-month and 3-month long-acting injectables: Results from a phase 3 non-inferiority study. Neuropsychiatric Disease and Treatment, 16, 681-690. https://doi.org/10.2147/NDT.S226296
Gratacós, M. y Pousa, E. (2018). Intervenciones para mejorar la adherencia terapeútica en sujetos con esquizofrenia. Revista del Colegio Oficial de Psicólogos, 39(1), 31-39. https://www.redalyc.org/journal/778/77854690004/html/
Higashi, K., Medic, G., Littlewood, K. J., Diez, T., Granström, O. y De Hert, M. (2013). Medication adherence in schizophrenia: factors influencing adherence and consequences of nonadherence, a systematic literature review. Therapeutic Advances in Psychopharmacology, 3(4), 200-218. https://doi.org/10.1177/2045125312474019
Hirt, V., Schubring, D., Schalinski, C. y Rockstroh, B. (2019). Mismatch negativity and cognitive performance in the course of schizophrenia. International Journal of Psychophysiology, 145, 30-39. https://doi.org/10.1016/j.ijpsycho.2019.01.006
Hou, Y., Xie, J., Yuan, Y., Cheng, Z., Han, X., Yang, L., Yu, X. y Shi, C. (2020). Neurocognitive effects of atypical antipsychotics in patients with first-episode schizophrenia. Nordic Journal of Psychiatry, 74(8), 594-601. https://doi.org/10.1080/08039488.2020.1771767
Hulkko, A. P., Murray, G. K., Moilanen, J., Haapea, M., Rannikko, I., Jones, P. B., Barnett, J. H., Huhtaniska, S., Isohanni, M. K., Koponen, H., Jääskeläinen, E. y Miettunen, J. (2017). Lifetime use of psychiatric medications and cognition at 43 years of age in schizophrenia in the Northern Finland Birth Cohort 1966. European Psychiatry, 45, 50-58. https://doi.org/10.1016/j.eurpsy.2017.06.004
Husa, A. P., Moilanen, J., Murray, G. K., Marttila, R., Haapea, M., Rannikko, I. y Jääskeläinen, E. (2017). Lifetime antipsychotic medication and cognitive performance in schizophrenia at age 43 years in a general population birth cohort. Psychiatry Research, 247, 130-138. https://doi.org/10.1016/j.psychres.2016.10.085
Iasevoli, F., Giordano, S., Balletta, R., Latte, G., Formato, M. V., Prinzivalli, E., De Berardis, D., Tomasetti, C. y de Bartolomeis, A. (2016). Treatment resistant schizophrenia is associated with the worst community functioning among severely-ill highly-disabling psychiatric conditions and is the most relevant predictor of poorer achievements in functional milestones. Progress in Neuro-Psychopharmacology and Biological Psychiatry, 65, 34-48. https://doi.org/10.1016/j.pnpbp.2015.08.010
Inchauspe, J. y Valverde, M. (2018). Creer en la clozapina: fe y evidencias. Revista de la Asociación Española de Neuropsiquiatría, 38(133). 239-262. https://doi.org/10.4321/s0211-57352018000100013
Jeste, S. D., Patterson, T. L., Palmer, B. W., Dolder, C. R., Goldman, S. y Jeste, D. V. (2003). Cognitive predictors of medication adherence among middle-aged and older outpatients with schizophrenia. Schizophrenia Research, 63(1-2), 49-58. https://doi.org/10.1016/S0920-9964(02)00314-6
Karabanowicz, E., Tyburski, E., Karasiewicz, K., Sokołowski, A., Mak, M., Folkierska-Żukowska, M. y Radziwiłłowicz, W. (2020). Metaphor Processing Dysfunctions in Schizophrenia Patients With and Without Substance Use Disorders. Frontiers in Psychiatry, 11. https://doi.org/10.3389/fpsyt.2020.00331
Kishi, T., Ikuta, T., Oya, K., Matsunaga, S., Matsuda, Y. y Iwata, N. (2018). Anti-dementia drugs for psychopathology and cognitive impairment in schizophrenia: A systematic review and meta-analysis. International Journal of Neuropsychopharmacology, 21(8), 748-757. https://doi.org/10.1093/ijnp/pyy045
Kudo, N., Yamamori, H., Ishima, T., Nemoto, K., Yasuda, Y., Fujimoto, M., Azechi, H., Niitsu, T., Numata, S., Ikeda, M., Iyo, M., Ohmori, T., Fukunaga, M., Watanabe, Y., Hashimoto, K. y Hashimoto, R. (2020). Plasma levels of matrix metalloproteinase-9 (MMP-9) are associated with cognitive performance in patients with schizophrenia. Neuropsychopharmacology Reports, 40(2), 150-156. https://doi.org/10.1002/npr2.12098
Lieberman, J. A., Stroup, T. S., McEvoy, J. P., Swartz, M. S., Rosenheck, R. A., Perkins, D. O., Keefe, R. S. E., Davis, S. M., Davis, C. E., Lebowitz, B. D., Severe, J. K. y Hsiao, J. K. (2005). Effectiveness of Antipsychotic Drugs in Patients with Chronic Schizophrenia. New England Journal of Medicine, 353(12), 1209-1223. https://doi.org/10.1056/NEJMoa051688
López-López, E., Tobón, S. y Juárez-Hernández, L. G. (2019). Escala para Evaluar Artículos Científicos en Ciencias Sociales y Humanas- EACSH. REICE. Revista Iberoamericana Sobre Calidad, Eficacia y Cambio en Educación, 17(4), 111-125. https://doi.org/10.15366/REICE2019.17.4.006
López-Martín, O., Segura, A., Rodríguez, M., Dimbwadyo I. y Polonio-López, B. (2016). Efectividad de un programa de juego basado en realidad virtual para la mejora cognitiva en la esquizofrenia. Gaceta Sanitaria, 30(2), 133-136. https://doi.org/10.1016/j.gaceta.2015.10.004
López-Martín, O., Segura, A., Zabala, C. y Polonio-López, B. (2017). Eficacia de un videojuego en el tratamiento de pacientes con esquizofrenia. Revista Mexicana de Psicología, 34(1), 55-64. https://www.redalyc.org/articulo.oa?id=243056045006
Lozano, L. y Acosta, R. (2009). Alteraciones cognitivas en la esquizofrenia. Revista Médica, 17(1), 87-94. http://www.scielo.org.co/pdf/med/v17n1/v17n1a13.pdf
Luther, L., Firmin, R. L., Minor, K. S., Vohs, J. L., Buck, B., Buck, K. D. y Lysaker, P. H. (2016). Metacognition deficits as a risk factor for prospective motivation deficits in schizophrenia spectrum disorders. Psychiatry Research, 245, 172-178. https://doi.org/10.1016/j.psychres.2016.08.032
MacKenzie, N. E., Kowalchuk, C., Agarwal, S. M., Costa-Dookhan, K. A., Caravaggio, F., Gerretsen, P., Chintoh, A., Remington, G. J., Taylor, V. H., Müeller, D. J., Graff-Guerrero, A. y Hahn, M. K. (2018). Antipsychotics, Metabolic Adverse Effects, and Cognitive Function in Schizophrenia. Frontiers in Psychiatry, 9, 622. https://doi.org/10.3389/fpsyt.2018.00622
Meltzer, H. Y., Share, D. B., Jayathilake, K., Salomon, R. M. y Lee, M. A. (2020). Lurasidone Improves Psychopathology and Cognition in Treatment-Resistant Schizophrenia. Journal of Clinical Psychopharmacology, 40(3), 240-249. https://doi.org/10.1097/JCP.0000000000001205
Ministerio de Salud y Protección Social y Colciencias. (2014). Guía de práctica clínica para el diagnóstico, tratamiento e inicio de la rehabilitación psicosocial de los adultos con esquizofrenia, Guía n.º 29. https://medicosgeneralescolombianos.com/images/Guias_2014/GPC_29_Esquizofrenia.pdf
Obeid, S., Hallit, S., Sacre, H. y Kazour, G. R. (2020). Effectiveness of integrated psychological therapy on cognitive function among Lebanese patients with schizophrenia: a pilot study. International Journal of Psychiatry in Clinical Practice, 24(1), 43-52. https://doi.org/10.1080/13651501.2019.1682615
Organización Mundial de la Salud [OMS] (2019, octubre 4). Esquizofrenia. https://www.who.int/es/news-room/fact-sheets/detail/schizophrenia
Organización Panamericana de la Salud y Organización Mundial de la Salud [OPS y OMS] (2014). Plan de acción sobre salud mental 2015-2020. https://www3.paho.org/hq/index.php?option=com_contentyview=articleyid=11337:plan-of-action-on-mental-health-2015-2020yItemid=41600ylang=es
Page, M. J., McKenzie, J. E., Bossuyt, P. M., Boutron, I., Hoffmann, T. C., Mulrow, C. D., Shamseer, L., Tetzlaff, J. M., Akl, E. A., Brennan, S. E., Chou, R., Glanville, J., Grimshaw, J. M., Hróbjartsson, A., Lalu, M. M., Li, T., Loder, E. W., Mayo-Wilson, E., McDonald, S., … Moher, D. (2021). The PRISMA 2020 statement: An updated guideline for reporting systematic reviews. Revista Española de Cardiología, 74(9), 790–799. https://doi.org/10.1136/BMJ.N71
Penadés, R., García-Rizo, C., Bioque, M., González-Rodríguez, A., Cabrera, B., Mezquida, G. y Bernardo, M. (2015). Búsqueda de nuevos biomarcadores de la cognición en esquizofrenia. Schizophrenia Research: Cognition, 2(4), 196-203. https://doi.org/10.1016/j.scog.2015.06.002
Peña, J., Ibarretxe-Bilbao, N., Sánchez, P., Iriarte, M. B., Elizagarate, E., Garay, M. A. Ojeda, N. (2016). Combining social cognitive treatment, cognitive remediation, and functional skills training in schizophrenia: A randomized controlled trial. Npj Schizophrenia, 2. https://doi.org/10.1038/npjschz.2016.37
Peña, J., Ibarretxe-Bilbao, N., Sánchez, P., Iriarte, J. J., Elizagarate, E., Garay. M. A., Gutiérrez, M., Iribarren, A. y Ojeda, N. (2018). Mechanisms of functional improvement through cognitive rehabilitation in schizophrenia. Journal of Psychiatric Research, 101, 21-27. https://doi.org/10.1016/j.jpsychires.2018.03.002
Pérez-Garza, R., Victoria-Figueroa, G. y Ulloa-Flores, R. E. (2016). Sex Differences in Severity, Social Functioning, Adherence to Treatment, and Cognition of Adolescents with Schizophrenia. Schizophrenia Research and Treatment, 2016, 1-7. http://dx.doi.org/10.1155/2016/1928747
Pizarro-Galleguillos, B., Waissbluth, O., Cavieres, A., Moya, P. y Bustamante, L. (2019). Esquizofrenia resistente: Definiciones e Implicancias del concepto de Esquizofrenia Resistente a tratamiento. Revista Chilena de Neuro-Psquiatría, 57 (4), 394-404. https://doi.org/10.4067/S0717-92272019000400394
Popolo, R., Dimaggio, G., Luther, L., Vinci, G., Salvatore, G. y Lysaker, P. H. (2016). Theory of mind in schizophrenia: Associations with clinical and cognitive insight controlling for levels of psychopathology. Journal of Nervous and Mental Disease, 204(3), 240-243. https://doi.org/10.1097/NMD.0000000000000454
Rabanea-Souza, T., Akiba, H. T., Berberian, A. A., Bressan, R. A., Dias, Á. M. y Lacerda, A. L. T. (2016). Neuropsychological correlates of remission in chronic schizophrenia subjects: The role of general and task-specific executive processes. Schizophrenia Research: Cognition, 3, 39-46. https://doi.org/10.1016/j.scog.2015.12.001
Rehse, M., Bartolovic, M., Baum, K., Richter, D., Weisbrod, M. y Roesch-Ely, D. (2016). Influence of antipsychotic and anticholinergic loads on cognitive functions in patients with schizophrenia. Schizophrenia Research and Treatment, 2016. https://doi.org/10.1155/2016/8213165
Ruiz-Sánchez, E., Jiménez-Genchi, J., Alcántara-Flores, Y. M., Castañeda-González, C. J., Aviña-Cervantes, C. L., Yescas, P., del Socorro González-Valadez, M., Martínez-Rodríguez, N., Ríos-Ortiz, A., González-González, M., López-Navarro, M. E. y Rojas, P. (2021). Working memory deficits in schizophrenia are associated with the rs34884856 variant and expression levels of the NR4A2 gene in a sample Mexican population: a case control study. BMC Psychiatry, 21(1), 1-13. https://doi.org/10.1186/s12888-021-03081-w
Sahbaz, C. y Kurtulmus, A. (2019). Association between emotional functioning and biological rhythm disruptions in patients with schizophrenia. Psychiatry and Clinical Psychopharmacology, 29(4), 455-462. https://doi.org/10.1080/24750573.2019.1682853
Sanguino-Andrés, R., López-Villalobos, J. A., Sanguino, C. G., González-Pablos, E., Vaquero-Casado, M. y López-Sánchez, M. V. (2018). Predicción de deterioro cognitivo en esquizofrenia retrospectiva de 31 años. Psicología Conductual, 26(1), 141-158. https://www.researchgate.net/publication/324524040_Prediccion_de_deterioro_cognitivo_en_esquizofrenia_Retrospectiva_de_31_anosSantos, B., González-Fraile, E., Zabala, A., Guillén, V., Rueda, J. R. y Ballesteros, J. (2018). Cognitive improvement of acetylcholinesterase inhibitors in schizophrenia. Journal of Psychopharmacology, 32(11), 1155-1166. https://doi.org/10.1177/0269881118805496
Sepehrmanesh, Z., Heidary, M., Akasheh, N., Akbari, H. y Heidary, M. (2018). Therapeutic effect of adjunctive N-acetyl cysteine (NAC) on symptoms of chronic schizophrenia: A double-blind, randomized clinical trial. Progress in Neuro-Psychopharmacology and Biological Psychiatry, 82(2), 289-296. https://doi.org/10.1016/j.pnpbp.2017.11.001
Settem, V., Karanadi, H. y Praharaj, S. (2020). Cognitive deficits, depressive symptoms, insight, and medication adherence in remitted patients with schizophrenia. Indian Journal of Psychiatry, 61(4), 335-341. https://doi.org/10.4103/psychiatry.IndianJPsychiatry_17_19
Silva, M. y Restrepo, D. (2019). Recuperación funcional de la esquizofrenia. Revista Colobiana de Psiquiatría, 48(4), 252-260. https://doi.org/10.1016/j.rcp.2017.08.004Sinkeviciute, I., Begemann, M., Prikken, M., Oranje, B., Johnsen, E., Lei, W. U., Hugdahl, K., Kroken, R. A., Rau, C., Jacobs, J. D., Mattaroccia, S. y Sommer, I. E. (2018). Efficacy of different types of cognitive enhancers for patients with schizophrenia: a meta-analysis. Npj Schizophrenia, 4(1). https://doi.org/10.1038/s41537-018-0064-6
Stucchi-Portocarrero, S. (2019). ¿Es aún válida la división entre antipsicóticos "clásicos" y "atípicos"? Revista de Neuro-Psiquiatría, 82(3), 209-217. https://doi.org/10.20453/rnp.v82i3.3575
Tanzer, T., Shah, S., Benson, C., De Monte, V., Gore-Jones, V., Rossell, S. L., Dark, F., Kisely, S., Siskind, D. y Melo, C. D. (2020). Varenicline for cognitive impairment in people with schizophrenia: systematic review and meta-analysis. Psychopharmacology, 237(1), 11–19. https://doi.org/10.1007/s00213-019-05396-9
Valaparla, V. L., Nehra, R., Mehta, U. M., Thirthalli, J. y Grover, S. (2017). Social cognition of patients with schizophrenia across the phases of illness - A longitudinal study. Schizophrenia Research, 190, 150-159. https://doi.org/10.1016/j.schres.2017.03.008
Veselinović, T., Scharpenberg, M., Heinze, M., Cordes, J., Mühlbauer, B., Juckel, G., Habel, U., Rüther, E., Timm, J., Gründer, G., Bleich, S., Borgmann, M., Breunig-Lyriti, V., Schulz, C., Brüne, M., Falkai, P., Feyerabend, S., Figge, C., Frieling, H., … Wobrock, T. (2019). Disparate effects of first and second generation antipsychotics on cognition in schizophrenia – Findings from the randomized NeSSy trial. European Neuropsychopharmacology, 29(6), 720-739. https://doi.org/10.1016/j.euroneuro.2019.03.014
Vicente, B., Saldivia, S. y Pihán, R. (2016). Prevalencia y brechas hoy; salud mental mañana. Acta Bioethica , 22 (1). https://doi.org/10.4067/S1726-569X2016000100006
Vitutia, M. (2016). Efectos de la terapia asistida con animales en dominios cognitivos en pacientes con esquizofrenia [Tesis doctoral, Universidad Complutense de Madrid]. E-Prints Complutense. https://eprints.ucm.es/id/eprint/38845/
Wolnik, L. (2018). Rehabilitación de las Funciones Ejecutivas en la Esquizofrenia. Una revisión sistemática. Revista de Discapacidad, Clínica y Neurociencias, 5(1), 31-57. https://doi.org/10.14198/DCN.2018.5.1.03
Wu, Q., Chun Chen, D., Long, Y., Hong, M., De Yang, F., Soares, J. y Yang, X. (2016). Cognitive impairments in first-episode drug-naive and chronic medicated schizophrenia: MATRICS consensus cognitive battery in a Chinese Han population. Psychiatry Research, 238, 196-202, https://doi.org/10.1016/j.psychres.2016.02.042
Zhang, Q., Li, X., Parker, G. J., Hong, X-H., Wang, Y., Lui, S., Neumann, D. L. Cheung, E., Shum, D. y Chan, R. C. K. (2016). Theory of mind correlates with clinical insight but not cognitive insight in patients with schizophrenia. Psychiatry Research, 237, 188-195. https://doi.org/10.1016/j.psychres.2016.01.044
Zhou, Y., Li, G., Li, D., Cui, H. y Ning, Y. (2018). Dose reduction of risperidone and olanzapine can improve cognitive function and negative symptoms in stable schizophrenic patients: A single-blinded, 52-week, randomized controlled study. Journal of Psychopharmacology, 32(5), 524-532. https://doi.org/10.1177/0269881118756062