Artículo de investigación
Diagnóstico, tratamiento e investigación en pacientes con demencia. Tensiones y significado*
Diagnosis, treatment and research on dementia patients. Tensions and meanings
Diagnóstico, tratamento e pesquisa em demência. As tensões e significados
Diagnóstico, tratamiento e investigación en pacientes con demencia. Tensiones y significado*
Revista Colombiana de Bioética, vol. 9, pp. 59-137, 2014
Universidad El Bosque

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 05 Noviembre 2013
Aprobación: 24 Octubre 2014
Resumen: Esta investigación tuvo como objetivo identificar las tensiones que emergen entre los significados de los pacientes con demencia y sus asistentes, cuando toman decisiones sobre la atención en salud respecto a diagnóstico y tratamiento, o su participación en proyectos de investigación, en la Clínica de Memoria de la Facultad de Medicina de la Universidad Nacional de Colombia, sede Bogotá. Es un estudio descriptivo comprensivo, de corte transversal, que utilizó como estrategia de investigación las técnicas de revisión documental, cuestionarios y entrevistas. Se estableció el compromiso cognoscitivo y comportamental de los pacientes y se identificaron los significados no en términos lingüísticos, sino de la interpretación personal que atribuyen al diagnóstico y tratamiento de la demencia en el aspecto asistencial, y a la posibilidad hipotética de participar en proyectos de investigación relacionados. Durante el análisis se identificaron las tensiones entre esos significados y se cualificaron, según los principios bioéticos reconocidos. Como hallazgo, emergió de los datos un principio: el altruismo.
Palabras clave: Demencia, deterioro cognoscitivo leve, principios bioéticos, altruismo, dignidad, solidaridad.
Abstract: The aim of the research was to identify the tensions that emerged between dementia patients’ desires and their caregivers’ in relation to decisions regarding the health care diagnosis and treatment, or the participation on research projects at the College of Medicine of the Universidad Nacional de Colombia, Memory Clinic, in Bogotá. It is a compressive, descriptive, transversal study; the strategies of research used were the documental revision technique, questionnaires and interviews. The cognitive and behavioral compromise of the patient was established and the significance, not linguistic, but personal interpretation, attributed to the dementia diagnostic and treatment in the welfare aspect, and the hypothetical possibility of being part of related research projects. The tensions between those meanings were identified through analysis and qualified according to recognized bioethical principles. From the data emerged the principle of altruism
Keywords: Dementia, mild cognitive impairment, bioethics principles, altruism, dignity, solidarity.
Resumo: Esta pesquisa teve o objetivo de identificar as tensões que surgem entre os significados dos pacientes com demência e seus assistentes, em relação as decisões sobre cuidados de saúde para diagnóstico e tratamento, ou a participação em projetos de investigação na Clínica de Memória da Faculdade de Medicina na Universidade Nacional da Colômbia, em Bogotá. Esta pesquisa e profunda, descritiva, transversal e utiliza como estratégia de pesquisa de análise dos documentos técnicas, questionários e entrevistas. Envolvimento cognitivo e comportamental dos pacientes quem foram estabelecidos e os significados não são identificados em termos de linguagem, mas a interpretação pessoal atribuído ao diagnóstico e tratamento da demência no aspecto cuidado, e a possibilidade hipotética de participar em projetos do investigação. As tensões entre estes significados foram identificados por os princípios bioéticos reconhecidos. A partir dos dados surgiu o princípio do altruísmo.
Palavras-chave: demência, comprometimento cognitivo leve, princípios bioéticos, altruísmo, dignidade, solidariedade.
Introducción
El creciente número de ancianos y, como consecuencia, la mayor prevalencia e incidencia de las enfermedades neurodegenerativas que conducen a la demencia en un proceso progresivo y, hasta ahora, irreversible, es un reto de primera importancia para la salud. Según el Departamento Nacional de Estadística (DANE)[1], en Colombia, en el lapso 2005-2020, se espera un incremento de la población de ancianos del 61 % respecto a un 19 % en la población general. Es un fenómeno mundial documentado por la Organización Mundial de la Salud (OMS)[2]. Con el crecimiento de la población senil, dicen Montañez y de Brigard[3], aumenta la prevalencia de la demencia; definida como el número total de enfermos que va desde 1 % en la población con edades entre 50 a 65 años; 15,8 % en mayores de 65; hasta 50 % en mayores de 85 años. Es evidente la necesidad de avanzar en investigación para obtener mejores recursos en el diagnóstico temprano y tratamientos que detengan o curen la enfermedad, no solo sintomáticos como los actualmente disponibles. En esos procesos de diagnóstico, tratamiento y participación en investigación, opera la bioética mediante el aporte de información empírica y reflexiones que orientan la visión humanista del problema. Entre otros aspectos, involucra el concepto de dignidad del ser humano en un estado de extrema vulnerabilidad, y las dificultades inherentes al consentimiento informado subrogado o desde la concepción del mejor interés del paciente.
El acervo de estudios empíricos es insuficiente, por la gran variabilidad de resultados inherente a su ubicación en contexto, a la concepción y sentido de vida de cada individuo y comunidad. La pregunta de investigación se inserta con una visión médica, en su horizonte restringido, que busca identificar y tratar la disfunción fisiológica en las áreas del diagnóstico, el tratamiento y la investigación puntual, observada desde su complemento en el campo de las humanidades, para aportar la percepción del paciente y su asistente en un espacio y tiempo locales.
La pregunta es: ¿Cuáles son las tensiones que emergen entre los significados de los pacientes con demencia y sus asistentes, cuando toman decisiones sobre la atención en salud respecto a diagnóstico y tratamiento o su participación en proyectos de investigación en la clínica de memoria de la Facultad de Medicina de la Universidad Nacional de Colombia, que deberían tenerse en cuenta para cualificar una atención en salud o investigación de excelencia?
El objetivo general, planteado para dar respuesta a la pregunta de investigación fue: identificar cuáles son las tensiones que emergen entre los significados de los pacientes con demencia y sus asistentes cuando toman decisiones sobre la atención en salud respecto a diagnóstico y tratamiento, o su participación en proyectos de investigación, en la clínica de memoria de la Facultad de Medicina de la Universidad Nacional de Colombia, que deberían tenerse en cuenta para cualificar una atención en salud, o investigación, de excelencia. Adicionalmente, se plantearon los objetivos específicos siguientes:
Identificar el significado individual del concepto de demencia que pacientes y asistentes construyen a partir de sus conocimientos y experiencias; identificar qué han significado para pacientes y asistentes los efectos benéficos o adversos de los tratamientos sobre el impacto de la demencia en sus vidas; establecer los imaginarios construidos sobre beneficios esperados y riesgos que estarían dispuestos a asumir si participaran en proyectos de investigación; inferir, de las tensiones entre significados de pacientes y asistentes, los sentidos que para cada grupo tienen los principios bioéticos clásicos o emergentes, subyacentes en sus decisiones.
A manera de hipótesis o anticipación de sentido se esperó encontrar una diferencia entre los denominados satisfactores o recursos técnicos y los objetivos biotecnológicos del equipo tratante en relación con las expectativas de los pacientes y sus asistentes en cuanto a fines de la vida, prioridades y sentidos que atribuyen a una buena atención en salud. Igualmente, diferencias en la concepción de la demencia como enfermedad o como proceso «normal» de envejecimiento, modificada por la influencia de tradiciones culturales sobre su significado.
Esta investigación busca una mejor comprensión y atención en el cuidado de la salud mental. Contribuye a la educación de los estudiantes de las facultades de medicina en relación con el cuidado del adulto mayor con demencia, vulnerable y necesitado de cuidado solidario y responsable a quien se le debe respeto por su dignidad.
1. METODOLOGÍA
Este estudio de caso es una investigación cualitativa con un enfoque descriptivo interpretativo. En este enfoque, según Martínez[4], la realidad social es algo construido, producido, vivido por sus miembros, y la comunicación, verbal o no, necesita de la interpretación en contexto. La construcción de los significados se observa desde la perspectiva del sentido común aportada por Schutz[5]. Se identificaron los principios bioéticos inmersos en la investigación, para lo cual se tuvieron en cuenta los lineamientos de la teoría fundamentada de Strauss y Corbin[6], y como referente las definiciones de los principios, valores o guías orientadoras del principialismo anglosajón, europeo, y propuestas conexas en Suramérica.
En este estudio, el caso es la clínica; la unidad de análisis, las tensiones entre significados y las unidades de observación o trabajo, cada paciente y su asistente. Se excluyeron pacientes con deterioro cognoscitivo que impedía su autonomía en la decisión o con demencia semántica que hiciera imposible la comunicación. Se incluyeron aquellos desde un estado leve a uno moderado de demencia, según la clasificación básica de la escala minimental, de Doraiswamy y Lee[7], que establece una demencia leve con puntaje de 29 a 24 sobre 30, y moderada, entre 23 a 12 de puntaje, ajustada por nivel educativo. Se tomó una muestra de 24 pacientes con un nivel de demencia de leve a moderado y 32 asistentes que consultaron a la clínica y aceptaron participar en la investigación.
Se obtuvieron, para la ejecución del proyecto, los permisos respecto al proyecto de investigación y al consentimiento informado, se solicitó la participación individual y voluntaria de cada paciente y su asistente. Se garantizó la participación y el retiro voluntarios, el anonimato, el respeto al deber de confidencialidad, y a las decisiones de los participantes sobre su autorización, para grabar las entrevistas, en un compromiso explícito desde el consentimiento informado escrito[8]. Se garantizó la privacidad durante las entrevistas, y el respeto y consideración durante la orientación hacia los diversos temas evaluados, según el National Committee for Ethics in Social Science Research in Health[9].
Como criterios éticos se incluyeron el cumplimiento de la Declaración de Helsinki; la Ley 23 de 1981 o Código de ética médica de Colombia, y la Resolución 8430 de 1993, del Ministerio de Protección Social[10] de Colombia que establecen las normas científicas, técnicas y administrativas para la investigación en salud. Esta investigación se inscribe en el artículo 11 de dicha resolución, como de riesgo mínimo.
El instrumento de recolección de datos utilizado fue un cuestionario con preguntas abiertas y entrevistas semiestructuradas, instrumentos que fueron probados con anterioridad a su aplicación. A los pacientes y asistentes se les dio toda la información necesaria para el pleno conocimiento de los objetivos, propósitos, riesgos y demás aspectos de la investigación.
De 26 pacientes que aceptaron se excluyeron 2 por presentar dificultades en la comprensión de las preguntas y dar respuestas incoherentes: quedaron 24. Cuatro pacientes venían solos. Las respuestas de los pacientes incluyeron su experiencia con otros grupos de atención en salud ajenos a la Clínica de Memoria. Ocho asistentes participaron sin sus pacientes, por presentar estos demencia severa.
Los criterios evaluativos de calidad buscados, se tomaron de Erlandson et al.[11]y son cinco, que incluyen los tres criterios de confiabilidad determinados por la credibilidad o acopio de información desde los registros de documentos, los cuestionarios, entrevistas, recurriendo a los entrevistados para confirmar la información e interpretación registradas por la investigadora. La transferibilidad y dependibilidad se respaldan con la disponibilidad de la ruta seguida durante la investigación, con todos los registros y documentos garantizando la confidencialidad y anonimato debidos a las personas entrevistadas. Los otros dos criterios refieren a la relación negociada favorable a contextos y personas de los participantes y la investigadora.
El análisis de la información se hizo siguiendo lineamientos generales de la teoría fundamentada según Strauss y Corbin[12]. En un proceso longitudinal de categorización de las respuestas en cuestionarios y entrevistas, no explicativo sino comprensivo, que iba emergiendo de los fenómenos descritos.
En cada categoría se inscribieron subcategorías o aspectos diversos del mismo significado para cada una de las tres áreas de indagación. Ninguna categoría o subcategoría era excluyente, es decir, igual frase o texto podía asignarse a diferentes categorías, y se preservó la naturaleza textual de los datos para una categorización centrada en el contenido como lo plantean Rodríguez, Gil y García[13]. Luego, al margen de la teoría fundamentada, se registraron las frecuencias de cada subcategoría como un medio para objetivar el peso que los participantes le asignaban.
En un segundo nivel no categorial, sino interpretativo de los significados, se extrajeron los conceptos que delimitan cada uno de los principios. Identificado los significados más frecuentes, se examinaron sus implicaciones, acuerdos o contradicciones con los diversos principios bioéticos anglosajones, europeos y suramericanos, de los cuales se reconocieron los que prevalecen, los que no reciben consideración, y nuevos principios que emergen. En la observación de las frecuencias, se originó la calificación concedida a cada subcategoría y, por tanto, a cada principio bioético, lo que finalmente condujo a descubrir el mayor valor otorgado al principio emergente, altruismo, sobre los principios clásicos. Desde allí, se dedujo por qué y cómo los hallazgos deben y pueden incidir en el diseño de una atención óptima, en salud para los participantes.
2. RESULTADOS
2.1 EPIDEMIOLOGÍA Y DIAGNÓSTICO DE LA DEMENCIA
La Organización Mundial de la Salud en su 10.a Clasificación Internacional de Enfermedades (CIE), definió la demencia como un síndrome secundario a enfermedad cerebral, de naturaleza crónica y progresiva. Es un deterioro de múltiples funciones corticales superiores. Transcurrido un tiempo más o menos prolongado, estas alteraciones cognoscitivas se acompañan de deterioro en el control emocional, el comportamiento social y las funciones ejecutivas, desde su origen en la motivación[14]. El diagnóstico de la demencia tiene claros y positivos criterios clínicos, uno de los más utilizados es el Manual para diagnóstico y estadísticas de las enfermedades mentales, de la Asociación Americana de Psiquiatría (DSM-IV) y que según Pichot[15] es la presencia de múltiples deficiencias cognoscitivas manifestadas por deterioro de la memoria o capacidad para aprender o recordar información, con una o varias de las siguientes alteraciones: trastornos del lenguaje o afasias; dificultades centrales para efectuar actividades motoras o apraxias; falla en el reconocimiento de objetos o agnosias; alteración de la ejecución, que afecta la capacidad de abstracción, organización y planificación.
Para confirmar el diagnóstico del síndrome demencial, todas esas deficiencias deben ocasionar un deterioro significativo de la actividad laboral o social y representar una disminución importante del nivel previo de actividad del individuo. En adelante se hablará de demencia, pero es necesario no olvidar que se trata de un nombre que cubre numerosas enfermedades de causa y expresión clínica diversas. Al estudiar esas diversas causas de demencia, con frecuencia encontramos que pueden tener múltiples formas en igual síndrome. Pueden resultar como consecuencia de agresiones crónicas al cerebro o sus secuelas, como sucede con los traumas, el alcoholismo o por efecto de otros tóxicos; algunas enfermedades sistémicas; infecciones por priones o retrovirus, entre otros agresores. Con frecuencia son enfermedades neurodegenerativas con predisposición genética o de causa parcialmente conocida. Solo muy escasas causas de demencia tienen un tratamiento que pueda considerarse curativo. En las neurodegenerativas, por ahora, el tratamiento solo logra hacer tolerables algunos de los más disruptivos síntomas del comportamiento o las emociones. En el terreno ya no clínico, sino epidemiológico, es evidente que en las últimas décadas se observa un aumento de los años de vida esperados para los seres humanos, junto al creciente número de ancianos.
2.1.1 Antecedentes históricos y percepción de la demencia:
Para la medicina los juicios de valor asignados al proceso de la demencia difieren según se la califique como ciencia o como arte. En la búsqueda de convertirse en ciencia, la medicina acoge el empirismo con un espíritu filosófico y científico positivistas; todo ello termina en un excesivo reduccionismo biológico y se olvida del individuo. Ese proceso simplista tiene antecedentes en la visión de Vesalio, que en su libro La Fábrica, de 1543, no solo equipara el cuerpo humano a una máquina, sino que ignora el dolor y el sufrimiento humano, biológico y social. Más tarde emergieron dos grandes corrientes filosóficas: una de tradición naturalista, con Kuhn, Locke, Hume y Popper, y otra de tradición hermenéutica, con Kierkegaard, Heidegger, Gadamer, Sartre y Habermas. Los últimos se acercaron al problema de la existencia humana no a través de la observación, sino de la reflexión filosófica. En esas corrientes de pensamiento surgieron dos aproximaciones a la medicina. La primera, en términos biológicos conductistas. La segunda, en una forma holística y hermenéutica que tiene en cuenta incertidumbres, ansiedad, valores, significados o creencias y dilemas morales.
En la oposición entre empirismo y realismo, emergieron luego los criterios estadísticos de significancia e intervalos de confianza de la medicina basada en la evidencia. Una forma de realismo bajo control empírico, que establece diferencias entre la medicina biológica o científica básica, la medicina clínica o de aplicación tecnológica, y la práctica clínica o instauración técnica de las anteriores unidas al contacto directo con el paciente. Las tres, en mutua retroalimentación. Un concepto esencial corresponde a la definición de salud y enfermedad, bien como fenómenos solamente biológicos o como constructos subjetivos, determinados por juicios de valor. La concepción de la medicina del bienestar, que aparece al finalizar la segunda guerra mundial, según Gracia[16], amplió la definición de salud más allá de la ausencia de enfermedad. Un fenómeno que puede considerarse origen de la actual medicalización de la vida y la muerte. Para esta investigación tomaremos la demencia como una enfermedad desde lo biológico y lo cultural, por ello es primordial determinar los significados desde la multiculturalidad.
2.1.2 Consentimiento informado y demencia:
La progresión de la demencia produce la pérdida, leve al inicio y severa después, de todas las capacidades cognoscitivas que permiten percibir el mundo, cuidar de nosotros mismos y tomar decisiones. Se depende de manera absoluta de las determinaciones tomadas por otros. El problema bioético reside en cómo lograr que dichas decisiones delegadas respeten la dignidad e intereses del enfermo, además de no afectar el bienestar de sus tutores.
Durante la década de los 60, se introdujo el concepto de consentimiento informado en el marco de las doctrinas legales sobre la mala práctica y negligencia en el campo de la salud. Hasta entonces, siempre existió entre el médico y su paciente una relación de diálogo, de acuerdo, con frecuencia tácito, en el cual el segundo confiaba en que el médico utilizaba sus conocimientos y acciones para curar su enfermedad o hacer más tolerable el proceso de deterioro y la muerte.
La práctica médica tiene dos principios fundamentales: los recursos técnicos de la medicina y el consentimiento informado del paciente. Como afirma Vélez[17], ese consentimiento informado se sustenta sobre la autonomía del individuo, determinada por la capacidad para comprender la información que el médico aporta y hacer un juicio razonado para luego aceptar o rechazar el plan propuesto.
En este proceso suelen presentarse varios contratiempos como la mayor o menor habilidad del médico para hacer comprensibles los significados de la terminología de la profesión, además de diversas circunstancias que modifican la autonomía del paciente. La información médica tiene su origen en el terreno de las probabilidades, en procesos inductivos estadísticos, no en certezas. De manera que todo paciente debe decidir en un terreno plagado de incertidumbres.
La competencia para decidir en ese terreno se ha definido como la capacidad del individuo para entender, procesar la información y reflexionar sobre las consecuencias de un acto. Pero ello no es suficiente. Por ejemplo, un paciente con psicosis puede entender y reflexionar, pero decidir mal. A su vez, la incompetencia afecta un rango limitado de acciones o su totalidad; además, puede ser transitoria o permanente. Para Beauchamp y Childress[18], existe un rango de incapacidades que exigen distintos criterios de competencia: 1. incapacidad para expresar o comunicar una preferencia o elección; 2. incapacidad para comprender su situación y sus consecuencias; 3. incapacidad para entender información relevante; 4. incapacidad para dar razones; 5. incapacidad para ofrecer una razón racional, así haya expuesto otras razones; 6. incapacidad para ofrecer razones en relación a riesgo beneficio, aun habiendo expuesto motivos racionales; 7. incapacidad para tomar una decisión razonable, según el criterio, por ejemplo, del «modelo de una persona razonable». Para que un sujeto pueda decidir libremente sobre los mejores intereses para su salud, debe poseer la capacidad o competencia de sus procesos psicológicos y decisorios, estar libre de coacciones y disponer de toda la información que considere pertinente.
La prueba del consentimiento informado, según la División Científica de Scare[19], es una obligación ineludible en beneficio del paciente y en el desenlace de los procesos de responsabilidad médico legal. Para el enfermo que ha perdido su autonomía es necesario aceptar la recomendación de adjudicar la toma de decisiones a las personas de su círculo familiar o los tutores que elija con prioridad sobre normas estatales o protocolos médicos institucionales. Ello significa que para el adulto mayor con demencia quedan dos recursos: las directrices que haya dejado antes del deterioro cognoscitivo y la subrogación. Estas directrices se sustentan en los objetivos particulares, las orientaciones socioculturales, los recursos médicos y las leyes del Estado. Es muy importante la relación de parentesco o amistad que aporta el conocimiento, aceptación y defensa de los verdaderos y legítimos intereses del paciente. Es esencial tener en cuenta las expectativas y proyecto de vida que manifestó mientras fue autónomo.
Es responsabilidad de expertos en neurología, psiquiatría y psicología, determinar, en acuerdo con las escalas correspondientes, el grado de competencia de un ser humano que siempre, en una relación directa, afecta su autonomía. Para los pacientes con demencia se debe delimitar el momento en que sus decisiones serán respetadas, supervisadas o anuladas, y asumidas por un sustituto. Aquí llegamos a las regulaciones sobre el consentimiento informado.
El alcance de las discusiones y consecuencias prácticas del consentimiento informado dependen de las bases que lo justifican. Asunto muy complejo en nuestra cultura por las diferentes visiones de lo que es correcto o no. Aquí es necesario recordar que:
Si los individuos no encuentran argumentos racionales bien fundados para resolver sus controversias morales, tan solo les queda el recurso de ponerse de acuerdo, pacíficamente, en cómo y hasta qué punto colaborar […] cuando no existe una concepción común de los bienes y objetivos de la medicina, o del significado de la beneficencia, sin una perspectiva moral reconocida, universalmente aceptada, es necesario un acuerdo explícito o implícito[20].
El médico debe respetar las decisiones autónomas de los pacientes. Axioma que puede no estar cumpliendo si la decisión del paciente deriva de una falta de conocimiento, de comprensión o de juicio independiente. A veces es difícil determinar hasta qué punto un paciente es autónomo. Se puede observar en él ambivalencias profundas en su aceptación del tratamiento, depresión, intolerable dolor crónico, conflictos familiares, impotencia ante lo que otros determinan como sus mejores intereses, preocupación por dificultades económicas, entre muchas otras.
Beauchamp y Childress[21] dicen que en torno al paciente demente se ubica un continuo progreso en la tecnología y las pruebas de diagnóstico y tratamiento, junto a la necesidad de aplicar los principios de autonomía, no maleficencia, beneficencia y justicia. Para Garrafa y Porto[22] no todos los sectores están de acuerdo con las tendencias de la ética tradicional fundamentadas en el principialismo. Se afirma que junto a ellas, en especial para los grupos sociales más débiles, es necesario un análisis de diferentes dilemas, en los que se destacan los hallados entre autonomía, justicia y equidad, o entre los beneficios sociales y los individuales opuestos a la solidaridad.
También es necesario incluir la bioética de las situaciones persistentes entre las que encontramos la pobreza o la inaccesibilidad de los recursos. Así como la de las situaciones emergentes, en las que el aumento de la población anciana, y con ello los casos de demencia, implica una mayor demanda de los recursos del Estado y de las familias.
El fundamento legal del consentimiento informado para investigación dirigida a personas con demencia debe incluir normas internacionales como las originadas desde La Declaración Universal de Derechos Humanos: la Declaración Universal sobre Bioética y Derechos Humanos (Unesco), la Declaración de Helsinki y, para Colombia, la Constitución Política de 1991, en cuyo artículo 5.º, establece: «El Estado reconoce sin discriminación alguna, la primacía de los derechos inalienables de la persona»[23], la Ley 23 de 1981 o Código de ética médica[24], el Código civil, que determina la asignación de las tutelas o curadurías como cargos impuestos a ciertas personas a favor de aquellos que no pueden dirigirse a sí mismos, o administrar competentemente sus negocios en el cual están las reglas especiales relativas a la curaduría del demente, la Resolución 8430 de 1993 del Ministerio de Salud, por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud. Además de las anteriores normas generales, con frecuencia es necesario recurrir a la jurisprudencia o a las conclusiones aportadas por los comités de bioética, para discernir qué es lo más conveniente para el paciente.
2.2 SIGNIFICADOS Y VALORES DE PACIENTES Y ASISTENTES
Se deben comprender las tensiones en los significados de los pacientes y sus asistentes, que determinarán las decisiones sobre el cuidado de la salud del paciente con demencia, lo que implica conocer, no el origen, asunto muy difícil, por tratarse de una red inextricable, sino el significado inmediato y la valoración positiva y negativa que otorgan a ese significado.
Los actos humanos se comprenden por referencia a las intenciones que los animan; conocer bien a una persona consiste en saber cuáles son sus intenciones, esto es, qué trata de conseguir en el futuro. La intención que tiene un actor, la meta que persigue, el propósito que alberga, coordina y orienta muchas motivaciones, sentimientos, deseos, recuerdos, pensamientos y conductas hacia un fin. Esa intención se encontraría íntimamente ligada al conjunto de valores de la persona[25].
A su vez, el concepto de comprensión en Max Weber, según Girola[26], implica descubrir las motivaciones de los actores sociales, ya que el aspecto subjetivo de la acción es accesible al investigador solo mediante la comprensión o explicación de la secuencia de acción que requiere no solo conocer los resultados concretos de la acción, sino rastrear los motivos que condujeron al actor a actuar como lo hizo, en un esquema medio-fin, en el cual los fines son causa del obrar o parte constituyente de sus motivos. La época y sociedad específica son p1arte de los motivos del actor.
Al margen de los determinantes biológicos y culturales, existe la libertad, la que es la habilidad para determinar la conducta, según criterios voluntariamente escogidos y seguidos con responsabilidad. Sin embargo, existen normas: «es inherente a la libertad postergar los intereses o inclinaciones presentes en nombre de un interés lejano y aun improbable»[27]. La autoridad moral de las normas sociales impone la primera tensión a los intereses particulares.
En la antigüedad, el individuo está determinado por lo social, los hombres libres disponen solo de derechos políticos, pero es la sociedad la que determina todas sus acciones. Es el hombre moderno el que asume que los individuos tienen derechos que la sociedad debe respetar; la libertad individual tiene su garantía en la libertad política. Por otra parte, la sociedad y la cultura, ejercen una influencia tácita, pero real sobre las decisiones del individuo. Para Durkheim[28], esa imposición es el origen del hecho social; al nacer nos vemos inmersos y determinados por estructuras cristalizadas: reglas jurídicas, morales, dogmas religiosos, sistemas financieros, entre muchos otros, que incluyen las corrientes sociales. Esta dependencia de la libertad y la ética en relación a la sociología es reafirmada por autores como DeVries y Congard[29] quienes muestran cómo las estructuras sociales, los ambientes culturales y las interacciones, influencian el trabajo bioético. Es la sociedad y nuestra libertad las que rigen las decisiones morales, sin olvidar que «la biología no nos puede dispensar de consideraciones morales, ni la bioética nos debería llevar a extravíos biológicos, los puntos de vista morales son materia de discusión, y en especial la incorporación moral de nuevos fenómenos»[30].
A pesar de las dificultades de los filósofos para conceptualizar y sustentar la libertad, es claro, para González[31], que no puede existir la exigencia ética sin libertad. No solo los filósofos reflexionan directa o implícitamente sobre los significados y valores, también lo hacen lo sociólogos y los antropólogos, como Geertz[32] en su concepción de la «descripción densa» que se utilizará como referente en el análisis de esta investigación. Allí expresa cómo la antropología social hace etnografía; que no es una cuestión de métodos, sino de seleccionar a los informantes, establecer relaciones, transcribir textos, en un esfuerzo de comprensión.
Los significados pertenecen a la experiencia que cada ser humano posee sobre la interpretación y posibilidades de modificación del mundo, de la vida diaria, del mundo cotidiano.
Del mundo intersubjetivo dentro de la «actitud natural» de Husserl. La realidad que damos por sentada, cuya veracidad nunca ponemos en duda, a menos que un evento suficientemente fuerte obligue a reflexionar sobre el entorno estructural y anímico. Percibir «lo extraño que es existir…la fragilidad de los anclajes»[33].
En otro texto sobre el mismo tema, Berger y Luckman[34] presentan la fundamentación sistemática de esta propuesta. Para ellos, la realidad se construye socialmente y la sociología del conocimiento debe analizar los procesos por los cuales esto se produce. No tendrán en cuenta el problema de la validez, perteneciente al mundo de la filosofía, sino el análisis del contexto que el hombre de la calle percibe como su realidad, su contexto, el sentido común desde la sociología. Esto es importante, porque al margen de las teorías determina la existencia del hombre y la sociedad.
Respecto a los valores, todas las elecciones que hacemos tienen un significado, imaginario, creencia, sentido, y una base valorativa; una cualificación positiva o negativa que concedemos a los objetos, a nuestras preferencias y acciones. Cualificación sustentada en la educación, vivencias e interpretación de los matices otorgados por nuestras percepciones junto a las emociones, el entendimiento y la voluntad, marcada por el contexto histórico y social. El estudio de los valores involucra a muy diferentes filósofos, entre otros expertos en ramas del saber. Para Valcárcel[35], por ejemplo, el término valor dista de ser intuitivo; es un conjunto de palabras que denota entidades abstractas a las que decidimos apreciar o no. Para ella, la teoría de los valores se solidifica a finales del siglo XIX en las concepciones Kantianas del deber ser. Por otro lado, Putnam[36] rechaza la división, que atribuye a Habermas, entre normas y valores. Para Gracia[37], el hombre necesita determinar los contenidos afirmando su carácter bueno o malo. Junto al logos formal o lógico, hay un logos moral y en contra de los fenomenólogos, las cosas tienen un carácter formalmente bueno; sin embargo, la determinación de los contenidos de esa realidad es función del logos y es ahí donde se pone en marcha el binomio fenomenológico estimación valoración. Es diferente en la fenomenología axiológica de Scheler, donde los valores son los a priori de los bienes.
La valoración contiene conceptos implícitos en la tradición judeocristiana y, entre otros, en Aristóteles[38], para quién si existe un fin de nuestros actos querido por sí mismo y los demás por él y, si es verdad que no siempre elegimos una cosa en vista de otra, es claro que ese fin último será entonces no solo el bien, sino el bien soberano. Esa valoración se inscribe en un contexto de libertad «aun cuando no podemos no tener un objetivo moral, no está determinado a priori ni el modo ni los medios de alcanzarlo. Su determinación es una tarea difícil y siempre abierta. Es necesario no solo querer, sino saber. Aceptar un deber moral, requiere una asignación de valor»[39].
Por último, está el aporte al concepto de valor de Javier Echeverría. Su extensa lista de valores inmersos en todas las categorías, apoya la ya referida opinión de Amelia Valcárcel sobre nuestra tendencia valorativa. De acuerdo con Echeverría, Aristóteles distinguió tantos tipos de bien como categorías tiene el ser: «la palabra bien se emplea en tantos sentidos como la palabra ser, pues se dice en la categoría de sustancia, como Dios y el intelecto; en la de cualidad, las virtudes; en la de cantidad, la justa medida; en la de relaciones, lo útil; en la de tiempo, la oportunidad; en la de lugar, el hábitat, y así sucesivamente»[40].
2.3 PARADIGMAS EN BIOÉTICA
Ferrer y Álvarez[41] presentan y analizan varios paradigmas en bioética. Se toman algunos de ellos, útiles para los objetivos de esta investigación:
El primero, el «principialismo», originado en la necesidad de proponer principios generales fundamentales para orientar moralmente las decisiones de los investigadores y de los clínicos en el ámbito de la biomedicina. Inicia con el Informe Belmont, que incluye los principios siguientes: respeto a las personas, beneficencia y justicia (1978). Los principios propuestos por Beauchamp y Childress: respeto a la autonomía, beneficencia, no maleficencia y justicia (1979).
El segundo, «el paradigma casuístico», que busca la comprensión de casos concretos iluminados por teorías e ideas generales. Partiendo de casos previos o paradigmáticos, tanto más aplicables cuanto el caso en estudio sea similar al caso de referencia que haya tenido una solución exitosa. En esta visión, la casuística es muy parecida a la solución de los casos clínicos en medicina, anteriores a la medicina basada en la evidencia.
El tercero, «el paradigma de las virtudes», pro puesto por Aristóteles, defendido recientemente por Edmun Pellegrino, médico y profesor de la universidad de Georgetown y David Thomasma, filósofo en la Universidad de Loyola en Chicago. Defendido, igualmente, por el «neoaristotelismo» de Alasdair MacIntyre, conformado por «hábitos que caracterizan a una persona buena», lo que tiene dificultades para su aplicabilidad general, en especial para nuestra época, por la inaccesibilidad de un concepto común de bien y por sernos muy aplicable el comentario que atribuyen a Maquiavelo: «el hombre virtuoso no prospera donde los otros no lo son». El paradigma de las virtudes puede ser analizado desde la propuesta de Echeverría[42], quien aporta una solución a la rigidez del concepto de bien. Para él, así como el espacio de capacidades de las especies cambia con su evolución biológica; igualmente, se transforman los diversos valores básicos que encarnan dicha especie, incluidos los seres humanos. Partiendo de Apel y Habermas, la acción comunicativa sería útil para discernir el concepto de bien en la ética aplicada.
El cuarto paradigma es la «ética del permiso» de Engelhardt, al que acompaña el principio de beneficencia. El quinto, es el paradigma de «la moralidad común», relacionado con un lenguaje moral inherente al ser humano que, en semejanza al lenguaje general, tiene una gramática. Todos tenemos un lenguaje que utilizamos más o menos eficientemente para comunicarnos con los demás y con nosotros mismos, sin necesidad de conocer con precisión y profundidad su gramática. Existe un tesoro común de juicios morales, y muy pocos de ellos son controversiales. Su aplicación debe ser: imparcial, que no implica carecer de excepciones; pública, comprendida por todos y racional; y debe buscar los bienes y rechazar los males.
2.3.1 Principialismo:
Gracia[43], recuerda a David Ross, quien en 1930, cuarenta y ocho años antes del Informe Belmont, «concibió la vida moral como fundada sobre ciertos principios básicos y autoevidentes que todos los seres humanos consideran obligatorios, o prima facie». Agrega, «Ross incluyó en su lista de principios prima facie tres de los cuatro de la bioética: justicia, no maleficencia y beneficencia». Afirmó que el principio de no maleficencia tenía prioridad sobre el de beneficencia.
Para Dahl y Kemp[44], los principios europeos, que incluyen respeto a la autonomía, dignidad, integridad y vulnerabilidad, tienen especial peso en los límites de la existencia humana. Debieran conducir a una visión del desarrollo de la sociedad civilizada y a la realización de los seres humanos en solidaridad y responsabilidad. Afirman que los principios éticos son solo guías para ejercer el derecho a autodeterminarse, también lo son para la protección de la privacidad y de la vida. Se basan en una interpretación de la tradición humanística europea, que reconoce el alto valor del individuo y su autorrealización. Para ellos, los principios deben interpretarse como expresión de la realidad fenomenológica concreta del mundo de la vida humana, más allá que fundamentarlos sobre la ley natural o el humanismo del renacimiento.
Dahl y Kemp, se acogen al objetivo del Informe Belmont y a los principios promovidos por Beauchamp y Childress, en que sus principios de respeto a la autonomía, dignidad, integridad y vulnerabilidad, también son resultado de un esfuerzo para justificar la protección de los seres humanos ante el desarrollo de la biomedicina y la biotecnología. No son solo conceptos teóricos, sino guías prácticas. La interpretación de los principios para guiar las decisiones es hermenéutica, en un círculo de interpretación que recuerda el juicio reflexivo de 1que habla Paul Ricoeur.
Otro aspecto de la investigación refiere a la relación entre los significados y la bioética. En bioética médica, es muy importante retomar los principios filosóficos subyacentes al significado de su quehacer; un terreno colateral o ignorado de las actividades académicas y, en especial, del ejercicio de la profesión junto al paciente. Es necesario recordar los conceptos de dignidad humana y sentido de la vida; seguir investigando qué es en realidad el ser humano y cómo están configurados sus sistemas estructurales y funcionales, para así comprenderlo mejor y podernos dirigir hacia un ejercicio de la medicina holístico, abandonando la visión mecanicista actual. Guiados siempre por orientaciones bioéticas en la aplicación a los seres humanos en particular y a los seres vivos en general, de los descubrimientos en tecnociencia. El desarrollo científico y tecnológico del siglo XX puso a prueba muchos de los conceptos que existían sobre las obligaciones morales en las ciencias de la salud. Es así, como los delitos contra la humanidad cometidos por los nazis, condujeron a la aparición del Código de Núremberg.
La necesidad de una reglamentación cuidadosa de los proyectos de investigación en seres humanos, se vio confirmada por los abusos cometidos en el «Estudio Tuskegee». En continuidad con esa tendencia, hacia 1978, el Departamento de Salud, Educación y Bienestar de los Estados Unidos, publicó el Informe Belmont, con el título: «Principios éticos y pautas para la protección de los seres humanos en la investigación». Este informe estableció como principios básicos el respeto, la beneficencia y la justicia.
El reconocimiento internacional del principialismo surgió en la polémica desatada por Beauchamp y Childress[45], cuando proporcionaron un marco de referencia para los juicios morales y la toma de decisiones ante las necesidades de los enfermos. Una proyección que va más allá del horizonte reducido a lo biotecnológico. Se buscó la mayor aproximación posible a la coherencia total, en un balance de especificación y ponderación. En la ponderación proponen dos tipos de norma: las prima facie y las reales. Una obligación prima facie implica que debe cumplirse siempre, salvo si entra en conflicto con una obligación de igual o mayor magnitud. Las normas reales son el resultado de la ponderación.
El enfoque denominado «principialismo», deriva de conceptos de la moral común y la tradición médica. Defienden cuatro grupos de principios morales, derechos, valores o virtudes, como fundamentales para la bioética médica. Son guías generales que dejan lugar al juicio particular; ayudan en el desarrollo de reglas o líneas de acción más detalladas, y no deben confundirse con el coherente y sistemático conjunto de normas que constituyen las teorías. Estos grupos de principios morales son: respeto a la autonomía, no maleficencia, beneficencia y justicia. Recomiendan aplicarlos en acuerdo con tres tipos de reglas que determinan tres líneas de acción: las reglas sustantivas o guías para la acción; las reglas de autoridad, que determinan quién puede y debe realizar los actos; y las procedimentales, que establecen cuales medios y métodos se van a utilizar.
El principio de la autonomía, dicen Beauchamp y Childress[46], implica la ausencia de limitaciones o interferencias externas que pretendan controlar al individuo. La autonomía o capacidad de autogobierno debe incluir: la comprensión, el razonamiento, la reflexión y la elección independiente. Para algunos autores, la autonomía consiste fundamentalmente en ser capaces de controlar los deseos y preferencias básicas, distinguiéndolos de aquellos de un nivel superior. Dicho nivel superior es aceptado voluntariamente por el individuo y se origina en normas morales de su contexto social, religioso o cultural. Es una actitud no solo pasiva, porque obliga a procurar los medios para el ejercicio de dicha autonomía. La aplicación básica de la autonomía en asistencia sanitaria corresponde al consentimiento informado; diferente del consentimiento presunto y del implícito o tácito; con especiales y complejos requerimientos éticos y legales cuando involucra pacientes con demencia.
El segundo principio, de no maleficencia, «obliga a no hacer daño intencionadamente y a no someter a los demás a riesgos»[47]. Se explica desde los términos daño e injuria. En el daño se obstaculiza o impide que se cumplan los intereses de una de las partes. En la injuria, al daño se agregan la injusticia, violación o agravio. Debe acogerse al criterio del cuidado debido, establecido por el derecho y la moral, que incluye tanto la acción como la omisión. En la discusión sobre tratamientos ordinarios y extraordinarios, recomiendan cambiarla por la distinción entre optativos y obligatorios, en función de los riesgos y beneficios que suponen para el paciente, sin olvidar las consideraciones relativas al concepto de dignidad humana. Recuerdan la regla del doble efecto, que hace específico el principio de no maleficencia, al establecer una jerarquía entre dos efectos indeseables.
Afirma que un acto con dos efectos previsibles, uno bueno y otro perjudicial, no siempre está moralmente prohibido, si el efecto deseado no es el efecto perjudicial. Advierten sobre el argumento de la pendiente resbaladiza en lo que atañe a iniciar o suspender tratamientos, en la hidratación y la alimentación de personas en estado vegetativo o la decisión de matar o dejar morir. En el sentido de que el aceptar actos individualmente considerados justificados, pueda conducir a terminar aceptando lo inaceptable, por ejemplo, terminar eliminando a todos aquellos que sean considerados una carga en función de cualquier forma de eugenesia. El principio de no maleficencia tiene impacto especial en la determinación de quienes serán los que tomen las decisiones, en lugar de las personas incompetentes para hacerlo por sí mismas.
El tercer principio, para Beauchamp y Childress[48], beneficencia, está estrechamente ligado al de no maleficencia. Connota actos de misericordia y altruismo. El principio refiere a la obligación moral de actuar en beneficio de otros, es decir, promover sus importantes y legítimos intereses. Muchos críticos dudan que tengamos estas obligaciones positivas, y las consideran solo un ideal virtuoso o un acto de caridad; para otros, desempeñan un papel vital en la vida moral. El nivel mínimo se basaría en relaciones de reciprocidad o acuerdos implícitos o contractuales. Presentan el paternalismo como un conflicto entre los principios de beneficencia y autonomía, recordando que en la ética médica no existe ningún principio preeminente ni una autoridad principal o predominante. En algunos casos se justifica el paternalismo, pero siempre dentro de un marco contextualizado.
Para ellos, el cuarto y último principio, el de Justicia, tiene su principal foro de discusión en el terreno de la justicia distributiva; es decir, la atención desde las políticas sanitarias y la adecuada asignación del presupuesto en salud. La justicia distributiva tiene criterios que difieren según siga directrices utilitaristas, liberales con derechos y contratos, igualitarios, o comunitaristas. En un sentido global, la justicia se interpreta como el trato igual, equitativo y apropiado, a la luz de lo que se debe a las personas o es propiedad de ellas.
Es llamativa la necesidad expresada y analizada por diversos autores, de encontrar una justificación para aceptar la salud como un derecho. Por ejemplo, para Daniels[49], no hay justicia en salud cuando las desigualdades resultan de una distribución injusta de factores socialmente controlables. Su principal argumento a favor de la asistencia en salud se debe a la obligación de dar a todos iguales oportunidades. En una comprensión que se asemeja a la agencia del bien propio, presentada por Sen, para quien: «las oportunidades sociales, políticas, y económicas a las que tenemos acceso limitan y restringen inevitablemente la libertad de agencia que poseemos individualmente»[50]. No es posible presentar el principio de justicia sin recordar el importante aporte de Rawls que en Teoría de la justicia, expone la «crítica al utilitarismo y la adhesión a la tradición contractualista, como la más adecuada para construir una concepción de justicia como equidad»[51].
Los principios y valores bioéticos se encuentran matizados por la ubicua presencia de la tecnociencia. Sobre el tema, Hottois[52] considera la bioética como un conjunto de asuntos con una dimensión ética, es decir, en las que los valores y cuestiones que se ponen en juego solo pueden resolverse mediante actos de elección, suscitados por el cada vez mayor poder de intervención tecnocientífica en el ámbito de la vida orgánica. Es pluridisciplinar e interdisciplinar y constituye un crisol para la investigación y creatividad éticas tanto en el plano práctico como en el teórico. Recuerda cómo la ciencia moderna se inicia con una mutación profunda en la interpretación de la naturaleza; del saber teórico, especulativo, se cambia a la aplicación práctica, hasta llegar a un entrelazamiento indisoluble entre la teoría y la técnica o tecnociencia, incluso, en muchos aspectos prevalece la técnica sobre la teoría.
Desde la visión europea, Dahl y Kemp [53] ubican otros principios en la ley y la bioética. Además de la autonomía, defienden la dignidad, la integridad y la vulnerabilidad. La dignidad humana tiene dos dimensiones. La primera, intersubjetiva, o el reconocimiento del otro, basada en la conciencia, responsabilidad y libertad del individuo, es un evento social. La segunda dimensión es inherente a la naturaleza humana, que obliga a respetarle como poseedor de deberes y derechos. El principio de integridad define al ser humano como aquel que no debe ser herido, dañado o alterado, sino que debe ser respetado y protegido en su peculiar e integral individualidad. El principio de vulnerabilidad, como lo dice Macklin[54] precede ontológicamente a los otros principios, los contiene desde la finitud de la existencia humana y su ser frágil, irremplazable y susceptible de daño. Este último principio es esencial en la comprensión del paciente demente, su deficiencia cognoscitiva lo hace impotente ante la explotación y el abuso por parte de su medio familiar y de asistencia sanitaria. Lo incluye en las poblaciones vulnerables a abusos en beneficio de intereses de investigación multinacional.
En la bioética suramericana, destaca la ética de la protección de Kotow, en una visión que denomina no principialista, sino argumentativa. Afirma, en apoyo a Habermas, que «la vida humana es demasiado proteiforme para lograr encasillarla en moldes rígidos y definidos»[55]. Sin embargo, para Beauchamp y Childress, sus principios no son normas rígidas, sino conceptos que orientan la decisión. Es decir, para los promotores del «principialismo», sus perspectivas guía tampoco son principialistas, sino argumentativas.
En la concepción del individuo, es importante recordar la reflexión de Van Hooft[56] sobre un concepto esencial en la discusión bioética: el significado concedido a las palabras «ser humano» y «persona». Al margen de antecedentes históricos que denomina esencialistas, opina que para comprender la naturaleza de la respuesta ética en la relación con los pacientes, necesitamos ser sensibles a nuestra propia subjetividad y a la del otro, y responder a la relación intersubjetiva que establece ese otro como objeto de cuidado ético. Otorgamos la posición de «persona moral» al otro por el cuidado que le ofrecemos.
Otro aporte esencial en América del Sur, proviene de Salles[57], para quien el concepto de autonomía puede estar contaminado por valores americanos y eurocéntricos. Dadas las diferencias culturales, argumenta que en nosotros es prioritaria la toma de decisiones desde el núcleo familiar, antes que en una posición individual. Hace recordar otros estudios que confirman esa hipótesis en sitios como Filipinas, tan lejanos en la geografía, pero con igual influencia de la religión católica.
En la literatura hasta ahora revisada, abundan las referencias a investigaciones ejecutadas en países de Europa y América del Norte, que exploran los valores y expectativas de pacientes con demencia y sus cuidadores. Cuando refieren a grupos de investigación realizados por personal de salud, su principal preocupación es obtener una mejor comprensión de dichas expectativas y valores, pero relacionados, en especial, con la factibilidad de obtener la participación en los proyectos de investigación esenciales para avanzar en el conocimiento de dichas patologías. Una actitud que corresponde a la principal función social que tiene el equipo de salud conformado por médicos, enfermeros e investigadores en el área, es decir, el diagnóstico, tratamiento oportuno y prevención de las enfermedades. Un objetivo que requiere una mirada bioética, desde la multiculturalidad, que resalta la necesidad de ampliar la base de datos empíricos, con orientaciones y decisiones reflexivas, integrando la tecnociencia con las humanidades. Otros equipos de investigación han indagado sobre las dificultades de los pacientes y sus familias.
En Colombia, se encontraron entre otros estudios, los siguientes: La experiencia de vivir y cuidarse en situaciones de enfermedad crónica en individuos residentes en el municipio de Funza, de Camargo[58]; Impacto en la biografía de los cuidadores de los pacientes con demencia, de Gómez [59], o Las perspectivas para el cuidado de pacientes con demencia , de Arango, Orozco y Pardo[60]. Una investigación en Chile, de Vidal et al[61], indagó el significado del paciente con enfermedad de Alzheimer para el cuidador urbano o rural. Entrevistados 70 cuidadores, las respuestas fueron: «me pagan por hacerlo», 5 %; «es un ser que necesita ayuda», 57 %; «un familiar al que es obligación cuidar», 16 %; «es una carga», 22 %.
En los Estados Unidos, un estudio sobre los significados y la naturaleza de la enfermedad de Alzheimer halló diferencias étnicas: para los afroamericanos es una enfermedad que erosiona el centro de la identidad. Para los chinoamericanos es un cambio esperado en la vejez. Para las personas de Puerto Rico y República Dominicana, Ladson y Levkoff[62] la enfermedad de Alzheimer es el resultado del sufrimiento y la soledad, lo que culpabiliza a las familias. En cambio, dicen Henderson y Carson[63], para algunas tribus indígenas consiste en una comunicación con el mundo sobrenatural. Por su parte, en Suecia, dos estudios de Graneheim et al.[64], destacan al paciente con demencia como un ser humano que siente, piensa, desea y se comporta, según su relación con otros. Graneheim et al.[65] muestran a la persona con demencia que expresa su yo (self) con la percepción de estar rodeados de desorden, atrapados en restricciones y puestos a un lado.
2.3.1.1 Jerarquía de los principios:
Gracia[66] reconoce que estos principios no son absolutos, pero sus excepciones requieren ser determinadas por un principio superior, es decir, que existe un orden jerárquico entre ellos. En su opinión, se debe seguir el camino abierto por David Ross, y ulteriormente por Frankena, en el que se prioriza la no maleficencia y la Justicia sobre la beneficencia, dado que no hacer daño o no ser injustos, puede hacerse obligatorio; no ocurre lo mismo con ser beneficientes, pues la beneficencia se da y se recibe libremente, y queda por ello ligada a la autonomía.
Ferrer y Álvarez[67] no están de acuerdo con clasificar los principios como públicos (justicia y no maleficencia) y privados (beneficencia y autonomía). Para ellos, todos los principios tienen una dimensión privada y otra pública; estas dimensiones se diversifican no en los principios, sino en las normas que adjudican a cada uno. Es decir, cada principio tiene normas de gestión pública y otras de gestión privada. Por su parte Cortina[68] habla de una ética pública común de mínimos y una de máximos. Rechaza la presentación de éticas públicas o de mínimos y éticas privadas o de máximos. A la ética de mínimos se han atribuido los principios de no maleficencia y justicia, en cambio, el principio de beneficencia es más cercano a la ética de máximos.
2.3.1.2 Críticas al principialismo:
La primera crítica al principialismo es que desde un espíritu positivista «le niega a la ética la posibilidad epistemológica de establecer aseveraciones con carácter de verdad»[69]. Por su parte, Ferrer y Álvarez[70], ven justificable al principialismo como una expresión material fundamental de la forma de la moralidad, que recoge puntos cardinales de la vida moral en nuestra tradición occidental, son susceptibles de continua revisión, y pueden modificarse, completarse o cambiarse, sin que por ello cambie la estructura misma de la moralidad.
Los principios no son dogmas, sino guías, lineamientos muy generales, comprensibles desde una moralidad común al mundo occidental, enraizada en las tradiciones grecorromana y judeocristiana, que han orientado el derecho y la ética en los últimos dos milenios, pero que empiezan a debilitarse en las sociedades multiculturales, sin que, por el momento, se vislumbre una alternativa suficientemente convincente, como para alcanzar un consenso mínimo en la sociedad. Si se examina la alternativa propuesta de la moralidad común, es clara su fundamentación en los mismos lineamentos grecorromanos y judeocristianos, de manera que no es muy diferente del principialismo.
Otra crítica al principialismo proviene de Danner y Gert[71], quienes ubican los principios justo debajo de las teorías y encima de las reglas. Los consideran errados acerca de la naturaleza de la moralidad y equivocados en relación con los fundamentos de la ética. Rechazan el querer impugnar las variadas y significativas visiones morales en los principios. La disputa va dirigida no a su contenido, sino al uso que se les da. Funcionan como listas de chequeo, recordando asuntos valiosos en la consideración de un problema moral biomédico. En el peor de los casos, el principialismo obscurece y confunde el razonamiento moral por su falla en aportar guías, y por su uso ecléctico y no sistemático de la teoría moral.
Por último, se reconoce que «la bioética se caracteriza por la sobreabundancia de principios»[72]. Sobreabundancia que referiría a la crisis de los referentes normativos estables y comunes, la diversidad de tradiciones morales, y la rápida evolución de las ciencias y las técnicas. La prioridad dada a la autonomía, buscaría poner orden y orientar la decisión en las sociedades multiculturales y tecnocientíficas. Afirma que los cuatro principios no se deben abandonar, pero están lejos de agotar la lista de principios interesantes. Una multiplicación de principios bioéticos, desoladora solamente para los que sueñan con un mundo sencillo e inmóvil. Por todas esas razones, es decir, por no hallarse una alternativa mejor ante la carencia de una norma moral común, sino con consensos, se toma como el horizonte de comparación en esta investigación.
2.4 INFORMACIÓN DE LOS PARTICIPANTES
El grupo de 24 pacientes, incluyó doce (12) mujeres y doce (12) hombres, con rangos de edad entre 52 a 79 años, en las mujeres, y 47 a 82, en los hombres. De ellos 14 casados; 17 procedían de Bogotá y 18 católicos. Por niveles de escolaridad, ninguno analfabeto, seis (6) tenían títulos universitarios. En sus actividades profesionales, tres (3) se dedicaban exclusivamente a las labores del hogar; los demás, trabajaban fuera de casa. Se clasificaron en los estratos socioeconómicos del 2 al 5. (Véanse tablas 1,2y 3).
De los asistentes, 23 eran mujeres y 10 hombres. Ocho asistentes participaron sin sus pacientes, porque aquellos se encontraban con demencia severa. Un paciente era acompañado siempre por dos hijos que respondieron un cuestionario; se contaron por separado solo para los datos generales. Por rangos de edad, las mujeres estaban entre 19 a 81 años, los hombres entre 23 y 60 años. De ellos eran 12 casados; 13 solteros; 9 residían en Bogotá; 20 eran católicos. Ninguno, analfabeto. Respecto a la relación con el paciente, 11 eran esposas y 5 esposos; pero entre quienes acompañan a los pacientes a sus diversas actividades, predominan las hijas, con un total de diez (10). (Véase tabla 4). Solamente tres (3) asistentes tenían como única actividad labores en el hogar; los demás, se dedicaban a otras actividades. (Véase tabla 5).
En la tabla 6 se presentan los datos de interés de la historia clínica que corresponden a escalas utilizadas para determinar el grado de compromiso cognoscitivo y funcional del paciente. Como varios de los pacientes con diagnóstico de demencia, según sus médicos remitentes, ingresaron a la clínica por primera vez durante esta investigación, aún faltan estudios para establecer la etiología del síndrome demencial. La escala de Yesavage para evaluar nivel de depresión establece como normal un puntaje de 0 a 5; menor de 9 para depresión leve y depresión por encima de 10. La escala de Lawton y Brody evalúa la funcionalidad del paciente en actividades básicas del hogar, transporte y económicas, con un puntaje normal de 8.
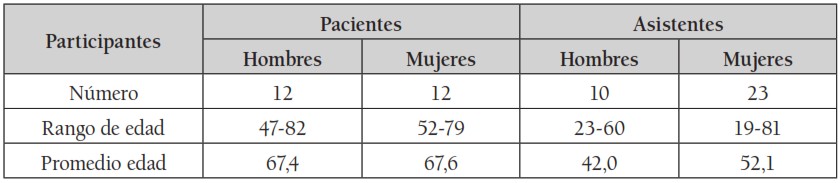
Tabla 1.
Tabla 1. Información general
Fuente: Elaboración propia
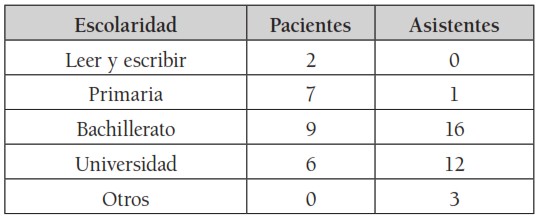
Tabla 2.
Tabla 2. Escolaridad
Fuente: Elaboración propia
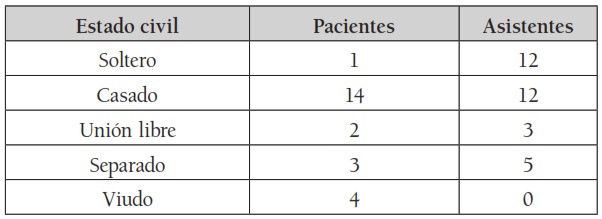
Tabla 3.
Tabla 3. Estado civil
Fuente: Elaboración propia
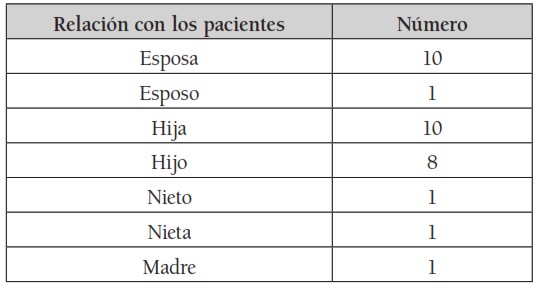
Tabla 4.
Tabla 4. Relación entre pacientes y asistentes
Fuente: Elaboración propia
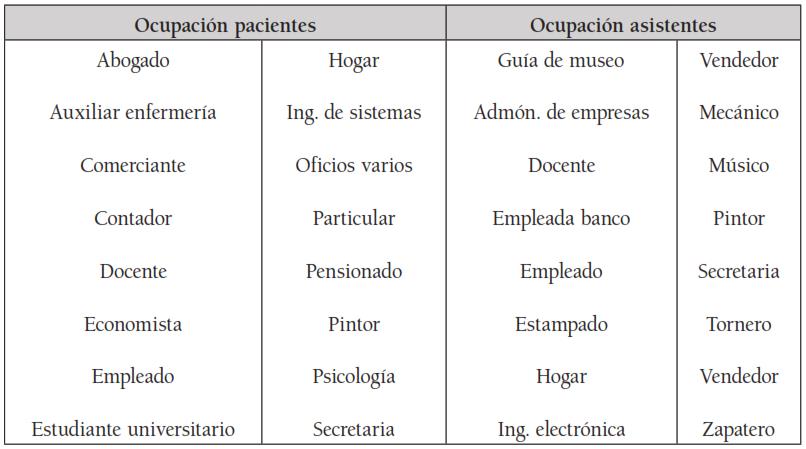
Tabla 5.
Tabla 5. Ocupaciones de los pacientes
Fuente: Elaboración propia
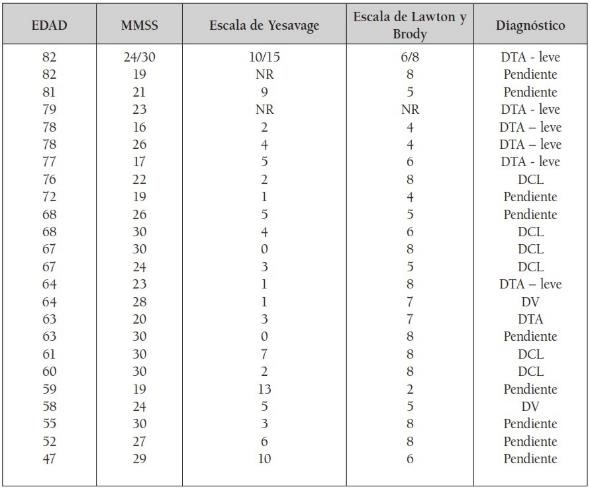
Tabla 6.
Tabla 6. Escalas clínicas y diagnóstico
Fuente: Elaboración propia
NR: no registrada. DTA: Demencia Tipo Alzheimer. DCL: Deterioro Cognoscitivo Leve. DV: Demencia Vascular. Pendiente: falta completar estudios para establecer la causa de la demencia. El Mini Mental, con puntaje normal sobre 30 está ajustado por nivel educativo.
2.5 SIGNIFICADOS DE LAS RESPUESTAS DE LOS PARTICIPANTES
Las respuestas de los 24 pacientes y 32 asistentes se presentan en tres secciones relacionadas con los objetivos específicos, a saber: los significados del concepto de demencia; los medios diagnósticos y tratamientos; y la eventual participación en proyectos de investigación. Se presentan los temas involucrados en cada caso. Se procura no modificar los significados que los participantes les atribuyeron.
2.5.1 Significados del concepto demencia para los pacientes:
Incluye las respuestas a las preguntas: ¿qué ha implicado éste compromiso de la salud para usted?, ¿en su opinión, qué significa tener demencia?, ¿qué piensa sobre su estado actual y qué perspectivas tiene si llegara a ser un proceso prolongado? Lo expresaron en tres áreas: pérdidas, aislamiento y desesperanza. Cada paciente asignaba varios significados y podía incluir diversas pérdidas.
-
- Pérdidas: Es su primera y principal percepción en la experiencia de tener demencia. La conciencia progresiva de la disminución en el dominio de sí y del entorno, en la disponibilidad consciente y controlada de sus diversos recursos cognoscitivos, ejecutivos y sociales. Sus nueve subcategorías incluyen las pérdidas siguientes: memoria, comunicación, identificación, raciocinio, ubicación, habilidades, actividades, satisfacción e independencia. (Véase tabla 7).
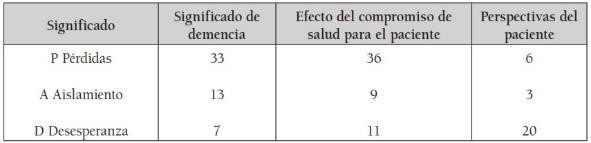
Tabla 7.
Tabla 7. Frecuencias de los significados dados a la demencia por los pacientes
Fuente: Elaboración propia
-
- Pérdida de memoria: «Pérdida de la memoria, se descontrola uno, no encuentro las cosas, no saber qué hacer es terrible… Leo fórmulas y en seguida se van de la mente, pierdo citas». PC2. «La memoria es un efecto fundamental del ser humano. Fundamental. Es como el hablar, es como el ver». PC23. «No recordar donde dejan los objetos, en que sitio suelen guardarlos, perder tiempo en su búsqueda, todo unido a la frustración de no encontrar los objetos, o tener que recurrir para encontrarlos a sus allegados, es descorazonador».
-
- Pérdida de comunicación: Con un lenguaje desestructurado o fuera de contexto, en un deterioro en avance que inicia con no encontrar las palabras adecuadas para expresarse. «Me pensioné y note leve pérdida de memoria y siento que me falta más espacio, no encuentro las palabras exactas para hablar».
-
- Pérdida de identificación: «No reconocer a familiares, amigos. Olvidar o intercambiar los nombres». «Vivir así es cruel ni siquiera en casa saber dónde está, quién está al lado».
-
- Pérdida del raciocinio: No poder confiar en los propios análisis: «No tener conciencia de nuestros actos». PC18. «No confiar en el raciocinio personal. Tener que depender de los demás». PC16. «Es muy duro ver una persona que pierde el conocimiento. Al uno no estar consciente de las cosas es pesada la situación».
-
- Pérdida de la ubicación: Perderse espacialmente, fuera de casa y, finalmente, dentro de ella; implica miedo a salir, a manejar, a no saber dónde se encuentran. «A veces llego a un sitio y como que me trato de descontrolar, entonces tengo que seguir derecho y cuando ya estoy seguro, ya sé dónde estoy». «Me pierdo caminando, llego a otro lugar, no sé cómo». «No salgo sola porque mis hijos dicen que me puedo perder. Extraño poder salir sola. Jugaba cartas con mis amigas y tejía con ellas. Lo extraño». (PC17).
-
– Pérdida de habilidades manuales que le eran familiares en sus actividades cotidianas: Olvidar el uso de objetos del hogar, de la calle, del trabajo, incluso, cuando el objeto había sido parte de muchos años de trabajo, como herramientas: «Yo tenía un taller, con la enfermedad se vino acabando todo. Me pasa con la herramienta, un martillo, lo tengo ahí, entonces doy vueltas y no lo veo, y no recuerdo que está, en el momento, ahí». «Era muy hábil en el manejo de computadores, ahora es mi hijo el que me ayuda. No puedo utilizar el teclado. En la casa no puedo ayudar».
-
- Incapacidad para ejecutar actividades complejas: Compras, negocios, actividades bancarias, conducir autos, cumplimiento de citas, manejo del dinero. «Por más que la familia lo quiera, será dependiente y ellos dependen de alguien que tienen obligación de cuidar. Uno debe ser independiente hasta el final». (PC10). «A veces se me olvidan algunas cosas, desde hace cuatro años, como hacer vueltas, los encargos, hacer compras». (PC12). «Miedo a salir, nervios para manejar. Es mejor morirse si no pudiera mejorar». (PC3).
-
- Pérdida de la percepción de satisfacción, «anhedonia»: No poder disfrutar actividades que amaba hacer como conversar, leer, tejer, hacer ejercicio; se percibe una sensación de vacío, desinterés y aburrimiento imposibles de evitar: «Tristeza desde hace un año. No encuentro felicidad. No tengo ninguna actividad que me entretenga. Permanezco aislada, quieta». (PC9). «Hay personas que leen, salen, bailan. Yo no… Pienso, qué me pasa, por qué me dio esto. Dios no desampara». (PC22).
-
- Pérdida de independencia: «Dios quiera que no me encuentre en una situación como esa, que me dé vida hasta cuando pueda defenderme por mis propios medios». (PC15). «Me pierdo si salgo de la casa. Puedo pintar, tejer, leer pero no recuerdo nada. Era muy autónoma y lo he perdido». (PC13).
Pocos, por su nivel de afección, aún conservan la satisfacción de sentirse independientes en algunos aspectos: «Trabajo en todas las labores del hogar, no me equivoco, hago las compras sola, no me pierdo en Bogotá».
-
- Aislamiento: Se percibe desde el inicio y en continuo progreso. Las siete subcategorías, incluyen: esconderse, desacuerdos, rechazo a la dependencia, miedo al abandono, anhelo de ser acogidos, abandono de profesión y de sus entretenimientos.
-
- Esconderse: «Me reprimo para procurar no molestar». «¿Qué puedo - hacer?, aguantarme, esperar. Intentar que ellos (familia) no lo noten»
-
- Desacuerdos con quienes les rodean: Entre los deseos y objetivos de pacientes y asistentes, se hacen explícitas las dificultades en la convivencia, aun con sus seres queridos: «Mi esposa e hijos se asustan. Es vivir como un loco». «Me parece horroroso. Un niño se deja manejar, un viejo es caprichoso, jodón para la familia. Dios quiera que no me encuentre en una situación como ésa, que me dé vida hasta cuando pueda defenderme por mis propios medios».
-
- Rechazo a la dependencia: «Se convierten como un niño de dos años, pero más dependiente. Pero es diferente porque ya superó la niñez. Y el mayor empieza a ser fastidioso y a cogerle fastidio al cuidador».
-
- Miedo al abandono: «Me sentiría muy mal. Se aburren con uno. O me llevarían a un ancianato, muy harto encontrarse con viejitos. No soy muy amigo de viejitos, hablan pendejadas». «Miedo a salir, nervios para manejar. Es mejor morirse si no pudieran mejorar. Es muy impresionante. Deben dejarlos en centros de reclusión para personas así».
-
- Anhelo de ser acogidos: Conservar el apoyo y cariño de su familia y amigos «Reconforta el cuidado de los allegados. Reconozco que la vida día a día se va deteriorando». (PC1). «Tuvo demencia senil, pedía cariño inconscientemente. Hacen por instinto las cosas. Una situación que en sí no quisiera vivir». (PC10). «Es muy difícil porque si uno pierde la familia, es muy terrible. Yo creo que uno debe buscar una ayuda psicológica. Ahora, si la persona puede manejar esta situación independientemente pues fabuloso. Vivir con esas personas familiares que le ayuden a soportar su tristeza, su dolor». (PC23).
-
- Abandonar su profesión, sus ocupaciones cotidianas, es otra razón para sentirse aislado: «El abandono de mi profesión a la que dediqué muchos años de mi vida. Un cambio terrible. Sin esperanzas. Un ahora y ningún mañana deseable». «Desespero, aislamiento, buscar algo que pudiera ocupar, como dibujar, y lograr interpretar para sobrellevarlo». (PC11).
-
- Abandonar sus entretenimientos: «Que me haya rematado más, desde hace ocho meses soy una estatua que no sirvo para nada. Uno dice: ¿qué estoy haciendo yo? Horrible. Se siente uno como un objeto. Se siente uno mal. Olvido nombres, me desoriento. Me da mucha tristeza. Dios mío para qué estoy sirviendo. Leer, oír música me aburre. Me entretiene salir a mirar, hablar con las vecinas».
-
- Desesperanza. Va más allá del aislamiento impuesto o voluntario. Contiene cinco subcategorías: frustración, carecer de tratamiento curativo, resignación, sufrimiento y una experiencia negativa. Ejemplos:
- 1. Frustración, tristeza: Una percepción empeorada por la incapacidad para sentir alegría o disfrutar actividades lúdicas u otras que antes amaban, sin expectativas de mejoría. «Tristeza desde hace un año. No encuentro felicidad. No tengo ninguna actividad que me entretenga. Permanezco aislada, quieta». «Siento que molesto mucho, pierdo la intención o estar contento de vivir».
- 2.
Enfermedad sin tratamiento curativo: Implica perder toda esperanza de recuperar su previa calidad de vida. Varios pacientes refieren que preferirían morir, antes que seguir perdiendo capacidades y ser dependientes, obligando a los demás a cuidarlos «Si sigue así o empeora afectaría toda la vida. Sería mejor no vivir. Es un estorbo uno». «Una enfermedad triste, denigrante». (PC5).
Pocos albergan esperanzas de curación: «Creo que estoy en una etapa en la que se puede hacer algo para que no avance tan rápido». (PC18). La única limitación que aceptarían es la inherente al proceso de envejecimiento normal, no la demencia, ni siquiera en etapas de edad avanzada. Desean vivir solo hasta cuando puedan defenderse por sus propios medios», «Delicado. Dios me ampare. Poder uno guardar bien lo que le piden, poderlo hacer. Ninguna limitación es aceptable, de pronto por vejez». (PC12). «Si es por la vejez me parecería normal, pero si mejora me gustaría mucho. He perdido mi autonomía. Me gustaría mejorar, si es por vejez lo acepto».
- 3. Resignación: Opinan que ya alcanzaron las metas que se habían propuesto en sus vidas, pero como un argumento para esa resignación; afirman que seguiría la muerte, ya que son como un vegetal, un ente, una estatua, un objeto que ya no sirve para nada. «Terrible. Un ente que ya hizo lo que tenía que hacer. No debe aún considerarse muerto, debe hacer lo que pueda». (PC14). «No me ha afectado porque ya había obtenido lo que debía en la vida. Creo que ya disfruté de todo, paseos, viajes. Si tuviera que morir ya cumplí lo que debía». (PC6). «Como Dios quiera. Soy pensionada. No hago nada, no afecto nada».
- 4.
Sufrimiento: Sí conservan la conciencia, así sea parcial, de su situación: «Desde que haya conciencia que era alguien y ahora no sé quién soy, debe ser un martirio completo. Sin esa conciencia sería como un niño, sin sufrimiento, no le afana nada, si recibe chévere si no rabia o dolor, que al momento pasa, no le importa nada. Ser como en la telenovela “El secretario”, frustrante».
Cuando se presenta la «anosognosia», no ser conscientes de estar enfermos, la situación de impotencia y frustración se exacerba, debido a que quienes les rodean insisten en hacerles notar sus deficiencias de memoria o conducta, aumentan las prohibiciones y advertencias o los llevan a consultas, exámenes y actividades cuya razón de ser no comprenden, lo que desencadena resistencia, irritación y más frustración ante la incapacidad para poder evitar esas actitudes o eventos. «Me pensioné y note leve pérdida de memoria y siento que me falta más espacio, no encuentro las palabras exactas para hablar. A veces se me pierden las cosas que he comprado». «Olvida lo que tiene que hacer, se desorienta». Un paciente no acepta tener los síntomas, dice que son inventos de su asistente.
- 5. Una experiencia negativa: Que podría mitigarse ante la inconsciencia de la situación: su impotencia y miedo se encuentran parcialmente neutralizados por tres aspectos: la confianza en Dios para poder adaptarse a la realidad de su situación; el apoyo percibido en su familia; y, por último, esperar que se descubra un tratamiento curativo: «Si Dios ha permitido que eso suceda, pedirle a él que lo saque a uno de la tristeza». (PC23). «Actualmente estoy bien. No pienso en eso. Solamente le pido a Papá Dios y la Virgen que me sanen». PC59. «Sería un martirio completo. Ahoritica lo que anhelo es, y lo que pido al Señor es que me dé la gracia de recuperar mis habilidades. El padre me decía que esto es de paciencia». «A veces me tranquilizo, que sea lo que Dios quiera mientras no tenga dolor fuerte. No es fácil. Debían ser mejor las cosas, pero no, toca tener paciencia. Me da pesar de la chinita (asistente) no debiera estar en la vida de esa forma. Hay que tener paciencia, tranquila». (PC22).
2.5.2 Significados del concepto de demencia para los asistentes:
Incluye las respuestas a tres preguntas: ¿qué ha implicado este compromiso de la salud para su paciente?, ¿en su opinión, qué significa tener demencia?, ¿sabe qué piensa su paciente sobre su estado actual, y qué perspectivas tiene si llegara a ser un proceso prolongado? Se identificaron tres variables: pérdidas, angustia y obligación de cuidar. (Véase tabla 8).
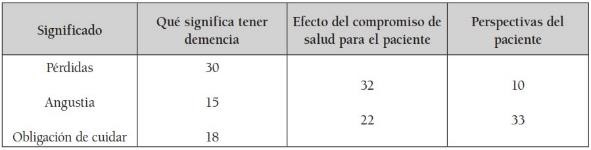
Tabla 8.
Tabla 8. Frecuencias de los significados asignados a la demencia por los asistentes
Fuente: Elaboración propia
-
- Pérdidas. Al igual que para los pacientes, los asistentes también ubican en primer lugar una larga serie de pérdidas. Las siete subcategorías incluyen pérdidas que afectan la memoria, capacidades cognoscitivas, comunicación, independencia, actividades, expectativas de vida y la paz.
- 1. Pérdida de memoria como marcador de la demencia: «Es una enfermedad asociada con la edad, consiste en deterioro de memoria». (AS7). «Para mí, es el hecho de perder totalmente la memoria, perderse a sí mismo, de cierta manera, es perder momentos de su vida, tanto actual como pasada». (AS25).
- 2. Perder otras capacidades cognoscitivas: «Pérdida de memoria, pérdida de ubicación, pérdida de conocimiento, pérdida de expresión verbal, pérdida de relaciones sociales». (AS22). «Es un cuadro clínico catastrófico pues hace que las personas queden muy mal cuando aún tienen intactas otras facultades fisiológicas». (AS41).
- 3. Perder la comunicación: Es un ser que no reconoce quien es ni quienes le rodean, apartado de la realidad, incapaz de comprender o aceptar argumentos, de ser feliz. «Perderlo todo. Perder la relación familiar, su alegría y diversión sana». (AS16). «Salir de las circunstancias que lo rodean, en lo que llamamos vida normal, difícil convivir con los demás, se le dificulta la convivencia y forma conflictos. Se siente incómodo, atrapado, sin libertad». (AS24). «Una amiga la llevaba a un gimnasio y estaba muy feliz aprendiendo a bailar, pero un día se perdió, lo que asustó a la amiga, que no quiso acompañarla más. Tuvo que renunciar al gimnasio».
- 4. Perder independencia: «Alzheimer. Perder la facultad para recordar eventos pasados, para reconocer las personas que están a su alrededor, perder su autonomía. Perder su autonomía total, perder en parte la vida social que manejaba. Depender en la actualidad de otras personas para cubrir sus necesidades básicas». (AS14). «Tener demencia significa pérdida de la memoria en un gran porcentaje y la persona requiere de acompañamiento y cuidados constantes». (AS17).
- 5. No poder ejecutar actividades: «Se le dificulta completar acciones, cuando va por la mitad se le olvida qué estaba haciendo, los nombres, etc.». «Es muy torpe con sus manos, no reconoce algunas cosas, es incapaz de vestirse. Una situación que no le deseo a nadie. Hace tres meses intentaba tejer». «Yo pienso que se debe sentir uno como mal. Uno tiene que, pues sí, ¿qué será de mi vida? No puede trabajar. Yo le considero a él, toda la vida acostumbrado a su plata, a su trabajo. En su taller era independiente. Se pregunta que qué va a hacer, con toda su herramienta y no puede recibir trabajos. Hace tres meses presenta episodios de desubicación, se caía. Memoriza por ratos, pero a veces se le olvidan las cosas. Donde deja algo, quien es él, donde está».
- 6. Perder expectativas de vida: «Tener demencia es muy triste, aunque las personas llegamos a viejos, porque es normal, no debería presentarse esto, ya que produce más rápido el desgaste de la persona y del sentido familiar y el objeto no es terminar, sino con calidad de vida». (AS13). «Para él es muy difícil, porque siempre fue una persona independiente, muy inteligente y orgulloso de su mente, de su cerebro. Estar loco, perder facultades. Él se siente destrozado, y de las perspectivas, dice que prefiere morir, antes que llegar a los estadios que dicen se llega con esta enfermedad».
- 7. Perder la paz, sufrir experiencias que infunden miedo o les alejan de los demás: «Se ve muy angustiada, no tiene sosiego. Desde que se despierta está angustiada. Confunde un hijo con su esposo (que ya murió) y le hace escenas de celos cuando la visita y sale de regreso a su casa. Ve animalitos andándole sobre la piel». «Desde la pérdida de memoria llora mucho, recuerda eventos que la hacen llorar persistentemente».
-
- Angustia: Es la preocupación por el deterioro del paciente y la incapacidad para devolverle su estado previo. Con cuatro subcategorías: tristeza, estar atrapados, sin futuro, sufrimiento. Ejemplos:
- 1. Tristeza: «Me preocupa pues no sé hasta qué punto pueda llegar el deterioro de mi papá y que esto me ha generado también a mí estrés y angustia. Siento que lo estoy perdiendo». (AS1). «Muy duro, triste, se aflige mucho por no poder recordar las cosas. Tristeza de verla cada vez con más deterioro de memoria. A veces no hay manera de hacerla feliz. En las reuniones se aísla, mutista. Lloro, que ella no se dé cuenta».
- 2. Estar atrapados: Dilemas surgidos entre los deberes familiares y profesionales, y la necesidad de cuidado permanente al paciente. Imposibilidad económica o vivencial de dejarlo al cuidado de instituciones o personas contratadas para ello. Cuando los pacientes no aceptan sus discapacidades y salen solos, conducen automotores o realizan tareas que les ponen a riesgo a ellos y a otros, se siente angustia: «Cocinaba, ya no puede, me hace mi tintico pero deja la estufa encendida, yo estoy pendiente y cierro el gas antes de salir».
- 3. Sin futuro: «Implica profunda preocupación relacionada con el futuro. Significa estar en una situación de imposibilidad de reconocimiento, dificultades en las relaciones y para valerse por uno mismo». (AS18). «Para mí fue terrible porque no he podido superar eso hasta hoy, no es lo mismo, aunque ya ha pasado mucho tiempo el saber que la persona se iba a deteriorar cada vez más».
- 4. Sufrimiento: Varios asistentes ya han vivido lo que implica tener demencia: «Pues llevamos cuarenta años de matrimonio, felices por fortuna, es triste vivir este momento, yo lo viví con mi mamá y es doloroso. Pero tener experiencia no equivale a asumirlo fácilmente». «Tener que estar todo el tiempo con él y asumir cosas que normalmente él hacía solo. Estar pendiente de las citas médicas, de absolutamente todo, depende de mí, en momentos es tensionante y desgastante para mí. Me preocupa mucho pues él todavía no tiene mucha edad para estar así». Perciben la angustia, el miedo, indefensión y desesperanza del paciente: «Es difícil porque en muchos casos tiendo a estresarme y a perder la paciencia, pero a la vez es duro ver cómo sufre porque no se acuerda». (AS45). Un sufrimiento exacerbado, si por sus deberes, se ven obligados a dejar solo al paciente.
-
- Obligación de cuidar, como un deber ineludible, al que llegaron sin desearlo ni esperarlo. Contiene seis subcategorías: aceptación, rechazo, negación, adaptación, obstáculos, dependencia en aumento. Ejemplos:
- 1. Aceptación: Tener que cuidar es tomado positivamente cuando se trata de familias unidas, con aprecio y gratitud conservados entre sus miembros. «Satisfacción, dado que puedo ayudar y retribuir en cuidado y atención a un ser querido». (AS3). «Estar más pendiente de él, acompañamiento, preocupación. Pienso ayudarlo en lo que pueda hasta donde sea posible». (AS4). «Todo lo que tenga que ver con la salud y bienestar de mi padre es un compromiso que adquirimos como hijos y estamos dispuestos para lo que sea necesario». (AS15). «Amor, cariño que sí lo tengo, somos una familia muy unida y felices. Paciencia y gracias a mi profesión me ha ayudado mucho».
- 2.
Rechazo: Ocurre lo contrario cuando esos lazos son débiles por circunstancias existenciales, laborales, rasgos de personalidad, hábitos familiares como el desinterés o la falta de comunicación entre sus miembros. También, cuando la demencia rompe esos vínculos y pone a prueba la paciencia y disponibilidad de recursos anímicos, económicos, espaciales, religiosos o relacionales. En ocasiones, el tener que quedar a cargo de una persona con demencia es una situación difícil ante la que nunca pensaron encontrarse. En muchos casos, conforme progresa la enfermedad, se hace más difícil la asistencia; en otros, llega la aceptación o un equilibrio más o menos tolerable. «Ha sido muy traumático porque trastoca los quehaceres de rutina. La enfermedad va minando sus capacidades y esto hace que requiera cada día atención más especializada. Para nosotros es muy traumático asumir la carga del cuidado, pues requiere de mucho tiempo, disposición y tiempo, lo cual está afectando nuestro diario trabajo».
Uno de cada tres asistentes acepta cuidar, pero dos de cada tres lo considera un problema, o rechaza el tener que hacerlo, aunque no abandone al paciente: «No hay personas que me colaboren en la casa. Tiempo completo, no puedo dejar solo al paciente. Se vuelve una persona desagradecida, ingrata, agresiva, no hay consideración. Se le olvidan los momentos bellos que tuvimos. Es difícil. Dios permita que no sea prolongado, porque yo creo que a mí (la paciencia) no se me va a prolongar».
- 3. Negación: Puede suceder que haya una percepción incompleta del problema: «La cuido por tener tiempo. Sobre su compromiso de salud, nada, pues no me parece riesgoso. No es demencia, porque no olvida todo. Espero una respuesta efectiva, sin un tratamiento prolongado».
- 4. Adaptación: Muchos lo aceptan bien, así encuentren momentos negativos: «Debo estar pendiente para bañarla, vestirla, alimentarla. Llevo en ello nueve años. Con deterioro progresivo. Bien porque lo hago con amor, la disfruto lo máximo. Lo malo es dejar todo, abandoné mis amigos». (AS48). Solo en dos casos el paciente es dócil; una persona amable, tranquila, no impositiva, un rasgo de personalidad que ya poseían antes de enfermar: «Ella no es consciente de lo que le pasa. Vive una vida muy tranquila, es muy dócil. Que al no ser consciente de su estado, no sufre». (AS14). En ocasiones, los asistentes tienen que reorganizar espacios y amueblamiento en casa para mantener a los pacientes a su lado mientras realizan las tareas del hogar: «Inclusive, yo tenía la lavadora en la azotea, tocó que me la bajaran a un hall que queda al pie de la habitación de ella. Tocó instalarla ahí, porque no puedo dejarla sola para nada».
- 5. Obstáculos: «Para mí fue terrible porque no he podido superar eso hasta hoy, no es lo mismo aunque ya ha pasado mucho tiempo, el saber que la persona se iba a deteriorar cada vez más». (AS13). Al alterar sus horarios de sueño y vigilia, obligan a su asistente a permanecer sin dormir adecuadamente, casi no duerme, hay noches que pasamos en vela». Otra situación insostenible, ocurre cuando el paciente acusa al asistente de inventar su enfermedad, mentir, o se resiste a aceptar normas de seguridad familiares, es impaciente e intolerante cuando le llevan a citas o exámenes, sin tener la capacidad de comprender el porqué de las situaciones o esperas, peor aún, si son prolongadas: «Yo dije ¿esto qué es?; de pronto, un Alzheimer. Hice que lo mandaran al neurólogo. Al fin logre una cita y pudo venir él. Pero dijo que yo me había inventado todo. Me dijo: usted hace el favor y va donde el médico y le dice que yo no tengo nada».
- 6.
Dependencia en aumento: Hasta la imposibilidad para dejarlo sólo incluso por pocos momentos, debiendo ayudarles en necesidades básicas como bañarse, comer, vestirse: «Le pido mucho a Dios que me dé fortaleza para tenerle paciencia, cuidarla. Cada vez es más impaciente que un niño y no hace caso. Yo tenía libertad de hacer un mandado, ahora no: empieza a buscarme por todo el apartamento». (AS47). «Dejar de lado el proyecto de vida que me había forjado y vivir solo para su bienestar tanto físico como emocional».
Puede haber serias dificultades para conseguir que acepten otro asistente, así sea por pocas horas o, menos aún, un cambio de residencia: «Los domingos, mis hermanas me reemplazan, se deja atender por ellas, pero me busca y pregunta por mí, y mis hermanas me llaman para que regrese. No es posible hacerla feliz. Lloro a escondidas». «Lo que haga lo hago alrededor de ella. Los hermanos ayudan, pero ella solo quiere estar conmigo». (AS27).
2.5.3 Significados de los efectos del compromiso de salud de los pacientes sobre los asistentes:
Se extraen de las respuestas de pacientes y asistentes a dos preguntas. La primera pregunta es ¿qué ha implicado el compromiso de salud del paciente para su asistente? La segunda, ¿cuáles son las perspectivas del asistente si el compromiso de salud del paciente llegara a ser un proceso prolongado?
-
- Respuestas de los pacientes: Para la pregunta sobre efectos, se identificaron cuatro categorías: pérdidas, preocupación, frustración y aceptación. La segunda pregunta, sobre perspectivas, agregó dos: esperanza y no saber.
- 1. Pérdidas: Perciben la pérdida de independencia del asistente: «Me da los medicamentos. Ha tenido que abandonar su trabajo parcialmente, también a sus amigos, como efecto la tristeza». (PC9). «Ha tenido que asumir el control total, además del hogar, incluso administrar una papelería. Antes ella trabajó siempre en el hogar».
- 2. Preocupación: es el más frecuente efecto que observan sobre sus asistentes: «También lo hace sentir impotente de no poder ayudarlo, devolverle la memoria. Se deprime por esto». (PC4). «Una responsabilidad muy grande, un pesar, no realizar la felicidad completa». (PC10). «Afligidos al compararme con mi estado previo, en especial cuando me deprimo y lloro». En relación a las perspectivas de sus asistentes, la preocupación incluye: «Está preocupada. Insiste en que deben cumplir todas las citas, le preocupa como estoy, como me siento». (PC2). «Mis hijos están pendientes, no mucho, porque tienen sus obligaciones, pero doy gracias a Dios por ellos».
- 3. Frustración: Como consecuencia de la ruptura de la armonía que existía en la repartición de responsabilidades: «Ella me inventa cosas que me sacan la piedra. Me acusa de irritable. Por eso vengo para poder dar mi propia versión de la historia». En pocos casos, afirman que sus asistentes los rechazan o lo harán ulteriormente: «Mi esposa trabajando en la casa y lo único que piensa es en lo de ella y no más». Sobre las perspectivas para su asistente, prevén las dificultades: «Yo sé que ella está aburrida, muy aburrida,... me tiene paciencia por ser mi esposa y su obligación es apoyarme. Si esto siguiera por sécula sé que no va para nada bueno».
- 4.
Aceptación: «Hay que mirar cómo mejorar, leer, ejercitarme, me colaborarían harto». (PC11). «Lo acepta. Me repite las solicitudes y yo voy y las hago sin olvidarlas». (PC12). «Mi hija es muy buena, muy paciente, nos acompaña a todas partes. Me explica que me puedo perder, y salgo con la empleada». (PC17). «Me dice que tenga paciencia… Ella va a estar siempre pendiente de mí. Ojalá que nunca se vaya a cansar de mí. Vivimos con dos hijos, son maravillosos».
Los pacientes incluyeron dos temas nuevos, al hablar de las perspectivas de sus asistentes. La esperanza en que haya mejoría o al menos que la demencia se detenga en su evolución: «Lo mismo que yo». (Preocupación y esperanza de frenar el deterioro por la enfermedad) (PC18). «Esperamos que con un buen tratamiento profesional podamos salir adelante». (PC23). Cuatro pacientes refieren no tener idea de las perspectivas de sus asistentes: «No sé qué piensa». (PC4). «Pues yo la verdad, que casi nunca les digo nada». (PC24).
-
- Respuestas de los asistentes. En sus respuestas a las dos preguntas que exploraban su experiencia. Una sobre los efectos de la demencia del paciente sobre ellos y, la otra, sobre sus perspectivas si la situación se prolongara, los asistentes identificaron iguales temas que los pacientes, excepto para «no sabe», solo cambian las frecuencias de cada uno. Estos temas son: pérdidas, preocupación, frustración, aceptación y esperanza.
- 1. Pérdidas: La principal pérdida percibida se refiere a la tranquilidad, la paz, la convivencia constructiva y en armonía. «Es una responsabilidad y una obligación cuidarla y estar pendiente de todo lo que necesita y de los cambios que va presentando». «Mis hermanos y yo le hacemos ver su pérdida de memoria, ella se irrita, la pone insegura, no acepta esa opinión y discute. Mi hermana sabe que ya no puede solicitarle hacer vueltas o algunos encargos, olvida hacerlos». Perder la independencia: «Debo estar pendiente para bañarla, vestirla, alimentarla. Llevo en ello nueve años. Con deterioro progresivo».
- 2. Preocupación: «Angustia, porque siento que lo voy perdiendo». (AS1). No poderse adaptar a pesar del tiempo: «Para mí fue terrible porque no he podido superar eso hasta hoy; no es lo mismo aunque ya ha pasado mucho tiempo, el saber que la persona se iba a deteriorar cada vez más».
- 3. Frustración: «Nos mantenemos alejados de la familia por episodios agresivos de ella, llegó a golpear a una hermana cuando estaba de visita en su casa». «Nosotros estamos preocupados por su salud mental, porque es un riesgo para la familia que se ponga muy agresiva».
- 4. Aceptación: «Satisfacción, dado que puedo ayudar y retribuir en cuidado y atención a un ser querido». (AS39). «Todo lo que tenga que ver con la salud y bienestar suyos es un compromiso que adquirimos como hijos y estamos dispuestos para lo que sea necesario». (AS15).
- 5. Esperanza: «Moralmente, ver su estado actual al que era, por movilidad, ocupación y salud. Seguir una lucha e insistir a mejores probabilidades». (AS6). «Que es importante que logre identificar estos elementos que le generan ansiedad para que pueda iniciar su proceso (de mejoría)». (AS18). «Yo creo que ya llegaría un momento en que habría que recluirlo, valga el término, en una institución donde lo puedan tratar». (Véase tabla 9).
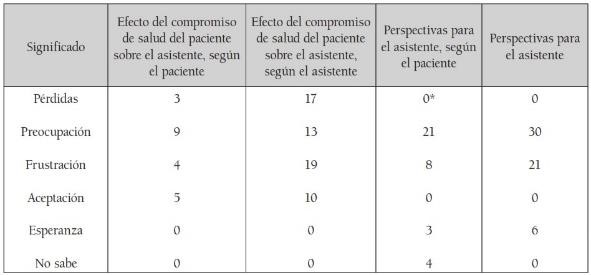
Tabla 9.
Tabla 9. Frecuencias de los efectos del compromiso de salud de los pacientes sobre los asistentes
Fuente: Elaboración propia
* Los ceros significan que los participantes no incluyeron el concepto al responder esa pregunta
2.5.4 Significados de los exámenes y tratamientos
-
- Exámenes para los pacientes: Se establecen cuatro categorías: delegar, informarse, comunicación insuficiente y dificultades.
- 1. Delegar la solicitud e interpretación de los exámenes para diagnóstico y seguimiento de la demencia: Se asume como un área reservada al personal de atención en salud, el que es depositario de su confianza y a cuyo criterio dejan la decisión sobre cuándo y qué tanto explicar la razón para pedir esos exámenes y la comunicación de los resultados. «Que son buenos y pueden ayudar a prevenir posibles y futuros problemas de demencia». (PC4). «Que ayudan a aclarar el grado en que está la enfermedad». (PC18).
- 2.
Informarse: Se encuentran personas que buscan y poseen información de acceso general; así mismo, hay medios de información masivos que publican la discusión actual respecto al diagnóstico, pronóstico y ausencia de un tratamiento curativo para la demencia. En consecuencia, los pacientes exigen mayor y más profunda explicación del por qué tomarlos y qué significan los hallazgos. «Estoy aburrido de cada rato exámenes, de sangre y de todo tipo. En las radiografías se dieron cuenta que mi cerebro se ha encogido, la masa encefálica está cada vez más pequeña, la información que estaba en la masa que he perdido es lo que no recuerdo.
Recuerdo con precisión información de cuando estaba en el colegio». «Nada, ninguno. Y espero que no llegue hasta allá (a exámenes para demencia)». (PC23).
- 3.
Comunicación insuficiente: Los exámenes pueden llegar a ser causa de mayor ansiedad en pacientes y asistentes, porque desearían tener más tiempo disponible para hacer preguntas al personal que les atiende y recibir información explicita y precisa sobre todos los aspectos que incumben al cuidado y pronóstico inherentes a la enfermedad. «Son incómodos, pues me hacen sentir como un “objeto de estudio o investigación”». (PC21). «Pues que estoy bien, yo no sé. De mi cabeza, que es como un cosita que tengo ahí, un cablecito, una venita que se quemó y ya. Una explicación muy mala. Pues como que uno no tiene la capacitación, de los medios de decir: bueno, haga un favor y me explica. Pues tocará quedarse uno ahí, con eso».
La falta de comprensión clara y precisa conduce a un notorio desfase entre los resultados informados como normales en numerosos exámenes tomados a un mismo paciente y la percepción que él y su familia tienen sobre el impacto y progresión del defecto funcional. No conocen el porqué de la falta de correlación entre la alteración clínica y un examen paraclínico informado como normal: «Soy hipertenso, eso está controlado. La resonancia magnética no me la explicaron, pero me consuela ver la palabra normal en el informe». (PC15). «Ninguna mejoría, ni ascenso, a pesar de todo». (PC10). «Miran los resultados y me dan recomendaciones, pero para la memoria no tengo exámenes que recuerde». (PC12).
- 4. Dificultades: Para algunos el proceso de toma de exámenes significa mayor estrés por las trabas para lograr que los autoricen, los hagan, y la demora para conocer los resultados que esperaban pudiera precisar qué les está sucediendo. Esto, unido a todo lo ya mencionado, les significa desesperanza, incomprensión del proceso de la enfermedad, imposibilidad para planear cómo afrontar su evolución. «Me han dicho que tengo fibromialgia. Me han explicado para qué las tomé (medicamentos), pero no han servido para mejorar mi memoria». (PC17). «Nada me han dicho de mis exámenes».
-
- Exámenes para los asistentes: Sus percepciones coinciden ampliamente con las de los pacientes. Tres categorías: delegar, informarse y comunicación insuficiente. Ejemplos:
- 1. Delegar decisión sin informarse: «Como no conozco el tema, supongo que son los que la ciencia ha determinado que son los más indicados». (AS9). «Realmente no estoy muy enterada del asunto». (AS25).
- 2. Informarse: Son más conscientes sobre la importancia de diagnosticar las enfermedades asociadas o coincidentes. «Según los resultados nos damos cuenta o nos informan que hay que cuidarse con la dieta; por ejemplo, el colesterol elevado, la hipertensión, de la sal». (AS1). «Orientan el tratamiento; aparecen cosas que no sabíamos, como que tenía una leve insuficiencia renal». «Muy importante, porque se analiza los grados de demencia que puede comenzar de deteriorar a una persona». (AS13). Otros, exigen una explicación más extensa; es importante no olvidar que ellos también traen información de medios de comunicación masiva o de otros trabajadores del área de la salud, entre muchos otros recursos. «Hace dos años una neuropsicóloga dio un dictamen, que mamá tenía una demencia frontotemporal. Yo me he documentado mucho de la enfermedad, he leído mucho los síntomas, y hay cosas que no cuadran. Por ejemplo, el estado de ánimo en pacientes con demencia FT es a veces muy agresivo y ella no es agresiva para nada».
- 3.
Comunicación insuficiente: Reconocen que tienen dificultades para comprender la terminología médica, pero está claro que perciben claramente su significado implícito: «La terminología utilizada por los médicos y psicólogos es muy confusa y, por lo tanto, todo diagnóstico nos genera más incertidumbre y desconcierto. Dichos exámenes no cuantifican, sino que cualifican el estado cognitivo». (AS10). Por supuesto, la incomprensión depende del nivel de educación y de las dificultades inherentes a trasladar un lenguaje técnico al cotidiano: «Que su cerebro cada vez se le está comprimiendo, y esto hace que su sistema neurológico no tenga la misma capacidad y, por esta razón, pierde su memoria y visión». (AS20). «Según los exámenes él no tiene una circulación muy buena. Pues no sube bien la sangre al cerebro, pienso yo». (AS31).
Rechazan conceptos de significado ambiguo y general. «Son tantos años, casi doce, que ya no sé, la verdad, cada vez lo veo más enfermo y no he visto ningún progreso. No hay claridad de su caso, como si nadie supiera qué tiene a ciencia cierta. (Solo sabe que su cerebro cada vez se le está comprimiendo, y esto hace que su sistema neurológico no tenga la misma capacidad, y por esta razón pierde su memoria y visión». (AS20).
-
- Tratamientos para los pacientes: Son seis subcategorías: contradicciones, paliativos, expectativas, agregados, creencias y comunicación errónea. Ejemplos:
- 1. Contradicciones: Algunos son conscientes del riesgo que existe ante la desinformación y contradicciones entre los tratamientos que se promueven en los medios de comunicación o en quienes les suministran información. «Hay demasiados engaños. Lo embolatan a uno». (PC6). «Que me permitieran explicar mi versión. La doctora me dio una droga, pero vi en internet, decían allí, que me causaría efectos indeseables y hasta la muerte, por eso no la tomo». Desean disponer de información exacta: «Todavía son inciertos. Les deseo suerte». (PC16). Otros, sí la poseen: «Hasta donde entiendo, drogas para mejorar la memoria no existen». (PC20).
- 2. Paliativos: Recibir medicamentos para uso paliativo o el tratamiento de enfermedades coincidentes a la demencia se reconoce como una gran ayuda, aun cuando no haya tratamiento curativo: «Nada sirvió. Les toca sedarlos porque en ocasiones son agresivos, ni saben lo que hacen». (PC10). «Mejoran algunos déficits, por ejemplo, en insuficiencia de vitaminas». (PC11).
- 3. Expectativas: Como es obvio, la razón de ser de su consulta es la esperanza de obtener la curación, o al menos la detención de su deterioro. «No ha iniciado ningún tratamiento. Espera que recupere su estado de antes». (PC2). «Deben mejorar con drogas». (PC3). «Que me ayuden a que la enfermedad no avance tan rápido». (PC18). Otros no se han informado al respecto. «Honestamente, sobre los tratamientos no sé nada; no tengo conocimiento sobre este tema». (PC4). Finalmente, en quienes perciben el avance indetenible de la demencia, se encuentra la solicitud de una orientación que ayude a afrontar su situación, una confirmación en la esperanza que serán atendidos y conservarán un nivel de vida humanamente digno. «Se necesita orientación sobre poder llevar las cosas, que esté uno bien orientado». (PC12).
- 4. Agregados a los medicamentos. Los pacientes perciben la necesidad de recibir asistencia en terapia física, del lenguaje y ocupacional. Añoran la disponibilidad de recursos lúdicos o que aminoren su aislamiento, inmovilidad y dependencia. Quizás, esto último, pueda proveer a mejorar la atención a los muchos que perciben el deterioro por la demencia, a pesar de todos los tratamientos y terapias. «Reconozco que se interesan por mi vida, eso me fortifica. Conforme con la situación. Deprimido por la falta de salud, me gustaría tener una ocupación que me distraiga un poco, como conseguir libros para leer». «Me han dado drogas para mi cerebro. Leer y estar con mis amigos, es mejor que las drogas». (PC7).
- 5. Creencias: Llama la atención el gran apoyo anímico, a veces el único o más fuerte, que encuentran en sus creencias religiosas, esto aunado o la atención que reciben de su comunidad. «Me dijeron que intentara cada día recordar lo que hice, en orden, pero me aburrí. Ahora hago un curso de interpretación bíblica y me fascina hacerlo».
- 6. Comunicación errónea: Los problemas de comunicación también dan acceso a la exposición de los pacientes a fuentes de información erróneas, como ocurrió para uno de ellos, con deterioro neurológico difuso, cuando alguien del servicio de salud en la ciudad le dijo que podría curarse si era sometido a una neurocirugía que a la postre era inaccesible para él, por su muy alto costo; aumentó así la angustia e impotencia del paciente. «Una vez pregunté a un doctor, como un particular. Me dijo que se podía operar, pero eso valía mucha plata. Para la cabeza no me han dado prácticamente nada, porque yo he preguntado y no, que tiene que primero hacer, por ejemplo, este examen para ver que sale».
-
- Tratamientos, para los asistentes. Con cuatro categorías: paliativos, agregados, comunicación insuficiente y comunicación errónea. Ejemplos:
- 1. Paliativos: Los asistentes son conscientes de las dificultades para obtener una completa curación, sin embargo, confían en que se logre detener el avance de la afección. «Que se mantenga lo mejor posible y evitar que el problema aumente tan rápido, ya que es imposible detenerlo». (AS2). «Espero que disminuya la progresión de la enfermedad». (AS3). «La enfermedad no tiene tratamientos efectivos y se especula mucho en torno a la medicación, pues ésta siempre está en una situación como experimental. Si se prolonga la enfermedad, lo único que espera uno es que tenga una medicación que le permita vivir una vida tranquila». (AS21). Algunos creen que es posible curarse: «Espero mejoría completa de la mente». (AS5). «Una respuesta efectiva, sin un tratamiento prolongado».
- 2. Agregados: Reconocen la necesidad de aunar los medicamentos a las terapias físicas, ocupacionales o del lenguaje. «El tratamiento es importante y efectivo, siempre y cuando se realicen terapias ocupacionales y constante apoyo para el paciente». (AS2). «Sé sobre las terapias ocupacionales, y espero ver mejoría». (AS4). «No estoy muy enterada; pues tratamiento como las terapias: sí, porque duró un año en esto, y fue muy provechoso para ella y nosotros». La información objetiva y oportuna permite diseñar conductas esenciales para seguir. «Básicamente, atacar dos campos: uno es mejorarle la calidad de vida, empezar a mirar qué necesita, creo yo. Como un tipo de actividad, un tipo de rutina, cosas que ella tenga que hacer. Compartir con la gente».
- 3. Comunicación insuficiente: Desean ser informados en profundidad y con claridad sobre el estado del arte en el conocimiento sobre tratamientos y pronóstico de la demencia; lo prefieren, a tener que recibir información parcial por miedo a herir su sensibilidad. Siempre en condiciones de respeto y empatía. «Sinceridad, amabilidad, apoyo, resultados. Sabemos que es un tema delicado y muy serio en cuanto al progreso de la enfermedad, pero creemos y queremos hacer todo lo necesario y posible para atenuar los efectos y consecuencias de ese progreso». (AS11). Ese respeto incluye ser capaces de comprender la ansiedad y expectativas que los pacientes han puesto en el personal que los atiende. «Me dejaron un último examen de neuropsicología; que después me llamaban para ver los resultados dentro de seis meses. Que es muy demorado saber un pronóstico de los resultados y de seguir el tratamiento».
- 4. Comunicación errónea: Se encuentran quienes carecen de información clara, o no la aceptan y conservan falsas expectativas. «Lo que sé o me he enterado sobre los tratamientos, es lo que me han dicho los médicos, y esperaría que se vieran como resultados más efectivos». (AS9). Se afecta así la relación entre el paciente y su familia o el personal de atención en salud «Solo recibe drogas para la hipertensión arterial (y la ansiedad). El diagnóstico siempre ha sido que mientras sea funcional no está enferma». (AS7). El creer que no está enferma induce agresiones al paciente por la incoherencia entre el mensaje de los médicos y la actitud de ella. Otros requieren ser escuchados, obtener respuestas, y no solamente un examen sin explicación y seguido de abandono. «Como no consigo nada, vine aquí a ver que puedo lograr. Dije, ya por parte de psicología, pues que no sé, no me dijeron nada. Por parte de psiquiatría, tampoco. Me falta neurología, de pronto me pueden ayudar algo». (AS28).
2.5.5. Significados, para los pacientes y asistentes, de la participación en proyectos de investigación:
A la pregunta sobre si participarían en investigación, de los 24 pacientes, 15 asintieron, 8 no querrían hacerlo, uno (1) no respondió. Las razones para querer participar, incluyeron la posibilidad de encontrar cómo curar la demencia: «Sí, estaría de acuerdo con drogas o exámenes en investigación. De pronto encuentran el problema, porque hay mucha gente enferma así». (PC2). «Ver si hay algún medicamento que me quite la enfermedad». (PC9). Algunos consideran positivo ayudar a otros. «Es normal. Si no, ¿cómo van a aportar a las generaciones futuras? Lógico». (PC10).
Con dudas «Si. Pues yo quisiera saber si el laboratorio, como conejillo de indias pocón». (PC23). «Pues si al principio se toma uno eso y en ocho o cinco días no tiene uno mejor recuperación, pues para qué seguir tomando eso. Y si la tuviera, pues obvio, pero eso, me imagino yo, debería ser como rápido. Sí, porque qué hace uno tomando una pasta un año para ver si al otro año medio le sirve o no le sirve. Pues el tiempo pasa, no. Sí, yo creo que sí lo haría». (PC 24).
Las razones para no querer participar en investigación incluyen miedo. «Sentiría miedo, estaría muy preocupada». (PC12). «Quién sabe. No me meto en eso porque después resulta algo mal y dicen: salió mal, para qué se metió». O lo consideran peligroso. «No. Podría llegar a atentar contra mi situación». (PC1). Dos preferirían estar seguros: «Ir a la fija; hacer experimentos, no. Soy enemigo de que hagan experimentos conmigo». (PC15). «Depende. Preferiría que probaran en otro y después me dicen».
A la pregunta sobre en qué proyectos participarían, nueve buscan mejorar su estado de salud, y seis colaborar para el estudio de la demencia. Cinco de ellos lo haría, dependiendo del tipo de proyectos y de los efectos colaterales: «Si son cosas que no prevalezcan en mí, las aceptaría, cosas leves. No, porque, imagínese, apenas para investigar. Pero lo aceptaría si no me sucede nada desagradable». (PC13). «Si mejora, vale la pena arriesgarse. Pero ante la posibilidad de efectos leves (como por ejemplo un rash), lo pensaría». (PC2). «Depende de los riesgos a asumir». (PC4). «Sí, aceptaría, porque es por un beneficio y hacen mucha droga que es benéfica, pero causa reacciones». (PC10). «Creo que sí, las cosas hay que experimentarlas en algún momento. Siempre que no haya un resultado fatal». (PC10). No acepta efecto colateral alguno: «No es justo que uno tome drogas y se sienta. No creo que sea conveniente, así sea algo menor». (PC19).
Un participante mostró una comprensión llamativamente clara que exige la calidad del equipo investigador y la probidad de una auditoría externa: «Que fuera una argumentación teórica convincente y que realmente las personas que la van a hacer sean idóneas, que uno sepa que están diciendo la verdad, que participe el Estado para vigilarlos. Es difícil hoy en día confiar en algo. Que las personas que van a hacer eso fueran una persona estatal o eclesiástica, que uno le pueda creer. Que los costos corran por cuenta de ellos. Mientras el riesgo no sea dejarlo peor no habría problema. Si dijeran, existe la posibilidad que funcione, pero puede morir, lo aceptaría. Si va a quedar inválido o peor, no lo aceptaría».
Respecto a investigar con el objetivo de buscar el bienestar de terceras personas, quince (15) lo consideraron correcto y nueve (9) no lo aceptaron. Tres (3) ataron su participación a los riesgos que se corren. Aceptaron. «Sí, estaría de acuerdo con drogas o exámenes en investigación. De pronto encuentran el problema porque hay mucha gente enferma así». (PC2). «Sí, estoy de acuerdo. Vale la pena. Uno va cumpliendo su ciclo. ¿Pero los jóvenes?». (PC8). «Sí, es una cosa muy buena. Por ejemplo, estoy de acuerdo con donar órganos. Es bueno realizar investigaciones en pro de futuras generaciones, sin que hagan daño al investigado». (PC15).
Para los asistentes, la respuesta a si estarían de acuerdo en que su paciente participara en proyectos de investigación, fue afirmativa en 29 de los 32 asistentes. Seis respondieron sí, sin comentarios. En 23 casos, expresaron su percepción de las implicaciones: «Éticamente, pues hay que hacerlo, yo creo que ustedes tienen un medicamento y hay que probarlo en algún lado. Es difícil. Depende del medicamento o depende de la prueba. Si fuera de medicamentos, yo creo que sí. Pero fuera, por ejemplo, no sé, una operación o alguna otra cosa, no, no lo haría». «Sí. Obviamente dentro de los parámetros permisivos, es decir, no en asuntos que comprometan su vida, pero es importante contribuir al estudio científico».
Es llamativa la disposición a tolerar algunos efectos adversos: «Si no corriera ningún peligro. Pues sí, aceptaría. Si es un riesgo leve, eso es normal, porque la droga tiene efectos o algo así». (AS31). «Depende de la gravedad; si para mí el resultado es mucho más grande de lo que está causando como efecto colateral, si me lo preguntan a mí, sí. Valdría la pena. De pronto esas cosas, se podrían empezar a corregir, haciendo que el medicamento siga cumpliendo su función de la mejora, quitándoles todos esos efectos colaterales. Yo creo que sí. Para eso son las pruebas».
Doce la restringen a las siguientes condiciones: «Permitiría, siempre y cuando los proyectos de investigación no impliquen pruebas de nuevos medicamentos que puedan generar algún tipo de daño directo o colateral. En un caso extremo, sí permitiría el uso de nuevos medicamentos con el objetivo de mejorar la salud del paciente». Si él y la familia aceptan: «Solo si ella quiere y si no son invasivos o que impliquen cirugías o fármacos». (AS11). «Sí, siempre y cuando él esté de acuerdo». (AS15). «Si él está de acuerdo y el resto de la familia, sí». (AS26).
Otra indicación aceptada busca controlar los cambios de conducta. «Creo que sí valdría la pena, pues si él o la familia fueran conscientes del riesgo, debería estar encerrado bajo llave, porque creo que no se puede ni acercar a una estufa porque puede hacer un incendio. Valdría la pena (intentar con medicamentos) a mi modo de ver. Así hubiera riesgos. De pronto puede que no sirva en su totalidad, pero si el medicamento no sirve, sirve para tener parámetros para mejorar una próxima investigación. Si sirve solo un poquito, podría estar mejorando su calidad de vida». Para los asistentes que declinan cualquier participación, sus razones incluyen: «No, pues no expondría a mi mamá como conejillo de investigación». «Por su estado de salud, no». (AS10).
En relación con los proyectos en que participarían, diez (10) asistentes sujetaron su participación al tipo de proyecto; seis (6) querrían proyectos que garantizaran la mejoría de su enfermo, sin riesgos: «Mejorar su estado de salud». (AS1). «Sí, siempre y cuando fuera para algo que se viera, que va a tener un progreso, recuperación». (AS20). «Yo aceptaría, siempre y cuando supiera que no le hiciera ningún daño». (AS27). «Que pueda encontrar una mejoría emocional y como persona en ella. Que se pueda sentir más tranquila». (AS25). O efectos leves: «Depende, si no es muy fuerte el efecto adverso, que empeorara». (AS8). «Una vez conocidos, el que menor riesgo tenga para el paciente». (AS9). «Los beneficios que se esperan es mejorar la memoria y por ende su calidad de vida y la de todos. El nivel de riesgo, pues diría mínimo». (AS22). Acogerse a una esperanza. «Aceptaría, si no empeorara más, así no mejore».
Cuatro asistentes buscaron garantías de calidad en investigación. «Los niveles de riesgo deben ser claros, con las posibles consecuencias para determinar la situación con análisis de caso por caso». (AS23). «Tendría que saber de qué proyecto se trata y los beneficios; que la enfermedad se pudiera controlar o que no progresara. Y los riesgos, también tendría que saber más sobre estos». (AS26). Defienden una participación regida por la voluntad del paciente. «Sí, si él no corriera riesgos, pero creo que él no aceptaría ser ratoncito de laboratorio». (AS4).
Cinco (5) aceptarían, aún con riesgos: «Sí, claro, porque de los proyectos y beneficios siempre hay que tener en cuenta los riesgos». «Estaríamos dispuestos a participar en cualquier proyecto en el que esté la esperanza de una cura, aún con un nivel de riesgo». «Sí, valdría la pena, porque estaría dejando un bien a través de su experimentación. Así hubiera riesgos».
Tres aceptarían que su paciente participara si no incluyen investigaciones con medicamentos o cirugías: «Terapias y lo que no genere riesgos para su vida, tranquilidad, salud y bienestar. Que no implique fármacos». (AS11). «Proyectos no intervencionistas, ningún tipo de riesgo. Beneficios estrictamente, para él o futuros pacientes». (AS3). Solo uno participaría en estudios genéticos.
Cuando se les preguntó si estaban de acuerdo con investigaciones que beneficiaran a otros, cuatro (4) no respondieron; doce (12) lo aceptaron sin más comentarios; ocho (8) lo calificaron como un acto bueno. «De pronto, lo pensaría; tenemos responsabilidades para bien». (AS8). «Pues sería muy importante que se pudiera los beneficios, pero tengo que asumir que ya por el tiempo y su edad y su deterioro, sería muy difícil. Pero si ustedes lo pueden lograr con otras personas sería muy bueno, porque nosotros como personas debemos terminar con mejor calidad de vida, y es lo que muchos no hacemos». «Me he dado cuenta de que son muchas las personas que tienen problemas de demencia y si hay muchas personas beneficiadas, me parecería formidable, porque todos necesitan estar bien».
Aceptaban si, además, beneficiaba también al paciente. «El cambio sería positivo siempre y cuando sea en beneficio del paciente». (AS9). «Sí. Esperaría, si en algún momento esto podría beneficiar». (AS21). A veces, participar incumbe a los intereses del asistente: «Sí. Es que yo estoy en un dilema fuerte. Y es que no sé si yo también pueda tener eso o pueda que uno no lo tenga ahorita y lo pueda desarrollar. Entonces, si fuera para eso, sí. También. Claro».
Siete (7) estaban de acuerdo en función del riesgo. «Es una decisión difícil, dependiendo de los efectos secundarios. Valdría la pena, porque si no, no tendríamos los medicamentos para el manejo de las enfermedades». Tres (3) aceptan, si el paciente está de acuerdo: «Sería muy importante para el futuro de otros enfermos. Pero es una decisión tan personal, que ella debe decidir si acepta o no». (AS2). «Yo lo tomaría, pero no sería una decisión solo mía». (AS16). «Dependería del tiempo y los deseos. Si implica el uso experimental de medicamentos, no estaría de acuerdo». (AS18).
Dos (2) no aceptarían: «No autorizaría ninguna droga experimental que ponga en riesgo su estado actual de salud y deteriore su calidad de vida». (AS14). «Mi familia nunca ha padecido de demencia que me lleve a pensar que nos cobijará la demencia». (AS19).
2.6 PRINCIPIOS SUBYACENTES A LOS SIGNIFICADOS
2.6.1 Los significados que los pacientes atribuyen al proceso de la demencia:
Se agruparon en tres áreas: pérdidas, aislamiento y desesperanza. Los significados para los asistentes, también se agruparon en tres: pérdidas, angustia y obligación de cuidar. Esos significados están inmersos en los conceptos que delimitan seis principios: autonomía, justicia, vulnerabilidad, dignidad, integridad, y un principio emergente, que en esta investigación se denominará altruismo.
Para el significado de la demencia, se encontraron los mismos seis principios inmersos en las respuestas, tanto de los pacientes como de los asistentes. Solamente variaban las frecuencias de presentación, tanto entre pacientes y asistentes, como en relación a la pregunta originaria: ¿en su opinión, qué significa tener demencia?, ¿qué piensa sobre su estado actual, y qué perspectivas tiene si llegara a ser un proceso prolongado?, ¿qué ha implicado este compromiso de la salud para usted? Las tablas 10,11y 12 muestran las frecuencias, es decir, el número de veces que un concepto perteneciente a cada principio se encontró en las respuestas o significados de los participantes. Una respuesta puede contener diversos temas de un mismo principio y, también, señalar hacia varios principios. Los porcentajes refieren a los 24 pacientes y 32 asistentes.
En la presentación de los resultados sobre significados, se incluyen sólo algunas respuestas de los participantes que, como ejemplo, contribuyen a especificar la relación de grupos comunes de significado con cada principio.
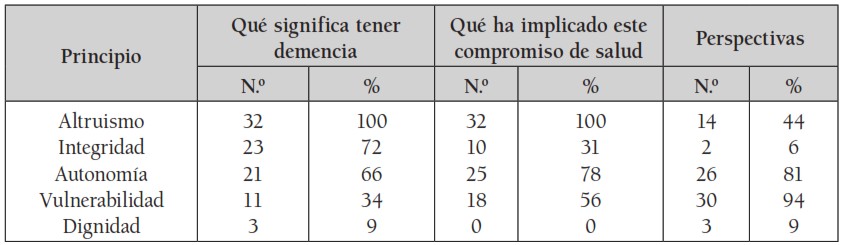
Tabla 10.
Tabla 10. Frecuencias de los principios subyacentes al significa
Fuente: Elaboración propia
* Los ceros significan que los participantes no incluyeron el concepto al responder esa pregunta.
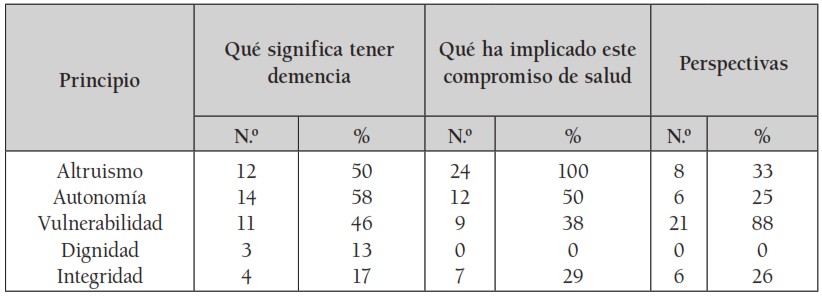
Tabla 11.
Tabla 11. Frecuencias de los principios subyacentes al significado de la demencia para los asistentes
Fuente: Elaboración propia
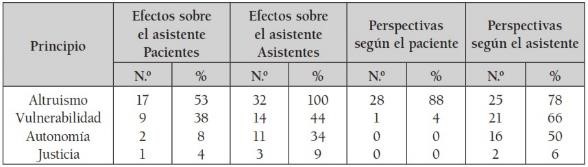
Tabla 12.
Tabla 12. Frecuencias de los principios subyacentes al efecto del compromiso de salud de los pacientes sobre los asistentes
Fuente: Elaboración propia
-
– Respeto a la autonomía: Es un concepto cuyo origen moderno en biomedicina se suele remontar al Informe Belmont y se ha convertido en el centro de la defensa de los Derechos Humanos, con particular incidencia en los avances tecnocientíficos y el ejercicio de la atención en salud. Tom Beauchamp y James Childress[73] la presentan como un concepto constituido por varias ideas: autogobierno, derechos de libertad, elección individual, sin limitaciones ni interferencias externas que pretendan controlar.
En la persona autónoma, la capacidad de autogobierno debe incluir: la comprensión, el razonamiento, la reflexión y la elección independiente. Hay que tener en cuenta que «en una sociedad pluralista liberal, la autonomía personal es el derecho a escoger un camino de vida propio. Ligada a la libertad del individuo y a la posibilidad de un desarrollo armonioso del ser humano acorde a escogencias personales y deseos para su futuro. Debe incluir libertad positiva y escogencia activa»[74].
En el ámbito sanitario, el principio de autonomía se entiende como el respeto de «la libertad, conciencia, voluntad, decisiones y actos de cada persona autónoma. Mientras no se demuestre lo contrario, toda persona es capaz de tomar decisiones y disponer de sí misma libremente»[75]. Una decisión es autónoma, dicen Álvarez et al.[76], cuando es expresión de la libertad del individuo y de sus preferencias, a partir de una información suficiente, en una persona capaz o competente, sin coacciones, que decide y comprende las consecuencias de esa decisión.
Las respuestas de los pacientes expresan los matices específicos de las causas que erosionan su autonomía a la luz de las diversas, pero coincidentes, definiciones presentadas. En su vida cotidiana, la principal queja es la alteración de la memoria, el recurso cognoscitivo que permite reconocer la identidad en su contexto específico y prever dificultades, analizar los hechos y determinar una conducta en función de los objetivos deseados.
La autonomía no existe como decisión «solipsista», es necesario insistir en las condiciones prácticas y reales de la toma de decisiones. No se trata solo de la incapacidad cognitiva, también existe una incapacidad contextual «No confiar en el raciocinio personal. Tener que depender de los demás». (PC16). «No tener conciencia de nuestros actos».
Existe el riesgo de actuar contra la autonomía del paciente demente sin su consentimiento y, a veces, contra él. Para Ekman y Norberg[77], una razón es el hábito de dedicar menos tiempo del necesario a intentar comunicarse, cuando el interlocutor es una persona con demencia. Recomiendan permitirle decidir por sí mismo, cada vez que sea posible, qué hacer, y pedirle permiso para realizar actividades con o para él. Para respetar su autonomía, es indispensable conocer las creencias, valores y preferencias que le caracterizaban antes de perder sus habilidades cognoscitivas y comunicativas. Dado que el proceso de demencia es generalmente progresivo, esta actitud puede aminorar su sensación de ser prisioneros de la situación. Si se dedica tiempo a explorar cómo permitirles conservar una independencia protegida, así se reduciría su insatisfacción.
El respeto a la autonomía del paciente con demencia es una razón para procurarles recursos que les permita utilizar sus habilidades ejecutivas, así sean residuales. Implica una coordinación de recursos sanitarios sociales y tecnológicos en terapia ocupacional. En relación con los recursos tecnológicos, investigadores en diversas áreas buscan el diseño de instrumentos que les permitan desplazarse con menor riesgo de lesionarse, dispositivos para protección en áreas de riesgo en los hogares, además de instrumentos para escuchar música o leer.
Un estudio de Harmer y Orrell[78] con pacientes que tenían demencia y estaban bajo el cuidado de instituciones especializadas, indagó a pacientes y asistentes sobre cuáles actividades consideraban significativas. Los asistentes otorgaban mayor valor a mantener habilidades físicas, en cambio, para los pacientes, no importaba el tipo de actividad, sino su satisfacción de necesidades psicológicas y sociales, es decir, relacionales. Los pacientes extrañan ambos aspectos.
Como reconoce Gracia[79], las personas autónomas pueden hacer y hacen elecciones no autónomas. Por su parte, las personas no autónomas, son capaces de realizar acciones autónomas en ciertos momentos y hasta cierto grado. Por ello, debe buscarse un consenso que les permita una libertad protegida hasta donde sea posible, para hacer más tolerable su pérdida de independencia: «Dios quiera que no me encuentre en una situación como ésa, que me dé vida hasta cuando pueda defenderme por mis propios medios».
También se puede conculcar la autonomía del paciente, cuando le imponemos nuestro concepto de bien o mal. Una visión muy útil para los pacientes, la presenta García[80], para quién el bien y el mal, conceptos centrales de la ética práctica, incluyen un carácter situacional. Es decir, lo bueno para alguno no necesariamente lo es para otro. Extrapolado a esta investigación, por miedo a que se lesione, no podemos restringir todas las acciones del paciente con demencia. Es recomendable intentar amortiguar su percepción de que son «manejados», como si se tratara de objetos. «Me parece horroroso. Un niño se deja manejar, un viejo es caprichoso, jodón para la familia. Dios quiera que no me encuentre en una situación como esa, que me dé vida hasta cuando pueda defenderme por mis propios medios».
No se afirma que el paciente con demencia sea autónomo, sino que se le debe respetar cierta libertad de decisión, que dé respuesta a los deseos que expresan buscando conservar hasta el último momento su libertad, la ejecución de sus objetivos. La autonomía en la persona con demencia puede desglosarse en tres ámbitos: «Autonomía conductual: equivale a la posibilidad de actuar físicamente con libertad. Autonomía cognitiva: depende de la capacidad de procesar información. Autonomía decisional: equivale a la capacidad para poder elegir entre varias opciones de actuación»[81]. Como vemos, es factible extrapolarla a aspectos de la evaluación clínica con escalas para deterioro funcional de los pacientes con demencia y permitiría evaluar con ayuda de los asistentes los aspectos en que se daría mayor o menor libertad de acción.
Esa propuesta recuerda a Beauchamp y Childress[82] con su escala móvil para calificar la incapacidad, con siete componentes que terminan por evaluar tres tipos de habilidad, a saber: establecer una preferencia, comprender información y apreciar su situación; por último, tomar una decisión en consecuencia.
En los significados que los asistentes atribuyen al proceso de la demencia se encontraron tres áreas: pérdidas, angustia y obligación de cuidar. Llama la atención como se sitúan a la sombra de iguales principios que para los pacientes: autonomía, justicia, vulnerabilidad, dignidad, integridad y altruismo. La respuesta más frecuente alude al respeto de su autonomía en la relación paciente asistente.
La autonomía de las personas tiene límites marcados por los principios de protección de sí mismo y del bien común y por tanto: «Un acto efectuado por una persona con enfermedad de Alzheimer, podrá ser tachado de extralimitación de su derecho de autodeterminación si atenta contra su vida, su salud, o si perjudica maleficientemente la voluntad de las personas que cuidan de ella»[83].
¿En qué medida la dependencia involuntaria de los pacientes es maleficiente para la autonomía de su asistente en las circunstancias siguientes?: «Dejar de lado el proyecto de vida que me había forjado y vivir solo para su bienestar tanto físico como emocional». «Sola, sin apoyo y a la vez limitada y como con un gran obstáculo para vivir armoniosamente». «Le pido mucho a Dios que me dé fortaleza para tenerle paciencia, cuidarla. Cada vez es más impaciente que un niño y no hace caso. Yo tenía libertad de hacer un mandado, ahora no, empieza a buscarme por todo el apartamento. Casi no duerme, hay noches que pasamos en vela. Lo que haga lo hago alrededor de ella. Los hermanos ayudan, pero ella solo quiere estar conmigo».
Es una pregunta con complejos y diversos terrenos de discusión. En el desarrollo de esta investigación, la primera percepción al respecto, obligaría a dilucidar las motivaciones y limitaciones tan diversas que conducen a la situación de «estar atrapado» de algunos asistentes. En qué medida son víctimas o ejercen una forma sobredimensionada de paternalismo.
Es necesario buscar el equilibrio indispensable entre los principios de respeto a la autonomía y beneficencia, sacrificar la primera a la segunda es un acto supererogatorio, es decir, no se encuentran argumentos suficientes que lo hagan exigible. Para García[84] las relaciones paciente-asistente descritas, pueden inscribirse entre los extremos de una actitud proteccionista, hasta una de exclusión o de rechazo y abandono, y propone una actitud intermedia o de respeto, que pondera y apoya el bienestar y la autonomía de los involucrados.
Sobre la situación de los asistentes de pacientes con demencia hay abundante información[85]. Como afirma Garrido[86], durante años los cuidadores parece que no hubieran existido, no se fijado la vista en la importancia de su papel, pero ahora hay un justo reconocimiento a labor y en publicaciones, congresos, charlas se habla de ellos y de su importancia. En la experiencia de Garrido, al igual que en nuestro caso, la mayoría de los pacientes son atendidos por su familia, en casa, y el perfil del asistente es: una mujer de entre 50 y 60 años, madre de familia y ama de casa, que dedica muchas horas al día a cuidar. Para otros investigadores, es más frecuente que se trate del cónyuge «sano», con una edad media de 70-80 años, quien a menudo presenta una situación de salud frágil y una escasa capacidad de adaptación a los cambios y al aprendizaje de nuevas funciones.
Es frecuente que las hijas e hijos tengan que trabajar fuera de casa y, además, deben hacer lo posible por asistir a su familiar enfermo. Esta tendencia aumenta por la necesidad de las amas de casa de trabajar también fuera del hogar. En busca de obtener sus ideales de desarrollo profesional o económico, pueden rechazar o intentar separarse del paciente con demencia, que queda relativamente abandonado a su suerte o a cuidados ocasionales de otros miembros de la familia. Es entonces cuando la demencia se asocia a conductas intolerables como la agresión, la ingratitud, el desaseo y el desorden. En los casos en que el asistente permanece fiel a su misión, se confirma el muy documentado sufrimiento, angustia e impotencia, unidos al miedo de no poder soportar más.
-
– Justicia. Como todos los principios bioéticos, la Justicia está estrechamente entrelazada con otros, pero su definición es aún más polisémica. Hay múltiples definiciones que incluyen dar a cada cual aquello a que tiene derecho. O, para Aristóteles, tratar a los iguales como iguales y a los desiguales como desiguales. En su forma de Justicia distributiva, la más cercana a nuestro caso, se centra en la equitativa y apropiada distribución de bienes, que debe ser determinada por normas justificadas, estructuradas en términos de cooperación social. Para Beauchamp y Childress[87] esta distribución de derechos y responsabilidades en la sociedad, incluye los derechos civiles y políticos.
Según Martínez[88], la Justicia distributiva se refiere a los bienes y servicios que la comunidad debe proporcionar a los individuos que la forman, tanto a sus miembros plenamente activos, como a los que están en vías de serlo y los que lo fueron en algún momento, antes de perder sus facultades de cooperación. En ese aspecto, la relación de servicio asistente-paciente es justa: «Debo estar pendiente para bañarla, vestirla, alimentarla. Llevo en ello nueve años. Con deterioro progresivo».
El reclamo de Justicia distributiva tiene para los asistentes una connotación muy importante respecto al concepto de deber.
García[89] lo encuentra en las exigencias que rigen nuestra praxis cotidiana y expone la historia de la concepción del deber desde cuando se equiparaba a la felicidad para los ciudadanos de la polis griega, llega hasta Kant, para quién el deber está determinado por la autoridad de la reflexión racional o imperativo categórico con su exigencia de universalidad. Pero Kant no se habría limitado a lo formal- teórico, también incluyó fines: la propia perfección y el bienestar de los demás; sus niveles de aplicación en lo particular, que no son una propuesta de un consecuencialismo, porque son deberes derivados, con un momento formal moral previo. Termina su discurso recordando la Escuela de Fráncfort, con la ética discursiva de Apel y Habermas.
El deber del asistente en relación con su paciente es entonces una decisión autónoma con dos instancias reguladoras: una sanción interna aportada por sentimientos de culpa o autorreproche, y una sanción externa determinada por normas jurídicas. «Es una responsabilidad y una obligación cuidarla y estar pendiente de todo lo que necesita y de los cambios que va presentando». «Satisfacción, dado que puedo ayudar y retribuir en cuidado y atención a un ser querido». «Todo lo que tenga que ver con su salud y bienestar es un compromiso que adquirimos como hijos y estamos dispuestos para lo que sea necesario».
En el estudio de los pacientes con demencia y su asistencia, en relación con el principio de justicia, se «establece que todos los seres humanos tienen iguales derechos para alcanzar lo necesario para su pleno desarrollo, independientemente de su integridad física o psíquica, de sus condiciones raciales, sociales, políticas, económicas o religiosas»[90].
Sin embargo, en lo que respecta a los asistentes, cuidar no debería ser una obligación de justicia absoluta, sino que estaría matizada por conceptos de la ética de mínimos, que el asistente voluntariamente pudiera complementar con su ética de máximos, supererogatoria. Ello ocurre en los casos en que la asistencia se concibe como un deber, y es asumido positivamente. «Satisfacción, dado que puedo ayudar y retribuir en cuidado y atención a un ser querido».
Debería ser un deber asumido autónomamente por el asistente, pero en algunos casos, no es una decisión autónoma, sino una obligación impuesta al asistente, porque no le queda otra alternativa por circunstancias económicas y sociales; en ocasiones, impuesta por los restantes miembros de la familia, unido esto a la imposibilidad de obtener ayuda social para esa asistencia. «Para nosotros es muy traumático asumir la carga del cuidado, pues requiere de mucho tiempo, disposición y tiempo, lo cual está afectando nuestro diario trabajo».
La tan necesaria corresponsabilidad social ha sido sometida a análisis por Nussbaum[91]. En Las fronteras de la justicia, presenta las insuficiencias que encuentra en la idea del contrato social de Rawls, al proponer un contrato de beneficios mutuos entre iguales. Nussbaum intenta, en cambio, defender una teoría que incluya a las personas en situación de desigualdad. Menciona la discapacidad mental, dirigida especialmente a los niños; sin embargo, su exposición puede aplicarse a los pacientes con demencia. Propone un enfoque de capacidades entendidas como aquello que las personas son efectivamente capaces de hacer y ser. Su nivel mínimo es aquel que ya no puede garantizar una vida independiente, acorde a la dignidad del ser humano. Dice que, para Sen, incluye una evaluación comparativa de calidad de vida; en cambio, ella desea proponer las bases filosóficas para una teoría de los derechos básicos de los seres humanos, como requisito mínimo del respeto por la dignidad humana.
Afirma que estar por debajo de cierto umbral de capacidades, haría de la vida algo opuesto a la dignidad humana. Si un individuo no puede obtenerlas, la sociedad debería poner estas capacidades a su alcance a través de una tutela adecuada. Rechaza la distinción liberal entre la esfera pública y la privada y contempla la familia como una institución social y política que forma parte de las estructuras básicas de la sociedad, desde allí puede contemplarse la factibilidad de otorgar un pago a los asistentes o apoyarlos, mediante el servicio social obligatorio de los jóvenes, establecido en algunos países para otros menesteres, entre muchas posibilidades, como disponer de instituciones específicas para que estos seres humanos tengan lo que necesitan para una vida digna, un nivel mínimo de capacidades surgido en acuerdos sociales razonables, en una lista abierta a constante reformulación. Como se ve, para Nussbaum, se debe cuestionar la concepción Kantiana de persona, la idea contractualista del beneficio mutuo como meta de la cooperación social.
Desde otra visión, se resalta, por su aplicabilidad a esta investigación, la enseñanza de Cortina[92], en la que recuerda como en el terreno de la moralidad se produce una asimetría entre los sujetos morales y los destinatarios de obligaciones morales. Cabe esa comparación entre asistentes y pacientes con demencia; a los primeros, corresponde tener una razón práctica, no a los segundos. Establece la diferencia entre la racionalidad instrumental y la racionalidad práctica que es axiológica, moral, comunicativa. Confirma la asimetría de la justicia distributiva en discapacitados que defiende Nussbaum, y su dependencia de la escala de valores que posea el asistente. Un horizonte axiológico que vemos claramente afectado, cuando interfieren necesidades básicas económicas o familiares.
-
– Dignidad: En la definición de Dahl y Kemp[93], la dignidad humana es algo que se posee por naturaleza. Tiene dos dimensiones: La primera, como sujeto de deberes y derechos, inalienable por ser un miembro de la especie humana. La segunda, el ser honorable, un reconocimiento intersubjetivo de un aspecto de la persona, una virtud de reconocimiento público que se puede adquirir. No es solo autonomía, sino respeto al individuo como ser moral, con libertad y responsabilidad. La consideran un concepto de persona que es fundamental en bioética y bioderecho, y constituye un modelo cuya definición se origina en la respuesta a la pregunta ¿a qué deseamos que se parezca la humanidad? Afirman que ser persona es un concepto específico, ser humano es un concepto general.
Para ellos, el ser humano tiene valor moral y es importante por su carácter humano, y como tal tiene derecho al respeto. En cambio, la persona es aquel que es consciente, libre y desarrolla su identidad. Gracias a sus acciones y esa identidad dinámica, provee el valor moral para ser importante y respetada. Recuerdan el concepto minimalista de persona de Engelhardt, cuando la define como el ser racional que es consciente de sí mismo, comprende su propia identidad y posee capacidad de juicio moral; es, además, el último agente en la bioética secular de una sociedad pluralista.
A su vez, para Torralba[94] la dignidad humana se encuentra ligada al concepto de persona. Un concepto problemático que es un presupuesto central a la bioética. La idea de persona tiene diversos horizontes sustentadores que incluyen las visiones metafísico-sustancialista, personalista- relacional, pragmático-empirista y bíblico-teológica. De otro lado, para Cortina[95], según Torralba, en referencia a la relación demencia-persona, los dementes no pueden tratarse como personas en sentido estricto, porque no son interlocutores válidos en el seno de la comunidad de diálogo. Por tanto, las decisiones respecto a su ideal de autorrealización, tomarán en cuenta la jerarquía de valores que presiden el curso de su vida.
El principio de permiso es la base de una moralidad de autonomía, entendida como respeto mutuo, respeto a la dignidad humana: «exige que solo se utilice a otra persona, si esta da previamente su consentimiento»[96]. Sin embargo, una comunidad moral secular presupone una comunidad de entidades que tienen conciencia de sí mismas, son racionales, libres de elegir y poseen un sentido de preocupación moral.
Quienes no son racionales, como es el caso de pacientes con demencia, de acuerdo con Kant, Engelhardt piensa que se asumen como personas en función de la importancia que tienen para las personas por derecho propio. Son «una persona para consideraciones sociales»; pertenecen al género humano, pero no tiene el estatus de personas, no son racionales. En cambio, para Torralba, el demente es persona desde la visión relacional, así no sea consciente de ello. Es esa pérdida de dignidad lo que hace exclamar a los pacientes: «La demencia es una enfermedad triste, denigrante».
Otros autores como Butte y Rich[97], también reconocen que muchos ven a quienes presentan demencia como menos que una persona, ante ello remiten al texto: Animales racionales dependientes, de Alasdair MacIntyre, quien enfatizaría un marco moral donde resalten dos tipos de virtudes necesarias para que los seres humanos florezcan en sociedad y obtengan bienes comunes genuinos, a saber: a) las virtudes de los razonadores prácticos independientes y las de la dependencia reconocida; b) expresada en términos de benevolencia hacia los incapacitados o dependientes de parte de los fuertes e independientes.
Afirman que, para MacIntyre, los seres humanos nacen vulnerables y dependientes, para más tarde llegar a ser razonadores prácticos e independientes a causa de las enseñanzas y guía de sus predecesores.
Esa situación de dependencia al inicio y al final de la vida, con la deuda adquirida, debieran obligar a aceptar la vulnerabilidad inherente a la existencia. Subyace la deuda de cuidar a quienes nos cuidaron.
Dignidad que el paciente con demencia defiende exigiendo que no le traten como a un niño, el querer conservar el derecho de ir cómo y adonde desee o rechazar que le acompañen. Por ello ser demente para los pacientes incluye afirmaciones como, «he oído hablar de demencia senil. No saber dónde está, qué va a hacer. Vivir así es cruel, ni siquiera en casa saber dónde está, quién está al lado. Se convierten como un niño de dos años, pero más dependiente. Pero es diferente porque ya superó la niñez». Por ello es necesario aportarles una libertad protegida.
Las exposiciones de los diversos autores referenciados conducen a percibir a los seres humanos como detentadores de un valor que va mucho más allá de su capacidad utilitaria. No solo se les debe gratitud y cuidados, sino una forma de empatía, protección, responsabilidad hacia ellos, que se puede ejercer como especie que afirma poseer la racionalidad como característica determinante, si la asumimos como rasgo de la especie, no del individuo. La percepción utilitarista aporta buena parte de la angustia de los pacientes: «Si sigue así o empeora, afectaría toda la vida. Sería mejor no vivir. Es un estorbo uno». «Si perdiera mi inteligencia no vale la pena vivir, no tiene gracia. Valoro la inteligencia absolutamente». «Que me haya rematado más, desde hace 8 meses soy una estatua que no sirvo para nada. Uno dice qué estoy haciendo yo. Horrible. Se siente uno como un objeto. Se siente uno mal».
-
– Integridad: En los pacientes, la analizamos desde Tealdi[98], para quién el concepto de no maleficencia sufre de limitaciones, pues está impregnado de connotaciones biomédicas. Respetar la integridad expresaría mejor el imperativo moral de no hacer daño, asociada a la protección corporal del daño a terceros. En forma extensa, la integridad es «el subconjunto de la identidad -física, psíquica y moral- que la voluntad afirma en el tiempo». Una dialéctica de identidad, integridad y libertad que conduce a una ética. La demencia destruye esa integridad desde su cúspide: «Yo le pido siempre a mi Dios que me dé paciencia para poder soportar situaciones difíciles como perder la memoria, como de pronto un accidente, perder uno un brazo o perder un ojo, porque es tan importante. La memoria es un efecto fundamental del ser humano. Fundamental. Es como el hablar, es como el ver».
Según Dahl y Kemp[99], es preservar aquello que no debe ser herido, dañado o alterado, sino respetado y protegido. La integridad está constituida por la totalidad y unidad de la persona humana. Parte de la vida humana, que le hace una identidad personal y no debería ser manipulado o destruido. Incluye la coherencia narrativa de su historia de vida.
Predeterminar que tener un deterioro cognoscitivo implica perder la calidad de vida, es un prejuicio discriminatorio. Así lo presenta Merkle[100], cuando señala que el paciente con demencia posee una narrativa de la vida compartida con sus asistentes, embebida con sus valores, metas, alegrías; que permiten conservar el sentido de la vida aún en la progresiva incapacidad.
En esa narrativa está inmersa una queja frecuente entre los pacientes, percibida por sus asistentes, la pérdida del sentido de la vida. La razón de ser de su existencia actual. «Siento que molesto mucho, pierdo la intención o estar contento de vivir». «Un cambio terrible. Sin esperanzas. Un ahora y ningún mañana deseable». Ninguno de los participantes percibe la demencia con un sentido de la vida positivo. Es una pérdida absoluta, sin matices, de la integridad, entre otros valores. La única esperanza aceptable sería mejorar.
Otro importante aspecto encontrado es la queja por la discriminación, que confirma Pedersen[101], cuando el personal de salud discrimina a los pacientes, incluidos aquellos con demencia, ancianos que requieren atención u hospitalización por sus comorbilidades. Son rechazados, les impiden proteger su calidad de vida si fueran adecuadamente tratados, y esto es percibido como una agresión a su autoestima, como conculcar sus derechos. «Lo llevé al psiquiatra, le conté la situación. El me escucho, no me contesto nada. Comenzó las citas y como a los tres meses llegó con el cuento que ya no tenía más citas. Nunca supe nada porque los médicos son muy herméticos. No caí en la cuenta de pedir la historia clínica. Entiéndame que con las EPS eso es así, la gente entra sale, entra sale y ellos no le van a dedicar a uno cinco minutos. O sea que yo me quedé sin saber. El médico me dejo ir sólo a la primera cita y que ya después empezaba solo con él».
Al igual que en otros grupos sociales, muchos de nuestros asistentes y también varios pacientes, valoran altamente sus raíces religiosas como apoyo en su afrontamiento de la demencia. Al respecto, Hebert, Dang y Schulz[102], también encuentra que cuidar un ser amado con demencia o afrontar su muerte, son unas de las más estresantes experiencias que debamos soportar. En su estudio de 1229 asistentes de personas con moderada a severa demencia, en los Estados Unidos, encontró la religión como un factor que disminuye la depresión y ayuda a soportar la pérdida del ser querido en los asistentes, y la pérdida de salud en el paciente.
En nuestro caso, confirmamos que sus compañeros religiosos les conceden apoyo y ayuda efectivas, no solo consejos, que les niegan otros estratos de la sociedad: «Me siento muy apoyada por mi congregación, están pendientes de mí, me traen obsequios». «Hasta donde entiendo, drogas para mejorar la memoria no existen. Me dijeron que intentara cada día recordar lo que hice, en orden, pero me aburrí. Ahora hago un curso de interpretación bíblica y me fascina hacerlo».
Nussbaum[103] incluye la integridad física, poder moverse libremente de un lugar a otro, como una de las capacidades humana básicas, relacionadas con la consecución de un nivel mínimo de dignidad humana. Un concepto apoyado por los pacientes.
La integridad del ser humano no solo se refiere a su estructura psicofísica, como recuerda Kraut[104], esta incluye la armonía, el equilibrio armónico de todos los aspectos o componentes de la vida de las personas como lo corporal, psicosocial, intelectual y morales con todo lo que estos aspectos incluyen. Son estos los aspectos afectados en los asistentes por la convivencia con los pacientes. Su integridad psíquica se ve afectada por la depresión. Para los asistentes, esta alteración afecta claramente su integridad. En varios casos, su sentido de vida, objetivos, actividades y seguridad económica, se ven reducidos a la asistencia del paciente, y llega a ser una pérdida progresivamente insoportable.
Las obligaciones de los asistentes los conducen a tener muy en cuenta la precaución, no solo para evitar que el paciente se haga daño, sino que lo haga a otros. Los riesgos van desde dejar llaves del gas abiertas e iniciar un incendio, hasta lesionarse o perderse. Significa problemas desde diversos principios: autonomía, dignidad e integridad.
El riesgo que las alteraciones del comportamiento acarrean al paciente y sus acompañantes, ha originado interrogantes éticos: hasta dónde y cómo es correcto someter al paciente a restricciones en su movilidad, desde recluirlo o atarlo a su lecho en episodios de intensa agitación, o la discusión no resuelta sobre las implicaciones éticas de la restricción farmacológica. Situaciones estas que colocan al paciente en extremo riesgo de ser lesionado, pero que también conllevan la necesidad ineludible de aportar soluciones a los asistentes. Soluciones cada vez más eficaces, gracias a nuevos medicamentos y terapias comportamentales, pero aún insuficientes y objeto de discusión ética.
-
– Vulnerabilidad: Es la susceptibilidad inevitable a sufrir lesiones en diversos niveles físicos, psíquicos, sociales, culturales, entre muchos otros. Los pacientes con demencia ven aumentada su vulnerabilidad por su misma condición. Un ser vivo es vulnerable porque es frágil y no puede sobrevivir adecuadamente sin una red de apoyo. Para Dahl y Kemp[105], la vulnerabilidad es inherente a los seres vivos, que pueden ser heridos, sometidos a riesgos y amenazas contra su integridad. Expresa la finitud de la condición humana. Entre las seis distinciones que estos autores hacen, para los sentidos de la vulnerabilidad encontramos cuatro en esta investigación: la natural, o fragilidad de la naturaleza; la médica, en relación con la demencia; la cultural, por la fragilidad de tradiciones y costumbres; la social, por tratarse de personas menos aventajadas o de grupos particulares, como ocurre con el dúo paciente con demencia y su asistente.
Todas las pérdidas que relataron los pacientes son marcadores evidentes de vulnerabilidad a todo tipo de agresiones: físicas, psíquicas o a sus intereses sociales y económicos. La atención de la salud de los pacientes ancianos y, más aún, dementes, es motivo de varios estudios[106], por el alto riesgo de discriminaciones que conducen a menor atención en los hospitales, más tratamientos sintomáticos y menos intervencionistas, restricción de exploraciones exhaustivas o costosas o la excesiva remisión a especialistas con una atención no unificada ni integral.
Se detectó la dicotomía entre la percepción del personal de atención en salud, respecto a un aumento de la situación de vulnerabilidad atribuida al paciente como incapacidad y la de los filósofos, como Dahl y Kemp[107] para quienes el concepto de enfermedad no es una condición fisiológica objetiva pura, la enfermedad tiene otra dimensión. Una dicotomía que los pacientes expresan cuando insisten en que sus alteraciones de memoria, perderse o perder objetos, es inherente al envejecimiento. Además, es un motivo de investigación en medicina de la demencia cuando tratan de dilucidar, sin que sea claramente posible aún, los límites exactos entre un defecto cognoscitivo mínimo y el inicio de la demencia. Es importante, porque de ese diagnóstico depende el grado de vulnerabilidad atribuido por incapacidad, que afecta desde la percepción personal y familiar del paciente, hasta su ámbito jurídico.
Desde la vulnerabilidad, también se identifica la falta que hace poseer una concepción de la vida que no dependa exclusivamente de nuestras habilidades cognoscitivas o instrumentales, menos utilitarista. Valorar la presencia de un ser querido, aceptar integralmente la vida normal de todo ser humano que no deja de serlo porque esté enfermo o discapacitado. La demencia no solo afecta nuestras habilidades instrumentales, sino, también, las reservas anímicas, el sustrato esencial para querer actuar, para querer vivir.
Es un lugar común la discusión sobre la utilidad de los documentos jurídicamente respaldados, conocidos como voluntades anticipadas o directrices previas. En su ausencia, las decisiones que afectan al paciente se toman en cumplimiento de las leyes de representación subrogada o juicios sobre su mejor interés. La incapacidad cognoscitiva que les obligará a depender de un tutor, es percibida claramente por ellos: «No confiar en el raciocinio personal. Tener que depender de los demás».
A pesar de ello, en nuestro país no existe la costumbre de elaborar documentos sobre voluntades anticipadas. En esta investigación, solamente un asistente habló al respecto, en relación con defender los intereses económicos del paciente. Un interesante hallazgo que recuerda datos de la literatura de otros países que encuentran la misma disposición a formular órdenes al futuro, para proteger sus bienes materiales, no para asuntos del cuidado en salud, que dirija las decisiones del asistente. «Compartir con la gente… Otro es la interdicción jurídica para protegerle su patrimonio».
Un aspecto frecuente de riesgo es la pérdida de ubicación espacial, con mayor limitación por el deterioro de memoria y las dificultades en la comunicación, que les impide buscar y obtener ayuda. Más aún, teniendo en cuenta que los pacientes que conservan alguna comprensión, con frecuencia se niegan a portar documentos o dispositivos que ayuden a localizarlos o a ubicar a sus familias.
Los cambios en los roles de hombres y mujeres que ocurren en la sociedad moderna, en especial cuando los asistentes deben seguir desempeñando sus actividades laborales, afectan a pacientes y asistentes. Influyen la disgregación y modificaciones de las actividades que tradicionalmente se atribuían a las familias, el número de miembros en capacidad y con voluntad de asistir, con lo cual se expone a los pacientes al rechazo o se colocan en riesgo de ser abandonados. Estos cambios en el ámbito familiar han sido objeto de estudio en nuestro país.
Pachón[108] refiere que a mediados del siglo XX se hicieron evidentes diversos hechos: la reducción del tamaño de las familias; las mujeres salieron del espacio doméstico; separaciones entre esposos; agresión familiar entre y contra todos los miembros; se rompió la estructura del poder patriarcal, disminuyó la autoridad de los mayores y emerge un trato más igualitario. Al adquirir la mujer deberes laborales fuera de casa, sin abandonar el cuidado de esta y sin apoyo del Estado para garantizar la infraestructura necesaria de apoyo a la familia, quedó sometida a una sobrecarga que resulta en conflictos familiares. Todo esto confluye en agresiones y rechazo o angustia extrema cuando a su exceso de trabajo deben las mujeres asumir el cuidado de quienes solo esperaban apoyo. Otro efecto visto en esta investigación, es la presencia de hombres asumiendo labores del hogar, al igual que las mujeres, en un difícil equilibrio para conservar sus trabajos habituales.
La cohesión familiar como garantía de protección, se ve respaldada por los casos en los cuales la asistencia es tomada positivamente. Se trata de familias unidas, con aprecio y gratitud conservados entre sus miembros. De otro lado, está el riesgo de ruptura en la relación paciente asistente, con mayor vulnerabilidad para ambos, angustia e ira en el asistente y abandono o agresión al paciente, es mayor cuando la demencia se presenta con alteraciones del comportamiento. Bien sea que aparecen de nuevo en el paciente o son resultado de la exacerbación de sus rasgos habituales de personalidad: como intolerancia, irritabilidad, agresividad. Bastante difíciles de tolerar, o al menos no por mucho tiempo.
-
- Altruismo, un principio emergente: Durante el análisis de los datos sobre el significado de la demencia, se hizo evidente que los pacientes y asistentes contenían, inmersos en sus respuestas, los mismos principios bioéticos promulgados en las referencias de la literatura anglosajona y europea. Incluso, dan gran valor a la autonomía, en contra de las investigaciones que atribuyen a latinos y asiáticos una autonomía ejercida más como grupo familiar que como individuo. Ellos respetan y buscan la opinión de sus familias, pero extrañan persistentemente su libertad de decisión y desplazamiento. Respecto a los principios de justicia, vulnerabilidad, integridad, dignidad y, como veremos más adelante, beneficencia y no maleficencia, tampoco mostraron diferencias destacables en relación a la literatura. Sin embargo, era claro que en diversos términos resaltaban el deseo de conservar una relación que describiré como estar insertado en una atmósfera de cuidado personalizado. La pertenencia firme, recíproca, garantizada ante cualquier eventualidad, a un grupo familiar que conoce sus valores, su sentido de la vida, sus expectativas, y las respeta. Quisieran poseer la seguridad de que serán protegidos, no agredidos ni abandonados, ni despreciados por sus incapacidades. Insisten en los aspectos relacionales, por encima de aquellos del deber.
Todos esos significados se codificaron, según conceptos que estaban inmersos en ellos, como reciprocidad, solidaridad, responsabilidad, protección y compasión. Luego se agruparon bajo el nombre altruismo. En los deseos expresados por los pacientes, este altruismo, al igual que los principios clásicos cuando se les define en su forma extensa, involucra desde su raíz una ética, que en la práctica tiende a ir más allá del mínimo. Así emergieron de los datos. Implica problemas sobre su exigibilidad, porque comparte las contradicciones entre beneficencia y autonomía, entre deberes de justicia y cuidado supererogatorio. Refleja, por ahora, una aspiración muy sentida por los pacientes, implícita en los asistentes en su relación con la sociedad. Es útil recordar el significado etimológico de humanitas, como el espíritu de la bondad humana, el equivalente latino del griego «filantropía» y que ha sido expresado como «el reconocimiento de que todos los seres humanos, de toda índole y condición, son iguales en una comunidad universal de naciones»[109].
De otro lado, los principios para la Comisión Europea del proyecto Biomed para el desarrollo de la bioética y el bioderecho, de Dahl y Kemp[110], comprenden: autonomía, dignidad humana, integridad y vulnerabilidad en el marco de la solidaridad y la responsabilidad. Pero, más allá de la reciprocidad, solidaridad, responsabilidad, los pacientes resaltan, sobre todo, la necesidad de amor, empatía, comprensión, paciencia, gratitud, respeto, una confianza sólida sostenida por el interés auténtico en el bienestar mutuo. Esa necesidad de una relación óptima también incluye la protección y la compasión. Todos ellos se destruyen progresivamente en muchas relaciones paciente asistente. Los componentes de ese altruismo incluyen: reciprocidad, protección, compasión, responsabilidad y solidaridad.
-
- Reciprocidad: Con este nombre se colocaron las relaciones simétricas entre pacientes y asistentes. La percepción mutua de ser útiles en la relación. Ser un miembro aceptado, independiente, confiable, y capaz de aportar al dúo conocimientos, recursos anímicos y funcionales. Es la construcción de un mundo de vida, entorno y objetivos, feliz y común. La pérdida de esa reciprocidad se relaciona directamente con la pérdida de la relación paciente asistente en sus múltiples dimensiones psíquicas, funcionales, económicas y sociales: «Terrible. Un ente que ya hizo lo que tenía que hacer. No debe aún considerarse muerto, debe hacer lo que pueda». (PC14). «Poder uno guardar bien lo que le piden, poderlo hacer. Ninguna limitación es aceptable, de pronto por vejez». (PC12). «A veces se me olvidan algunas cosas, desde hace cuatro años, como hacer vueltas, los encargos, hacer compras».
La pérdida de comunicación, tomada como una forma de reciprocidad, puede llegar a ser intolerable: «Lo más tremendo que le puede ocurrir al ser humano, no saber qué lo rodea. Se vuelve una persona desagradecida, ingrata, agresiva, no hay consideración. Se le olvidan los momentos bellos que tuvimos. Tiempo completo, no puedo dejar solo al paciente».
La pérdida de comunicación por no querer, no saber o no poder escuchar, que acarrea incomprensión y otras insuficiencias en la relación paciente-asistente, también afecta la comunicación con personas o medios ajenos al dúo. Con los miembros del equipo de atención en salud, diversos medios de comunicación o la familia: «Manifiesta con insistencia que nadie aclara sobre su estado mental actual». (AS10). «Sola, sin apoyo y a la vez limitada y como con un gran obstáculo para vivir armoniosamente. Se le dificulta la convivencia y forma conflictos. Es poco comunicativo conmigo».
En la comprensión de la información aportada a los pacientes, importan aquí dos visiones: la médica y la filosófica. En la acepción médica, ser capaz o no de comprender y decidir, se determina a partir de escalas con puntos de corte más o menos precisos. En opinión de los filósofos, científicos sociales e incluso la experiencia, al tratar personas con demencia, la capacidad de comunicación con los pacientes no es un cuadro en blanco y negro, sino una gradación que por lo que pudimos percibir en el trabajo de campo de esta investigación. Tiene, además, sus altibajos. Es decir, la incapacidad atribuida al demente, después de cierto nivel cuantitativo de demencia en función de las escalas, no coincide con la realidad individual. Ellos tienen momentos de mayor lucidez, comprenden más ciertas cosas que otras.
En este contexto, es iluminador el trabajo de Graneheim et al.[111], en el que asume los disturbios comportamentales como expresiones de experiencias llenas de significado. Explica que interactuar con las personas con demencia y alteraciones del comportamiento, significa balancear las contradicciones entre esa persona en su mundo, y yo en el mío. Su sensación de poder o incapacidad, de sentirse rechazado o aceptado. Significa enfrentar dilemas éticos concernientes a hacer el bien para el individuo, desde su visión o para otros, desde la suya.
Para los asistentes cuyos enfermos tienen un nivel severo de demencia, los momentos de lucidez aumentan el sufrimiento, pero les permite ubicarse en la situación real, y no verlos como objetos: «Desde la pérdida de memoria llora mucho, recuerda eventos que la hacen llorar persistentemente. De un momento a otro analiza que no está bien, no entiende por qué está así».
Esos momentos de lucidez, como recuerdan Normann y cols.[112], son episodios en los cuales el enfermo inesperadamente habla o actúa en forma que sorprende al asistente, porque parece mucho más consciente de su situación de lo que es habitual. Los «episodios de lucidez» pueden ocurrir hasta en un 57 % de los casos, en especial, entre quienes conservan mejor orientación y más emociones, a pesar de la severa demencia y las dificultades en la comunicación verbal. En su aspecto positivo, favorece la comunicación y expectativas entre paciente y asistente.
-
- Protección. Es un aspecto incluido en el altruismo, que se destaca en la literatura latinoamericana y tiene como exponente a Kotow[113], para quien la protección es la contrapartida a las inequidades existentes y una actitud personal de amparo y un progreso social de resguardo, con instituciones sociales que fomenten el empoderamiento de los postergados; igualmente, considera que la solidaridad no basta, porque su significado contiene una estructura simétrica y un carácter polisémico y desgastado, mientras la compasión es simétrica. Considera el concepto de vulnerabilidad como un comodín para designar las más variadas formas de desamparo, cuando de lo que se trata es de un rasgo antropológico. Cuando se ha sufrido un daño, ya no sería solo vulnerable, sino que la persona habría sido vulnerada, dañada o «mulcada». El autor chileno tampoco acepta la suficiencia de la ética de cuidados de Carol Gilligan. La percibe como una ética empática, que respeta la singularidad del caso, en un ámbito privado o de comunidades de personas, atribuida al rol social femenino, en contraposición a la ética de Justicia, que sería abstracta, imparcial, sin empatía, de deberes, de predominio público, adherida a normas e inmersa en el rol social masculino. La ética de cuidados es narrativa y no acude a principio moral alguno: «Se postula, simplemente, que toda acción considerada correcta, buena u obligatoria desde la perspectiva de cuidados, puede ser formulada en forma de un principio universalizable»[114]. Pero, nos recuerda, decidir qué es bueno o correcto, requiere la comparación con normas o principios.
Este sesgo social de atribuir a la mujer acciones de cuidado, ha cambiado paulatina y claramente en nuestra sociedad. En esta investigación, es clara la protesta contra esos deberes impuestos históricamente. Se presentan casos de rechazo, hostilidad y abandono, ocasionados, no tanto por negarse a asistir a quien lo requiere, sino por tener que hacerlo sin apoyo, asumiendo, en ocasiones, más responsabilidades de las que se sienten capaces de soportar. De otro lado, encontramos la asistencia de esposos e hijos, que enfrentan los mismos problemas de las asistentes femeninas, en igual desprotección. Es decir, hay protesta de parte de las mujeres, verbal o de abandono efectivo, y aumento en la participación de los hombres como asistentes únicos. «Yo sé que ella esta aburrida, muy aburrida. Infortunadamente. Me tiene paciencia por ser mi esposa y su obligación es apoyarme. Si esto siguiera por sécula, creo que no va para nada bueno».
-
- Compasión: Inherente a la solicitud de pacientes y asistentes respecto a su necesidad de apoyo, sin capacidad para retribuirlo. Al respecto Mélich[115], propone una ética de la compasión, con un telón de fondo constituido por seis ideas:
- 1. La singularidad: Una ética de seres de carne y hueso que nacen, sufren y mueren.
- 2. La situación: No a una dimensión imperativa, sino adverbial de la ética, situada, con un dónde, cuándo y cómo. La existencia es una situación.
- 3. La biografía: En relación con la situación, determina las acciones y decisiones en la vida cotidiana. No solo lo que se dice, sino quién y cómo lo dice.
- 4. La ambigüedad: Una ética universal y con fundamentos objetivos, es una imposibilidad práctica.
- 5. La ausencia: El ser que somos está herido por el pasado y por la incertidumbre del futuro. Somos receptores de una herencia que no es algo dado, sino una tarea.
- 6. La asimetría. Una ética de la compasión es una ética de la donación, en la que el don no puede volver al donante, desafía la reciprocidad, no debe circular, no debe intercambiarse.
Tampoco es para él una ética de la piedad, una forma que adopta el poder; el poderoso puede tener piedad, pero no compasión. La compasión no tolera la publicidad, es una respuesta intima de acompañar y acoger, de situarse al lado del que sufre. Nace de la inquietud por la suerte del otro, porque «Nadie se vuelve moral por buena voluntad ni por haber decidido universalizar las máximas de sus acciones, sino por responder a un mandamiento que emana del encuentro del rostro»[116].
Algunos asistentes muestran esa compasión: «Muy duro, triste, se aflige mucho por no poder recordar las cosas. Tristeza de verla cada vez con más deterioro de memoria. A veces no hay manera de hacerla feliz. En las reuniones se aísla, silenciosa. Lloro, que ella no se dé cuenta».
Una necesidad en grave peligro, cuando no se es consciente del diagnóstico, del pronóstico y demás consecuencias: «Nada, pues no me parece de riesgo». (AS19). «Luego de pensionarse, me di cuenta que iba a dar vueltas y cogía el billete y se quedaba ahí parado, las personas esperando y pidiendo cosas, y él como pensando. A mí se me hace muy cruel eso de que se le estén olvidando a uno las cosas, una inestabilidad espantosa, un nerviosismo. No puede comer tranquilo, sino a toda carrera, como si tuviera algo que hacer. Es alborotado, le gusta el ruido, donde haya mucha gente, mucha música, mucho movimiento. Yo no. Es una situación muy cruel».
-
- Responsabilidad: La relación asistente-paciente, descansa con gran fuerza sobre la responsabilidad. Esta, a su vez, se sustenta en la libertad que deriva de la autonomía y requiere formación y educación, un deber cuyo ejercicio se aprende de la sociedad. «Sabemos que es un tema delicado y muy serio en cuanto al progreso de la enfermedad, pero creemos y queremos hacer todo lo necesario y posible para atenuar los efectos y consecuencias de ese progreso». (AS11). «Pérdida de la conciencia. Estar muy pendiente de todo lo de él, ya que no puede desempeñarse solo en cuestiones de papeles, bancos, sitios fuera de casa, cambios de estado de ánimo, confusión, pérdida de objetos. Tener que estar todo el tiempo con él y asumir cosas que normalmente él hacía solo. Estar pendiente de las citas médicas, de absolutamente todo depende de mí, en momentos es tensionante y desgastante para mí».
Tiene un horizonte social. El reconocimiento de la dependencia y la solicitud para poder permanecer integrados a la comunidad. Es un aspecto esencial de la nueva ética que no parte de sumisiones o normas, sino de la interrogación, la discusión democrática y la regulación provisional, porque «se ubica bajo el paradigma de la responsabilidad solidaria, que se manifiesta en la búsqueda con los otros (no contra los otros) de lo que puede ser permitido -siempre provisionalmente- y que debe tener como reglas mínimas la prudencia, la previsión y la vigilancia»[117].
-
- Solidaridad: No en el aspecto simétrico que critica Miguel Kotow, sino en una dimensión asimétrica, de empatía en el menoscabo, de comprensión, de compensación de las capacidades perdidas. Una necesidad reconocida por los pacientes: «Tener que depender de los demás». (PC39). El deseo de continuar integrados a su comunidad familiar, ser aceptados por ella con sus problemas: «Me reprimo para procurar no molestar». «Es muy difícil porque si uno pierde la familia, es muy terrible. Yo creo que uno debe buscar una ayuda psicológica». «Me sentiría muy mal. Se aburren con uno. O me llevarían a un ancianato, muy harto encontrarse con viejitos. No soy muy amigo de viejitos, hablan pendejadas». (PC15). «Me siento muy apoyada por mi congregación, están pendientes de mí. Y, ante todo, por mis hijos, siempre pendientes de mí».
Además de su ámbito privado, la solidaridad tiene para Dahl y Kemp[118] un sentido social más general. Aplican este nombre a un principio ético básico, que debe considerarse una guía para proteger a las personas en un Estado de bienestar. La describen como una forma de justicia social que incluye la solidaridad mutua y la responsabilidad. Entre la ética colectiva y la ética personal media «el sueño de lo superhumano y la pesadilla de lo infrahumano».
2.6.2 PRINCIPIOS SUBYACENTES EN LOS SIGNIFICADOS QUE PACIENTES Y ASISTENTES ASIGNAN A LOS PROCESOS DE DIAGNÓSTICO:
-
– Respeto a la autonomía: Beauchamp y Childress[119] recuerdan varios derechos que se reconocen a los pacientes, los cuales incluyen recibir información, consentir o rehusar tratamientos, respeto a su privacidad y a la confidencialidad. Conduce a la dificultad inherente a cómo informar el diagnóstico de demencia a los afectados.
Una exploración de Bamford et al.[120] aplicable a los participantes de esta investigación encontró en cinco bases de datos electrónicas sobre datos empíricos, en el Reino Unido, evidencia de inconsistencias, limitadas por la gran variabilidad en creencias y actitudes, con impactos negativos y positivos sobre pacientes y asistentes. Además, encontraron que se ignoraba grandemente las expectativas de los enfermos. Un diagnóstico temprano es importante en el seguimiento y atención a los pacientes y sus asistentes, al margen de ser cada vez más indispensable para los proyectos de investigación. Los más ancianos y deprimidos son menos favorables a ser informados del diagnóstico. Más del cincuenta por ciento del personal de salud del estudio encontró difícil dar esa información y opinaron que pocas investigaciones han examinado la comprensión de los pacientes sobre su diagnóstico. En esta investigación, la mayoría tenía clara experiencia y conciencia, no solo de sus implicaciones, sino de las dificultades inherentes a la falta de tratamientos curativos o que frenen claramente la enfermedad. No faltaron personas que se negaron a aceptarlo, como es de esperar en todo duelo.
Otra dificultad remite a cuál término utilizar. Algunos evadieron decir demencia, y utilizaron palabras como confusión. Los participantes en este estudio protestaron ante la incomprensión del lenguaje utilizado para explicarles la fisiopatología de la demencia, pero no se sabe cómo responderían, si se es demasiado explícito, dado el pronóstico y los requerimientos exigidos al asistente en fortaleza y disponibilidad. «Estoy aburrido de cada rato exámenes de sangre y de todo tipo. En las radiografías se dieron cuenta que mi cerebro se ha encogido, la masa encefálica está cada vez más pequeña, la información que estaba en la masa que he perdido es lo que no recuerdo». (PC40).
Según Holroyd, Turnbull y Wolf[121] asumir el diagnóstico varía con los antecedentes socioculturales del individuo y su familia. Si pacientes y asistentes no tienen información precisa sobre la naturaleza progresiva y por ahora intratable de la demencia, el efecto puede terminar con descuidar al enfermo, agredirlo cuando presente conductas inapropiadas o no saber qué hacer. También puede conducir a obligarlos a seguir una romería de consultas a quien quiera escucharlos, sepan o no medicina, con la consecuente explotación económica. «Una vez pregunte a un doctor, como un particular. Me dijo que se podía operar pero eso valía mucha plata… Si sigue así o empeora afectaría toda la vida. Sería mejor no vivir. Es un estorbo uno. Pero qué, si no se puede hacer uno los exámenes que debían de hacer por falta de dinero o de algo. Si no, qué hacemos».
Es interesante la relación directa que pacientes y asistentes establecen entre exámenes paraclínicos normales y no estar enfermos; no parecen comprender que la demencia inicialmente es un diagnóstico puramente clínico y, con frecuencia, elusivo. O puede suceder que se subestime el problema y, por tanto, no habrá preparación para el futuro deterioro: «Normal, pues no me parece que tenga una enfermedad, no es una demencia. Pues no olvida todo».
Algunos pacientes y asistentes se quejaban de que sus médicos tratantes no parecieran saber qué estaba ocurriendo. Hay varias razones: los diferentes tipos de demencia tienen características clínicas, tiempos de presentación y velocidades de evolución diversos. No todos los médicos están entrenados o cuentan con los recursos necesarios para diagnosticarlas en etapas tempranas. Es necesario y complejo descartar patologías diferenciales. Por supuesto, el diagnóstico es más obvio conforme se instaura el deterioro cognoscitivo. Pero queda otro dilema en la comunicación, y es, según Keightley y Mitchell[122] la proyección sobre el paciente de las sensaciones de desesperanza e impotencia que el diagnóstico de demencia ocasiona en el personal de salud. Para saber comunicar este diagnóstico, se ha tratado de dilucidar qué opinan los pacientes; al respecto, existen bien documentadas diferencias étnicas y culturales, aún en diversas regiones de un mismo país. Por ejemplo, en Corea y México, las decisiones se toman en el seno de la familia, a diferencia de África, Europa o los Estados Unidos[123].
Hecho el diagnóstico, no termina, sino que empieza el problema. Una exploración de Husband[124], halló que luego de aceptar que tienen demencia, aparecerá el miedo a las dificultades en sociedad, a ser dependientes por largo tiempo y a no ser escuchados, lo que conduce, como efectos más comunes, al aislamiento y la hipervigilancia en busca de fallas cognoscitivas. En nuestra muestra, esa extrema vigilancia se extiende a quienes conocen al enfermo y su diagnóstico. Otros conservan la esperanza de que el diagnóstico esté errado, o que la comunicación con el personal de salud sea incompleta.
-
- Beneficencia: El objetivo es buscar el mayor bienestar para los pacientes y ayudar a los asistentes. Beneficencia, para García[125], es poner conocimientos, habilidades y valores al servicio de los demás, con respeto a sus derechos y dignidad. No solo tratarles bien, sino promover su mejor bienestar. Es esa visión de la beneficencia la que perciben cuando opinan sobre los exámenes: «Que son buenos y pueden ayudar a prevenir posibles y futuros problemas de demencia». (PC4). «Es la búsqueda del origen de esta enfermedad y su posible cura». (PC16).
-
- No maleficencia: En la comunicación del diagnóstico de demencia, dicen Pérez et al. [126] que se encuentran dificultades que pueden ser maleficentes. Por ejemplo, informar sin la suficiente prudencia, puede conducir a la desesperanza. Pero no informar las malas noticias, les impide procurarse recursos para compensar las pérdidas, reorganizar horarios o recursos, medios de trabajo y roles en la familia. Al confirmar el diagnóstico, sería útil poder prever el riesgo de abusos a los intereses del paciente. Los asistentes sufren también abusos por parte de familiares que les exigen cuidar al paciente sin ofrecerles apoyo alguno, cuando todos tienen igual obligación, trátese de hijos o hermanos. El respeto a la autonomía de los pacientes es inseparable de los demás principios, por ello obliga a explorar en qué profundidad, cómo y a quién se informa el diagnóstico de demencia y su pronóstico. Requiere consultar al paciente cuál información y a quién debe darse, antes de presentarla a los acompañantes. Además, se debe evaluar el grado de satisfacción con la información aportada.
La no maleficencia, según García[127] incluye, en la relación del personal de atención en salud y los asistentes con el paciente, el deber de no ser ignorantes, lo que significa informarse para saber cómo actuar en cada problema previsible. No ser imperitos, es decir, cultivar las habilidades para actuar. No ser imprudentes, es decir, decidir racionalmente. Por último, no ser negligentes, o sea, no exponer a riesgos al paciente por descuido. Se detecta un riesgo implícito de desatender al paciente por no comprender en su integridad qué implica la demencia: «No encontraron ningún problema. El diagnóstico siempre ha sido que mientras sea funcional no está enferma».
Para García[128], la no maleficencia busca no hacer daño alguno, intencional o innecesario, además de realizar correctamente las tareas asumidas. Al «primun non nocere» ético, primero no hacer daño, le seguirá procurar el beneficio del enfermo. Hace recordar que las obligaciones de no maleficencia «son prohibiciones negativas de acción exigible, se deben obedecer imparcialmente, su incumplimiento puede ser sancionado por la ley». Agrega: «el principio de no maleficencia no prohíbe cualquier daño, sino solamente aquellos que constituyen un agravio, es decir, un injusto perjuicio a los derechos e intereses fundamentales de las personas». Las dificultades en la comunicación, los escasos recursos tecnológicos, de infraestructura y humanos, pueden interpretarse como agresiones maleficentes que, además, no respetan la dignidad de las personas, a pesar de toda la buena voluntad.
2.6.3 Principios subyacentes a los significados que los pacientes asignan a los tratamientos:
-
- Respeto a la autonomía: En la indicación por tratamientos, los pacientes delegan con frecuencia toda la decisión en el grupo tratante, suelen responder que no se han documentado en otras fuentes de información o no preguntan sobre las indicaciones, efectos colaterales y expectativas del tratamiento. Predomina el modelo paternalista, entre los cuatro expuestos por Emanuel y Emanuel[129], según el concepto que se tenga de la autonomía del paciente.
Para los autores, en el primer modelo, paternalista, el médico tratante determina el estado de salud y el tratamiento que considere mejor; presume que existen criterios objetivos para determinar qué es mejor con una limitada participación del paciente. El segundo modelo, informativo, también llamado científico o del consumidor, procura presentar al paciente toda la información relevante y acoger lo que él escoja, y presume que existe una diferencia clara entre hechos y valores. No hay espacio para los valores del médico, su aprehensión de los valores del paciente o el juicio sobre el mérito de los valores del paciente. EL médico es un técnico limitado a informar. El tercer modelo, llamado interpretativo, busca dilucidar en la interacción médico paciente, cuales son los valores del paciente, establece qué desea, al mismo a tiempo que el paciente ayuda a seleccionar las intervenciones médicas que reconocen esos valores. En el cuarto y último modelo, deliberativo, se busca facilitar al paciente para que determine y escoja los valores inmersos con el cuidado de su salud, por la enfermedad y los tratamientos.
Lo ideal es una relación de escucha mutua y aclaración de las respuestas a todas las preguntas que suscita el tener demencia. Incluso, se escucha a los pacientes-asistentes manifestar que no preguntan, porque el personal de atención en salud carece de tiempo; que les exponen explicaciones incomprensibles o insuficientes o les despiden sin intentar responder sus preguntas: «Honestamente, sobre los tratamientos no sé nada, no tengo conocimiento sobre este tema». (PC4). «Me han dado drogas para mi cerebro. Leer, estar con mis amigos es mejor que las drogas. Nunca creo en las cosas porque sí, prefiero entender las cosas…». (PC7). «Se necesita orientación sobre poder llevar las cosas. Que esté uno bien orientado».
En tratamientos es importante lograr conocer las expectativas de pacientes y asistentes, una guía útil son las investigaciones en grupos poblacionales que, por ejemplo, resaltan la resistencia a tratamientos excesivos y el deseo de mantener la calidad de vida sobre el de prolongarla[130] y, probablemente, dar prioridad al cuidado paliativo y al control de los trastornos de conducta y del afecto. «Nada sirvió. Les toca sedarlos, porque en ocasiones son agresivos, ni saben lo que hacen».
-
- Beneficencia: Ellos buscan curarse o por lo menos conservar, hasta donde sea posible, su calidad de vida, su bienestar. El bienestar constituye un concepto central en la ética del cuidado de la salud. Pero, se pregunta Molyneux[131], ¿qué es el bienestar?, más allá del funcionamiento, del sentirse saludable. Encuentra que, para Donald Daniels, incluye la satisfacción de necesidades, y para Nussbaum, está en relación con la conservación de capacidades. Nussbaum propone una lista de diez capacidades objetivas, de las cuales, cinco se relacionan con metas médicas: una expectativa de vida normal, salud corporal, integridad corporal, sentidos, imaginación y pensamiento. En contraste, el autor propone una conceptualización subjetiva del bienestar. Antes de buscar el bienestar de un individuo, debemos conocer qué es para él. No como objetivo para satisfacer, sino como inicio de la exploración para ayudarle.
En demencia, la búsqueda del bienestar incluye asuntos esenciales. Por ejemplo, controlar en lo posible sus efectos, ante todo los más perturbadores, respecto al comportamiento y los trastornos del sueño, aparte de procurarles actividades que les agraden: «Me aplican unos parches y estoy feliz por eso. Me acuerdo más de algunas cosas, no hago más tontadas como guardar la leche en el armario». «Reconozco que se interesan por mi vida, eso me fortifica».
-
- No maleficencia: Como se observó en otro momento, la falta de información precisa sobre la demencia, su diagnóstico y tratamientos, expone a los pacientes a informaciones controversiales que aumentan su percepción de abandono e impotencia: «Una vez pregunté a un doctor, como un particular. Me dijo que se podía operar, pero eso valía mucha plata….Para la cabeza no me han dado prácticamente nada, porque yo he preguntado y no, que tiene que primero hacer, por ejemplo, este examen para ver que sale».
2.6.4 Principios subyacentes a los significados que los asistentes asignan a los tratamientos:
-
- Respeto a la autonomía: El cuidado de los pacientes con demencia es un escenario paradigmático para encontrar contradicciones entre la adhesión a los principios de autonomía y beneficencia. El deber de respetar la autonomía y dignidad del paciente y la protección al daño que pueda causar a sí mismo o a otros, en especial al asistente. De otro lado, el decidir qué está bien, corresponde al paciente, y ante su incapacidad para hacerlo, se delega la decisión en el asistente. Es ahí donde encontramos el riesgo de imponer los intereses y deseos del asistente; el riesgo de someter al paciente a abusos por parte de asistentes y personas del servicio de atención en salud.
Referente a la autonomía del asistente, se repite la necesidad de obtener información correcta, además, algunos requieren información y suficiente apoyo para poder aceptar lo que el diagnóstico implica. Se resalta porque es llamativo el número de asistentes que exigen una curación más o menos rápida y completa, lo que les incapacita para percibir con claridad la dimensión de su situación y la de su enfermo, tanto en el momento actual, como en su proyección futura. «Espero mejoría completa de la mente». (AS5). «Lo que sé o me he enterado sobre los tratamientos es lo que me han dicho los médicos y esperaría que se vieran como resultados más efectivos». En varios casos se percibe mayor claridad: «No conozco a fondo los tratamientos. Pero se espera que mejoren los síntomas que presenta actualmente». «Sé sobre las terapias ocupacionales y espero ver mejoría». .
-
- Beneficencia: El balance riesgo-beneficio no está dirigido exclusivamente al paciente, siempre es necesario que el asistente disponga de recursos que le permitan decidir en qué momento su actitud beneficiente, se convierte en maleficencia para sí mismo. En qué momento se sobrepasa la beneficencia de deber moral a supererogatorio; ello debe depender de su ética de máximos. Pero en los asistentes, suele convertirse en una situación no deseada, en la que ha quedado atrapado, con deletéreos efectos sobre su salud y calidad de vida. Lograr un balance entre beneficencia y no maleficencia para el asistente implica que «si está en nuestro poder prevenir que algún daño suceda, sin sacrificar nada de comparable importancia moral, deberíamos moralmente hacerlo»[132]. Incluso, este nivel de sacrificio supera las exigencias de la moralidad común.
También es maleficente no tener una percepción clara de la gravedad de la demencia y de los insuficientes tratamientos ahora disponibles, que obligaría a prever el uso de otros recursos: « [Espera] una respuesta efectiva, sin un tratamiento prolongado». (AS19). «Espero que sea eficaz en el resultado para mejorar la memoria de mi papá». También lo es la falta de comprensión del problema: «Son tantos años, casi doce, que ya no sé, la verdad, cada vez lo veo más enfermo y no he visto ningún progreso. No hay claridad de su caso, como si nadie supiera qué tiene a ciencia cierta». (Saben que su cerebro cada vez se le está comprimiendo y esto hace que su sistema neurológico no tenga la misma capacidad y por esta razón pierde su memoria y visión).
El exceso de beneficencia se superpone al respeto a la autonomía y puede degenerar en un paternalismo duro. «Se obra de manera paternalista cuando se sobrepasan las preferencias y decisiones de una persona, anulando o coartando su autonomía, por el bien de la persona cuya autonomía ha sido violentada»[133]. El asistente puede llevar su función entre dos extremos: de un lado, la sobreprotección que llegue a no respetar su autonomía, así sea residual, o su dignidad; del otro lado, la agresión o el abandono del enfermo. El paternalismo duro de un asistente puede explicarse por no comprender bien el significado de una ética de máximos o por intereses psicológicos, sociales, económicos, no muy claros.
Ir más allá de lo prescrito por la moralidad común. Al dilema entre los límites entre la beneficencia y el respeto a la autonomía, Beauchamp y Childress[134], recuerdan que para Edmund Pellegrino y David Thomasma, el mejor interés de los pacientes está íntimamente ligado con sus preferencias, de ahí derivamos nuestros deberes primarios hacia ellos. El equilibrio autonomía-beneficencia requiere información clara, suficiente y veraz, así como disponibilidad en la atención.
-
- No maleficencia: Conviene recordar que el principio de no maleficencia no es absoluto, es decir, hay actos más maleficentes que otros. Males mayores y males menores, de manera que es posible, en el cuidado de una persona con demencia, tener que tomar decisiones en este horizonte. Siempre en la obligación de procurar el mal menor y un balance positivo entre beneficencia y no maleficencia. Al efecto, José García Férez propone una escala de proporcionalidad, mientras que Tom Beauchamp y James Childress presentan su principio de utilidad, no como utilitarismo, sino también como proporcionalidad. Remite a la justicia distributiva, que pide una distribución de derechos, beneficios y responsabilidades a cargo de la sociedad. Una aplicación de la justicia débil en nuestros casos, por la escasa disponibilidad de redes e instituciones de asistencia que vayan más allá de la atención al cuidado de la salud y alivien la carga del asistente.
Por su parte, los diversos profesionales que trabajan para pacientes y asistentes en la clínica de memoria, realizan ingentes esfuerzos para proporcionarles terapias y momentos lúdicos, para suplir parcialmente esa responsabilidad social de mayor alcance. «No estoy muy enterada, pues tratamiento como las terapias sí, porque mi mamá duró un año en esto y fue muy provechoso para ella y nosotros».
2.6.5 Principios subyacentes a los significados que los pacientes asignan a la participación en investigación:
Se trata de principios inmersos en las respuestas a tres preguntas: ¿Está de acuerdo en participar en proyectos de investigación? ¿Si está de acuerdo, en qué proyectos, con cuáles beneficios esperados y qué nivel de riesgos a asumir? ¿Qué cambios haría en su decisión si el beneficio de la investigación no lo incluyera a usted, sino a futuros enfermos?
-
- Respeto a la autonomía: La capacidad de las personas con demencia para ejercer autónomamente su elección a participar en proyectos de investigación es un área de la clínica, el derecho y la filosofía extraordinariamente extensa, compleja y en evolución, que no es objetivo de esta investigación. Cuando se preguntó a pacientes y asistentes si estaban dispuestos a participar en proyectos de investigación, a pesar de sus diversos niveles de compromiso clínico, desde leve hasta moderado, se encontró que cumplían los requisitos básicos para un consentimiento informado; comprender lo que están haciendo y diciendo, además de actuar con intención. Respecto a estar libres de cohesión, no parece muy posible, cuando es obvia su angustia y desesperanza ante la demencia, que les impulsa a acogerse a cualquier posibilidad de recibir ayuda. Ello significa que no se puede garantizar que sea «la verdadera expresión de una volición interna sosegada, formada, libre y consecuente»[135].
Ceñirse a esas condiciones exige un conocimiento tan profundo de sí mismos y, además, accesible al investigador, que sobrepasa nuestra realidad de sentido común. Sobre este tema, Iltis[136], en una revisión crítica de las guías sobre investigación humana del Concejo para Organizaciones Internacionales de las Ciencias Médicas (CIOMS) y de la Comisión Consultora Nacional de Bioética de los Estados Unidos de América (NBAC), analizó como en estos documentos se protege a las personas con capacidad comprometida para otorgar un consentimiento informado libre, de ser incluidos en investigación por diversos intereses. Incluyen conveniencias administrativas, condiciones socioeconómicas y personas fáciles de manipular por culpa de su enfermedad.
Para incluir personas vulnerables en investigación, según Iltis, se exige una justificación especial, en la que los medios para proteger sus derechos y bienestar deben aplicarse estrictamente. Resalta varias dificultades, entre ellas, el considerar vulnerable a una persona solo por pertenecer a los grupos marcados con ese nombre. Es mejor analizar la situación de cada persona en sus peculiares circunstancias. Los documentos obligan a un especial cuidado cuando se es vulnerable por alteraciones cognoscitivas, restricciones financieras, estar bajo la autoridad de otro que puede desear que el enfermo participe, tener una enfermedad grave sin tratamiento disponible, ser invitado a participar cuando los recursos para vigilar y conducir el estudio no son apropiados, y deferencia con el investigador. Este último riesgo aumenta cuando el investigador es el médico tratante en quien confía el paciente.
Otro problema radica en la definición de vulnerabilidad. Según los criterios todos somos vulnerables. Este comentario hace recordar la definición de vulnerabilidad como una característica inherente a todo ser vivo. En conclusión, traemos esta discusión a este texto para destacar como cuando se intenta extrapolar el concepto del principio de vulnerabilidad a la inclusión de las personas como sujetos de investigación, se hacen claras las dificultades, inconsistencias y contradicciones que no se habían detectado antes. Hace falta que los comités de investigación y los equipos rectores y auditores aporten, además de información, orientaciones consensuadas con todos los involucrados, las cuales son indispensables para evitar los riesgos a que están dispuestos a someterse los participantes, incluidos los de esta investigación, al igual que personas en iguales circunstancias en otros países, como muestra el estudio de Iltis.
Con un punto de vista complementario al clásico que busca puntos de corte en diversas escalas para decidir si un paciente en estudio por probable demencia conserva o no su capacidad para decidir, Black et al.[137], investigan una visión diferente. Analizan no la capacidad para consentir, sino la diferencia entre asentir y disentir, como salvaguardas en la investigación de la demencia. Proponen evaluar cómo estas personas incapacitadas pueden expresar su aceptación o rechazo con expresiones verbales, comportamentales o emocionales, y permitirles, de esta manera, participar en la medida de lo posible en el proceso del consentimiento. Es una propuesta muy útil, si se acepta que estos pacientes pueden disponer, con este recurso, de capacidades para tomar decisiones cotidianas que no impliquen mayor riesgo, pero que les permitan conservar parte de su independencia y autonomía frente a las decisiones del asistente u otros y, al menos al inicio, algo de su dignidad y calidad de vida.
-
- Vulnerabilidad: Eckenwiler et al.[138] ofrecen ideas sobre cómo concebir la vulnerabilidad y sus relaciones con el principio de justicia. Para ellos, en investigación la vulnerabilidad está ligada a no poder defender los propios intereses, parcial o totalmente, con limitaciones para dar un consentimiento libre e informado. Restringir el acceso a la investigación impide beneficiar a ciertos grupos, ello los coloca en vulnerabilidad por exclusión. Proponen algunos horizontes que incluyen ampliar esas visiones y sopesar los efectos a largo plazo que esa exclusión impone a las políticas públicas. Hacen pensar en la necesidad de redefinir el concepto y medición de la capacidad de decisión, sus ventajas y desventajas, sus aspectos discriminatorios, las protecciones requeridas, favoreciendo una participación más activa del sujeto investigado.
Por su parte, Menikoff[139] presenta un análisis sobre los alcances del consentimiento informado para participar en proyectos de investigación, cuando el sujeto participante es una persona con una enfermedad grave, sin tratamiento conocido disponible. Su estado de preocupación, sin alternativa que le ofrezca una salida, le hace sensible a aceptar participar aun cuando haya mayores riesgos y menos beneficios de los que exigiría un individuo con enfermedades que tengan tratamientos aceptables. Destaca la zona gris de normas al respecto, y la necesidad de precisar sus límites y garantizar adecuada protección. Para Kotow[140], en investigación puede ocurrir que las personas no sean vulnerables, sino que la investigación tenga riesgos desmedidos.
-
- Beneficencia: Para los participantes el principal objetivo para conseguir, si fueran incluidos en proyectos de investigación, sería obtener un tratamiento que los cure o al menos retarde la progresión de la demencia. Además, aspiran a recibirlo si muestra ser útil como consecuencia de su participación. La adquisición de experiencias mejora el sistema de salud, como resultado de las investigaciones, por tanto, es un motivo para no negar la asistencia posprueba. Un problema son los excesivos costos, cuya previsión limitan el interés en la búsqueda de nuevos medicamentos.
Ante la posibilidad de considerar la participación en investigación biomédica como un deber moral, es alta frecuencia con que el grupo de personas investigadas reconoce la bondad y justicia de colaborar con miras al beneficio de otros, al margen de que predomine, ante todo, el deseo de obtener ayuda en su particular situación. Existe la percepción de estar «obligados a compartir los sacrificios que hacen posible las prácticas sociales de las cuales nos beneficiamos»[141]. Pero sería solo un bien moral entre otros. Un deber moral imperfecto, ya que es difícil demostrar que sea un deber participar en la investigación biomédica en particular.
Beauchamp y Childress[142], en relación con las obligaciones de beneficencia, exponen la reciprocidad como una justificación. Recuerdan cómo, para David Hume, recibimos beneficios de la sociedad y, por tanto, deberíamos promover sus intereses. En la reciprocidad definida por Hume, se incurre en obligaciones de ayudar o beneficiar a otros, por lo menos en parte, porque se ha recibido, se está recibiendo y se recibirá asistencia beneficente de otros. Para los autores, reciprocidad es el acto o práctica de hacer un apropiado y, a menudo, proporcional retorno. Dan ejemplos: retornar el beneficio con un beneficio proporcional, el daño con una sentencia criminal proporcional, y las acciones de amistad con gratitud. Incluye al personal de salud con deberes de reciprocidad a la sociedad, ya que esta les ha permitido estudiar, así como aprender con ayuda de los pacientes y los resultados de investigación.
-
- No maleficencia: A partir del Código de Núremberg, la Declaración Universal de Los Derechos Humanos, el Informe Belmont y las Declaraciones de Helsinki, se había buscado la protección contra los abusos a que se pueden exponer los sujetos de investigación. Sin embargo, últimamente, se han infiltrado otros intereses que intentan reducir el nivel de exigencia para esta protección en países con escasos recursos económicos y de infraestructura, utilizando esa incapacidad como argumento. Al respecto Tealdi[143], recuerda que hacia 1997 emerge una ruptura de la «moral universalista» en los Derechos Humanos, con la denuncia del doble estándar moral propuesto para proyectos de investigación. Significa utilizar placebos como patrón de comparación de calidad de los proyectos de investigación en los países que, por carecer de recursos o medios tecnológicos, no las harían con los estándares de oro o patrones de máxima calidad conocidos en uso por los países con recursos.
En estas condiciones, se ve que el riesgo de maleficencia aumenta para pacientes y asistentes mal informados. A los primeros, directamente, a los segundos, por inducirlos a exponer a sus pacientes a riesgos que desconocen.
El escenario empeora, o al menos pierde su confiabilidad, cuando los miembros de los comités de ética de investigación son entrenados por los mismos laboratorios o instituciones interesadas en investigar. Ello exige fortalecer las auditorías externas, como muy bien lo señalaban algunos de los participantes en esta investigación.
Más allá de estos problemas, satanizar la investigación sería una agresión directa a los pacientes y asistentes. Sin investigación nunca hubiera sido posible el indiscutible desarrollo y beneficio que ha traído para todos los resultados de la investigación biomédica. Se trata, más bien, de saber reglamentarla en aras del beneficio común de la humanidad, en acuerdo con intereses específicos, a la luz de los diferentes matices de la vulnerabilidad. Teniendo muy en cuenta las advertencias de Kotow[144], quien alerta sobre varios riesgos en la concepción del consentimiento informado, y le preocupa que, a) algunos investigadores se escudan tras la aceptación de poblaciones vulnerables, a las que supuestamente no se puede informar de manera cabal; b) el proceso de información intentará desperfilar los riesgos y efectos negativos para no desincentivar a los candidatos y, c) los patrocinadores e investigadores son reacios a comprometer beneficio alguno de postinvestigación. Fue llamativo encontrar pacientes dispuestos a que los efectos benéficos, probablemente demostrados, en investigación sirvan a otras personas.
2.6.6 Principios subyacentes a los significados que los asistentes asignan a la participación en investigación:
Se presentan solo los comentarios específicos de los asistentes, dado que los demás hallazgos sobre los principios de la bioética del aparte anterior, son comunes a pacientes y asistentes. Exploramos los principios subyacentes en sus respuestas a tres preguntas: ¿Estaría de acuerdo en que su paciente participara en proyectos de investigación? ¿Si está de acuerdo, en qué proyectos, con cuales beneficios esperados y qué nivel de riesgos a asumir? ¿Qué cambios haría en su decisión si el beneficio de la investigación no incluyera a su paciente sino a futuros enfermos?
-
- Respeto a la autonomía: A las dificultades ya presentadas en el aparte de autonomía, aplicables en relación con la aceptación de los pacientes para participar en proyectos de investigación hipotéticos, cuando se observó la capacidad y responsabilidad decisoria de los asistentes, aquí se agregan otras. Una razón principal se debe a que es muy raro disponer de voluntades anticipadas escritas y aún verbales, demostrables, y queda la decisión a criterio del asistente que sea el representante legal. En las respuestas de los asistentes se encontró la misma vulnerabilidad inherente a estar atrapados, con su paciente, en una pérdida de la salud progresiva, sin tratamiento curativo disponible.
Sobre el tema, una investigación de Sugarman et al.[145], en 49 personas con demencia, hallaron dificultades semejantes a las de nuestros asistentes para decidir si su paciente participa o no en proyectos de investigación. Encontraron que es ambigua la asunción de responsabilidad sobre quién toma la decisión, si el paciente, el asistente o en consenso. Se identificaron varias razones para participar, como: 1) la esperanza de obtener beneficios directos o indirectos para el paciente, sus descendientes o el asistente; 2) la desesperación; 3) la confianza en el investigador; 4) creer en la bondad de la investigación.
Con menor frecuencia, se encontraron similitudes con otros estudios como el de Youn[146] que involucra personas de ascendencia latina, asiática o de otras regiones del mundo, en contraste con Europa y países anglosajones. También aquí, varios asistentes no utilizan el concepto de autonomía individual, sino el grupal que incluye la familia: «Si él está de acuerdo y el resto de la familia, sí». «Yo lo tomaría, pero no sería una decisión solo mía». «No, sin una reunión con mis hermanos. Para otros es bueno investigar, es un bien para uno mismo. Permitiría que investigaran conmigo». (AS48).
-
- Beneficencia: Cuando se exploró la aquiescencia de los asistentes a la participación de sus enfermos en proyectos de investigación, prevaleció la búsqueda de beneficios, con la curación o detención del deterioro, así como con mínimos o nulos efectos indeseables. También, para los Estados Unidos se percibe la dificultad en reclutar personas para proyectos de investigación; al respecto, una exploración de Connell et al.[147], entre otros hallazgos, encontró que algunos motivos para participar fueron: recibir el apoyo del equipo clínico e investigador y ser informados sobre el estado del paciente, además de los resultados de la investigación. Entre las personas de raza blanca, las barreras fueron la probabilidad de no tener un beneficio directo, problemas con los procedimientos y con los test, la falta de tiempo o recursos, y la dificultad para aceptar el diagnóstico. Entre las personas afroamericanas, las barreras incluyeron el escepticismo general acerca de los procesos de la investigación, e ideas firmes sobre el tratamiento médico. Concluyen, que para aumentar los beneficios percibidos por participar en investigación, se debería ofrecerles contacto personal y regular con el equipo investigador, acceso a la información acerca de los cambios en el estado de salud del receptor, y a los resultados a corto y largo plazo de la investigación en la que participaron. En esta investigación varios asistentes dijeron que aceptarían que su paciente participara solo en proyectos si los beneficiaban directamente.
Al interrogante, ¿tenemos obligación de proteger a las futuras generaciones?, Jonas[148] reconoce que un deber tiene como contrapartida el derecho de otro, sus derechos fijan mis deberes, pero solo puede exigirse aquello que ya es. Por tanto, la responsabilidad al futuro debe ser independiente de cualquier idea de derecho o reciprocidad. La idea de responsabilidad no es la relación entre adultos autónomos, aquella corresponde a deberes y derechos recíprocos; sino con lo hijos necesitados de protección. Y, en otra dimensión, con la existencia de la humanidad futura: que haya una humanidad. La fundamenta en una ética no como doctrina del obrar, sino en la metafísica en cuanto doctrina del ser, a la que pertenece la idea de hombre. Deriva un debe de un es que rechaza la falacia naturalista. Ello requiere una discusión filosófica que explore la metafísica subyacente en toda teoría del conocimiento y sus consecuencias en relación al deber o no de proteger el futuro de la humanidad. Un horizonte de solución requeriría un acuerdo en una visión positiva, pero existen perspectivas negativas, que Engelhardt[149] denomina el «colapso del consenso», ante el cual considera necesario determinar cómo se puede comprender una acción libre y responsable cuando hay desacuerdo acerca de la naturaleza del bien; lo correcto, lo virtuoso, y la naturaleza de la prosperidad humana.
Diversos autores presentan sus argumentos, pero quién y por qué habría de aceptarlos nos proyecta, de nuevo, a la intransferible responsabilidad y libertad de decisión de cada ser humano, a las éticas de mínimos y máximos, a las perspectivas utilitaristas, la búsqueda del poder o la ganancia económica, es decir a toda la discusión sobre qué es el ser humano y qué debería ser o hacer, ello va más allá de los objetivos de esta investigación. Si se pudiera disponer de ese horizonte de reflexión, se podría comprender el significado de respuestas como la de quien no encuentra argumentos que justifiquen su participación en proyectos de investigación si el resultado no favorece directamente a su grupo: «Mi familia nunca ha padecido de demencia que me lleve a pensar que nos cobijará la demencia».
Las razones que varios asistentes exponen para aprobar la búsqueda de beneficios para otros, se apoya en esa libre y personal visión. Nos remite a los principios de autonomía, pero ante todo al sello que esa autonomía debe a la red cultural en que cada uno de nosotros existe. La dimensión de la dignidad del ser humano libre, responsable, fin y no medio, que debe ser tratado como individuo y no como masa a la que se le impongan los intereses de los demás.
-
– No maleficencia: Al igual que en otros países, también en los casos objeto de este estudio se observa la voluntad de participar, aun ante el riesgo de exponerse a algunos efectos colaterales y se recuerda la discusión previa sobre la vulnerabilidad en qué la demencia coloca a pacientes y asistentes en su necesidad de encontrar ayuda. Otros asistentes temen que resulte un balance riesgo-beneficio negativo: «Aceptaría, si no empeorara más, así no mejore».
3. DISCUSIÓN Y CONCLUSIONES
-
- La relación paciente-asistente se encontró modificada por el nivel de educación, edad, recursos económicos y los antecedentes familiares y culturales de los pacientes y sus asistentes. No se observaron cambios inherentes al nivel cultural en la percepción y atención al deterioro del paciente. Es clara la progresiva disminución de la resistencia física de los asistentes, en menor grado la anímica, que aumenta si son adultos mayores, en un proceso exacerbado por la falta de apoyo familiar y social, la incomprensión previa, los trastornos del comportamiento o del afecto del paciente, y las dificultades inherentes a la insuficiencia de los recursos económicos para pagar alguien que les ayude a cuidar. La necesidad de recluir al enfermo en un ancianato, analizado como posibilidad por algunos asistentes, es motivo de tristeza y preocupación tanto para varios pacientes como asistentes.
-
- La relación entre paciente y asistente con el equipo de atención en salud, recibe influencias de los medios de comunicación masiva: periódicos, radio, televisión o internet, además de su medio sociocultural inmediato. En cambio, la percepción e interpretación que tienen los participantes sobre los significados de la demencia, los exámenes, los tratamientos y la participación en investigación, aun cuando recibe esa influencia, lo hace en menor grado. Solamente una asistente refirió al tema, cuando relató los comentarios de una emisora sobre el estado actual de investigación en los tratamientos curativos. Otro asistente hizo evidente en sus respuestas que había consultado en internet las características clínicas de la demencia de su paciente. De otro lado, fue común el conocimiento de los objetivos y riesgos inherentes a la participación en proyectos de investigación, incluido el respeto a la autonomía y la necesidad de auditoría externa. Sobre tratamientos, la información que poseen es correcta en general. Saben que es incurable, pero que tiene tratamientos paliativos y terapias coadyuvantes
-
- A partir de las reflexiones de Vidal[150], se esperaba encontrar diferencias entre los denominados «satisfactores» o recursos técnicos, y los objetivos biotecnológicos del equipo tratante. Se confirmó, en relación a las expectativas que pacientes y asistentes tienen respecto a las prioridades y objetivos de una buena atención en salud. Pero aun cuando muestran interés y esperanza en los recursos tecnológicos, con igual insistencia buscan comprensión, empatía, apoyo anímico, disposición a escuchar y acompañar, clarificación veraz y suficiente de sus preguntas y orientación para prever el futuro. Se puede deducir que su concepto de una buena atención en salud va más allá de la calidad tecnocientífica, sin dejar por ello de valorarla y exigirla. Es un hallazgo compartido con otras poblaciones. Por ejemplo, una investigación de Vickrey et al.[151], demostró como factor de mayor calidad de la atención, la correlación entre recibir el apoyo de un trabajador social que coordine todas las citas y servicios que necesita el paciente, comparado con dejar esa actividad bajo responsabilidad única del asistente.
-
- Se esperaba encontrar diferencias en la concepción de la demencia como enfermedad o como proceso «normal» de envejecimiento, modificada por la influencia de tradiciones culturales sobre su significado. Se confirmó. Pero nuestra población parece tener un concepto más homogéneo de la demencia, comparada con otros países o estudios de etnias específicas. Seguramente es un sesgo del perfil de la población en un grupo pequeño, con predomino de los residentes en Bogotá (88 %), sin participación de personas de las poblaciones indígenas u otros grupos que pudieran tener concepciones diferentes.
-
- En relación a las tensiones entre los significados que pacientes y asistentes atribuyen a la demencia, encontramos tres áreas: pérdidas, aislamiento y desesperanza, subyacentes a los principios de autonomía, vulnerabilidad, solidaridad, reciprocidad, dignidad e integridad. Para los asistentes, el proceso de la demencia implica pérdidas, angustia y obligación de cuidar. Como principios subyacentes, además de incluir todos los asociados en las respuestas de los pacientes, aparecen la justicia y la responsabilidad. En ambos grupos, con predominio de los pacientes, se detectó el altruismo.
-
- La principal tensión entre los significados de pacientes y asistentes, interpretados desde los principios bioéticos, radica en la contradicción de la autonomía del paciente y la beneficencia para el asistente. Una dificultad conocida en la literatura, cuando se analiza la obligación de cuidar como deber común o como acción supererogatoria. Aparte de la delicada tensión, siempre dinámica, aparejada a la evolución de la demencia y los recursos anímicos y prácticos de pacientes y asistentes. Se identificó la asimetría en el balance entre la autonomía del paciente, su beneficencia y no maleficencia, frente a una lesión directa de la autonomía del asistente. Una tensión que, como se vio, solo se resuelve moralmente desde la libertad del asistente, pero que necesita el apoyo, por ahora insuficiente, de la sociedad y las políticas públicas. Se ha delegado todo el peso del cuidado y la responsabilidad en las familias, que ellas, a su vez, trasladan a uno de sus miembros, el asistente principal.
-
- Tensiones en los significados de los exámenes: en las respuestas a este ítem, las tensiones entre pacientes y asistentes se identificaron cuando estos intentaron conducir a aquellos a los consultorios y pruebas correspondientes. Se encontraron dificultades por la oposición de algunos pacientes a aceptar su necesidad de atención médica o su diagnóstico. Sin embargo, la principal tensión encontrada no ocurre entre pacientes y asistentes, sino de ambos con el equipo de salud. Bien sea porque no se informan y delegan todas las decisiones, con lo cual se preserva el paternalismo. O la preocupación en pacientes y asistentes, porque desean tener más tiempo disponible para hacer preguntas al personal que les atiende con el fin de comprender mejor los matices del diagnóstico, el pronóstico, los efectos de los medicamentos o la disponibilidad de los recursos en terapias y asistencia social.
-
- Necesitan información precisa del porqué no hay correlación, al inicio de la demencia, entre los exámenes paraclínicos y la clínica. Una deficiencia que les da falsas expectativas o les confunde cuando los primeros son normales, pero su paciente sigue deteriorándose. Para algunos, el proceso de toma de exámenes significa dificultades en lograr que los autoricen y los hagan. Aunado, afortunadamente en muy raras ocasiones, a la excesiva distancia temporal para conocer los resultados y así precisar qué les está sucediendo, lo que aumenta la desesperanza, la incomprensión del proceso de la enfermedad y la imposibilidad para planear cómo afrontar su evolución. Otra tensión refiere a la comprensión de la terminología médica que debe serles traducida, para asegurar que fue comprendida y se les responde a todos sus interrogantes. Entre los principios inherentes a estas tensiones encontramos: el respeto a la autonomía, beneficencia y no maleficencia.
-
- La principal tensión entre los significados de los tratamientos se encuentra en los objetivos del tratamiento. Para los pacientes predomina la esperanza en una curación o, al menos, la detención del proceso. Los asistentes concuerdan con esto, pero otorgan igual valor, con mayor prioridad, a controlar las alteraciones del comportamiento o el afecto. Algunos son conscientes del riesgo que existe ante la desinformación y contradicciones entre los tratamientos, promovidos por los medios de comunicación o por su entorno. Además de los medicamentos, perciben la necesidad de recibir asistencia en terapia física, del lenguaje y ocupacional.
-
- Añoran la disponibilidad de recursos lúdicos o que aminoren su aislamiento, inmovilidad y dependencia. Se encuentra la solicitud de una orientación que ayude a afrontar su situación, una confirmación en la esperanza de que serán atendidos y conservaran un nivel de vida humanamente digno. Desean recibir información suficiente y clara del estado del arte en el conocimiento sobre tratamientos y pronóstico de la demencia. Lo prefieren, a tener que recibir información parcial por miedo a herir su sensibilidad. Exigen información aportada en condiciones de respeto, prudencia, veracidad y empatía. El correlato, desde los principios, se asignó al respeto a la autonomía, la beneficencia y la no maleficencia, tanto para los pacientes como los asistentes.
-
- Las tensiones identificadas entre los significados correspondientes a la participación en proyectos de investigación incluyeron: el deseo de encontrar cómo curar la demencia, contra el miedo a los riesgos inherentes a los procesos de investigación, de los que son llamativamente conscientes en su mayoría. Al igual que para los exámenes y los tratamientos, las tensiones no radican tanto en los conceptos y objetivos de pacientes y asistentes, sino entre sus intereses y lo que les puede ofrecer el equipo de atención en salud. A la pregunta sobre los objetivos esperados si participaran en una investigación, buscan mejorar su estado de salud, colaborar para el estudio de la demencia. O lo harían dependiendo del tipo de proyectos y de los efectos colaterales, sólo un participante no aceptaría efecto colateral alguno. Un paciente mostró una comprensión llamativamente clara, argumentando la necesidad de contar con un grupo investigador de alta calidad y la independencia de sus auditores.
-
- Los principios identificados en las respuestas de los pacientes son el respeto a la autonomía y una mayor vulnerabilidad inherente a estar dispuestos a correr riesgos, debido a padecer una enfermedad progresiva e incurable por ahora. Es notable su aceptación a colaborar para el beneficio de otros. En relación con la no maleficencia, se exploran los riesgos que recientemente ha acarreado el concepto del doble estándar, además de las insuficiencias en los conceptos y los protocolos junto a los conflictos de interés de los comités de ética en investigación. Contrapuestos al riesgo de que el concepto de población vulnerable en lugar de beneficiarlos, les expone a discriminación, por excluirlos de indispensables e inaplazables proyectos de investigación, de los que depende su bienestar y el de los pacientes futuros, cuyo número aumenta en paralelo con la población de adultos mayores. En las respuestas de los asistentes se identificaron los principios de respeto a su autonomía, no maleficencia y beneficencia, en busca de más recursos disponibles para el cuidado de sus pacientes y de futuras generaciones.
-
- Se identificaron en pacientes y asistentes, la alta consideración subyacente en sus respuestas a los principios bioéticos clásicos anglosajones y europeos. Se esperaba que tuviera menor importancia la autonomía solipsista, pero está presente aun cuando se valore la autonomía como decisión tomada en el seno del grupo paciente asistente o la familia. El hallazgo novedoso de la investigación como aporte a la bioética, se presenta en la emergencia de un principio inmerso en las respuestas de los dos grupos de participantes a los tres interrogantes sobre demencia, exámenes, tratamiento e investigación. Expresado, desde los pacientes, en la necesidad y el deseo de un cuidado personal, siempre confiable, respetuoso de su personalidad y sentido de vida, de su dignidad, empático, tolerante e integral. Estas solicitudes tienen argumentos contenidos en cinco conceptos: reciprocidad, protección, compasión, solidaridad y responsabilidad. Es muy llamativa su persistencia en las diversas respuestas de los pacientes y su aceptación por los asistentes. La diferencia reside en que para los asistentes, los cinco conceptos refieren a su relación no solo con el paciente, sino también con el equipo de atención en salud y la sociedad en general.
Aun cuando los conceptos de reciprocidad, protección, compasión, solidaridad y responsabilidad pueden analizarse cada uno como principios por su propio derecho o dejarlos inmersos en los principios de beneficencia, no maleficencia y justicia o considerarlos normas cualificadoras de aquellos, en esta investigación se propone reunirlos bajo el nombre «altruismo». Va más allá de la percepción individual del respeto a la autonomía, beneficencia, no maleficencia y justicia de los referentes anglosajones en su exposición concreta, y se acerca bastante a los principios defendidos desde Europa: dignidad, integridad y vulnerabilidad.
A lo anterior, agrega una fuerte perspectiva relacional, que incluye la necesidad irrenunciable de redes de apoyo cercanas y lejanas, para satisfacer sus requerimientos de atención en muy diversas áreas: salud, conservación hasta donde sea posible de su independencia, entretenimientos, compañía que les apoye positivamente, cuidados paliativos médicos y tecnológicos, entre otras, sin olvidar los aspectos del apoyo al asistente. Ese principio, propuesto con el nombre de altruismo, busca hacer converger bajo un nombre las aspiraciones más frecuentes que se detectaron en el trasfondo de las respuestas de los participantes. La primera gran dificultad en el altruismo radica en su exigencia de una atención que supera el mínimo y se dirige hacia el terreno de lo supererogatorio; esto exige reflexiones y consensos sobre sus límites y posibilidades.
Al surgir de una población con necesidades tan particulares como estos pacientes con demencia y sus asistentes, se piensa si no sería recomendable indagar la existencia de un principialismo situado en grupos particulares, más cercano a lo práctico que a lo teórico, de forma paralela al principialismo clásico, que busca aproximarse a una más amplia aceptación y cobertura de conceptos desde la muticulturalidad, en un mundo consciente de su complejidad dinámica y carente de una moral común.
En el fondo, no se trata de que emerjan más principios diferentes a los descritos en la literatura, más bien, se busca conceder mayor peso a ciertas áreas subyacentes a ellos para poblaciones particulares, como la de esta investigación, donde ciertos significados, necesidades y expectativas, exigen especial reflexión para la búsqueda de un óptimo cuidado de atención en salud del paciente demente y sus asistentes, desde la clínica, la familia, la investigación y la sociedad. Un aporte que debería tenerse en cuenta para cualificar una atención en salud o investigación de excelencia, tal vez, no solo en la clínica de memoria de la Facultad de Medicina de la Universidad Nacional de Colombia.
-
- Debilidades de la investigación. Es una percepción cualitativa, fruto de la observación y conceptualización de la investigadora, en un punto de vista individual. Con una base de datos igual, otro investigador probablemente llegue a muy diversas conclusiones. Es un estudio transversal estructurado a partir de una muestra pequeña de participantes voluntarios. Corresponde a una población con múltiples sesgos o, más bien, muy puntual, con características culturales y socioeconómicas no siempre extrapolables a otras poblaciones. Aquí se trata de pacientes y asistentes interesados activamente en su salud y calidad de vida, adscritos a una EPS o remitidos por sus médicos particulares. La clínica también es muy particular, además de las circunstancias específicas de remisión de los pacientes, esta clínica de memoria es un equipo cambiante y multidisciplinario, que actúa no como grupo tratante, sino de asesoría, durante cursos más o menos cortos de observación. Por las características de la muestra y la metodología de análisis cualitativo, no es una investigación cuyas conclusiones se puedan generalizar sin el rigor debido.
-
- Reflexión sobre la pertinencia social: Los resultados positivos son sensibilizar a los lectores sobre las dificultades percibidas por quienes viven el proceso de la demencia, en sí mismos o en las personas a su cuidado, ante una patología cuya probabilidad de presentación aumenta con la edad, en una sociedad con una expectativa de vida en crecimiento, por lo que sería conveniente, para cada uno, reflexionar sobre la posibilidad de llegar a sufrir igual flagelo y, así, prever cómo atenuar su impacto. Ayuda a aumentar el conocimiento, la discusión y, ojalá más aún, los interrogantes sobre los aspectos no solo científicos positivistas, sino humanistas de la atención en particular, y otros fenómenos asociados a la demencia en general.
Aporta información a un problema de salud pública creciente, que requiere preparación desde los diversos grupos socioculturales, profesionales o no, para su asistencia. La reflexión sobre el tema guía a la consideración sobre los significados dados a la vida y a sus fines en la sociedad actual. Los aspectos negativos incluyen hablar sobre desesperanza ante una enfermedad sin tratamiento que la frene y menos que la cure, hasta ahora; lo que aumenta la dependencia de las fuerzas de apoyo de la sociedad ante el gran sufrimiento, muy conocido para los asistentes y, al inicio, para los pacientes. Adicionalmente, los resultados permitirán examinar otras cuestiones inherentes al cuidado de estos pacientes, a partir de las tensiones identificadas y los significados atribuidos.
Reflexión sobre el aporte a la educación: En primera instancia, se espera un aporte directo en conocimiento comprehensivo a la comunidad involucrada en la investigación, y asistencial en general; a la educación a pacientes y sus asistentes sobre la comprensión de los diversos aspectos del cuidado en demencia y sus recursos de acción. En otro nivel, a la educación de las personas dedicadas a la atención sanitaria: médicos, enfermeros, psicólogos, terapistas, salubristas y otros profesionales provenientes del mundo de las humanidades o, incluso, del diseño de recursos en infraestructura, ingenierías que apoyan a pacientes y asistentes. También tendrá impacto educativo, por ser sustrato para la línea de investigación sobre bioética y neurología en la Facultad de Medicina de la Universidad Nacional de Colombia, en una visión interdisciplinaria. En la educación específica de la bioética, es una contribución a la discusión sobre los interrogantes que, en nuestro medio, la demencia obliga a descubrir en las bases teóricas de las concepciones de la persona, la dignidad humana, el sentido de la vida humana, del cuidado y de la muerte, cuando se han perdido en forma irreversible las capacidades cognoscitivas. Busca contribuir a la concepción y percepción de matices en los principios bioéticos, así como en los valores, para nosotros, ya conocidos, y los que emerjan.
Bibliografía
ALLPORT. Citado por MARTÍNEZ, Miguel. Ciencia y arte en la metodología cualitativa. México: Trillas, 2004.
ÁLVAREZ et al. «Principio de autonomía en las demencias avanzadas: ¿Queremos para los demás lo que no deseamos para nosotros?». En Rev Esp Geriatr Gerontol. Vol. 39, N.º 2, 2004.
ÁLVAREZ-FERNÁNDEZ, B. et al. «Principio de autonomía en las demencias avanzadas: ¿Queremos para los demás lo que no deseamos para nosotros?» En Rev Esp Geriatr Gerontol. Vol. 39, Nº 2, 2004.
ARANGO, Gabriel; OROZCO, Milena y PARDO, Rodrigo. «Perceptions, attitudes and practices of caregivers of patients with dementia». En Neurobiology of aging. Vol. 23, 2002.
ARISTÓTELES. Ética nicomaquea. Bogotá: Ediciones universales, 1994.
BAMFORD, Claire et al. «Disclosing a diagnosis of dementia: a systematic review». En Int J Geriatr Psychiatry. Vol. 19, 2004.
BANDEIRA, D. et al.«Psychological distress in Brazilian caregivers of relatives with dementia». In Aging & Mental Health, Vol. 11, N.º 1, January 2007, pp. 14-19. SERRANO-AGUILAR, P; LÓPEZ-BASTIDA J, and YANES-LOPEZ, V. «Impact on health-related quality of life and perceived burden of informal caregivers of individuals with Alzheimer’s disease». In Neuroepidemiology Vol. 27, 2006, pp. 136-142. GARRIDO, A. «Cuidando al cuidador». En Rev Esp Geriatr Gerontol. Vol. 38, N.º 4, 2003.
BEAUCHAMP, Tom y CHILDRESS, James. Principios de ética biomédica. Barcelona: Masson, 1999.
BEAUCHAMP, Tom y CHILDRESS, James. Principles of biomedical ethics. 6.a ed. New York: Oxford University Press, 2009.
BECERRA-PINO, Margarita et al. «Aspectos éticos de las demencias». En Arch Neurocien (Mex.). Vol. 11, N.º 1, 2006.
BERGER, Peter y LUCKMAN, Thomas. La construcción social de la realidad. Buenos Aires: Amorrortu, 2008.
BLACK, Betty et al.«Seeking assent and respecting dissent in dementia research». En Am J Geriatr Psychiatry, 2009.
BLACKHALL, Leslie, et al. Ethnicity and attitudes toward patient autonomy. In JAMA. Vol. 274, 1995.
BLANCO, Domingo. «Libertad». Citado por CORTINA, Adela. 10 palabras clave en bioética. 3.a ed. Pamplona: Verbo Divino, 2000.
BOURGEAULT, Guy. Citado por TORRALBA, Francesc. ¿Qué es la dignidad humana? Barcelona: Herder. 2005.
BUTTE, Janie y RICH, Karen. «Acknowledging dependence: a MacIntyrean perspective on relationships involving Alzheimer’s disease». In Nursing ethics. Vol. 11, N.º 4, 2004.
CAMARGO, María. «Experiencia de vivir y cuidarse en situaciones de enfermedad crónica en individuos residentes en el municipio de Funza». Citada por DÍAZ, Luz. (Editora). La investigación y el cuidado en América Latina. Bogotá: Unibiblos, 2005.
COLOMBIA. DEPARTAMENTO NACIONAL DE ESTADÍSTICA (DANE). Proyecciones nacionales y departamentales de población 2006-2020. 2007. [En línea]. [Fecha de consulta 2 de junio de 2010]. Disponible en http://www.dane.gov.co.
COLOMBIA. MINISTERIO DE PROTECCIÓN SOCIAL. Resolución 8430 de 1993. [En línea]. [Fecha de consulta 18 de octubre de 2007]. Disponible en http://www.minproteccionsocial.gov.co/vbecontent/library/documents/DocNewsNo267711.pdf
CONNELL, Cathleen, et al.«Caregivers’ Attitudes Toward Their Family Members’ participation in Alzheimer disease research: Implications for recruitment and retention». En Alzheimer Disease and Associated Disorder. Vol. 15, Nº 3, 2001.
CORTINA, Adela. «Razón Práctica». En Adela Cortina, directora. 10 palabras clave en ética. Navarra: Verbo Divino. 2000.
CORTINA, Adela. Educación en valores y responsabilidad cívica. Bogotá: El Búho, 2002.
CORTINA, Adela. Citada por TORRALBA, Francesc. ¿Qué es la dignidad humana? Barcelona: Herder. 2005.
DAHL, Jacob y KEMP, Peter. Basic ethical principles in European bioethics and biolaw. Centre for ethics and law. Copenhagen, Denmark e institut Borja de bioética. Barcelona. Vol. 1. 2000.
DANIELS, Norman. Just Health. Meeting health needs fairly. Cambridge: Cambridge University Press. 2008.
DANNER, K., and GERT, B. «A critique of principlism». In JECKER Nancy, Jonsen Albert Pearlmant (eds). Bioethics: an introduction to the history, methods and practice. 2.a ed. Boston: Jones and Bartlett Publishers, 2007.
DE VRIES, Raymons y CONRAD, Petere. Why bioethics needs sociology? Citado por DEVRIES, Raymond y SUBEDI, Janardan en Bioethics and society. Constructing the ethical enterprise. Prentice Hall internacional, 1998.
DIVISIÓN CIENTÍFICA SCARE. «Recomendaciones para consentimiento informado». En Médico-Legal. Año IX N.º 3, 2003.
DORAISWAMY, Murali and LEE, Kaiser. «Variability of the Mini-Mental State Examination in dementia». In Neurology Vol. 54(7), 11 April, 2000.
DURKHEIM, Emile. Las reglas del método sociológico. México: Fondo de Cultura Económica. 2005.
ECHEVERRÍA, Javier. Ciencia del bien y del mal. Barcelona: Herder, 2007.
ECKENWILER, Lisa et al.«Hopes for Helsinki: reconsidering “vulnerability”». En J. Med. Ethics. Vol. 34, 2008.
EKMAN S. and NORBERG A. «The autonomy of demented patients: interviews with caregivers». In J Med Ethics. Vol. 14, 1988.
EMANUEL, Ezekiel y EMANUEL, Linda. «Four models of the physician-patient relationship». In: JAMA. Vol. 267, N.º 16, 1992.
ENGELHARDT, Tristam. Los fundamentos de la bioética. Barcelona: Paidós, 1995.
ENGELHARDT, Tristam. Global bioethics: an introduction to the collapse of consensus. En Engelhardt Tristram, (ed). Global bioethics. The collapse of consensus. Salem: M & M Scrivener Press, 2006.
ERLANDSON et al. Citados por VALLES, Miguel. Técnicas cualitativas de investigación social. Reflexión metodológica y práctica profesional. Madrid: Síntesis, 2007.
FERRER, Jorge José y ÁLVAREZ, Juan Carlos. Para fundamentar la bioética. Madrid: Desclée de Brouwer. 2003.
GARCÍA, Domingo. «Deber». En CORTINA, Adela. (Directora). 10 palabras clave en ética. 3.a ed. Navarra: Verbo Divino, 1994.
GARCÍA FÉREZ, José. La bioética ante la enfermedad de Alzheimer. Madrid: Desclée de Brouwer, 2005.
GARRAFA, V. y PORTO, D. Bioética, poder e injusticia: por una ética de intervención. Citado por ACOSTA, José. ed. Bioética para la sustentabilidad. La Habana: Publicaciones Acuario, 2002.
GARRIDO, A. «Cuidando al cuidador». En Rev Esp Geriatr Gerontol. Vol. 38, N.º 4, 2003.
GEERTZ, Clifford. La interpretación de las culturas. Barcelona: Gedisa, 2005.
GIROLA, Lidia. «Sobre la metodología de Max Weber: explicación y comprensión». Citado por GALVÁN, Francisco; GIROLA, Lidia, NELSON, Catherine, SANCHEZ, Virginia, en Max Weber: Elementos de sociología. Puebla: Universidad autónoma de Puebla, 1985.
GÓMEZ, Margarita. Impacto en la biografía de los cuidadores de los pacientes con demencia. Tesis de maestría. Medellín: Universidad de Antioquia. Facultad de Enfermería, 2004.
GONZÁLEZ, Juliana. Ética y libertad. México: Fondo de Cultura Económica, 2001.
GRACIA, Diego. Como arqueros al blanco. Bogotá: El Búho, 2004.
GRACIA, Diego. Fundamentación y enseñanza de la bioética. 2.a ed. Bogotá: El Búho, 2007.
GRACIA, Diego. Fundamentos de bioética. 2. a ed. Madrid: Triacastela, 2007.
GRANEHEIM, Ulla et al. «Balancing between contradictions: the meaning of interaction with people suffering from dementia and behavioral disturbances». En I nt’l j, aging and human development. Vol, 60, N.º 2, 2005.
HABERMAS, Jürgen. «La biología no conoce ninguna moral». En Revista Universidad de Antioquia. N.º 252. Medellín: Editorial Universidad de Antioquia, 1998.
HARMER, Bárbara and ORRELL, Martín. «What is meaningful activity for people with dementia living in care homes? A comparison of the views of older people with dementia, staff and family carers». In: Aging & Mental Health. Vol.12, N.º 5, 2008.
HEBERT, Randy; DANG, Qianyu and SCHULZ, Richard. «Religious beliefs and practices are associated with better mental health in family caregivers of patients with dementia»: In Am J Geriatr Psychiatry. Vol. 15, N.º 4, 2007.
HENDERSON, J. and CARSON, L. Cultural construction of disease: «A «supernormal» construct of dementia in an American Indian tribe». En Journal of Cross-Cultural Gerontology. Vol. 17, 2002.
HOGAN, David, et al. «Management of mild to moderate Alzheimer’s disease and dementia». In Alzheimer’s & Dementia. 2007. Vol. 3.
HOLROYD, Suzanne; TURNBULL, Quentin and WOLF Andrew. «What are patients and their families told about the diagnosis of dementia? Results of a family survey». In Int J Geriatr Psychiatry. Vol. 17, 2002.
HOTTOIS, Gilbert. La ciencia entre valores modernos y postmodernidad. Bogotá: Universidad El Bosque, 2007.
HOTTOIS, Gilbert. Paradigma bioético. Barcelona: Anthropos, 1991.
HUSBAND H. «Diagnostic disclosure in dementia: an opportunity for intervention?». In Int J Geriat Psychiatry. Vol. 15, 2000.
ILTIS, Ana. «Introduction: vulnerability in biomedical research». In Journal of law, medicine & ethics. Vol. 37, N.º 1, 2009.
JONAS, Hans. El principio de responsabilidad. Ensayo de una ética para una civilización tecnológica. 2.a ed. Barcelona: Herder: 2004.
JONSEN, Albert. Breve historia de la ética médica. Madrid: San Pablo, 2011.
KEIGHTLEY, J. and MITCHELL, A. «What factors influence mental health professionals when deciding whether or not to share a diagnosis of dementia with the person?». In: Aging & Mental Health. Vol. 8, N.º 1, January 2004.
KOTOW, Miguel. Ética de protección. Una propuesta de protección bioética. Bogotá: Unibiblos. 2007.
KOTOW, Miguel. Participación informada en clínica e investigación biomédica. Bogotá: Unibiblos, 2007.
KRAUT, Alfredo. «Derecho a la integridad». En TEALDI, Juan Carlos. (Director). Diccionario latinoamericano de bioética. Bogotá: Unibiblos, 2008.
LADSON, W. and LEVKOFF, S. «Constructing Alzheimer’s: narratives of lost identities, confusion and loneliness in old age». En Culture, Medicine and Psychiatry. Vol. 23, 1999.
MACKLIN, Ruth. Bioethics, vulnerability, and protection. Oxford: Blackwell publishing Ltd. 2003. Vol. 17, N.o 5-6.
MARTÍNEZ, Emilio. «Justicia». En CORTINA, Adela, directora. 10 palabras clave en ética. 3.a ed. Navarra: Verbo Divino, 1994.
MARTÍNEZ, Miguel. Ciencia y arte en la metodología cualitativa. México: Trillas, 2004.
MEJÍA, Oscar. «La filosofía política de John Rawls». Citado por BOTERO, Juan José. (Editor). Con Rawls y contra Rawls. Una aproximación a la filosofía política contemporánea. Bogotá: Unibiblos, 2005.
MÉLICH, Joan-Carles. Ética de la compasión. Barcelona: Herder, 2010.
MENIKOFF, Jerry. «The vulnerability of the very sick». En Journal of law, medicine & ethics. Vol. 37, N.º 1, 2009.
MERKLE, Jeanne. «Listening in Thin Places Ethics in the Care of Persons With Alzheimer’s Disease». In Advances in Nursing Science. Vol. 29, N.o 2, 2006.
MOLYNEUX, David. «And how is life going for you?’ an account of subjective welfare in medicine». In J. Med. Ethics. Vol. 33, 2007.
MONTAÑEZ, Patricia y DE BRIGARD, Felipe. Neuropsicología clínica y cognoscitiva. Bogotá: Guadalupe, 2001.
NATIONAL COMMITTEE FOR ETHICS IN SOCIAL SCIENCE RESEARCH IN HEALTH. Ethical guidelines for social science research in health. [En línea]. [Fecha de consulta 30 de septiembre de 2009]. Disponible en http://www.hsph.harvard.edu/bioethics/guidelines/ethical4.html
NORMANN, Hans et al. «People with severe dementia exhibit episodes of lucidity. A population-based study». In Journal of Clinical Nursing. Vol. 15, 2006.
NUSSBAUM, Martha. Las fronteras de la justicia. Paidós: Barcelona, 2007.
PACHÓN, Ximena. «La familia en Colombia a lo largo del siglo XX». En PUYANA, Yolanda; RAMÍREZ, María Himelda (eds.). Familias, cambios y estrategias. Bogotá: Unibiblos. 2007.
PARDO, Rodrigo. «Tratamiento de la demencia». En Uribe, M., ed. Guía neurológica 5. Asociación Colombiana de Neurología. Bogotá: Icono editores. 2003.
PEDERSEN, R. et al. «In quest of justice? Clinical prioritisation in healthcare for the aged». In J. Med. Ethics. Vol. 34, 2008.
PEDERSEN, R., et al. Op. cit., pp. 230-235. SAMMET, Kai. «Autonomy or protection from harm? Judgements of German courts on care for the elderly in nursing homes». In J. Med. Ethics. Vol. 33, 2007, pp. 534-537. McKINSTRY, Brian. «Do patients wish to be involved in decision survey with video vignettes making in the consultation? A cross sectional». In BMJ. Vol. 321, 2000.
PÉREZ, M. et al. «Elderly patients also have rights». In J Med Ethics. Vol. 33, 2007.
PICHOT, Pierre. (Coordinador). DSM IV breviario. Criterios diagnósticos. Barcelona: Masson, 1999.
POST, Stephen. «Key issues in the ethics of dementia care». In DeKOSKY, Steven ed. Neurologic clinics of North America. Vol. 18, Issue 4, Nov. 2000.
PUTNAM, Hilary. «Valores y normas». En PUTNAM, Hilary y HABERMAS, Jürgen. Normas y valores. Madrid: Trotta, 2008.
RODRÍGUEZ, Gregorio; GIL, Javier y GARCÍA, Eduardo. Metodología de la investigación cualitativa. Málaga: Aljibe, S. L. 1996.
RUBIN, Emily and BERNAT, James. «Consent issues in neurology». En Neurologic clinics of North América. Vol. 28. 2007, pp. 459-473.
SÁCHICA, L. Constitución política de Colombia. Bogotá: Temis, 1998.
SALLES, Arleen. «Autonomy and culture: the case of Latin América». Citada por Salles Arleen and Bertomeu María Jullia, eds. Bioethics Latin American perspectives. Ámsterdam: Editions Rodopi B.V. 2002.
SCHUTZ, Alfred. El problema de la realidad social. Escritos I. Buenos Aires: Amorrortu, 2008.
SEN, Amartya. Desarrollo y libertad. Barcelona: Planeta, 2000.
SHAPSHAY, Sandra and PIMPLE, Kenneth. «Participation in biomedical research is an imperfect moral duty: a response to John Harris». En J. Med Ethics. Vol. 33, 2007.
SINGER, Peter. Citado por BEAUCHAMP, Tom y CHILDRESS, James. Principios de ética biomédica. Barcelona: Masson, 1999.
STRAUSS, Anselm y CORBIN Juliet. Bases de la investigación cualitativa. Técnicas y procedimientos para desarrollar la teoría fundamentada. Medellín: Universidad de Antioquia, 2002.
SUGARMAN, Jeremy et al. «How proxies make decisions about research for patients with Alzheimer’s disease». En J Am Geriatr Soc. Vol. 49, 2001.
SURBONE, A. «Truth telling to the patient». In JAMA. Vol. 268, 1992.
TEALDI, Juan Carlos. «Historia y significado de las normas éticas internacionales sobre investigaciones biomédicas». En KEYEUX, Genoveva, PENCHASZADEH, Víctor y SAADA, Alya. (Coordinadores). Ética de la investigación en seres humanos y políticas de salud pública. Bogotá: Unibiblos, 2006.
TEALDI, Juan Carlos. «Integridad». En TEALDI, Juan Carlos. (Director). Diccionario latinoamericano de bioética. Bogotá: Unibiblos, 2008.
TORRALBA, Francesc. ¿Qué es la dignidad humana? Barcelona: Herder. 2005.
VALCÁRCEL, Amelia. «Valor». Citada por CORTINA, Adela. (Directora). 10 palabras clave en bioética. 3.ª ed. Pamplona: Verbo Divino, 2000.
VAN HOOFT, Stan. «The moral significance of persons» En Life, death and subjectivity. Amsterdam: Editions Rodopi B.V. 2004.
VÉLEZ, L. Ética Médica. Medellín: Fondo Editorial CIB, 2003.
VICKREY, B. et al. «The effect of a disease management intervention on quality and outcomes of dementia care: a randomized, controlled trial». In: Annals of Internal Medicine. Vol. 145, 2006.
VIDAL, Daisy, et al. «El significado del paciente con demencia para el cuidador, en una comunidad urbana y rural». En Revista de Servicio Social. Vol. 1, N.º 2, diciembre 1998 – junio 1999.
VIDAL, Susana. «Necesidades en salud». En TEALDI Juan Carlos. (Director). Diccionario latinoamericano de bioética. Bogotá: Unibiblos, 2008.
WORLD HEALTH ORGANIZATION. Ageing: Exploding the myths. 1999. [En línea]. [Fecha de consulta 20 de junio de 2010]. Disponible en http://www.who.org.
YOUN, Gahyun et al. «Differences in Familism Values and Caregiving Outcomes Among Korean, Korean American, and White American Dementia Caregivers». En Psychology and Aging. Vol. 14, N.º 3, 1999.
Notas
Notas de autor
Enlace alternativo
https://revistas.unbosque.edu.co/index.php/RCB/article/view/746/360 (pdf)