Reporte de caso
Teratoma nasofaríngeo inmaduro con diagnóstico prenatal: reporte de un caso y revisión de la literatura
Immature nasopharyngeal teratoma with prenatal diagnosis: Case report and review of the literature
Teratoma nasofaríngeo inmaduro con diagnóstico prenatal: reporte de un caso y revisión de la literatura
Revista Colombiana de Obstetricia y Ginecología, vol. 74, núm. 1, pp. 68-86, 2023
Federación Colombiana de Obstetricia y Ginecología; Revista Colombiana de Obstetricia y Ginecología
Recepción: 22 Agosto 2022
Aprobación: 16 Enero 2023
RESUMEN
Objetivos: Reportar el caso de una gestante con diagnóstico de feto con teratoma nasofaríngeo inmaduro y realizar una revisión describiendo el pronóstico de esta patología.
Materiales y métodos: Se reporta el caso de una gestante de 27 años, atendida en la Unidad de Ginecología y Obstétrica de un centro de referencia en Bogotá (Colombia), por hallazgo durante el control prenatal de un feto con evidencia de polihidramnios secundario a teratoma nasofaríngeo. Se realizó una búsqueda bibliográfica en las bases de datos Medline vía PubMed, Scopus, SciELO y ScienceDirect, restringiendo tipo de idioma (inglés y español) y por fecha de publicación (enero de 2001 a enero de 2021). Se incluyeron reportes de caso y series de casos que abarcaran el pronóstico de esta patología.
Resultados: La búsqueda recuperó 168 títulos, de los cuales 55 cumplieron con los criterios de inclusión. En total se reportó el resultado perinatal de 58 fetos con diagnóstico de teratoma nasofaríngeo inmaduro detectado en etapa prenatal. En los casos identificados, la mortalidad perinatal fue del 25,4 % y el porcentaje de óbito fue cercano al 3,6 %.
Conclusiones: El teratoma nasofaríngeo inmaduro es una patología poco frecuente. La literatura disponible sugiere que el pronóstico fetal depende del grado de compromiso de las estructuras intracraneales y de la posibilidad de resección de la lesión. Se requieren más estudios que evalúen el pronóstico de los fetos con teratoma nasofaríngeo inmaduro.
Palabras clave: Neoplasias de la boca+ teratoma+ diagnóstico prenatal+ feto+ pronóstico.
ABSTRACT
Objectives: To report the case of a pregnant woman with prenatal diagnosis of fetal immature nasopharyngeal teratoma, and to conduct a review of the literature describing the prognosis of this condition.
Material and methods: We report the case of a 27-year-old pregnant woman who received care at the Obstetrics and Gynecology Unit of a reference hospital in Bogotá (Colombia) because of a finding during a prenatal visit of evidence of polyhydramnios, secondary to a nasopharyngeal teratoma. A literature search was conducted in the Medline via PubMed, Scopus, SciELO and ScienceDirect databases, restricted by language (English and Spanish) and date of publication (January 2001 to January 2021). Case reports and case series covering the prognosis of this condition were included.
Results: Overall, 168 titles were retrieved, 55 of which met the inclusion criteria. Perinatal outcomes for a total of 58 fetuses with a diagnosis of immature nasopharyngeal teratoma detected during the prenatal stage were reported. In the identified cases, perinatal mortality was 25.4 % and the percentage of fetal demise was close to 3.6 %.
Conclusions: Immature nasopharyngeal teratoma is an infrequent condition. The available literature suggests that fetal prognosis depends on the degree of compromise of intracranial structures and the possibility of resecting the lesion. Further studies are needed to assess the prognosis of fetuses with immature nasopharyngeal teratoma.
Keywords: Oral neoplasms, teratoma, prenatal diagnosis, fetus, prognosis.
INTRODUCCIÓN
El teratoma nasofaríngeo es una neoplasia sólida que surge del hueso esfenoides o de la orofaringe 1, cuyo origen radica en el crecimiento desorganizado de las células embrionarias pluripotenciales presentes en la bolsa de Rathke 2. Se trata de una patología poco frecuente, con una incidencia aproximada de un caso por cada 800.000 nacidos vivos 3, que afecta preponderantemente a fetos de sexo femenino, con una relación 5 a 1 4. Representa del 2 al 9 % de todos los teratomas en recién nacidos 5, y si bien en el 90 % de los casos exhibe un comportamiento benigno 1, cuando se trata de tejido neural inmaduro alcanza su máximo nivel de mortalidad con el 50 % de los casos 6.
A pesar que el diagnóstico definitivo de esta entidad lo establece el estudio histológico, el cual determina el grado de diferenciación celular 7 y excluye otras posibles etiologías (linfangioma, hemangioma, tiroides ectópico, higroma quístico, adenoma salival) 8, se puede instaurar sospecha diagnóstica toda vez que se visualice la presencia de una lesión tumoral de contenido mixto y tamaño variable ubicada en la cavidad oral fetal 9, asociada a la existencia de polihidramnios (50 % de los casos) 10.
Debido a que el teratoma nasofaríngeo presenta crecimiento lento 11, el diagnóstico se realiza habitualmente en etapas tardías de la gestación (69 % de los casos se diagnostican durante segundo trimestre de la gestación) 12, a pesar del advenimiento de la ecografía 3D 13 y de la resonancia magnética fetal 14,15. La ecografía 3D permite visualizar la tumoración en modos multiplanares 13; sin embargo, esta modalidad ecográfica es limitada en aquellos casos donde el tumor no presenta protrusión por la cavidad bucal, lo cual no permite su caracterización en superficie. La resonancia magnética cuyo eje central se fundamenta en una mejor comprensión de los planos anatómicos fetales, permite detallar con mayor precisión el grado de compromiso de la vía aérea, del esófago fetal y a descartar o confirmar la presencia de afección intracraneal 16.
La atención de la gestante cuyo fruto se encuentra comprometido por la presencia de un teratoma nasofaríngeo supone un verdadero reto terapéutico debido a que la extensión de la lesión a estructuras vitales requiere la planeación cuidadosa del parto por parte de un equipo multidisciplinario 17. La oclusión intrínseca o extrínseca de la vía aérea ocurre en el 80 al 100 % de los casos, la cual está relacionada con el tamaño y el sitio de la lesión, lo que acarrea un alto riesgo de muerte fetal en el parto vaginal 18; por esta razón se ha indicado el nacimiento por cesárea, acompañada del tratamiento extrauterino intraparto (EXIT - Ex Utero Intrapartum Treatment); técnica considerada como la más idónea para mantener una adecuada oxigenación mediante la circulación fetal-placentaria, en tanto el equipo quirúrgico permeabiliza la vía aérea con intubación endotraqueal o traqueostomía 19, acorde a los cambios anatómicos que genera la lesión sobre la anatomía fetal 20.
A pesar de que se conoce que ciertos factores se encuentran asociados con un peor pronóstico neonatal (v. g. histopatología, tamaño tumoral, localización, velocidad de crecimiento y compromiso de tejidos circundantes) 21,22, poco se conoce acerca de los resultados perinatales a corto, mediano y largo plazo, información de vital importancia para el profesional de la salud cuando se ve abocado a brindar asesoría a los padres con respecto al impacto perinatal de esta condición 23. A la luz de los vacíos del conocimiento, el objetivo de este estudio es reportar el caso de una gestante con diagnóstico de feto con teratoma nasofaríngeo inmaduro irresecable, y hacer una revisión de la literatura describiendo el pronóstico de esta entidad.
PRESENTACIÓN DEL CASO
Paciente de 27 años, G2P1V1, con embarazo de 33 semanas que ingresa el 3 de julio de 2021 al servicio de urgencias del Hospital Militar Central en Bogotá, remitida por un cuadro clínico de tres días de evolución de actividad uterina asociado a dificultad respiratoria progresiva secundaria a distensión abdominal. El Hospital Militar Central es una institución de alto nivel de complejidad ubicado en la ciudad de Bogotá, Colombia, que atiende población perteneciente a las fuerzas militares.
La paciente no presentaba antecedentes personales relevantes, al momento de la consulta contaba con ultrasonido obstétrico de cribado de primer trimestre negativa para aneuploidía, y ultrasonografía de detalle anatómico fetal sin evidencia de alteración, ambas congruentes para una gestación de 33 semanas. Los valores de hormona estimulante del tiroides y tiroxina libre eran adecuados para la edad gestacional (2,4 mUI/L y 0,98 nmol/L respectivamente), con un reporte de curva de tolerancia oral a glucosa no sugestivo de alteración en el metabolismo de hidratos de carbono y con paraclínicos negativos para infección perinatal dados por urocultivo negativo, prueba treponémica negativa, prueba para el virus de inmunodeficiencia humana (VIH) negativa, antígeno de superficie para hepatitis B negativo, prueba de rubeola IgG (inmunoglobulina G) positiva e IgM (inmunoglobulina M) negativa, prueba de toxoplasma IgG positiva con IgM negativa.
Al examen físico de ingreso se documentó tensión arterial de 105/68 mm/Hg, frecuencia cardiaca de 78 latidos por min, frecuencia respiratoria de 20 respiraciones por min, temperatura de 37 °C y saturación de 94 % al ambiente. Se identificó presencia de actividad uterina irregular, se documentó altura uterina de 39 cm, feto único longitudinal cefálico y frecuencia cardiaca fetal de 138 latidos por min. Al examen ginecológico se evidenciaron genitales externos de aspecto usual, y al tacto vaginal cuello uterino anterior blando, dilatado un centímetro con borramiento del 60 %; las membranas se palparon íntegras y no se observó sangrado vaginal.
Con diagnóstico de amenaza de parto pretérmino asociado a posible polihidramnios, se hospitalizó para manejo con cristaloides, tocólisis con nifedipino, administración de corticoesteroides para maduración pulmonar fetal y se solicitaron estudios complementarios para evaluar bienestar fetal y descartar posibles etiologías que explicaran el polihidramnios. La ecografía obstétrica reportó biometría concordante para 33 semanas y 5 días, peso estimado fetal de 2.170 g en percentil 50 %, placenta corporal posterior grado II e índice de líquido amniótico de 47 cm. Como hallazgo positivo a la exploración ecográfica se evidenció perfil fetal con apertura bucal persistente y presencia de imagen dependiente del paladar duro, de contornos irregulares, ecogenicidad mixta con calcificaciones en su interior que ocupaba la cavidad bucal fetal con diámetros de 37 x 37 x 38 mm para un volumen de 28 cm3 (Figura 1). Ante el hallazgo ecográfico se sospechó teratoma nasofaríngeo, por lo que se completó estudio ecográfico con neurosonografía y ecocardiograma fetal, los cuales fueron normales. En cuanto a los laboratorios maternos, el hemograma reportó: leucocitos, 11.780 células//xl; neutrófilos, 65 %; hemoglobina, 12,1 g/dl; hematocrito, 35 %; plaquetas, 203.000 plaquetas/µl; proteína C reactiva (PCR) negativa, urocultivo negativo, cultivo recto-vaginal para estreptococo del grupo B negativo y prueba de citomegalovirus IgG positiva e IgM negativa.
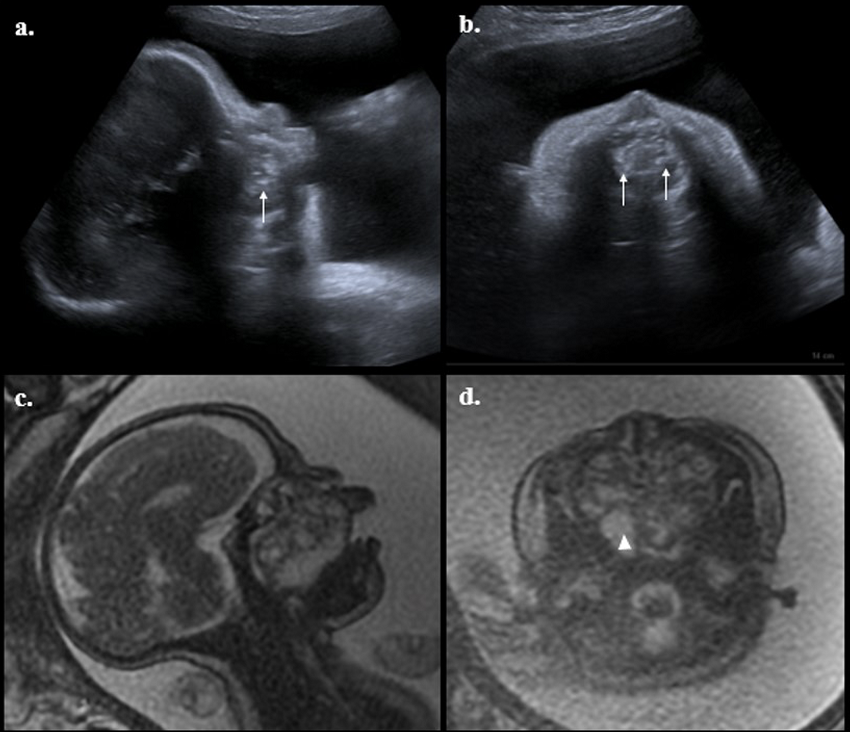
Figura 1
Ecografía obstétrica y resonancia fetal.
En las fotografías a y b, se muestra imagen ecográfica de corte sagital y axial con masa en paladar con ecogenicidad mixta, en su interior calcificaciones (flechas). Las fotos c y d muestran imágenes de resonancia secuencias ponderadas en T2, corte sagital y axial con masa heterogénea con bordes lobulados, expansiva, que ocupa la nasofaringe y orofaringe, de componente sólido y quístico por zonas hiperintensas (cabeza de flecha). Fuente: imágenes de archivo del estudio.
Por persistencia de actividad uterina asociada a dificultad respiratoria secundaria a distensión abdominal, se realizó amniodrenaje de 1.500 cc de líquido amniótico claro, sin complicaciones, y se obtuvo cariotipo fetal euploide 46, XX. Se completó el estudio de la anatomía fetal por resonancia magnética, secuencias ponderadas en T2 corte sagital y axial, documentando la existencia de una lesión con bordes lobulados, expansiva, que ocupaba la nasofaringe y orofaringe, de componente predominantemente sólido por la presencia de zonas hiperintensas, con un tamaño de 37 x 47 mm, sin estigmas de compromiso de las órbitas o de sistema nervioso central (Figura 1). Durante la evolución la paciente presentó ruptura espontánea de membranas, por lo que se indicó terminación de la gestación por cesárea bajo protocolo de EXIT (7). Se obtuvo recién nacido de sexo femenino, de 2.180 g, Apgar 5, 8 y 9. Durante la adaptación neonatal y bajo intubación orotraqueal la recién nacida presentó bradicardia (60 latidos min) y ausencia de esfuerzo respiratorio, por lo que requirió reanimación neonatal con adrenalina y solución salina por vía umbilical acompañada de masaje cardiaco, con retorno de la circulación espontánea.
Al examen físico neonatal se evidenció malformación de línea media, maxilar superior con hipertelorismo, hipoplasia de los huesos propios de la nariz con fosas nasales hipoplásicas; en boca se identificó masa de consistencia blanda, no móvil, que obstruía la vía aérea superior dependiente de paladar blando y paladar duro (Figura 2); se realizó nasofibrolaringoscopia con paso de lente flexible por ambas fosas nasales logrando identificar únicamente la cabeza de cornetes inferiores, a partir del área II bilateral se observó masa de consistencia cauchosa con obstrucción del 100 % de la luz en ambas fosas nasales; la epiglotis, supraglotis y glotis con anatomía normal. En la valoración multidisciplinaria en salas de cirugía de pediatría, neonatología, otorrinolaringología y cirugía pediátrica se realizó traqueostomía y se hospitalizó la recién nacida para estudios complementarios. Con una adecuada evolución posoperatoria, la paciente tuvo egreso hospitalario a las 48 horas.
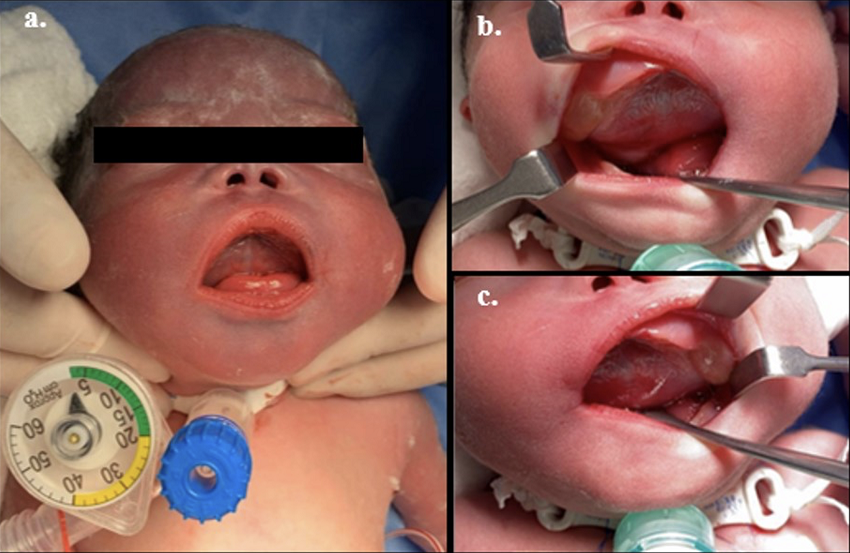
Figura 2
Examen físico recién nacida.
a, apertura bocal permanente, hipertelorismo, fosa nasal hipoplásica. b y c, masa en boca fetal con obstrucción de vía aérea superior.Fuente: imágenes de archivo del estudio.
Durante la hospitalización de la recién nacida se realizó tomografía de senos paranasales y órbitas, la cual mostró:
Una masa sólida heterogénea de 39 x 50 milímetros, con calcificaciones internas y algunas regiones intratumorales de comportamiento graso, con epicentro en la cavidad nasal, de aspecto expansivo que remodela la cavidad nasal y celdillas etmoidales, que invade y remodela la cavidad oral, reduce en la profundidad de las órbitas generando hipertelorismo y leve grado de proptosis ocular. (Figura 3).
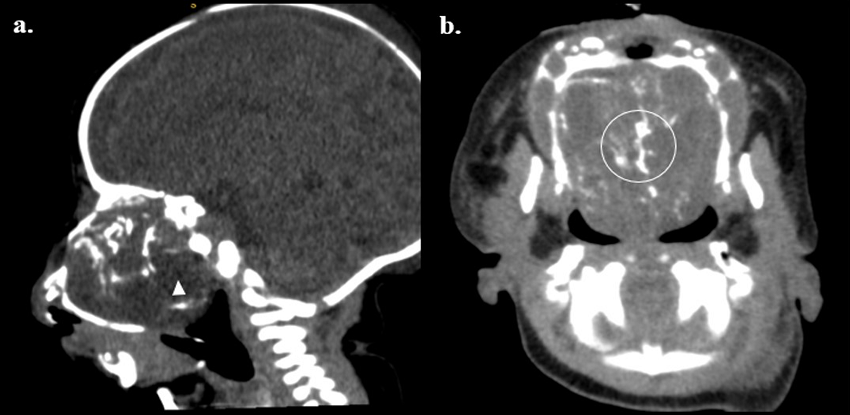
Figura 3
Tomografía axial recién nacido.
a y b, corte sagital y axial, se observa compromiso de la nasofaringe por lesión redondeada de bordes lobulados, heterogénea, predominante hipodensa, con epicentro en la cavidad nasal; con calcificaciones internas (círculo) y regiones de comportamiento graso (cabeza de flecha). Predominante hipodensa. Fuente: imágenes de archivo del estudio.
Se realizó biopsia del tumor con múltiples fragmentos irregulares de tejido de color pardo claro de consistencia blanda, el estudio microscópico mostró estructuras quísticas que presentaban revestimiento por epitelio cilíndrico pseudoestratificado ciliado y escamoso, con islotes de tejido cartilaginoso con tres focos de tejido neuro-ectodérmico inmaduro, lo que confirmó el diagnóstico de teratoma orofaríngeo inmaduro grado dos de alto grado; los marcadores tumorales alfafetoproteína (AFP) en 6.768 U/mL, marcador tumoral antígeno del cáncer 125 (CA-125) en 143,5 U/mL, gonadotropina coriónica humana fracción beta (B-hCG) en 0,223 U/mL y el antígeno carcinoembrionario (CEA) en 2,61 U/mL.
Por concepto de junta médica se consideró que la paciente no era candidata a radio o quimioterapia, y se brindó soporte a los padres por parte del grupo de salud mental (psicología, psiquiatría, trabajo social), con mecanismos de adaptación favorables para el afrontamiento de la situación de su hija. A los 72 días de hospitalización, bajo nutrición enteral por sonda oro-yeyunal, con un adecuado patrón respiratorio y siendo usuaria de traqueostomía, se dio alta neonatal a la paciente con seguimiento por los servicios de pediatría y cuidados crónicos domiciliarios, con muerte en casa a los seis meses de vida.
MATERIALES Y MÉTODOS
Con base en la pregunta: ¿cuál es el pronóstico de los fetos con diagnóstico de teratoma nasofaríngeo?, se realizó la búsqueda bibliográfica en las bases de datos Medline vía PubMed, Scopus, SciELO y ScienceDirect, con los términos "neoplasias de la boca", "teratoma", "diagnóstico prenatal", "feto" y "pronóstico" en inglés: "Mouth neoplasms; teratoma; prenatal diagnosis; fetus; prognosis"; restringiendo tipo de idioma (inglés y español) y por fecha de publicación (enero de 2001 a enero de 2021). Se incluyeron reportes de caso y series de casos de fetos o neonatos con diagnóstico de teratoma nasofaríngeo que evaluaron el pronóstico de esta patología. Se excluyeron fetos que no tenían diagnóstico prenatal, y los estudios de los cuales no fue factible obtener el texto completo.
Dos autores, de manera independiente, seleccionaron los artículos por título y resumen; de los artículos que cumplían con los criterios de población y diseño se buscó el texto completo, se verificó el cumplimiento de los criterios de inclusión y, en caso de discrepancia, un tercer autor, posterior al análisis del texto completo del artículo, definía su inclusión. Las variables evaluadas fueron: edad gestacional al parto, peso al nacer, vía del parto, óbito fetal, muerte neonatal, malformaciones asociadas y sobrevida posnatal (meses).
Aspectos éticos. Se solicitó autorización al representante legal de la paciente, con consentimiento informado escrito, y al Comité de ética médica del Hospital Militar Central, para publicar el caso; se tomaron las precauciones para garantizar la confidencialidad de la información y el anonimato del paciente; el registro fotográfico fue tomado por los autores.
RESULTADOS
Se identificaron 168 títulos de los cuales se seleccionaron 55 estudios que cumplieron con los criterios de inclusión (ver Figura 4 y Tabla 1). Del total de estudios seleccionados, 53 correspondían a reportes de caso 6,8-12,17-49,52-65 y dos a series de casos 50,51.
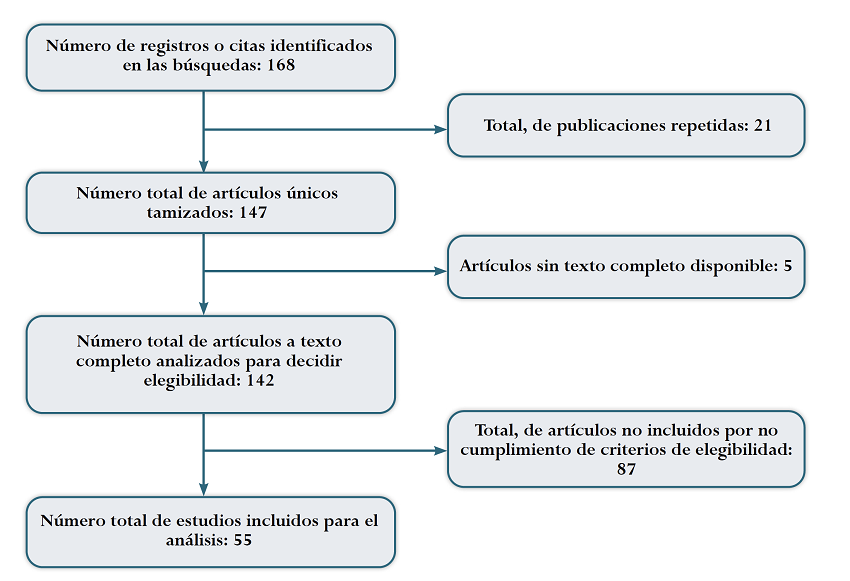
Figura 4
Resultados de la revisión de la literatura.
Fuente: elaboración propia.
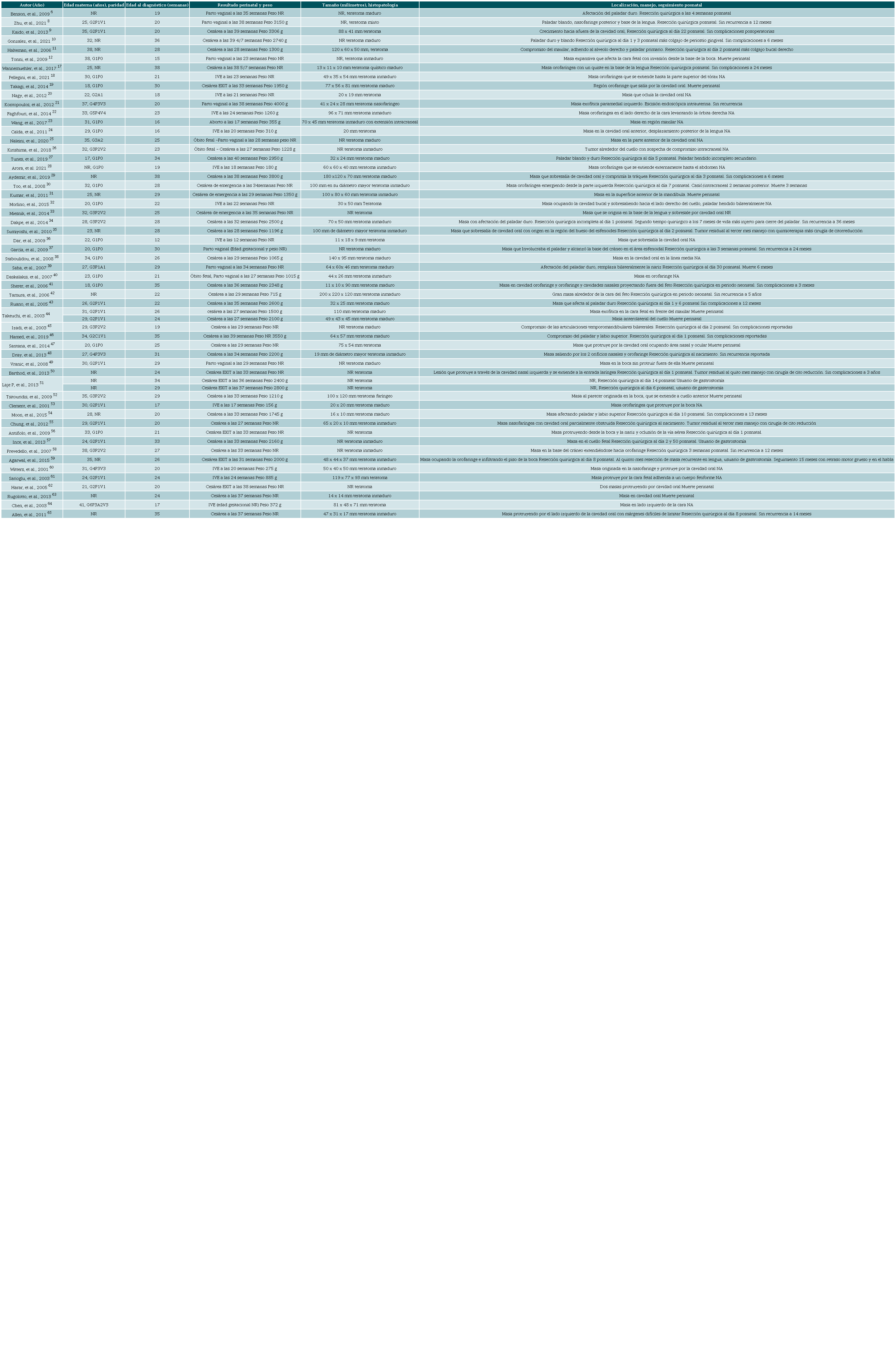
NR: no reportado RMN: resonancia magnética nuclear IVE: interrupción voluntaria del embarazo NA: no aplica por condición clínica. Fuente: elaboración propia.
La edad materna más frecuente al momento del diagnóstico estuvo entre los 26 y 32 años, con un 34,5 % de los casos (n = 19) 10,18,23,24,26,30,33,34,39,43-45,48,49,53-55,60, seguido de pacientes entre los 19 y 25 años con un 23,6 % de los casos (n = 13) 8,17,20,31,32,35,37,40,47,57,61,62; menores de 18 años con 5,4 % de los casos (n = 3) 19,27,41 y mayores de 40 años con 1,8 % de los casos (n= 1) 64 sin dato un estudio 65.
El trimestre al momento del diagnóstico, fue de un caso en primer trimestre, realizado en la semana 12 de gestación, representando el 1,8 % de los casos 36. En el segundo trimestre entre las 14-28 semanas fue del 70,9 % de los casos (n = 39) 6-8,11,12,18,20-26,30,32-35,38,40,45,50-56,58-64 y durante el tercer trimestre después de la semana 29 con un 30 % de los casos (n = 17) 10,17,19,27,29,31,37,39,41,46,48,49,51,52,57,65. El diagnóstico prenatal se realizó por ecografía obstétrica en el 67,2 % de los casos (n = 37) 6,8,10,12,17-25,27,28,30-34,36-41,43,45,49,52,53,57,60,64 y se complementó con la resonancia magnética fetal en 27,2 % (n = 15) 9,26,29,41,42,44,46,48,50,51,55,58,59. Se utilizó la ecografía 3D asociada a la resonancia magnética fetal en el 9 % de los casos (n = 5) 47,54,56,64,65.
De los casos reportados, el 29 % tuvo alguna intervención antenatal (n = 16) 26,33,38,39,44,48,51,59,59,60,62,64; de estas, seis corresponden a amniorreducción secundaria a polihidramnios severo 26,33,39,48,51,59 y 9 fueron llevados a amniocentesis con el objetivo de estudiar el cariotipo fetal 34,38,40,43,44,56,60,62,64, de estos solo un caso reportó alteración con un cariotipo 49xxx 38.
Se documentaron malformaciones asociadas en un 21,8 % de los casos 6,24,32,34,37,39,44,54,60,61,63, entre ellas se describen alteraciones cardiacas como corazón univentricular 6,39; hipoplasia ventricular 60,63; alteraciones del sistema nervioso central como merocrania asociado a diplomielia 32; agenesia del cuerpo calloso 24; ventrículo megalia y ausencia del cavum del septum pellucidum con hipoplasia del cerebelo 37; hidrocefalia 44, y otras malformaciones como paladar hendido 32,34,54 y ausencia de la falange distal del 4 dedo 61. Nuestros hallazgos son más frecuentes respecto a las malformaciones descritas por Hodges en el 6 % de los casos 66, las cuales pueden ser inducidas mecánicamente como el paladar hendido, lengua bífida, nariz bífida e hipoplasia mandibular 67, lo que puede condicionar mayor morbilidad y mortalidad de estos pacientes.
Dentro de las complicaciones prenatales del teratoma nasofaríngeo está el polihidramnios y el el parto pretérmino, el polihidramnios se reportó en el 36% de los casos (n = 20) 6,9,22,26,28,30,33,34,39,40,45,47-49,53,55,57,59,63; y el parto pretérmino en un 52,7 % de los casos (n = 29) 6,11,12,19,30,31,33-35,38-45,47,52,54-59. En las pacientes con parto pretérmino se presentó previo a las 34 semanas en el 82,7 % (n = 24) 11,12,19,30,31,34,35,38-40,42,44,45,47,50,52,54-59, siendo la principal causa la ruptura prematura de membranas.
Como tratamiento prenatal solo se reportó un caso de manejo quirúrgico antenatal exitoso guiado por fetoscopia a las 20 semanas de gestación, en un feto con un epignathus de 41 x 24 mm, pediculado, dependiente del paladar duro anterior, con posterior parto vaginal a término con adecuada adaptación neonatal y sin evidencia de tumor residual 21.
La vía más frecuente del parto fue la cesárea, con protocolo EXIT en un 65,4 % de los casos (n = 36) 9-11,17,26,27,29-31,33-35,38,41-48,50-52,54,59,62,63,65; el parto vaginal se presentó en el 20 % de los casos (n = 11) 6,8,12,21,23,25,32,37,39,40,49, y se realizó la interrupción voluntaria de la gestación en el 18,1 % de los casos (n = 10) 18,20,22,24,28,36,53,60,61,64. Al nacimiento, el género femenino fue el más frecuente, con un 50,9 % (n = 28) 9,10,18,19,21,22,24,26,27,32,34,36,39,44,48,49,51,52,55,58-60; el género masculino presenta un 27,2 % (n = 15) 8,11,20,23,29,31,38,45,46,51,53,54,57,61; en el 27,2 % (n = 15) de los casos no se registró el género del recién nacido 6,12,17,28,30,33,36,37,47,50,56,62-65.
Se presentó óbito fetal en el 3,6 % de los casos (n = 2) 25,26 y mortalidad perinatal fue del 25,4 % (n = 14) principalmente debido al compromiso de la vía aérea 12,19,30,31,38-40,44,47,49,52,62,63.
En los casos de cesárea más protoloco EXIT (n = 7) 50,51,55,59,61,62 la mortalidad fue del 14,2 %; mientras que en los casos de parto vaginal (n =1 0) 6,7,8,21,23,32,37,39,40,49 la mortalidad fue del 40 %. Kontopoulos et al., reportó tasas de supervivencia del 30 al 40 % de los casos 21, por otro lado, Benouaiche et al., que reportaron tasas de óbito fetal en el 50 % de los casos y muerte neonatal en el 50 % de los supervivientes 68.
En los recién nacidos vivos (n = 30), se reportó resección posquirúrgica posnatal en 28 (93,3 %) 6,8-11,17,21,27,29,34,35,37,41,43,45,46,48,50,51,54,55-59,65 con 1 caso descrito previamente de manejo antenatal 21. La resección quirúrgica de la masa se realizó en el primer mes de vida en el 73,3 % de los nacidos vivos (n = 22) 9-11,27,29,34,35,37,41,42,43,46,48,50,51,54,60. 8 recién nacidos requirieron 1 intervención adicional para completar la resección del tumor 10,34,35,43,50,55,57,59 5 de los cuales correspondían a teratomas inmaduros. Se reportó 1 caso de recién nacido con teratoma inmaduro que requirió manejo complementario con quimioterapia 35, 2 casos de gastrostomía temporal 51,59, 1 caso de hipertensión pulmonar 48, 1 caso de displasia broncopulmonar y retinopatía grado 1 55, 1 caso de traqueítis y neumonía 58, 1 caso de hemiglosectomía 59, 1 caso de colocación de injerto perióstico para cierre de defecto en paladar 34 1 caso de falla cardiaca 6 y 1 caso de retraso en el desarrollo motor grueso y el habla 59. 12 casos documentaron seguimiento a 6 meses o más con ausencia de recidiva tumoral 8,10,17,29,34,37,42,43,50,51,54,65.
CONCLUSIONES
El teratoma nasofaríngeo inmaduro es una patología poco frecuente. La literatura disponible sugiere que el pronóstico fetal depende del grado de compromiso de las estructuras intracraneales y de la posibilidad de resección de la lesión. Se requieren más estudios que evalúen el pronóstico de los fetos con esta patología.
REFERENCIAS
Tenorio SJ, García MA, Muñoz BJA, Monroy HVM, Delgado SBE. Teratoma nasofaríngeo con extensión temporal y fosa subtemporal izquierda. Rev Mex Pediatr. 2015;82(5):165-70.
Noguchi T, Jinbu Y, Itoh H, Matsumoto K, Sakai O, Kusama M. Epignathus combined with cleft palate, lobulated tongue, and lingual hamartoma: Report of a case. Oral Surg, Oral Med Oral Pathol Oral Radiol Endodontol. 2006;101(4):481-6. https://doi.org/10.1016/j.tripleo.2005.06.025
Makki FM, Al-Mazrou KA. Nasopharyngeal teratoma associated with cleft palate in a newborn. Eur Arch Otorhinolaryngol. 2008;265(11):1413-5. https://doi.org/10.1007/s00405-008-0611-2
Liang CC, Lai JP, Lui CC. Cleft palate with congenital midline teratoma. Ann Plast Surg. 2003;50(5):550-4. https://doi.org/10.1097/01.SAP.0000037462.83232.1E
Fotopoulou C, Toennies H, Guschmann M, Henrich W. Prenatal sonographic diagnosis of an oropharyngeal teratoma (epignathus) on a stillborn infant: A case report. Z Geburtshilfe Neonatol. 2007;211(4):165-8. https://doi.org/10.1055/s-2007-960682
Benson RE, Fabbroni G, Russell JL. A large teratoma of the hard palate: A case report. Br J Oral Maxillofac Surg. 2009;47(1):46-9. https://doi.org/10.1016/j.bjoms.2007.12.015
Tonni G, De Felice C, Centini G, Ginanneschi C. Cervical and oral teratoma in the fetus: A systematic review of etiology, pathology, diagnosis, treatment and prognosis. Arch Gynecol Obstet. 2010;282(4):355-61. https://doi.org/10.1007/s00404-010-1500-7
Zhu P, Li XY. Management of oropharyngeal teratoma: Two case reports and a literature review. J Int Med Res. 2021;49(2):2-6. https://doi.org/10.1177/0300060521996873
Kaido Y, Kikuchi A, Oyama R, Kanasugi T, Fukushima A, Sugiyama T. Prenatal ultrasound and magnetic resonance imaging findings of a hypovascular epignathus with a favorable prognosis. J Med Ultrason. 2013;40(1):61-4. https://doi.org/10.1007/s10396-012-0381-8
Gonzalez-Cantu CM, Moreno-Peña PJ, Salazar-Lara MG, García PPF, Montes-Tapia FF, Cervantes-Kardasch VH, et al. Surgical management of palatal teratoma (Epignathus) with the use of virtual reconstruction and 3D models: A case report and literature review. Arch Plast Surg. 2021;48(5):518-23. https://doi.org/10.5999/aps.2021.00318
Halterman SM, Igulada KN, Stelnicki EJ. Epignathus: Large obstructive teratoma arising from the palate. Cleft Palate-Craniofacial J. 2006;43(2):244-6. https://doi.org/10.1597/04-166.1
Tonni G, Centini G, Inaudi P, Rosignoli L, Ginanneschi C, De Felice C. Prenatal diagnosis of severe epignathus in a twin: Case report and review of the literature. Cleft Palate-Craniofacial J. 2010;47(4):421-5. https://doi.org/10.1597/08-224.1
Araujo Junior E, Guimaraes Filho HA, Saito M, Pires AB, Pontes AL, Nardozza LM, Moron AF. Prenatal diagnosis of a large fetal cervical teratoma by three-dimensional ultrasonography: A case report. Arch Gynecol Obstet. 2007; 275:141-4 https://doi.org/10.1007/s00404-006-0180-9
Lionel J, Miloslav V, Khaled AA-A. Giant epignathus. A case report. Kwait Med J. 2004;36(3):217-20.
Pinho Matos A, Teixeira Castro P, de Barros Duarte L, Dutra Moraes Barbosa A, Daltro P, Fazecas T, et al. Prenatal diagnosis of cervical masses by magnetic resonance imaging and 3D virtual models: Perinatal and long-term follow-up outcomes. J Matern Neonatal Med. 2020;33(13):2181-9. https://doi.org/10.1080/14767058.2018.1543393
Manchali M, Sharabu C, Latha M, Kumar L. A rare case of oropharyngeal teratoma diagnosed antenatally with MRI. J Clin Imaging Sci. 2014;4(1):1-5. https://doi.org/10.4103/2156-7514.129261
Wannemuehler TJ, Deig CR, Brown BP, Morgenstein SA. Obstructing in utero oropharyngeal mass: Case report ofa lymphatic malformation arising within an oropharyngeal teratoma. Ear, Nose Throat J. 2017;96(1):37-9. https://doi.org/10.1177/014556131709600106
Pellegrini V, Colasurdo F, Guerriero M. Epignathus with oropharynx destruction. Autops Case Reports. 2021;11:1-8. https://doi.org/10.4322/acr.2021.293
Takagi MM, Bussamra LCS, Araujo E, Drummond CL, Herbst SRS, Nardozza LMM, et al. Prenatal diagnosis of a large epignathus teratoma using two-dimensional and three-dimensional ultrasound: Correlation with pathological findings. Cleft Palate-Craniofacial J. 2014;51(3):350-3. https://doi.org/10.1597/12-222
Nagy GR, Neducsin BP, Lázár L, Stenczer B, Csapó Z, Rigó J. Early prenatal detection of a fast-growing fetal epignathus. J Obstet Gynaecol Res. 2012;38(11):1328-30. https://doi.org/10.1111/j.1447-0756.2012.01865.x
Kontopoulos EV, Gualtieri M, Quintero RA. Successful in utero treatment of an oral teratoma via operative fetoscopy: Case report and review of the literature. Am J Obstet Gynecol. 2012;207(1):1-4. https://doi.org/10.1016/j.ajog.2012.04.008
Faghfouri F, Bucourt M, Garel C, Benchimol M, Amarenco B, Soupre V, et al. Prenatal assessment of a fast-growing giant epignathus. Fetal Pediatr Pathol. 2014;33(1):55-9. https://doi.org/10.3109/15513815.2013.850134
Wang AC, Gu YQ, Zhou XY. Congenital giant epignathus with intracranial extension in a fetal. Chin Med J (Engl). 2017;130(19):2386-7. https://doi.org/10.4103/0366-6999.215343
Calda P, Novotná M, Cutka D, Bfest'ák M, Haslík L, Goldová B, et al. A case of an epignathus with intracranial extension appearing as a persistently open mouth at 16 weeks and subsequently diagnosed at 20 weeks of gestation. J Clin Ultrasound. 2011 ;39(3): 1648. https://doi.org/10.1002/jcu.20762
Naleini F, Farshchian N, Mehrbakhsh M, Kamangar PB. A case report of a massive epigna thus. J Med Life. 2020;13(3):435-8. https://doi.org/10.25122/jml-2019-0164
Kirishima M, Yamada S, Shinya M, Onishi S, Goto Y, Kitazono I, et al. An autopsy case of epignathus (immature teratoma of the soft palate) with intracranial extension but without brain invasion: Case report and literature review: Diagn Pathol. 2018;13(1):1-8. https://doi.org/10.1186/s13000-018-0776-y
Tunes RS, Cavalcanti GZ, Squarisi JMO, Patrocinio LG. Oral epignathus with maxilla duplication: Report of a rare case. Craniomaxillofac Trauma Reconstr. 2019;12(1):62-6. https://doi.org/10.1055/s-0038-1649497
Arora V, Bijarnia Mahay S, Rao S, Dimri N, Manocha A, Mansukhani C, et al. The fatal fetal tumor: A geneticist's perspective. J Matern Neonatal Med. 2021;34(6):1006-8. https://doi.org/10.1080/14767058.2019.1622671
Aydemir F, Mutaf M, Eryilmaz MA. Giant epignathus (teratoma of palatine tonsil): A case report. Turkish Arch Otorhinolaryngol. 2021;59(2):158-61. https://doi.org/10.4274/tao.2021.2021-4-7
Too SC, Sarji SA, Yik YI, Ramanujam TM. Malignant epignathus teratoma. Biomed Imaging Interv J [Internet]. 2008;4(2). Disponible en: https://pubmed.ncbi.nlm.nih.gov/21614323/
Kumar K, Setty J, Sitaram A. Epignathus with Fetiform Features. J Lab Physicians. 2011;3(01):056-8. https://doi.org/10.4103/0974-2727.78571
Morlino S, Castori M, Servadei F, Laino L, Silvestri E, Polimeni A, et al. Oropharyngeal teratoma, oral duplication, cervical diplomyelia and anencephaly in a 22-week fetus: A review of the craniofacial teratoma syndrome. Birth Defects Res Part A - Clin Mol Teratol. 2015;103(6):554-66. https://doi.org/10.1002/bdra.23327
Miesnik SR, Jones T, Spinner SS. Cesarean to immediate neonatal intervention: A multidisciplinary approach to the perinatal care of a pregnancy complicated by a fetal airway obstruction. JOGNN - J Obstet Gynecol Neonatal Nurs. 2014;43:S99.
Dakpé S, Demeer B, Cordonnier C, Devauchelle B. Emergency management of a congenital teratoma of the oral cavity at birth and three-year follow-up. Int J Oral Maxillofac Surg. 2014;43(4):433-6. https://doi.org/10.1016/j.ijom.2013.09.004
Sumiyoshi S, MacHida J, Yamamoto T, Fukano H, Shimozato K, Fujimoto Y, et al. Massive immature teratoma in a neonate. Int J Oral Maxillofac Surg. 2010;39(10):1020-3. https://doi.org/10.1016/j.ijom.2010.04.008
Dar P, Rosenthal J, Factor S, Dubiosso R, Murthy AS. First-trimester diagnosis of fetal epignathus with 2- and 3-dimensional sonography. J Ultrasound Med. 2009;28(12):1743-6. https://doi.org/10.7863/jum.2009.28.12.1743
Calvo MA, Kline BM, Jones BB, Care MM, Koch BL. Brain malformations associated with epignathus: A clue for the correct prenatal diagnosis. Pediatr Radiol. 2009;39(12):1369-72. https://doi.org/10.1007/s00247-009-1399-y
Staboulidou I, Miller K, Göhring G, Hillemanns P Wüstemann M. Prenatal diagnosis of an epignathus associated with a 49,XXXXY karyotype - A case report. Fetal Diagn Ther. 2008;24(3):313-7. https://doi.org/10.1159/000160219
Saha SP, Hobson E, Joss S. Nasopharyngeal teratoma associated with a complex congenital cardiac anomaly. Clin Dysmorphol. 2007;16(2):113-4. https://doi.org/10.1097/MCD.0b013e328054c547
Daskalakis G, Efthimiou T, Pilalis A. Prenatal diagnosis and management of fetal pharyngeal teratoma: A case report and review of the literature. J Clin Ultrasound. 2007;35(3):159-63. https://doi.org/10.1002/jcu.20300
Sherer DM, Zigalo A, Abulafia O. Prenatal 3-dimensional sonographic diagnosis of a massive fetal epignathus occluding the oral orifice and both nostrils. J Ultrasound Med . 2006;25:1503-5. https://doi.org/10.7863/jum.2006.25.11.1503
Tamura T, Yamataka A, Okazaki T, Hosoda Y, Lane GJ, Miyano T. Management of a prena tally diagnosed huge teratoma arising from the soft palate. Asian J Surg. 2006;29(3):212-5. http://doi.org/10.1016/S1015-9584(09)60090-7
Ruano R, Benachi A, Aubry MC, Parat S, Dommergues M, Manach Y. The impact of 3-dimensional ultrasonography on perinatal management of a large epignathus teratoma without ex utero intrapartum treatment. J Pediatr Surg. 2005;40(11):31-4. https://doi.org/10.1016/j.jpedsurg.2005.07.059
Takeuchi K, Masuda Y, Narita F, Kiyoshi K, Mizutori M, Maruo T. Prenatal evaluation ofbidirectional epignathus: Comparison of ultrasonography and magnetic resonance imaging. Fetal Diagn Ther. 2003;18(1):26-8. https://doi.org/10.1159/000066379
Izadi K, Smith M, Askari M, Hackam D, Hameed AA, Bradley JP. A patient with an epignathus: Management of a large oropharyngeal teratoma in a newborn. J Craniofac Surg. 2003:468-72. https://doi.org/10.1097/00001665-200307000-00012
Hamed ME, El-Din M, Abdelazim I, Shikanova S, Karimova B, Kanshaiym S. Prenatal diagnosis and immediate successful management of isolated fetal epignathus. J Med Ult rasound. 2019;27(4):198-201. https://doi.org/10.4103/JMU.JMU_125_18
Santana EFM, Helfer TM, Passos JP, Junior EA. Prenatal diagnosis of a giant epignathus teratoma in the third trimester of pregnancy using three-dimensional ultrasound and magnetic resonance imaging: Case report. Med Ultrason. 2014;16(2):168-71. https://doi.org/10.11152/mu.201.3.2066.162.efms1
Dray G, Olivier C, Teissier N, Vuillard E, Michel J, Farnoux C, et al. Epignathus teratoma: Diagnostic and neonatal management. A case report. J Gynécologie Obs Biol Reprod. 2013;42:596-601. https://doi.org/10.1016/j.jgyn.2012.12.004
Vranic S, Caughron SK, Djuricic S, Bilalovic N, Zaman S, Suljevic I, et al. Hamartomas, teratomas and teratocarcinosarcomas of the head and neck: Report of 3 new cases with clinico-pathologic correlation, cytogenetic analysis, and review of the literature. BMC Ear, Nose Throat Disord. 2008;8(1):1-10. https://doi.org/10.1186/1472-6815-8-8
Barthod G, Teissier N, Bellarbi N, Viala P Oury JF, Dray G, et al. Fetal airway management on placental support: Limitations and ethical considerations in seven cases. J Obstet Gynaecol (Lahore). 2013;33(8):787-94. https://doi.org/10.3109/01443615.2013.823924
Laje P, Howell LJ, Johnson MP, Hedrick HL, Flake AW, Adzick NS. Perinatal management of congenital oropharyngeal tumors: The ex utero intrapartum treatment (EXIT) approach. J Pediatr Surg. 2013;48(10):2005-10. https://doi.org/10.1016/j.jpedsurg.2013.02.031
Tsitouridis I, Sidiropoulos D, Michaelides M. Sonographic evaluation of epignathus. Hippokratia [Internet]. 2009;13(1):55-7. Disponible en: https://pubmed.ncbi.nlm.nih.gov/19240824/
Clement K, Chamberlain, Boyd P, Molyneux A. Prenatal diagnosis of an epignathus: A case report and review. Ultrasound Obs Gynecol. 2001;18:178-81. https://doi.org/10.1046/j.1469-0705.2001.00456.x
Moon NR, Min JY, Kim YH, Choi SK, Shin JC, Park IY. Prenatal diagnosis of epignathus with multiple malformations in one fetus of a twin pregnancy using three-dimensional ultrasonography and magnetic resonance imaging. Obstet Gynecol Sci. 2015;58(1):65. https://doi.org/10.5468/ogs.2015.58.1.65
Chung JH, Farinelli CK, Porto M, Major CA. Fetal epignathus the case of an early EXIT (ex utero intrapartum treatment). Obstet Gynecol. 2012;119(2, Part 2):466-70. https://doi.org/10.1097/AOG.0b013e318242b3f1
Antiñolo G, de Agustín JC, Losada A, Ontanilla A, Perla AG. Diagnosis and management of a large oropharyngeal teratoma (epignathus) in a twin pregnancy. Int J Gynecol Obstet. 2009;104(2):143-4. https://doi.org/10.1016/j.ijgo.2008.09.021
Ince EZ, Cekmez F, Yildirim §, Demirel A, Bilgic B, Kilicaslan I, et al. Malignant epignathus including a nephroblastoma component and successful management. Ann Diagn Pathol. 2013;17(3):288-90. https://doi.org/10.1016/j.anndiagpath.2012.01.008
Prevedello DM, Kassam AB, Carrau RL, Snyderman CH, Thomas A, Gardner P, et al. Transpalatal endoscopic endonasal resection of a giant epignathus skull base teratoma in a newborn: Case report. J Neurosurg. 2007;107(3 Suppl.):266-71. https://doi.org/10.3171/PED-07/09/266
Agarwal Jayagobi P, Chandran S, Sriram B, Chang KTE. Ex-utero intrapartum treatment (EXIT) procedure for giant fetal epignathus. Indian Pediatr. 2015;52(10):893-5. https://doi.org/10.1007/s13312-015-0740-9
Witters I, Moerman P, Louwagie D, Van Assche FA, Migeon BR, Fryns JP. Second trimester prenatal diagnosis of epignathus teratoma in ring X chromosome mosaicism with inactive ring X chromosome. Ann Genet. 2001;44(4):179-82. https://doi.org/10.1016/S0003-3995(01)01090-5
Sarioglu N, Wegner RD, Gasiorek-Wiens A, Entezami M, Schmock J, Hagen A, et al. Epignathus: Always a simple teratoma? Report of an exceptional case with two additional fetiforme bodies. Ultrasound Obstet Gynecol. 2003;21(4):397-403. https://doi.org/10.1002/uog.92
Harar RPS, Pratap R, Chadha N, Tolley N. Bilateral tension pneumothorax following rigid bronchoscopy: A report of an epignathus in a newborn delivered by the EXIT procedure with a fatal outcome. J Laryngol Otol. 2005;119(5):400-2. https://doi.org/10.1258/0022215053945813
Rugolotto S, Bertolini A, Cogo I, Pietrobelli A, Pecori S, Furlani M, et al. Epignato, sindrome del cuore sinistro ipoplasico e trisomia 18 in una gemella piccola per età gestazionale. Pediatr Medica Chir. 2013;35:191-3. https://doi.org/10.4081/pmc.2013.41
Chen P, Shin J, Huang J. Two- and three-dimensional ultrasound demonstration of a giant epignathus. Ultrasound Obs Gynecol. 2003;21:407-12. https://doi.org/10.1002/uog.70
Allen LM. Prenatal 3-dimensional imaging techniques in the sonographic evaluation of an oral mass: Comparison with postnatal imaging moda lities. J Ult rasound Med. 2011;30(4):561-8. https://doi.org/10.7863/jum.2011.30.4.561
Hodges MM, Crombleholme TM, Marwan AI, Mirsky D, Meyers M, Behrendt N, et al. Massive facial teratoma managed with the ex utero intrapartum treatment (EXIT) procedure and use of a 3-dimensional printed model for planning of staged debulking. J Pediatr Surg Case Reports. 2017;17:15-9. https://doi.org/10.1016/j.epsc.2016.11.013
Nogales FF, Gasca L, Llamas R, Blanco A, Sanz JF. Case report: Epignathus. Clinical, radiologic, and pathologic considerations. Int J Gynecol Obstet. 1977;15(1):41-3. https://doi.org/10.1002/j.1879-3479.1977.tb00641.x
Benouaiche L, Couly G, Michel B, Devauchelle B. Diagnosis and management of cervicofacial congenital teratomas: About 4 cases, literature review and restatement. Ann Chir Plast Esthet. 2007;52(2):114-23. https://doi.org/10.1016/j.anplas.2006.08.007
Notas
Notas de autor
* Correspondencia: Angy Lorena Meneses-Parra. Dirección: transversal 3c # 49-02, código postal: 110231, Hospital Militar Central, servicio de ginecología y obstetricia, Bogotá (Colombia). u14900308@unimilitar.edu.co.
Declaración de intereses