Reportes de caso
Osteosarcoma mandibular fibroblástico de bajo grado. Reporte de caso y revisión de la literatura
Low-Grade Fibroblast Osteosarcoma. A Case Report and Literature Review
Osteosarcoma mandibular fibroblástico de bajo grado. Reporte de caso y revisión de la literatura
Universitas Médica, vol. 57, núm. 4, pp. 524-530, 2016
Pontificia Universidad Javeriana

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
Recepción: 27/07/2016
Revisado: 24/08/2016
Aprobación: 26/08/2016
Resumen: El osteosarcoma es un tumor óseo maligno primario caracterizado por la síntesis de osteoide producido por osteoblastos malignos. La evidencia de la formación de osteoide por células neoplásicas es considerada un criterio esencial para su diagnóstico y evidencia microscópica de hueso neoplásico, incluso si es mínima, confirma su diagnóstico. El hueso de la mandíbula se considera el sitio más común en la región de cabeza y cuello. La tumefacción maxilar con dolor y movilidad en el diente asociado es la manifestación clínica más común y se presenta radiográficamente como un lesión osteolítica, osteoblástica o mixta. Histopatológicamente, se caracteriza por la formación de osteoide. Este artículo presenta el caso de una mujer de 45 años de edad, con diagnóstico de osteosarcoma fibroblástico de bajo grado. Teniendo en cuenta la rareza de la neoplasia, se hace la presentación de un caso clínico y revisión de la literatura, el cual representa una importante contribución a una mejor comprensión de los osteosarcomas maxilares.
Palabras clave: osteosarcoma, cirugía, maxilar, bajo grado.
Abstract: Osteosarcoma is a malignant bone primary tumour characterized for osteoid synthesis produced by malignant osteoblasts. Evidence of osteoid formation by neoplastic cells is considered an essential criterion for diagnosis and microscopic evidence of neoplastic bone, even if minimal, confirms the diagnosis. The jawbone is considered to be the most common site in the head and neck region. Maxillary swelling and pain associated tooth mobility is the most common clinical manifestation and radiographically presented as a mixed osteolytic lesion, or osteoblastic. Histopathologically it is characterized by the formation of osteoid. This article presents the case of a woman of 45 years old, diagnosed with low-grade fibroblast osteosarcoma. Given the rarity of the tumor, we present a case report and literature review, which represents an important contribution to a better understanding of the maxillary osteosarcomas is made.
Keywords: osteosarcoma, surgery, maxilla, low grade.
Introducción
Los osteosarcomas de los maxilares son una entidad que forma parte del componente de células fusiformes y deposición ósea. Es un tumor mesenquimatoso maligno cuyas células neoplásicas producen osteoide. Es el tumor óseo maligno más frecuente con una proporción de una por cada 100.000 personas. Aunque puede aparecer en cualquier parte del cuerpo humano, la distribución de su manifestación es rodilla (60 %), hueso púbico y fémur (15 %), húmero (10 %) y huesos maxilares (8 %). En el 71,4 % de las ocasiones se presenta en la mandíbula, y en el 28,6 %, en el maxilar superior. En la mandíbula, la zona más frecuente es la región sinfisiaria, seguida por el ángulo y la rama [1,2,3].
Aparece, principalmente, en personas jóvenes, entre la segunda y la tercera décadas de la vida, y disminuye al aumentar la edad. La displasia fibrosa, la enfermedad de Paget, el tumor de células gigantes, el retinoblastoma hereditario y el antecedente de radioterapia o trauma son factores de riesgo para el desarrollo de esta enfermedad, así como una mutación en el gen R21, que está íntimamente asociado al osteosarcoma y al retinoblastoma [4,5].
La clasificación de la Organización Mundial de la Salud se basa en la localización del tumor en el hueso afectado: se consideran lesiones centrales las ubicadas en la cavidad medular y las periféricas son las situadas sobre la superficie del hueso [5]. Las que aparecen en el maxilar y la mandíbula son de tipo central [6].
Clínicamente, aparecen como una neoformación vegetante habitualmente sintomática, que deforma el contorno del hueso afectado, y provoca una mucosa eritematosa. La palpación puede ser dolorosa. Una manifestación temprana es el espacio de ligamento periodontal ensanchado, conocido como signo de Garrington (figura 1) [5].
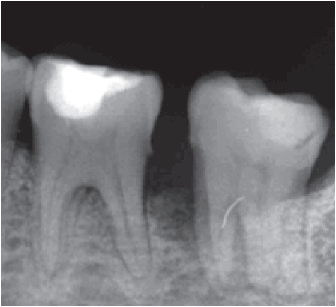
Figura 1
Radiografía periapical previa
Radiográficamente, el tumor primario suele mostrar una gran masa destructiva, lítica y blástica a la vez, cuyos bordes han formado trabéculas del hueso nuevo, que se irradia hacia el exterior de la periferia de la lesión, infiltrados por el tumor. Se pueden observar espigas irregulares o produce la llamada apariencia imagenológica de rayos de sol [7]. A continuación, se presenta un caso clínico atendido por la unidad de Cirugía Oral y Maxilofacial de la Pontificia Universidad Javeriana.
Caso clínico
El caso corresponde a una mujer de 45 años de edad, quien asistió al servicio de Cirugía Maxilofacial del Hospital Universitario San Ignacio (HUSI) de Bogotá, Colombia, el 24 de febrero de 2016, asintomática, con un cuadro clínico de un mes de evolución, consistente en el crecimiento rápido de una mucosa posterior al lado izquierdo del maxilar inferior, que venía con un reporte histopatológico extrainstitucional de osteosarcoma fibroblástico de bajo grado.
Clínicamente, se evidenciaba una deformidad en el contorno de la región del ángulo mandibular izquierdo. Intraoralmente, se observaba una lesión tumoral de 2,5 cm de alto por 2,7 cm de diámetro. Tomográficamente, estaba registrada una imagen hipodensa en la zona del segundo molar inferior izquierdo, con una expansión de cortical a vestibular y lingual ipsilateral (figuras 2 y 3). Radiográficamente, en la zona periapical del segundo molar inferior izquierdo, se observó un ensanchamiento del espacio del ligamento periodontal, sin causa aparente, con pérdida ósea perirradicular (figura 1). La paciente refirió que un año atrás, aproximadamente, se le había realizado una exodoncia del tercer molar inferior izquierdo, sin complicaciones, concomitante con el crecimiento de dicha lesión. Posterior a la evaluación, los servicios de Cirugía Plástica, Maxilofacial, Cabeza y Cuello realizaron una junta médica, donde se tomó la decisión de llevar a cabo una mandibulectomía segmentaria con reconstrucción de colgajo microvascularizado de cresta iliaca y vaciamiento ganglionar cervical ipsilateral.
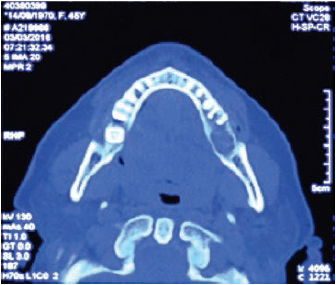
Figura 2
Tomografía corte axial
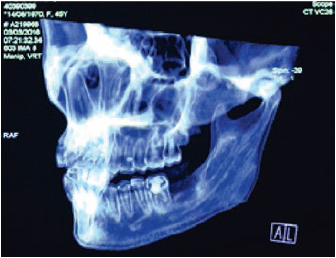
Figura 3
Reconstrucción en 3D prequirúrgico
El procedimiento se realizó el 30 de marzo de 2016. El espécimen extraído se envió al Departamento de Patología del HUSI, que confirmó el diagnóstico histopatológico previo al procedimiento, de osteosarcoma fibroblástico de bajo grado, donde se evidenciaba un patrón celular fusiforme y fibroblástico, con matriz osteoide (figuras 4, 5, 6, 7). En este caso, el Departamento de Patología consideró que los estudios de inmunohistoquímica no eran necesarios.
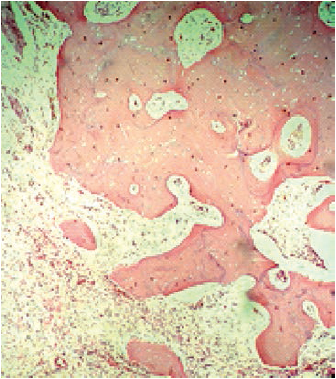
Figura 4
Corte histológico a 10X
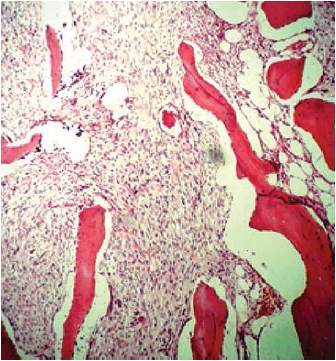
Figura 5
Corte histológico a 10X
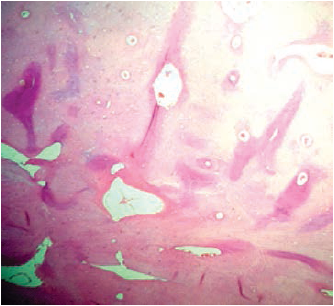
Figura 6
Corte histológico a 4X
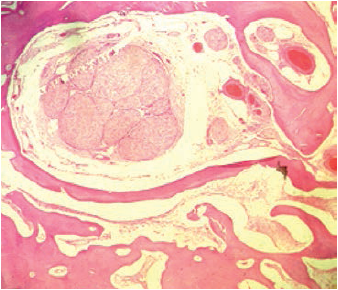
Figura 7
Corte histológico a 4X
La paciente estuvo hospitalizada durante ocho días después del procedimiento quirúrgico. Se le realizaron citas de control a los ocho y quince días luego del egreso del hospital, donde se evidenció un proceso infeccioso, controlado con medicación endovenosa. El 19 de mayo de 2016 tuvo control clínico e imagenológico en el que se observó una buena oseointegración del material injertado y de osteosíntesis (figura 8). Actualmente, la mujer presenta anestesia mandibular izquierda, limitación de la apertura bucal, para lo cual se indicaron terapias físicas y controles periódicos cada tres meses.
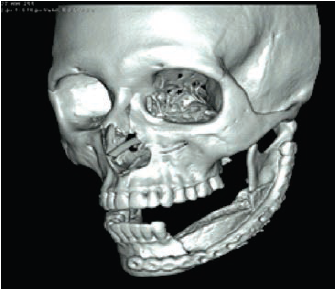
Figura 8
Reconstrucción en 3D posquirúrgica
Discusión
El crecimiento de tejidos blandos que implica la mucosa oral es una presentación clínica muy común en la cavidad bucal y es la forma clínica más frecuente de lesiones benignas reactivas [8].
La paciente del caso reportado también presentó un rápido crecimiento exofítico de tejido blando, con una superficie eritematosa que implicaba la mucosa alveolar en la zona de los dientes posteriores en el maxilar inferior del lado izquierdo. Esta aparentaba una lesión benigna reactiva común; sin embargo, presentaba características patognomónicas, como el ensanchamiento del espacio del ligamento periodontal y la pérdida de hueso alveolar interproximal y perirradicular, que implicaba el primer y segundo molar inferior izquierdo [9].
El osteosarcoma mandibular puede imitar clínica y radiológicamente tumores benignos de crecimiento lento, en particular el osteosarcoma de bajo grado. De acuerdo con la clasificación de la Organización Mundial de la Salud del 2002, el diagnóstico de osteosarcoma mandibular se basa en la identificación de osteoide o hueso, producido por las células osteoblásticas tumorales. El osteosarcoma se puede clasificar en tres grupos: de bajo grado (paraosteal o central), de grado intermedio (periostio) y de alto grado (convencional, telangiectásicas y de células pequeñas) [5].
Los subgrupos histológicos convencionales incluyen un patrón osteoblástico, condroblástico y fibroblástico, definido de acuerdo con la abundancia y naturaleza de la matriz producida por las células tumorales. El más común aparece en la mandíbula, el patrón condroblástico, cercano a un 50 % de todos los casos [3,4,5,6].
El pronóstico de los tres es similar, aun cuando el condroblástico se presenta con mayor frecuencia en los maxilares [3]. La supervivencia a cinco años de los pacientes con osteosarcoma es generalmente pobre. En osteosarcomas mandibulares, Weinfeld informa que es del 25 % [10]. La clave para mejorar la supervivencia radica en el diagnóstico temprano y la cirugía radical con los bordes tisulares libres de tumor [9,10,11].
La supervivencia disminuye drásticamente cuando los márgenes quirúrgicos presentan neoplasia, a pesar de la quimioterapia y la radioterapia adyuvantes. Así lo demostró Delgado, quien señaló una supervivencia de 70 % a dos y medio años ante osteosarcomas con dimensiones menores de 10 cm y con márgenes quirúrgicos libres de tumor, que disminuyó a 10 % en el mismo lapso cuando existió tumor en los márgenes quirúrgicos [8,9].
Referencias
1. Tabatabaei SH, Jahanshahi G, Marvasti FD. Diagnostic challenges of low-grade central osteosarcoma of jaw: A literature review. J Dentistry. 2015;16(2):62
2. Guérin M, Thariat J, Ouali M, Bouvier C, Decouvelaere AV, Cassagnau E, Larousserie F, et el. A new subtype of high-grade mandibular osteosarcoma with RASAL1/MDM2 amplification. Hum Pathol. 2016;50:70-8. doi: 10.1016/j.humpath.2015.11.012
3. Tan JZ, Schlicht SM, Powell GJ, Thomas D, Slavin JL, Smith PJ, et al. Multidisciplinary approach to diagnosis and management of osteosarcoma: A review of the St Vincent’s Hospital experience. Int Semin Surg Oncol. 2006;3:38.
4. Chakravarthi PS, Kattimani VS, Prasad LK, Satish PR. Juxtacortical osteosarcoma of the mandible: Challenges in diagnosis and management. Nat J Maxillofac Surg. 2015;6(1):127.
5. Granowski-LeCornu M, Chuang SK, Kaban LB, August M. Osteosarcoma of the jaws: Factors influencing prognosis. J Oral Maxillof acSurg. 2011; 69(9):2368-75.
6. Thariat J, Julieron M, Brouchet A, Italiano A, Schouman T, Marcy PY, Miller R. Osteosarcomas of the mandible: are they different from other tumor sites. Crit Revi Oncol Hemathol. 2012;82(3):280-95.
7. Wang GD, Zhao YF, Liu Y, Jiang L, Jiang XZ. Periosteal osteosarcoma of the mandible: case report and review of the literature. J Oral Maxillofac Surg. 2011;69(6):1831.
8. Samraj L, Kaliamoorthy S, Venkatapathy R, Oza N. Osteosarcoma of the mandible: A case report with an early radiographic manifestation. Imaging Sci Dent. 2014;44(1):85-8.
9. Sturgis EM, Potter BO. Sarcomas of the head and neck region. Curr Opin Oncol. 2003;15:239.
10. Weinfeld MS, Dudley HR. Osteogenic sarcoma. J Bone Joint Surg Am. 1962;44(2):269-76.
11. Khorate MM, Goel S, Singh MP, Ahmed J. Osteosarcoma of mandible: a case report and review of literature. J Cancer Sci Ther. 2010;2:122-5. doi:10.4172/1948-5956.1000036
Notas de autor
Facultad de Odontología, Pontificia Universidad Javeriana, Carrera 7 # 40-62, Bogotá, Colombia. jorge_velazco8@hotmail.com
Información adicional
Cómo citar: Velasco
Dávila JA, Camacho Ladino JD, Jaramillo García LF, Vera Rojas CA, León
Rodríguez O de, Bermúdez LE. Osteosarcoma mandibular fibroblástico de bajo grado: reporte de caso y revisión de
la literatura. Univ Med.
2016;57(4):524-30. doi: http://doi.org/10.11144/Javeriana.umed57-4omfb
Declaración de consentimiento: Los autores certifican que ellos han obtenido todos
los consentimientos informados apropiados de la paciente. En el formato, la
paciente ha dado su consentimiento para que sus imágenes y toda la información
clínica reportada pueda ser publicada en esta
revisión. La paciente entiende que sus nombres o iniciales no serán utilizadas, pero el anonimato no puede ser garantizado en su
totalidad.