Reporte de casos
Neumonitis por metotrexato en artritis reumatoidea: presentación de un caso
Methotrexate Pneumonitis in Rheumatoid Arthritis: A Case Report
Neumonitis por metotrexato en artritis reumatoidea: presentación de un caso
Universitas Medica, vol. 63, núm. 2, pp. 1-6, 2022
Pontificia Universidad Javeriana
Recepción: 07 Septiembre 2021
Aprobación: 11 Febrero 2022
Resumen: El metotrexato (MTX) es un agente inmunomodulador utilizado como modificador de las enfermedades reumatológicas. Puede tener efectos tóxicos, sobre todo a nivel hematológico y cutáneo, e hipersensibilidad, que incluye la afectación en órganos como el pulmón, en forma de neumonitis. El artículo presenta el caso clínico de una mujer de 51 años con artritis reumatoide, quien presentó una neumonitis inducida por metotrexato con posterior mejoría de su estado clínico tras el retiro del medicamento e inicio de terapia con corticoesteroides. La neumonitis por metotrexato, por su baja frecuencia, debe considerarse un diagnóstico de exclusión, dada la similitud del cuadro clínico con entidades más comunes como enfermedades pulmonares infecciosas, inflamatorias y trastornos autoinmunes.
Palabras clave: Metotrexato, neumonitis intersticial, artritis reumatoide, efectos colaterales y reacciones adversas relacionados con medicamentos, enfermedades pulmonares intersticiales.
Abstract: Methotrexate (MTX) is an immunomodulatory agent used as rheumatic disease modifier, it can have toxic effects mainly at hematological, cutaneous and hypersensitivity levels that can also affect organs such as the lung (e. g., pneumonitis). We described a case of a 51-year-old woman with Rheumatoid Arthritis, she had pneumonitis induced by Methotrexate with subsequent improvement of her clinical condition after withdrawal of the drug and initiation of corticosteroid therapy. Methotrexate pneumonitis, due to its low frequency, should be considered as a diagnosis of exclusion, given the similarity of the clinical picture with more common entities such as infectious and inflammatory lung diseases and autoimmune disorders.
Keywords: Methotrexate, pneumonitis, arthritis, rheumatoid, abnormalities, drug-induced, lung diseases, interstitial.
Introducción
Dentro del manejo de las patologías autoinmunes y oncológicas, los medicamentos que inhiben la síntesis de proteínas/citotóxicos hacen parte de la piedra angular del tratamiento, por lo que debemos tener claro sus efectos adversos, esperables en los pacientes. Y aunque está publicado que rara vez el metotrexato (MTX) causa daño pulmonar, existen casos en los cuales puede manifestarse como neumonitis intersticial aguda, una entidad poco frecuente y que usualmente se presenta durante los primeros 6 meses de tratamiento (prevalencia del 0,3 %-11 %) (1), lo que representa un aumento del 20 % en la mortalidad (2).
Caso clínico
El caso corresponde a una mujer de 51 años de edad sin antecedentes de tabaquismo, ni de enfermedad pulmonar preexistente. Tres años atrás había sido diagnosticada con artritis reumatoide y se encontraba en tratamiento con 20 mg por semanal de MTX, vía oral; con 1 mg al día de ácido fólico; con 20 mg al día de leflunomida; con 5 mg al día de prednisolona, y con 250 mg al día de cloroquina. La mujer consultó por un cuadro clínico de 3 semanas de evolución, consistente en fiebre no cuantificada, tos productiva con expectoración hialina, escalofríos, astenia, adinamia, mialgias, exantema, náuseas y diarrea autolimitada asociada y disnea progresiva hasta de 3/4 de la Escala Modificada del Medical Research Council.
La mujer ingresó febril (38 ºC), taquicárdica (100 lpm), polipnéica (32 rpm), saturando un 84 % (FiO₂: 21 %) con cianosis peribucal, mucosas secas, palidez cutánea generalizada y estertores a la auscultación. Los exámenes paraclínicos de ingreso evidenciaron leucocitosis (13 600 por mm³), hipoxemia con trastorno severo de la oxigenación (Pa/FiO₂: 100), transaminasas elevadas (145 UI/L AST y 146 UI/L ALT), perfil de autoinmunidad con ANA reactivo (1/80 patrón moteado), anti-DNA negativo y complemento consumido (C3: 82 mg/dL; C4: 12,6 mg/dL).
La tomografía de tórax mostró áreas extensas confluyentes de vidrio esmerilado bilaterales difusas (figura 1). Dada la impresión diagnóstica de neumonía grave, se inició oxigenoterapia y antibioticoterapia de amplio espectro (piperacilina/tazobactam de 4,5 g cada 6 horas; vancomicina de 1 g cada día; trimetoprima/sulfametoxazol de 800/160 cada 8 horas; claritromicina de 500 mg vía oral cada 12 horas, y oseltamivir de 75 mg cada 12 horas). Sin embargo, la paciente presentó una evolución tórpida con persistencia de hipoxemia y fiebre, por lo que se consideraron diagnósticos diferenciales y al quinto día de manejo antimicrobiano se solicitó un examen de procalcitonina, que fue negativo (0,06 ng/dL). El resto de los aislamientos, como baciloscopias seriadas, cultivo de esputo y hemocultivos aerobios/anaerobios, fueron negativos. Se le realizó una fibrobroncoscopia, que no evidenció alteraciones endoscópicas; mientras que la celularidad con el lavado broncoalveolar mostró leucocitos: 20 mm³ con proporción neutrófilos al 20 %, linfocitos al 80 % y cultivos negativos. No fue posible realizarle una biopsia transbronquial, por su estado clínico.
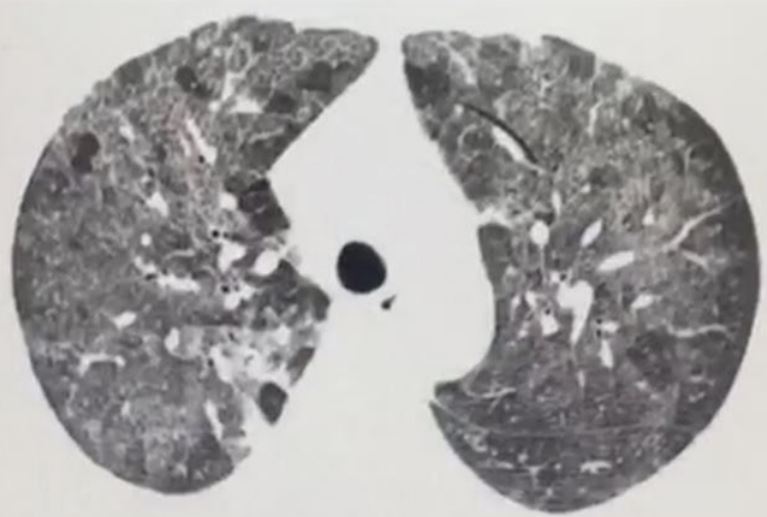
Figura 1
Tomografía computarizada de tórax pretratamiento
Por medio de un enfoque multidisciplinario se descartó que se tratara de un proceso infeccioso o secundario a la AR (actividad de enfermedad baja: DAS 28: 3,09/CDAI: 4,0), y considerando etiologías diferenciales, como una afectación asociada con medicamentos, se decidió suspender el tratamiento antimicrobiano y el MTX, y se inició la metilprednisolona (40 mg intravenosos cada 8 horas). Dos días después se obtuvo una mejoría franca de la sintomatología.
Una semana después se evidenció en una tomografía de tórax de control una resolución marcada del vidrio esmerilado, como se aprecia en la figura 2. Se le dio de alta a la paciente, en buenas condiciones, con la indicación de uso de un esteroide oral a dosis 0,75 mg/kg, con seguimiento ambulatorio por especialidades.
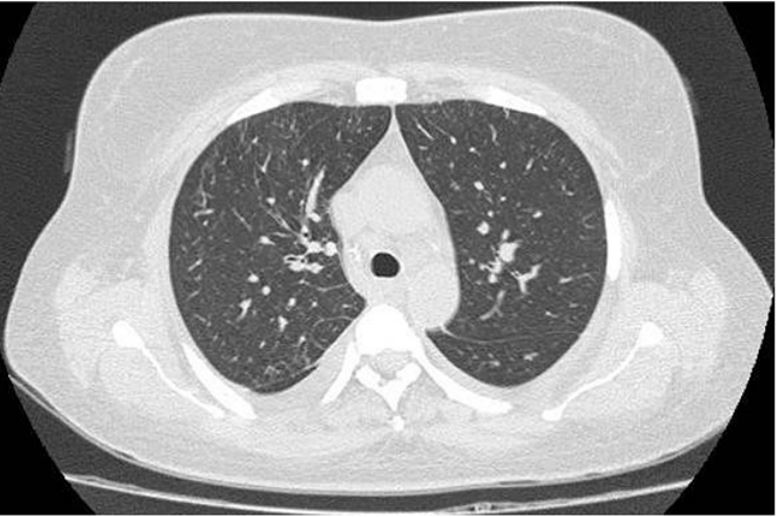
Figura 2
Tomografía computarizada de tórax de control una semana postratamiento
Discusión
Los principales efectos adversos del MTX son gastrointestinales, pero al considerar la insuficiencia pulmonar, la neumonitis es el principal. Es una entidad muy rara, pues su frecuencia de presentación es del 0,3 % y del 11,6 % (1), incluso su existencia es discutida por algunos autores (3,4).
Se debe distinguir de la Enfermedad Pulmonar Intersticial que ocurre como parte de la historia natural de la AR que puede presentarse hasta en un 41 % compromiso pulmonar (5) en donde se ha demostrado relación con peor pronóstico en los pacientes con mayor actividad de AR (6), esta entidad no es causada por el MTX, y por el contrario se ha descrito la función protectora del medicamento para retrasar su aparición (4,7,8).
No está claro el mecanismo por el cual se genera la neumonitis por el MTX (9); pero la deficiencia de folato puede explicar algunos casos; mientras que otros probablemente están relacionados con una reacción de hipersensibilidad idiosincrásica. Se ha descrito que incluso a dosis bajas de MTX existe un aumento del riesgo de daño pulmonar que puede ser devastador (10).
Dentro de los factores de riesgo descritos para presentar afectación pulmonar está el recibir dosis mayores a 20 mg por semana (1), edad avanzada, diabetes mellitus, afectación pleuropulmonar reumatoide, uso previo de fármacos antirreumáticos modificadores de la enfermedad e hipoalbuminemia (11).
El síntoma más prevalente es la fiebre, seguido por tos seca no productiva y disnea de esfuerzo. Las características histológicas incluyen infiltrados intersticiales por linfocitos, histiocitos y eosinófilos, con granulomas no caseificantes o sin estos. Los hallazgos radiológicos por medio de tomografía computarizada de alta resolución muestran opacidades irregulares de vidrio esmerilado y formación de nódulos centrolobulillares (11).
Se han establecido varios criterios diagnósticos para su identificación (tabla 1). Este caso reúne los seis primeros y el octavo (7/9) de los criterios propuestos por Searles et al. (12), que se clasifica como caso definitivo. De los propuestos por Kremer et al. (13), reúne el segundo y tercer criterios mayores (2/3) y el primero, tercero y quinto criterios menores (3/5).
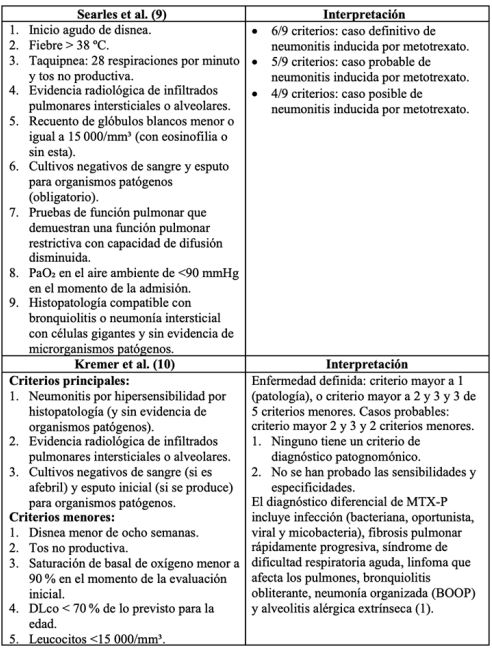
DLco: capacidad de difusión pulmonar.
El pilar fundamental del tratamiento es retirar el MTX e iniciar terapia corticosteroide, lo que ha demostrado gran efectividad para acelerar la resolución de los síntomas, aun cuando es necesario un diagnóstico de exclusión de otras etiologías más comunes ante las implicaciones del retiro de este medicamento en la historia natural de su enfermedad de base.
Conclusión
La neumonitis por MTX es un diagnóstico de exclusión. Se deben contemplar múltiples entidades diferenciales y evaluar cada caso individualizado mediante el cuadro clínico, la temporalidad, escalas de riesgo y exámenes paraclínicos, incluidos hallazgos imagenológicos y estudios endoscópicos e histológicos, dado que puede simular cuadros infecciosos o actividad de entidades autoinmunes, teniendo en cuenta las implicaciones terapéuticas. Asimismo, son necesarios estudios con mayor población que proporcionen herramientas sólidas para establecer la sospecha diagnóstica de manera temprana.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses. La financiación para este reporte fue asumida por los autores.
Referencias
Atzeni F, Boiardi L, Sallì S, Benucci M, Sarzi-Puttini P. Lung involvement and drug-induced lung disease in patients with rheumatoid arthritis. Expert Rev Clin Immunol. 2013;9(7):649-57. https://doi.org/10.1586/1744666X.2013.811173
Dawson JK, Graham DR, Desmond J, Fewins HE, Lynch MP. Investigation of the chronic pulmonary effects of low-dose oral methotrexate in patients with rheumatoid arthritis: a prospective study incorporating HRCT scanning and pulmonary function tests. Rheumatology (Oxford). 2002;41(3):262-7. https://doi.org/10.1093/rheumatology/41.3.262
Imokawa S, Colby TV, Leslie KO, Helmers RA. Methotrexate pneumonitis: review of the literature and histopathological findings in nine patients. Eur Respir J. 2000;15(2):373-81. https://doi.org/10.1034/j.1399-3003.2000.15b25.x
Kiely P, Busby AD, Nikiphorou E, Sullivan K, Walsh DA, Creamer P, et al. Is incident rheumatoid arthritis interstitial lung disease associated with methotrexate treatment? Results from a multivariate analysis in the ERAS and ERAN inception cohorts. BMJ Open. 2019;9(5): e028466. https://doi.org/10.1136/bmjopen-2018-028466
Castellanos-Gutiérrez MÁ, Maestre-Serrano R, Santiago-Henríquez E. Manifestaciones pulmonares de artritis reumatoide: cor pulmonale. Rev Colomb Reumatol. 2019;26(2):129-31. https://doi.org/10.1016/j.rcreu.2018.03.002
Rojas-Serrano J, Mejía M, Rivera-Matias PA, Herrera-Bringas D, Pérez-Román DI, Pérez-Dorame R, Mateos-Toledo H. Rheumatoid arthritis-related interstitial lung disease (RA-ILD): a possible association between disease activity and prognosis. Clin Rheumatol. 2022 Feb 3. https://doi.org/10.1007/s10067-021-06040-8
Juge PA, Lee JS, Lau J, Kawano L, Rojas-Serrano J, Sebastiani M, et al. Methotrexate and rheumatoid arthritis associated interstitial lung disease. Eur Respir J. 2021;57(2):2000337. https://doi.org/10.1183/13993003.00337-2020
Ibfelt EH, Jacobsen RK, Kopp TI, Cordtz R, Jakobsen AS, Seersholm N, et al. Op0232 treatment with methotrexate and risk of lung disease in patients with rheumatoid arthritis: a nationwide population-based cohort study from Denmark. Ann Rheum Dis. 2020;79(Suppl 1):147-8. http://dx.doi.org/10.1136/annrheumdis-2020-eular.1609
Barrera P, Laan RF, van Riel PL, Dekhuijzen PN, Boerbooms AM, van de Putte LB. Methotrexate-related pulmonary complications in rheumatoid arthritis. Ann Rheum Dis. 1994;53(7):434-9. http://dx.doi.org/10.1136/ard.53.7.434
Sparks JA, Dellaripa PF, Glynn RJ, Paynter NP, Xu C, Ridker PM, Solomon DH. Pulmonary adverse events in patients receiving low-dose methotrexate in the randomized, double-blind, placebo-controlled cardiovascular inflammation reduction trial. Arthritis Rheumatol. 2020 Dec;72(12):2065-71. https://doi.org/10.1002/art.41452
Fragoulis GE, Nikiphorou E, Larsen J, Korsten P, Conway R. Methotrexate-associated pneumonitis, and rheumatoid arthritis-interstitial lung disease: current concepts for the diagnosis and treatment. Front Med. 2019;6:238. https://doi.org/10.3389/fmed.2019.00238
Searles G, McKendry RJ. Methotrexate pneumonitis in rheumatoid arthritis: potential risk factors. Four case reports and a review of the literature. J Rheumatol [internet]. 1987;14(6):1164-71. https://pubmed.ncbi.nlm.nih.gov/3325643/
Kremer JM, Alarcón GS, Weinblatt ME, Kaymakcian MV, Macaluso M, Cannon GW, et al. Clinical, laboratory, radiographic, and histopathologic features of methotrexate-associated lung injury in patients with rheumatoid arthritis: a multicenter study with literature review. Arthritis Rheum. 1997;40(10):1829-37. https://doi.org/10.1002/art.1780401016
Notas
Notas de autor
a Autora de correspondencia: pierangelyp@gmail.com
