Dossier Temático
Políticas de salud bucal en Colombia. Tendencias y puntos críticos para la garantía del derecho a la salud*
Oral Health Policies in Colombia. Trends and Critical Issues for Ensuring the Right to Health
Políticas de Saúde Bucal na Colômbia. Tendências e questões críticas para garantir o direito à saúde
Políticas de salud bucal en Colombia. Tendencias y puntos críticos para la garantía del derecho a la salud*
Universitas Odontológica, vol. 38, núm. 80, 2019
Pontificia Universidad Javeriana

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
Recepción: 18 Septiembre 2018
Aprobación: 18 Febrero 2019
Resumen: Antecedentes: En Colombia, la salud bucal se incorporó como contenido de la atención en el sistema de salud a partir de la Ley 100 de 1993. Este cambio modificó la forma liberal del ejercicio profesional, que fue predominante desde su origen. Objetivo: caracterizar y analizar críticamente las políticas de salud bucal en Colombia en el periodo 1994-2017, respecto a la universalidad, la integralidad y la equidad. Análisis de la política: Se realizó una revisión descriptiva que incluyó normas, documentos técnicos, artículos científicos y de opinión. Se utilizó un enfoque histórico hermenéutico y una lectura crítica para interpretar las políticas, clasificadas en relación a la atención individual, la salud pública, y la formación y ejercicio profesional. Conclusiones: la atención odontológica en el sistema de salud incluye un conjunto amplio de procedimientos y tecnologías; sin embargo, la cobertura de la atención es baja y la inversión es insuficiente para garantizar la universalidad. Se identificaron políticas relacionadas con la adopción de medidas preventivas poblacionales, la vigilancia epidemiológica, el desarrollo de estudios poblacionales, la implementación de acciones colectivas en entornos y más recientemente, la formulación de políticas públicas territoriales; sin embargo, las políticas no tienen una clara articulación entre sí, y de estas con la atención individual. Las políticas relacionadas con la formación y el ejercicio laboral están orientadas por el mercado y la capacidad reguladora del Estado es débil. El desarrollo de políticas públicas en salud bucal es incipiente y desarticulado. Se requiere un mayor impulso a la investigación en este campo.
Palabras clave: Colombia, derecho a la salud, políticas públicas de salud bucal, promoción de la salud, sistemas de salud, reforma de la atención en salud.
Abstract: Background: In Colombia, oral health was incorporated as content of care in the health system, starting with Law 100 of 1993. This change modified the liberal form of professional practice that prevailed since the origin of the dental profession in the country. Purpose: characterize and critically analyze oral health policies in Colombia in the period 1994-2017, with respect to universality, integrality and equity. Policy analysis: A descriptive review was carried out that included standards, technical documents, scientific and opinion articles. A historical hermeneutic approach and a critical reading were used to interpret the policies, classified in relation to individual attention, public health, and professional training and practice. Conclusions: The contents of dental care in the health system include a broad set of procedures and technologies; however, coverage of care is low, and investment is insufficient to guarantee universality. We identified policies related to preventive population measures, epidemiological surveillance, the development of population studies, the implementation of collective actions in everyday life environments and, more recently, the formulation of territorial public policies; however, these policies do not have a clear articulation with each other, and of these with the processes of individual attention. The policies related to the training and work practice of dentistry are market oriented, with a weak regulatory capacity of the State. The development of public policies in oral health is incipient and disarticulated. A greater boost to research in this field is necessary.
Keywords: Colombia, health care reform, health care systems, health promotion, oral health public policy, right to health.
Resumo: Antecedentes: Na Colômbia, a saúde bucal foi incorporada como conteúdo de cuidado no sistema de saúde, a partir da Lei 100 de 1993. Essa mudança modificou a forma liberal de prática profissional que prevaleceu desde a origem da profissão odontológica no país. Objetivo: caracterizar e analisar criticamente as políticas de saúde bucal na Colômbia no período 1994-2017, no que diz respeito à universalidade, integralidade e eqüidade. Análise de políticas: Foi realizada uma revisão descritiva que incluiu normas, documentos técnicos, artigos científicos e de opinião. Utilizou-se uma abordagem histórico-hermenêutica e uma leitura crítica para interpretar as políticas, classificadas em relação à atenção individual, saúde pública e formação e prática profissional. Conclusões: O conteúdo do atendimento odontológico no sistema de saúde inclui um amplo conjunto de procedimentos e tecnologias; no entanto, a cobertura de atendimento é baixa e o investimento é insuficiente para garantir a universalidade. Foram identificadas políticas relacionadas a medidas preventivas da população, vigilância epidemiológica, desenvolvimento de estudos populacionais, implementação de ações coletivas em ambientes de vida cotidiana e, mais recentemente, a formulação de políticas públicas territoriais; no entanto, essas políticas não têm uma articulação clara entre si e, com elas, os processos de atenção individual. As políticas relacionadas à formação e prática de trabalho da odontologia são orientadas para o mercado, com fraca capacidade reguladora do Estado. O desenvolvimento de políticas públicas em saúde bucal é incipiente e desarticulado. Um maior impulso para a pesquisa neste campo é necessário.
Palavras-chave: Colômbia, direito à saúde, política pública de saúde bucal, promoção de saúde, reforma dos cuidados de saúde, sistemas de saúde.
INTRODUCCIÓN
A mediados de la década de 1990 se realizó una profunda reforma del sistema de salud en Colombia. La salud bucal fue incorporada dentro del nuevo sistema, como parte de los contenidos de la atención individual preventiva y resolutiva, así como dentro de los planes para la atención colectiva.
La reforma que creó el Sistema General de Seguridad Social en Salud (mediante la Ley 100 de 1993), acogió un conjunto de postulados que afirmaron al mercado como principio organizador, e incorporaron la salud como mercancía a la fuerza mediante la obligatoriedad del aseguramiento. El esquema definido por la Ley 100, cambió el rol del Estado, dejándole la responsabilidad de la regulación del sistema de salud y de algunas acciones de salud pública, mientras a los privados, de manera particular a empresas lucrativas, les asigna el grueso de la provisión de la asistencia en salud.
La incorporación de la salud bucal al sistema de salud produjo una transformación radical en términos de los procesos de planeación y desarrollo de políticas de salud en el país. Modificó el esquema de relaciones entre los actores del sistema y transformó la forma de ejercicio liberal independiente que prevaleció desde el origen de la profesión odontológica en el país, dando paso a la mayoritaria incorporación institucionalizada de la fuerza de trabajo en el mercado laboral, subordinado por una lógica de alta mercantilización y una posición dominante de las aseguradoras privadas (1).
El proceso de institucionalización de la odontología al interior del sistema de salud es reciente, tal vez ello explique el incipiente desarrollo de políticas públicas en la materia, y sea una de las razones por la cual las políticas existentes no están suficientemente articuladas. La investigación y las publicaciones científicas en este campo son escasas. Esta revisión corresponde a un primer análisis del equipo de trabajo del Observatorio Iberoamericano de Políticas Públicas de Salud Bucal en Colombia. La pretensión es animar el debate, la reflexión y movilización social por el derecho a la salud bucal en el país. Se ha construido con la intención de ser útil a los procesos de docencia y formación profesional, así como para facilitar análisis comparados a nivel regional.
MATERIALES Y MÉTODOS
El texto corresponde a un artículo de revisión descriptiva en relación con las políticas de salud bucal en Colombia durante la implementación del Sistema General de Seguridad Social en Salud en el periodo 1994-2017. Para ello se realizó una revisión documental en bases bibliográficas, bases de datos gubernamentales y literatura gris disponible en la web, en la que se incluyeron: normas, documentos técnicos, artículos científicos, de análisis y opinión, en el periodo definido. La pregunta orientadora de la revisión fue: ¿cuáles son las políticas públicas de salud bucal en el SGSSS? ¿cuáles son sus contenidos y alcances, respecto a la garantía del derecho a la salud? La búsqueda y análisis de información se realizó durante el segundo semestre de 2018.
No existen revisiones ni estudios previos que describan y analicen las políticas públicas de salud bucal en el país, en una mirada de conjunto. Ante dicho vacío, el objetivo de esta revisión fue recopilar y ordenar la información disponible respecto al tema, para identificar aspectos relevantes y analizar críticamente sus alcances respecto a criterios de universalidad, integralidad y equidad.
Se utilizaron los referentes propuestos por Franco para el análisis de las políticas y la reforma del sistema de salud colombiano (2). Se utilizó un enfoque histórico hermenéutico. Se apeló a una interpretación crítica de los cambios de la política de salud, que se han inscrito en una perspectiva neoclásica, de racionalidad económica que comprende la salud como bien de mercado y de consumo individual.
Desde esta perspectiva crítica, con sustento en el enfoque igualitarista de las políticas, se entiende la salud como derecho social y hecho político, que ve la justicia sanitaria como bien en sí mismo y ubica el desarrollo humano como horizonte de la política pública, que por tanto se propone la eliminación de las desigualdades sociales y de salud, la búsqueda de la equidad en el acceso a los beneficios y en los resultados, así como la universalidad en la cobertura. El análisis se orientó hacia el esclarecimiento de los contenidos y alcance de las políticas en tres dimensiones de las políticas: relativas a la atención individual, a la salud pública, y a la formación y ejercicio profesional, en clave de criterios como los de universalidad, integralidad y equidad, entendidos como condiciones básicas para la garantía del derecho a la salud.
RESULTADOS
El resultado de la revisión se presente en cuatro apartados; en el primero se presenta una breve e indispensable contextualización del sistema de salud colombiano. En el segundo, se presentan las políticas públicas de salud bucal en cuanto a la atención odontológica individual. El tercero describe las políticas relacionadas con la salud pública. El cuarto las relacionadas con la formación y ejercicio profesional de la odontología. Posterior a la presentación de los resultados se realiza la discusión y se plantean unas recomendaciones.
Generalidades sobre el Sistema de Salud en Colombia
La Constitución Política de 1991 define la seguridad social como un servicio público de carácter obligatorio y derecho irrenunciable de los habitantes, que se presta bajo la dirección, coordinación y control del Estado. A su vez, definió la atención en salud y el saneamiento ambiental como servicios públicos a cargo del Estado, organizados en forma descentralizada, por niveles de atención y con participación comunitaria (3). La salud y el saneamiento básico, así como otros servicios públicos esenciales, son de responsabilidad de los territorios subnacionales, especialmente de los municipios y distritos (4). Para el caso de los municipios pequeños que no logran certificarse administrativamente, los servicios de salud son corresponsabilidad conjunta del municipio y del departamento. El Sistema General de Seguridad Social en Salud –SGSSS–, promulgado en 1993, es el marco regulatorio del sistema de salud en Colombia.
En 2015, producto de la movilización social y la presión de la Corte Constitucional, se promulgó la Ley Estatuaria de la Salud, mediante la cual se reconoce el carácter fundamental y autónomo del derecho a la salud y se establecen mecanismos para su garantía, regulación y protección. Con esta se amplió el núcleo esencial de este derecho, al considerarlo derecho individual y colectivo, que comprende el acceso a servicios de salud de manera oportuna, eficaz y con calidad, pero también las acciones para actuar sobre los procesos sociales determinantes de la salud, mediante una acción intersectorial y el desarrollo de políticas públicas participativas (5).
Luego de más de dos décadas de desarrollo del SGSSS es evidente la contradicción entre el diseño institucional del sistema, organizado bajo una lógica de alta mercantilización, y los discursos orientadores tendientes a la garantía del derecho a la salud, emanados desde instancias jurídicas y reivindicados por organizaciones sociales y de usuarios de los servicios de salud, instituciones académicas y gremiales de la salud, entre otros (2,6-9).
La dirección, orientación y conducción del SGSSS está a cargo del Ministerio de Salud y Protección Social (MSPS). Contribuyen en la dirección del sistema, las entidades territoriales departamentales, distritales y municipales de salud (4). El financiamiento del SGSSS colombiano, basado en un concepto de solidaridad, moviliza recursos desde dos tipos de fuentes: (a) primarias (hogares y empresas), a través de cotizaciones, y (b) secundarias (recursos de la Nación). Existe un fondo de carácter público, que mancomuna los recursos y aplica un conjunto de normas de compensación y distribución que permite el financiamiento del aseguramiento, de las acciones preventivas de salud pública y catástrofes. Acciones como las de salud pública se financian con recursos de la Nación y territoriales con destinación específica (4).
El fondo que administra los recursos de la seguridad social en salud, anteriormente denominado Fondo de Solidaridad y Garantía (FOSYGA), en la actualidad se conoce como la Administradora de Recursos del Sistema de Seguridad Social en Salud-ADRES, creada por la Ley 1753 de 2015, que reemplazó en sus funciones al FOSYGA. ADRES constituye una entidad adscrita al Ministerio de Salud y Protección Social, con personería jurídica, autonomía administrativa y financiera y patrimonio independiente, encargada de administrar los recursos que hacen parte del Fondo de Solidaridad y Garantía (FOSYGA), los del Fondo de Salvamento y Garantías para el Sector Salud (FONSAET), los que financien el aseguramiento en salud, los copagos por concepto de prestaciones no incluidas en el plan de beneficios del Régimen Contributivo, los recursos que se recauden como consecuencia de las gestiones que realiza la Unidad Administrativa Especial de Gestión Pensional y Contribuciones Parafiscales de la Protección Social
El financiamiento del sistema de seguridad social se da principalmente por los aportes de los trabajadores o los subsidios del Estado a la población pobre, previamente clasificada como tal. Sin embargo, en Colombia son altas las tasas de informalidad laboral. Se calcula que al menos el 45% de los trabajadores con capacidad de pago, que cotizan a la seguridad social lo hacen como trabajadores independientes o por cuenta propia, es decir, que ejercen su propia actividad económica, de manera autónoma (10).
La afiliación a la Seguridad Social se realiza en dos regímenes: el régimen contributivo para la población trabajadora o con capacidad de pago y el régimen subsidiado para las personas sin capacidad de pago. En el Sistema de Seguridad Social en Colombia, se realizan varios tipos de cotizaciones bipartitas, para los trabajadores de la economía formal, estos aportes se realizan cada mes, teniendo como base el salario del trabajador (tabla 1).
| Subsistema | Aportes (%) sobre el Ingreso Base de Cotización – IBC** | ||
| Empleador | Trabajador | Total aportes | |
| Pensiones | 12 % | 4% | 16 % |
| Salud | 8,5 % | 4% | 12,5 % |
| Riesgos laborales (nivel I) | 0,5 % | 0,5 % | |
| Cajas de compensación | 4 % | 4 % | |
| Total | 25 % | 8% | 33 % |
En el caso de los trabajadores independientes o por cuenta propia, estos deben realizar la totalidad de los pagos a la seguridad social sobre el 40 % del ingreso devengado y cancelar cerca del 29 % del valor de sus ingresos cada mes. Es opcional la cotización a la Caja de Compensación Familiar, las demás cotizaciones son obligatorias.
Para la población sin capacidad de pago existe un subsidio en salud que es financiado con recursos públicos, una vez se ha clasificado la pobreza mediante la aplicación de la Encuesta SISBEN, que es el Sistema de Identificación de Potenciales Beneficiarios de Programas Sociales que, a través de un puntaje, clasifica a la población de acuerdo con sus condiciones socioeconómicas. Se utiliza para identificar de manera rápida y estandarizada a la población en situación de pobreza y vulnerabilidad para focalizar la inversión social. En la actualidad y luego de diferentes sentencias de la Corte Constitucional, el Plan de Beneficios en Salud, es de similar contenido para ambos regímenes en salud. La cobertura del aseguramiento es familiar. En el caso del régimen contributivo los hijos pueden ser beneficiarios hasta los 25 años, en caso de no tener hijos se pueden afiliar los padres del trabajador cotizante.
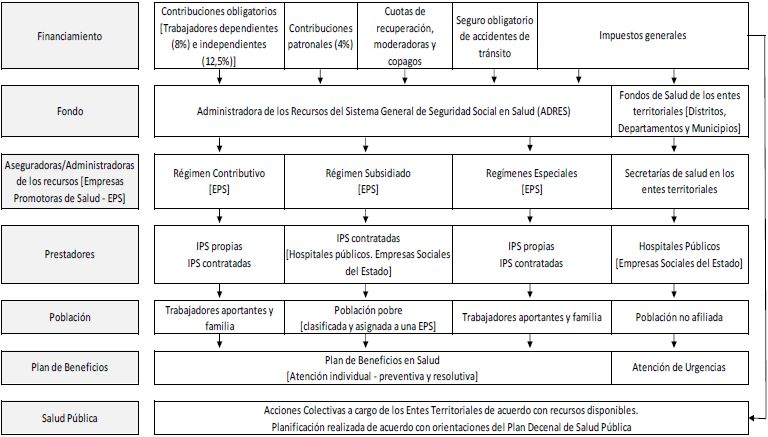
FIGURA 1
VISIÓN PANORÁMICA DE LA ESTRUCTURA DEL SISTEMA DE SALUD EN COLOMBIA
Fuente: elaboración de los autores
La salud pública es responsabilidad del Estado. Las acciones colectivas son responsabilidad de los gobiernos territoriales (departamentos, distritos y municipios), mientras las acciones preventivas individuales son de responsabilidad de las aseguradoras. Desde el 2011 se adoptó la estrategia de atención primaria de la salud para reorientar el sistema de salud, aunque no ha sido reglamentada con precisión. Así mismo, se definió un Plan Decenal de Salud Pública, que constituye la principal política pública en la materia (11). La salud bucal constituye un tema dentro de los diez ejes constitutivos del plan decenal.
El aseguramiento, que constituye la columna vertebral de organización del sistema, se orienta principalmente a la salud individual y se entiende como la administración del riesgo financiero, la gestión del riesgo en salud, la articulación de los servicios, la garantía de la calidad en la prestación de los servicios de salud y la representación del afiliado ante el prestador y los demás actores (4). En la actualidad la cobertura nacional de la afiliación al SGSSS es superior al 95 % (12,13). Esto ha sido presentado, desde instancias oficiales, como un logro principal del sistema de salud y un indicador de la cobertura universal de la salud en el país.
El aseguramiento incorpora un plan de beneficios, que es un conjunto de actividades, procedimientos, medicamentos, ayudas diagnósticas y terapias a las que tiene derecho la población. El Estado reconoce por cada afiliado, a cada Entidad Promotora de Salud –EPS- un valor per cápita anual, denominado Unidad de Pago por Capitación – UPC., que es fijado anualmente por el Ministerio de Salud y Protección Social. Las EPS son las entidades responsables de cumplir con las funciones del aseguramiento para los regímenes contributivo y subsidiado, así como también las de afiliación y la recaudación de sus cotizaciones, por delegación del Fondo de Solidaridad y Garantía –FOSYGA (4).
La prestación de servicios de salud se realiza a través de los diferentes tipos de prestadores de servicios de salud, instituciones públicas o privadas, que prestan servicios de carácter ambulatorio y hospitalario, y profesionales independientes, entre otros. Los prestadores de servicios de salud operan en un escenario de mercado regulado, cumpliendo las normas de habilitación establecidas por el Sistema Obligatorio de Garantía de Calidad, y ofertan sus servicios a cualquiera de los pagadores del Sistema (4). La relación entre aseguradores y prestadores ha resultado conflictiva. Los contratos entre estos tienden a ser incompletos e inestables, y se reconocen diferencias en la concentración y poder de negociación entre aseguradores y prestadores (13).
La oferta de servicios en el SGSSS se caracteriza por un predominio de los prestadores privados y una tendencia al crecimiento en el segmento de mayor complejidad tecnológica. El comportamiento de la ocupación en los prestadores públicos, da una muestra del modelo de atención predominante, el primer nivel no alcanza el 40 % de ocupación, mientras el segundo y tercero están por encima del 90 % (13). La combinación público-privada, así como la naturaleza descentralizada del sistema de salud, hacen que la coordinación y la gestión de la autoridad sanitaria nacional sea un asunto complejo (14).
El control social y la rendición de cuentas de los recursos de la seguridad social han sido escasos. La corrupción ha permeado algunas entidades en el conjunto de instituciones del sistema, incluyendo instituciones gubernamentales de orden nacional y territorial, aseguradoras e instituciones de prestación de servicios de salud (15,16).
Desde la perspectiva gubernamental, uno de los principales logros en el desarrollo del SGSSS está relacionado con la protección financiera de las familias, dado en indicadores como un bajo índice de gasto catastrófico y de gasto de bolsillo, estimado en 14 %, uno de los menores de la región latinoamericana. El gasto per cápita del SGSSS está estimado en USD$500, más bajo que países de la región con similar nivel de desarrollo económico (13). El gasto total como porcentaje del PIB es de 7,2 %. En el caso colombiano, es superior a la mediana mundial, a la de países de ingreso medio-alto y latinoamericanos, aunque resulta inferior respecto a países de la Organización para la Cooperación y el Desarrollo Económico-OCDE (17).
Si bien se aumentó la cobertura del aseguramiento a nivel nacional, hasta llegar a un 96 % en 2014, la percepción de la facilidad de acceso a los servicios de salud fue de 54 %, lo que indica que el 46 % de los usuarios consideraron difícil acceder a los servicios de salud (18). Además de los diferenciales regionales en la percepción de necesidad de atención en salud, identificados en las encuestas de medición de calidad de vida, el análisis de la disponibilidad de prestadores de servicios de salud ratifica las grandes diferencias entre regiones y en la disímil relación entre prestadores por habitantes (figura 2). En términos generales, las regiones con mayores necesidades de servicios de atención médica son los que cuentan con menores instituciones prestadoras por habitante (19).
En síntesis, el arreglo institucional del SGSSS se caracteriza por (1) la separación de funciones (administración, aseguramiento y provisión de servicios); (2) la participación de actores públicos y privados en las funciones del aseguramiento y la provisión, compitiendo por la “calidad y la eficiencia”; (3) el aseguramiento universal obligatorio como base para garantizar la estabilidad de los flujos financieros. La población se incorpora en tres regímenes posibles: el contributivo, que incluye a la población trabajadora con capacidad de pago, el subsidiado, que incluye a la población pobre, identificada y clasificada por el Estado, que recibe un subsidio en salud, y los regímenes especiales, que incluyen algunos sectores de trabajadores que mantuvieron algunas condiciones especiales; (4) la clasificación, focalización y asignación de subsidios a los pobres, como mecanismo de incorporación al mercado, lo que supone una profunda transformación del principal mecanismo de financiación de las instituciones públicas de prestación de servicios de salud, que pasan de recibir los recursos de forma directa (del llamado subsidio a la oferta), y compiten por los recursos con otros prestadores y que administran los aseguradores (el llamado subsidio a la demanda); (5) la definición de contenidos de los servicios (paquetes), el establecimiento de su costo y precio de transacción para facilitar la negociación sobre lo rentable; (6) la definición de responsabilidades en la provisión de servicios, abierto tanto para públicos como para privados, donde para los primeros implica la reestructuración para flexibilizar la fuerza de trabajo, el cambio en el mecanismo de financiación institucional (la búsqueda de contratos de los subsidios a la demanda que poseen los aseguradoras), y la transformación de las instituciones bajo la lógica empresarial y la conducción bajo principios de la atención gerenciada (1).
El desarrollo normativo de la salud en el país ha sido profuso, destacándose además del conjunto de leyes emanadas por el Congreso de la República, un amplio y significativo desarrollo jurídico garantista, proferido por la Corte Constitucional, además de un amplio desarrollo normativo, de carácter técnico y reglamentario desde la autoridad sanitaria nacional.
Políticas de salud bucal en la atención odontológica individual
Las políticas para la atención odontológica individual están definidas en la normatividad del SGSSS. El Plan de Beneficios en Salud, contiene actividades educativas y preventivas en salud bucal, ayudas diagnósticas radiográficas, la atención de urgencias odontológicas, además de procedimientos de operatoria, endodoncia, odontopediatría, estomatología y medicina oral, cirugía bucal y maxilofacial, y la rehabilitación con la realización de prótesis mucosoportadas totales. Se puede afirmar que la cobertura del plan de beneficios es amplia, aunque el reconocimiento ciudadano de ello sea bajo, así como lo es el uso de servicios odontológicos especialmente en las poblaciones de condición económica media y alta (20).
Las actividades educativas y preventivas están definidas en la norma técnica para la atención preventiva en salud bucal, tales acciones están orientadas a la disminución del riesgo de caries dental y de enfermedad periodontal en la población mayor de 2 años. Incluye el control de placa bacteriana, el detartraje supragingival o control mecánico de placa, la aplicación de flúor y de sellantes para menores de 18 años, así como la aplicación de barniz de flúor para menores de cinco años (21). Estas actividades son gratuitas para los usuarios y están exentas de cobros de copago.
Las ayudas diagnósticas radiográficas incluidas en el plan de beneficios, siempre y cuando no tengan fines estéticos son: radiografía panorámica (ortopantomografía) para maxilares superior e inferior, radiografías de maxilar superior e inferior, de articulación temporomandibular, radiografías intraorales (oclusales, periapicales y coronales incluyendo el juego completo).
Los procedimientos odontológicos del Plan de Beneficios en Salud incluyen: obturaciones dentales en amalgama, ionómero y resina. Tratamiento de conductos en dientes unirradiculares o multirradiculares. Procedimientos básicos de cirugía oral y maxilofacial, incluyendo la exodoncia de exodoncia de terceros molares permanentes, independiente en la posición en que se encuentren; además de la atención quirúrgica y la rehabilitación de los pacientes con anomalías cráneo maxilofaciales severas como el labio fisurado congénito. Las prótesis dentales mucosoportadas totales, incluyendo la inserción, adaptación y control. Tienen derecho a estas prótesis, los afiliados cotizantes al régimen contributivo con un ingreso base de cotización igual o inferior a dos (2) salarios mínimos legales mensuales vigentes.; esta cobertura se extiende a los beneficiarios de los cotizantes; en el régimen subsidiado están cubiertas para todos los afiliados.
El financiamiento de la atención odontológica en el marco del aseguramiento se realiza mediante cálculos actuariales de acuerdo con las frecuencias de uso esperadas y la tasa de ganancia estimada por las aseguradoras. Algunos estudios han evaluado la inversión realmente realizada por las aseguradoras. Para 1995 el Ministerio de Salud proponía una inversión en salud bucal de 14,89 % del valor de la Unidad de Pago por Capitación - UPC, basado en una frecuencia de uso de 4,5 actividades y un valor de $10.964 pesos por persona [equivalente a USD$3.59 usando la misma tasa de cambio que se presenta a lo largo del texto]. Análisis de 1998 identificaron que el gasto no llegaba al 3 % de la UPC (22).
Los hallazgos de un estudio reciente del grupo de economía de la salud de la Universidad de Antioquia sobre los recursos que invierten tres EPS en Medellín para la atención odontológica confirman que los recursos invertidos son discrecionales en cada EPS, que estos oscilan entre 2% y 6 % de la UPC, que se han reducido con el paso de los años (respecto a los cálculos iniciales del Ministerio de Salud en 1995). Los cálculos del estudio, estiman que para satisfacer las necesidades básicas de atención odontológica en la ciudad de Medellín y cumplir con las metas de cobertura propuestas en la normatividad, se requeriría una inversión entre el 7-9 % de la UPC, lo que significaría duplicar los recursos que actualmente invierten las EPS (23).
Los tratamientos odontológicos excluidos del Plan de Beneficios son: los de periodoncia (excepto el detartraje supragingival, alisado radicular campo cerrado y el drenaje de colección periodontal), procedimientos de implantología, prótesis parciales (dentomucosoportadas), tratamientos de ortodoncia, blanqueamiento dental, los enjuagues bucales, cremas dentales, cepillos y seda dental. Algunos de los más activos agentes que demanda la exclusión de servicios odontológicos del plan de beneficios son las propias sociedades científicas de las especialidades odontológicas (24).
De acuerdo con los cálculos oficiales, a partir del análisis de los registros de la prestación de servicios de salud, la cobertura de la atención odontológica ha presentado un aumento paulatino, aunque sigue teniendo una baja cobertura, alcanzando un 7,1 % de la población total del país (25). Algunos análisis recientes de la cobertura de la atención odontológica en la población perteneciente a las aseguradoras de la ciudad de Medellín, estiman una cobertura promedio de un 10 % entre las seis principales EPS de Medellín, señalando un probable subregistro y sin tener en cuenta la atención de los consultorios particulares (20). El mismo estudio analizó la información de tres EPS de la ciudad; encontró una cobertura que oscila del 21 % al 27 %, con niveles cercanos al 40 % para la primera infancia y la infancia, y alrededor del 20 % para la población adulta y los adultos mayores(20) .
Políticas de salud bucal en la salud pública
En cuanto a las políticas de salud bucal en la salud pública, vale la pena destacar la implementación de un conjunto de medidas, entre las que se encuentran la adición de flúor a la sal de consumo humano y su vigilancia, el desarrollo de encuestas nacionales de salud bucal, la formulación de planes nacionales de salud bucal, la implementación de acciones colectivas a cargo de los gobiernos locales y la implementación de políticas públicas de salud bucal a nivel territorial.
La fluoruración del agua de consumo en Colombia data de 1953, medida que solo alcanzó una cobertura de 40 %, por lo que fue suspendida una década después. Entre 1963-1973, la OMS/OPS y la Universidad de Antioquia, con el financiamiento de Instituto Nacional de Investigaciones Dentales del Servicio de Salud Pública de los Estados Unidos, realizaron los estudios técnicos para adicionar flúor a la sal de consumo (26).
En 1984 con el decreto 2024 se aprobó la fluoruración de la sal en Colombia, adicionada con valores de 200 parte por millón –ppm– de flúor (+/- 20 ppm como límites superior e inferior). La medida comenzó a ser implementada en 1989, luego de realizar un inventario del contenido natural de flúor en las aguas para consumo público (25). De acuerdo con los resultados del IV estudio nacional de salud bucal de 2014, la prevalencia de fluorosis en niños de 5 años (dentición temporal) fue de 8.4 %, a los 12 años del 62 % y a los 15 años del 56 % (27).
La vigilancia y control de esta medida está a cargo del Instituto Nacional de Vigilancia de Medicamentos y Alimentos (INVIMA). Sin embargo, estos procesos se han realizado de manera discontinua y no sistemática (25). En el año 2012 se incorporó al Sistema Nacional de Vigilancia en Salud Pública, la vigilancia de exposición al flúor mediante sitios centinela (28)
En cuanto a los estudios poblacionales, el Ministerio de Salud ha realizado cuatro estudios nacionales de salud bucal: la investigación nacional de morbilidad oral de 1965/1966, el II estudio de morbilidad oral de 1977/1980; el III estudio nacional de salud bucal de 1998 y el IV estudio nacional de salud bucal en 2014. Lo que ha permitido monitorear la evolución de los indicadores de morbilidad oral en 50 años, constatando una tendencia progresiva en la disminución de la prevalencia y la severidad de la caries dental, así como avanzar en el reconocimiento de otros asuntos relevantes como las representaciones sociales de la salud bucal y su proceso de determinación social.
De acuerdo con los resultados del IV Estudio Nacional de Salud Bucal realizado en 2014, cerca del 92 % de las personas entre 12 y 79 años han presentado en algún momento de su vida caries dental, al igual que el 33 % de los niños de 1, 3 y 5 años quienes también han presentado antecedentes de la enfermedad (figura 2)(27).
El indicador de dientes cariados (en estadio avanzado), obturados y perdidos por caries (COP), en el último estudio nacional en 2014, fue de 1,51 dientes afectados a los 12 años, valor que disminuyó respecto a la medición de 1998 [COPD 2,3 a los 12 años]. Asimismo los resultados de dicho estudio, indican un aumento tanto en número de personas como en severidad de la enfermedad periodontal cuya manifestación se encontró inclusive en adolescentes; además de un incremento en fluorosis leve y muy leve y el edentulismo, las lesiones por prótesis y la estomatitis (27).
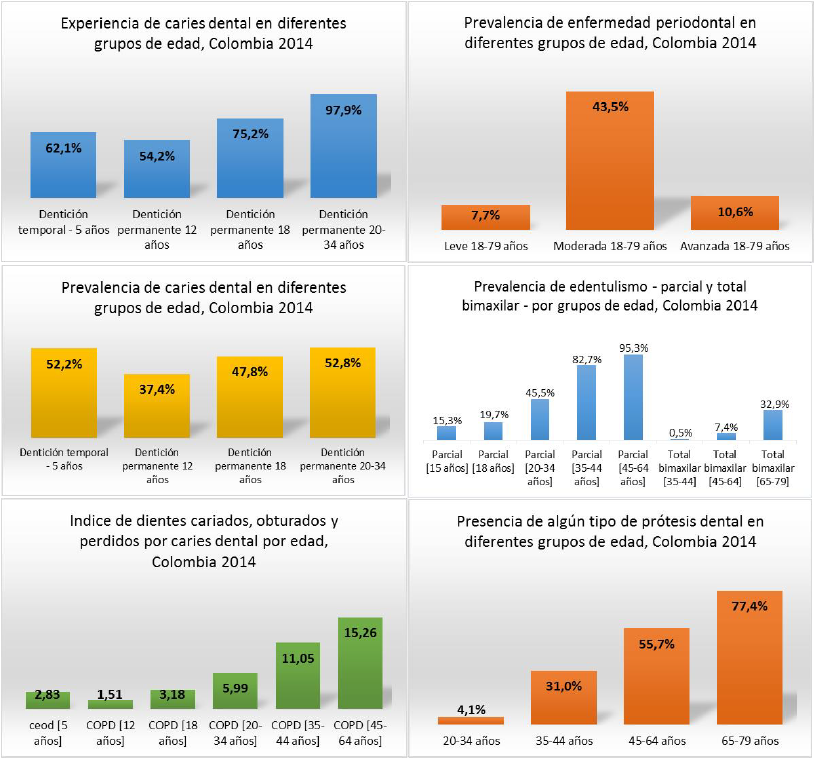
FIGURA 2
ALGUNOS INDICADORES DE LA SITUACIÓN DE LA SALUD BUCAL EN COLOMBIA, 2014 Fuente: IV Estudio Nacional de Salud Bucal, 2014 (27)
Elaboración de los autores.
Desde el ente rector de la política de salud se han formulado dos planes nacionales de salud bucal, uno en 1996 y otro en 2005, en ambos casos con participación de la academia y los gremios, en cabeza de la Asociación Colombiana de Facultades de Odontología y la Federación Odontológica Colombiana. Las líneas de acción del último PNSB (2005) fueron cinco: 1) posicionamiento de la salud bucal como componente del derecho a la salud integral; 2) garantizar el acceso a la población a los servicios de salud bucal; 3) fortalecimiento de la gestión de la salud bucal en los niveles territoriales y de los actores relacionados; 4) fortalecimiento de la gestión integral del recurso humano de la salud bucal; 5) mejoramiento de los procesos de gestión de la información (29).
El Plan Decenal de Salud Pública 2012-2021, constituye la principal política de salud pública vigente del SGSSS. Esta política incluye la salud bucal como un contenido entre una de sus dimensiones prioritarias (condiciones crónicas no transmisibles). Definió como metas para 2021, entre otras: incrementar en 20 % las prácticas de autocuidado para el manejo de la salud bucal; incrementar en el 20 % la población del país sin caries, con énfasis en la primera infancia, niñez y adolescencia; incrementar en el 20 % la población mayor de 18 años sin pérdida dental por enfermedad bucodental prevenible; y contar con un sistema de análisis, seguimiento, monitoreo y evaluación de políticas, planes, programas y estrategias implementadas a nivel nacional y territorial para abordar los determinantes sociales de la salud, la salud bucal, y las ENT (30).
La implementación del Plan Decenal de Salud Pública es responsabilidad de los entes territoriales, especialmente de los municipios y distritos. Su alcance está condicionado por la capacidad técnica, financiera y operativa de los mismos, por lo que las inversiones, enfoques, estrategias y coberturas son altamente heterogéneas a lo largo del país. La implementación de acciones educativas en el entorno escolar, y en espacios de cuidado de preescolares, pueden ser las más comunes en la implementación del plan decenal en los diferentes entes territoriales.
Para avanzar en las metas definidas en el Plan Decenal de Salud Pública, el Ministerio de Salud definió lineamientos para el desarrollo de procesos preventivos para la salud bucal, denominada “Soy Generación Más Sonriente”, dirigida hacia la primera infancia, la infancia y la adolescencia, que se desarrolla a partir de 2016 como parte de la implementación de la Política de Atención Integral en Salud. La estrategia consiste en la realización de actividades educación en salud bucal y la realización de jornadas para la aplicación tópica de barniz de flúor (31). Si bien estas estrategias contribuyen al mejoramiento de las condiciones de salud bucal de la población, su proceso de implementación es irregular, en tanto depende del compromiso político y la disponibilidad técnica, operativa y financiera de los gobiernos locales.
Como alternativa para enfrentar la debilidad nacional en la rectoría de la política sanitaria, desde inicios del siglo XXI, algunos entes territoriales han formulado e implementado políticas públicas participativas de alcance territorial. Las de mayor alcance y reconocimiento han sido las políticas públicas de salud bucal de las ciudades de: Bogotá (2004), Manizales (2006) y Medellín (2013). En los tres casos, se trató de procesos de construcción participativa, cuyo punto de partida fue la problematización de la situación de la práctica odontológica y de la salud bucal, y su horizonte la renovación del quehacer profesional y la potenciación de los procesos de participación y movilización social para avanzar en la garantía del derecho a la salud bucal.
En estas iniciativas locales, la pretensión ha sido rescatar el papel del Estado en la rectoría y liderazgo del sistema de salud, recuperar el integralidad en el abordaje de la salud bucal mediante la reorientación del modelo de atención con un enfoque familiar, comunitario y territorial, la recuperación y resignificación del quehacer de la promoción de la salud en espacios sociales, la articulación entre sector académico, servicios sociales y de salud para la formación a líderes comunitarios, el fortalecimiento de estrategias de comunicación y el control social desde los actores sociales. Con todo esto, procurar avanzar en la universalidad y equidad de la atención odontológica. Producto de su implementación, se ha ampliado el campo de acción de la práctica odontológica, generando nuevos espacios laborales y ampliando el alcance de las acciones dirigidas a la población (32).
Políticas para la formación y el ejercicio profesional de la odontología
En 1984 existían 12 programas de formación profesional en odontología en igual número de instituciones. En la actualidad, existen 43 programas de formación profesional, desarrollados por 22 universidades, en 17 ciudades, con cerca de 1900 cupos semestrales. El 11 % de las instituciones son públicas. La mayoría de los programas tienen una duración de diez semestres, uno de ellos tiene una duración de ocho semestres. Existen 109 programas de especialización que corresponden a 49 especializaciones, 3 maestrías y 1 doctorado (33,34). De acuerdo con datos oficiales del Observatorio de talento humano del Ministerio de Salud, en el año 2015 existían más 45 mil odontólogos en el país.
En la formación profesional existe un predominio formativo de un quehacer centrado en el conocimiento biotécnico (32). Es insuficiente la apropiación que las instituciones formadoras tienen acerca de las condiciones a las que deben responder los procesos formativos, existe un predominio de las orientaciones técnicas y biomecánicas, sobre los hechos estructurales y estructurantes de la sociedad.
Muy a pesar de las prescripciones formativas de las instituciones formadoras, existe una distancia entre lo formal propuesto y lo formal en ejecución, bajo el lema presuntivo de formar un ser humano integral, comprometido con la transformación de las realidades sociales, que incitan a comprender la realidad en la cual se insertan los problemas de salud bucal y comprometer las capacidades de forma creativa, crítica y colaborativa. Estas no dejan de ser expresiones valorativas que enriquecen los diseños curriculares pero que no tienen concreción práctica cotidiana a lo largo del proceso formativo. No hay, por tanto, una conexión intencionada entre las propuestas misionales y filosóficas, y los diseños y operacionalizaciones curriculares, los cuales se llenan de explicaciones y cursos teóricos y prácticos, ajenos a estas intenciones y alcances, pues se dan desde una realidad instrumental y mecánica.
La autoridad sanitaria nacional reconoce la debilidad e insuficiencia en las competencias y perfiles de los recursos humanos formados para garantizar una atención primaria en salud con capacidad resolutiva. A su vez, señala la utilización inadecuada de los recursos especializados en la mediana y alta complejidad, ocasionada tanto por los incentivos hacia la inducción de demanda desde la oferta, así como por debilidad para llevar a cabo acciones de promoción de la salud y prevención de la enfermedad (13).
En los últimos 30 años, en un contexto de reformas neoliberales en las políticas de educación, se triplicó la oferta de odontólogos en el país. De 0,32 odontólogos por 1.000 habitantes en 1984 se llegó a 0,93 en el 2015 (figura 3). En la actualidad hay casi un odontólogo por 1.000 habitantes en Colombia. En 10 años, entre 2001-2011 egresaron 15.083 odontólogos y 4.170 especialistas (33).
Si se considera el parámetro propuesto por la Organización Mundial de la Salud, que propone un (1) odontólogo por 3.500 habitantes, el escenario colombiano expone un exceso de profesionales de la odontología, a lo que se sumaría la concentración de estos en las grandes y medianas ciudades.
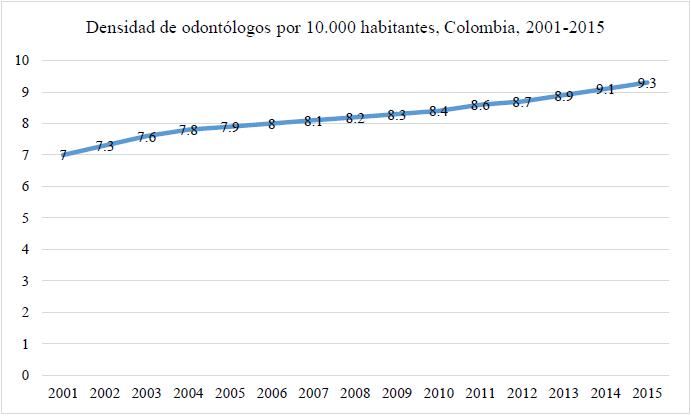
FIGURA 3
DENSIDAD ESTIMADA DE ODONTÓLOGOS POR 10.000 HABITANTES, COLOMBIA 2001-2015
Fuente: Ministerio de Salud y Protección Social. Consultado en noviembre de 2017. http://ontalentohumano.minsalud.gov.co/indicadores/Paginas/NumeroEstimadoTalentoHumanoSalud.aspx Elaboración de los autores.
De acuerdo con los estudios de talento humano del Ministerio de Salud, para la segunda década del siglo XXI se proyectaba un crecimiento acelerado de la oferta de odontólogos en el país, a la par de tasas de desempleo que serían superiores al 30 % (tabla 2) (35). Algunos análisis recientes dan cuenta de un proceso acelerado de pauperización en el ingreso económico de los odontólogos, un detrimento de las condiciones laborales y un proceso de estratificación profesional entre antiguas y nuevas generaciones profesionales (1).
Para el año 2016, el Ministerio de Salud estimó que había cerca de 47.500 odontólogos (incluyendo especialistas): 9,3 por cada 10.000 habitantes. El 70 % se concentra en seis departamentos, observándose una mayor densidad en Bogotá (21/10.000). Para este mismo año, cerca del 68% realizó cotizaciones al Sistema General de Seguridad Social en Salud - SGSSS, con un ingreso base de cotización mensual que fluctúa entre US$589,1 y 850,9 ..
Paradójicamente, a la par de la hiperconcentración de los profesionales de la odontología en las grandes ciudades, las plazas de servicio social obligatorio, que podrían orientar el primer empleo del recién egresado hacia las zonas rurales, se han visto reducidas a una mínima expresión. Las plazas de servicio social para el año 2017 fueron 430, es decir que solo podrían absorber el 13,6% de los recién egresados inscritos, exonerando al 86,4 % de los nuevos profesionales (tabla 3) (34).
| Año | Demanda institucional | Demanda no institucional | Demandatotal | Otro empleo, estudio, pensión | Total En el mercado laboral -pensionados | Número estimado de egresados de Odontología | ** Tasa estimada de desempleo |
| 2016 | 14012 | 10830 | 24842 | 10840 | 35682 | 51620 | 30,9% |
| 2017 | 14334 | 10930 | 25264 | 11146 | 36410 | 53077 | 31,4% |
| 2018 | 14664 | 11027 | 25691 | 11452 | 37143 | 54535 | 31,9% |
| 2019 | 15002 | 11121 | 26123 | 11759 | 37882 | 55993 | 32,3% |
| 2020 | 15349 | 11213 | 26562 | 12065 | 38627 | 57452 | 32,8% |
| Fuente: Ministerio de la Protección Social, 2007 (35). Elaborada por los autores. *** Estimaciones realizadas por los autores. | |||||||
| Año | Plazas disponibles | Odontólogos inscritos | Plazas asignadas | Profesionales exonerados | Plazas vacantes |
| 2016 | 498 | 2994 | 498 | 2496 | 0 |
| 2017 | 430 | 3164 | 430 | 2734 | 0 |
Un reciente estudio sobre el talento humano en salud identificó los rasgos principales del personal sanitario al que caracterizó como: joven, con una clara profundización de la feminización, poco desarrollo del segmento de tecnólogos y técnicos profesionales. En el segmento de profesionales, el 36% de ellos aporta a la seguridad social como independiente. Llama la atención la situación de los ingresos profesionales de los odontólogos, que son los menores al compararlos con otros profesionales de la salud, a partir de la información de aportes a la seguridad social (36).
DISCUSIÓN
La salud bucal, a partir de la Ley 100 de 1993, se incorporó en los contenidos de la prestación de servicios de salud a los que tiene derecho la población. Significó un vehículo para iniciar la transformación en la cultura de una población que siempre tuvo que pagar por estos servicios, que normalizó la pérdida de los dientes y el deterioro de la salud bucal, como una consecuencia de la edad y que vio los servicios odontológicos como un gasto oneroso, a la vez y paradójicamente, resultó ser un factor de detrimento del prestigio profesional, de la calidad del trabajo de los profesionales (1).
No obstante la amplitud de la cobertura teórica del sistema de salud respecto a los procedimientos odontológicos, es el propio sistema de salud el principal obstáculo para garantizar la integralidad de la atención, dada la fragmentación del proceso de atención por el diseño institucional, el esquema de inclusiones/exclusiones de actividades y procedimientos en el Plan de Beneficios, así como por la separación entre actividades y responsabilidades en la atención individual y la atención colectiva.
Al analizar en perspectiva histórica los estudios epidemiológicos nacionales han sido un importante instrumento desde el cual el ente rector de la política sanitaria, ha pretendido impulsar la implementación de planes y programas a nivel territorial, no obstante las limitaciones propias de este tipo de aproximaciones, dado por el alcance de las muestras para reconocer las particularidades de los contextos sociales y grupos humanos, en un país pluricultural y de una rica diversidad etnocultural y geográfica, así como por la discrecionalidad de la voluntad política para implementar medidas y los diferenciales en las capacidades técnicas, financieras y humanas de los entes territoriales.
La implementación de los planes nacionales de salud bucal ha sido parcial. Se ha visto limitada por las características intrínsecas del SGSSS, relacionadas con la alta fragmentación del sistema y la baja capacidad de rectoría del Estado, así como por la escasa divulgación y compromiso de los entes territoriales y de los demás actores con las acciones y metas propuestas, la desaparición de la instancia técnica de salud bucal en la estructura orgánica del Ministerio de Salud, con la consecuente pérdida de capacidad técnica para liderar procesos y la invisibilización en la política sanitaria nacional (37).
Los esfuerzos realizados a nivel local en la implementación de las política públicas territoriales en salud bucal se han enfrentado a situaciones de cambio en los actores políticos municipales que le han restado fuerza, permanencia y continuidad a las apuestas iniciales, sumado además a las dificultades de financiación y de fragmentación entre los diferentes actores de la práctica odontológica dado el SGSSSS, que ha repercutido negativamente en la reducción de la cobertura de las acciones, en las posibilidades de innovación en las estrategias de salud pública, así como en la integración en equipos interdisciplinarios que dinamicen los procesos definidos. No obstante realizarse con las dificultades inherentes a la escasa regulación en esta materia, y suponer un esfuerzo de los actores locales dado el vacío normativo sobre el cual operan, estos esfuerzos municipales no han tenido un respaldo técnico, financiero y político decidido de parte de la autoridad sanitaria nacional.
En los últimos años ha cobrado relevancia la discusión relacionada con la empleabilidad y calidad del empleo odontológico en el país. Un alto porcentaje de los nuevos egresados laboran en condiciones de trabajo precario, con bajos salarios, largos periodos de para, sin la posibilidad real de negociar y/o concertar el salario con el empleador, sea en clínicas privadas de ejercicio liberal de la profesión, o trabajando para las instituciones públicas o privadas que atienden a los afiliados a la seguridad social en salud, en donde los contratos son en su mayoría bajo la modalidad de prestación de servicios (a término fijo y sin garantías laborales).
El mercado de trabajo reconfigurado producto de la reforma en salud de Colombia liquidó las convenciones colectivas de trabajo, lo que apuntaló la flexibilización y precarización del trabajo en el sector salud, y de manera particular, produciendo una tendencia hacia la proletarización del trabajo odontológico (1). Los trabajadores de la salud y en especial el gremio odontológico no han logrado desarrollar alternativas organizativas fuertes que le permitan junto con otros profesionales de la salud, negociar unas mejores condiciones laborales que superen los contratos precarios, que caracterizan la relación laboral predominante.
Las nuevas generaciones de odontólogos se debaten entre el cada vez más difícil mercado para la práctica liberal de la profesión, o vincularse con contratos precarios a instituciones de salud que prestan servicios a la seguridad social. A la par de la reforma de la seguridad social, y aprovechando el cambio en el balance de la relación demanda social de servicios odontológicos y oferta profesional, así como el desestimulo que produjo la reforma hacia la práctica privada en su forma liberal tradicional, producto de la incorporación de servicios en el plan de beneficios a lo que la población afiliada al SGSSS podría acceder, se dio un crecimiento acelerado del modelo de cadenas de clínicas particulares que operan bajo franquicia y con bajos costos de los tratamientos, en ocasiones producto de la precarización del trabajo profesional. En la actualidad existen por lo menos tres grandes cadenas que hacen presencia en las medianas y grandes ciudades del país y reportan ingresos de $100.000 millones de pesos anuales [que corresponderían a poco más de $32 millones de dólares anuales, usando la misma tasa de cambio anotada anteriormente en el texto] (38).
Las políticas de formación del talento humano y para el ejercicio profesional de la odontología no son el resultado de un proceso de planificación y concertación social, por el contrario, son dejados a la acción espontánea de las fuerzas del mercado. Los resultados saltan a la vista.
CONCLUSIONES Y RECOMENDACIONES
El desarrollo de políticas públicas en la materia es incipiente y las existentes no están suficientemente articuladas ni resultan sistemáticas. Los procesos de formación profesional aun no incorporan de manera decidida la enseñanza del campo de políticas públicas. El liderazgo profesional en las instituciones gubernamentales necesita ser fortalecido. Se requiere un mayor impulso a la investigación en este campo.
Esta aproximación a las tendencias y puntos críticos de las políticas públicas de salud bucal luego de dos décadas de implementación del SGSSS, ha permitido identificar un grupo de fortalezas y debilidades, a partir de la cuales se puede encaminar el desarrollo de unas líneas de trabajo e intercambio, de cara a fortalecer la universalidad, integralidad y la orientación hacia la equidad de las políticas de salud bucal en el país, en el marco del de iniciativas como el Observatorio Iberoamericano de Políticas Públicas de Salud Bucal. Se enuncian y describen sintéticamente ocho líneas para el fortalecimiento de las políticas públicas de salud bucal en Colombia.
Formación y apropiación del enfoque de derecho a la salud
La noción de derecho a la salud y de la salud bucal como un componente de ello es reciente en la historia del desarrollo de las políticas de salud en el país. Ni las instituciones formadoras de recursos humanos, ni los profesionales y sus organizaciones gremiales, ni las instituciones prestadoras de servicios de salud, ni los funcionarios públicos de las instituciones gubernamentales, ni los propios ciudadanos en ciudades y campos, han sido formados para su ejercicio y defensa, ni logran tener una clara conciencia histórica sobre el significado de ello.
Es necesario desarrollar un proceso de amplio alcance y sostenido en el tiempo para la formación ciudadana, profesional y de los diferentes actores de la práctica odontológica, tendiente a la apropiación del enfoque de derecho a la salud y los mecanismos de exigibilidad y justiciabilidad que lo hagan posible. Esta es una tarea en la que pueden unir esfuerzos las instituciones académicas, las organizaciones sociales, las instituciones gubernamentales y gremiales.
Monitoreo crítico de la inversión, las coberturas, los resultados en la atención individual y de las estrategias orientadas a la salud colectiva
Es notoria la ausencia de información de calidad y de análisis que permitan identificar la inversión efectiva que ha sido destinada a la atención odontológica y a la implementación de estrategias orientadas a la salud colectiva, así como la ausencia de monitoreo a las coberturas efectivas, tanto de la atención preventiva, resolutiva y de las estrategias de salud pública, como de los resultados en salud en los diferentes grupos poblacionales.
La ausencia de información y de procesos de monitoreo crítico, constituye un poderoso obstáculo para orientar la toma de decisiones en la búsqueda de la universalidad, la integralidad y la equidad. Este vacío podría ser subsanado mediante una estrategia de articulación entre las instituciones gubernamentales, académicas y los prestadores de servicios, para reorientar procesos de investigación tendientes a generar insumos de calidad que orienten la toma de decisiones. Las tesis y trabajos de grado podrían ser aportes valiosos en esta dirección.
Análisis de la situación de salud bucal a nivel territorial y con enfoque de equidad
El contar con análisis de la situación de salud bucal a nivel nacional, de un periodo de 50 años, constituye una fortaleza importante, en tanto permite reconocer las tendencias y transformaciones epidemiológicas en el mediano plazo. Sin embargo, las características de este tipo de estudios limitan que puedan recoger las particularidades de las poblaciones y territorios en un país pluridiverso y con grandes niveles de inequidad.
Los microdatos de los estudios nacionales de salud bucal deben ponerse a disposición del público general y de los investigadores, de acuerdo a la política nacional de datos abiertos, que ya tiene ejemplos avanzados en instituciones como el Departamento Administrativo Nacional de Estadística – DANE, y el Departamento Nacional de Planeación – DNP.
Es importante, que a nivel de los entes territoriales y de manera coordinada con la autoridad sanitaria nacional, se pueda avanzar en el desarrollo de procesos de análisis de la situación de salud bucal a nivel de los municipios, con énfasis en el reconocimiento de las desigualdades sociales entre grupos humanos y territorios.
Recuperación del liderazgo técnico y del posicionamiento en las instituciones de la autoridad sanitaria y en los entes territoriales
La posibilidad de impulsar un trabajo sostenido y de imprimirle direccionalidad a ello, en los diferentes aspectos que demanda el presente momento histórico por el que atraviesa la práctica odontológica del país, pasa por recuperar la capacidad técnica y el liderazgo en las instituciones de la autoridad sanitaria nacional y en los entes territoriales responsables de liderar las políticas públicas de salud bucal.
Al tener una relevancia estratégica de tal magnitud, le corresponde al conjunto de líderes de la práctica odontológica del país aunar esfuerzos para generar una demanda conjunta dirigida hacia las instancias políticas gubernamentales, hasta lograr tal objetivo.
Reorientación del modelo de atención hacia uno con enfoque territorial, familiar y comunitario
La orientación biomedicalizada de los procesos de atención y de la gestión de la salud bucal a nivel institucional y territorial requiere un replanteamiento del modo en que se organizan las respuestas para mejorar la salud bucal en la población. La situación actual se ve estimulada por un doble proceso: por la orientación predominantemente morbicéntrica del sistema de salud, como por el énfasis biotécnico de la formación profesional.
Se requiere un gran esfuerzo creativo y articulado entre los actores de la práctica odontológica y el liderazgo técnico de los entes territoriales, para poner en marcha innovadoras formas de articulación de los saberes y recursos dispuestos en los territorios, para garantizar y mantener la salud bucal de la población. Las plazas de servicio social obligatorio podrían redimensionarse y recuperarse para tal propósito. Las experiencias de los territorios con políticas públicas locales, pueden ser una fuente de aprendizajes al respecto.
Regulación de los programas de formación profesional y posgraduada
Es indispensable y urgente concertar medidas para controlar la aparición de nuevos programas de formación profesional y regular los cupos que se ofertan en la actualidad, dentro de un gran acuerdo nacional de las universidades y las instancias gubernamentales responsables de la política de salud y de educación. Los niveles de desempleo, subempleo y la precarización del trabajo odontológico son preocupantes.
La implementación de modelos de atención con enfoque territorial, familiar y comunitario pueden ser una estrategia que permita hacer frente a la concentración urbana y al exceso de profesionales que los análisis de distribución del talento humano demuestran.
Apoyo a la implementación de políticas públicas territoriales de salud bucal
Las experiencias territoriales de implementación de políticas públicas de salud bucal representan el mejor esfuerzo por enfrentar los desafíos que el desarrollo del sistema de salud ha impuesto a las realidades municipales. Constituyen una fuente de aprendizajes de gran relevancia, que ameritan un completo apoyo por parte de la autoridad sanitaria nacional. Los actores de la práctica odontológica tendrían que demandarlo colectivamente y hacer la abogacía necesaria para que ello ocurra.
Fortalecer los contenidos relacionados con políticas públicas en la formación profesional
Es poco probable que las políticas públicas de salud bucal puedan ser fortalecidas sino existe un proceso estructurado de sensibilización, reconocimiento y formación en dicho campo a las nuevas generaciones de profesionales que se forman en las facultades y escuelas de odontología en el país. La formación en este campo temático puede ser una oportunidad para propiciar el reconocimiento de los contextos sociales y políticos en los cuales se inscribe la acción profesional del presente siglo.
Finalmente la legislación colombiana y los alcances en la prestación de los servicios están hoy en Colombia amparados en la salud como derecho humano fundamental, alcance que parece incomprensible desde estas miradas, y generan de paso una limitación comprensiva que los profesionales tengan para permitir y tramitar una intervención garantista (en el acceso a los servicios de salud), pues estos profesionales formados y los futuros formadores se paran en concepciones del proceso salud enfermedad que nos les permite acompasar las consultas y el diseño de los planes de beneficios; adicionalmente, existe la asimetría en la información que sobre derechos, deberes y acciones que en salud tienen las personas, y los profesionales son los proveedores de estos significados, lo que se convierte de hecho, en una barrera cultural para el acceso.
Las consecuencias de los problemas de acceso recaen no solo sobre los actores más débiles en la cadena de las decisiones, lo favorece también, la pérdida de oportunidad explicativa que tienen las instituciones formadoras para entender y trasmitir las visiones de la calidad de la atención y del acto médico como tal, y las explicaciones que se tengan del acto de enfermar o morir las personas, así como el deterioro de las condiciones de la población en la salud pública. Los esfuerzos del personal de la salud, de las instituciones formadoras y sus responsabilidades y competencias, y especialmente, sus acciones a emprender con la población deben estar centradas en favorecer la búsqueda, para vencer los obstáculos generados por la negación sistemática de los actores del mercado al derecho constitucional a la salud.
REFERENCIAS
1. Otálvaro Castro GJ, Zuluaga Salazar SM. Transformaciones de la práctica odontológica en el contexto de la reforma estructural del Estado de finales del siglo XX: confluencias hacia la proletarización de la odontología en Colombia. Rev Fac Odontol Univ Antioq. 2014; 25(supl): S27-38.
2. Franco-Giraldo A. Referentes teóricos para el análisis de la reforma del sistema de salud colombiano. Rev Gerenc y Políticas Salud [Internet]. 2012 [citado 30 de junio de 2018]; 11(22):28-42. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S1657- 70272012000100003&lng=en&nrm=iso&tlng=
3. Asamblea Nacional Constituyente. Constitución Política de Colombia [Internet]. Bogotá, D.E.: República de Colombia; 1991 [citado 5 de noviembre de 2017]. p. 125. Disponible en: http://www.alcaldiabogota.gov.co/sisjur/normas/Norma1.jsp?i=4125
4. Ministerio de Salud y Protección Social de Colombia. Sistema de Salud en Colombia. En: Giovanella L, Feo O, Faria M, Tobar S, editores. Sistemas de Salud en Suramérica: desafíos para la universalidad, la integralidad y la equidad [Internet]. Primera ed. Rio de Janeiro: Instituto Suramerico de Gobierno en Salud; 2012. p. 349-440. Disponible en: http://www.isags- unasur.org/uploads/biblioteca/2/bb%5B8%5Dling%5B2%5Danx%5B9%5D.pdf
5. Congreso de la Republica de Colombia. Ley Estatutaria 1751. Por medio de la cual se regula el derecho fundamental a la salud y se dictan otras disposiciones. [Internet]. República de Colombia; 2015 p. 13. Disponible en: http://www.alcaldiabogota.gov.co/sisjur/normas/Norma1.jsp?i=60733
6. Franco S. Para que la salud sea pública: algunas lecciones de la reforma a la salud y seguridad social en Colombia. Gerenc y Políticas Salud [Internet]. 2003 [citado 5 de noviembre de 2016]; 2(4): 58-69. Disponible en: http://revistas.javeriana.edu.co/index.php/gerepolsal/article/viewFile/2805/2067
7. Hernández M, Torres-Tovar M. Nueva reforma en el sector salud en Colombia: portarse bien para la salud financiera del sistema. Med Soc [Internet]. 2010 [citado 30 de junio de 2018]; 5(4): 241-5. Disponible en: http://www.medicinasocial.info/index.php/medicinasocial/article/view/515
8. Vega-Vargas M, Eslava-Castañeda JC, Arrubla-Sánchez D, Hernández-Álvarez M. La reforma sanitaria en la Colombia de finales del siglo XX: aproximación histórica desde el análisis sociopolítico. Rev Gerenc y Políticas Salud [Internet]. 2012 [citado 30 de junio de 2018]; 11(23): 58-84. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S1657- 70272012000200004&lng=en&nrm=iso&tlng=
9. Molina G, Ramírez A. Conflicto de valores en el sistema de salud de Colombia: entre la economía de mercado y la normativa constitucional, 2007-2009. Rev Panam Salud Pública [Internet]. abril de 2013 [citado 30 de junio de 2018]; 33(4): 287-93. Disponible en: http://www.scielosp.org/scielo.php?script=sci_arttext&pid=S1020- 49892013000400008&lng=es&nrm=iso&tlng=es
10. Redacción Vanguardia Liberal. Sección economía. Así cotizan la seguridad social los independientes. Diario Vanguardia Liberal [Internet]. 2017. Disponible en: http://www.vanguardia.com/economia/negocios/392336-asi-cotizan-a-seguridad-social-los- independientes
11. Congreso de la República de Colombia. Ley 1438. Por medio de la cual se reforma el Sistema General de Seguridad Social en Salud y se dictan otras disposiciones. [Internet]. Bogotá D.C.: República de Colombia; 2011. p. 1-51. Disponible en: http://www.alcaldiabogota.gov.co/sisjur/normas/Norma1.jsp?i=41355
12. Así vamos en Salud. Cobertura del aseguramiento consolidado nacional [Internet]. 2017 [citado 25 de noviembre de 2017]. p. 1. Disponible en: http://asivamosensalud.org/indicadores/consolidado-nacional
13. Ministerio de Salud y Protección Social. Política de Atención Integral en Salud [Internet]. Bogotá D.C.: Ministerio de Salud y Protección Social; 2016 [citado 16 de enero de 2017]. p. 97. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/modelo-pais- 2016.pdf
14. Organización para la Cooperación y el Desarrollo Económico. OECD Reviews of Health Systems: Colombia 2016 [Internet]. Paris: OCDE; 2015 dic [citado 2 de diciembre de 2017]. (OECD Reviews of Health Systems). Disponible en: http://www.oecd-ilibrary.org/social- issues-migration-health/oecd-reviews-of-health-systems-colombia-2015_9789264248908-en
15. Redacción Judicial. Corrupción y burocracia: grandes fallas en el sistema de salud en Colombia. El Espectador [Internet]. 27 de marzo de 2012; Disponible en: https://www.elespectador.com/noticias/judicial/corrupcion-y-burocracia-grandes-fallas-el- sistema-de-sa-articulo-334846
16. Agencia de Noticias UN. Corrupción desangra sistema de salud colombiano. UN Periódico [Internet]. 15 de febrero de 2017; Disponible en: http://agenciadenoticias.unal.edu.co/detalle/article/corrupcion-desangra-sistema-de-salud- colombiano.html
17. Petro MT, Restrepo JH, Londoño D. El gasto y la prioridad de la salud en Colombia. Observatorio de la Seguridad Social [Internet]. diciembre de 2015 [citado 2 de diciembre de 2017]; 16. Disponible en: http://bibliotecadigital.udea.edu.co/dspace/bitstream/10495/3557/1/Observatorio-seguridad- social-31.pdf
18. Ministerio de Salud y Protección Social C. Informe Nacional de Calidad de la Atención en Salud 2015. Bogotá D.C.: Ministerio de Salud y Protección Social; 2015.
19. Ayala García J. La salud en Colombia: más cobertura pero menos acceso [Internet]. Bogotá D.C.; 2014. (Documentos de trabajo sobre economía regional y urbana). Report n°: 204. Disponible en: http://www.banrep.gov.co/sites/default/files/publicaciones/archivos/dtser_204.pdf
20. Grupo de Economía de la Salud. Facultad de Ciencias Económicas– Universidad de Antioquia. Mitos y realidades sobre la cobertura en salud bucal. Periódico El Pulso [Internet]. junio de 2018; Disponible en: http://www.periodicoelpulso.com/junio_2018/investigacion- 1.html
21. Ministerio de Salud. Norma técnica para la atención preventiva en salud bucal. Bogotá D.C.: República de Colombia; 2000. p. 20.
22. Salazar DM, Ternera JH, Tovar S, Atuesta MF, Barragán M. Caracterización de la situación actual de la profesión de odontólogo en Colombia [Internet]. Bogotá D.C.; 2008 [citado 2 de diciembre de 2017]. Disponible en: http://repositorio.sena.edu.co/bitstream/11404/2144/1/3067.pdf
23. Grupo de Economía de la Salud. Facultad de Ciencias Económicas– Universidad de Antioquia. Recursos y costos de los servicios de salud bucal. Periódico El Pulso [Internet]. junio de 2018; Disponible en: http://www.periodicoelpulso.com/junio_2018/investigacion- 2.html
24. Otálvaro GJ, Forero LE, Naranjo CB. Implicaciones de la exclusión de los servicios odontológicos del plan obligatorio de la salud del Sistema General de Seguridad Social en los entes territoriales. CES odontol. 2004; 17(Primer semestre): 81-2.
25. Ministerio de Salud y Protección Social C. Documento técnico. Perspectiva del uso del flúor vs caries y fluorisis dental en Colombia [Internet]. Bogotá D.C.: Ministerio de Salud y Protección Social; 2016 [citado 22 de noviembre de 2017]. p. 89. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/PP/ENT/perspectiva-uso-fluor.pdf
26. Goméz O, Jiménez A, Mejía R. El aporte de la Universidad de Antioquia a la odontología latinoamericana. Educ Médica y Salud [Internet]. 1978 [citado 25 de noviembre de 2017]; 12(4): 349-60. Disponible en: http://bases.bireme.br/cgibin/wxislind.exe/iah/online/?IsisScript=iah/iah.xis&src=google&base=PAHO&lang=p&next Action=lnk&exprSearch=4999&indexSearch=ID
27. Ministerio de Salud y Protección Social. IV Estudio Nacional de Salud Bucal. Bogotá D.C.: 2014.
28. Instituto Nacional de Salud. Protocolo de vigilancia en salud pública de exposición a flúor [Internet]. Bogotá, D.C.: Instituto Nacional de Salud; 2017 [citado 25 de noviembre de 2017]. p. 59. Disponible en: http://www.ins.gov.co/lineas-de-accion/Subdireccion- Vigilancia/sivigila/Protocolos SIVIGILA/PRO Exposición Flúor (centinela)-.pdf
29. Ministerio de la Protección Social. Plan Nacional de Salud Bucal 2005-2008 [Internet]. Bogotá D.C.: Ministerio de la Protección Social; 2005. p. 27. Disponible en: http://www1.paho.org/hq/dmdocuments/2009/OH_COL_PlanNacSalBuc2005.pdf
30. Ministerio de Salud y Protección Social. Plan Decenal de Salud Pública 2012-2021: La salud en Colombia la construyes tú [Internet]. Bogotá, D.C.: Ministerio de Salud y Protección Social; 2013 [citado 10 de diciembre de 2016]. p. 237. Disponible en: https://www.minsalud.gov.co/Documentos y Publicaciones/Plan Decenal - Documento en consulta para aprobación.pdf
31. Ministerio de Salud y Protección Social. Lineamientos estrategia incremental de cuidado bucal y protección específica en salud bucal para primera infancia, infancia y adolescencia [Internet]. Bogotá D.C.: Ministerio de Salud y Protección Social; 2017 [citado 4 de diciembre de 2017]. p. 38. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/PP/ENT/lineam-soy- genrsn-mas-sonrnt-2017.pdf
32. Alcaldía de Medellín, Universidad de Antioquia. Lineamientos de Política Pública de Salud Bucal para Medellín 2013-2022 [Internet]. Otálvaro GJ, Zuluaga S, Marín A, Caldas LG, editores. Medellín-Colombia: Facultad Nacional de Salud Pública, Universidad de Antioquia; 2015. 135 p. Disponible en: http://www.udea.edu.co/wps/portal/udea/web/generales/interna/!ut/p/z1/1ZRLU8MgFIX_il1 0yQB5lS4zMdWptdG-bNg4hKQWJQka0lF_vSSOCx9NpzPdyCYwfOcAZ- 4NpHANacF24oFpURZMmnVMvXsyDCzsO2hyMRsHyPcCPxzMVxOLWPCuA8CrwIV0 77ZLsPNTH12OiAEcf2gPIzwP8ZF6dIVd5N-GN9NFFNycj60j9b8B2
33. Ministerio de Salud y Protección Social. Abecé sobre el IV estudio nacional de salud bucal. Bogotá D.C.: Ministerio de Salud y Protección Social; 2014. p. 12.
34. Ternera JH. A propósito de la autorización de nuevos programas de odontología. Medellín, Colombia; 2017. Observatorio Nacional de Salud Bucal y de la Práctica Odontológica.
35. Ministerio de la Protección Social. Programa de Apoyo a la Reforma de Salud-PARS. Los recursos humanos de la salud en Colombia. Balance, competencias y prospectiva [Internet]. Segunda edición. Bogotá D.C.: Ministerio de la Protección Social y CENDEX de la Universidad Javeriana; 2007 [citado 25 de noviembre de 2017]. 474 p. Disponible en: http://www.javeriana.edu.co/cendex/GPES/publicaciones/libros/Recursos_humanos_II_ed.pd f
36. Ortiz LC, Cubides JH, Restrepo DA. Caracterización del talento humano en salud: Hacia el sistema de información del registro único nacional del talento humano en salud. Monit estratégico [Internet]. 2013 [citado 25 de noviembre de 2017]; (4): 63-8. Disponible en: https://docs.supersalud.gov.co/PortalWeb/Comunicaciones/MonitorEstrategico/Monitor- Estrategico004-2013.pdf
37. Franco ÁM, Ochoa E, Martínez E. Reflexiones para la construcción de política pública con impacto en el componente bucal de la salud. Rev Fac Odontol Univ Antioquia [Internet]. 13 de diciembre de 2009 [citado 25 de noviembre de 2017]; 15(2): 78-90. Disponible en: https://aprendeenlinea.udea.edu.co/revistas/index.php/odont/article/view/3246
38. Revista Dinero-sección Salud. El mercado de las clínicas dentales sonríe en Colombia. Revista Dinero [Internet]. septiembre de 2015; Disponible en: http://www.dinero.com/edicion-impresa/negocios/articulo/clinicas-dentales-disputan-clientes-colombianos/214152
