Artículos
Equipo Clínico de Intervención a Domicilio: cómo trabajamos desde el modelo AMBIT con las familias
Clinical Home Intervention Team: How We Work With Families Within the AMBIT Model
Equipo Clínico de Intervención a Domicilio: cómo trabajamos desde el modelo AMBIT con las familias
Revista de la Asociación Española de Neuropsiquiatría, vol. 44, núm. 146, pp. 43-65, 2024
Asociación Española de Neuropsiquiatría

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 26 Febrero 2024
Aprobación: 17 Octubre 2024
Resumen: En los últimos años hemos asistido a un aumento de los tratamientos domiciliarios. La intervención en el medio natural de las familias nos permite observar cómo los síntomas en los adolescentes son frecuentemente la expresión de los funcionamientos familiares alterados. El equipo de intervención domiciliaria (ECID) trabaja con los adolescentes y sus familias para restablecer o mejorar las capacidades de mentalización de sus miembros y su capacidad para contener las ansiedades y los conflictos. Las familias que atendemos presentan altos porcentajes de violencia intrafamiliar, negligencia, consumo de tóxicos, problemas de salud mental y falta de una vivienda estable. Para poder abordar estas dificultades en múltiples áreas, el ECID trabaja siguiendo el modelo AMBIT (Adaptive Mentalization-Based Integrative Treatment), desarrollado por el Anna Freud Centre, que nos ayuda a mantener una postura mentalizadora en el trabajo con pacientes y familias, con la red de profesionales y dentro del propio equipo. En la intervención con la familia, siempre somos dos profesionales, lo que nos ayuda a mantener la capacidad de mentalización y nos da la posibilidad de modelar la demanda de ayuda, en familias donde pedir ayuda y confiar en ella es extremadamente complicado. Adaptamos el trabajo familiar a las necesidades de la familia en cada momento. En este artículo describimos nuestro equipo, el modelo que utilizamos para atender a las familias, la posición de los terapeutas, las características de las familias que atendemos, para, a través de una viñeta clínica, poder aportar algunas observaciones del trabajo familiar realizado y reflexionar sobre sus características, aportaciones y dificultades.
Palabras clave: terapia familiar, tratamiento domiciliario, adolescencia, mentalización.
Abstract: In recent years we have witnessed an increase in home-based treatments, allowing this intervention in the natural environment of families to observe how frequently symptoms in adolescents are the expression of altered family functioning. The Clinical Home InterventionTeam (ECID) works with adolescents and their families and tries to restore or improve the mentalization capacity of their members and their ability to contain anxieties and conflicts. The families we work with have high rates of domestic violence, neglect, substance abuse, mental health problems and lack of stable housing. In order to work with difficulties in multiple areas, the ECID works within the AMBIT framework (Adaptive Mentalization-Based Integrative Treatment), developed by the Anna Freud Centre, which helps us to maintain a mentalizing stance in our work with patients and families, with the network, and within the team itself. In the work with families, we always have two professionals involved, which helps us to maintain the mentalizing capacity and gives us the possibility of modeling the ask for help in families where asking for help and relying on it is extremely complicated. We adjust our family intervention to the family needs at any time. This paper describes our team, how we work with families, the therapist’s stance, the features of the families we work with, and, through a clinical vignette, we provide some observations of the family work done and reflect on its characteristics, contributions, and difficulties.
Keywords: family therapy, home treatment, adolescence, mentalization.
Introducción
NO EXISTE UNA PERSONA AISLADA EN EL MUNDO. Nuestra historia vital está unida a la de nuestras familias y se vincula a los espacios que habitamos. La casa es, entre ellos, fundamental. Habitar y compartir este espacio influye en la intimidad, las rutinas y las costumbres, de forma que la organización interna de la vivienda muestra las características de sus moradores (1). Los problemas y trastornos mentales no son puramente individuales: surgen en contextos relacionales y son mediados por lo que ocurre en esas relaciones, impactando a las personas que los padecen y a su entorno al mismo tiempo. Es por ello necesario observar las características estructurales, dinámicas y sociales que puedan llevar a un incremento en el riesgo de padecer un problema de salud mental (2). El hogar es el espacio íntimo de convivencia donde fluyen los afectos, los conflictos y las soluciones. El conocer cómo están distribuidos los bienes y los espacios nos da una idea del tipo de relaciones que allí se producen: roles, jerarquías, límites, ciclo vital y otros aspectos. Además, conocer el entorno que rodea al domicilio es vital para comprender el ambiente social en el que viven las familias atendidas: servicios en la zona, infraestructuras, transportes, etc. (1).
El trabajo en el domicilio con la familia nos permite observar en primera línea la intimidad familiar, más allá de lo concreto de las características del espacio físico. Algunos aspectos observables sobre la dinámica familiar son comunes en las intervenciones familiares realizadas en el despacho: por ejemplo, los mitos familiares, los duelos, los secretos… La intervención domiciliaria nos permite una observación y comprensión de estas características familiares más profunda. Los valores familiares pueden estar expuestos en la organización de la casa: ¿se cuida el espacio común, siquiera existe? La jerarquía familiar se refleja en la ocupación de los espacios: ¿quién tiene y quién no espacio propio?, ¿de quién son los objetos que ocupan el espacio? Los duelos individuales y familiares se expresan en el domicilio a través de imágenes y objetos: ¿hay fotos de personas que ya no están?, ¿hay espacios que no se ocupan porque pertenecían a alguien que murió?, ¿hay objetos que se adquirieron con una ilusión y que han quedado congelados y abandonados al no cumplirse?
Incorporar al encuadre terapéutico el trabajo en el domicilio ayuda a reducir el riesgo de abandono del tratamiento en un 40% en las dos primeras semanas en tratamientos comunitarios de salud mental (3). Hay estudios que sugieren que una alianza terapéutica positiva se relaciona positivamente con el resultado terapéutico (4). A pesar de los beneficios de la terapia a domicilio, esta tiene también aspectos impredecibles y dificultades que no son fáciles de manejar y que no se dan en contextos más tradicionales, como la consulta o el despacho (5,6,7). Hay autores que proponen que hay algo propio de la terapia familiar que te hace actuar “como si hubieras olvidado todo lo que sabes” (8).
En general, los programas de tratamiento familiar a domicilio facilitan una intervención intensiva, trabajan con la familia como un sistema y proporcionan ayudas y tratamientos basados en las necesidades de la familia dentro de su comunidad (9). Las intervenciones se llevan a cabo en el contexto de los valores familiares, las creencias y la cultura, poniendo énfasis en empoderar a la familia para que sea autónoma y desarrolle recursos, así como para que desarrolle una red de soporte informal (10). En Cataluña, desde hace más de veinte años, funciona el Programa de Soporte Individualizado (PSI), que implementa en su trabajo la atención a domicilio en el trastorno mental grave y con baja vinculación a los servicios (11). En salud mental se está pasando de ingresos largos a ingresos breves e intensivos, centrados en el tratamiento psicofarmacológico, seguidos por un tratamiento intensivo en el domicilio (12). En muchas ocasiones, la terapia familiar en domicilio es el último intento para prevenir un emplazamiento fuera del hogar. Se ha observado que los pacientes a los que se ofrece terapia en domicilio sufren trastornos emocionales y comportamentales más severos que la población atendida en contexto de despacho (10). Suelen ser consideradas familias “de riesgo” o “multiproblemáticas” (5,13), que están en riesgode quedar atrapadas en un círculo de dificultades a nivel de salud mental, estatus socioeconómico bajo y mayor vulnerabilidad psicosocial (14). Todo ello puede llegar a generar un impacto negativo en la vulnerabilidad de futuras generaciones de manera transgeneracional (2).
Los programas de terapia en el domicilio han demostrado reducir con éxito el número de menores vulnerables alejados del domicilio, así como el riesgo de hospitalizaciones recurrentes y el número de síntomas asociados al problema del usuario (15). En los últimos quince años, diferentes estudios han demostrado la alta efectividad de los tratamientos domiciliarios dirigidos a familias que sufren dificultades psicosociales crónicas en múltiples ámbitos (12,14,16,17). La combinación de psicoterapia reglada y tratamiento comunitario (donde estaría incluido el trabajo familiar domiciliario) consigue efectos más sólidos de lo que generan por separado la terapia familiar o la psicoterapia individual (18). En niños y adolescentes, tanto el tratamiento intensivo durante el ingreso como el tratamiento intensivo en la comunidad han sido asociados con una mejoría clínica en numerosos estudios (19). Sin embargo, el tratamiento intensivo comunitario ha sido asociado con hospitalizaciones más breves, mejor satisfacción en el paciente y menor coste (12).
El Equipo Clínico de Intervención a Domicilio (ECID)
El Equipo Clínico de Intervención a Domicilio (ECID) es un equipo interdisciplinar de atención clínica domiciliaria creado en 2017 para atender a jóvenes de 12 a 18 años en situaciones de alto riesgo psicopatológico y de exclusión social, que presentan absentismo escolar y de otros servicios en general, en relación con su sufrimiento emocional. Jóvenes a los que la red ordinaria de atención a la salud mental no ha conseguido vincular, y con la característica común de que no buscan o incluso rechazan las ayudas. Se trata de adolescentes en los que se ha establecido una desconfianza epistémica hacia las personas adultas y las posibilidades de ayuda que ofrecen (20).
En términos generales, observando la sintomatología, hallamos dos perfiles: jóvenes que viven replegados en el domicilio y que presentan fobias sociales graves, estados mentales de alto riesgo, trastornos psicóticos, y en los que el aislamiento es un mecanismo de protección; y otro perfil de jóvenes externalizantes, con trastornos de conducta, trastornos de personalidad emergentes, que se hacen expulsar de los lugares de socialización propios de su edad, como el instituto, clubs de deporte, centros abiertos, etc.
Para ambas tipologías, el ECID propone un tratamiento intensivo domiciliario en el sentido más amplio del término, esto es, allí donde el adolescente y la familia acepten ser visitados. Son tratamientos de un máximo de dos años de duración, que permiten una apertura a las relaciones y a la demanda y la aceptación de la ayuda, así como la construcción de un proyecto de vida real para los adolescentes y sus familias. Para llevar a cabo este trabajo, el equipo requiere de un modelo que permita vertebrar la actividad terapéutica y, a la vez, adaptarse a las necesidades de los usuarios.
El modelo AMBIT, base de los ECID
El ECID se organiza siguiendo el modelo AMBIT (21,22), que cuenta con amplia experiencia en la formación y organización de equipos para atender a personas en situaciones muy complejas que generan alto impacto. Es un enfoque de equipo completo, diseñado para dispositivos y servicios que trabajan con usuarios que presentan problemáticas complejas en múltiples ámbitos (problemas de salud mental, consumo de tóxicos, etcétera). Se basa en la teoría y práctica de la Terapia Basada en la Mentalización, y su principal objetivo es apoyar a los equipos para desarrollar sistemas de atención adaptados a su propio contexto. (Figura 1)
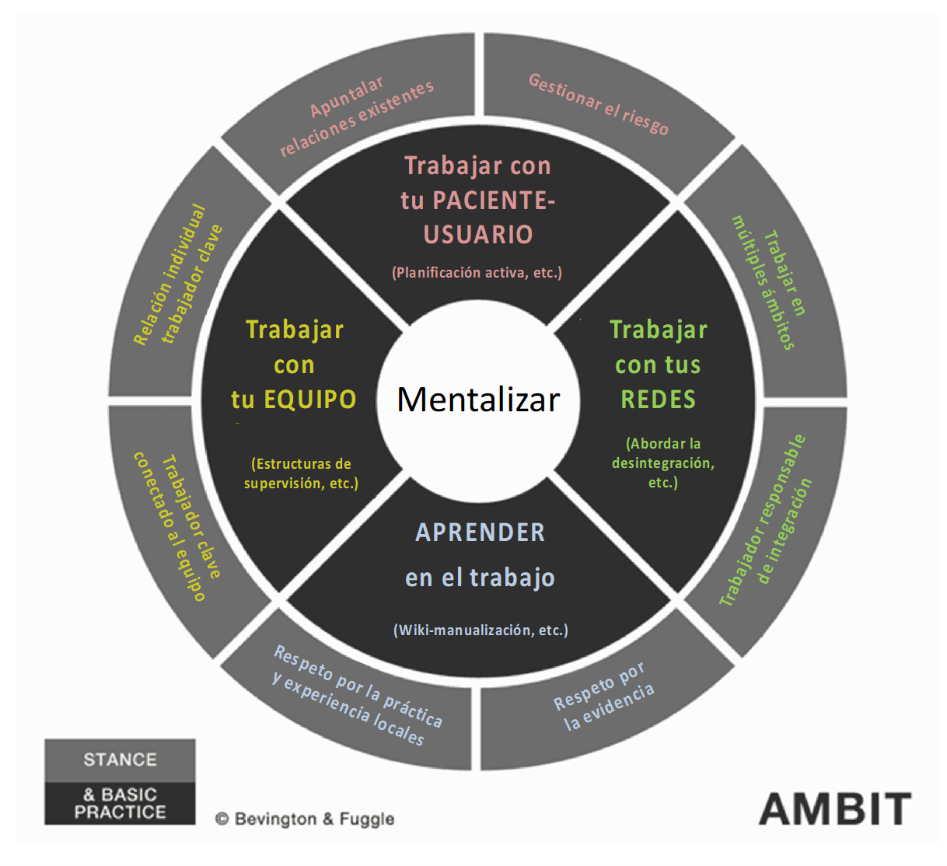
Figura 1
El modelo AMBIT en su típica representación en rueda
A nivel de equipo, el modelo AMBIT plantea un funcionamiento transdisciplinar parecido a los Equipos de Tratamiento Asertivo Comunitario (ETAC) (22), en los que el centro de la intervención es la relación terapéutica con el adolescente y con su familia, que pivotará en dos de los profesionales del equipo independientemente de su formación de base. Todos los miembros del ECID tienen formación y experiencia psicoterapéutica y en mentalización. En cada caso, de los dos referentes, independientemente de su rol profesional, uno será el referente del adolescente y el otro, el referente de la familia. El referente encargado de crear la relación de confianza con el adolescente integrará el saber del resto de roles profesionales, utilizando distintos recursos en función del momento de la relación. Por ejemplo, podrá realizar una visita conjunta con la psiquiatra para introducir medicación, informar de recursos en la red a través de la información transmitida por el trabajador social, etc.
El equipo tiene como función principal la contención y elaboración de los impactos que implica nuestro trabajo para el profesional y así cuidar de sus capacidades de mentalización. Esta función también se aplica en los tratamientos familiares que vamos a describir.
Posición de los terapeutas en el abordaje familiar
En el trabajo con las familias, los profesionales del ECID están expuestos a niveles elevados de emoción y comunicación rápida, de forma que la propia capacidad de mentalizar o pensar se encuentra amenazada. En el enfoque de las entrevistas familiares, se prioriza métodos cuidadosos y efectivos. La presencia de dos terapeutas permite demostrar activamente habilidades de mentalización y contención. Además, se mantiene conscientemente una postura mentalizadora durante todo el proces
a) La postura mentalizadora
La postura mentalizadora del terapeuta es una forma de ser y, sobre todo, estar con las personas con las que se trabaja. Sirve para ayudar a no perder o recuperar las capacidades de mentalización en las visitas familiares, modelando las habilidades que se quieren estimular en los miembros de la familia en tratamiento. Las capacidades de los terapeutas para utilizar su propia mente y mostrar disponibilidad y flexibilidad para cambiarla cuando se le presentan puntos de vista alternativos promoverá esa capacidad en las personas atendidas, fomentando curiosidad hacia la mente del terapeuta, hacia la propia y hacia los demás, como una actividad básica y esencial en el trabajo del aquí y ahora.
Lo que ayuda a mantener una postura mentalizadora es:
- Sostener la incertidumbre, mostrar la ausencia de certeza absoluta sobre aquello que es correcto o incorrecto, y que también implica la preferencia de ver las cosas como relativas y complejas.
- Una postura humilde, o sea, una actitud equilibrada y respetuosa ante lo que las personas afirman sobre sus propios estados mentales basada en la aceptación de no estar en una posición privilegiada para conocer el contenido de la mente de otra persona.
- El sentido del humor, que permite interactuar y reflexionar de manera relajada y creativa expresando sentimientos y emociones sin acritud, relativizando aspectos de culpabilidad implícitos en muchas comunicaciones.
- La flexibilidad, que nos permite no quedar atrapados en un punto de vista o posición, permitiéndonos cambiar de opinión en respuesta a la retroalimentación, tener alternativas.
- Gestionar el turno de palabra implica regular el tiempo y espacio de intervención para cada participante durante la entrevista. Como terapeutas, modelamos este comportamiento respetando los tiempos de cada uno. Esta práctica facilita la resolución de problemas y valora los turnos de decisión, lo que conlleva una apreciación general de los pensamientos y opiniones de cada persona. El cambio de turno se pone de manifiesto al proporcionar a cada individuo la oportunidad de describir su experiencia, permitiéndoles expresar explícitamente sus pensamientos e intenciones.
La actitud del “dar explicaciones de lo que pasa y lo que hacemos y por qué” en vez de describir y dar por hecho las intenciones de los demás. Esto permite que la persona se haga cargo de los propios pensamientos, sentimientos y acciones, en lugar de atribuirlos a algo que no tiene que ver con la misma persona. Es decir, los terapeutas somos muy explícitos detallando y narrando lo que sentimos y pensamos, lo que se hace y por qué, favoreciendo así una actitud no paranoide y modelando el interés por los estados mentales y las intenciones de los demás.
Esta actitud mentalizadora se sostiene en cuatro pilares:
- Una postura clara (inquisitiva) de curiosidad para saber lo que está pasando.
- Mantener el equilibrio entre los diferentes polos: la mentalización controlada o la automática, la atención a las cogniciones o los afectos, la atención al self o a los otros y la atención a lo externo o lo interno, enfatizando una postura flexible.
- Detener las interacciones no mentalizadoras que atacan el pensamiento y la comprensión.
- Señalar y reforzar positivamente los momentos de mentalización, favoreciendo el interés por el proceso (23).
b) Objetivos del trabajo familiar
El objetivo principal del trabajo familiar es restablecer o mejorar la capacidad de contener las ansiedades y conflictos a través del pensamiento y la mentalización. El profesional busca contextualizar los síntomas presentados, desarrollando una comprensión de cómo estas dificultades se relacionan con las interacciones presentes y pasadas del joven, tanto con su familia como con otras personas significativas. Además, se consideran los factores y discursos culturales y sociales que influyen en la situación. Se ayuda a observar y entender las formas de relación, y el impacto que esto tiene en los síntomas del adolescente. El trabajo familiar intenta promover nuevas maneras de relacionarse entre los miembros de la familia, así como encontrar conjuntamente nuevas estrategias y prácticas para hacer frente a problemas y dilemas urgentes. Se procura disminuir las interacciones y comunicaciones familiares disfuncionales. Desde la mentalización, los terapeutas trabajan con los padres ofreciendo una relación donde estos puedan sentirse vistos y validados en la mente de los terapeutas, y por ende contenidos en sus malestares, con la idea de que ese trato que se les ofrece, al ser introyectado, lo puedan ellos ofrecer a sus hijos. En la mayoría de las familias está presente el trauma transgeneracional: padres y madres han sufrido experiencias relacionales adversas que han impactado en sus capacidades de mentalización y dificultan la relación con sus propios hijos, siendo difícil poder mentalizarlos adecuadamente.
Estos objetivos ayudan a contrarrestar la frecuente desorganización o desintegración presente en estas familias. Por ejemplo, una familia puede ubicar el problema familiar en los síntomas del hijo, mientras los terapeutas pueden observar cómo la violencia intrafamiliar o el abuso de drogas parecen ser el problema principal, mientras el comportamiento del niño es tan solo un grito o una demanda de ayuda. Son familias que solo consiguen gestionar los conflictos con una alta emoción expresada, frecuentemente acompañada de sentimientos de negación, culpa e intrusión. A menudo tienen un compromiso ambivalente respecto a buscar y aceptar ayuda, posiblemente fruto de sus propias experiencias de no ser adecuadamente atendidos en sus necesidades en el pasado, y no pueden apoyar a su hijo o hija para que participe en las entrevistas con el profesional clave o el referente familiar.
Ante situaciones de ambivalencia, la postura mentalizadora del terapeuta implica ser explícitos y transparentes sobre las intenciones del tratamiento, ya que muchas veces el plan de trabajo no coincide con lo que la familia considera importante, prioritario o preocupante; puede ser percibido como amenazante para la familia, sobre todo si han tenido experiencias pasadas negativas con otros terapeutas. Por ello, será necesario mantener una buena sintonía entre todos: joven, familia y terapeutas, en la que ir acordando planes que sean significativos y entendibles para todos. El plan de trabajo se elabora juntamente con el adolescente y la familia, siendo muy claros y explícitos en relación con las áreas que se valoran como trabajables y, al mismo tiempo, siendo receptivos, comprensivos y abiertos a las perspectivas y las expectativas de los miembros de la familia.
En el diseño del plan de trabajo se trata de explicitar el objetivo pactado y, a la vez, las intenciones subyacentes de dicho objetivo. Por ejemplo, el objetivo de ayudar al adolescente en la inscripción a un curso formativo trae implícitas intenciones que también explicitamos, como puede ser que salga de casa, que pueda establecer relaciones con iguales, que esté menos tiempo encerrado en la habitación, etc. Explicitar estas intenciones puede facilitar que la familia explicite sus emociones al respecto. En algunos casos, la familia podría sentir esta iniciativa como un movimiento para evolucionar en contra de la tendencia familiar, a menudo no consciente. Para cambiar esta situación, hay que generar vínculos de confianza con la familia, que en la teoría de la mentalización en la que se basa el modelo AMBIT se define como “confianza epistémica” (20). Este tipo de confianza es la que nos permite aprender e implica confiar en que lo que tiene que aportar el otro es significativo para nuestro mundo, especialmente el social.
c) Características de las familias que atendemos
Las familias atendidas por ECID provienen generalmente de entornos sociales y socioeconómicos con dificultades, aunque no siempre es así. Para mostrar estas diferentes realidades incluimos los datos publicados en la memoria de los servicios ECID en 2022 (24). En ese año se atendieron a 81 pacientes diferentes que corresponden a 79 núcleos familiares, ya que en dos de ellos atendemos a hermanos. Al analizar los factores económicos, sociales y de salud, según una agrupación de criterios propia del servicio, notamos que hay adolescentes que sufren más de un condicionante a la vez.
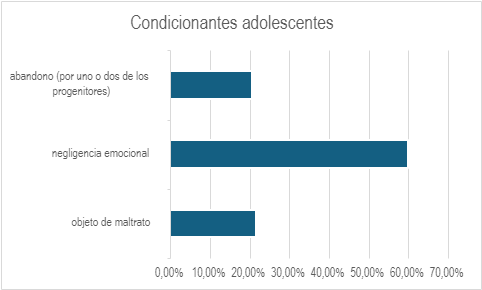
Figura 2
Los condicionantes de los adolescentes en ECID
Respecto a las familias atendidas en ECID (véase la Figura 3):
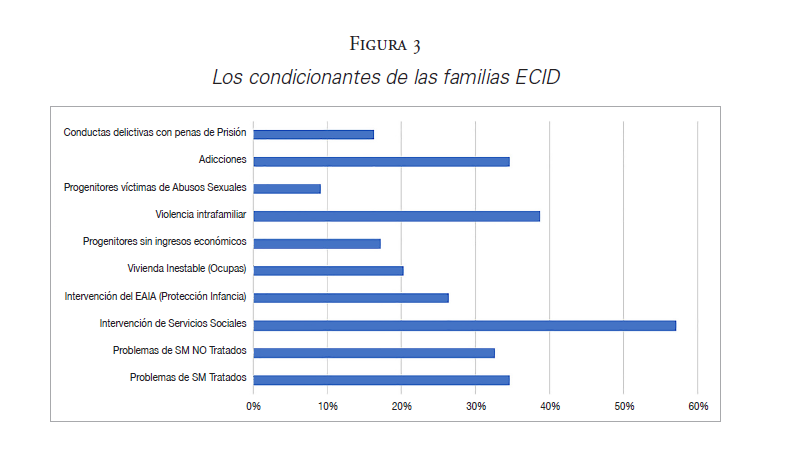
Figura 3
Los condicionantes de las familias ECID
En un 37 % de los casos, se producen conductas y comportamientos de violencia familiar, entre padres o entre padres e hijos.
- En el 70 % de las familias, uno de los progenitores tiene problemas de salud mental, a pesar de que no siempre reciben un tratamiento.
- En un 37,5 %, esos problemas incluyen abuso o adicción a sustancias tóxicas.
- El 13,5 % de los progenitores ha tenido conductas delictivas que han comportado penas de prisión.
- Un 22 % de las familias vive en una vivienda inestable (ocupa).
- En el 15,5 % de las familias, los progenitores no disponen de ingresos económicos propios.
- El 61 % de las familias atendidas son usuarias de servicios sociales.
- En un 22,5 % de los casos intervienen los servicios de protección a la infancia EAIA (Equip d’Atenció a la Infància i Adolescència – Dep. Justícia).
El alto porcentaje de presencia de trastornos mentales en los progenitores confirma las hipótesis y estudios de cómo algunos síntomas de los adolescentes son adaptativos a situaciones de sufrimiento emocional vivido a través de generaciones (25). Las crianzas alteradas de los hijos son consecuencia, entonces, de las limitaciones emocionales con las que vivían los padres y las madres, algunos, a su vez víctimas de infancias dañadas. La violencia, la negligencia, el consumo de tóxicos y la falta de vivienda estable son características que denotan las graves dificultades que atraviesan estas familias y que impactan en la organización de la vida cotidiana y el cuidado de sus miembros. A pesar de una intervención de salud mental, se hace necesario un trabajo en red intenso y de confianza entre los profesionales y los servicios para mitigar los efectos de los condicionantes sociales en estos grupos de población.
Es interesante observar cómo la ayuda en aspectos emocionales comporta a menudo una mejora en la utilización de los servicios sociales y, recíprocamente, cuando los recursos comunitarios han podido dedicar más tiempo a sus apoyos sociales, el trabajo familiar a nivel emocional también avanza con mayores garantías (26,27,28,29,30).
Características y metodología del proceso de tratamiento
Desde el ECID se valora la intervención en el sistema familiar como una parte del tratamiento global, eje vertebrador de la atención terapéutica con una finalidad integradora. Como se ha descrito, el contexto en el que se trabaja es de familias con vínculos internos emocionales dañados, a menudo desde la infancia, aunque se manifiestan en la pubertad y al inicio de la adolescencia. La intervención familiar está adaptada a cada uno de los casos, intentando hacer un “traje a medida” adaptado a las necesidades y las características del trabajo en cada situación.
a) Proceso de derivación y la aceptación de un caso
Todos los profesionales del equipo ECID pueden recibir peticiones de derivación desde diferentes servicios de la red de todos los ámbitos. Antes de la intervención, se registra la información necesaria del caso, se contacta con los servicios y profesionales de la red que tengan o hayan tenido contacto con el adolescente o la familia, y se valora en el equipo y con el Centro de Salud Mental Infanto-Juvenil (CSMIJ) de referencia si lo conocen y, si es así, si es un caso indicado. Posteriormente, de modo interno, en el ECID, se revisan las cargas de trabajo para asignar un terapeuta referente o principal y un terapeuta correferente. Al asignar terapeutas, si existe la posibilidad, se valoran algunas condiciones psicopatológicas y de necesidad del caso para elegir a los profesionales que pueden ser más idóneos. También se considera cuál es la mejor manera de entrar en el núcleo familiar y desde el modelo adaptativo se ofrecen varias opciones a la familia, tratando de que estén lo más cómodos posible.
El primer contacto con la familia se efectúa por teléfono, ofreciendo a las familias las diferentes posibilidades de realización de la primera visita. Las preguntas más frecuentes de las familias, previas a la primera visita, tienen que ver con la presencia o no del adolescente en esta primera entrevista, puesto que se suele temer un conflicto o rechazo hacia la terapia. En estos casos, se aconseja a las familias informar antes al adolescente, sobre todo si es en el domicilio, validando los miedos que puedan aparecer y reforzando que lo que suceda es parte de la intervención. A menudo, los familiares expresan ansiedades y preocupaciones por los muchos intentos terapéuticos fallidos. El miedo a que el adolescente no acceda a ser visitado es muy común.
La realización de este encuentro inicial tiene tres escenarios posibles:
- En el domicilio: esta es la opción recomendada, ya que facilita el objetivo de conocer a todo el núcleo familiar en su ambiente. Proporciona información relevante que a menudo pasa desapercibida, porque la familia puede vivir egosintónicamente alteraciones de funcionamiento familiar evidentes, como por ejemplo no disponer de un lugar para comer o cenar juntos. En un primer momento los terapeutas se presentan y explican el funcionamiento de nuestro equipo. A menudo, el adolescente se encierra en su habitación y no quiere hablar. En tal caso, los referentes saludan y se presentan, aunque sea con la puerta de la habitación cerrada. La observación del hogar es algo natural y necesario, así se observan aspectos como la limpieza, la ventilación de los espacios, la iluminación, si el ambiente es cálido y con temperatura agradable, la decoración, la distribución de los espacios, etcétera. El impacto de la vivencia subjetiva de los terapeutas hacia el domicilio suele ser una información importante que recoger, porque da una idea de la vida, ilusiones, frustraciones y desesperanzas que allí se desarrollan. Es como el decorado de una obra de teatro, que fácilmente da una idea de lo que será la representación. Siendo dos terapeutas en el domicilio, a veces, hay vivencias subjetivas e impactos distintos que nos dan una información útil sobre elementos fragmentados.
En el despacho: hay familias que quieren conocer el servicio antes de una visita domiciliaria o prefiere que no esté presente el adolescente. Se procura que la familia esté cómoda, buscando un espacio confortable para la entrevista. En el despacho del ECID, se ha cuidado el interiorismo, con sofás y sillones cómodos y se realizan las visitas sin mesas entre las familias y/o adolescentes y profesionales. Así pues, de alguna manera, se les invita a “la casa ECID” antes de ir a la suya y se les ofrece una bienvenida cálida y cuidadosa, con alguna bebida, como infusiones, té o café. La entrevista empieza, al igual que en el domicilio, con la presentación de los profesionales que intervendrán e información sobre el funcionamiento del equipo, remarcando nuestra flexibilidad sobre el lugar donde realizar las visitas con el adolescente (domicilio, calle, bar, playa, etc.). Se subraya, también, la importancia de que preferiblemente el tratamiento de la familia y del adolescente se lleven a cabo en paralelo con una frecuencia intensa, que se adapta a cada caso.
En uno de los servicios que deriva el caso: haciendo visita conjunta con un profesional conocido y que ya tiene un vínculo con la familia. En estos casos la presencia del profesional de otro servicio permite cuidar la vinculación con ECID, fomenta la contención de las ansiedades que puede despertar la derivación y permite una buena integración de los servicios que están trabajando en el caso. En este primer contacto se recogen aspectos básicos del funcionamiento familiar y se explora el ambiente familiar.
A menudo nos encontramos con las siguientes situaciones iniciales:
- Proyección o desplazamiento masivo de todo el conflicto/malestar emocional hacia el adolescente, lo que habitualmente se conoce como la figura de “paciente designado”. Por el contrario, también es frecuente que si hay hermanos a estos se les adjudique el rol de “hijo ideal”
Proyección o desplazamiento masivo de todo el conflicto/malestar emocional hacia el adolescente, lo que habitualmente se conoce como la figura de “paciente designado”. Por el contrario, también es frecuente que si hay hermanos a estos se les adjudique el rol de “hijo ideal” por contraste con el paciente.
- Familias donde la demanda es realmente de la red, no de los padres o de los adolescentes. En estas situaciones hay una negación del conflicto o la familia piensa que no hay solución al problema, y todos se han organizado ya o adaptado a la situación conflictiva, lo que denominamos una “homeostasis patológica”.
Diferencias entre la identificación del foco conflictivo entre el que identifica la familia y el foco conflictivo que identifica el equipo que nos la deriva.
En la mayoría de los casos, las familias aceptan inicialmente la intervención. El porcentaje de vinculación de las familias al ECID es superior al 90%.
b) Estructura de la atención familiar
Después de las primeras visitas se elabora un plan terapéutico individual y familiar, que se diseñará en función de las necesidades del adolescente, de su familia y del contexto social en el que viven. En las primeras entrevistas, de carácter exploratorio, convocamos a los máximos miembros posibles de la familia, teniendo en cuenta los núcleos de convivencia. A menudo hay miembros de la familia que son excluidos o se excluyen, e intentamos evitar coludir con estos mecanismos y poder entender su funcionamiento, pidiendo que puedan asistir a los tratamientos familiares y trabajando a menudo con la presencia de la “silla vacía” para la persona convocada que no viene, sea por el motivo que sea. En algún caso se introduce el tercer terapeuta, que hace la función de coterapeuta en el tratamiento familiar, preservando así la relación del referente con el/la adolescente que no estará presente en el tratamiento familiar.
Los tratamientos familiares pueden ir sufriendo transformaciones en el encuadre en función de las características y el momento de la familia:
a) Visitas familiares con el adolescente: se incluye a todos los miembros de la familia del núcleo de convivencia, a veces a miembros externos pero que están muy presentes en lo cotidiano.
b) Visita de padres.
c) Visita con padre-hijos/madre-hijo en casos específicos, como pueden ser la separación de los padres, focos de trabajo de relaciones simbióticas entre alguno de los padres y uno de los hijos, etc.
d) Visita con un único miembro de la familia (padre, tía, abuela…) que, por su influencia en el conflicto familiar, bloquea la evolución y, por su problemática individual, no permite o no deja que se aborde en el ámbito de las entrevistas familiares. Se intenta evitar esta modalidad, aunque en algunas ocasiones se hace necesaria.
El “traje a medida” consiste en adaptar el tratamiento familiar a las necesidades. Hay momentos en los que, por ejemplo, pueden darse de forma alternativa el espacio para los padres sin el adolescente y visitas familiares con el adolescente. Estos formatos se contemplan, casi siempre, con la simultaneidad del tratamiento individual del adolescente y el tratamiento familiar. En casos excepcionales se ha realizado tratamiento a los padres sin poder atender de forma continua al adolescente, pudiendo observar que el tratamiento a través de los padres permitía la mejora de los adolescentes. En el marco del tratamiento familiar, también se detectan necesidades individuales de las figuras paternas o de los hermanos. En estos casos se ofrece atención individual a dichos miembros, tanto por parte de un profesional del ECID como a través del servicio de atención de salud mental de la red.
Como tratamiento complementario e integrado en el plan terapéutico, también se ofrece un grupo de apoyo emocional para madres y padres con frecuencia quincenal. La función del grupo es ofrecer un espacio seguro para madres y padres con el objetivo de trabajar las dificultades de relación con sus hijos. El grupo tiene la función de trabajar el propio aislamiento de madres y padres generando un espacio de pensamiento y apoyo, que complementa el trabajo familiar incidiendo en la contención de las ansiedades de los progenitores y validando las funciones parentales
Reflexiones acerca de la práctica
Adolescente de 16 años, hijo único, al que se llamará Pablo. Tiene una historia de autolesiones, tentativas autolíticas y humor deprimido. Hace 2 años que dejó de asistir a clase en el instituto y está encerrado en el domicilio. La derivación al ECID la realiza el Centro de Salud Mental Infanto-Juvenil (CSMIJ) porque el paciente no acude a las visitas del tratamiento allí propuesto. La primera visita la efectúan dos profesionales del equipo que van al domicilio, previo contacto telefónico para presentarse y concertar día y hora. El piso se encuentra en uno de los barrios con mayor acumulación de condicionantes sociales desfavorables de la ciudad.
A la entrada del piso, espera, en la puerta, la madre. Los terapeutas pasan por un pasillo muy estrecho acompañados por un gato. En el comedor los espera Pablo, es un espacio pequeño donde uno no sabe bien cómo sentarse, aunque durante la visita queda claro que el lugar donde está Pablo es el preferido de todos en la familia. Él es muy hablador desde el primer momento. Cuenta cómo fue atendido en varios servicios y siempre con la sensación de que nada le había servido. Además, cuenta las dificultades a las que se han enfrentado en estos años: varios cambios de piso en diferentes poblaciones, las dificultades económicas de sus progenitores y el entorno de relaciones sociales y familiares muy limitado y escaso.
La madre es administrativa, aunque hace años que no trabaja. Cuenta que tiene muchas patologías físicas y que se mueve con mucha dificultad. Relata tener fibromialgia y un trastorno depresivo, y que por ese motivo está en seguimiento en el centro de salud mental de adultos. El padre es un señor que, por trabajo, está siempre muy ausente del domicilio. En la primera visita, parece que sus intervenciones se dirigen a limitar las respuestas y relatos del hijo y de la madre. Observa con sospecha a los referentes y explica el pasado con un tinte paranoide. En su relato siempre es por culpa de los otros que han perdido oportunidades laborales y que se han visto obligados a emigrar a España. Después de algunas visitas descubrimos que él también es usuario del servicio de salud mental y está tomando medicación, aunque en ningún momento hace referencia a su trastorno mental.
Como comentamos anteriormente, el equipo trabaja con familias que presentan dificultades en múltiples ámbitos de su vida, a causa de múltiples factores, como los determinantes sociales, la dificultad para establecer vínculos emocionales, a menudo desde el embarazo y la primera infancia, múltiples acontecimientos traumáticos trangeneracionales, etcétera. En este caso, los padres vivían de forma paranoide las relaciones con otros miembros de la familia y/o personas de la comunidad, vivían enclaustrados en su propio domicilio, siendo este un comportamiento que el adolescente imitó.
Después de las primeras visitas exploratorias se decide, junto con la familia, atender a Pablo individualmente y realizar entrevistas familiares con Pablo y sus padres. En las visitas individuales con Pablo, se detecta una estructura frágil, con muchas dificultades en la relación con los iguales e incapacidad de poderse contener emocionalmente. Después de varias visitas familiares donde la madre puede hablar de sus sufrimientos, los padres deciden no seguir con el tratamiento familiar porque el marido detecta que, después de las sesiones, la madre de Pablo está unos días con más ansiedad y malestar. Reforzando la importancia de mantener estos espacios, se consigue que la familia acepte seguir el tratamiento pactando el foco de trabajo: intervenir lo menos posible en las experiencias del pasado y focalizar el trabajo en la comunicación con Pablo, tratando de higienizar las complicaciones de una estructura familiar paranoide en el contexto de crecimiento de un adolescente.
Con las entrevistas a domicilio se lleva la mirada terapéutica a la vida cotidiana de los pacientes y sus familias. Nos permiten entrar a observar aquello que no funciona bien y entra en juego nuestro papel como profesionales que pueden ayudar, sin culpabilizaciones. Muestran situaciones que, inicialmente, les avergüenza mostrar, situaciones conflictivas que ya no pueden soportar, siendo muchas veces el último servicio al que se le asigna algo de esperanza, al mismo tiempo que aparecen resistencias importantes al tratamiento.
Como nos decía el supervisor del tratamiento, seguramente nos dejan entrar en este tipo de domicilio porque nos viven como alguien que quiere ayudar y que no quiere separar a los miembros de la familia. Este fue el temor que expresó el grupo familiar en el caso de Pablo; expresó este miedo de separación en el momento en el que el padre indicó que no querían más visitas, señalando el malestar emocional de la madre que era somatizado en el cuerpo.
El trabajo en el domicilio, además, permite trabajar en el aquí y ahora y modelar delante de la familia relaciones más mentalizadas entre los dos profesionales, que implican otra manera de poder hablar e imaginar la mente del otro. Podemos mostrar cómo entendemos cada uno de nosotros lo que está pasando, nuestras hipótesis, contrastar unas con otras, observar diferentes perspectivas… E invitar a la familia a hacerlo también. Así mismo, la postura mentalizadora con el “no saber” en el centro, mostrando curiosidad por entender a la familia, favorece que se den situaciones espontáneas y demandas que facilitan la comunicación y el establecimiento de la confianza epistémica.
En una ocasión, la madre del adolescente, hablando de los miedos a no entenderse con el profesional de servicios sociales, accede a que la terapeuta la acompañe a la visita, como alguien que la puede ayudar en esa relación. Después de esa visita en la que la madre experimenta cómo la profesional puede facilitar la comunicación entre las dos con su conocimiento del contexto social, en el camino de vuelta, lejos del domicilio, la madre puede confiar y desvelar la violencia psicológica intrafamiliar y los problemas emocionales que tiene con el padre, así como su sentimiento de incapacidad de hacerse cargo de un hijo adolescente.
La postura mentalizadora como herramienta al acceder al domicilio nos permite conocer al adolescente, su familia, su entorno, su mundo. Como dice Fonagy: “El mayor beneficio de una relación terapéutica resulta de la generalización de la confianza epistémica más allá de la terapia, de forma que el paciente (y las familias) puedan continuar aprendiendo y creciendo gracias a otras relaciones”, siendo este nuestro foco de trabajo.
Esta apertura a nuevas relaciones de ayuda nos permite concretar la idea de que un cambio es posible (31), junto con otros profesionales y servicios de la comunidad.
Tras unos meses, Pablo empieza a vincularse al servicio de rehabilitación comunitaria (SRC) y a realizar actividad lúdica fuera del domicilio. Nos coordinamos con el SRC, que establece un plan de trabajo para Pablo. Juntos pensamos en la intervención, adaptándonos a las necesidades del paciente y de su familia (32), y diseñamos parte del plan terapéutico que permitió romper con la relación simbiótica que no permitía al adolescente crecer. Allí se relaciona con un grupo de iguales a través de actividades no regladas e inicia alguna relación de amistad, lo cual supone alejarse progresivamente de la madre y de su anterior rol de hijo-cuidador. En paralelo, se modifica el marco de trabajo de las entrevistas familiares que pasan a ser solo con el padre y la madre, para ayudarlos a entender el proceso de autonomía que intenta realizar su hijo. El plan terapéutico se pudo mantener durante dos años con visitas individuales semanales, primero a domicilio y después en diferentes lugares del barrio, pero ya no en el domicilio, para evitar la interferencia de los padres. Con los padres se mantuvieron las entrevistas quincenales, con dificultades para abordar lo que significa hacerse mayor en ese entorno donde la tradición o el mandato era que el hijo debía cuidar a la madre, y en un contexto donde las demás personas del barrio eran sentidas como peligrosas o potenciales acosadores. El paciente pudo reanudar sus estudios a distancia y acabar su formación básica con el apoyo de la orientadora educativa del ECID. Al cabo de un año y medio de tratamiento, Pablo encuentra un trabajo no cualificado pero que le gusta, e inicia una vida más normalizada para su edad.
Patrones y características relacionales familiares
Esta familia es un ejemplo de cómo a través de la relación observamos los distintos patrones y características relacionales familiares. En relación con algunos aspectos del caso descrito, pasamos ahora a describir patrones y características observados en muchas de las familias que atendemos.
En primer lugar, observamos un patrón de cuidado de abandono emocional. Las necesidades de los hijos o las hijas no ocupan o no han ocupado un lugar central en el interés vital de sus progenitores. Eso significa que los adultos no se han podido implicar suficientemente en la crianza, llegándose a producir situaciones de negligencia más o menos graves. En el caso descrito, la dinámica paranoide familiar respecto al mundo exterior impidió que se hicieran cargo de las necesidades infantiles de Pablo, por lo que este fue desatendido y fue adquiriendo un rol de cuidador de los padres.
Este patrón viene determinado por causas/contextos diversos como:
- Familias donde uno o los dos progenitores tienen un diagnóstico de trastorno mental grave: generalmente se trata de depresiones graves de larga evolución que invalidan las capacidades de mentalización y de crianza de la persona. A menudo son las madres las afectadas por esta situación; y cuando son los padres, esto ha precipitado que se ausenten de la relación saliendo del núcleo familiar. Es frecuente entonces que él o la adolescente se quede en casa para proteger a este progenitor enfermo, para hacer compañía o para vigilar/controlar la integridad de la madre/padre enfermo. Aunque esta finalidad protectora puede estar oculta bajo motivos diversos: no le gusta estudiar, le da miedo un compañero agresivo, le entra ansiedad si le obligan a ir o el recuerdo de un acoso sufrido... Pero se establecen relaciones muy estrechas, demasiado estrechas, lo que técnicamente se denomina “relación simbiótico-adhesiva” (33). En estos cuadros, las figuras de los padres se mantienen al margen, ausentes, dejando a la madre la responsabilidad del malestar del hijo.
- Los progenitores provienen de familias donde ha existido maltrato y negligencia: predominan vivencias de experiencias relacionales gravemente adversas o traumáticas, como los maltratos, la violencia intrafamiliar o los abusos sexuales. Estos traumas invalidan las capacidades emocionales y de mentalización y las relaciones de calidez afectiva. Son progenitores que no saben resolver las demandas adolescentes porque se les hace difícil pensar en lo que significa ser padres, ya que los suyos propios no lo fueron. La gravedad se observa cuando se han perdido los límites en las rutinas de la vida cotidiana; como se dice vulgarmente, cuando “hemos tirado la toalla, ya no sabemos qué hacer”.
Padecen situaciones sociales adversas debidas a dificultades económicas y de acceso a derechos básicos y viven duelos complicados por procesos migratorios: estas familias migrantes son de riesgo cuando a la condición de migrante se le une la dificultad para acceder a permisos de residencia y trabajo, con la consiguiente fragilidad económica y/o de red social. En el trabajo de ECID se encuentran familias que viven en situación irregular sin permiso de residencia, sin vivienda estable, sin trabajo estable... Estos condicionantes están por encima de la salud mental, ya que como relata Achotegui (34) al describir el síndrome de Ulises, si en la migración debes esconder tu identidad o esconderte por tener una situación ilegal, será difícil sostener una identidad emocional. Algunos adolescentes se quedan en casa como refugio cuando lo que desearían es trabajar, sentirse útiles para ellos mismos y sus familias. Son situaciones en las que hay que colaborar activamente con entidades sociales, servicios sociales, ONGs... Cuando las necesidades básicas no están cubiertas, no se dispone de lo indispensable para cuidar de la salud física y mental. En España se da la paradoja de que un migrante sin permiso de residencia y trabajo puede ser beneficiario del sistema público de salud, pero no puede trabajar y contribuir, precisamente, a sostener ese sistema de salud. Los hijos o hijas de esta persona podrán acceder a la educación obligatoria, pero no a la postobligatoria o al mercado laboral sin pasar por largos procesos administrativos y legales que no siempre culminan con éxito. Conseguir un sentimiento de utilidad o una identidad útil a ojos del propio adolescente, de la familia y de la sociedad no es una problemática exclusiva de familias migrantes, sino un proceso básico importante en el camino a la mejoría de cualquier adolescente con alteraciones emocionales. Las consecuencias de este patrón de relación son diversas y provocan distintos impactos y dinámicas en las familias que se interrelacionan. También en estas familias se da a menudo la situación de que los adolescentes han sido reagrupados con sus madres y padres después de pasar varios años con abuelos u otros familiares en el país de origen, con el impacto en el vínculo que esta separación ha tenido y que eclosiona en la etapa adolescente.
El conflicto como única forma de relación: en algunos casos la dificultad en las funciones maternales y paternales (35,36) se suple con un control férreo de la vida cotidiana (horarios y relaciones), que provoca graves problemas de comportamiento. El adolescente puede realizar conductas para llamar la atención sobre su situación de olvido o de abandono cuando inicia una transición hacia la adolescencia y nadie piensa en él. El conflicto entonces se interpreta como un acto comunicativo (37) y no como algo punitivo, aunque no se puede dejar de valorar las consecuencias negativas que tienen algunos comportamientos, como las amenazas a los padres o la transgresión de las reglas continua.
La presencia de secretos familiares, fantasmas que no permiten a la familia funcionar con normalidad: en otras familias son los duelos no resueltos, como suicidios, abusos sexuales de familiares o experiencias adversas que no quieren compartir con los hijos, los que impactan en el vínculo y la calidad de la relación. En la adolescencia de los hijos es frecuente que se sospeche de la existencia de estos secretos, a veces ocultados con la mejor de las intenciones por los progenitores. No abordarlos limita la capacidad de elaboración de las situaciones traumáticas vividas. El objetivo es poder ofrecer herramientas a las madres y a los padres para que puedan entender y confiar en sus hijos y que ellos mismos puedan confiar en sus capacidades y comprender las circunstancias vividas. Así, se han hallado situaciones donde los hijos piden que se trate a los padres.
La presencia de dificultades en la primera infancia: su impacto y los mecanismos de defensa familiares en juego para sobrellevarlos son elementos para explorar en el tratamiento familiar. Dadas las dinámicas descritas, no es fácil la exploración de estas dificultades, así que se utiliza una exploración biográfica sistematizada: el cuestionario LISMEN (35). Esta no se realiza en un primer contacto o visita; de hecho, se busca el momento más adecuado a nivel del estado de la relación con los terapeutas. Ayuda a estudiar las dificultades que ha habido en la primera infancia y permite conocer el riesgo de aparición y desarrollo de un trastorno mental. Se han podido detectar madres con depresión postparto, dificultades en el neurodesarrollo, separaciones traumáticas y una serie de circunstancias que tienen en común la alteración o bloqueo del desarrollo de vínculos de apego seguro en la infancia.
Conclusiones
En definitiva, estas características y patrones de relación son comunes a estas familias donde predomina el sufrimiento emocional al que están sometidos los niños desde pequeños y que vemos que cristalizan en la adolescencia en forma de trastornos de varios tipos: fobias, ansiedades, distimias, rupturas psicóticas, trastornos de la personalidad... Todos ellos son expresiones externas de estilos de apego inseguros: evitativo, temeroso y/o desorganizado. Apegos con los que han transitado los adolescentes durante la infancia y que eclosionan en alteraciones en la pubertad y en los inicios de la adolescencia. Es por todo esto que solo con un modelo que ayude a pensar y contener las angustias propias del trabajo que se realiza, así como desde un modelo de intervención domiciliaria e intensiva, nos podemos acercar, conocer e intervenir en algo tan íntimo y delicado como es la patología relacional.
Bibliografía
(1) González V. La visita domiciliaria, una oportunidad para el conocimiento de la dinámica relacional de la familia. Rev Serv Soc Polit Soc. 2003; 61:63-86.
(2) Bachler E, Frühmann A, Bachler H, Aas B, Strunk G, Nickel M. Differential effects of the working alliance in family therapeutic home-based treatment of multiproblem families. J Fam Ther. 2016; 38(1):120-148.
(3) Principe JM, Marci CD, Glick DM, Ablon JS. The relationship among patient contemplation, early alliance, and continuation in psychotherapy. Psychotherapy 2006; 43:238-243.
(4) Falkenström F, Granström F, Holmqvist R. Therapeutic alliance predicts symptomatic improvement session by session. J Couns Psychol. 2013; 60(3):317-328.
(5) Yorgason JB, McWey LM, Felts L. In-home family therapy: Indicators of success. J Marital Fam Ther. 2005; 31(4):301-312.
(6) Adams JF, Maynard PE. Evaluating training needs for home-based family therapy: A focus group approach. Am J Fam Ther. 2000; 28(1):41-52.
(7) Christensen LL. Therapists' perspectives on home-based family therapy. Am J Fam Ther. 1995; 23(4):306-314.
(8) Thomas V, McCollum EE, Snyder W. Beyond the clinic: In-home therapy with Head Start families. J Marital Fam Ther. 1999; 25:177-189.
(9) Tizón JL, Artigue J, Quijada Y, Oriol A, Parra B. A psychological and communitarian approach to treating early psychoses: A service description with some initial findings. Psychosis 2011;3(2):126-132.
(10) Mosier J, Burlingame GM, Wells MG, Ferre R, Latkowski M, Johansen J, et al. In-home, family-centered psychiatric treatment for high-risk children and youth. Child Serv. 2001; 4(2):51-68.
(11) Capellá A. La reforma en Salud Mental en Cataluña: el modelo catalán. Rev Asoc Esp Neuropsiq. 2001; 21(79):101-128.
(12) Muskens JB, Herpers P, Hilderink C, van Deurzen PA, Buitelaar JK, Staal WG. Intensive home treatment for adolescents in psychiatric crisis. BMC Psychiatry. 2019;19(1):1-7.
(13) Bachler E, Aas B, Bachler H, Viol K, Schöller HJ, Nickel M, et al. Long-term effects of home-based family therapy for non-responding adolescents with psychiatric disorders: A 3- year follow-up. Front Psychol. 2020; 11:475-525.
(14) Bornstein MH, Bradley RH, editors. Socioeconomic status, parenting, and child development. New York: Routledge, 2014.
(15) Fraser MW, Nelson KE, Rivard JC. Effectiveness of family preservation services. Soc Work Res. 1997; 21(3):138-153.
(16) Curtis NM, Ronan KR, Borduin CM. Multisystemic treatment: a meta-analysis of outcome studies. J Fam Psychol. 2004; 18(3):411-419.
(17) Liddle HA, Rowe CL, Dakof GA, Henderson CE, Greenbaum PE. Multidimensional family therapy for young adolescent substance abuse: twelve-month outcomes of a randomized controlled trial. J Consult Clin Psychol. 2009; 77:12-25.
(18) Woolfenden SR, Williams K, Peat J. Family and parenting interventions in children and adolescents with conduct disorder and delinquency aged 10-17. Cochrane Database Syst Rev. 2001; (2):CD003015.
(19) Kwok KHR, Yuan SNV, Ougrin D. Review: alternatives to inpatient care for children and adolescents with mental health disorders. Child Adolesc Ment Health. 2016; 21(3):3-10.
(20) Bevington D, Fuggle P, Fonagy P. Applying attachment theory to effective practice with hard-to-reach youth: the AMBIT approach. Attach Hum Dev. 2015; 17(2):157-174.
(21) AMBIT Spain — Cuaderno de notas personal no-lineal en la web [Internet].
(22) Fernández Liria A, García Rojo M. Los programas de case management: Conceptos básicos y aplicabilidad. Rev Asoc Esp Neuropsiq. 1990; 10(32):065-076.
(23) Bateman A, Fonagy P. Mentalization based treatment for borderline personality disorder. World Psychiatry. 2010; 9(1):11-15.
(24) Equipo Clínico de Intervención a Domicilio. Memoria 2022. Barcelona: Fundación Vidal i Barraquer, 2022.
(25) Dangerfield M. Aportaciones del tratamiento basado en la mentalización (MBT-A) para adolescentes que han sufrido adversidades en la infancia. Cuad Psiquiatr Psicoter Niño Adolesc. 2017; 63:29-47.
(26) Ortuño-Sierra J, Lucas-Molina B, Inchausti F, Fonseca-Pedrero E. Special issue on mental health and well-being in adolescence: environment and behavior. Int J Environ Res Public Health. 2021; 18(6):2975.
(27) Thornton RL, Glover CM, Cené CW, Glik DC, Henderson JA, Williams DR. Evaluating strategies for reducing health disparities by addressing the social determinants of health. Health Aff (Millwood). 2016; 35(8):1416-1423.
(28) Bolster-Foucault C, Fane BHM, Blair A. Structural determinants of stigma across health and social conditions: a rapid review and conceptual framework to guide future research and intervention. Health Promot Chronic Dis Prev Can. 2021; 41(3):85-102.
(29) Hatzenbuehler ML, Phelan JC, Link BG. Stigma as a fundamental cause of population health inequalities. Am J Public Health. 2013; 103(5):813-821.
(30) Organización Mundial de la Salud. Determinantes sociales de salud: Informe del director general (EB148/24) [Internet]. 2021
(31) Salvador G. Familia: experiencia grupal básica. Barcelona: Fundación Vidal i Barraquer- Paidós, 2008.
(32) Tizón JL. Psicosis en evolución: diferenciando tratamientos en función de las necesidades del sujeto, su familia y la comunidad. Prólogo a la traducción española del libro de Johannessen JO, Martindale B, Cullberg J. Psicosis en evolución: diferentes estadios, diferentes tratamientos. Barcelona: Herder-PPP, 2008.
(33) Tizón JL. Apuntes para una psicopatología basada en la relación: Vol. 1 Psicopatología general. Barcelona: Herder Editorial, 2018.
(34) Achotegui J. La crisis como factor agravante del síndrome de Ulises (síndrome del duelo migratorio extremo). Temas de Psicoanálisis 2012;3:1-16.
(35) Artigue J. LISMEN: un cuestionario para explorar los factores de riesgo en salud mental. Temas de Psicoanálisis 2013; 5:1-21.
(36) Artigue J, Tizón J, Salamero M. Reliability and validity of the List of Mental Health Items (LISMEN). Schizophr Res. 2016; 176(2-3): 423-30.
(37) Feduchi LM. El adolescente y la violencia. Reflexiones clínicas. Cuadernos de Psiquiatría y Psicoterapia iIfantil. 1995; 19:20.