Artículos
Determinantes sociales y problemas de salud mental. Implicaciones teóricas y técnicas
Social Determinants and Mental Health problems. Theoretical and Technical Implications
Determinantes sociales y problemas de salud mental. Implicaciones teóricas y técnicas
Revista de la Asociación Española de Neuropsiquiatría, vol. 45, núm. 147, pp. 39-60, 2025
Asociación Española de Neuropsiquiatría

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 21 Noviembre 2024
Aprobación: 21 Diciembre 2024
Resumen: La relación que distintos tipos de factores sociales mantienen con distintos problemas de salud mental, según manifiesta un considerable número de investigaciones sociológicas y epidemiológicas, tiene importantes implicaciones, tanto teóricas como técnicas. En el primer caso, por sus repercusiones en el campo de la psicopatología y, en el segundo, por sus efectos en el ámbito de la intervención preventiva y la atención sanitaria y social.El artículo analiza estas distintas implicaciones desde una revisión narrativa de la literatura disponible, tratando de derivar de ellas consecuencias útiles para nuestros enfoques profesionales.
Palabras clave: determinantes sociales, psicopatología, salud pública, trastornos mentales. .
Abstract: The relationship between different types of social factors and different mental health problems, as shown by a considerable number of sociological and epidemiological studies, has important theoretical and technical implications. In the first case, because of its repercussions in the field of psychopathology; in the second, due to its effects on the fields of preventive intervention and health and social care.The article analyzes these different implications, from a narrative review of the available literature, trying to draw from them useful consequences for our professional approaches.
Keywords: social determinants, psychopathology, public health, mental disorders..
Las teorías dominantes son la biomédica y la de los estilos de vida. Juntas, respectivamente: (1) se centran en las características biológicas, las exposiciones y los comportamientos a nivel individual, (2) hacen hincapié en el tratamiento médico orientado al individuo y las intervenciones conductuales, (3) ignoran las variables sociodemográficas y contextuales o las tratan como variables “molestas” cuyos efectos pueden controlarse mediante el ajuste estadístico, y (4) conceptualizan las tasas de población como simplemente la manifestación agregada de fenómenos a nivel individual.
(…) Por el contrario, las alternativas comprenden la diversa gama de teorías epidemiológicas de la distribución de la enfermedad que pueblan el subcampo de la epidemiología social. Aunque difieren en sus énfasis, todas (1) son explícitas acerca de sus premisas teóricas, y (2) postulan que las exposiciones socialmente estructuradas, que van desde la macroeconomía hasta el estrés psicosocial, impulsan los patrones de salud de la población
Nancy Krieger (1)
Introducción
VARIAS DÉCADAS ACUMULANDO INFORMACIÓN permiten afirmar que el conjunto de variables resumidas en la expresión “determinantes sociales” mantiene relaciones significativas con el origen, evolución y posibilidades de atención de distintos problemas de salud (2), tanto generales como específicos de salud mental. Dos artículos anteriores (3,4) resumen respectivamente ambas áreas (la general y la específica) de esa información, sirviéndonos aquí de punto de partida.
Desde el clásico informe de la Organización Mundial de la Salud (5), como culminación en 2008 de un proceso internacional de recopilación y análisis de información coordinado por Michael Marmot, un continuado acúmulo de estudios y revisiones muestra la asociación entre un amplio conjunto de variables sociales y distintos problemas de salud, incluyendo muchos de salud mental (3,4). Aunque quedan aspectos sin aclarar, especialmente sobre las características concretas de esas relaciones y los mecanismos específicos que permitirían explicarlas.
El informe (5) hacía recomendaciones sobre intervenciones preventivas y de atención que, sin embargo, no han sido consistentemente aplicadas por los países miembros de la organización. Y, quizá más por eso que por una posible inadecuación del planteamiento, están lejos de haber generado soluciones razonablemente satisfactorias a dichos problemas (2,6).
El tema tiene implicaciones tanto teóricas como prácticas o técnicas, al menos en tres de los “ejes” o aplicaciones clásicas de la información epidemiológica (7), empezando por el posible papel etiológico que esos distintos factores, por separado o en constelaciones articuladas, puedan tener en el origen y evolución de distintos problemas de salud mental, aspecto relevante en el ámbito teórico de la psico(pato)logía. Y continuando por sus implicaciones prácticas, tanto en el ámbito de la salud pública, como base de intervenciones preventivas, como en los de la atención clínica y social, como complemento o alternativa a intervenciones tradicionales.
En cada uno de esos aspectos, el tema sigue planteando problemas, en el estado actual de nuestros conocimientos. Así, reconocer, por un lado, que los determinantes sociales juegan un papel en la aparición, evolución y posibilidades de atención a problemas de salud mental no significa, pese a una comprensible y fácil simplificación, que sean “la” causa directa de estos, pues ese posible efecto causal, más allá de la correlación estadística, tiene matices que hay que valorar en cada caso. Matices estos que deberíamos encajar en las complejidades de nuestra problemática psico(pato)logía (8).
Son también discutibles, desde nuestros conocimientos actuales, la factibilidad y utilidad de las políticas preventivas, dada la complejidad de relaciones y las dificultades propias de la prevención ante redes causales complejas (3), sumadas a la dificultad de modificar factores estructurales. Y lo mismo sucede con la atención personalizada, siendo limitadas las posibilidades de intervenir eficazmente desde ámbitos clínicos y de intervención social, al ser el efecto de muchos determinantes previo a la aparición de los problemas en personas concretas.
En ese contexto y en continuidad con los artículos previos (3,4), intentamos analizar más extensamente esas repercusiones, sus dificultades y su relevancia para nuestra práctica profesional. Para ello hemos actualizado a los dos últimos años, con similares criterios, las correspondientes búsquedas bibliográficas[1]. Siempre con el objetivo de aportar información para resumir el “estado de la cuestión” y estimular la reflexión personal y el debate colectivo en un tema de creciente interés.
Los determinantes sociales y su interacción en el ámbito de la salud mental
Con objeto de sintetizar la información previa (3,4) destacamos los siguientes puntos, que consideramos básicos para analizar sus implicaciones:
a) En primer lugar, es llamativa la amplia tipología de factores estudiados, tanto en relación con problemas de salud en general como específicamente de salud mental. Desde la definición de “determinantes sociales” por la OMS como el conjunto de “condiciones en que las personas nacen, crecen, trabajan, viven y envejecen (…) moldeadas por la distribución del dinero, el poder y los recursos” (5), los estudios han explorado una amplia serie de factores de distinta entidad (3,4), encontrando siempre una pauta peculiar de asociación (lo que Michael Marmot llamaba “gradiente social” o “síndrome de estatus” (2,9)): cuanto más desfavorables son las situaciones sociales de las personas, mayores son los niveles de patología que presentan. Como él sintetizaba sumariamente: “los pobres tienen peor salud” (9).
b) Para dar cuenta de esa diversidad y tratar de explorar posibles explicaciones etiológicas, debemos ordenar los distintos factores en escalones jerárquicos, según un previsible orden o trayectoria de actuación, desde los más generales a los más concretos. Un esquema útil (Figura 1) es el de la epidemióloga inglesa Ruth Bell (10), desde el Institute of Health Equity (dirigido también por Michael Marmot), que amplía el inicialmente propuesto por la OMS (3,5). En resumen, debemos contemplar al menos 3 niveles para agrupar los principales factores cuya interacción con las personas concretas da lugar a problemas de salud:
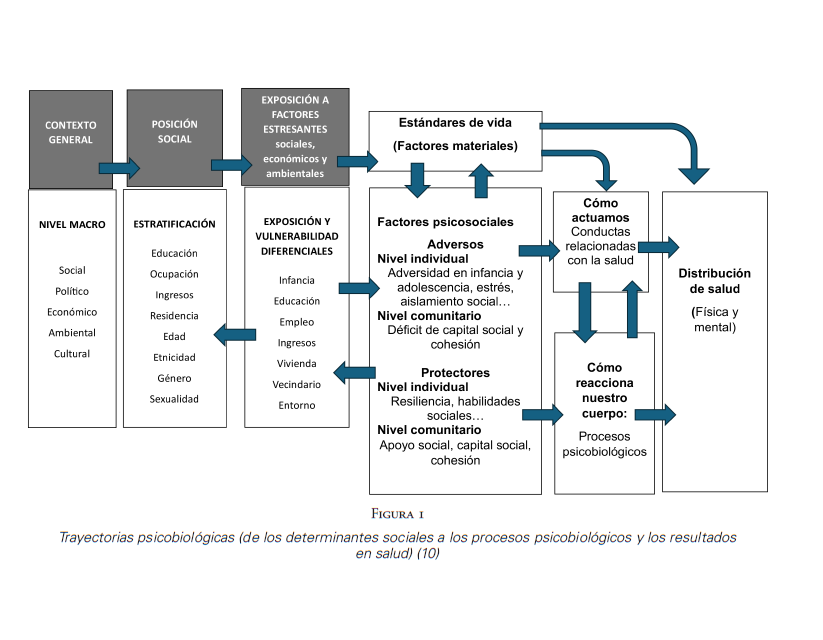
Figura 1
Trayectorias psicobiológicas (de los determinantes sociales a los procesos psicobiológicos y los resultados en salud) (10)
R. Bell. Psychosocial pathways and health outcomes.Informing action on health inequalities.
1. Uno estructural, que incluye variables de cultura, estructura socioeconómica y política general, características de cada país.
2. Otro intermedio, en que las variables estructurales determinan distintas agrupaciones de personas en estratos definidos por variables económicas, educativas, culturales o de empleo, así como de género y etnicidad (en sus dimensiones sociales).
3. Y otro más cercano, que engloba la distribución de factores específicos de riesgo y protección en esos distintos estratos, con un componente importante de comportamientos personales, socialmente determinados.
c) También es llamativa la variedad de problemas de salud que presentan relaciones con ese conjunto de factores. Por un lado, pese a la evolución de los patrones de enfermedad desde las transmisibles a las crónicas (la llamada “transición epidemiológica”), las pautas de graduación de efectos se mantienen (3). Por otro, problemas muy diversos (por ejemplo, las enfermedades cardiovasculares y los trastornos mentales) se relacionan con similares tipos de factores (3,4).
d) En relación con los de salud mental, dentro de esa coincidencia de factores, hay algunos matices específicos. Así, aunque los más generales (estructurales e intermedios) son básicamente los mismos, en los más inmediatos, es decir ,en los factores de riesgo y protección concretos, determinados por los anteriores y que interactúan con los “cuerpos” concretos de las personas, encontramos menos efectos directos y mayor repercusión de aspectos subjetivos, siendo sobre todo el significado personalmente atribuido a un factor o circunstancia social lo que parece determinar su efecto (4,10,11,12). Lo que, como veremos, tiene que ver con la peculiaridad de los mecanismos psico(pato)lógicos, conocidos o supuestos. Pero sin olvidar, para relativizar esa especificidad, los resultados de los estudios Whitehall del ya citado Michael Marmot (9,13), que muestran el papel de variables psicológicas y psicosociales en el conjunto de las patologías estudiadas y no solo en las de salud mental (3,14).
e) Hay distintas teorías sobre los mecanismos de acción de los determinantes sociales, algunas postuladas con carácter totalizador e incluso contrapuestas (1,15), pero en general señalan efectos combinables en las explicaciones causales. Entre las más interesantes, aplicables a problemas de salud mental, encontramos:
1. El papel general del estrés, como resumen común del efecto de distintos factores que sobrecargan, especialmente de manera continuada y acumulativa, los mecanismos de defensa de las personas (16). La interacción de estos factores con variables personales (“constitución” y habilidades de manejo) y factores de protección (como las relaciones, “redes” sociales) explicaría la aparición y evolución de la patología.
2. El efecto acumulativo de muchos factores a lo largo de la vida, con dinámicas de incorporación y registro corporal activo de distintas variables del contexto vital, como resume el concepto de “encarnación” o “corporeización” (“embodiment”) de Nancy Krieger (1,3,10,17).
3. Además de la desigual exposición a factores de riesgo, hay que considerar la también desigual disponibilidad de recursos de protección, incluyendo habilidades personales y de grupo, relaciones sociales y acceso a servicios sanitarios y sociales. Aspecto enfatizado por Bruce Link y Jo Phelan en su teoría de las “causas fundamentales” (11,18), recientemente revisada (19) y con algunas propuestas de desarrollo interesantes, como la de Alice Riley (20), resaltando además el papel central de la estratificación social.
4. Y siempre mediante una gradación de efectos, desde los factores más estructurales (definitorios del contexto que determina los otros) a los más directamente incidentales en las personas, con el nivel intermedio clave de distintas formas de estratificación, que distribuyen de forma desigual los factores de riesgo y protección. Sin olvidar que la expresión unitaria “factor de riesgo” (estrictamente un factor asociado a un aumento de prevalencia del problema objeto de estudio) incluye cosas muy diferentes en cuanto a su posible papel etiológico (21,22). Y que, en cualquier caso, su efecto es solo una parte de la compleja red causal de los procesos de salud y enfermedad, como evidencian los datos no siempre coincidentes de prevalencias y situaciones sociales (23).
Determinantes sociales y psicopatología
Como ya mencionamos, el interés de esta información es al menos triple, con importantes repercusiones cruzadas. Por un lado, refiriéndonos específicamente a problemas de salud mental, la identificación de causas o factores de riesgo y protección debería servir para mejorar nuestros conocimientos psico(pato)lógicos (8). Por otro, debería reforzar nuestras tecnologías de intervención, tanto aquellas de carácter poblacional, dentro del marco de la salud pública, como las de carácter individual, en el ámbito más estrictamente clínico y de atención social.
En cuanto a su repercusión en la psico(pato)logía, se trata de valorar en qué medida esa información ayuda a entender los mecanismos específicos de la patología que etiquetamos como “mental” (8). Y aquí encontramos algunos problemas.
a) El primero es la escasa sistematicidad y consistencia de eso que denominamos “psicopatología” y sus evidentes limitaciones. En contraste con lo que planteaba Carlos Castilla del Pino (24), esa psicopatología sigue lejos de ser una disciplina científica que, dentro del campo de la psicología, explique los mecanismos de las conductas anómalas que etiquetamos como enfermedades o trastornos mentales (8,24) de manera simétrica a como la patología general prolonga el campo de la fisiología, describiendo y explicando sus alteraciones (8).
b) Y, paralelamente, la relativa imprecisión del análisis causal de los distintos factores señalados. En gran parte por dificultades metodológicas, ya señaladas en los artículos previos (3,4) y que no solo afectan a los problemas de salud mental sino al conjunto de los problemas de salud, cuya etiología presenta una complejidad aún no resuelta satisfactoriamente (22,23).
Encontramos aquí posiciones diversas, algunas, en nuestra opinión, claramente desenfocadas. Resumiendo mucho, tenemos, por un lado, a quienes desprecian el papel de los factores sociales, entendiendo los problemas de salud mental como alteraciones reduccionistamente “biológicas”, con un importante componente genético (1,25). Posición esta minoritaria cuando es explícita, pero más abundante de lo esperable cuando, sin aseveraciones explícitas, determina en la práctica enfoques también reduccionistas de la atención. Y, por otro, tenemos el simétrico intento de adscribir directamente a causas sociales la diversa patología mental, con consecuencias no menos reduccionistas en términos de intervenciones preventivas o de atención directa o clínica[2].
En medio queda el intento inacabado de construir una autentica psico(pato)logía (24) como procedimiento sistemático (científico, en definitiva) para describir y explicar el funcionamiento psíquico normal y sus anomalías, considerando los mecanismos psicológicos como resultantes de la interacción entre factores biológicos y sociales, pero respetando su carácter emergente con respecto a ambos (8,26).
En realidad, lo que sabemos resulta compatible y refuerza la validez de modelos de vulnerabilidad, combinando la interacción de algún tipo de disposición o susceptibilidad personal con los factores sociales de riesgo y protección, a través de los mecanismos generales del estrés (8,27,28). Complejos mecanismos estos situados en la base de distintos problemas de salud (especialmente en las llamadas “patologías crónicas”) y no solo de los de salud mental, aunque en estos presenten matices diferenciados (13,27).
Para añadir complejidad hay que tener en cuenta que algunos determinantes sociales intervienen también en la configuración progresiva de las condiciones de vulnerabilidad, que no tienen solo “causas” biológicas (15,29,30,31). Y que inciden también en la evolución posterior de muchos de dichos problemas, favoreciendo o limitando sus posibilidades de recuperación (32).
Sin olvidar que la valoración de algunos factores sociales, especialmente los que sitúan a las personas en estratos (educativos, laborales, de dinero o de poder), debe considerar, además de las posibles relaciones de causalidad, en un sentido inverso, las repercusiones sociales de los problemas de salud en procesos de “selección social”, que juegan, según los casos, papeles complementarios o alternativos a los de estricta causalidad (33).
El tema presenta matices importantes en distintos tipos de problemas, especialmente cuando comparamos trastornos mentales “graves” (TMG) y “comunes” (TMC). En los primeros encontramos claros efectos de selección social (33), pero también trayectorias complementarias de origen o “causación” social, como muestran los modelos de vulnerabilidad, por ejemplo, el de Luc Ciompi para la esquizofrenia (29). Estos modelos incorporan información epidemiológica sobre factores sociales (maltrato infantil, entornos urbanos, inmigración…) como parte de la compleja red de causas del proceso (34), lo que facilita el establecimiento de pautas razonables de intervención (29,35).
En el caso de los segundos, con mayor peso de la causación social (29), cabe destacar los modelos interpretativos como el ya mencionado de George Brown y Tirril Harris en la depresión (36) o el más amplio de David Goldberg y Peter Huxley sobre los TMC (37,38). Ambos casos tratan de ordenar los diversos factores sociales y su intervención en el origen, la sintomatología y la evolución del tipo de procesos más frecuentes en nuestro campo.
Un aspecto importante, a resaltar especialmente por sus consecuencias prácticas, es que, como en otros problemas de salud, la presentación del trastorno, desde una constelación causal interactiva entre vulnerabilidad, factores de riesgo y de protección, no implica necesariamente su desaparición automática tras controlar o eliminar los factores de riesgo. De hecho, tanto en los TMG (34) como en los TMC (36,37,38,39,40), los factores asociados a la aparición, desarrollo y en su caso resolución del problema suelen ser diferentes y frecuentemente una vez establecidos, especialmente los más graves, exigen intervenciones específicas, habitualmente profesionales. No hay una relación unívoca factor-trastorno, pues cada factor de riesgo no siempre origina un trastorno, un trastorno no se asocia siempre a idénticos factores (en las dos “direcciones” de la asociación) y puede darse sin ellos (22,41). Además, como recuerda Peter Kinderman, debemos considerar “el estatus específico que se da a la interrupción de los procesos psicológicos como una «vía común final» para el trastorno mental, lo que significa que es solo a través de la interrupción de los procesos psicológicos que cualquier precursor, ya sea biológico, social o circunstancial, llega a expresarse y experimentarse como trastorno mental” (26). La complejidad de la psico(pato)logía resulta así poco compatible con explicaciones simplistas, “biológicas” o “sociales” (8).
Determinantes sociales y políticas preventivas
El segundo tipo de repercusiones es práctico o, como preferimos decir, tecnológico (8,35). Hablamos de las implicaciones de ese supuesto papel causal, complejo y no siempre bien conocido, para nuestras posibilidades de intervención. Y aquí, como venimos diciendo, debemos considerar una doble implicación según pretendamos evitar nuevos casos o contribuir a mejorar la situación de los actuales, distinción en parte similar a la que establecieron Kelsey Lucyk y Lindsay McLaren (2) entre intervenciones “aguas arriba” (sobre el contexto estructural distribuidor de oportunidades y riesgos) y “aguas abajo” (sobre grupos afectados, en mayor riesgo o en clara desventaja). Aquí diferenciaremos, respectivamente, medidas preventivas y de intervención personalizada (clínicas y sociales). Veamos ahora las primeras, dejando las segundas para el siguiente apartado.
La prevención parece claramente una estrategia razonable frente a problemas de salud de difícil abordaje individual y con factores de riesgo y protección de dimensión colectiva o poblacional, previos a la aparición de los trastornos (42). Sin embargo, esa estrategia básica de la salud pública presenta, también aquí, dificultades y controversias.
Para situar el tema, señalemos que, al hablar de prevención en relación a los determinantes sociales, hablamos básicamente de prevención primaria (43). Dentro del clásico modelo de Hugh Leavell y Edwin Clark (44), se trata de evitar la aparición de los problemas actuando sobre los factores sociales causalmente relacionados con ellos. Son intervenciones no dirigidas, por tanto, a quienes ya presentan el problema, sino a quienes podrían presentarlo en el futuro si no corregimos dichos factores. Son de naturaleza intersectorial y no siempre exclusiva o primordialmente sanitarias (21,43).
Encontramos aquí un estratégico debate de salud pública, entre priorizar los grupos de alto riesgo o actuar globalmente sobre el conjunto de la población. Dilema este, formulado por Geoffrey Rose, que considera que la carga global de una enfermedad depende a veces más de numerosas personas con bajo riesgo que de la minoría en situaciones de riesgo elevado (45). No obstante, parece conveniente verlas más como complementarias que como alternativas excluyentes. En palabras de Michael Marmot, “para reducir la pendiente del gradiente social en salud, las acciones deben ser universales, pero con una escala e intensidad proporcionales al nivel de desventaja” (9). Lo que se trata de conseguir articulando modalidades de “prevención universal” (población general), “selectiva” (grupos de riesgo) e “indicada” (subgrupos de riesgo muy elevado y en fases cercanas a la eclosión del trastorno) (43,46,47).
Siguiendo nuestro esquema, la “prevención universal” debería dirigirse, en primer lugar, a modificar determinantes estructurales, condicionantes en última instancia del conjunto (48,49). Como vimos, un papel clave en la cadena causal de los determinantes sociales parece corresponder a diversas formas de estratificación social, en función del dinero, el poder, la educación, la ocupación, el género o etnicidad y la específica relevancia de las clases sociales (50,51). Son fuentes de desigualdad social que distribuyen de manera desigual factores de riesgo y protección, incluyendo pautas de comportamiento (“hábitos o conductas relacionadas con la salud”, no solo dependientes de la voluntad individual (1,13,52)). Pero todos derivan de nuestros sistema económicos, políticos y culturales (53), aunque este nivel no siempre figure en los estudios (54). Y un abordaje radical de carácter poblacional exigiría cambiar esas estructuras o, de no ser factible o suficientemente efectivo, modificar parcialmente su efecto sobre eslabones posteriores de la cadena, es decir, sobre esas formas de estratificación social y las conductas de riesgo que condicionan. Al respecto encontramos algunos problemas reseñables:
a) Con carácter general, el derivado de las dificultades metodológicas y las insuficiencias de la información, referida aquí al papel de esos distintos factores: en qué medida tienen un papel causal en cada tipo de problemas y con qué características. Básicamente, identificar si son o no, en cada caso, necesarios y/o suficientes para originar el problema (55), lo cual no siempre está razonablemente probado.
b) La dificultad de intervenir eficazmente sobre los condicionantes estructurales “últimos” (48), cuyo carácter global, económico y político plantea problemas hoy por hoy difícilmente solucionables, no ya desde esferas sanitarias sino desde las sociopolíticas. Primero, porque cambiar estructuras sociales, económicas y políticas supone procedimientos cuando menos “complejos” en nuestra sociedades. Y, además, porque para cambiarlos se debería disponer de alternativas teórica y prácticamente factibles, y eso, hoy por hoy, está lejos de ser así en relación con las estructuras socioeconómicas capitalistas y las democracias “realmente existentes” (3,53,54).
c) Los límites de las intervenciones dirigidas a contrarrestar el efecto de los factores más estructurales, mediante políticas públicas más igualitarias en educación, empleo, vivienda, ingresos económicos y disponibilidad y acceso a servicios públicos. Políticas estas habitualmente contrapuestas a las corrientes neoliberales y afines a los modelos de “estados del bienestar”. Son cambios imprescindibles aunque limitados por las estructuras existentes, como muestra el debate sobre países con amplias tradiciones de “welfare” (54,56,57), que han mejorado la situación, pero no eliminado las desigualdades en salud. Aunque también cabe decirlo a la inversa: determinadas políticas sociales no eliminan radicalmente las desigualdades, pero contribuyen a disminuirlas (56,58,59,60), lo cual no es poco.
d) La multiplicidad de formas de estatificación con incidencias constatables (educación, ingresos, ocupación, residencia y poder, pero también género y etnicidad) (61), con debates sobre su supuesta prioridad (62) y el papel específico de las clases sociales y su dimensión relacional (51,63,64).
e) Y la complejidad de factores de riesgo y protección concretos, condicionados también por los niveles anteriores y no solo por las elecciones individuales, como parecen creer algunos programas de “educación para la salud” (1,52,65).
Como resultado de esas dificultades constatamos la persistencia de problemas de salud y específicamente de salud mental más o menos determinados por distintos factores sociales en nuestras sociedades, dos décadas después del prometedor informe de la OMS (6,47). Pero esa pobreza global de resultados no debe entenderse como una llamada a la inacción, ni hacernos perder de vista la existencia de programas e intervenciones exitosas, en ámbitos concretos aunque limitados de este campo (20,56,58,60). Son resultados parciales que deben servirnos de referencia para continuar explorando intervenciones capaces de asegurar mayores y mejores efectos en nuestras políticas preventivas, que, pese a sus dificultades, siguen dependiendo de la acción colectiva. Como decía Nelson Mandela: “la pobreza no es un accidente”, sino que “al igual que la esclavitud y el apartheid, es obra del hombre y puede ser eliminada por las acciones de los seres humanos” (56). Para resumir:
a) Con carácter general, no podemos cambiar de manera inmediata y radical las estructuras sociales, pero sí cambiar la orientación de las políticas públicas hacia una mayor equidad, mejores servicios sanitarios y sociales en sentido amplio y mayores oportunidades de relación y participación social (66).
b) Podemos así limitar los efectos de la desigualdad mediante políticas inclusivas y redistributivas, orientadas a sectores en peores situaciones y mayor riesgo (58,59). La lucha contra la pobreza es clave (67), con posibilidades “tradicionales”, pero también con otras más polémicas, como la “renta básica universal” (68,69).
c) Y podemos intervenir en sectores concretos, con resultados positivos en relación con distintos problemas de salud incluidos los de salud mental (70): residencial (71,72), laboral (73,74), apoyo y relación social (75), lucha contra el estigma (76,77) y acceso a servicios sanitarios y sociales (78,79).
Son intervenciones que desbordan frecuentemente el marco profesional sanitario, pero a las que los y las profesionales podemos contribuir, defendiéndolas e impulsándolas desde nuestros conocimientos específicos y también, lógicamente, como ciudadanos y ciudadanas, mediante los correspondientes instrumentos de participación política y social.
Determinantes sociales y atención personal
Finalmente, aunque la prevención primaria sería, al menos teóricamente, el procedimiento social más eficaz, ya que actúa antes de la aparición de los problemas para reducir su incidencia, queda el campo de la intervención sobre quienes presentan ya alguno de ellos, desde los niveles secundario y terciario del clásico modelo de prevención (8). Buscamos entonces favorecer la recuperación, en tanto pueda estar condicionada por factores sociales, desde el campo de la clínica y la intervención social, aquí con un mayor protagonismo profesional.
De entrada, conviene recordar que la disponibilidad de atención sanitaria y social adecuada es, por sí misma, un importante determinante social (18,78,79) como factor de protección, en interacción con al apoyo social y la resiliencia personal (80,81), frente al efecto negativo de otros.
Parecen claras las limitaciones de intervenir “a posteriori”, cuando el efecto de los determinantes sociales sobre la patología ha tenido lugar, pues es imposible actuar sobre factores pasados, pero podemos tratar de compensar algunos efectos (82,83), especialmente de los que siguen activos, condicionando la evolución de los problemas. Se busca tanto corregir el efecto de factores negativos como utilizar mecanismos compensadores, como “amortiguadores” y apoyos de las defensas personales.
Sin datos cuantitativos precisos, parece que, desgraciadamente, en el ámbito de atención que en el sector sanitario denominaríamos “clínico”, lo más habitual es que la consideración efectiva de factores sociales sea secundaria a la de la sintomatología, en el diagnóstico, el enfoque terapéutico y el desarrollo de la atención (8,84). Paralelamente, desde el sector social son más evidentes las necesidades, aunque tampoco se pongan siempre adecuadamente en concordancia con los problemas de salud y las correspondientes intervenciones sanitarias (85,86).
Sin embargo, parecen claras algunas posibilidades de intervención, razonablemente evaluadas, que implican la coordinación de servicios sanitarios y sociales (87,88,89), entendiendo estos últimos en sentido amplio para incluir ocasionalmente servicios educativos y laborales. En concreto, cabe contemplar:
a) De manera general, el hecho de que cualquier intervención debe combinar sensibilidad, conocimiento, competencia técnica y ética profesional sobre el papel de los determinantes sociales, para poder ampliar el foco de la persona al contexto (89).
b) La modificación de algunos factores de riesgo que siguen actuando más allá del origen del problema de salud, condicionando una peor evolución o la aparición de problemas añadidos. Así sucede habitualmente, dependiendo del tipo de problemas, con los ingresos, la educación, el alojamiento y el empleo (83,88,90), pero también con el aislamiento social (82), el estigma y la discriminación (76) y el género (90).
c) El manejo de factores de protección, buscando especialmente mejoras en la situación social y el refuerzo de distintos mecanismos de apoyo social, para contrarrestar el efecto de los anteriores (80-82).
d) La denominada “prescripción social”[3] (91,92,93), pero no planteada de manera simplista como antagónica con la intervención psicoterapéutica o la medicación. Así, además del ejercicio de derechos sindicales y de participación política y social que puedan resultar útiles más allá de su funcionalidad social general, en el caso de los TMC funcionan procedimientos de interacción grupal no necesariamente profesionales (38,94); y en los TMG muchos de los procedimientos psicosociales de la rehabilitación (35,95), así como las intervenciones “entre pares” (96). Algunos programas suelen destacarse especialmente, como los de empleo para personas con TMG (97) o los basados en modelos de “housing first” en el alojamiento de personas sin hogar (98).
e) Aunque muchas de las intervenciones clínicas y de servicios sociales tienen carácter individual (buscando efectos sobre personas concretas), pueden organizarse de manera colectiva y participativa, priorizando grupos de distintos niveles de afectación y riesgo (75).
f) Siguiendo el título de un artículo sobre adolescencia (“no puedes manejar lo que no mides” (99)), también en este ámbito necesitamos información cuantitativa, siendo especialmente útil el seguimiento de datos sobre determinantes sociales en las áreas locales de trabajo (75,100,101,102), incluyendo procedimientos de diagnóstico comunitario similares a los utilizados de manera general para el conjunto de problemas de salud (103,104).
g) Y, finalmente, para los y las profesionales, queda el campo de la “toma de conciencia” y el activismo público sobre el tema (8,89), tratando de ampliar un “bloque histórico” impulsor de los cambios necesarios y posibles. Y, claro, para todo ello es importante incluir estos aspectos en su formación (105).
Algunas conclusiones
Para finalizar, cabe resumir lo anterior para extraer algunas conclusiones, que consideramos importantes para quienes nos movemos en el campo profesional de la salud mental.
a) La primera, muchas veces repetida, es la indudable trascendencia del tema, apoyado por un volumen creciente de investigaciones y análisis desde las ciencias sociales y las sanitarias, especialmente desde la epidemiología, a caballo de ambos campos disciplinares (8,14). Resaltamos así que:
1. Una variedad de factores sociales mantiene relaciones significativas, al menos presumiblemente causales, con distintos problemas de salud mental (4).
2. Esos factores son agrupables en al menos tres niveles desde los más estructurales a los más inmediatos a las conductas personales, con el intermedio clave de diversas formas de estratificación social (4,10).
3. Y hay distintas teorías que explican pautas de interacción entre esos determinantes sociales y los problemas (1,4), con el papel central del estrés (15), el cúmulo interactivo de efectos sobre el cuerpo de las personas (16) y el efecto limitador de oportunidades de apoyo (17), como enfoques más consistentes.
b) Todo ello tiene importantes implicaciones sobre nuestra manera de entender el surgimiento y evolución de los problemas de salud mental de las personas, lo que debería ser el objeto central de nuestra psico(pato)logía, más allá de las “clasificaciones” habituales (8):
1. Por un lado, porque los factores relacionados con los problemas de salud mental no son básicamente diferentes de los que afectan al conjunto de problemas de salud (3,4), situando esa psico(pato)logía como sector específico (el del funcionamiento mental anómalo) de una patología general biopsicosocial (8).
2. Pero, sobre todo, porque refuerza el enfoque complejo de los modelos de vulnerabilidad, situando la patología como resultado de procesos de interacción entre vulnerabilidades personales, factores de estrés y factores de protección, internos (resiliencia y habilidades de manejo) y externos (redes sociales de apoyo) (3,8). Y en ese contexto, los factores sociales intervienen de manera compleja y temporalmente variable sobre los tres elementos de la interacción, más allá de las visiones limitadas de los “factores de riesgo” y las “conductas inadecuadas” (1).
c) Pero las implicaciones son también prácticas, sobre nuestras tecnologías de intervención:
1. En cuanto a posibilidades de control, la prevención primaria debería ser capaz de evitar la aparición de los problemas, eliminado o al menos reduciendo y compensando la acción de esos distintos factores, desde los más estructurales a los más cercanos a las personas. Modificar sustancialmente los primeros es cuando menos complejo en nuestras sociedades, pero hay distintas políticas públicas (intersectoriales y no solo ni principalmente sanitarias) potencialmente correctoras, a las que podemos contribuir con nuestra asesoría e impulso, además de nuestra intervención general como ciudadanos y ciudadanas (4).
2. Pero sin olvidar la atención personalizada, donde también sigue siendo clave un abordaje intersectorial, ahora dentro del campo de la intervención profesional, sanitaria y social. Con un enfoque biopsicosocial tanto en la valoración de los problemas como en la intervención, ampliando el campo de la clásica “psiquiatría social” (107) e incluyendo el aporte de intervenciones y agentes no profesionales.
d) Necesitamos también seguir profundizando en el tema, para aumentar nuestro conocimiento e implicación, desde la epidemiología y las ciencias sociales, combinando investigación empírica y elaboración teórica (14,108). Son especialmente importantes:
1. La identificación de los mecanismos que relacionan entre sí los distintos condicionantes sociales y estos con los distintos problemas de salud mental.
2. Y la evaluación de las distintas intervenciones disponibles y razonablemente promovibles.
e) Y queda, por último, señalar el papel estratégico de la sensibilización y formación de los y las profesionales de los distintos sectores de atención (105), además de los medios políticos y de comunicación, y a través de ellos de la población general.
Bibliografía
(1) Krieger N. Got theory? On the 21st c. CE rise of explicit use of epidemiologic theories of disease distribution: a review and ecosocial analysis. Curr Epidemiol Rep. 2014; 1:45–56.
(2) Lucyk K, McLaren L. Taking stock of the social determinants of health: A scoping review. PLoS ONE 2017; 12(5): e0177306.
(3) López M. Los determinantes sociales de la salud y las enfermedades. Una panorámica introductoria. Rev Asoc Esp Neuropsiq. 2024; 44(145):47-69.
(4) López M, Laviana M. Los determinantes sociales y los problemas de salud mental. Una visión de conjunto. Rev Asoc Esp Neuropsiq. 2024; 44(146):211-233.
(5) Organización Mundial de la Salud. Subsanar las desigualdades en una generación: alcanzar la equidad sanitaria actuando sobre los determinantes sociales de la salud. Informe final. Buenos Aires: OMS, 2009.
(6) Schrecker T. The Commission on Social Determinants of Health: Ten years on, a tale of a sinking stone, or of promise yet unrealized? Crit Public Health. 2019; 29:610–615.
(7) Segura A. Aplicaciones de la epidemiología en salud pública. En: Martinez F, Antó JM, Castellanos PL, Gili M, Marset P, Navarro V (ed.). Salud Pública. Madrid: McGraw Hil, 1997; pp. 123-137.
(8) López M. Mirando atrás para seguir avanzando. Una reflexión crítica sobre el pasado y el presente de la atención en salud mental. Barcelona: Herder, 2021.
(9) Marmot MG. Status syndrome: a challenge to medicine. JAMA 2006; 295(11): 1304-1307.
(10) Bell R. Psychosocial pathways and health outcomes: Informing action on health inequalities. London: The Institute of Health Equity, 2017.
(11) Handerer F, Kinderman P, Shafti M, Tai S. A scoping review and narrative synthesis comparing the constructs of social determinants of health and social determinants of mental health: matryoshka or two independent constructs? Front Psychiatry. 2022: 13: 848556.
(12) Kirkbride JB, Anglin DM, Colman I, Dykxhoorn J, Jones PB, Patalay P, et al. The social determinants of mental health and disorder: evidence, prevention and recommendations. World Psychiatry 2024; 23(1):58-90.
(13) Marmot M. Epidemiological approach to the explanation of social differentiation in mortality: The Whitehall Studies. Soz. Praventivmed. 1993; 38: 271–279.
(14) Cockerham WC, Hamby BW, Oates GR. The social determinants of chronic disease. Am J Prev Med. 2017; 52(1 Suppl 1):S5–S12.
(15) McDowell I. Understanding health determinants. Explanatory theories for social epidemiology. Cham: Springer, 2023.
(16) Aneshensel CS, Mitchell UA. The stress process: Its origins, evolution, and future. En: Johnson RJ, Turner RJ, LinK BG. Sociology of mental health. Selected topics from forty years. 1970s–2010s. Cham: Springer, 2014; pp. 53-74.
(17) Krieger N. Theorizing epidemiology, the stories bodies tell, and embodied truths: a status update on contending 21st c CE epidemiological theories of disease distribution. Int J Soc Determinants Health Health Serv. 2024; 54(4): 331-342.
(18) Phelan JC, Link BG. Fundamental cause theory. En: Cockerham WC (ed). Medical sociology on the move. New directions in theory. New York: Springer, 2013; pp. 105- 125.
(19) Clouston SA, Link BG. A retrospective on fundamental cause theory: State of the literature, and goals for the future. Annu Rev Sociol. 2021; 47(1): 131–156.
(20) Riley AR. Advancing the study of health inequality: Fundamental causes as systems of exposure. SSM Popul Health. 2020; 10:100555.
(21) Kraemer HC, Kazdin AE, Kesler RC, Offord DR, Jensen PS, Kupfer DJ. Coming to terms with the terms of risk. Arch Gen Psychiatry. 1997; 54: 337-344.
(22) Kraemer HC, Stice E, Kazdin A, Offord D, Kupfer D. How do risk factors work together? Mediators, moderators, and independent, overlapping, and proxy risk factors. Am J Psychiatry. 2001; 158(6):848-856.
(23) Alderwick H, Gottlieb LM. Meanings and misunderstandings: A social determinants of health lexicon for health care systems. The Milbank Q. 2019; 97(2): 407-419.
(24) Castilla del Pino C. Obras Completas, VI: Introducción a la Psiquiatría 1. Córdoba: Fundación Castilla del Pino, 2010.
(25) Insel TR, Quirion R. Psychiatry as a clinical neuroscience discipline. JAMA 2005; 294(17): 2221-2224.
(26) Kinderman P. A psychological model of mental disorder. Harv Rev Psychiatry. 2005; 13(4): 206-217.
(27) Ingram RE, Luxton DD. Vulnerability-stress models. En: Hankin BL, Abela JR (ed.) Development of psychopathology: A vulnerability-stress perspective. Thousand Oaks: Sage, 2005; pp. 32-46.
(28) Ingram RE, Price JM (ed.). Vulnerability to psychopathology: Risk across the lifespan. New York: Guilford Press, 2010.
(29) Ciompi L. Learning from outcome studies: Toward a comprehensive biological- psychological understanding of schizophrenia. Schizophr Res. 1988; 1(6): 373-384.
(30) Fisher M, Baum F. The social determinants of mental health: implications for research and health promotion. Aust N Z J Psychiatry. 2010; 44(12): 1057-1063.
(31) Goldberg D. The interplay between biological and psychological factors in determining vulnerability to mental disorders. Psychoanal Psychother. 2009; 23(3): 236-247.
(32) Tew J, Ramon S, Slade M, Bird V, Melton J, Le Boutillier C. Social factors and recovery from mental health difficulties: A review of the evidence. Br J Soc Work. 2012; 42(3):443- 460.
(33) Dohrenwend B. Socioeconomic status and psychiatric disorders: An update on the social causation - social selection issue. Epidemiol Psychiatr Sci. 1993; 2(2): 71-74.
(34) Jester DJ, Thomas ML, Sturm ET, Harvey PD, Keshavan M, Davis BJ, et al. Review of major social determinants of health in schizophrenia-spectrum psychotic disorders: I. clinical outcomes. Schizophr Bull. 2023; 49: 837–850.
(35) López M, Laviana M. Rehabilitación, apoyo social y atención comunitaria a personas con trastorno mental grave: propuestas desde Andalucía. Rev Asoc Esp Neuropsiq. 2007; 27(1): 187-223.
(36) Brown GW, Harris T. Social origins of depression: A study of psychiatric depression in women. London: Tavistock, 1978.
(37) Goldberg D, Huxley P. Common mental disorders: a bio-social model. London, New York: Tavistock/Routledge, 1992.
(38) Retolaza A. Trastornos mentales comunes. Manual de orientación. Madrid: AEN, 2009.
(39) Alon N, Macrynikola N, Jester DJ, Keshavan M, Reynolds ICF, Saxena S, et al. Social determinants of mental health in major depressive disorder: umbrella review of 26 meta- analyses and systematic reviews. Psychiatry Res. 2024; 335: 115854.
(40) Goldberg D, Goodyer IM. The origins and course of common mental disorders. New York: Routledge, 2005.
(41) Pearlin LI. The sociological study of stress. En: McLeod JD, Wright ER (ed.). The sociology of mental illness. A comprehensive reader. New York: Oxford University Press, 2010; pp. 170-188.
(42) Greenberg H, Raymond SU, Leeder SR. The prevention of global chronic disease: academic public health's new frontier. Am J Public Health. 2011; 101(8): 1386-1390.
(43) Compton MT, Shim RS. Mental illness prevention and mental health promotion: when, who, and how. Psychiatr Serv.2020; 71(9): 981-983.
(44) Leavell HR, Clark EG. Preventive medicine for the doctor in his community: an epidemiological approach. New York: McGraw Hill, 1965.
(45) Rose G. The strategy of preventive medicine. Oxford: Oxford University Press, 1992.
(46) Gordon RS Jr. An operational classification of disease prevention. Public Health Rep.1983; 98(2): 107-9.
(47) Wahlbeck K. Public mental health: the time is ripe for translation of evidence into practice. World Psychiatry 2005; 14(1): 36-42.
(48) McAllister A, Fritzel S, Almroth M, Harber-Aschan L, Larsson S, Burström B. How do macro-level structural determinants affect inequalities in mental health? – a systematic review of the literature. Int J Equity Health. 2018; 17: 1-14.
(49) Ingram R, Wasik A, Cormier R, Morrow M. Social inequalities and mental health: a scoping review. Vancouver: Center for the Study of Gender, Social Inequalities and Mental Health, 2013.
(50) McCartney G, Bartley M, Dundas R, Katikireddi SV, Mitchell R, Popham F, et al. Theorizing social class and its application to the study of health inequalities. SSM Popul. Health. 2019; 7: 015.
(51) Muntaner C, Ng E, Chung H, Prins SJ. Two decades of neo-marxist class analysis and health inequalities: A critical reconstruction. Soc Theory Health. 2015; 13: 267–287.
(52) Alcantara C, Diaz SV, Cosenzo LG, Loucks EB, Penedo FJ, Willians N. Social determinants as moderators of the effectiveness of health behavior change interventions: scientific gaps and opportunities. Health Psychol Rev. 2020; 14(1): 132-144.
(53) Raphael D, Bryant T. Emerging themes in social determinants of health theory and research. Int J Health Serv. 2022; 52(4): 428-432.
(54) Raphael D, Bryant T. Socialism as the way forward: updating a discourse analysis of the social determinants of health. Crit Public Health. 2023; 33(4): 387–394.
(55) Matthay EC, Glymour MM. Causal inference challenges and new directions for epidemiologic research on the health effects of social policies. Curr Epidemiol Rep. 2022; 9(1): 22-37.
(56) Bambra C. Levelling up: Global examples of reducing health inequalities. Scand J Public Health. 2022; 50(7): 908-913.
(57) Mackenbach JP. The persistence of health inequalities in modern welfare states: The explanation of a paradox. Soc Sci Med. 2012; 75(4): 761-769.
(58) Barnish M, Tørnes M, Nelson-Horne B. How much evidence is there that political factors are related to population health outcomes? An internationally comparative systematic review. BMJ Open. 2018; 8: e020886.
(59) Osypuk TL, Joshi P, Geronimo K, Acevedo-Garcia D. Do social and economic policies influence health? A review. Curr Epidemiol Rep. 2014; 1: 149-164.
(60) Simpson J, Albani V, Bell Z, Bambra C, Brown H. Effects of social security policy reforms on mental health and inequalities: A systematic review of observational studies in high-income countries. Soc Sci Med. 2021; 272: 113717.
(61) Ingram R, Wasik A, Cormier R, Morrow M. Social inequalities and mental health: a scoping review. Vancouver: Center for the Study of Gender, Social Inequalities and Mental Health, 2013.
(62) Araya R, Lewis G, Rojas G, Fritsch R. Education and income: which is more important for mental health? J Epidemiol Community Health. 2003; 57: 501-505.
(63) Muntaner C, Borrell C, Chung H. Class relations, economic inequality and mental health: Why social class matters to the sociology of mental health. En: Avison WR, McLeod JD, Pescosolido BA (eds). Mental health, social mirror. Boston: Springer, 2007; pp. 127-141.
(64) Muntaner CNE, Vanroelen C, Christ S, Eaton WW. Social stratification, social closure, and social class as determinants of mental health disparities. En: Anesehensel CS, Phelan JC, Bierman A (ed.) Handbook of the sociology of mental health. Dordrecht: Springer, 2013; pp. 205-227.
(65) Short SE, Mollborn S. Social determinants and health behaviors: conceptual frames and empirical advances. Curr Opin Psychol. 2015; 5: 78-84.
(66) Saunders M, Barr B, McHale P, Hamelmann C. Key policies for addressing the social determinants of health and health inequities. Copenhagen: WHO Regional Office for Europe, 2017.
(67) Enns JE, Holmqvist M, Wener P, Rothney J, Halas G, et al. Interventions aimed at reducing poverty for primary prevention of mental illness: A scoping review. Ment Health Prev. 2019; 15: 200165.
(68) Tena A. La Renta Básica Universal basada en la evidencia. Política y Sociedad 2018; 55(3): 851-871.
(69) Wilson N, McDaid S. The mental health effects of a Universal Basic Income: synthesis of the evidence from previous pilots. Soc Sci Med. 2021; 287(3): 114374.
(70) Whitehead M. A typology of actions to tackle social inequalities in health. J Epidemiol Community Health. 2007; 61(6): 473-478.
(71) Koops-Van Hoffen HE, van Lenthe FJ, Poelman MP, Droomers M, Borlée F, Vendrig-De Punder Y, et al. Understanding the mechanisms linking holistic housing renovations to health and well-being of adults in disadvantaged neighborhoods: A realist review. Health and Place 2023; 80, 102995.
(72) Thomson H, Thomas S. Developing empirically supported theories of change for housing investment and health. Soc Sci Med. 2015; 124: 205-214.
(73) Montano D, Hoven H, Siegrist J. Effects of organizational-level interventions at work on employees’ health: a systematic review. BMC Public Health 2014; 14: 135.
(74) Proper KI, Van Oostrom SH. The effectiveness of workplace health promotion interventions on physical and mental health outcomes – a systematic review of reviews. Scand J Work Environ Health. 2019; 45(6): 546-559.
(75) Castillo EG, Ijadi-Maghsoodi R, Shadravan S, Moore E, Mensah MO, Docherty M, et al. Community interventions to promote mental health and social equity. Curr Psychiatry Rep. 2019; 21: 1-14.
(76) López M, Laviana M, Fernández L, López A, Rodríguez AM, Aparicio A. La lucha contra el estigma y la discriminación en salud mental. Una estrategia compleja basada en la información disponible. Rev Asoc Esp Neuropsiq. 2008; 28(1): 43-83.
(77) Thornicroft G, Mehta N, Clement S, Evans-Lacko S, Doherty M et al. Evidence for effective interventions to reduce mental-health-related stigma and discrimination. Lancet, 2016; 387(10023): 1123-1132.
(78) Pratt C, Taylor R, Smith SD. Health equity and access to health care as a social determinant of health: the role of the primary care provider. Prim Care - Clin Off Pract. 2023; 50(4): 549-559.
(79) Samartzis L, Talias MA. Assessing and improving the quality in mental health services. Int J Environ Res Public Health. 2020; 17(1): 249.
(80) Turner RJ, Brown RL. Social support and mental health. En: Scheid TL, Brown TN (ed.). A handbook for the study of mental health: Social contexts, theories, and systems. Cambridge: Cambridge University Press, 2010; pp. 200-212.
(81) Wang J, Mann F, Lloyd-Evans B, Ma R, Johnson S. Associations between loneliness and perceived social support and outcomes of mental health problems: a systematic review. BMC Psychiatry 2018; 18: 1-16.
(82) Deferio JJ, Breitinger S, Khullar D, Sheth A, Pathak J. Social determinants of health in mental health care and research: a case for greater inclusion. J Am Med Inform Assoc. 2019; 26(8-9): 895-899.
(83) Kreuter MW, Thompson T, McQueen A, Garg R. Addressing social needs in health care settings: evidence, challenges, and opportunities for public health. Annu Rev Public Health. 2021; 42: 329–344.
(84) Larson P. The rhetoric/reality gap in social determinants of mental health. Ment Health Rev J. 2013; 18(4): 182-193.
(85) Cazorla J, Parra B. El cambio en los modelos del trabajo social en salud mental: del modelo rehabilitador al modelo social. Alternativas. Cuadernos de Trabajo Social 2017; 24: 43-54.
(86) Morley C, Macfarlane S. Repositioning social work in mental health: Challenges and opportunities for critical practice. Crit Soc Work. 2010; 11(2): 46-59.
(87) López M, Laviana M. La coordinación sociosanitaria en la atención a personas con trastornos mentales graves. Enferm Clínica. 2016; 26(1): 61-67.
(88) Novilla MLB, Goates MC, Leffler T, Novilla NKB, Wu CY, Dall A, et al. Integrating social care into healthcare: a review on applying the social determinants of health in clinical settings. Int J Environ Res Public Health. 2023; 20(19): 6873.
(89) Reich AD, Hansen HB, Link BG. Fundamental interventions: haw clinicians can address the fundamental causes of diseases. J Bioeth Inq. 2016; 13(2): 185–192.
(90) Bacigalupe A, Cabezas A, Bueno MB, Martín U. El género como determinante de la salud mental y su medicalización. Informe SESPAS 2020. Gaceta Sanitaria 2000; 34: 61-67.
(91) Calderón Larrañaga S, Greenhalgh T, Finer S, Clinch M. What does the literature mean by social prescribing? A critical review using discourse analysis. Sociol Health Illn. 2022; 44(4-5): 848-868
(92) Bickerdike L, Booth A, Wilson PM, Farley K, Wright K. Social prescribing: less rhetoric and more reality. A systematic review of the evidence. BMJ Open. 2017; 7: e013384.
(93) Cooper M, Avery L, Scott J, Ashley K, Jordan C, Errington L, et al. Effectiveness and active ingredients of social prescribing interventions targeting mental health: a systematic review. BMJ Open. 2022; 12(7): e060214.
(94) Mateo I, Conde Gil P, García-Cubillana P, Sánchez B, Beato Sánchez MC, García Herrera JM, et al. Manual para el diseño e implementación de Grupos Socioeducativos en Atención Primaria (GRUSE). Sevilla: Consejería de Salud, 2011.
(95) FAISEM. Soportes para la ciudadanía. Los programas de apoyo social a personas con trastornos mentales graves en Andalucía. Sevilla: FAISEM, 2012.
(96) Bellamy C, Schmutte T, Davidson L. An update on the growing evidence base for peer support. Mental Health and Social Inclusion 2017; 21(3): 161-167.
(97) Rodríguez F, Caballero N (eds.). Empleo, recuperación y ciudadanía en las experiencias psicóticas. Reorientando los servicios de salud mental. Madrid: AEN, 2021.
(98) Uribe J. Housing first: Un modelo de cambio. Definición y actualidad, límites y retos. Revista de Treball Social 2016; 209: 57-70.
(99) Hayes J, Carvajal-Velez L, Hijazi Z, Ahs JW, Doraiswamy P, Azzahra F, et al. You can’t manage what you do not measure. Why adolescent mental health monitoring matters. J Adolesc Health. 2023; 72(1): S7-S8.
(100) Andermann A. Screening for social determinants of health in clinical care: moving from the margins to the mainstream. Public Health Rev. 2018; 39: 19.
(101) Gottlieb L, Sandel M, Adler NE. Collecting and applying data on social determinants of health in health care settings. JAMA Internal Medicine 2013; 173(11): 1017–1020.
(102) Jonnalagadda P, Swoboda CM, Fareed N. Using area-level measures of social determinants of health to deliver improved and effective health care. J Hosp Manag Health Policy 2020; 4: 38.
(103) Colell E, Sánchez-Ledesma E, Novoa A M, Daban F, Fernández A, Juárez Ol, et al. El diagnóstico de salud del programa Barcelona Salut als Barris. Metodología para un proceso participativo. Gaceta Sanitaria 2018; 32(4): 396-399.
(104) Retolaza A. El diagnóstico de comunidad: una clave para trabajar con la determinación social de la salud mental. Norte de Salud Mental 2024; 19(71): 80-87.
(105) González E, Álvarez-Dardet C, López LA. Hacia una salud pública orientada desde los determinantes sociales de la salud: informe de un taller. Gaceta Sanitaria 2018; 32(5): 488- 491.
(106) Calderón-Larrañaga S, Braddick F. De la prescripción social a la recomendación de activos: ¿qué funciona, para quién, en qué contexto y cómo? FMC 2011; 28(3):
(107) Retolaza A. ¿Por qué una psiquiatría social? Cuadernos de Psiquiatría Comunitaria 2022; 19(1): 7-27.
(108) Richter M. It does take two to tango! On the need for theory in research on the social determinants of health. Int J Public Health. 2010; 55: 457-458.
Notas
Información adicional
redalyc-journal-id: 2650