Resumen: El reflejo trigémino cardíaco es un reflejo único del tallo cerebral que se manifiesta como perturbaciones cardiorespiratorias, y ocurre principalmente en cirugías o intervenciones de la base del cráneo. Sin embargo, recientemente se lo ha vinculado a muchos procedimientos de neurocirugía e intervenciones neurológicas y condiciones no relacionadas a neurocirugía y no quirúrgicas. Este reflejo presenta muchas alteraciones cardiovasculares que pueden provocar complicaciones adversas, empeorar la evolución y producir problemas diagnósticos. Esta reseña intenta profundizar su definición, mecanismos, fisiopatología, manifestaciones, diagnóstico y manejo.
Palabras clave:Reflejo trigémino cardíacoReflejo trigémino cardíaco, Bradicardia Bradicardia, Asistolia Asistolia, Tallo cerebral Tallo cerebral, Reflejo autónomo Reflejo autónomo.
Abstract: Trigemino-cardiac reflex is a unique brain stem reflex that manifests as negative cardio-respiratory perturbations. This reflex is largely reported in skull base surgeries/interventions; however, in recent times, it has been also linked with many neurosurgical, neurointerventional procedures, non-neurosurgical and non-surgical conditions. This reflex presents with many cardiovascular changes that can create catastrophic complications, worse outcome as well as diagnostic dilemmas. Therefore, this narrative review intends to elaborate on its mechanisms, definition, pathophysiology, manifestations, diagnosis and management.
Keywords: Trigeminocardiac reflex, Bradycardia, Asystole, Brainstem, Autonomic reflex.
ARTÍCULO DE REVISIÓN
Breve reseña del reflejo trigémino cardíaco
Trigeminocardiac Reflex: an Overview
Sociedad Argentina de Cardiología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
El reflejo trigémino cardíaco (RTC) es uno de los reflejos más poderosos del tallo cerebral relacionado a la estimulación de cualquier rama sensorial del nervio trigémino. Fue descrito por primera vez como reflejo de Kratschmer en gatos y conejos, (1, 2) y actualmente es intensamente estudiado, recibiendo distintas denominaciones, tales como reflejo depresor del trigémino, reflejo trigémino vagal, reflejo óculo-cardíaco, etc. (1,3) La respuesta puede ser desencadenada por la estimulación de cualquier punto de las ramas sensoriales del quinto nervio craneal junto con sus ramificaciones intra o extracarneales. (1, 4, 5) Asimismo, también son parte del RTC la reciente inclusión del ganglio de Gasser y una variante crónica. (6) El RTC produce una gran variedad de manifestaciones que abarcan desde hipotensión a hipertensión, bradicardia a asistolia, bradipnea a apnea y cambios en la motilidad gástrica. Es importante destacar que, al principio, el RTC solo era tenido en cuenta en procedimientos de neurocirugía (especialmente, en operaciones de la base del cráneo), pero luego fue investigado en muchos otros entornos (7,8,9,10,11,12,13,14,15,16,17,18,19,20,21,22,23,24,25) no limitándose al período intraoperatorio sino a otros procedimientos no neuroquirúrgicos/ quirúrgicos. Este reflejo presenta muchas alteraciones cardiovasculares y puede crear complicaciones graves y problemas diagnósticos, por lo que es imperativo comprender y conocer su definición, mecanismos, fisiopatología, factores desencadenantes, manifestaciones, diagnóstico y manejo. Por lo tanto, la presente reseña intenta proporcionar una mejor comprensión del RTC y diversos hechos relacionados importantes dentro el ámbito médico.
El RTC es un reflejo autónomo gobernado por el tallo cerebral, que involucra los tres principales componentes anatómicos: la división sensorial del quinto nervio creaneal, los núcleos del tallo cerebral y el nervio vago. La estimulación del nervio trigémino (en cualquier punto de su trayectoria) provoca el reflejo que comúnmente se manifiesta como un desarrollo abrupto de perturbaciones cardíacas (generalmente negativas) incluyendo bradicardia, asistolia e hipotensión. (6, 26) Como este reflejo se advierte y estudia principalmente asociado al ámbito intraoperatorio bajo anestesia general, los otros síntomas clásicos (apnea o hipermotilidad gástrica) podrían haber pasado desapercibidos hasta este momento. (27,28,29,30,31,32,33,34,35,36,37,38,39) La definición clásica del RTC sugiere una reducción de más del 20% de los valores basales de la presión arterial media y de la frecuencia cardíaca, coincidiendo con la estimulación del nervio trigémino. (40) Las manifestaciones sutiles del RTC no pueden ser registradas por esta definición; sin embargo, se debe destacar que eventos de RTC aparentes generalmente tienen lugar con cambios hemodinámicos significativos. (12) Es importante notar que, a veces, algunos episodios de RTC pueden ocurrir sin signos de advertencia previos, como por ejemplo, una estimulación intensa súbita de la parte central del quinto nervio craneal puede producir asistolia sin signos precedentes de bradicardia o hipotensión. (12) Debido a que los episodios de RTC generan cambios similares a los de otros factores comunes incluyendo (18) factores fisiológicos, anestésicos, de sangrado, embolia aérea venosa, anafilaxis y relacionados con la postura, nuestro grupo ha desarrollado una definición de RTC más válida (9) basada en dos criterios principales (factibilidad y reversibilidad) y dos criterios menores (repetición y prevención). La definición establecida según estos criterios también puede utilizarse para eliminar otras causas de RTC. (9)
El RTC aparece y ha sido estudiado predominantemente durante el período intraoperatorio. Al comienzo de su investigación, generalmente se lo describía asociado a procedimientos de neurocirugía. (1), para luego incluir operaciones maxilo-faciales, (3) oftálmológicas, (4) nasales, (7) dentales (8) y otras cirugías. (9)
El RTC es un reflejo complejo del tallo cerebral que incluye nervios craneales, un ganglio y varios núcleos. La vía aferente está formada por el quinto nervio craneal, un centro de relevo central y núcleos del tallo cerebral, y las conexiones eferentes tienen lugar a través del décimo nervio craneal. Cuando existe un estímulo (fisiológico o patológico) alrededor de la división sensorial del quinto nervio craneal, las señales se envían al núcleo sensorial del nervio trigémino a través del ganglio de Gasser (Figura 1). La vía aferente continúa a lo largo de las fibras nerviosas cortas internunciales en la formación reticular para conectarse con la vía eferente en el núcleo motor del nervio vago. El resultado común de este reflejo es una perturbación cardiovascular negativa debida a la estimulación de fibras depresoras del nervio vago que terminan en el miocardio. (32, 33) Esta es una descripción simplista de este arco reflejo; no obstante, numerosos núcleos y fibras conectoras también forman parte de esta vía refleja. A pesar de que aún se desconoce el mecanismo exacto, entre los núcleos descritos se incluyen el núcleo sensorial del nervio trigémino, el núcleo espinal del trigémino, el núcleo parabraquial, el área rostral ventrolateral del bulbo raquídeo, el campo reticular medular dorsal y el núcleo paratrigeminal. Como el RTC es un reflejo autónomo, el desbalance entre la activación simpática y parasimpásica es la responsable del resultado final del RTC. Normalmente, existe coactivación tanto del sistema nervioso simpático como parasimpático. Tres manifestaciones comunes del RTC incluyen bradicardia (activación parasimpática), vasoconstricción (activación simpática) y apnea (modulada por el sistema trigeminal dentro del tallo cerebral. (6) Sin embargo, una bradicardia rápida y transitoria pero una recuperación más prolongada y levemente demorada de la hipotensión puede explicarse por el hecho de que las fibras parasimpáticas primariamente inervan las aurículas y tejidos de conducción, mientras que las fibras simpáticas están más ampliamente distribuidas a través del corazón. Se ha sugerido que el estado de mielinización del nervio no puede ser un factor de riesgo importante y que la heterogeneidad fenotípica podría ser la base de la susceptibilidad de una activación nerviosa autónoma simultánea. (33)
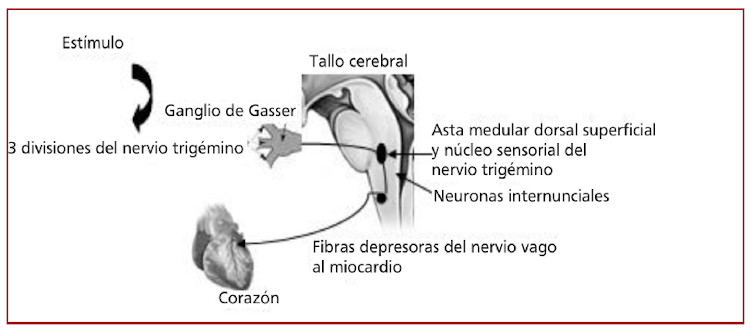
Fig. 1.
Fig. 1. Diagrama esquemático del mecanismo del reflejo trigémino-cardíaco
Anatómicamente, el desarrollo del RTC puede deberse a (a) estimulación periférica o (b) central del nervio del quinto nervio craneal. (34, 35) Comúnmente, el reflejo puede desencadenarse por estimulación de cualquiera de las tres divisiones del nervio del quinto nervio craneal, o sea los nervios oftálmico, maxilar o mandibular. Últimamente, también se ha destacado el rol del ganglio de Gasser, creando un nuevo subtipo de RTC. (1) La base anatómica de la clasificación no proporciona la naturaleza exacta de las variantes de RTC, y es por eso que nuestro grupo sugirió y elaboró las bases fisiológica, embriológica y funcional de la clasificación del RTC. (29,31,32,41,42,43,44,45,46)
Algunos estudios han sugerido que durante la termocoagulación percutánea por radiofrecuencia, generalmente ocurre una respuesta presora más que depresora, (36) y en nuestro centro también encontramos a menudo respuestas presoras durante la rizólisis o termocoagulación del ganglio de Gasser. Por otra parte, la compresión con balón de un ganglio trigéminal produce intensa bradicardia y aún asistolia, mientras que otras veces, se han observado otras formas de arritmia, incluyendo fibrilación ventricular y paro cardíaco durante el mismo procedimiento. Por qué ocurre esto? No conocemos el mecanismo exacto. Se está investigando si el estiramiento o compresión del ganglio de Gasser estimula o no una vía trigeminal que eventualmente podría causar una respuesta cronotrópica negativa. Sin embargo, esta respuesta puede en parte ser explicada por el hecho de que el RTC desencadenado por la estimulación periférica a través del núcleo espinal del nervio trigémino al núcleo de Kolliker-Fuse es diferente del RTC desencadenado por estimulación central vía el núcleo del tracto solitario al núcleo parabraquial lateral. (37)
En primer lugar, cualquier intervención quirúrgica en o alrededor del área de distribución de cualquier rama del nervio trigémino, como cirugía oftalmológica, (28), craneofacial, (27) de la base del cráneo, (31) dental, (27) rizólisis del trigémino (38) y cualquier otro procedimiento en la cabeza puede inducir RTC. Curiosamente, algunos de los episodios de RTC no estaban relacionados a cirugía mayor, sino a procedimientos relativamente menores tales como sutura de la piel, fijación del cráneo con pernos y bloqueo del nervio del cuero cabelludo, (16,17,18) por lo que el médico interviniente debería conocer su ocurrencia. Casi toda la literatura relacionada al RTC lo describe como un fenómeno intraoperatorio. No obstante, algunos artículos también señalan una forma crónica que produce algunos síntomas debilitantes, los cuales pueden dificultar el diagnóstico de este fenómeno. Se han descrito varios factores que predisponen a episodios de RTC directa o indirectamente, incluyendo hipercapnia, hipoxemia, profundidad anestésica (superficial), grupo etario más joven (con tono vagal de reposo alto), uso de narcóticos, uso preoperatorio de beta bloqueantes e inhibidores de los canales cálcicos y acidosis. (1, 2, 7, 20)
Algunos de los factores intraoperatorios como el plano anestésico superficial, la hipercarbia, hipoxia y acidosis son corregibles y por lo tanto, necesitan ser tratados rápidamente. (1, 2, 6, 7, 11). Un trabajo reciente de nuestro grupo destaca la importancia de la profundidad anestésica en el contexto de episodios de RTC y ha sugerido que la anestesia superficial es un factor potencial de riesgo de episodios de RTC. Notablemente, este estudio señaló que existe un vínculo más fuerte entre la anestesia superficial y los episodios de asistolia que con la anestesia profunda, comprobándose también casi 4-5 veces de riesgo global de asistolia en el grupo de RTC con anestesia superficial. En otro estudio de Chowdhury y colaboradores, los episodios de RTC se abortaron mediante bolos de propofol, (25) y se postuló a la profundidad anestésica como concepto sustituto relacionado a la aparición de RTC. (25) Sin embargo, resta investigar si el aumento de la profundidad de la anestesia con otros agentes volátiles produce una inhibición del reflejo similar a la observada con propofol.
Los síntomas clásicos incluyen una triada de cambios cardiovasculares negativos, apnea e hipermotilidad gástrica. Sin embargo, como se mencionó anteriormente, todos los síntomas pueden o no estar presentes en los pacientes. Las respuestas cardiovasculares son las más comunes, e incluyen bradicardia, asistolia y arritmias no fatales y fatales. Una manifestación no específica puede incluir cambios electrocardiográficos tales como inversión de la onda T y acortamiento del intervalo QT (33, 34, 35, 36, 37, 38, 39) que aparecen luego del RTC. En un artículo de revisión de espasmo coronario en pacientes con cirugía neurológica, los autores señalaron que la mayoría de los espasmos coronarios eran el resultado de episodios de RTC y generalmente se manifestaban como anomalías del segmento ST y la onda T, sin evidencia de alteraciones ecocardiográficas ni cambios importantes en los biomarcadores. (3) Asimismo, la existencia de los dos subtipos principales de RTC (periférico y central) en el mismo paciente sugiere que ambos tipos de reflejo se pueden comanifestar en el mismo paciente. (16) La razón por la cual algunos pacientes tienen perturbaciones cardiovasculares y en otros solo ocurren unos pocos cambios leves y triviales es motivo de investigación. Sin embargo, la explicación debería encontrarse en la base del fino aunque diferente balance anatómico, fisiológico y genético de la innervación simpática y parasimpática.
La mayoría de las estrategias preventivas han sido descritas para la variante periférica (óculo-cardíaca) del RTC. (1, 2, 6, 7, 11) Pocos estudios han enfatizado el uso regular de premedicación anticolinérgica. (47,48,49,50) Sin embargo, ahora es claro que la premedicación anticolinérgica con atropina y glicopirrolato no siempre previene la ocurrencia de RTC. Los riesgos de estratificación sobre la base del tipo de procedimiento quirúrgico, incidencias, factores de riesgo preoperatorios e intraoperatorios y modificaciones de las técnicas anestésicas y quirúrgicas pueden considerarse pasos preventivos. También se ha propuesto, recientemente, el uso de anestésicos tópicos para prevenir el RTC. (48) Pero, como la anestesia local bloquea diferencialmente varias fibras nerviosas, podría no ser útil en muchos otros casos. Es más, la anestesia local cerca del área del tallo cerebral podría acarrear complicaciones muy graves (anestesia total del tallo cerebral).
Respecto del manejo del RTC, uno de los primeros y más importantes pasos es informar al cirujano de modo de detener el estímulo inmediatamente, lo cual revierte el fenómeno en la mayoría de los casos. Puede ser necesaria la administración de agentes anticolinérgicos como la atropina y el glicopirrolato en casos donde la bradicardia sea severa o persista después de la interrupción del estímulo. (35, 38). Sin embargo, la atropina solo inhibe las fibras colinérgicas pero no evita por completo la bradicardia o la hipotensión en animales, posiblemente porque su respuesta depresora del trigémino incluye tanto activación de fibras cardioinhibidoras vagales como inhibición de la vasoconstricción adrenérgica luego de la estimulación eléctrica del tracto espinal del nervio trigémino y el complejo nuclear del trigémino. (51) No obstante, en la mayoría de los casos publicados previamente, el paciente respondió al tratamiento anterior. Pero, muchas veces, el RTC puede ser refractario a los métodos convencionales de tratamiento. En dichas situaciones extraordinarias, puede requerirse el uso de vasopresores como la epinefrina y otros medios inmediatos de apoyo cardíaco para salvaguardar la vida. (52) Un artículo reciente de nuestro grupo destacó que el plano superficial de anestesia es un factor de riesgo independiente de episodios de RTC, pero también el uso de atropina fue menor en el plano profundo de anestesia para abortar los episodios de RTC. (14) En este estudio, el segundo paso del tratamiento incluye la evaluación de la profundidad de la anestesia, razón por la cual el algoritmo de manejo del RTC debería incorporar este paso crucial. Se ha sugerido como medida profiláctica de prevención del RTC la infiltración anestésica o bloqueo del nervio o de los nervios que llevan el estímulo aferente. (43) Sin embargo, se discute el uso de lidocaína. (20)
Debido a que el RTC puede ocurrir sin señales previas, nunca se enfatizará demasiado el rol vigilante del anestesista y el conocimiento del RTC.
Arasho y colaboradores (49) categorizaron el manejo de pacientes con RTC, a lo cual debería incorporarse la evaluación anestésica (20) de la siguiente manera (Figura 2):
- 1. Identificación y modificación del factor de riesgo.
- 2. Evaluación de la profundidad anestésica.
- 3. Tratamiento profiláctico con agentes vagolíticos o bloqueantes de nervios periféricos en caso de manipulación periférica del nervio.
- 4. Monitoreo cardiovascular minucioso durante la anestesia, especialmente en pacientes con factor de riego para RTC.
- 5. Tratamiento de la condición cuando esta ocurra: interrupción de la manipulación y administración de agentes vagolíticos y adrenalina.
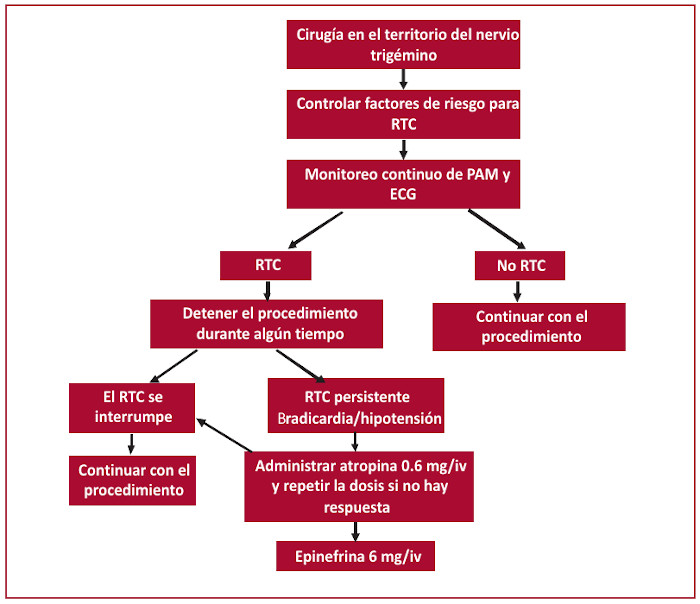
Fig. 2.
Fig. 2. Algoritmo para el tratamiento del RTC.
Un trabajo de revisión de Chowdhury y colaboradores reveló que el RTC es una causa común de emergencias cardíacas en cirugías neurológicas electivas, (8) aunque la mayoría de los episodios de RTC fueron transitorios y no afectaron significativamente la evolución neurológica postquirúrgica. Sin embargo, otros estudios han destacado la naturaleza patológica del RTC hallando consecuencias funcionales luego de episodios intraoperatorios de RTC. Como el RTC puede tener lugar sin cambios hemodinámicos previos, (34) es importante identificar las señales de alarma que pueden preceder al RTC y comprender mejor la influencia de dicha respuesta sobre la evolución clínica. Los resultados de un estudio prospectivo sugieren que los biomarcadores séricos de isquemia pueden ser sustitutos útiles para prevenir la aparición de RTC. (44) Un estudio reciente encontró también que los episodios intraoperatorios de RTC estaban ligados a una evolución funcional adversa en cirugías hipofisarias. Se midieron los niveles hormonales hipofisarios antes y después de la cirugía y se halló desbalance de las hormonas en el grupo de RTC. (12) Gharabaghi y colaboradores también han señalado el rol del monitoreo electrofisiológico durante el RTC. (45) Los resultados preliminares indican que el monitoreo intraoperatorio de cambios en los potenciales evocados auditivos relacionados a RTC predicen la función auditiva postoperatoria y son una valiosa herramienta pronóstica. Sin embargo, pueden ser necesarios otros estudios para evaluar el posible rol del monitoreo electrofisiológico en la detección y prevención del RTC, pero enfatiza que la ocurrencia intraoperatoria de RTC puede tener un impacto importante en el resultado funcional postquirúrgico. Por otra parte, en su trabajo sobre RTC, Schaller y colaboradores han sugerido que el RTC puede ser un “reflejo de conservación de oxígeno”. (6) Por lo tanto, especialmente la duración de la bradicardia y la hipotonía serían necesarias dependiendo de qué lado golpea el péndulo.
En general se cree que la detección apropiada y el manejo del RTC depende de las características del tumor, de la maniobra quirúrgica y de los cambios en los potenciales evocados auditivos, lo lo que a su vez llevará a la aplicación clínica exitosa de esta entidad. (45) Existe otra escuela de pensamiento donde se considera el posible rol de los biomarcadores séricos en la incidencia del RTC. Schaller y colaboradores (46) creen que los biomarcadores séricos de isquemia pueden ser marcadores sustitutos útiles para prevenir la aparición de RTC. Además, los mismos autores sugieren que los indicadores radiológicos de posible daño cerebral anóxico también pueden tener importancia clínica. (46, 53,54,55,56,57,58,59,60,61,62,63,64,65,66,67,68,69,70,71,72,73,74,75,76,77) Diferentes estudios parecen indicar que la coactivación de eferencias cardíacas del sistema nervioso autónomo evocadas por el reflejo parecen ser la norma más que la excepción. (77) A pesar de que la coactivación vagal cardíaca y la respuesta simpática puedan ser fisiológicamente apropiadas, aparentemente también pueden generarse resultados patológicos (o sea, generación de arritmias), ya que no solo refleja la suma de influencias opuestas. Paton ha propuesto que esta coactivación con el sistema nervioso autónomo podría permitir un mayor volumen minuto durante la bradicardia (mayor tiempo de lleno ventricular y contracción más potente) que la activación de la rama simpática sola. (77) Esto puede ser importante cuando se impulsa sangre a un árbol vascular restringido, como ocurre durante el RTC periférico y la respuesta durante el buceo, lo que ha abierto las puertas a nuevos estudios clínicos cardíacos.
Indudablemente, el RTC tiene su lugar en la medicina perioperatoria. Desde la perspectiva del conocimiento actual, parece ser que el RTC también está vinculado a una parte sustancial de alteraciones neurológicas. Más allá de esto, hay escasa bibliografía al respecto. Pero parece que la RTC también tiene participación en el precondicionamiento cerebral (por ej. el reflejo conservador de oxígeno). En suma, la RTC es, sin duda, una reacción fisiológica importante en los mamíferos. Observaciones personales aún no publicadas del autor principal sugieren algunos vínculos del RTC con enfermedades cardíacas, cuya importancia es una incógnita pendiente de investigación.
A pesar de la importancia y fuerza del RTC, existe poca información acerca de los mecanismos celulares y vías del tallo cerebral que constituyen este reflejo (6) La estimulación de fibras del nervio trigémino evocan una poderosa vía excitatoria y polisináptica a neuronas vagales cardíacas, (6) la cual a través de una vía endógena es modulada y diferencialmente aumentada y deprimida por receptores de serotonina (5-HT1A y 5-HT2, respectivamente). No es todavía claro si esta información más detallada pueda abrir las puertas para el uso terapéutico de la RTC en diferentes enfermedades neurológicas o cardíacas.
El RTC es un fenómeno presente en todos los mamíferos y se puede manifestar como un cambio fisiológico leve o como perturbaciones cardiovasculares patológicas. A medida que aparecen nuevos estudios de RTC en diferentes condiciones quirúrgicas y no quirúrgicas , es imperativo que todos los médicos conozcan este reflejo único en detalle, lo que ayudará a su mejor comprensión y al desarrollo futuro de modelos diagnósticos y terapéuticos para manejar diversas anomalías neurológicas y cardíacas. Pero también el mejor conocimiento del RTC permitirá comprender mejor la función fisiológica del corazón.
Dirección para separatas: Bernhard Schaller - Department of Primary Care, University of Zurich, Switzerland e-mail: bernhardjschaller@gmail.com

Fig. 1.
Fig. 1. Diagrama esquemático del mecanismo del reflejo trigémino-cardíaco

Fig. 2.
Fig. 2. Algoritmo para el tratamiento del RTC.
