Artículos Originales
Implementación de un programa de angioplastia coronaria ambulatoria en pacientes con riesgo incrementado
Implementation of an Ambulatory Percutaneous Coronary Intervention Program in Higher Risk Patients
Implementación de un programa de angioplastia coronaria ambulatoria en pacientes con riesgo incrementado
Revista Argentina de Cardiología, vol. 86, núm. 3, pp. 186-193, 2018
Sociedad Argentina de Cardiología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 25 Marzo 2018
Aprobación: 16 Mayo 2018
Resumen:
Introducción: La implementación de programas de Angioplastia Ambulatoria (AA) en pacientes tratados en forma electiva surge como una estrategia factible y segura. Sin embargo, la información sobre su implementación en pacientes con riesgo incrementado para el alta el mismo día del procedimiento, es limitada en la actualidad e incluso surge de las publicaciones, que podrían no reflejar el estado actual de la angioplastia coronaria.
Objetivo: Evaluar la seguridad y la factibilidad de un programa de AA en pacientes programados con riesgo incrementado para alta precoz.
Material y métodos: Estudio observacional, unicéntrico que incluyó pacientes tratados con angioplastia coronaria electiva entre enero 2009 y marzo 2017. La presencia de riesgo incrementado para AA se definió de acuerdo con el consenso del SCAI de estadía hospitalaria posangioplastia coronaria. Para evaluar la seguridad de la intervención se comparó la cohorte de pacientes electivos comprendida entre enero 2009 - octubre 2015 (cohorte preintervención) con los pacientes incluidos en el programa de AA desde su inicio en noviembre 2015 - marzo 2017 (cohorte intervención). Para evaluar la factibilidad se dividió la cohorte intervención en dos grupos según el tiempo de internación: los que fueron dados de alta el mismo día (grupo alta precoz, GAP) y los que continuaron su hospitalización hasta el día siguiente (grupo hospitalización, GH).
Resultados: Se incluyeron 3.663 pacientes, de los cuales 2.422 presentaban riesgo incrementado para AA en la cohorte preintervención y 661 en la cohorte intervención. La prevalencia de Muerte/IAM/ACV a los 7 días fue similar en ambos grupos (cohorte intervención 0,5% vs. cohorte preintervención 0,5% (HR 1,04, IC 95% 0,29-3,75), p = 0,94. No se observaron diferencias en la necesidad de rehospitalización (cohorte intervención 0,9% vs. cohorte preintervención 1,7% (HR 0,53, IC95% 0,22-1,27, p = 0,15). En el análisis de factibilidad, el GAP representó el 52,1% de la cohorte intervención, con una reducción significativa del 73% del tiempo de hospitalización (GH 19,4 h, RI 17,22-22,7 vs. GAP 7,27 h, RI 5,8-9,1, p < 0,0001) y un 23% en los costos. El tiempo de internación en el GAP se incrementó con la mayor carga de factores de riesgo (FR) para AA: 1 FR: 6,8 h, RI 5,6-8,1, 2 FR: 7,1 h, RI 5,7-9,02, ≥ 3 FR: 7,7 h, RI 6,4-11,5, ptrend 0,002. En el GH las causas de observación hasta el día siguiente fueron: 30,4% comorbilidades, 20,3% intervenciones complejas y el 23,4% causas sociales.
Conclusión: La implementación de nuestro programa de AA en esta población se asoció a similares tasas de eventos mayores y de rehospitalización que en los pacientes abordados de forma estándar. La reducción evidenciada en los tiempos y los costos de internación podrían impactar positivamente en la eficiencia operativa de la institución.
Palabras clave: Angioplastia coronaria, Atención Ambulatoria, Procedimientos Quirúrgicos Ambulatorios/economía.
Abstract:
Background: The implementation of ambulatory percutaneous coronary intervention (APCI) programs in patients with elective treatment is a feasible and safe strategy. However, the information about its implementation for same-day discharge after the procedure in higher risk patients is limited and, according to publications, may not reflect the current state of coronary percutaneous intervention.
Objective: The aim of this study was to evaluate the safety and feasibility of an APCI program for same-day discharge in elective higher risk patients.
Methods: This was an observational, single-center study including patients who underwent elective percutaneous coronary intervention between January 2009 and March 2017. Presence of increased APCI risk was defined according to the Society for Cardiovascular Angiography and Interventions consensus on hospital length of stay after percutaneous coronary intervention. The safety of the intervention in APCI patients (intervention cohort) was evaluated against a preintervention cohort of elective patients assessed between January 2009 and October 2015. To evaluate feasibility, the intervention cohort was divided into two groups according to hospital stay: patients discharged on the same day of the procedure (same-day discharge group, SDDG) and those with overnight hospitalization (hospitalization group, HG).
Results: The study included 3,663 patients, among which 2, 422 presented higher risk for APCI in the preintervention cohort and 661 in the intervention cohort. The prevalence of death/acute myocardial infarction/stroke at 7 days was similar in both groups (intervention cohort 0.5% vs. preintervention cohort 0.5% (HR 1.04, 95% CI 0.29-3.75; p=0.94). No differences were observed in the need for rehospitalization (intervention cohort 0.9% vs. preintervention cohort 1.7% (HR 0.53, 95% CI 0.22-1.27; p=0.15). In the feasibility analysis, the SDDG represented 52.1% of the intervention cohort, with a significant 73% length of stay reduction (HG 19.4 h, IQR 17.22-22.7 vs. SDDG 7.27 h, IQR 5.8-9.1; p<0.0001) and 23% cost reduction. The length of hospital stay in the SDDG increased in APCI patients with higher risk factor (RF) burden: 1 RF: 6.8 h, IQR 5.6-8.1; 2 RF: 7.1 h, IQR 5.7-9.02; ≥ 3 RF: 7.7 h, IQR 6.4-11.5; ptrend 0.002. In the HG, the causes for overnight observation were: 30.4% comorbidities, 20.3% complex interventions and 23.4% social causes.
Conclusion: The implementation of our APCI program in this population of patients was associated with similar rates of major events and rehospitalization than that of patients undergoing a standard procedure. The reduction in hospital length of stay and costs could have a favorable impact on the institution’s operative efficiency.
Keywords: Coronary Angioplasty, Ambulatory Care, Ambulatory Surgical Procedures/economics.
INTRODUCCIÓN
Es notorio el crecimiento exponencial en el mundo del número de angioplastias coronarias (ATC) electivas que se realizan por centro, hecho que se asocia a elevados costos para el sistema de salud, como así también, a restricciones logísticas para las instituciones, tanto en la programación de pacientes ambulatorios como en la admisión de síndromes coronarios agudos (SCA).
En respuesta a ello, en la última década se han desarrollado y puesto en práctica programas de angioplastia ambulatoria (AA) con desenlaces satisfactorios en cuanto a seguridad, eficacia, reducción de costos y aumento en la satisfacción del paciente. (1, 2, 3, 4)
En el año 2009 la Sociedad Cardiovascular de Angiografía e Intervención (SCAI, Society for Cardiovascular Angiography and Interventions) propuso una serie de criterios para guiar la toma de decisiones en cuanto a la duración de la hospitalización en cada paciente.(5) Este documento describe ciertas variables clínicas y angiográficas que le confieren al paciente un riesgo incrementado para AA.
A pesar de los resultados prometedores obtenidos en estudios randomizados y registros observacionales, los pacientes incluidos representan un porcentaje minoritario del total potencial. Esto responde a las múltiples características basales, anatómicas y técnicas del procedimiento que coloca al paciente en un grupo de riesgo incrementado para AA, que incluso se refleja en la práctica actual. (4, 6, 7)
Paralelamente, los avances en el tratamiento médico y el mayor desarrollo de materiales dedicados a la ATC, han conducido a una depuración de la técnica, que alcanzaron resultados predecibles a corto y mediano plazos. (8, 9, 10)
En función de ello, el objetivo de este estudio se propone informar los resultados de nuestro programa de AA en pacientes con un perfil de riesgo incrementado, centrado en la seguridad y la factibilidad de este abordaje en nuestro entorno y de acuerdo con los estándares contemporáneos de ATC.
MATERIAL Y MÉTODOS
Se aplicó un estudio observacional, unicéntrico a pacientes electivos a los que se les realizó, en forma directa o ad hoc, ATC entre enero 2009 a marzo 2017, quienes presentaron al menos una variable de riesgo incrementado para AA según el consenso de tiempo de internación SCAI. (5)
Se excluyeron los pacientes que cursaban un SCA, los pacientes con un perfil de riesgo estándar según las guías SCAI (5), los que presentaban complicaciones mayores durante la internación índice (muerte, infarto agudo de miocardio, accidente cerebrovascular, complicaciones mayores del acceso, hemorragia mayor) y los pacientes que vivían a más de 120 minutos de la institución.
Descripción del programa de angioplastia ambulatoria
Todos los pacientes evaluados para ATC electiva fueron incluidos en el programa AA, que eran candidatos para recibir una estrategia de alta el mismo día. A esta cohorte la denominamos “intervención”. Los pacientes hospitalizados no presentaron la necesidad de implementar intervenciones médicas relacionadas con la patología subyacente ni por cuestiones relacionadas con el procedimiento.
El programa de AA en nuestro centro responde a la siguiente sistemática. Todos los pacientes son evaluados en una consulta previa por el médico operador, quien confecciona una historia clínica, y solicita los exámenes complementarios pertinentes. En esa instancia, el paciente recibe el consentimiento informado para el procedimiento y se le brinda la información correspondiente sobre el programa de AA. Se indica al paciente el comienzo de la doble antiagregación (Ácido Acetilsalicílico – Clopidogrel) los cinco días previos a la intervención. El día del procedimiento el paciente es internado en un sector ambulatorio, con cuidados de enfermería, monitoreo de signos vitales, electrocardiograma, la colocación de una vía periférica y la certificación de la historia clínica por parte de un médico cardiólogo. Luego de la ATC el paciente permanece bajo monitoreo por un período mínimo de 6 horas, que finaliza con la evaluación realizada por un cardiólogo clínico, que incluye: interrogatorio, examen físico, ECG posprocedimiento, y la evaluación del sitio de punción.
Luego del alta el paciente cuenta con un celular activo las 24 horas para comunicarse con una persona idónea en la institución (enfermero especialista en hemodinamia), por si surgiese alguna duda o un inconveniente. Todos los pacientes presentan un turno para control por consultorios externos con el médico operador a los 7-10 días.
Desenlaces
Con el fin de evaluar la seguridad del programa AA en pacientes con riesgo incrementado, se registraron los eventos cardiovasculares mayores (muerte, infarto de miocardio, accidente cerebrovascular) y la tasa de reinternación luego del alta hasta los siete días. Los pacientes tratados en el período comprendido entre enero de 2009 y octubre de 2015 representan la cohorte preintervención, período caracterizado por la hospitalización hasta el día siguiente bajo monitorización continua. Este grupo fue comparado con los pacientes intervenidos entre noviembre de 2015 y marzo de 2017 bajo el marco de nuestro programa de AA descripto.
Para evaluar la factibilidad del programa de AA en poblaciones de riesgo incrementado se dividió la cohorte intervención en dos grupos: los pacientes que fueron dados de alta el mismo día del procedimiento se corresponden con el grupo alta precoz (GAP), mientras que los pacientes que permanecieron hospitalizados hasta el día siguiente representan el grupo hospitalización (GH).
Con la finalidad de describir las causas de hospitalización hasta el día siguiente en la cohorte intervención, las hemos agrupado en 4 categorías: ATC compleja, comorbilidades del paciente, causas sociales y horario.
Consideraciones éticas
El estudio fue aprobado por el comité de ética y el directorio de la institución ya que se adhiere a los estándares habituales de tratamiento en nuestra institución.
Definiciones
En lo que respecta a este estudio, se entiende como ATC electiva a toda la revascularización coronaria percutánea en pacientes que se presentan para una ATC planificada o ad hoc. Se define como AA a la ATC electiva en el paciente que es dado de alta en el mismo día de la intervención.
Los criterios para definir al paciente con riesgo incrementado para alta precoz surgen del Consenso del SCAI sobre la duración de la hospitalización luego de una ATC, los cuales se agrupan, básicamente, en las categorías clínicas, comorbilidades, anatómicas, de procedimiento y complicaciones.(5) (Figura 1)
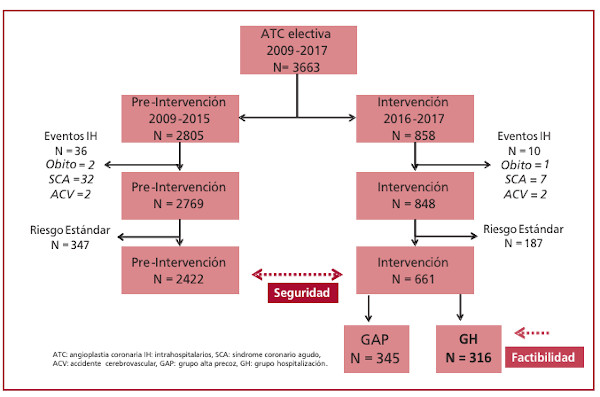
Fig. 1.
Fig. 1. Diagrama de flujo del estudio
ATC: angioplastia coronaria IH: intrahospitalarios, SCA: síndrome coronario agudo,ACV: accidente cerebrovascular, GAP: grupo alta precoz, GH: grupo hospitalización.
La mortalidad se refiere a la mortalidad por todas las causas. El infarto agudo de miocardio (IAM) incluye infarto de miocardio relacionado con la ATC, y el IAM espontáneo; fueron definidos de acuerdo con la Tercera Definición Universal de Infarto Agudo de Miocardio. (11) El sangrado grave ha sido asignado según las definiciones del Bleeding Academic Research Consortium (BARC) 3 a 5. (12) El accidente cerebrovascular (ACV) implica un accidente isquémico transitorio o un accidente cerebrovascular isquémico o hemorrágico definido como un episodio transitorio o persistente, respectivamente, de disfunción neurológica focal o general causada por daño cerebral, medular o retiniano. Las complicaciones mayores del acceso vascular involucran complicaciones que requieren de cirugía u hospitalización para su resolución, o las que resultan en una hemorragia mayor.
El costo incluye los costos relacionados con el material que se imputa al paciente, las horas de hospitalización y la cama de hospital asignada.
Cuando analizamos las causas de hospitalización en el GH, las causas sociales se refieren a que el paciente o su entorno familiar son reacios a aceptar el alta precoz, ya sea por motivos personales o debido a la opinión del cardiólogo clínico de cabecera.
Análisis estadístico
Las variables cualitativas se expresan como porcentajes y se evaluaron mediante el test de chi-cuadrado o el test exacto de Fisher, según corresponda, mientras que las variables cuantitativas se expresaron como media ± DE o mediana y su rango intercuartílico, según corresponda, y fueron analizadas mediante el test de student para muestras independientes o el test de Mann-Whitney, respectivamente.
Para el análisis de seguridad del programa de AA en pacientes con riesgo incrementado para alta precoz hemos comparado a la cohorte preintervención vs. cohorte intervención estableciendo como punto primario de estudio el combinado de muerte/IAM/ACV a 7 días y la tasa de rehospitalizaciones a 7 días. Para ello se realizó un modelo de riesgo proporcional de Cox ajustado por múltiples variables reconocidas por incrementar el perfil de riesgo de los pacientes para alta precoz (5), como así también, por aquellas variables que fueron diferentes significativamente entre ambos grupos. Entre las variables se incluyen: sexo, edad, vía de acceso, enfermedad de múltiples vasos (EMV), hipertensión arterial (HTA), diabetes, hábito tabáquico, antecedentes de ATC o cirugía de revascularización coronaria (CRM), antecedentes de ACV, enfermedad pulmonar obstructiva crónica (EPOC), insuficiencia renal crónica (IRC), diálisis, antecedentes de IAM, enfermedad vascular periférica (EVP), fracción de eyección, estenosis aórtica, terapia doble antiagregante, ATC al tronco de la coronaria izquierda (TCI), ATC a la arteria descendente anterior (DA), ATC a puente venoso, ATC a bifurcaciones verdaderas, ATC a oclusiones totales crónicas (CTO), revascularización completa y ATC fallida.
Para el análisis de factibilidad se dividió la cohorte intervención en dos grupos: los que fueron dados de alta el mismo día constituyen el grupo alta precoz (GAP), mientras que los que continuaron internados hasta el día siguiente representan el grupo hospitalización (GH). Se evaluaron el tiempo de internación y sus costos totales.
RESULTADOS
Entre enero de 2009 y marzo de 2017, se realizaron un total de 3.363 ATC electivas. Del total, 2.805 pacientes corresponden a la cohorte preintervención, y 858 a la cohorte intervención. En la Figura 1 se describe el proceso de selección; se obtuvo 2.422 (86,3%) pacientes con riesgo incrementado para el análisis en la cohorte preintervención, y 661 (77,1%) pacientes en la cohorte intervención.
Seguridad
En la Tabla 1 se observan las características basales de ambas cohortes. Los pacientes de la cohorte preintervención fueron más añosos y con mayor prevalencia del sexo masculino, utilización del acceso femoral y múltiples comorbilidades. Por otra parte, en la cohorte intervención se observó una mayor prevalencia de DBT y EMV.
La tasa del evento combinado muerte/IAM/ACV a los 7 días fue similar en ambos grupos (cohorte intervención: 3/66 (0,5%) vs. cohorte preintervención: 11/2.422 (0,5%) y, en el análisis multivariado, en la cohorte intervención no se observó un mayor riesgo para el desenlace (HR 1,04, IC 95% 0,29-3,75, p = 0.94).
Del mismo modo, no se evidenciaron diferencias significativas en rehospitalización (cohorte intervención: 6/611 (0,9%) vs. cohorte preintervención: 40/2.422 (1,7%), HR 0,53, IC 95% 0,22 1,27, p = 0,15). Las causas de reinternación en la cohorte preintervención fueron secundarias a dolor precordial que requirieron observación en todos los casos, mientras que en la cohorte intervención fueron secundarias a 1 ACV (cuadrantopsia) en el primer día postalta, y 2 casos de pseudoaneurisma en los días 6 y 7 postalta, respectivamente.
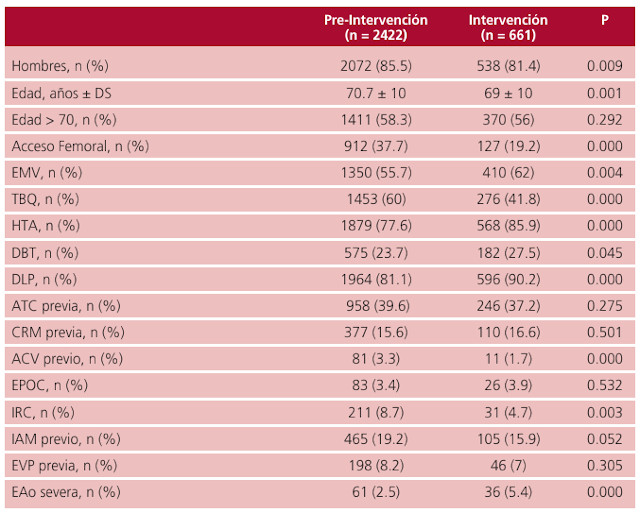
EMV: enfermedad multivaso, TBQ: tabaquismo, HTA: hipertensión, DBT: diabetes, DLP: dislipemia, EPOC: Enfermedad pulmonar obstructiva crónica, IRC: insuficiencia renal crónica, EVP: enfermedad vascular periferica, Eao: estenosis aórtica
Factibilidad
Del total de pacientes abordados en el programa de AA, 345/661 (52,1%) corresponden al GAP. Las causas de internación en el GH fueron: 30,4% secundario a comorbilidades y en el 20,3% relacionado con características de la intervención, horario de finalización del procedimiento (25,9%) y por causas sociales (23,4%). En estos pacientes se observó mayor prevalencia de comorbilidades (EMV, disfunción ventricular, ATC a TCI no protegido y revascularización incompleta), como así también la utilización del acceso femoral. (Tabla 2) Las características asociadas a la hospitalización fueron: el acceso femoral (OR 2,32, IC 95% 1,48-3,63, p < 0,0001), la estenosis aórtica grave (OR 3,68, IC 95% 1,55-8,73, p = 0,003), la disfunción ventricular grave (OR 3.58, IC 95% 1.38-9.29, p = 0,009), la ATC a TCI no protegido (OR 2,37, IC 95% 1,19-7,11, p = 0,047) y la revascularización incompleta (OR 1,46, IC 95% 1,07-2,01, p = 0,016).
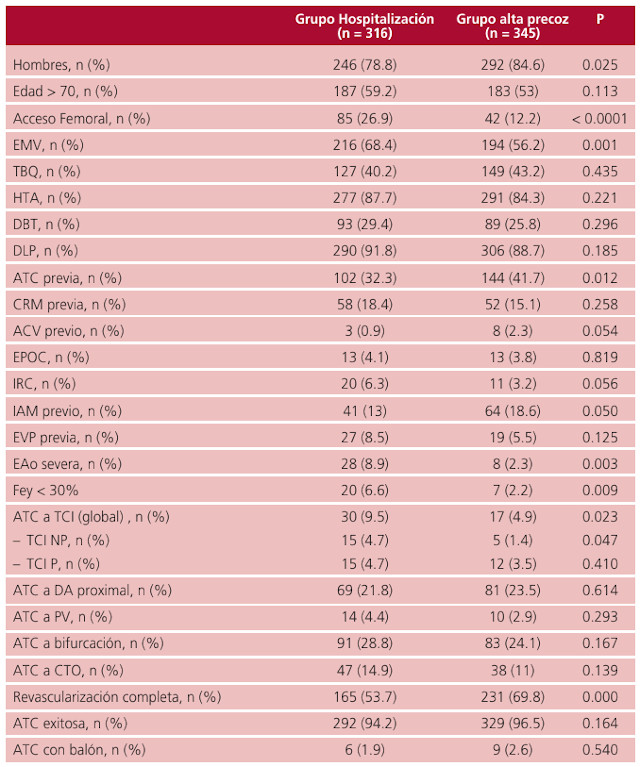
EMV: enfermedad multivaso, TBQ: tabaquismo, HTA: hipertensión, DBT: diabetes, DLP: dislipemia, EPOC: Enfermedad pulmonar obstructiva crónica, IRC: insuficiencia renal crónica, EVP: enfermedad vascular periferica, Eao: estenosis aórtica, Fey: fracción de eyección, TCI: tronco coronaria izquierda, DA: descende nte anterior, PV: puente venoso, CTO: oclusión total crónica.
Como se observa en la Figura 2, los costos totales de internación se redujeron un 23% en el GAP (p < 0,0001), como así también, el tiempo de estadía hospitalaria se redujo un 73% (GH 19,4 h, RI 17,22-22,7 vs. GAP 7,27 h, RI 5,8-9,1, p < 0,0001). En la Figura 3 se observa que el tiempo de internación en este grupo se incrementó de acuerdo con la mayor carga de factores de riesgo (FR) para AA: 1 FR: 6,8 h, RI 5,6-8,1, 2 FR: 7,1 h, RI 5,7-9,02, ≥ 3 FR: 7,7 h, RI 6,4-11,5, ptrend 0,002.
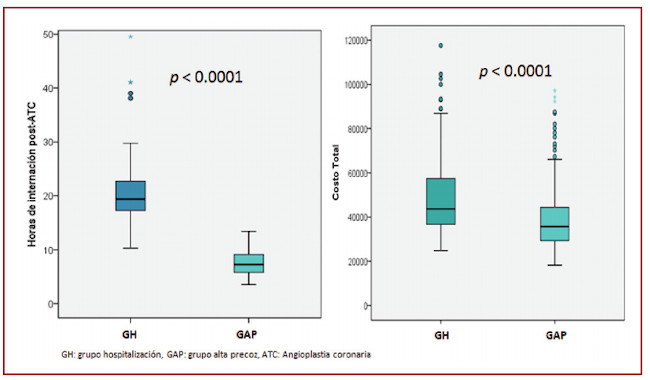
Fig. 2.
Fig. 2. Horas y costos de internación post ATC
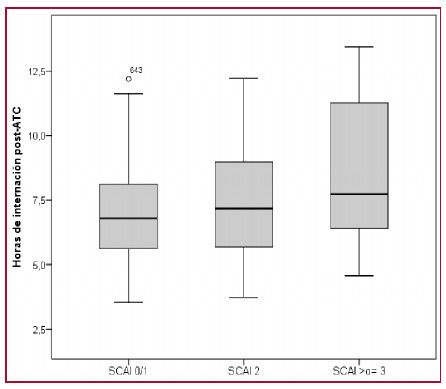
Fig. 3.
Fig. 3. Horas de internación en el GAP según número de factores de riesgo
DISCUSIÓN
En este trabajo observamos que la implementación de un programa de AA en pacientes con riesgo incrementado para la misma fue segura en términos de eventos cardiovasculares mayores, y factible con una reducción de los tiempos de internación y costos.
El concepto del programa de AA aquí abordado, representa la posibilidad de implementar una nueva sistemática posATC, la cual desde ningún punto de vista supone ser arbitraria. Más aún, resulta complejo establecer un algoritmo en la toma de decisiones debido a la gran heterogeneidad de las poblaciones tratadas en cada centro y la variabilidad de factores y sus combinaciones. Asimismo, es necesario la adaptación de estas sistemáticas de abordaje pre y posATC a cada institución, adicionando la capacidad de la institución de seguir en contacto con el paciente en forma ambulatoria.
La AA, como parte del manejo global de pacientes electivos, suele aplicarse en poblaciones altamente seleccionadas. Los centros que actualmente cuentan con programas de AA excluyen una gran proporción de su población por presentar variables que incrementarían el riesgo de alta precoz sugeridas en guías como el SCAI y otros reportes que redundan variables similares. En estudios randomizados, la exclusión alcanza porcentajes entre el 67% y el 87,5% de los pacientes analizados. (13, 14, 15, 16) Recientemente, en el año 2017, Córdoba-Soriano y col. publicaron los resultados de la AA en 723 pacientes candidatos a la misma en España. De ellos, se destaca que el 74% fueron dados de alta el mismo día. Sin embargo, en esta experiencia, los criterios de exclusión aplicados fueron similares a los propuestos por el SCAI. De 1.780 pacientes reclutados en 3 centros de alto volumen (2,5 años), fueron incluidos el 40% del total potencial. Puesto en esta escala, recibieron AA el 29,9% de los pacientes electivos durante el período de estudio. (4)
La diferencia central de nuestro trabajo es que la población en estudio consta de pacientes, por lo general, excluidos de otras series de AA. En concordancia con experiencias previas, el 77% de los pacientes incluidos presentaron al menos una característica de alto riesgo para el alta en el mismo día.
La enfermedad coronaria estable supone un porcentaje muy significativo de la actividad en la sala de hemodinamia. Uno de los principales beneficios demostrados en la implementación de este tipo de programas es aumentar la disponibilidad de camas de internación y ahorrar costos asociados a su uso sin perder seguridad para el paciente. (16, 17) En este contexto, el principal desafío que afronta la implementación de un programa de AA es la correcta identificación de los candidatos adecuados. Las mejoras en los dispositivos, la incorporación de imágenes adyuvantes, como así también, la implementación de nuevos esquemas farmacológicos para reducir eventos trombóticos y hemorrágicos, han logrado disminuir el riesgo de complicaciones en la ATC electiva, y transformarla en un procedimiento controlable en un contexto de alta seguridad. (18, 19, 20, 21)
Para evaluar la seguridad de nuestro programa de AA, los pacientes que fueron tratados en el marco del programa (cohorte intervención) fueron comparados con los pacientes de la cohorte preintervención. En estos últimos se aplicaron los cuidados estándar, caracterizados por la internación hasta el día siguiente de la ATC para monitorización continua. Hemos observado similares tasas de muerte/IAM/ACV a los 7 días en ambos grupos.
La implementación del programa de AA no supuso un mayor riesgo de eventos adversos ni de rehospitalizaciones. Es de destacar que las causas de reinternación surgidas en el análisis conllevan un tratamiento en algunas ocasiones institucional; sin embargo, no reviste un cuidado de emergencia, que puede brindar atención dentro de las horas de comenzado el cuadro. Por otro lado, a pesar de haber implementado criterios de inclusión más amplios en nuestro programa, las tasas de eventos observadas son similares a otros reportes de la literatura. (22)
Al analizar la factibilidad del programa de AA, la cohorte intervención fue dividida en dos grupos: el GAP y el GH. El inicio del programa de AA significó la implementación de evaluaciones seriadas por un equipo multidisciplinario de cardiólogos clínicos, cardiólogos intervencionistas y enfermeros dedicados para decidir si el paciente se encuentra en condiciones de alta el mismo día o resulta conveniente la monitorización hasta el día siguiente. En este sentido, Graziano y col. identificaron ciertas barreras para la AA. (23) En nuestra serie hemos observado que ciertas características del paciente (estenosis aórtica, disfunción ventricular) y del procedimiento (acceso femoral, ATC TCI no protegido, revascularización incompleta) se asociaron a una mayor probabilidad de ser seleccionados para el GH en el análisis multivariado.
Con relación al abordaje, el acceso radial se ha posicionado como la vía de elección en ATC por la reducción del riesgo hemorrágico en comparación al acceso femoral. Sin embargo, este último representa un porcentaje no despreciable en la práctica electiva, como es en nuestro caso que el 12,2% de los pacientes del GAP fueron abordados por vía femoral. Por otro lado, en nuestra serie hemos reportado el empleo de AA en ATC complejas, en un marco de adecuada seguridad para el paciente. En el GAP, el 1,4% de los pacientes recibieron ATC a TCI no protegido, el 2,9% a un puente aorto-coronario, el 24,1% a una bifurcación verdadera y el 11% a una oclusión total crónica. En la misma línea, Koutouzis y col. reportaron que del total de ATC complejas realizadas entre 2013 y 2015, el 16,9% fueron AA, y que la incidencia de eventos adversos a los 30 días fueron similares entre este grupo y los que permanecieron hospitalizados hasta el día siguiente. (24)
Como cabe esperar, en nuestra experiencia los pacientes del GAP presentaron una reducción significativa del 23% en los costos y del 73% en el tiempo de internación, en forma semejante a otras experiencias reportadas. (14, 15, 16, 17) Sobre este último punto hemos observado que en nuestra sistemática, la carga de FR para AA parecería condicionar el tiempo de internación en el GAP, pero no en el GH.
Finalmente, con el advenimiento de esta práctica en el ámbito médico, la incertidumbre social (médico, pacientes y familiares) se manifiesta como una limitación no descrita en trabajos previos. Sin embargo, no deberíamos restarle importancia ya que representa una proporción significativa para la implementación de un programa con estas características. Un estudio reciente reconoce la falta de conocimiento de las guías del SCAI por los cardiólogos, y objetiva la gran variación y el poco acuerdo sobre la duración de la internación en pacientes posATC. (25) Los consensos de expertos actuales informan sobre tiempos de internación posATC basados en estudios realizados en países con diferentes culturas así como sistemas y prácticas médicas. La descripción de la población, como también las barreras pre, intra y posprocedimiento del mundo real pueden servir como primer paso para estandarizar la práctica y también crear estrategias que promuevan la eficiencia del proceso en plan de otorgar una mejor calidad de atención a nuestros pacientes. Es preciso educar y concientizar a los pacientes y los profesionales sobre la seguridad y el éxito de esta modalidad cuando se implementa sobre la población apropiada. Esto permitirá ampliar el conocimiento y la aceptación de la estrategia por parte de ambos.
Limitaciones
Nuestro estudio presenta importantes limitaciones dignas de mención. En primer lugar, se trata de un estudio retrospectivo, de un solo centro dedicado específicamente al tratamiento de la patología cardiovascular, en consecuencia, nuestros resultados necesitan la confirmación de experiencias prospectivas y multicéntricas.
El proceso de alta sanatorial tras una ATC es dinámico y complejo, supeditado a numerosas variables, algunas de las cuales no han sido adecuadamente medidas en nuestro trabajo, de acuerdo con su naturaleza observacional y retrospectiva.
Por otra parte, reconocemos que la gran mayoría de los pacientes intervenidos electivamente, la ATC es ad hoc, que en algunos casos reduce el alta precoz secundaria a la anatomía tratada y afecta la modalidad en los pacientes subsiguientes con relación al tiempo de observación limitado.
CONCLUSIONES
La implementación de nuestro programa de AA en una población de riesgo incrementado para la misma, se asoció a similares tasas de eventos mayores y de rehospitalización que en los pacientes abordados en forma estándar. La reducción evidenciada en los tiempos y los costos de internación podrían impactar positivamente en la eficiencia operativa de la institución.
Declaración de Conflicto de intereses
Los autores declaran que no poseen conflicto de intereses. (Véanse formularios de conflicto de intereses de los autores en la web/Material suplementario).
BIBLIOGRAFÍA
1. Ziakas AA, Klinke BP, Mildenberger CR, Fretz DE, Williams EM, Kinloch FR, et al. Safety of same-day-discharge radial percutaneous coronary intervention: a retrospective study. Am Heart J 2003;146:699-704. http://doi.org/dtm7cm
2. Rao SV, Kaltenbach LA, Weintraub WS, Roe MT, Brindis RG, Rumsfeld JS, et al. Prevalence and outcomes of same-day discharge after elective percutaneous coronary intervention among older patients. JAMA 2011;306:1461-7. http://doi.org/bcvbkv
3. Perret X, Bergerot C, Rioufol G, Bonvini RF, Ovize M, Finet G. Same-day-discharge ad hoc percutaneous coronary intervention: initial single-centre experience. Arch Cardiovasc Dis 2009;102:743-8. http://doi.org/bcdhvw
4. Córdoba-Soriano JG, Jiménez-Mazuecos J, Rivera Juárez A, Gutiérrez-Díez A, Gutiérrez Ibañes E, Samaniego-Lampón B, y cols. Safety and Feasibility of Outpatient Percutaneous Coronary Intervention in Selected Patients: A Spanish Multicenter Registry. Rev Esp Cardiol (Engl Ed). 2017;70:535-42. http://doi.org/cp2q
5. Chambers CE, Dehmer GJ, Cox DA, Harrington RA, Babb JD, Popma JJ, et al. Society for Cardiovascular Angiography and Interventions. Defining the length of stay following percutaneous coronary intervention: an expert consensus document from the Society for Cardiovascular Angiography and Interventions. Endorsed by the American College of Cardiology Foundation. Catheter Cardiovasc Interv. 2009;73:847-58. http://doi.org/cg7pmg
6. Shroff A, Kupfer J, Gilchrist IC, Caputo R, Speiser B, Bertrand OF, et al. Same-Day Discharge After Percutaneous Coronary Intervention: Current Perspectives and Strategies for Implementation. JAMA Cardiol. 2016;1:216-23. http://doi.org/cp2r
7. Agarwal S, Thakkar B, Skelding KA, Blankenship JC. Trends and Outcomes After Same-Day Discharge After Percutaneous Coronary Interventions. Circ Cardiovasc Qual Outcomes. 2017;10. http://doi.org/cp2s
8. Rao SV, Hess CN, Dai D, Green CL, Peterson ED, Douglas PS. Temporal trends in percutaneous coronary intervention outcomes among older patients in the United States. Am Heart J. 2013;166:273- 81.e4. http://doi.org/cp2t
9. Subherwal S, Peterson ED, Dai D, Thomas L, Messenger JC, Xian Y, et al. Temporal trends in and factors associated with bleeding complications among patients undergoing percutaneous coronary intervention: a report from the National Cardiovascular Data Cath- PCI Registry. J Am Coll Cardiol 2012;59:1861-9. http://doi.org/f2ncjm
10. Ahmed B, Piper WD, Malenka D, VerLee P, Robb J, Ryan T, et al. Significantly improved vascular complications among women undergoing percutaneous coronary intervention: a report from the Northern New England Percutaneous Coronary Intervention Registry. Circ Cardiovasc Interv 2009;2:423-9. http://doi.org/dn7m5j
11. Thygesen K, Alpert JS, Jaffe AS, Simoons ML, Chaitman BR, White HD, et al. Documento de consenso de expertos. Tercera definición universal del infarto de miocardio. Rev Esp Cardiol 2013;66:132. e1-e15. http://doi.org/f2k7pm
12. Kikkert WJ, van Geloven N, van der Laan MH, Vis MM, Baan J Jr, Koch KT, et al. The prognostic value of bleeding academic research consortium (BARC)-defined bleeding complications in ST-segment elevation myocardial infarction: a comparison with the TIMI (Thrombolysis In Myocardial Infarction), GUSTO (Global Utilization of Streptokinase and Tissue Plasminogen Activator for Occluded Coronary Arteries), and ISTH (International Society on Thrombosis and Haemostasis) bleeding classifications. J Am Coll Cardiol. 2014;63:1866-75. http://doi.org/f2rp9c
13. Amin AP, Patterson M, House JA, Giersiefen H, Spertus JA, Baklanov DV, et al. Costs Associated With Access Site and Same-Day Discharge Among Medicare Beneficiaries Undergoing Percutaneous Coronary Intervention: An Evaluation of the Current Percutaneous Coronary Intervention Care Pathways in the United States. JACC Cardiovasc Interv. 2017;10:342-51. http://doi.org/cp2v
14. Jabara R, Gadesam R, Pendyala L, Chronos N, Crisco LV, King SB, et al. Ambulatory discharge after transradial coronary intervention: Preliminary US single-center experience (Same-day TransRadial Intervention and Discharge Evaluation, the STRIDE Study). Am Heart J. 2008;156:1141-6. http://doi.org/dwdjnx
15. Small A, Klinke P, Della Siega A, Fretz E, Kinloch D, Mildenberger R, et al. Day procedure intervention is safe and complication free in higher risk patients undergoing transradial angioplasty and stenting. The discharge study. Catheter Cardiovasc Interv. 2007;70:907-12. http://doi.org/dk9tpp
16. Rao SV, Kaltenbach LA, Weintraub WS, Roe MT, Brindis RG, Rumsfeld JS, et al. Prevalence and outcomes of same-day discharge after elective percutaneous coronary intervention among older patients. JAMA 2011;306:1461-7. http://doi.org/bcvbkv
17. Abdelaal E, Rao SV, Gilchrist IC, Bernat I, Shroff A, Caputo R, et al. Same-day discharge compared with overnight hospitalization after uncomplicated percutaneous coronary intervention: a systematic review and meta-analysis. JACC Cardiovasc Interv. 2013;6:99-112. http://doi.org/f4p65n
18. Sharma A, Sharma SK, Vallakati A, Garg A, Lavie CJ, Mukherjee D, et al. Duration of dual antiplatelet therapy after various drugeluting stent implantation. Int J Cardiol 2016;215:157-66. http://doi.org/f8n7n8
19. Palmerini T, Stone GW. Optimal duration of dual antiplatelet therapy after drug-eluting stent implantation: conceptual evolution based on emerging evidence. Eur Heart J 2016;37:353–64. http://doi.org/f8bt4j
20. Marso SP, Amin AP, House JA, Kennedy KF, Spertus JA, Rao SV, et al. National Cardiovascular Data Registry. Association between use of bleeding avoidance strategies and risk of periprocedural bleeding among patients undergoing percutaneous coronary intervention. JAMA 2010;303:2156-64. http://doi.org/bk73vv
21. Bertrand OF, De Larochellière R, Rodés-Cabau J, Proulx G, Gleeton O, Nguyen CM, et al; Early Discharge After Transradial Stenting of Coronary Arteries Study Investigators. A randomized study comparing same-day home discharge and abciximab bolus only to overnight hospitalization and abciximab bolus and infusion after transradial coronary stent implantation. Circulation 2006;114:2636-43. http://doi.org/cdsjkh
22. Heyde GS, Koch KT, de Winter RJ, Dijkgraaf MG, Klees MI, Dijksman LM, et al. Randomized trial comparing same-day discharge with overnight hospital stay after percutaneous coronary intervention: results of the Elective PCI in Outpatient Study (EPOS). Circulation 2007;115:2299-306. http://doi.org/fqth8h
23. Graziano FD, Banga S, Busman DK, Muthusamy P, Wohns DH. Barriers to Early Discharge after Elective Percutaneous Coronary Intervention (BED PCI): A Single-Center Study. Indian Heart J. 2017;69:217-22. http://doi.org/cp5v
24. Koutouzis M, Karatasakis A, Brilakis ES, Agelaki M, Maniotis C, Dimitriou P, et al. Feasibility and safety of same-day discharge after complex percutaneous coronary intervention using forearm approach. Cardiovasc Revasc Med 2017;18:245-9. http://doi.org/cp5w
25. Din JN, Snow TM, Rao SV, Klinke WP, Nadra IJ, Della Siega A, et al. Variation in practice and concordance with guideline criteria for length of stay after elective percutaneous coronary intervention. Catheter Cardiovasc Interv 2017;90:715-22. http://doi.org/f9xh3c
Abreviaturas
AA: Angioplastía ambulatoria
ATC: Angioplastías coronarias
GAP: Grupo alta precoz
GH: Grupo hospitalización
IAM: Infarto agudo de miocardio
SCA: Síndrome coronario agudo
Notas de autor
Dirección para separatas: Gerardo Nau - Servicio de Cardiología Intervencionista, Instituto Cardiovascular de Buenos Aires - Blanco Encalada 1543- 1428 CABA, Argentina - E-mail: gnau@icba.com.ar