Artículo original
Reemplazo valvular aórtico en pacientes de riesgo intermedio: resultados quirúrgicos
Aortic Valve Replacement in Intermediate Risk Patients: Surgical Outcomes
Reemplazo valvular aórtico en pacientes de riesgo intermedio: resultados quirúrgicos
Revista Argentina de Cardiología, vol. 86, núm. 2, pp. 116-120, 2018
Sociedad Argentina de Cardiología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 29 Octubre 2017
Aprobación: 08 Enero 2018
Resumen:
Introducción: La cirugía convencional para la enfermedad valvular aórtica continúa siendo el estándar de oro con resultados muy adecuados con relación al riesgo preoperatorio que presenta. El uso de las válvulas transcatéter para el tratamiento de la estenosis aórtica (EAO) ha crecido exponencialmente y se postula para pacientes de riesgo intermedio (RI). En nuestro medio es infrecuente el hallazgo de resultados de la cirugía en este grupo en particular, por lo que presentamos la casuística en nuestro “mundo real”.
Objetivos: Complicaciones tempranas en pacientes sometidos a reemplazo valvular aórtico (RVA) con RI preoperatorio de mortalidad (STS PROM% 4%-8%).
Material y métodos: Análisis retrospectivo de pacientes sometidos a RVA desde enero de 2007 hasta marzo de 2017. Se realizaron 877 RVA aislados o asociados a cirugía de revascularización miocárdica (CRM). Fueron incluidospacientes con EAO grave, insuficiencia aórtica grave, endocarditis y con STS PROM de 4% a 8%. Fueron excluidos los pacientes de bajo y alto riesgo (STS PROM% < 4% o > 8%), cirugía valvular doble, o cirugías asociadas excepto CRM o ampliación del anillo aórtico.
Resultados: Fue incluido un total de 97 pacientes. La edad media fue de 79,4 ± 6,18, y 60,82% de sexo masculino. La mediana de STS PROM% fue de 5,1 (4,4-6). En el 62,9% se realizó CRM. No se registraron casos de fuga paravalvular moderado-grave. La mortalidad a los 30 días fuede 5,1%. Las complicaciones fueron 3,1% de ACV isquémico, 4,1% requerimiento de MCP definitivo y 4,1% por reexploración por sangrado. La estadía hospitalaria total fue de 8 días (6-14).
Conclusiones: Los pacientes de RI presentaron resultados acordes con los esperados en términos de morbimortalidad posoperatoria.
Palabras clave: Reemplazo de la válvula aórtica transcatéter, Factores de riesgo, Estenosis aórtica.
Abstract:
Background: Conventional surgery still represents the gold standard therapeutic strategy for aortic valve disease with adequate outcomes according to the operative risk. The use of transcatheter aortic valve implantation (TAVI) for the treatment of aortic stenosis (AS), use has dramatically increased and is being considered for intermediate risk (IR) patients. As the information about the outcomes of surgical aortic valve replacement (AVR) in this particular group of patients is uncommon in our environment, we present the results in our “real world”.
Objectives: The aim of our study is to report the rate of early complications of AVR in IR patients (STS PROM% 4%-8%).
Methods: We conducted a retrospective analysis of the patients undergoing surgical AVR between January 2007 and March 2017. A total of 877 of isolated AVR procedures or associated with coronary artery bypass graft surgery (CABGS) were performed. Patients with severe AS, severe aortic regurgitation (AR), endocarditis and STS PROM 4%-8% were included. Patients at low surgical risk (STS PROM < 4%), high surgical risk (STS PROM > 8%), double valve surgery or associated procedures (except for CABGS or aortic annular enlargement) were excluded.
Results: A total of 97 patients were included. Mean age was 79.4 ± 6.18, and 60.82% were men. Median STS PROM was 5.1% (4.4-6) and 62.9% underwent CABGS. No cases of moderate or severe paravalvular leak were reported. Mortality at 30 days was 5.1%. The following complications were reported: ischemic stroke (3.1%), requirement of definite pacemaker (4.1%) and reoperation due to bleeding (4.1%). Total hospital stay was 8 days (6-14).
Conclusions: The results in IR patients were consistent with those expected in terms of postoperative morbidity and mortality.
Keywords: Transcatheter Aortic Valve Replacement, Risk Factors, Aortic Valve Stenosis.
INTRODUCCIÓN
Desde la introducción y la aprobación de las válvulas transcatéter (TAVI) para el tratamiento de la estenosis aórtica su uso ha crecido exponencialmente.
La indicación ha cambiado en poco tiempo; inicialmente se utilizó solo en pacientes inoperables, luego en los que presentaban alto riesgo quirúrgico y, finalmente la indicación se considera en pacientes con RI definidos por la STS Score (The Society of Thoracic Surgery Predicted of Risk of Mortality).
A partir de la publicación reciente de ensayos controlados que compararon resultados en pacientes sometidos a reemplazo valvular aórtico (RVA) por vía quirúrgica convencional con TAVI en pacientes de RI (1, 2) la actualización de las guías americanas para el manejo de enfermedades valvulares consideran el reemplazo valvular aórtico transcatéter una alternativa a la cirugía en pacientes de RI de acuerdo con ciertas condiciones. (3, 4)
En un sentido estricto, la información de los estudios randomizados es muy importante, y constituye la base de la generación de evidencia en la actualidad, pero tal vez no sea extrapolable almedio local o a las circunstancias de la práctica en todo el mundo.
Los resultados clínicos en el “mundo real” a veces difieren de los que surgen de los estudios controlados. Por otro lado, el STS score no ha sido validado en el medio local y no existen –a nuestro conocimiento– publicaciones nacionales que aborden los resultados quirúrgicos específicamente en pacientes sometidos a RVA con RI. Por esa razón, se realizó una revisión de los resultados quirúrgicos obtenidos en este grupo particular de pacientes, con la hipótesis de que los resultados obtenidos en términos de morbimortalidad se ajustarían a los predichos por el STS score.
OBJETIVOS
Evaluar los resultados en términos de mortalidad y complicaciones perioperatorias en pacientes con RI (STS PROM% 4%-8%) sometidos a RVA por vía quirúrgica convencional.
MATERIAL Y MÉTODOS
Se analizaron las historias clínicas electrónicas de todos los pacientes sometidos a RVA quirúrgica desde enero de 2007 hasta marzo del 2017. La mediana de seguimiento fue de 32,56 meses (1-119 meses) con un máximo de seguimiento de 9 años.
Durante ese período se realizaron 877 RVA aislados o asociados a cirugía de revascularización miocárdica (CRM).Se incluyeron pacientes con estenosis valvular grave (EAO) (gradiente medio mayor a 40 mm Hg), Insuficiencia aórtica grave (IAO), endocarditis infecciosa (EI) y con STS PROM de 4% a 8%.
Fueron excluidos los pacientes de bajo riesgo (STS PROM% <4%), alto riesgo (STS PROM% > 8%), cirugía valvular doble, o cirugías asociadas, salvo CRM o ampliación del anillo aórtico.
Se evaluaron las siguientes variables independientes: edad, sexo, antecedentes, STS PROM%, síntomas previos al procedimiento, procedimiento coronario previo, enfermedad pulmonar obstructiva crónica (EPOC), fibrilaciónauricular (FA), insuficiencia renal crónica (IRC), enfermedad arterial periférica, función ventricular, antecedentes neurológicos, etiología valvular.
La situación clínica preoperatoria se definió de la siguiente manera: electivo, urgencia (insuficiencia cardíaca congestiva, disnea grave, o endocarditis) o emergencia (shock cardiogénico, edema agudo de pulmón, requerimientos de inotrópicos y asistencia respiratoria mecánica).
Se consideró endocarditis activa preoperatoria a todo paciente que cursaba internación y tratamiento con antibióticos por ese cuadro infeccioso.
Entre las variables operatorias se consideran el tipo y el tamaño de prótesis valvular utilizada, las fugas paravalvulares, el tiempo de circulación extracorpórea (CEC), el tiempo de clampeo aórtico (CLP), los procedimientos asociados y el requerimiento de balón de contrapulsación intraórtico (BCIAO).
Se definió como mortalidad posoperatoria temprana la muerte dentro de los 30 días posteriores a la operación, o durante la hospitalización.
Se consideran para el análisis las siguientes complicaciones perioperatorias:asistencia respiratoria mecánica prolongada (ARM) interpretada como la de los pacientes extubados luego de 48 horas del procedimiento, síndrome de bajo gasto cardíaco (SBGC), volumen de sangrado a las 24 horas, reoperación por sangrado, accidente cerebrovascular (ACV), bloqueo auriculoventricular con requerimiento de marcapasos definitivo, FA, IRA con requerimiento de hemodiálisis, mediastinitis, infarto agudo de miocardio (IAM) posoperatorio y días de internación intrahospitalario.
Análisis estadístico
La información obtenida fue incorporada en una base de datos. Cada una de las variables observadas fue volcada en una tabla de frecuencias con el objetivo de analizar su distribución. Las variables continuas con distribución normal se expresaron como media y desvío estándar. Aquellas con distribución no paramétrica fueron expresadas como mediana con rango intercuartil 25-75%. Las variables discretas, por su parte, se expresaron como porcentajes.
Consideraciones éticas
El estudio se llevó a cabo siguiendo las recomendaciones para la investigación en humanos y las normativas legales vigentes. Dado que se realizó una revisión de historias clínicas y no se reportaron datos que permitieran identificar a sus titulares, no se obtuvo consentimiento informado de los pacientes (salvo en el caso de datos faltantes, en cuyo caso se realizó un llamado telefónico). Los miembros del estudio implementaron medidas para proteger la privacidad y la confidencialidad de los datos de acuerdo con la normativa legal vigente (Ley 25.326 de Protección de Datos Personales). El protocolo fue aprobado por el Comité de Ética de la Institución.
RESULTADOS
Un total de 97 pacientes (11,1% de la población total) cumplieron con los criterios de inclusión.
Las características de la población en cuanto a edad y factores de riesgo preoperatorios se informan en la Tabla 1.
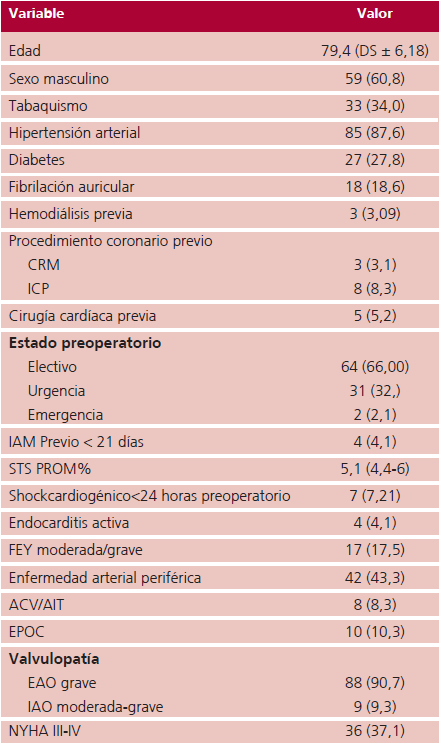
Datos presentados como media (%) para variables continuas con distribución normal o mediana con rango intercuartil (p25%-p75%) para variables no paramétricas. DS, Desvío standard. ICP, Intervención coronaria percutánea. IAM, Infarto agudo de miocárdio. STS PROM, Society of Thoracic Surgeons predicted risk of mortality. FEY, Fracción de eyección. ACV, Accidente cerebro-vascular previo. AIT, Accidente isquémico transitorio. EAO, Estenosis aórtica. IAO, Insuficiencia aórtica. NYHA, New York Heart Association.
La edad media de los pacientes fue de 79,4 ± 6,18, y 59 (60,8%) de sexo masculino. La mediana de STS PROM% fue de 5,1%.
El 90% de la población tenía EAO grave, con intervenciones electivas del 65,7%.
Los resultados operatorios se presentan en la Tabla 2.
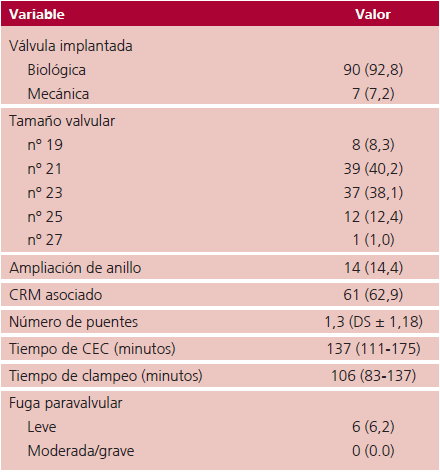
Datos presentados como media (%) para variables continuas con distribución normal o mediana con rango intercuartil (p25%-p75%) para variables no paramétricas. CRM: cirugía de revascularización miocárdica. CEC:circulación extracorpórea.
Se utilizaron prótesis biológicas Hancock II® (Medtronic, Inc, Minneapolis, Minn), Trifecta™ (St. Jude Medical, Inc., St. Paul, MN, USA) y Mitroflow® (SorinGroup USA Inc, Arvada, Colorado)en90 (92,78%) y en 14 (14,43%) se realizó una ampliación anular para evitar mismatch paciente/prótesis.
En 61 (62,88%) se realizó un CRM. Los tiempos de CEC y de CLP fueron de 137 minutos (111-175) y 106 minutos (83-137) respectivamente. No se registraron fugas perivalvulares moderadas o graves, ni intra ni posoperatorias. En el 100% de los casos se realizó ecocardiograma transesofágico intraoperatorio.
En la Tabla 3 se presentan los resultados y las complicaciones postoperatorias.
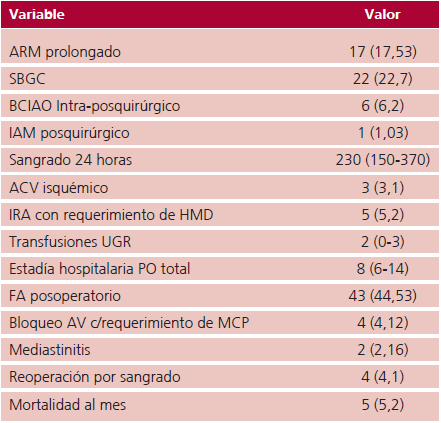
Datos presentados como media (%) para variables continuas con distribución normal o mediana con rango intercuartil (p25%-p75%) para variables no paramétricas. ARM: asistencia respiratoria mecánica. SBGC: síndrome de bajo gasto cardíaco. BCIAO: balón de contrapulsación intraórtico. IRA: insuficiencia renal aguda, HMD: hemodiálisis, UGR:unidad de glóbulos rojos.
La mortalidad a los 30 días fue 5,1%. Las complicaciones más frecuentes fueron ARM prolongada (17,5%). El 3% presentó ACV isquémico con secuelas. El requerimiento de marcapasos definitivo por bloqueo AV fue de 4,1%. La estadía hospitalaria total fue de 8 días. (6-14)
DISCUSIÓN
La fortaleza en la indicación de un procedimiento radica en trabajar no solo con la información que se desprende de los ensayos clínicos, sino también poder reafirmar la indicación mencionada con la experiencia propia. Es precisamente en ese punto en donde a veces carecemos de datos de nuestro medio que nos permitan aproximarnos más al resultado que se va a obtener.
Por ese motivo consideramos que si aportamos resultados locales de un procedimiento tan frecuente como el RVA estamos colaborando a la toma de decisiones.
Del análisis se desprende que al observar los datos de la población y los comparamos con los estudios publicados, el perfil de riesgo intermedio se construye de diferente manera en los distintos ensayos. Como es de esperar, las poblaciones no son iguales ni tampoco los factores que marcan riesgo.
Los pacientes son, en todas las publicaciones, añosos, y la media de edad es 80 años, lo cual se observa en nuestra serie. En nuestra experiencia, el porcentaje de pacientes en clase funcional III-IV fue inferior a la reportada en los estudios randomizados (1, 2) al igual que el porcentaje de diabéticos, portadores de enfermedad pulmonar obstructiva crónica, fibrilación auricular, cirugía cardíaca previa e infarto previo.
Nuestra población tuvo predominancia de pacientes con enfermedad vascular periférica, y las condiciones que fueron excluidas en los ensayos randomizados, como endocarditis activa, pacientes en shock cardiogénico y, definitivamente, un elevado porcentaje de pacientes sometidos a procedimientos combinados (RVA más CRM).
La población sobre la que trabajamos es más parecida a otros reportes observacionales contemporáneos que evalúan el riesgo intermedio fuera de estudios randomizados (5); de hecho incluimos pacientes con IAO tradicionalmente excluidos de los análisis de TAVI vs. RVA.
Los resultados quirúrgicos en pacientes RI que fueron sometidos a RVA son acordes a los esperados por el STS score.
La mortalidad fue del 5,2% para una mortalidad predicha por el STS score de 5,1% en la serie total. El valor de la mortalidad es similar al expresado en el estudio PARTNER 2 y superior al del SURTAVI en el que la mortalidad fue claramente inferior a la esperada.
Si bien esta cifra parecería indicar que el riesgo caratulado de intermedio en nuestro centro es realmente ese, es sabido que la validación de un score en una población de pacientes no se basa en la mera coincidencia entre un número observado y otro teórico esperado.
El score de STS es la puntuación preoperatoria más utilizada para evaluar el riesgo quirúrgico ante algunos problemas. Es posible que no represente con total exactitud el riesgo de la población, pudiendo obviar factores no medidos, como cirrosis hepática, aorta en porcelana, fragilidad, demencia, o hipertensión pulmonar grave. En este punto destaca la importancia del HeartTeam como recurso hospitalario para tomar decisiones en estos pacientes. (6, 7)
Las complicaciones posoperatorias se asemejan en algunos puntos y se comparan favorablemente en otros respecto de lo informado en los resultados de los estudios randomizados SURTAVI Y PARTNER II. Puntualmente, la frecuencia de fibrilación auricular posoperatoria, infarto perioperatorio y de insuficiencia renal fue similar a la informada en SURTAVI. En nuestra serie el porcentaje de pacientes con ACV posoperatorio fue menor que en la población de la rama quirúrgica de los grandes randomizados (3,1% vs 5,6 y 6,1%)al igual que el sangrado (4,1% vs. 9,3) y el requerimiento de marcapasos (4,1 vs. 6,6 y 6,9%).
Limitaciones
La limitación de esta comunicación es la inherente al diseño metodológico (observacional y retrospectivo).
CONCLUSIONES
En nuestra experiencia los pacientes con perfil de riesgo intermedio sometidos tienen resultados acordes con los esperados, tanto en términos de mortalidad como de morbilidad posoperatoria.
Declaración de conflicto de intereses
Los autores declaran que no poseen conflicto de intereses. (Véanse formularios de conflicto de intereses de los autores en la web/ Material suplementario).
BIBLIOGRAFÍA
1. Leon MB, Smith CR, Mack MJ, Makkar RR, Svensson LG, Kodhali SK, et al. Transcatheter or Surgical Aortic Valve Replacement in Intermediate-Risk Patients. N Eng J Med 2016;374:1609-20.http://doi.org/bff4
2. Reardon MJ, Van Mieghem NM, Popma JJ, Kleiman NS, Søndergaard L, Mumtaz M, et al.; SURTAVI Investigators. Surgical or Transcatheter Aortic-Valve. Replacement in Intermediate-Risk Patients. N Engl J Med 2017;376:1321-31.http://doi.org/cnr2
3. Mack MJ, Brennan JM, Brindis R, Carroll J, Edwards F, Grover F, et al.For the STS/ACC TVT Registry.Outcomes Following Transcatheter Aortic Valve Replacement in the United States. JAMA2013;310:2069-77.
4. Nishimura RA, Otto CM, Bonow RO, Carabello BA, Erwin III JP, Fleisher LA, et al. 2017 AHA/ACC Focused Update of the 2014 AHA/ ACC Guideline for the Management of Patients With Valvular Heart Disease. J Am Coll Cardiol 2017;70:252-89.http://doi.org/cnr3
5. Groh M, Diaz I, Johnson A, Ely S, Binns O, Champsaur G. Is Sugical Intervention the Optimal Therapy for the Treatment of Aortic Valve Stenosis for Patients with Intermediate Society of Thoracic surgeons Risk Score? Ann Thorac Surg 2017;103:1193-8. http://doi.org/f944st
6. Thourani VH, Suri RM, Gunter RL, Sheng S, O’Brien SM, Ailawadi G, et al. Contemporary real-world outcomes of surgical aortic valve replacement in 141,905 low-risk, intermediate-risk, and high-risk patients. Ann Thorac Surg 2015;99:55-61.http://doi.org/f6vnnp
7. Carabello BA, Paulus WJ. Aortic stenosis.Lancet 2009;373:956–66. http://doi.org/ctdcm6
Abreviaturas
TAVI: Implante valvular aórtico transcatéter
EPOC: Enfermedad pulmonar y obstructiva crónica
RI: Riesgo intermedio
FA: Fibrilación auricular
RVA: Reemplazo valvular aórtico
IRC: Insuficiencia renal crónica
STS PROM: Society of Thoracic Surgeons Predicted Risk of Mortality
CLP: Clampeo aórtico
ARM: Asistencia respiratoria mecánica
CRM: Cirugía de revascularización miocardíaca
CEC: Circulación extracorpórea
IAO: Insuficiencia aórtica grave
BCIAO: Balón de contrapulsación intraótico
E: Endocarditis infecciosa
SBGC: Síndrome de bajo gasto cardíaco
Notas de autor
Germán A. Fortunato. Cirugía Cardiovascular. Hospital Italiano de Buenos Aires. Juan D. Perón 4190 (C1199ABD) Buenos Aires, Argentina. Tel.:(05411) 4959-0200 / Fax: (05411) 4959-5804