ARTÍCULO ORIGINAL
Resultados de un registro prospectivo de pacientes con desórdenes hipertensivos del embarazo en un centro de la Ciudad de Buenos Aires
Results of a Prospective Registry of Patients with Hypertensive Disorders of Pregnancy in a Center of the City of Buenos Aires
Resultados de un registro prospectivo de pacientes con desórdenes hipertensivos del embarazo en un centro de la Ciudad de Buenos Aires
Revista argentina de cardiología, vol. 90, núm. 2, pp. 131-136, 2022
Sociedad Argentina de Cardiología
Recepción: 17 Noviembre 2021
Aprobación: 02 Marzo 2022
RESUMEN
Introducción: Los desórdenes hipertensivos del embarazo (DHE) complican el 10% de los embarazos. Son la principal causa de mortalidad materna, y requieren un equipo multidisciplinario para su abordaje.
Objetivos: Cuantificar prevalencia y definir características y evolución de los DHE en un centro con un programa dedicado para su abordaje.
Material y métodos: Registro continuo y prospectivo desde noviembre 2019 hasta julio 2021 que incluyó todas las pacientes con DHE (Hipertensión arterial crónica - HTAC, hipertensión gestacional - HTg, preeclampsia precoz - PEp, preeclampsia tardía - PEt, preeclampsia sobreimpuesta - PESI, y eclampsia) y que cumplieran los criterios de inclusión. Se excluyeron las pacientes sin cobertura médica que impidiera su seguimiento ambulatorio a largo plazo en la institución. Se evaluaron características basales y evolución, tratamiento y persistencia de HTA luego del puerperio. Se analizó la incidencia de retardo en el crecimiento intrauterino (RCIU), parto pretérmino, mortalidad materna y muerte neonatal dentro de los primeros 28 días de vida.
Resultados: Se realizaron 5825 partos/cesáreas y se incluyeron 152 pacientes que cumplieron criterios de inclusión, con HTg (37,5%), PEp (19,7%), PEt (38,8%), PESI (3,3%)), eclampsia (0,6%). Edad media 36,4 ± 5,6 años. El 38,1% recibió aspirina. Los antihipertensivos más utilizados fueron labetalol (65,8%) y enalapril (44,1 %) en el embarazo y el puerperio respectivamente. No hubo mortalidad materna, y la neonatal fue 3,6%. La persistencia de HTA fue del 20,0%
Conclusión: La preeclampsia tardía fue el DHE más frecuente en la población analizada. Más de la mitad de las pacientes que desarrollaron DHE no recibían tratamiento preventivo con aspirina, evidenciándose un déficit en la identificación de la población de riesgo. Una de cada 5 pacientes con DHE quedó con hipertensión arterial crónica luego del puerperio.
Palabras clave: Pre-Eclampsia+ Hipertensión Inducida en el Embarazo+ Factores de riesgo de enfermedades del corazón.
ABSTRACT
Background: Hypertensive disorders of pregnancy (HDP) complicate 10% of pregnancies. They are the main cause of maternal mortality and require a multidisciplinary team to address them.
Objectives: The aim of this study was to quantify the prevalence and define the characteristics and outcome of HDP in a center with a program focused on its management.
Methods: This was a continuous and prospective registry from November 2019 to July 2021 that included all patients with HDP [chronic hypertension (CHT), gestational hypertension (GHT), early-onset preeclampsia (EPE), late preeclampsia (LPE), superimposed preeclampsia (SIPE) and eclampsia] who met the inclusion criteria. Patients without medical coverage that prevented long-term outpatient follow-up at the institution were excluded. Baseline characteristics and evolution, treatment and persistent HT after puerperium were evaluated. The incidence of intrauterine growth retardation (IUGR), preterm delivery, maternal mortality and neonatal death within the first 28 days of life was analyzed.
Results: Among a total f 5825 deliveries/caesarean sections, 152 patients with GHT (37.5%), EPE (19.7%), LPE (38.8%), SIPE (3.3%), and eclampsia (0.6%) who met the inclusion criteria were included in the study. Mean age was 36.4±5.6 years. Aspirin was administered to 38.1% of patients. The most commonly used antihypertensive drugs were labetalol (65.8%) and enalapril (44.1%) during pregnancy and puerperium, respectively. There was no maternal mortality, and neonatal mortality was 3.6%. Persistent HT was 20.0%.
Conclusion: Late preeclampsia was the most frequent HDP in the population analyzed. More than half of the patients who developed HDP did not receive preventive treatment with aspirin, showing a deficit in the identification of the population at risk. One in 5 HDP patients remained with CHTN after puerperium.
Key words: Pre-Eclampsia, Hypertension, Pregnancy-Induced, Heart Disease Risk Factors.
INTRODUCCIÓN
Los desórdenes hipertensivos del embarazo (DHE) son la principal complicación cardiovascular del mismo, con una incidencia del 6 al 10% según la Red Iberoamericana de Alteraciones Vasculares en Trastornos del Embarazo (RIVATREM), mientras que la Organización Mundial de la Salud estima que en países en vías de desarrollo la incidencia sería 7 veces mayor 1,2,3. Según la clasificación de la Sociedad Internacional para el estudio de la Hipertensión en el Embarazo (ISSHP, International Society for the Study of Hypertension in Pregnancy) dentro de los DHE se engloban la hipertensión gestacional (HTg), la hipertensión arterial crónica con preeclampsia sobreimpuesta (PESI), la preeclampsia (PE), la eclampsia y el síndrome HELLP 4. Sus formas graves representan alrededor del 4,4% de todos los nacimientos y son la principal causa de ingreso a terapia intensiva durante este período 3,4.
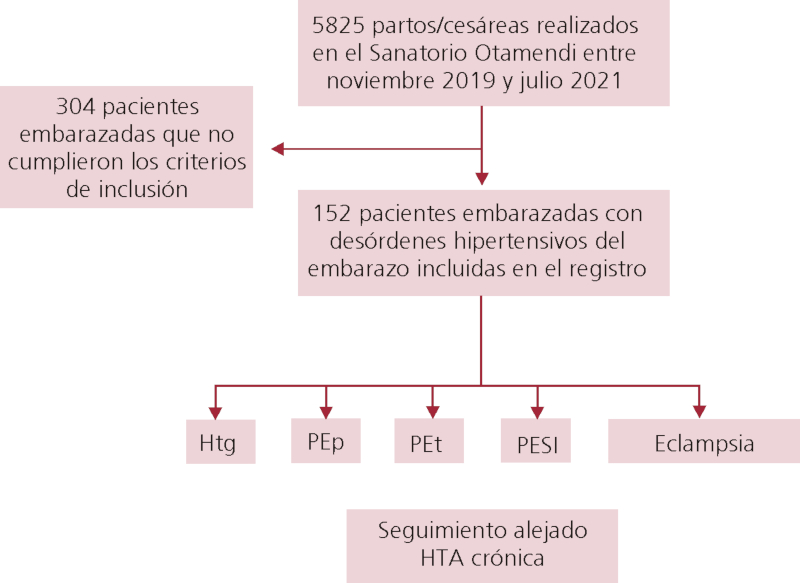
Fig. 1
Diseño del registro
Según los datos obtenidos de las estadísticas vitales del año 2018, los DHE constituyeron la primera causa de mortalidad materna en la Argentina, y fueron además responsables de importante morbilidad aguda grave y discapacidad crónica, tanto en la madre como en el feto y neonato 5. El impacto de los DHE a largo plazo ha sido recientemente considerado. En el año 2011, el Colegio Americano de Cardiología junto a la Asociación Americana del Corazón (ACC/AHA) y posteriormente en el 2016 la Sociedad Europea de Cardiología (ESC) incorporaron a la preeclampsia como factor de riesgo cardiovascular específico para las mujeres, y existe evidencia de su asociación con eventos cardiovasculares adversos en mujeres que la padecen en por lo menos un embarazo. 6,7,8,9,10.
El objetivo de nuestro registro fue el de conocer la prevalencia de los DHE, describir sus características epidemiológicas y clínicas, y evaluar la evolución durante la internación y el puerperio en un centro de la Ciudad de Buenos Aires por parte de un equipo multidisciplinario conformado a tal efecto.
MATERIAL Y MÉTODOS
Se realizó un registro prospectivo y consecutivo en un centro privado de la Ciudad de Buenos Aires desde noviembre de 2019 hasta julio de 2021 inclusive, en donde se incluyó a todas las pacientes con DHE, con diagnóstico previo o durante la internación y que cumplieran con los criterios de inclusión (Figura 1). Para definir a los DHE se utilizó la clasificación de la ISSHP. 4. Se subdividió a la PE de acuerdo a su momento de aparición en precoz, PEp, (diagnóstico hasta la semana 34) y tardía, PEt (diagnosticada desde la semana 35 y hasta el puerperio inclusive). Se tomó la presión arterial (PA) siguiendo las recomendaciones del Consenso de Hipertensión Arterial de la Sociedad Argentina de Cardiología, con la utilización de presurómetros automáticos validados (OMRON®, Kioto, Japón). Se definió hipertensión arterial (HTA) cuando la PA sistólica (PAS) fue ≥ 140 mm Hg y/o la PA diastólica (PAD) fue ≥ 90 mm Hg y/o la paciente recibía tratamiento antihipertensivo 11.
Según la clasificación de la ISSHP, la HTA crónica es cualquier hipertensión conocida previa al embarazo o aquella diagnosticada de novo antes de la semana 20 del mismo, y por ello no se considera un DHE, a menos que se presente como una PESI 4.
Se excluyó del análisis a aquellas pacientes que por razones de cobertura médica no pudieran tener seguimiento ambulatorio a largo plazo en la institución. La información de cada paciente se volcó en una base de datos especialmente diseñada (CCS y AMRG) con acceso restringido solo al grupo de trabajo responsable del seguimiento del paciente (CCS y HJ), los datos analizados (AMRG) fueron anonimizados a fin de preservar la identidad de las participantes, siguiendo las normativas de Buenas Prácticas Clínicas y ANMAT. Se obtuvo la aprobación de la Dirección Médica de la institución para llevar a cabo el presente registro.
Se evaluaron las características basales demográficas, clínicas y de laboratorio al ingreso hospitalario, y se analizaron las mismas durante la evolución. Además, se analizó el tratamiento al momento del ingreso, y si éste fue modificado durante el embarazo, o posteriormente en el seguimiento. Como complicaciones se analizaron la incidencia de retardo en el crecimiento intrauterino (RCIU), parto pretérmino (finalización del embarazo antes de la semana 37), la mortalidad materna y la muerte neonatal definida como aquella ocurrida dentro de los primeros 28 días de vida. Se pesquisó la incidencia de persistencia de HTA definida como aquella que no resuelve luego del tercer mes del puerperio. Se evaluaron como factores de riesgo para el desarrollo de DHE las siguientes variables: edad materna, índice de masa corporal (IMC), el tabaquismo y la dislipidemia, nuliparidad, embarazo gemelar, diabetes gestacional, haber recibido tratamiento de fertilidad, antecedente de DHE previos, antecedentes de PE en familiar de primer grado, diagnóstico de trombofilia y/o de enfermedades autoinmunes previas y diagnóstico de HTA crónica. Entre las pacientes que desarrollaron DHE se analizó cuáles de ellas habían recibido aspirina (AAS) como profilaxis de PE y se comparó la evolución clínica con aquellas que no la habían recibido y desarrollaron la misma patología. Se analizaron además las características de las pacientes que persistieron con HTA más allá del tercer mes del puerperio, comparándolas con aquellas que resolvieron el cuadro.
Se utilizaron variables categóricas y continuas para el análisis estadístico descriptivo y en las comparaciones entre grupos se utilizó test de χ2 con corrección de Yates cuando correspondiera para las variables categóricas y análisis de la varianza de un factor (ANOVA) para las continuas. Se consideró significación estadística un valor de p < 0,05. Se utilizó el paquete estadístico SPSS® 17.0, IBM, Estados Unidos.
RESULTADOS
Desde noviembre de 2019 hasta julio del 2021 inclusive se realizaron 5825 partos/cesáreas en nuestra institución, de los cuales en 456 (7,8%) se presentaron DHE. Se incorporaron al registro las 152 pacientes con posibilidad de seguimiento alejado. La edad media fue de 36,4 ± 5,6 años; 1,3% eran diabéticas, 7, 2% padecían HTA crónica y el Índice de Masa Corporal (IMC) medio fue 28,6 ± 6 kg/m2. Con respecto a los antecedentes obstétricos, 34,9% eran primigestas. Dentro de las pacientes multíparas, el 18,8% habían tenido un DHE previo.
Como se informa en la Tabla 1, el 25,6 % de las pacientes había recibido tratamiento de fertilidad, dentro de las cuales el 30,8% fue por ovodonación.
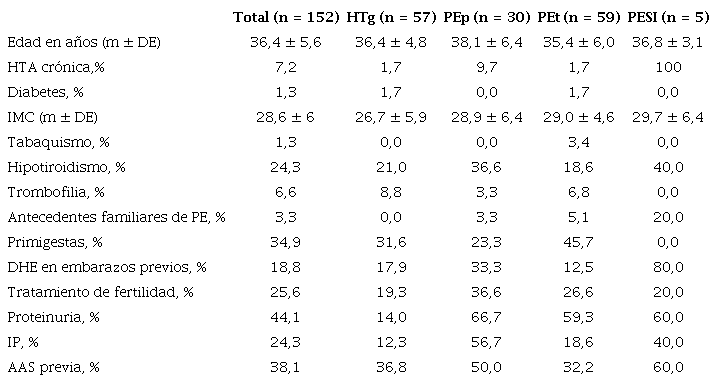
m: media; DE: desviación estándar; HTg: Hipertensión gestacional; PEp: Preeclampsia precoz; PEt: Preeclampsia tardía; HTA: hipertensión arterial; IMC: índice de masa corporal; DHE: desórdenes hipertensivos del embarazo; IP: índice de pulsatilidad; AAS: aspirina. *No se presentan en la tabla las características basales de la única paciente con eclampsia
La presentación clínica más frecuente fue la PEt (38,8%), seguida de HTg (37,5%), PEp en el 19,7%, la PESI (3,3%) y la eclampsia en el 0,6% (Figura 2).
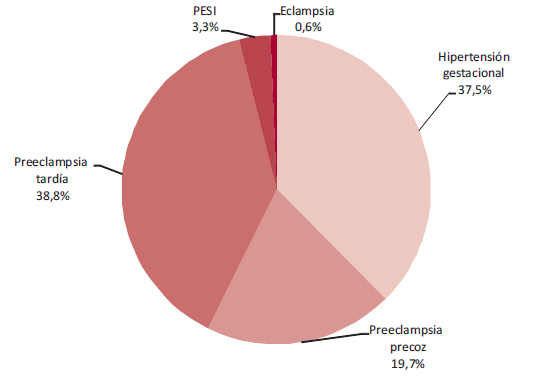
Fig. 2
Presentación clínica de los desórdenes hipertensivos del embarazo de las pacientes con seguimiento completo (n = 152)
En Tabla 1 se presentan las características basales clínicas y obstétricas de todas las pacientes del registro y de las formas de presentación clínica más frecuentes.
Durante el embarazo los antihipertensivos más utilizados fueron el labetalol (65,8%), la nifedipina (23,7%) y la alfa metildopa (17,1%). El 63,1% de las pacientes requirió un fármaco para el control de la HTA y el 34,5% restante más de uno. Durante el puerperio la droga más utilizada fue el enalapril en un 44,1%.
Durante el embarazo el uso de aspirina como profilaxis de preeclampsia fue del 38,1%. De las pacientes que desarrollaron preeclampsia precoz el 50% recibía aspirina mientras que aquellas que desarrollaron preeclampsia tardía, el 33,3% (p = 0,02).
La incidencia de retardo del crecimiento intrauterino (RCIU) fue del 25%. Se registró un índice de pulsatilidad aumentado en el 24,3% de los casos. No se evidenció mortalidad materna y la mortalidad neonatal fue del 3,3%.
La incidencia de persistencia de HTA luego del puerperio fue del 19,1% (en aquellas pacientes que cumplieron 3 meses de seguimiento postparto y que no tenían diagnóstico de HTA crónica); en la Tabla 2 se presentan las características basales de las pacientes que desarrollaron HTA crónica luego de un DHE. Al compararlas con las pacientes normotensas, las primeras presentaban una edad de 37,1 ± 5,6 vs 36 ± 5,5 años, (p = 0,33), con un IMC significativamente mayor (29,5 ± 5 vs 28 ± 4 kg/m2, p = 0,04). Del subgrupo de pacientes con embarazos y DHE previos, el 33% presentó HTA persistente mientras que la incidencia en aquellas sin DHE previos fue 18,5% (p = 0,16).

m: media; DE: desviación estándar; IMC: Índice de masa corporal; DHE: Desórdenes hipertensivos del embarazo; IP: Índice de pulsatilidad; AAS: Aspirina; HTg: Hipertensión gestacional; PE: Preeclampsia; HTA persistente: HTA que no resuelve luego del tercer mes de finalizado el puerperio.
DISCUSIÓN
El DHE más frecuente en la población analizada fue la PEt (38,8%), datos similares a los resultados del reporte de la Red Iberoamericana de Alteraciones Vasculares en Trastornos del Embarazo (RIVATREM). 2
Los DHE han sido identificados como un factor de riesgo independiente de enfermedad cardiovascular luego del puerperio, a corto, mediano y largo plazo. 6,8,9,10 Diversos estudios evaluaron esta asociación y en la actualidad dos son los mecanismos fisiopatológicos que se postulan como los más probables; el primero se relaciona con el embarazo como evento que provoca un “desenmascaramiento” de enfermedad cardiovascular preexistente en mujeres con factores de riesgo previos que hasta ese momento no eran conocidos o no se habían manifestado; y el segundo vinculado a un proceso de disfunción endotelial placentaria-sistémica, tanto como indicador de riesgo cardiovascular futuro así como de riesgo cardiovascular subclínico que se ve agravado durante el embarazo. 12,13 Es objeto de debate actual si todos los DHE son el continuo de una misma patología, si el mecanismo fisiopatológico es común a todos y si el impacto de cada uno a largo plazo es el mismo. 8
Arnott et al. estimaron el riesgo de sufrir un evento cardiovascular mayor a 10 y 15 años en mujeres a partir de un registro retrospectivo donde se incluyeron más de 500 000 pacientes, entre las cuales 54 000 presentaron un DHE en su primer embarazo. Se identificó a la preeclampsia precoz como el principal factor de riesgo cardiovascular dentro de los DHE. Los autores estimaron que el riesgo de sufrir un evento cardiovascular mayor a 10 años en mujeres con diagnóstico de preeclampsia precoz es de 15,9‰ y a 15 años de 24,5‰ comparado con aquellas sin DHE, cuyo riesgo se estimó en 2,1‰ a 10 años y 4,7‰ a 15 años. Además, identificaron el tabaquismo y la diabetes como factores que incrementan el riesgo cardiovascular a 10 años en mujeres que sufrieron DHE (9,0 y 10,9‰ respectivamente). 8 En este mismo registro la preeclampsia tardía fue un factor de riesgo independiente, de mayor magnitud que el tabaquismo.
Al comparar nuestros resultados con lo presentado en la Guía para el diagnóstico y tratamiento de la Hipertensión en el Embarazo por el Ministerio de Salud de Argentina en el año 2010, encontramos una incidencia similar de DHE en la población analizada, y similares variables asociadas, como la trombofilia, antecedentes de DHE en gesta previa, edad materna, la HTA crónica y el índice de masa corporal. 14
Hace más de 30 años que se comenzó a investigar el uso de aspirina como prevención de preeclampsia en embarazos de alto riesgo. 15 Actualmente se lo recomienda en pacientes con riesgo aumentado de preeclampsia, evaluadas mediante el cribado del primer trimestre. 16,17,18 Los métodos de screening actuales identifican pobremente a las mujeres con riesgo de padecer DHE; particularmente aquellas que desarrollarán PE tardía. Para la PEp el índice de detección es del 82%, y del 53% para la PEt (ecografía obstétrica con translucencia nucal plus) 17,18. En nuestro registro el 38,1% de las pacientes que desarrollaron un DHE tenían prescripta esta droga como profilaxis; solo el 33,3% de las mujeres que desarrollaron PEt, el 50% de las que desarrollaron PEp, y el 60% de las que desarrollaron PESI. (ver Tabla 1). Estos resultados demuestran la necesidad de implementar nuevos métodos que permitan identificar a las pacientes en riesgo.
Se reconoce al hipotiroidismo como una patología frecuente en las mujeres, que puede presentarse entre un 0,3 a un 2,5% de las embarazadas. 19 En nuestro registro el 24,3% padecía hipotiroidismo, lo que permite suponer una relación entre ambas patologías, y una hipótesis a futuro para evaluar métodos de screening más precisos 17,18.
El antihipertensivo más utilizado durante el embarazo fue el labetalol, y el enalapril durante el puerperio, lo que coincide con lo dictado por las guías de hipertensión arterial de la Sociedad Argentina de Cardiología. 11
Nuestro registro tiene numerosas limitaciones. Primero, al provenir de un sanatorio con una maternidad especializada en embarazo de alto riesgo, puede existir un sesgo de selección. Segundo, de acuerdo con el tipo de población que se interna en la institución, la edad materna y la incidencia de tratamiento de fertilidad son altos en comparación con otras partes del país, y ambas características están relacionadas con los DHE. Tercero, no se evaluó a todas las embarazadas en particular sino solo a aquellas que desarrollan DHE, por lo que no pudimos conocer variables predictoras. Por último, no se siguió a todas las pacientes con DHE sino solo a aquellas que contaban con una cobertura que permitía su seguimiento ambulatorio en nuestra institución.
Como fortalezas del registro encontramos que, si bien nuestra población es reducida, la información acerca de este grupo de trastornos es escasa en nuestro medio. Al tratarse de un grupo cerrado de pacientes, es posible el seguimiento a largo plazo, lo que nos posibilitará conocer si nuestra población tendrá resultados adversos cardiovasculares similares a los registros internacionales. En nuestro país no existe casuística suficiente por lo cual creemos que este registro es un comienzo para desarrollar investigaciones y políticas, tanto públicas como privadas, en este ámbito.
En nuestra población no hubo mortalidad materna y la mortalidad neonatal fue baja. Estos resultados pueden deberse al manejo en nuestro centro de este grupo de pacientes por parte de un equipo compuesto por obstetras, neonatólogos, clínicos y cardiólogos.
La incidencia de persistencia de HTA luego del puerperio fue del 20%; estos resultados deben ser tenidos en cuenta al momento de dar el alta a este grupo de pacientes, que muchas veces quedan sin controles clínico-cardiológicos.
En la actualidad nos enfrentamos a un cambio en el paradigma de la mujer gestante y sus patologías asociadas. Esto surge de mujeres embarazadas con edad más avanzada, mayores comorbilidades y sometidas en muchos casos a incontables tratamientos de fertilidad, variables que individualmente y en su conjunto confieren un riesgo cardiovascular aumentado de por sí.
CONCLUSIONES
La preeclampsia tardía fue el desorden hipertensivo del embarazo más frecuente en la población analizada y 1 de cada 5 pacientes con DHE quedó con diagnóstico de hipertensión arterial crónica luego del puerperio. El 61,9% del total de las pacientes que padecieron un DHE no recibía tratamiento preventivo con aspirina, incluidas aquellas pacientes con hipertensión crónica. Estos resultados sugieren la necesidad de encontrar nuevas formas de identificar a los grupos de riesgo.
BIBLIOGRAFÍA
Abalos E, Cuesta C, Grosso AL, Chou D, Say L. Global and regional estimates of preeclampsia and eclampsia: a systematic review. Eur J Obstet Gynecol Reprod Biol 2013;170:1-7. https://doi.org/10.1016/j.ejogrb.2013.05.005
Giachini FR, Galaviz-Hernandez C, Damiano AE, Viana M, Cadavid A, Asturiaga P et al. RIVA-TREM. Vascular Dysfunction in Mother and Offspring During Preeclampsia: Contributions from LatinAmerican Countries. Curr Hypertens Rep 2017;19:83. https://doi.org/10.1007/s11906-017-0781-7.
Recomendaciones de la OMS para la prevención y el tratamiento de la preeclampsia y la eclampsia. Geneva, World Health Organization, 2014 (Consultado en Agosto 2021). Disponible en https://apps.who.int/iris/bitstream/handle/10665/138405/9789243548333spa.pdf
Brown MA, Magee LA, Kenny LC, Ananth Karumanchi S, McCarthy FP, Saito S et al. International Society for the Study Of Hypertension in Pregnancy (ISSHP). Hypertensive Disorders of Pregnancy ISSHP Classification, Diagnosis, and Management Recommendations for International Practice. Hypertension 2018;72:2443. https://doi.org/10.1161/HYPERTENSIONAHA.117.10803.
Estadísticas vitales (Consultado en Agosto 2021). Disponible en Disponible en https://www.argentina.gob.ar/sites/default/files/serie5numero63.pdf
Melchiorre K, Ross Sutherland G, Liberati M, Thilaganathan B. Preeclampsia is associated with persistent postpartum cardiovascular impairment. Hypertension 2011;58:709-15. https://doi.org/10.1161/ HYPERTENSIONAHA.111.176537.
Piepoli M, Hoes AW, Agewall A, Albus C, Brotons C, Catapano AL et al. ESC Scientific Document group. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts) Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016;37:2315-81. https://doi.org/10.1093/eurheartj/ehw106.
Arnott C, Nelson M, Ramirez MA, Hyett J, Gale M, Henry A et al. Maternal cardiovascular risk after hypertensive disorder of pregnancy Heart 2020;106:1927-33. https://doi.org/10.1136/ heartjnl-2020-316541.
Haug EB, Horn J, Markovitz AR, Fraser A, Klykken B, Dalen H et al. Association of Conventional Cardiovascular Risk Factors with Cardiovascular Disease After Hypertensive Disorders of Pregnancy: Analysis of the Nord-Trøndelag Health Study. JAMA Cardiol 2019;4:628-35. https://doi.org/10.1001/jamacardio.2019.1746.
Grandi SM, Reynier P, Platt RW, Basso O, Filion KB. The timing of onset of hypertensive disorders in pregnancy and the risk of incident hypertension and cardiovascular disease. Int J Cardiol 2018 Nov 1; 270:273-275. https://doi.org/10.1016/j.ijcard.2018.06.059
Consenso Argentino de Hipertensión Arterial. Sociedad Argentina de Cardiología. Consejo Argentino de Hipertensión Arterial “Dr. Eduardo Braun Menéndez”. - Federación Argentina de Cardiología - Sociedad Argentina de Hipertensión Arterial Área de Consensos y Normas - Rev Argent Cardiol. 2018;86 (Suplemento 2):1-49
Cornelius DC. Preeclampsia: From Inflammation to Immunoregulation. Clin Med Insights Blood Disorder 2018 Jan 10;11: 1179545X17752325. https://doi.org/10.1177/1179545X17752325. Collection 2018.
Murthi P, Pinar AA, Dimitriadis E, Samuel CS. Inflammasomes-A Molecular Link for Altered Immunoregulation and Inflammation Mediated Vascular Dysfunction in Preeclampsia. Int J Mol Sci 2020;21:1406. https://doi.org/10.3390/ijms21041406.
Ministerio de Salud de la Nación. Guía para el diagnóstico y tratamiento de la hipertensión arterial en el embarazo [Consultado en Agosto 2021]. Disponible en Disponible en https://www.ms.gba.gov.ar/sitios/tocoginecologia/2017/08/07/guia-para-el-diagnostico-y-tratamientode-la-hipertension-arterial-en-el-embarazo/
Schiff E, Peleg E, Goldenberg M, Rosenthal T, Ruppin E, Tamarkin M, et al. The Use of Aspirin to Prevent Pregnancy-Induced Hypertension and Lower the Ratio of Thromboxane A2 to Prostacyclin in Relatively High-Risk Pregnancies. N Engl J Med 1989; 321:351-6. https://doi.org/10.1056/NEJM198908103210603
Committee on obstetric practice Society for Maternal-Fetal Medicine. Low-dose Aspirin Use During Pregnancy. Obstet Gynecol 2018;132:e44-e52. https://doi.org/10.1097/AOG.0000000000002708.
Gárate-Escamilla AK, Garza-Padilla E, Carvajal Rivera A, SalasCastro C, Andrès E, Hajjam El, Hassani A. Cluster Analysis: A New Approach for Identification of Underlying Risk Factors and Demographic Features of First Trimester Pregnancy Women. J Clin Med 2020 J;9:2247. https://doi.org/10.3390/jcm9072247.
Poon LC, Nicolaides KH. First-trimester maternal factors and biomarker screening for preeclampsia. Prenat Diagn 2014;34:618-27. 10.1002/pd.4397.
Stagnaro-Green A, Chen H, Bogden JD, Davies TF, Scholl TO. The thyroid and Pregnancy: A Novel Risk Factor for very Preterm Delivery. Thyroid 2005;15:351-7. https://doi.org/10.1089/thy.2005.15.351.
Notas de autor
Dirección para separatas: Camila Correa Sadouet camilacorreasadouet@gmail.com
Declaración de intereses
