CARTAS CIENTÍFICAS
Tratamiento farmacomecánico de la trombosis venosa profunda en una variante anatómica del Síndrome de May-Thurner
Pharmacomechanical Treatment of Deep Venous Thrombosis in an Anatomical Variant of the MayThurner Syndrome
Tratamiento farmacomecánico de la trombosis venosa profunda en una variante anatómica del Síndrome de May-Thurner
Revista argentina de cardiología, vol. 90, núm. 2, pp. 156-158, 2022
Sociedad Argentina de Cardiología
Presentamos el caso de una mujer de 49 años, con antecedente de diabetes tipo I, 3 gestas y 3 partos, uso de anticonceptivos en parche y reposo de 20 días posterior a un hemovítreo en ojo derecho. Consulta al servicio de emergencias por presentar edema de miembro inferior izquierdo a tensión, con calor a la palpación y rubor, además de claudicación a escasos metros, de 24 horas de evolución. Se realiza Doppler venoso de miembros inferiores en el que se diagnostica dilatación y ausencia de compresibilidad y de flujo del miembro inferior izquierdo, en venas ilíacas externa, femoral común, femoral superficial, poplítea y safenas; por lo cual se confirma la trombosis venosa profunda (TVP). Con estos hallazgos se decide efectuar angiotomografía de tórax y de abdomen en que se constata tromboembolismo pulmonar segmentario derecho y subsegmentario contralateral, asociado a infarto subsegmentario y extensión de la trombosis hacia la vena cava inferior. No se observa patología compresiva del sistema venoso afectado (Figura 1 A-C).
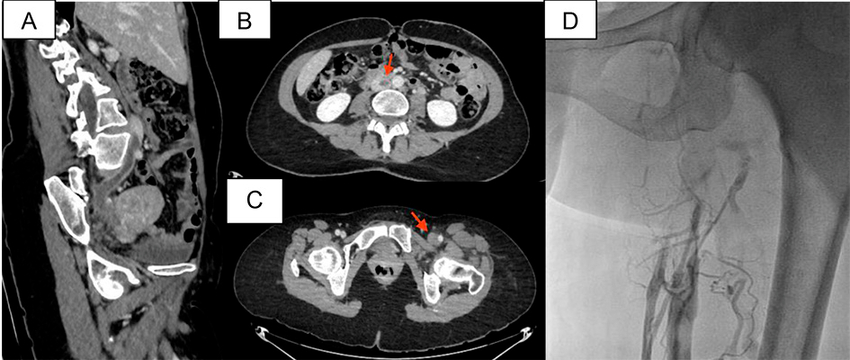
Fig. 1
A: Corte parasagital de tomografía computada de abdomen que evidencia trombosis desde la vena cava inferior hasta la vena ilíaca. B-C: Cortes axiales de tomografía computada de abdomen que evidencian la trombosis venosa en el eje venoso izquierdo (las flechas rojas indican las zonas de trombosis). D: Flebografía de miembro inferior izquierdo que confirma la oclusión vascular desde la vena femoral superficial en el segmento proximal hasta la vena cava inferior con circulación colateral de gran desarrollo y defecto de relleno endoluminal compatible con trombo reciente.
Dada la necesidad de inicio de anticoagulación se realiza interconsulta con el servicio de oftalmología, que determina mediante un fondo de ojo la presencia de hemovítreo en reabsorción en contexto de retinopatía diabética como posible causa de dicho sangrado, sin contraindicación para la anticoagulación y eventual uso de trombolíticos. Se decide internación e inicio de anticoagulación con heparina no fraccionada en infusión continua, ajustada al peso.
En la reevaluación a las 24 horas solo se observa disminución moderada del edema con persistencia de calor y entumecimiento junto a dificultad en la marcha. Por tal motivo se decide dentro del equipo multidisciplinario sumar a la terapéutica instaurada angioplastia farmacomecánica.
Se posiciona de prono a la paciente luego de anestesia general. Se emplea acceso poplíteo guiado por eco Doppler con introductor 5 French. La flebografía de miembro inferior izquierdo confirma oclusión vascular desde la vena femoral superficial en el segmento proximal, hasta la vena cava inferior, con circulación colateral de gran desarrollo y defecto de relleno endoluminal compatible con trombo reciente (Figura 1D). Con cuerda 0.035¨ Roadrunner® sobre catéter vertebral 4 French se logra recanalizar la oclusión del eje ilíaco y avanzar la cuerda cc) mediante sistema Power Pulse™. Luego de la espera de los correspondientes 30 minutos del tratamiento con trombolítico, se realiza angiografía, en que se observa repermeabilización del eje venoso izquierdo hasta la vena cava, con persistencia del defecto de relleno endoluminal (Figura 2A). Se continúa con tromboaspiración isovolumétrica activa con sistema AngioJet™ durante 130 segundos, tras lo cual se objetiva ostensible mejoría del flujo vascular y disminución significativa de la carga trombótica, sin evidencia de improntas o defecto de relleno en el ostium de la vena ilíaca izquierda (Figura 2B), hallazgo que no se corresponde a la habitual anatomía del síndrome de May-Thurner (SMT), en que hay compresión extrínseca del sistema venoso ilio-cava por el sistema arterial. Se continúa con evaluación por ultrasonido endovascular (IVUS), que evidencia disminución del calibre de la luz en la vena ilíaca primitiva proximal (en sentido del flujo) en la zona topográfica de la arteria hipogástrica, y ausencia de alteraciones en el ostium de la vena ilíaca primitiva izquierda (Figura 2 C-E). Se elige con estos hallazgos predilatación con balón 15 × 40 mm (Figura 2F) e implante de stent autoexpandible Abre™ de 20 × 100 mm (Figura 2G).
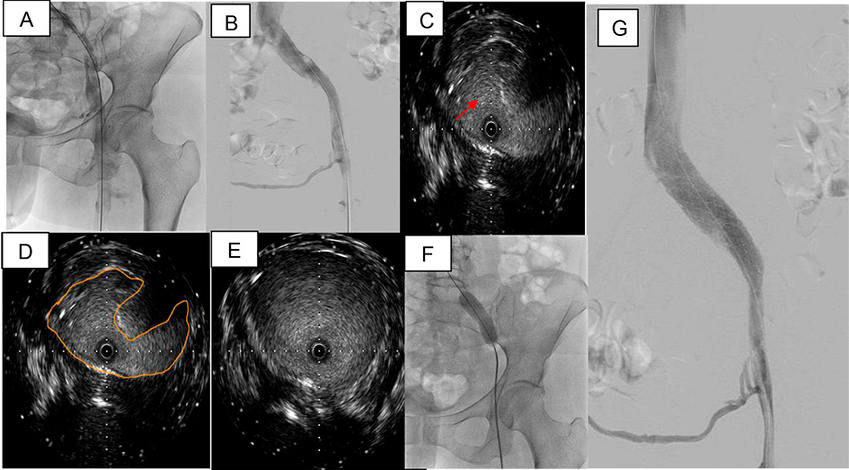
Fig. 2
A: Imagen angiográfica post infusión de trombolítico con catéter Zelante DVT™ mediante sistema Power Pulse. B: Imagen angiográfica post tromboaspiración isovolumétrica activa con sistema AngioJet™ durante 130 segundos que objetiva ostensible mejoría del flujo vascular y disminución significativa de la carga trombótica, sin evidencia de improntas o defecto de relleno en el ostium de la vena ilíaca izquierda. C: Ultrasonido intravascular que evidencia la zona de disminución del calibre de la luz con la flecha roja. D: Ultrasonido intravascular que evidencia la zona de disminución del calibre de la luz dónde se marcó el contorno del vaso. E: Ultrasonido intravuscular que muestra el calibre normal de la vena sin compresión. F: Imagen angiográfica que muestra el balón de 15 × 40 mm insuflado en vena ilíaca; se observa “waist” que muestra la zona de compresión evidenciada por el ultrasonido intravascular. G: Imagen angiográfica que muestra el resultado final post implante de stent autoexpandible Abre™ de 20 × 100 mm
La paciente presenta mejoría clínica inmediata. A las 12 horas se comprueba permeabilidad del stent y del eje ilíaco mediante eco Doppler, por lo que se decide rotar la anticoagulación a heparina de bajo peso molecular, y 90 días de antiagregación con clopidogrel.
La TVP en dos tercios de los casos se presenta de manera aislada, y el 80% es proximal. Dentro de las complicaciones a largo plazo se incluyen el síndrome post trombótico (SPT), que se define como síntomas crónicos venosos y/o signos secundarios a la TVP, y es la complicación más frecuente a dos años, presente en un 30-50% de los casos con TVP proximal. Los factores de riesgo que se encuentran relacionados con el SPT son: TVP previa ipsilateral, ubicación proximal (ilio-femoral > poplítea) y obstrucción residual significativa. 1
Los estudios aislados publicados que comparaon el tratamiento trombolítico invasivo (TTI) versus anticoagulación, han adjudicado al primero un mayor riesgo de hemorragia intracraneal y mayor necesidad de transfusiones, con una modesta reducción del SPT. Sin embargo, una revisión sistemática de la colaboración Cochrane recientemente publicada, 2 que incluyó 19 estudios aleatorizados con un total de 1943 pacientes y que comparó al TTI con anticoagulación estándar en TVP aguda, concluyó que existe evidencia de certeza moderada de que el TTI disuelve eficazmente el coágulo. En este punto, hay evidencia procedente de estudios en roedores, 3 de que la restauración temprana del flujo sanguíneo puede mejorar la resolución experimental de la TVP por la reducción de la carga trombótica, y la reducción de la fibrosis de la pared venosa. Además los autores realizaron un análisis post hoc del estudio ATTRACT 4 y evidenciaron que los participantes que recibieron tratamiento farmacomecánico (TFM) entre los 4-8 días del inicio de los síntomas tuvieron el mayor beneficio en términos de síntomas del SPT. En la actualidad el tratamiento de la trombosis de grandes venas debería estar compuesto de cuatro pasos principales: infusión local adecuada de trombolíticos con menores dosis, tromboaspiración, angioplastia e implante de stents dedicados.
Este es un caso de trombosis venosa secundaria a compresión venosa dentro de la pelvis en un punto atípico, que no se corresponde con SMT. La compresión de la vena ilíaca izquierda por la arteria ilíaca interna ha sido descripta en otros reportes de casos como una variante del SMT 5,6. Las imágenes tomográficas no habían destacado un área de compresión clara. El uso de IVUS intraprocedimiento permitió ubicar la zona de la estenosis y guiar su tratamiento.
BIBLIOGRAFÍA
Mazzolai L, Aboyans V, Ageno W, Agnelli G, Alatri A, Bauersachs R, et al. Diagnosis and management of acute deep vein thrombosis: a joint consensus document from the European Society of Cardiology working groups of aorta and peripheral vascular diseases and pulmonary circulation and right ventricular function. Eur Heart J 2018;39:4208-18. https://doi.org/10.1093/eurheartj/ehx003
Broderick C, Watson L, Armon MP. Thrombolytic strategies versus standard anticoagulation for acute deep vein thrombosis of the lower limb. Cochrane Database System Review 2021;1:CD002783. https://doi.org/10.1002/14651858.CD002783.pub5
Wenzhu L, Kessinger CW, Orii M, Lee H, Wang L, Weinberg I, et al. Time-Restricted Salutary Effects of Blood Flow Restoration on Venous Thrombosis and Vein Wall Injury in Mouse and Human Subjects. Circulation 2021;143:1224-38. https://doi.org/10.1161/CIRCULATIONAHA.120.049096
Vedantham S, Goldhaber SZ, Julian JA, Math M, Kahn SR, Jaff MR, et al. Pharmacomechanical Catheter-Directed Thrombolysis for DeepVein Thrombosis. ATTRACT Trial. New Engl J Med 2017;377:2240-52. https://doi.org/10.1056/NEJMoa1615066
Steinberg JB, Jacocks MA. May-Thurner syndrome: a previously unreported variant. Ann Vasc Surg 1993;7:577-81. https://doi.org/10.1007/BF02000154
Shahrzad Sharafi BS, Khashayar Farsad. Variant May-Thurner syndrome: Compression of the left common iliac vein by the ipsilateral internal iliac artery. Radiol Case Rep 2018;13:419-23. https://doi.org/10.1016/j.radcr.2018.01.001
Notas
Notas de autor
Correspondencia: Dra. Sofía Krause. Servicio de Hemodinamia y Terapéutica por Cateterismo. Hospital Universitario Austral. E-mail: sofía.krause@gmail.com
Declaración de intereses
