ARTÍCULO BREVE
Utilidad de diversos parámetros hemodinámicos como marcadores pronósticos en la hipertensión pulmonar
Prognostic Value of Various Hemodynamic Parameters in Pulmonary Hypertension
Utilidad de diversos parámetros hemodinámicos como marcadores pronósticos en la hipertensión pulmonar
Revista argentina de cardiología, vol. 92, núm. 2, pp. 142-146, 2024
Sociedad Argentina de Cardiología
Recepción: 01 Octubre 2023
Aprobación: 07 Diciembre 2023
RESUMEN
Introducción: . La hipertensión pulmonar (HP) se asocia con elevada morbimortalidad y su pronóstico está determinado por la función del ventrículo derecho y el acople ventrículo-arterial pulmonar. Diversos parámetros hemodinámicos han sido propuestos para caracterizar el riesgo de evolución adversa.
Objetivos: . Determinar la capacidad de predicción de eventos graves, de diversos parámetros hemodinámicos medidos por cateterismo derecho.
Material y métodos: . Estudio multicéntrico, descriptivo, de cohorte retrospectiva de pacientes con HP. Se dividió a los datos hemodinámicos en alto o bajo riesgo según lo definido por las recomendaciones europeas de 2022, o según media o mediana de nuestra población.
Resultados: . Fueron incluidos 324 pacientes con HP, con edad media 61,5 años y 69% de sexo femenino; 62,1 % de los pacientes del Grupo 1 y 19,2 % del Grupo 3. La tasa de eventos (muerte o internaciones) en un seguimiento mediano de 23 (RIC 14-44) meses fue 60 % y la mortalidad global 24,5 %. Los valores de corte para definir riesgo de las diferentes variables fueron. índice cardíaco (IC) 2,72 L/min/m2, índice de volumen sistólico (IVS) 33,1 mL/lat./m2, resistencia vascular pulmonar (RVP) 6 unidades Wood (UW), índice de pulsatilidad de la arteria pulmonar (IPAP) 3,76, índice de trabajo sistólico del ventrículo derecho (ITSVD) 11,6 g.m/m2, compliance vascular pulmonar 1,84 mL/mmHg. La RVP elevada se asoció a mayor frecuencia de eventos combinados, mientras que valores de alto riesgo de IC, IVS, RVP y compliance presentaron asociación con mayor mortalidad en el seguimiento.
Conclusiones: . Si bien el IC y el IVS presentaron una adecuada predicción de riesgo, variables como la RVP y la compliance mostraron similar, e incluso mejor predicción de eventos graves en HP. Se necesitan nuevos estudios que validen estos parámetros en el seguimiento.
Palabras clave: Hipertensión pulmonar+ Pronóstico+ Hemodinamia+ Resistencia pulmonar.
ABSTRACT
Background.: Pulmonary hypertension (PH) is associated with high morbidity and mortality and its prognosis is determined by the right ventricular function and right ventricular-pulmonary artery coupling. Several hemodynamic parameters have been proposed to better characterize the risk for adverse disease progression.
Objective.: The aim of this study was to determine the predictive ability of various hemodynamic parameters that can be calculated during RHC to predict serious events.
Methods.: In this retrospective multicenter and descriptive cohort study of patients with PH, hemodynamic variables values were divided as high or low risk based on the 2022 European guidelines, or mean or median values in our population.
Results.: A total of 324 patients with PH were included; mean age was 61.5 years and 69% were women; 62.1 % of the patients were in Group 1 and 19.2 % in Group 3. In a median (IQR) follow-up of 23(14-44) months, the event rate (death or hospitalization for heart failure) was 60.6% and all-cause mortality was 24.5%. The cut-off values associated with risk for the different hemodynamic variables were: cardiac index (CI) 2.72 L/min/m2, systolic volume index (SVI) 33.1 ml/m2, pulmonary vascular resistance (PVR) 6 Wood units (WU), pulmonary artery pulsatility index (PAPI) 3.76, right ventricle systolic work index (RVSWI) 11.6 g.m/m2, and pulmonary arterial compliance 1.84 mL/mm Hg. Elevated PVR was associated with a higher rate of composite events, while high-risk CI, SVI, PVR, and compliance were associated with higher mortality at follow-up.
Conclusions.: While CI and SVI are adequate predictors of risk, PVR and compliance demonstrate similar or even better risk prediction in patients with PH. Additional research is necessary to validate these parameters during follow-up.
Key words: Pulmonary hypertension, Prognosis, Hemodynamics, Pulmonary vascular resistance.
INTRODUCCIÓN
La hipertensión pulmonar (HP) es una entidad multifactorial debida a múltiples causas, y se define como una condición hemodinámica compleja, caracterizada por el incremento de la presión arterial pulmonar media (PAPm) por encima de 20 mmHg. Independientemente del agente causal (enfermedad cardíaca izquierda, patologías respiratorias, enfermedad vascular pulmonar), en todos los casos se encuentra asociada con elevada morbimortalidad y su aparición siempre empeora la evolución clínica de los pacientes.
Su pronóstico se encuentra determinado por la capacidad del ventrículo derecho de adaptarse a las cargas progresivamente incrementales de la circulación pulmonar (“acople ventrículo-arterial pulmonar”). En este sentido, diversos parámetros hemodinámicos han sido propuestos para caracterizar mejor esta cuestión. Las recomendaciones europeas de 2022 para el diagnóstico y tratamiento de la hipertensión pulmonar caracterizan a la presión en aurícula derecha (PAD), el índice cardíaco (IC), la saturación venosa central de oxígeno (SVO2) y el índice de volumen sistólico (IVS), como marcadores pronósticos hemodinámicos, en los pacientes con hipertensión arterial pulmonar. 1,2 Estos parámetros han sido validados durante el seguimiento evolutivo, en especial el IC y la SVO2. 3,4
Existen otros parámetros hemodinámicos de la función ventricular derecha y el acople ventrículo-arterial que pueden medirse durante el cateterismo cardíaco derecho (CCD), como la resistencia vascular pulmonar (RVP), la compliance vascular pulmonar, el índice de trabajo sistólico del VD (ITSVD), 5,6 o el índice de pulsatilidad de la arteria pulmonar (IPAP). 7,8 Si bien la RVP es utilizada ampliamente como un parámetro hemodinámico de relevancia en la hipertensión arterial pulmonar (HAP) y hasta como un punto final clínico en la mayoría de los ensayos clínicos actuales, las recomendaciones europeas recientes no la jerarquizan como un marcador pronóstico, mientras que el registro REVEAL utiliza solamente el valor de corte de 5 unidades Wood (UW), con poca jerarquía dentro del score derivado de las características basales. 9 Esto quizás se deba a que ciertos estudios fallaron en demostrar su valor pronóstico. 10,11
Sin embargo, carecemos de información del peso pronóstico de las diferentes mediciones de función del ventrículo derecho y de la circulación pulmonar, que se pueden realizar en el laboratorio de hemodinamia. En este contexto, nos propusimos determinar la capacidad de predicción de eventos graves, es decir muerte o internaciones por empeoramiento de la hipertensión pulmonar, de los diversos parámetros hemodinámicos que se pueden calcular durante la realización del CCD.
MATERIAL Y MÉTODOS
El Grupo de Trabajo en Hipertensión Pulmonar comprende un equipo multidisciplinario que se desarrolla en 5 centros de la Ciudad Autónoma de Buenos Aires y Gran Buenos Aires (Sanatorio de la Trinidad Quilmes, Centro Gallego de Buenos Aires, Sanatorio Dupuytren, Sanatorio Trinidad Ramos Mejía y Sanatorio Mater Dei). Presentamos un análisis de cohorte retrospectiva de nuestro registro, que incluyó a pacientes consecutivos de dichos centros incorporados a la base de datos, a los que se le realizó CCD, entre enero de 2011 y mayo de 2023. Todos los pacientes firmaron consentimiento informado, tanto para la realización del CCD, como para la utilización anónima de la información obtenida de los mismos, con fines científicos. Todos los pacientes portadores de HP, definida como una PAPm > 20 mmHg medida en reposo, fueron incluidos en el análisis. Se clasificó a los pacientes dentro de los grupos 1 a 5 de HP según recomendaciones internacionales. A los pacientes del Grupo 1, de hipertensión arterial pulmonar (HAP), se los subdividió en HAP idiopática, asociada a enfermedades del tejido conectivo, cardiopatías congénitas, infección por virus de inmunodeficiencia humana (VIH) o drogas, y portopulmonar, también según las mismas recomendaciones.
Para el cálculo del IC se utilizó la siguiente fórmula:
IC = VM / SC
siendo IC: índice cardíaco, VM: volumen minuto, SC: superficie corporal
El cálculo del IVS se realizó de la siguiente manera:
IVS = IC / FC
siendo IVS: índice de volumen sistólico, IC: índice cardíaco, FC: frecuencia cardíaca
Se calculó la RVP mediante la siguiente fórmula:
RVP = (PAPm - PCP) / VM
siendo RVP: resistencia vascular pulmonar, PAPm: presión arterial pulmonar media, PCP: presión capilar pulmonar, VM: volumen minuto
El IPAP se calculó de la siguiente manera:
IPAP = (PAPs - PAPd) / PAD
siendo IPAP: índice de pulsatilidad de la arteria pulmonar, PAPs: presión arterial pulmonar sistólica, PAPd: presión arterial pulmonar diastólica, PAD: presión de aurícula derecha
El cálculo de la compliance vascular pulmonar se realizó según la siguiente fórmula:
C = VS / (PAPs - PAPd)
Siendo C: compliance, VS: volumen sistólico, PAPs: presión arterial pulmonar sistólica, PAPd: presión arterial pulmonar diastólica
Finalmente, para calcular el ITSVD se utilizó la fórmula:
ITSVD = (PAPm - PAD) * IVS * 0,0136
siendo ITSVD: índice de trabajo sistólico del ventrículo derecho, PAPm: presión arterial pulmonar media, PAD: presión de aurícula derecha, IVS: índice de volumen sistólico
Se dividió a los valores de las variables hemodinámicas como de alto o bajo riesgo según lo definido por las recomendaciones de la ESC (Sociedad Europea de Cardiología) de 2022. Así, se definió como de bajo riesgo a un IC mayor de 2,5 L/ min/m2 y a un IVS mayor de 38 mL/m2. Para las variables no definidas por dichas recomendaciones, utilizamos la media o mediana de nuestra población, según su distribución. Las variables con distribución normal se expresan como media ± desviación estándar (DE) y aquellas con distribución no normal se expresan como mediana y rango intercuartílico (RIC). Se valoró la frecuencia de eventos (muerte, internaciones por agravamiento de HP o requerimiento de incrementar dosis de terapia específica) y se comparó su incidencia en los grupos de alto y bajo riesgo para cada variable, con test de chi2 y análisis de regresión logística con cálculo de odds ratio para riesgo de eventos.
RESULTADOS
Un total de 324 pacientes con HP confirmada por CCD fueron prospectivamente incorporados al registro. (Tabla 1) La edad media de la población fue 61,5 ± 17,6 años, y 69 % era de sexo femenino. La mediana (RIC) de seguimiento fue de 23 (14-44) meses. Los pacientes fueron caracterizados como 62,1 % del Grupo 1, 8,7 % del Grupo 2, 19,2 % del Grupo 3, 7,7 % del Grupo 4 y 2,1% del Grupo 5. Dentro del Grupo 1, las etiologías fueron: 57,1 % hipertensión arterial pulmonar idiopática, 26,1% asociada a enfermedades del tejido conectivo, 12,8 % asociada a cardiopatías congénitas, 1,9 % portopulmonar, 1,4 % asociada a virus de inmunodeficiencia humana (VIH) y 0,4 % asociada a drogas. La tasa de eventos (muerte o internaciones por insuficiencia cardíaca) fue de 60,6 % y la mortalidad global de 24,5 %. Las medias ± DE o medianas (RIC) de las variables hemodinámicas de la muestra fueron: IC 2,72 ± 0,72 L/min/m2, IVS 33,1 ± 12,4 mL/lat/m2, RVP 6 (3,7-9,8) UW, IPAP 3,76 (2,5-5,8), ITSVD 11,6 (8,6-16.5) g.m/ m2, compliance vascular pulmonar 1,84 (1,09-3,03) mL/ mmHg. Las Tablas 2 y 3 muestran la tasa de eventos en los grupos de bajo y alto riesgo de cada una de las variables hemodinámicas. El porcentaje de eventos combinados fue mayor en los pacientes de alto riesgo, aunque fue estadísticamente significativo solo en el caso de los pacientes con una RVP mayor de 6 UW con un odds ratio (OR) de 1,99, IC 95 % 1,17-3,38, p = 0,006. Por otro lado, la mortalidad también fue mayor en los grupos definidos como de alto riesgo; observamos significancia estadística para las variables IC (OR 1,8, IC 95% 1,38-3,31, p = 0,038), IVS (OR 3,46, IC 95% 1,51-8,92, p = 0,001), RVP (OR 2,75, IC 95% 1,45-5,34, p < 0,001) y compliance (OR 5,95, IC 95% 2,17-18,86, p < 0,001).
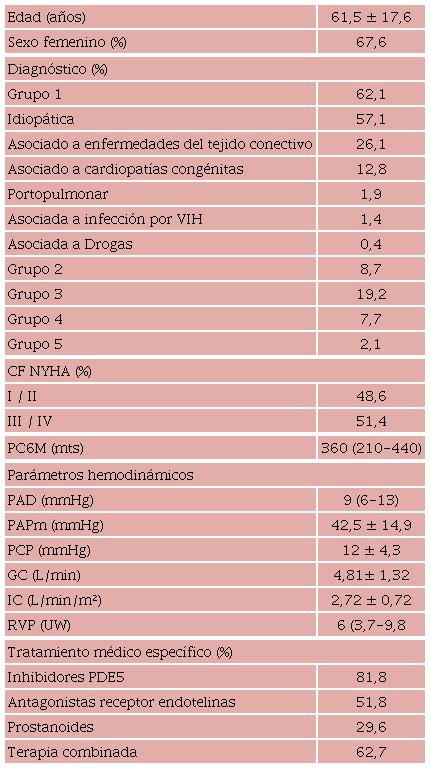
CF NYHA: clase funcional New York Heart Association; GC: gasto cardíaco; IC: índice cardíaco; PAD: presión aurícula derecha; PAPm: presión arterial pulmonar media; PC6M: prueba de caminata de 6 minutos; PCP: presión capilar pulmonar; PDE 5: fosfodiesterasa 5; RVP: resistencia vascular pulmonar. Las variables cuantitativas se presentan como media ± DE o como mediana (RIC) según su distribución
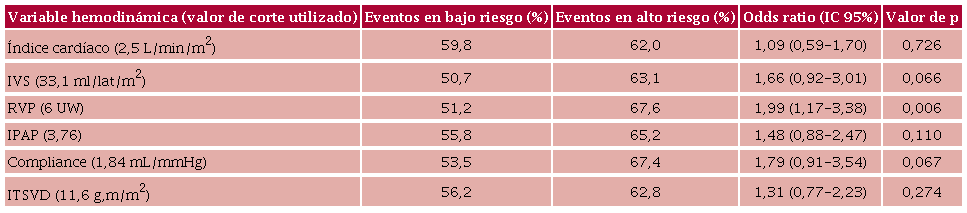
IPAP: índice de pulsatilidad de la arteria pulmonar; ITSVD: índice de trabajo sistólico del ventrículo derecho; IVS: índice de volumen sistólico, RVP: resistencia vascular pulmonar; UW: unidades Wood
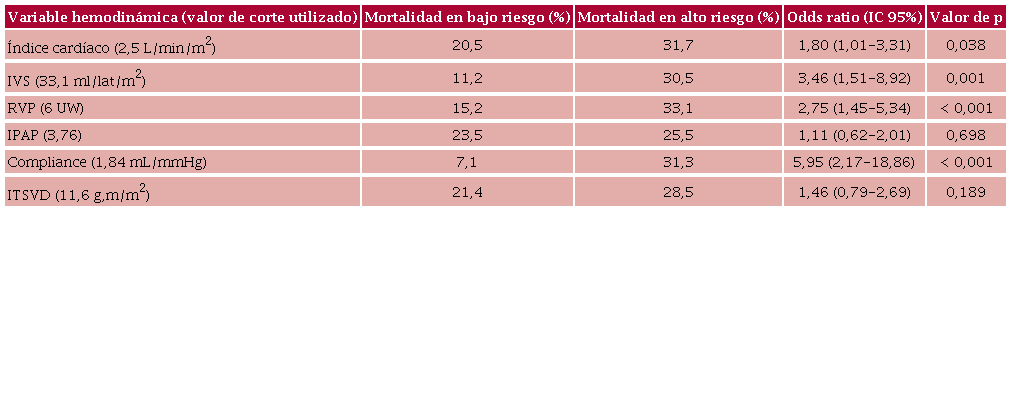
IPAP: índice de pulsatilidad de la arteria pulmonar; ITSVD: índice de trabajo sistólico del ventrículo derecho; IVS: índice de volumen sistólico, RVP: resistencia vascular pulmonar; UW: unidades Wood
DISCUSIÓN
El presente trabajo, representa el estudio de variables hemodinámicas con mayor cantidad de pacientes, realizado por un grupo de HP en nuestro país. El mismo corrobora la importancia de la realización de mediciones y cálculos hemodinámicos para determinar el pronóstico de los pacientes. Decidimos incluir las variables hemodinámicas que mejor correlacionan con el acople ventrículo-arterial y la capacidad de trabajo del ventrículo derecho, como son el IC y el IVS, dado que la SVO2 es un subrogante del IC y la PAD puede verse también influida por la sobrecarga de volumen, que suelen tener estos pacientes. Este estudio confirma que las estimaciones del IC y volumen sistólico indexado a la superficie corporal presentan buena asociación con la mortalidad en el seguimiento, lo cual avala el concepto de que la función del ventrículo derecho y su acoplamiento con la circulación pulmonar marcan claramente la sobrevida de los pacientes. Sin embargo, nuestro análisis cuestiona la necesidad de incorporar otras variables a la hora de determinar el pronóstico. Más allá de la conocida asociación del IVS con el pronóstico, la RVP y la compliance vascular pulmonar demostraron tener excelente asociación con la tasa de eventos, incluso mayor que las variables sugeridas por las recomendaciones internacionales. Si bien no está establecida la causa de este hallazgo, una hipótesis probable puede ser que ambas variables, compliance y RVP, van empeorando en forma constante desde el inicio de la enfermedad hasta las fases más tardías, 12,13 a diferencia de las variables de gasto y volumen sistólico que se sostienen normales, a expensas de mecanismos compensatorios, para empeorar recién en etapas avanzadas de la HP. 14 En este sentido, la falta de asociación del IPAP y el ITSVD con la incidencia de eventos, puede justificarse porque ambas variables no sólo no disminuyen en etapas iniciales, sino que suelen aumentar durante las mismas, para verse reducidas recién en etapas terminales de la HP, lo que hace su comportamiento impredecible y poco relacionado con la gravedad de la enfermedad. 15
Estos parámetros pueden ser de suma utilidad para valorar el pronóstico de la HP en otras entidades, diferentes de la del Grupo 1. Esta aseveración la confirman las recomendaciones europeas, que establecen dar tratamiento médico específico para HAP a pacientes con insuficiencia cardíaca izquierda o enfermedades del parénquima pulmonar (Grupos 2 y 3), siempre que tengan más de 5 UW de RVP. Este hecho sugiere que implícitamente se reconoce la asociación de la RVP elevada con la gravedad de la enfermedad. Adicionalmente, en los últimos años, múltiples ensayos clínicos en HAP incorporaron a la RVP como punto final fisiopatológico para establecer la presencia o no de beneficios clínicos con el tratamiento, sin tener en cuenta a las otras variables hemodinámicas para este fin. (16,17,18) Ambas situaciones, sumadas a los resultados de, no solo nuestro estudio, sino otros que sugieren conclusiones similares, remarcan el valor pronóstico de la RVP y la compliance como marcadores hemodinámicos y explica su utilidad, tanto en el diagnóstico como para el seguimiento de los pacientes. De hecho, un análisis del registro REVEAL demuestra una sobrevida mayor de 70 % a los 5 años, en pacientes con menos de 5 UW, mientras que aquellos con mayores niveles de RVP, la sobrevida cae por debajo del 60 %. 19
Nuestro trabajo presenta algunas limitaciones. En primer lugar, está caracterizado por un predominio de pacientes idiopáticos y asociados a enfermedades del tejido conectivo, con escasos pacientes asociados a cardiopatías congénitas, menor que en los registros, quiénes suelen presentarse con parámetros hemodinámicos diferentes de la población general de HAP. Por otro lado, las variables hemodinámicas utilizadas como parámetros de riesgo, se encuentran recomendadas para pacientes con hipertensión pulmonar del grupo 1, mientras que nuestro registro incluyó pacientes de todos los grupos. Esto lo realizamos ya que, la mayoría de estos parámetros de riesgo fueron definidos en base a recomendaciones de expertos, con pocos estudios científicos que los avalen y son sugeridos fundamentalmente para pacientes con HAP idiopática, heredofamiliar y asociada a drogas. Adicionalmente, se suelen utilizar para todos los grupos, en la práctica clínica a nivel mundial, dado que los grupos 2 a 5 no cuentan con parámetros de riesgo propios.
Finalmente, no se analizó si la mejoría o empeoramiento de los parámetros hemodinámicos en el seguimiento impactan en la tasa de eventos, como se demostró con las variables de riesgo avaladas por las guías. Se requerirá mayor tiempo de seguimiento de los pacientes para demostrar esta cuestión.
CONCLUSIONES
En nuestro registro observamos una adecuada predicción de riesgo de eventos de las variables hemodinámicas utilizadas en la práctica habitual, en pacientes con HP. Si bien el ITSVD y el IPAP no presentaron una buena asociación con eventos, parámetros como la RVP y compliance demostraron similar, incluso mejor, predicción en el riesgo en el seguimiento que las variables utilizadas en la práctica. Se necesitan nuevos estudios que contribuyan a definir el valor pronóstico de las diversas variables hemodinámicas para su utilización en el seguimiento.
BIBLIOGRAFÍA
Humbert M, Kovacs G, Hoeper MM, Badagliacca R, Berger RMF, Brida M, et al. 2022 ESC/ERS guidelines for the diagnosis and treatment of pulmonary hypertension. Eur Heart J 2022; 43:3618-731. https://doi.org/10.1093/eurheartj/ehac237
Weatherald J, Boucly A, Chemla D, Savale L, Peng M, Jevnikar M, Jaïs X, et al. Prognostic Value of Follow-Up Hemodynamic Variables After Initial Management in Pulmonary Arterial Hypertension. Circulation. 2018;137:693-704. https://doi.org/10.1161/CIRCULATIONAHA.117.029254
Thenappan T, Shah SJ, Rich S, Tian L, Archer SL, Gomberg-Maitland M. Survival in pulmonary arterial hypertension: a reappraisal of the NIH risk stratification equation. Eur Respir J 2010;35:1079-87. https://doi.org/10.1183/09031936.00072709
Nickel N, Golpon H, Greer M, Knudsen L, Olsson K, Westerkamp V, Welte T, Hoeper M. The prognostic impact of follow-up assessments in patients with idiopathic pulmonary arterial hypertension. Eur Respir J 2012;39:589-96. https://doi.org/10.1183/09031936.00092311
Clapham K, Highland K, Rao Y, Fares W. Reduced RVSWI is associated with increased mortality in connective tissue disease associated pulmonary arterial hypertension. Front Cardiovasc Med 2020;7:77. https://doi.org/10.3389/fcvm.2020.00077
Ibe T, Wada H, Sakakura K, Ito M, Ugata Y, Yamamoto K, et al. Right ventricular stroke work index as a prognostic indicator for pulmonary arterial hypertension and chronic thromboembolic pulmonary hypertension. Int Heart J 2018;59: 1047-51. https://doi.org/10.1536/ihj.17-576
Baran DA, Grines C, Bailey S, Burkhoff D, Hall S, Henry T, Hollenberg SM, Kapur N, et al. SCAI clinical expert consensus statement on the classification of cardiogenic shock. Catheter Cardiovasc Interv 2019;94:29-37. https://doi.org/10.1002/ccd.28329
Morine K, Kiernan M, Thinh Pham D, Paruchuri V, Denofrio D, Kapur NK. The Pulmonary Artery Pulsatility Index is Associated with Right REFERENCES Ventricular Failure Following Left Ventricular Assist Device Surgery. J Card Fail 2016;22:110-6. https://doi.org/10.1016/j.cardfail.2015.10.019
Benza RL, Gomberg-Maitland M, Elliott G, Farber HW, Foreman AJ, Frost AE, et al. Predicting Survival in Patients With Pulmonary Arterial Hypertension. CHEST 2019; 156:323-37. https://doi.org/10.1016/j.chest.2019.02.004
Humbert M, Sitbon O, Chaouat A, Bertocchi M, Habib G, Gressin V, et al. Survival in Patients With Idiopathic, Familial, and Anorexigen-Associated Pulmonary Arterial Hypertension in the Modern Management Era. Circulation. 2010; 122:156-63. https://doi.org/10.1161/CIRCULATIONAHA.109.911818
Sitbon O, Benza RL, Badesch D, Barst RJ, Elliott G, Gressin V, Lemarié JC, et al. Validation of two predictive models for survival in pulmonary arterial hypertension. Eur Respir J 2015;46:152-64. https://doi.org/10.1183/09031936.00004414
Lankhaar JW, Westerhof N, Faes TJ, Gan CT, Marques KM, Boonstra A, et al. Pulmonary vascular resistance and compliance stay inversely related during treatment of pulmonary hypertension. Eur Heart J 2008;29:1688-95. https://doi.org/10.1093/eurheartj/ehn103
Galié N, RubinL J, Hoeper M, Jansa P, Al-Hiti H, Meyer G, et al. Treatment of patients with mildly symptomatic pulmonary arterial hypertension with bosentan (EARLYstudy): a double-blind, randomized controlled trial. Lancet 2008;371:2093-200. https://doi.org/10.1016/S0140-6736(08)60919-8
D'Alonzo G E, Barst R J, Ayres S M, Bergofsky EH, Brundage BH, Detre KM, et al. Survival in patients with primary pulmonary hypertension. Results from a national prospective registry. Ann Intern Med 1991;115:343-9. https://doi.org/10.7326/0003-4819-115-5-343
Von Noordegraaf A, Westerhof BE, Westerhof N. The relationship between the right ventricle and its load in pulmonary hypertension. J Am Coll Cardiol 2017;69:236-43. https://doi.org/10.1016/j.jacc.2016.10.047
Chin K, Sitbon O, Doelberg M, Feldman J, Gibbs S, Grünig E, et al. Three- versus two-drug therapy for patients with newly diagnosed pulmonary arterial hypertension. J Am Coll Cardiol 2021;78:1393-403. https://doi.org/10.1016/j.jacc.2021.07.057
Jaïs X, Brenot P, Bouvaist H, Jevnikar M, Canuet M, Chabanne C, et al. Balloon pulmonary angioplasty versus riociguat for the treatment of inoperable chronic thromboembolic pulmonary hypertension (RACE). Lancet Respir Med 2022;10:961-71. https://doi.org/10.1016/S2213-2600(22)00214-4
Hoeper M, Badesch D, Ghofrani HA, Gibbs S, Gomber-Maitland M, McLaughlin V, et al. Phase 3 Trial of sotatercept for treatment of pulmonary arterial hypertension. N Engl J Med 2023;338:1478-90. https://doi.org/10.1056/NEJMoa2213558
Farber H, Milller D, Poms A, Badesch D, Frost A, Muros-Le Rouzic E, et al. Five-year outcomes of patients enrolled in the REVEAL Registry. Chest 2015;148:1043-54. https://doi.org/10.1378/chest.15-0300
Notas de autor
Dirección para correspondencia: Nicolás Caruso: E-mail: niccaruso@hotmail.com
Declaración de intereses
