ARTÍCULO DE REVISIÓN
Impacto de la terapia hormonal de reafirmación de género en la salud cardiovascular
Impact of Gender-Affirming Hormone Therapy on Cardiovascular Health
Impacto de la terapia hormonal de reafirmación de género en la salud cardiovascular
Revista argentina de cardiología, vol. 92, no. 6, pp. 448-455, 2024
Sociedad Argentina de Cardiología
Received: 04 October 2024
Accepted: 09 December 2024
RESUMEN: A pesar de los avances en el manejo de factores de riesgo cardiovascular, el abordaje de la población transgénero que recibe terapia hormonal no está completamente definido. Los pacientes transgénero son aquellos que presentan "incongruencia de género", es decir, una discrepancia entre el género expresado por el individuo y el género designado, el cual generalmente se corresponde con el sexo biológico. En estos casos el tratamiento hormonal difiere del enfoque "tradicional" al tratarse de una hormonización "cruzada". Múltiples estudios han evaluado la relación entre la terapia hormonal para la reafirmación de género (THRG), el desarrollo de factores de riesgo cardiovascular y la ocurrencia de eventos cardiovasculares, tanto para la población transfemenina como transmasculina. Estos hallazgos son particularmente relevantes, ya que la enfermedad cardiovascular es la segunda causa de mortalidad en la población transgénero. Sin embargo, los estudios que han intentado estratificar a este grupo según su riesgo cardiovascular han enfrentado notables dificultades y limitaciones. El objetivo de esta revisión es investigar el impacto de la THRG en la salud cardiovascular, evaluar la necesidad de reconsiderar la estratificación del riesgo y las metas terapéuticas para estos pacientes, y discutir la aplicabilidad de las recomendaciones generales a esta población específica.
Palabras claves: Personas transgénero, Terapia de reemplazo hormonal, Enfermedad cardiovascular.
ABSTRACT : Despite advances in the management of cardiovascular risk factors, the approach to the transgender population receiving hormone therapy is not completely defined. Transgender patients are those who present with "gender incongruence," that is, a discrepancy between the individual's expressed gender and the designated gender, which generally corresponds to the biological sex. In these cases, hormonal treatment differs from the "traditional" approach in that it is a "crossover" hormonal treatment. Multiple studies have evaluated the relationship between gender affirming hormone therapy (GAHT), the development of cardiovascular risk factors and the occurrence of cardiovascular events, both for the transfeminine and transmasculine population. These findings are particularly relevant, as cardiovascular disease is the second leading cause of mortality in the transgender population. However, studies that have attempted to stratify this group according to their cardiovascular risk have faced notable difficulties and limitations. The aim of this review is to investigate the impact of GATH on cardiovascular health, to assess the need to reconsider risk stratification and therapeutic targets for these patients, and to discuss the applicability of general recommendations to this specific population.
Keywords: Transgender people, hormone replacement therapy, cardiovascular disease.
INTRODUCCIÓN
La enfermedad cardiovascular es la principal causa de muerte en todo el mundo.(1) A pesar de los importantes avances en el manejo de los factores de riesgo cardiovascular (FRCV) y de la publicación de numerosas guías de práctica clínica, el abordaje de ciertas subpoblaciones en relación con la prevención cardiovascular no está completamente clarificado.(2) Dentro de este grupo se encuentran los pacientes que reciben tratamientos hormonales, incluyendo a los que reciben terapia hormonal para la reafirmación de género (THRG), para quienes las recomendaciones específicas en prevención cardiovascular, muy claras para la población general, no están adecuadamente definidas. Dado que numerosos estudios han reportado el impacto de estas terapias en los FRCV y una asociación entre los tratamientos hormonales y la ocurrencia de eventos cardiovasculares, el objetivo de esta revisión es investigar el impacto de la THRG en la salud cardiovascular, analizar si es necesario reconsiderar la estratificación del riesgo y las metas terapéuticas para estos pacientes, y discutir si las recomendaciones para la población general son aplicables a esta población específica.
Incongruencia de género y “hormonización cruzada”
Los pacientes transgénero son aquellos que presentan "incongruencia de género", es decir, una discrepancia entre el género expresado por el individuo y el sexo biológico. (3) La incorporación de este término por parte de la Organización Mundial de la Salud tiene como fin facilitar el abordaje diagnóstico de las cuestiones relacionadas con la identidad de género, entendida como la percepción individual del mismo, y garantizar el acceso a los servicios de salud en esta población. Asimismo, el término "disforia de género" hace referencia al distress experimentado, producto de la mencionada incongruencia. (4) Se llama hombre transgénero a un individuo de sexo biológico femenino, pero con una identidad de género masculina, en que se plantea la transición de género de mujer a hombre. Una mujer transgénero tiene un sexo biológico masculino, pero con una identidad de género femenina, siendo la transición de hombre a mujer.
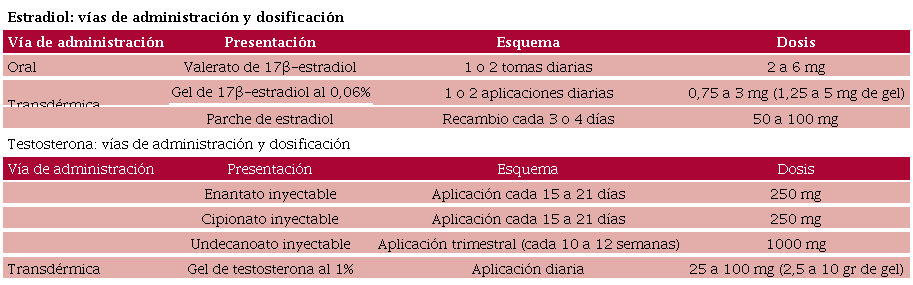
Como parte de la despatologización de las identidades de género, la Ley de Identidad de Género (Ley n° 26.743) estipula que todas las personas tienen derecho al libre desarrollo de su persona conforme a su identidad de género, y en este contexto, la THRG se presenta como una estrategia terapéutica cuyo objetivo es eliminar los caracteres físicos asociados con el sexo biológico y desarrollar los del género percibido. (5,6) Los protocolos de hormonización para estos pacientes se basan en la administración de estrógenos y testosterona, y se detallan en la Tabla 1. (5)
Hormonización, factores de riesgo y salud cardiovascular: ¿de qué evidencia partimos?
Se han establecido múltiples asociaciones entre las terapias de reemplazo hormonal, el desarrollo de FRCV y la ocurrencia de eventos cardiovasculares. Los efectos de la hormonización se han documentado principalmente en hombres con hipogonadismo y en mujeres posmenopáusicas.
Estrógenos, metabolismo y eventos cardiovasculares.
Numerosos estudios han demostrado una asociación clara entre el tratamiento estrogénico y una mejora en el perfil lipídico. Este tratamiento se asocia con una disminución en los niveles de colesterol ligado a la lipoproteína de baja densidad (C-LDL) y un aumento en las concentraciones de colesterol ligado a la lipoproteína de alta densidad (C-HDL), aunque también se observa un incremento en los niveles de triglicéridos. A su vez, se ha encontrado que las formulaciones orales provocan cambios más significativos en estas concentraciones en comparación con las formulaciones transdérmicas, y que estos efectos están influenciados por la dosis administrada. (7,8,9,10) Además, se informó una reducción del 25% en los niveles de lipoproteína(a) [(Lp(a)] en las mujeres tratadas con estrógenos orales, y que la asociación entre los niveles de esta lipoproteína y el desarrollo de enfermedad coronaria se vería modificada por el tratamiento hormonal.(10,11) Sumado a lo anterior, los estrógenos se asocian a una reducción de la insulinorresistencia, y un aumento en los niveles de proteína C reactiva secundario al uso de las formulaciones orales (no así con las transdérmicas).(10)
Sin embargo, a pesar de su impacto beneficioso en múltiples componentes del perfil metabólico, los grandes ensayos clínicos aleatorizados HERS y WHI, desarrollados en mujeres posmenopáusicas, demostraron que el tratamiento estrogénico conlleva un riesgo aumentado de eventos cardiovasculares mayores, tales como infarto de miocardio, accidente cerebrovascular (ACV) y tromboembolismo venoso o pulmonar, a tal punto que el estudio WHI debió ser suspendido prematuramente. (7,8,9) Esto podría explicarse, en parte, por un efecto reductor sobre la actividad de la proteína S, implicada en la degradación de los factores de coagulación, así como por el papel potencialmente dual de los estrógenos en el proceso aterogénico. Los estrógenos pueden tener un efecto beneficioso sobre el endotelio sano, pero un impacto negativo en la enfermedad aterosclerótica con placas ya establecidas. (10,12,13,14)
Testosterona, metabolismo y eventos cardiovasculares.
Los estudios en hombres con hipogonadismo han mostrado resultados contradictorios respecto al impacto de la testosterona en el perfil metabólico. Se ha observado que la testosterona inhibe la lipogénesis y favorece la lipólisis, lo que podría tener un efecto beneficioso en la obesidad y la resistencia a la insulina asociadas a esta condición. No obstante, en hombres con hipogonadismo tratados con testosterona exógena, la suspensión brusca del tratamiento puede provocar aumentos en los niveles de glucosa en ayunas. (15) Por otro lado, aunque el uso de andrógenos anabólicos se ha asociado con un riesgo incrementado de hipertensión arterial, el tratamiento con dosis que igualen las concentraciones fisiológicas de testosterona podría tener un efecto beneficioso en la presión arterial. (15,16,17) A pesar de esto, los efectos de la testosterona en la enfermedad aterosclerótica aún no están claros. Mientras que algunos estudios han encontrado que el tratamiento con dosis fisiológicas de testosterona se asocia con una reducción del espesor de la íntima-media carotídea, otros estudios sugieren resultados opuestos. (15)
Es importante destacar que los efectos de los andrógenos pueden diferir significativamente entre el sistema cardiovascular masculino y el femenino. En mujeres con síndrome de ovario poliquístico (SOP) hiperandrogénico, se ha reportado una asociación entre este trastorno y el desarrollo de hipertrofia ventricular izquierda, un deterioro de la fracción de eyección ventricular izquierda y alteraciones en el llenado mitral. También se ha observado una tendencia hacia la hipertensión arterial, que podría estar relacionada con un deterioro en la liberación de óxido nítrico debido al estrés oxidativo y la activación de vías que conducen a la disfunción endotelial. (18,19)
En cuanto a la asociación con eventos cardiovasculares, el ensayo clínico TOM observó que en un grupo de hombres de aproximadamente 75 años con niveles de testosterona en el rango de hipogonadismo y una alta prevalencia de comorbilidades cardiovasculares, el uso de testosterona exógena se asoció con una mayor incidencia de eventos adversos cardiovasculares.(20) Otros estudios de carácter observacional obtuvieron resultados similares, con una incidencia acumulativa de muerte por cualquier causa, hospitalización por infarto de miocardio o ACV isquémico mayor en los pacientes hormonizados. (21,22,23) Sin embargo, el reciente ensayo clínico aleatorizado TRAVERSE demostró, en un análisis de no inferioridad, que el reemplazo hormonal con testosterona en hombres con enfermedad cardiovascular preexistente o alto riesgo no presenta diferencias significativas en comparación con el placebo en cuanto a la ocurrencia de eventos cardiovasculares mayores. (24)
Asociación de la hormonización “cruzada” con los factores de riesgo y los eventos cardiovasculares en los pacientes transgénero
En los pacientes transgénero que reciben THRG, se han observado cambios en los FRCV así como en la tasa de eventos cardiovasculares. Este aspecto es de especial interés, ya que en estos casos el tratamiento hormonal difiere del enfoque "tradicional" al tratarse de una hormonización "cruzada".
Tratamiento estrogénico cruzado y salud cardiovascular en la población transfemenina.
Diversos estudios han valorado el impacto de la hormonización cruzada en los FRCV en mujeres transgénero. En cuanto a su influencia en la presión arterial, los resultados han sido contradictorios. En general, la mayoría de estos estudios sugiere que la hormonización cruzada con estrógenos se asocia con un incremento en los valores de presión arterial, con aumentos documentados de hasta 4 mmHg en la presión arterial sistólica y 6,5 mmHg en la presión arterial diastólica después de solo un año de tratamiento. (25) Sin embargo, los múltiples estudios que valoraron los cambios en la presión arterial no observaron diferencias significativas al comparar estos resultados con los de hombres en la población general. (26,27) La testosterona endógena en estas pacientes induciría una respuesta vasopresora mediada por el sistema renina-angiotensina-aldosterona (SRAA). (28,29) Además, las diferencias en la distribución de los receptores estrogénicos en el sistema cardiovascular femenino en comparación con el masculino contribuirían al estrés oxidativo y la disfunción endotelial, mecanismos subyacentes al desarrollo de hipertensión arterial. (29)
En relación con el perfil lipídico, aunque algunos estudios no han mostrado variaciones tras el inicio del tratamiento, (25) la mayoría ha demostrado que la terapia estrogénica en mujeres transgénero se asocia con cambios favorables en los parámetros lipídicos, de manera similar a lo observado en mujeres posmenopáusicas que usan estrógenos orales. Entre los estudios más representativos en este aspecto se encuentra el estudio ENIGI, realizado en cuatro clínicas de género europeas con un total de 144 mujeres transgénero. En este estudio, se observó que la población transfemenina experimentó una reducción del colesterol total de 7,66 mg/dL (IC 95%: 2,94-12,39) y una reducción de 4,65 mg/dl en los niveles de C-LDL (IC 95% 0,74-8,56) en comparación con los valores basales tras el inicio del tratamiento. (30)
En cuanto al metabolismo de la glucosa, se han observado parámetros de resistencia a la insulina y una reducción en la respuesta a las incretinas en mujeres transgénero bajo tratamiento hormonal. (25,31) Según la Asociación Americana del Corazón (AHA), las mujeres transgénero presentan una mayor prevalencia de diabetes en comparación con los grupos cisgénero. La probabilidad de desarrollar diabetes en este grupo es dos veces mayor que en las mujeres de la población general y seis veces mayor que en los hombres. (32) Los cambios en el peso y el índice de masa corporal (IMC) tras el inicio del tratamiento hormonal podrían justificar los cambios en el perfil glucídico. (25,33)
En relación con los eventos cardiovasculares documentados en la población de mujeres transgénero, se ha observado, al igual que en las mujeres posmenopáusicas, una mayor incidencia de infarto de miocardio, eventos tromboembólicos venosos y ACV isquémico en comparación con la población general. (32) Uno de los estudios más extensos, que evaluó la incidencia de eventos en 2842 mujeres transgénero, encontró una mayor incidencia de eventos tromboembólicos y ACV en las mujeres transgénero en comparación con hombres y mujeres de la población general. Además, se observó una mayor incidencia de infarto de miocardio en la población transfemenina en comparación con la cohorte de mujeres de referencia, aunque no fue mayor que la incidencia observada en la cohorte masculina de referencia (Tabla 2). (34) Otros estudios han obtenido resultados similares, (35,36,37) y uno de ellos reveló que las mujeres transgénero presentaban una tasa de infarto del 7,8%, significativamente superior a la de las mujeres en la población general. Sin embargo, este estudio no especificó si las pacientes incluidas recibían tratamiento hormonal. (38)
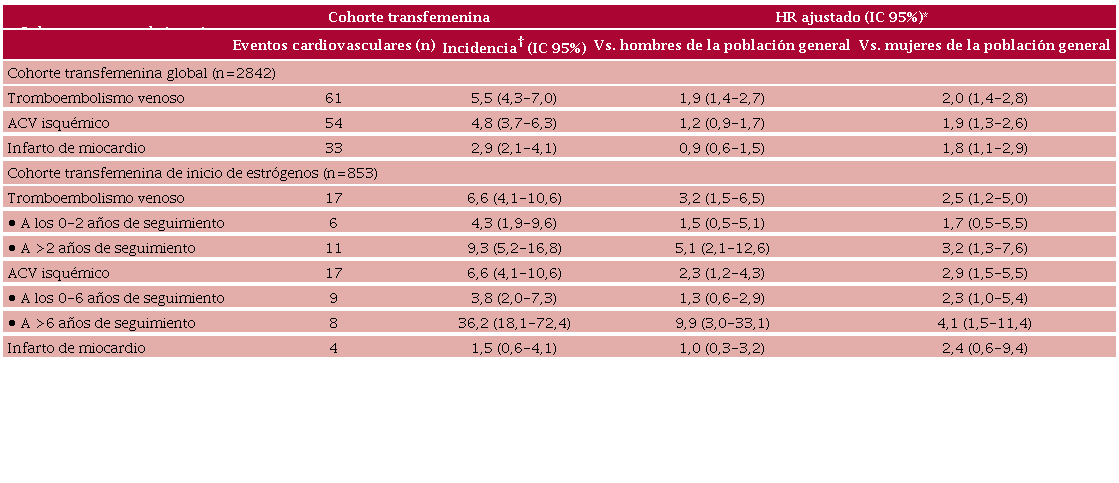
ACV: accidente cerebrovascular; HR: hazard ratio; IC: intervalo de confianza; Vs.: versus. *Comparación con las cohortes de referencia. Adaptado de Getahun y cols. (34) †Calculado como número de casos por 1000 pacientes/año.
Tratamiento cruzado con testosterona y salud cardiovascular en la población transmasculina.
A diferencia de lo observado en la población transfemenina, la mayoría de los estudios en hombres transgénero que reciben terapia androgénica han demostrado una clara asociación entre el tratamiento hormonal con testosterona y un aumento en los valores de presión arterial. (28,32,33) Se ha observado un incremento de casi 11 mmHg en la presión arterial sistólica y de hasta 9 mmHg en la presión arterial diastólica después de un año de tratamiento. (25) Diferentes estudios han propuesto que el deterioro de la función endotelial es un mecanismo subyacente en el desarrollo de hipertensión arterial en hombres transgénero que reciben tratamiento androgénico cruzado. Investigaciones que compararon la rigidez arterial, la respuesta vasodilatadora braquial (medida como el diámetro de la arteria braquial tras la oclusión con un manguito de presión arterial insuflado a valores suprasistólicos) y la velocidad de la onda de pulso en hombres transgénero tratados con testosterona, con los valores obtenidos en mujeres premenopáusicas de la población general y en hombres transgénero sin tratamiento hormonal, encontraron una disminución en la respuesta vasodilatadora y una asociación entre el tratamiento androgénico y el aumento de la rigidez del sistema vascular en estos pacientes.(39,40)
Entre las posibles causas del aumento de la presión arterial en este grupo se consideran la alteración en la actividad del sistema de la endotelina-1, debido a la supresión de un receptor implicado en la síntesis de óxido nítrico, junto con un incremento en la actividad del SRAA. (29) Estos mecanismos también se han observado previamente en mujeres con SOP hiperandrogénico. (18)
En relación con los efectos de la testosterona en el perfil lipídico de los hombres transgénero, diversos estudios han revelado un impacto adverso del tratamiento hormonal. Un estudio retrospectivo longitudinal mostró un aumento estadísticamente significativo en los niveles plasmáticos de colesterol total, con concentraciones basales de 166 ± 35,1 mg/dL y 175,6 ± 38,2 mg/dL a los dos años. También se observó un incremento en los niveles de C-LDL, pasando de 103,8 ± 28,7 mg/dL a 112,8 ± 30,3 mg/dL. Los triglicéridos aumentaron de 70,6 ± 30,7 mg/dL a 102,3 ± 68,5 mg/dL, y los niveles de C-HDL disminuyeron de 52,2 ± 12,2 mg/dL a 45,4 ± 13,8 mg/dL .(33) Otros estudios obtuvieron resultados similares. (25,30)
En cuanto al metabolismo de la glucosa en los hombres transgénero, los resultados sobre el impacto del tratamiento con testosterona son contradictorios. Mientras que algunos estudios han observado un aumento estadísticamente significativo en los niveles de hemoglobina glicosilada asociado al tratamiento, (25) una revisión sistemática sugiere que la terapia con testosterona no afecta la sensibilidad a la insulina y, en cambio, podría estar asociada con una mejora en el control glucémico. (41) Sin embargo, al igual que en las mujeres transgénero en tratamiento estrogénico, en los hombres transgénero tratados con testosterona también se ha observado un aumento en el IMC. No obstante, este aumento podría atribuirse a que la terapia con testosterona incrementa la masa magra y disminuye la masa grasa. (25,41,42) Por otro lado, el estudio ENIGI no encontró variaciones significativas en el IMC con la hormonización. A pesar de que los hombres transgénero mostraron un riesgo de enfermedad cardiovascular a largo plazo mayor que el óptimo calculado según sexo biológico, de acuerdo con la estimación realizada mediante la calculadora de riesgo de Framingham basada en este índice, estos resultados no se modificaron después de dos años de tratamiento androgénico. (30)
En cuanto a los eventos cardiovasculares en los hombres transgénero, el primer estudio observacional, publicado en 1989, no encontró diferencias estadísticamente significativas en las tasas de infarto ni en la mortalidad asociada al infarto en comparación con la población general. (26) Otro estudio mostró curvas de incidencia de tromboembolismo venoso, ACV e infarto de miocardio con patrones similares en los hombres transgénero en tratamiento hormonal (n=2118) y la población general. En relación con el infarto de miocardio, el hazard ratio (HR) fueron de 0,7 (IC 95% 0,3-1,8) en relación con los hombres de la población general y 1,3 (IC 95% 0,5-3,9) con respecto a las mujeres. (34) Estos resultados difieren parcialmente de los observados en otros estudios. (36,38) Alzahrani et al. encontraron que la población transmasculina tenía una probabilidad de infarto de miocardio dos veces mayor que la de los hombres de la población general (OR 2,53; IC 95% 1,14-5,68; p=0,02) y casi cinco veces mayor que la de las mujeres (OR 4,90; IC 95% 2,18-10,90; p<0,01), luego de ajustar por otros FRCV. (38)
Estratificación de riesgo cardiovascular en los pacientes transgénero
La enfermedad cardiovascular es la segunda causa de mortalidad entre la población transgénero, superada únicamente por el suicidio en términos generales de mortalidad por cualquier causa. (43) Los estudios que buscaron estratificar a los pacientes transgénero según su riesgo cardiovascular encontraron notables dificultades y limitaciones. El estudio ENIGI, que estimó el riesgo cardiovascular de los pacientes transgénero a 30 años utilizando el puntaje de Framingham basado en el perfil lipídico según su sexo biológico, demostró un aumento significativo en el riesgo tras el inicio de la THRG. El estudio reveló que tanto hombres como mujeres transgénero tienen un riesgo cardiovascular basal (previo a la hormonización) mayor que el de la población general, lo que sugiere la presencia de factores de riesgo cardiovascular adicionales a los tradicionales. En el caso de los hombres transgénero, dicho riesgo aumentó tras el inicio del tratamiento hormonal, mientras que en el caso de las mujeres transgénero se vio levemente disminuido tras el inicio de la THRG pero no de forma estadísticamente significativa. (30)
Según un estudio retrospectivo que estimó el riesgo cardiovascular en 427 pacientes transgénero sin tratamiento hormonal, de acuerdo con el sistema ASCVD risk calculator, la población transgénero sería la mayoritaria dentro de las categorías de riesgo cardiovascular más elevado, en comparación con la población general (Figura 1). (44) Además, los valores promedio del riesgo calculado para la población transgénero de entre 45 y 65 años mediante los puntajes QRISK3 y ASCVD risk calculator fueron de 12,2% y 8,3%, respectivamente. La diferencia observada entre ambas calculadoras de riesgo podría explicarse en parte por el uso de esteroides, las altas tasas de trastornos de salud mental y consumo de sustancias en esta población, factores que solo son considerados en la puntuación QRISK3.
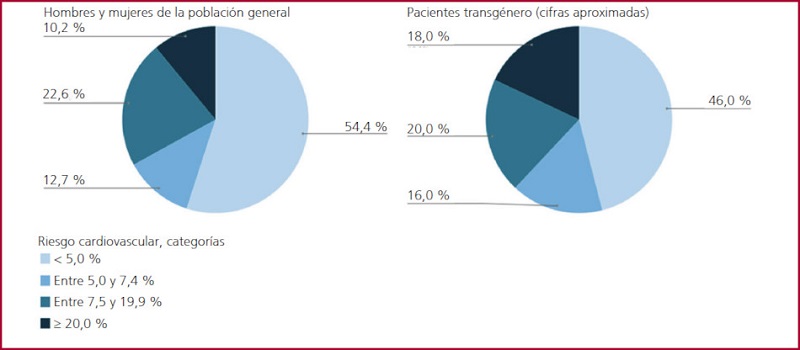
Figura 1
Proporción de pacientes transgénero y de la población general (edad entre 40 y 79 años) en las diferentes categorías de riesgo (sistema QRISK3). Adaptado de Denby y cols. (44)
Reflexiones finales y conclusiones
La influencia de las hormonas sexuales en la salud cardiovascular es compleja. El impacto de la hormonización cruzada en los pacientes transgénero ha sido evaluado en numerosos estudios, pero estos presentan claras limitaciones metodológicas, ya que suelen ser retrospectivos y, en muchos casos, con un número reducido de pacientes. Con base en los efectos de la hormonización descritos para la población general en grandes ensayos clínicos aleatorizados, surge una pregunta clave: ¿son estos resultados directamente extrapolables a la población transgénero que recibe tratamiento hormonal cruzado? Se ha reconocido que existen diferencias sexuales en la salud cardiovascular, atribuibles tanto a variaciones genéticas asociadas al sexo biológico como a la interacción dinámica entre las hormonas. Los mecanismos epigenéticos juegan un papel crucial en este contexto y podrían explicar las diferencias en la respuesta del corazón y los vasos sanguíneos a las hormonas sexuales observadas en personas de sexo biológico femenino y masculino. (45)
A la hora de determinar el riesgo cardiovascular de los pacientes que reciben THRG entran en juego tanto los mecanismos fisiológicos de las hormonas, como los efectos del tratamiento cruzado y los FRCV no tradicionales asociados a su condición minoritaria. En este sentido, no existen estudios que hayan evaluado cómo se aplican los puntajes de riesgo tradicionales a esta población. Por lo tanto, replantear las herramientas para la estratificación del riesgo cardiovascular en esta población específica, mediante el desarrollo de estimadores adaptados, representa un gran desafío para la cardiología actual.
En los últimos años, ha aumentado el número de pacientes transgénero que buscan acceder a terapias hormonales para mejorar su bienestar y reducir el estrés y la disconformidad asociados a la disforia de género. Los efectos metabólicos de la terapia hormonal de reafirmación de género, combinados con los efectos del tratamiento cruzado y los FRCV no tradicionales asociados a su condición, impactan notablemente en la salud cardiovascular de estos individuos.
En este contexto, es esencial implementar un programa de seguimiento cardiológico especializado para estos pacientes. La formación de grupos multidisciplinarios con experiencia en el tema podría contribuir a desarrollar mejores recomendaciones en futuras guías de prevención cardiovascular, ya que las recomendaciones generales no son totalmente aplicables a esta población tan particular.
BIBLIOGRAFÍA
Thomas H, Diamond J, Vieco A, Chaudhuri S, Shinnar E, Cromer S, et al. Global Atlas of Cardiovascular Disease 2000-2016: The Path to Prevention and Control. Glob Heart 2018;13:143-63. https://doi.org/10.1016/j.gheart.2018.09.511
Visseren FL, Mach F, Smulders YM, Carballo D, Koskinas KC, Bäck M, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur J Prev Cardiol. 2022;29:5-115. https://doi.org/10.1093/eurjpc/zwab154
Drescher J, Cohen-Kettenis P, Winter S. Minding the body: situating gender identity diagnoses in the ICD-11. Int Rev Psychiatry 2012;24:568-77. https://doi.org/10.3109/09540261.2012.741575
Hembree WC, Cohen-Kettenis PT, Gooren L, Hannema SE, Meyer WJ, Murad MH, et al. Endocrine Treatment of Gender-Dysphoric/Gender-Incongruent Persons: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2017;102:3869-903. https://doi.org/10.1210/jc.2017-01658
Giunta G, Lavalle Cobo A, Brandani L, Lobo M, Forte E, Masson G, et al. Consenso de Prevención Cardiovascular. Rev Argent Cardiol 2023;91 (Suplemento 3):1-190.
Ministerio de Salud de la Nación. Atención de la salud integral de personas trans, travestis y no binarias: Guía para equipos de salud. Actualización 2020.
Hulley S, Grady D, Bush T, Furberg C, Herrington D, Riggs B, et al. Randomized trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women. Heart and Estrogen/progestin Replacement Study (HERS) Research Group. JAMA 1998;280:605-13. https://doi.org/10.1001/jama.280.7.605
Grady D, Herrington D, Bittner V, Blumenthal R, Davidson M, Hlatky M, et al. Cardiovascular disease outcomes during 6.8 years of hormone therapy: Heart and Estrogen/progestin Replacement Study follow-up (HERS II). JAMA 2002;288:49-57. https://doi.org/10.1001/jama.288.1.49
Rossouw JE, Anderson GL, Prentice RL, LaCroix AZ, Kooperberg C, Stefanick ML, et al. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results From the Women's Health Initiative randomized controlled trial. JAMA 2002;288:321-33. https://doi.org/10.1001/jama.288.3.321
Salpeter SR, Walsh JME, Ormiston TM, Greyber E, Buckley NS, Salpeter EE. Meta-analysis: effect of hormone-replacement therapy on components of the metabolic syndrome in postmenopausal women. Diabetes Obes Metab 2006;8:538-54. https://doi.org/10.1111/j.1463-1326.2005.00545.x
Masson W, Barbagelata L, Corral P, Nogueira JP, Lavalle-Cobo A, Belardo A. Relationship Between Lipoprotein(a) Levels and Cardiovascular Outcomes in Postmenopausal Women: A Systematic Review. Curr Probl Cardiol 2023;48:101589. https://doi.org/10.1016/j.cpcardiol.2023.101589
Shufelt CL, Manson JE. Menopausal Hormone Therapy and Cardiovascular Disease: The Role of Formulation, Dose, and Route of Delivery. J Clin Endocrinol Metab 2021;106:1245-54. https://doi.org/10.1210/clinem/dgab042
Hodis HN, Mack WJ, Henderson VW, Shoupe D, Budoff MJ, Hwang-Levine J, et al. Vascular Effects of Early versus Late Postmenopausal Treatment with Estradiol. N Engl J Med 2016;374:1221-31. https://doi.org/10.1056/NEJMoa1505241
Hodis HN, Mack WJ. Menopausal Hormone Replacement Therapy and Reduction of All-Cause Mortality and Cardiovascular Disease: It Is About Time and Timing. Cancer J 2022;28:208-23. https://doi.org/10.1097/PPO.0000000000000591
Jones TH, Saad F. The effects of testosterone on risk factors for, and the mediators of, the atherosclerotic process. Atherosclerosis 2009;207:318-27. https://doi.org/10.1016/j.atherosclerosis.2009.04.016
Anderson FH, Francis RM, Faulkner K. Androgen supplementation in eugonadal men with osteoporosis-effects of 6 months of treatment on bone mineral density and cardiovascular risk factors. Bone 1996;18:171-7. https://doi.org/10.1016/8756-3282(95)00441-6
Zitzmann M, Nieschlag E. Androgen receptor gene CAG repeat length and body mass index modulate the safety of long-term intramuscular testosterone undecanoate therapy in hypogonadal men. J Clin Endocrinol Metab 2007;92:3844-53. https://doi.org/10.1210/jc.2007-0620
Orio F Jr, Palomba S, Spinelli L, Cascella T, Tauchmanovà L, Zullo F, et al. The cardiovascular risk of young women with polycystic ovary syndrome: an observational, analytical, prospective case-control study. J Clin Endocrinol Metab 2004;89:3696-701. https://doi.org/10.1210/jc.2003-032049
Stone T, Stachenfeld NS. Pathophysiological effects of androgens on the female vascular system. Biol Sex Differ 2020;11:45. https://doi.org/10.1186/s13293-020-00323-6
Basaria S, Coviello AD, Travison TG, Storer TW, Farwell WR, Jette AM, et al. Adverse events associated with testosterone administration. N Engl J Med 2010;363:109-22. https://doi.org/10.1056/NEJMoa1000485
Vigen R, O'Donnell CI, Barón AE, Grunwald GK, Maddox TM, Bradley SM, et al. Association of testosterone therapy with mortality, myocardial infarction, and stroke in men with low testosterone levels. JAMA 2013;310:1829-36. https://doi.org/10.1001/jama.2013.280386
Finkle WD, Greenland S, Ridgeway GK, Adams JL, Frasco MA, Cook MB, et al. Increased risk of non-fatal myocardial infarction following testosterone therapy prescription in men. PLoS One 2014;9:e85805. https://doi.org/10.1371/journal.pone.0085805
Xu L, Freeman G, Cowling BJ, Schooling CM. Testosterone therapy and cardiovascular events among men: a systematic review and meta-analysis of placebo-controlled randomized trials. BMC Med 2013;11:108. https://doi.org/10.1186/1741-7015-11-108
Lincoff AM, Bhasin S, Flevaris P, Mitchell LM, Basaria S, Boden WE, et al. Cardiovascular Safety of Testosterone-Replacement Therapy. N Engl J Med 2023;389:107-17. https://doi.org/10.1056/NEJMoa2215025
Sánchez-Toscano E, Domínguez-Riscart J, Larrán-Escandón L, Mateo-Gavira I, Aguilar-Diosdado M. Cardiovascular Risk Factors in Transgender People after Gender-Affirming Hormone Therapy. J Clin Med Res 2023;12. https://doi.org/10.3390/jcm12196141
Connelly PJ, Marie Freel E, Perry C, Ewan J, Touyz RM, Currie G, et al. Gender-Affirming Hormone Therapy, Vascular Health and Cardiovascular Disease in Transgender Adults. Hypertension 2019;74:1266-74. https://doi.org/10.1161/HYPERTENSIONAHA.119.13080
van Kesteren PJ, Asscheman H, Megens JA, Gooren LJ. Mortality and morbidity in transsexual subjects treated with cross-sex hormones. Clin Endocrinol 1997;47:337-42. https://doi.org/10.1046/j.1365-2265.1997.2601068.x
Masumori N, Nakatsuka M. Cardiovascular Risk in Transgender People With Gender-Affirming Hormone Treatment. Circ Rep 2023;5:105-13. https://doi.org/10.1253/circrep.CR-23-0021
Murphy CN, Delles C, Davies E, Connelly PJ. Cardiovascular disease in transgender individuals. Atherosclerosis 2023;384:117282. https://doi.org/10.1016/j.atherosclerosis.2023.117282
Cocchetti C, Castellini G, Iacuaniello D, Romani A, Maggi M, Vignozzi L, et al. Does Gender-Affirming Hormonal Treatment Affect 30-Year Cardiovascular Risk in Transgender Persons? A Two-Year Prospective European Study (ENIGI). J Sex Med 2021;18:821-9. https://doi.org/10.1016/j.jsxm.2021.01.185
Shadid S, Abosi-Appeadu K, De Maertelaere AS, Defreyne J, Veldeman L, Holst JJ, et al. Effects of Gender-Affirming Hormone Therapy on Insulin Sensitivity and Incretin Responses in Transgender People. Diabetes Care 2020;43:411-7. https://doi.org/10.2337/dc19-1061
Caceres BA, Streed CG Jr, Corliss HL, Lloyd-Jones DM, Matthews PA, Mukherjee M, et al. Assessing and Addressing Cardiovascular Health in LGBTQ Adults: A Scientific Statement From the American Heart Association. Circulation 2020;142:e321-32. https://doi.org/10.1161/CIR.0000000000000914
Quirós C, Patrascioiu I, Mora M, Aranda GB, Hanzu FA, Gómez-Gil E, et al. Effect of cross-sex hormone treatment on cardiovascular risk factors in transsexual individuals. Experience in a specialized unit in Catalonia. Endocrinol Nutr 2015;62:210-6. https://doi.org/10.1016/j.endonu.2015.02.001
Getahun D, Nash R, Flanders WD, Baird TC, Becerra-Culqui TA, Cromwell L, et al. Cross-sex Hormones and Acute Cardiovascular Events in Transgender Persons: A Cohort Study. Ann Intern Med 2018;169:205-13. https://doi.org/10.7326/M17-2785
Dutra E, Lee J, Torbati T, Garcia M, Merz CNB, Shufelt C. Cardiovascular implications of gender-affirming hormone treatment in the transgender population. Maturitas 2019;129:45-9. https://doi.org/10.1016/j.maturitas.2019.08.010
Nota NM, Wiepjes CM, de Blok CJM, Gooren LJG, Kreukels BPC, den Heijer M. Occurrence of Acute Cardiovascular Events in Transgender Individuals Receiving Hormone Therapy. Circulation 2019;139:1461-2. https://doi.org/10.1161/CIRCULATIONAHA.118.038584
Maraka S, Singh Ospina N, Rodriguez-Gutierrez R, Davidge-Pitts CJ, Nippoldt TB, Prokop LJ, et al. Sex Steroids and Cardiovascular Outcomes in Transgender Individuals: A Systematic Review and Meta-Analysis. J Clin Endocrinol Metab 2017;102:3914-23. https://doi.org/10.1210/jc.2017-01643
Alzahrani T, Nguyen T, Ryan A, Dwairy A, McCaffrey J, Yunus R, et al. Cardiovascular Disease Risk Factors and Myocardial Infarction in the Transgender Population. Circ Cardiovasc Qual Outcomes 2019;12:e005597. https://doi.org/10.1161/CIRCOUTCOMES.119.005597
Gulanski BI, Flannery CA, Peter PR, Leone CA, Stachenfeld NS. Compromised endothelial function in transgender men taking testosterone. Clin Endocrinol 2020;92:138-44. https://doi.org/10.1111/cen.14132
Emi Y, Adachi M, Sasaki A, Nakamura Y, Nakatsuka M. Increased arterial stiffness in female-to-male transsexuals treated with androgen. J Obstet Gynaecol Res 2008;34:890-7. https://doi.org/10.1111/j.1447-0756.2008.00857.x
Spanos C, Bretherton I, Zajac JD, Cheung AS. Effects of gender-affirming hormone therapy on insulin resistance and body composition in transgender individuals: A systematic review. World J Diabetes 2020;11:66-77. https://doi.org/10.4239/wjd.v11.i3.66
Asscheman H, Gooren LJ, Eklund PL. Mortality and morbidity in transsexual patients with cross-gender hormone treatment. Metabolism 1989;38:869-73. https://doi.org/10.1016/0026-0495(89)90233-3
Aranda G, Halperin I, Gomez-Gil E, Hanzu FA, Seguí N, Guillamon A, et al. Cardiovascular Risk Associated With Gender Affirming Hormone Therapy in Transgender Population. Front Endocrinol 2021;12:718200. https://doi.org/10.3389/fendo.2021.718200
Denby KJ, Cho L, Toljan K, Patil M, Ferrando CA. Assessment of Cardiovascular Risk in Transgender Patients Presenting for Gender-Affirming Care. Am J Med 2021;134:1002-8. https://doi.org/10.1016/j.amjmed.2021.02.031
Bridges J, Ramirez-Guerrero JA, Rosa-Garrido M. Gender-specific genetic and epigenetic signatures in cardiovascular disease. Front Cardiovasc Med 2024;11:1355980. https://doi.org/10.3389/fcvm.2024.1355980
Author notes
Dirección para correspondencia: Camila Bartolomé. E-mail: camila.bartolome@hospitalitaliano.org.ar. Dirección postal: Tte. Gral. Juan Domingo Perón 4190. Ciudad Autónoma de Buenos Aires. Argentina
Conflict of interest declaration
