ARTÍCULO ORIGINAL
Received: 16 January 2025
Accepted: 03 February 2025
DOI: https://doi.org/10.7775/rac.es.v93.i1.2085
RESUMEN
Introducción: Los índices alométricos basados en la altura mejoran la detección de daño de órgano blanco cardíaco en hipertensos con sobrepeso/obesidad versus la indexación por superficie corporal; sin embargo su uso no es habitual en la práctica diaria.
Objetivo: Comparar la prevalencia de hipertrofia ventricular izquierda y/o agrandamiento auricular izquierdo según el método de indexación ecocardiográfico empleado, y estimar el nivel de concordancia observado y el porcentaje de individuos que resulta reclasificado.
Material y métodos: Estudio descriptivo, observacional y prospectivo. Se incluyeron 150 adultos con hipertensión arterial. La masa ventricular izquierda se indexó por superficie corporal y altura2,7. El volumen auricular izquierdo máximo se indexó por superficie corporal y altura2. Se realizó análisis por subgrupos según categorías de índice de masa corporal. El grado de concordancia entre métodos se evaluó con el índice Kappa (k).
Resultados: Edad media 57,1 años, 62,7% mujeres, 58,7% con obesidad. La prevalencia de hipertrofia ventricular y agrandamiento auricular izquierdo fue mayor con la indexación basada en la altura. El nivel de concordancia para la detección de hipertrofia ventricular izquierda con ambos índices fue considerable (k=0,76) y pobre para la detección de agrandamiento auricular izquierdo (k=0,23), con mayor discrepancia entre métodos a mayor índice de masa corporal. Un tercio de los sujetos fue reclasificado respecto de la presencia de daño cardíaco empleando la indexación basada en la altura.
Conclusión: La indexación de estructuras cardíacas por superficie corporal subestima la presencia de daño de órgano blanco en hipertensos con sobrepeso/obesidad. Sugerimos considerar el uso sistemático de la indexación basada en la altura en sujetos con hipertensión arterial.
PALABRAS CLAVE: Obesidad, Hipertensión, Ecocardiografía, Métodos de indexación, Hipertrofia cardiosvascular izquierda.
ABSTRACT
Background: Allometric height-based indexing improves the detection of cardiac target organ damage in overweight/obese hypertensives versus body surface area-based indexing; however, its use is not common in daily practice.
Objective: To compare the prevalence of left ventricular hypertrophy and/or left atrial enlargement according to the echocardiographic indexing method used, and to estimate the level of agreement and the percentage of reclassified subjects.
Methods: Descriptive, observational and prospective study. We included 150 adults with hypertension. Left ventricular mass was indexed to body surface area and height2,7. Maximum left atrial volume was indexed to body surface area and height2. Subgroup analysis was performed according to body mass index categories. The degree of agreement between methods was evaluated with the Kappa index (k).
Results: Mean age was 57.1 years, 62.7% were women, 58.7% were obese. The prevalence of ventricular hypertrophy and left atrial enlargement was higher with height-based indexing. The level of agreement for the detection of left ventricular hypertrophy with both indices was considerable (k=0.76) but poor for the detection of left atrial enlargement (k=0.23). The discrepancy between the methods was greater at higher body mass index. One third of the subjects were reclassified regarding the presence of cardiac target organ damage by using height-based indexing.
Conclusion: Cardiac structures indexed to body surface area underestimate the presence of target organ damage in overweight/obese hypertensive subjects. We suggest considering the systematic use of height-based indexing in hypertensive subjects.
Key words: Obesity, Hypertension, Echocardiography, Indexing methods, Left ventricular hypertrophy, Cardiovascular diag nostic techniques.
INTRODUCCIÓN
La detección precoz de daño de órgano blanco (DOB) cardíaco subclínico resulta fundamental para la estratificación del riesgo cardiovascular global del paciente hipertenso y tiene implicancias directas en la adecuación del tratamiento, el valor de presión arterial (PA) objetivo y el plazo para conseguirlo, así como la elección de la clase de fármacos que se espera genere el mayor beneficio terapéutico. 1,2
La normalización de las cavidades cardíacas empleando índices alométricos basados en la altura (IAH) mejora la detección del DOB en sujetos con hipertensión arterial (HTA) y sobrepeso u obesidad en comparación con la indexación por superficie corporal (ISC). Si bien esto ha sido incorporado en las guías internacionales, 3,4,5,6,7,8 su uso en la práctica clínica no es extendido, lo que podría deberse a diversos factores, entre ellos, desconocimiento, hábito o dificultad técnica por la falta de paquetes de cálculos apropiados para esta población en la mayoría de los equipos ecocardiográficos.
Tanto la HTA como la obesidad promueven en forma independiente el remodelado e hipertrofia ventricular izquierda (HVI), actuando en forma sinérgica. 9,10,11, 12 El aumento de la masa ventricular en los sujetos no hipertensos guarda relación con el peso y el índice de masa corporal (IMC) 13,14 y la presencia de HVI vinculada a la obesidad es un predictor independiente de eventos cardiovasculares. 15 Asimismo, la obesidad per se, puede promover el agrandamiento de cavidades auriculares - en un subanálisis del estudio MONICA/KORA, la obesidad fue el predictor independiente más importante, luego del envejecimiento, en la incidencia de agrandamiento auricular izquierdo (AAI). 16
Habida cuenta de que, en el contexto de la actual pandemia de obesidad, que en algunas regiones alcanza una prevalencia cercana al 60% en la población mayor de 20 años, 17 el 75% de la incidencia de la HTA estaría directamente relacionada con el exceso de peso, 18 nos preguntamos con qué frecuencia el empleo de la IAH, en comparación con la ISC, conduce a la reclasificación de los sujetos respecto de la presencia de DOB en función de su grado de obesidad. Este conocimiento resulta de importancia para dimensionar el nivel de error al que nos exponemos cuando no adoptamos los índices apropiados.
OBJETIVOS
Comparar la prevalencia de DOB, definido como HVI y/o AAI, según el método de indexación ecocardiográfico empleado, y estimar el nivel de concordancia entre los métodos y el porcentaje de individuos que resulta reclasificado según el grado de obesidad.
MATERIAL Y MÉTODOS
Entre enero de 2020 y diciembre de 2021 se evaluaron en forma prospectiva adultos mayores de 18 años con diagnóstico de HTA en tratamiento - farmacológico o no farmacológico - derivados para la realización de un ecocardiograma Doppler. Se excluyeron los sujetos con otros antecedentes cardiovasculares o comorbilidades de relevancia con excepción de factores de riesgo cardiovascular, HTA secundaria conocida, embarazo, hallazgos ecocardiográficos compatibles con valvulopatía significativa, cardiopatía estructural de otro origen o disfunción sistólica. A todos se les realizó una historia clínica completa, se registraron peso, altura (H) y PA. Se estimó la superficie corporal (SC) mediante fórmula de Du Bois y Du Bois (SC [m2] = 0,007184 x H [cm]0,725 x peso [kg]0,425). El IMC fue calculado según la fórmula: IMC [kg/m2]= Peso (kg) ÷ H (m)2. La PA fue medida en posición sentada, luego de 5 minutos de reposo, empleando un tensiómetro automático (Omron MODELO Hem 7142, Omron Corporation). Se realizaron 2 mediciones consecutivas, con un intervalo de 2 minutos entre cada una y se promediaron los valores. Se definió PA controlada al momento del estudio a la presencia de PA sistólica <140 mmHg y PA diastólica <90 mmHg. El ecocardiograma Doppler fue realizado inmediatamente luego de la medición de la PA.
Ecocardiografía
Se utilizó un equipo Mindray M9 con sonda SP5-1s. Los diámetros de cavidades cardíacas y patrones de remodelado fueron evaluados acorde a las recomendaciones de las guías ASE. (3, 4) El modo M fue utilizado para medir los diámetros del ventrículo izquierdo (VI). La fracción de eyección del VI (FEVI) se estimó mediante el método de Simpson biplano. La masa ventricular izquierda (MVI) fue calculada según la fórmula de Devereux e indexada por SC y H2,7. El espesor parietal relativo fue calculado según la fórmula: 2 x pared posterior del VI en diástole/diámetro diastólico del VI (DDVI), y se consideró aumentado un valor ≥ 0,42. Los volúmenes de la aurícula izquierda (AI) se valoraron desde la vista de 2 y 4 cámaras apical con método de Simpson biplano modificado. En cada caso, se realizaron 2 mediciones, que fueron promediadas. Los valores absolutos fueron indexados según SC y H2. En la Tabla 1 se presentan los valores de corte utilizados para cada determinación. La elección de estos índices alométricos, en lugar de otros, fue realizada en base a la evidencia que sostiene su empleo y las recomendaciones de las guías internacionales. (5,6,7,8)
Límites de corte empleados en las mediciones ecocardiográficas indexadas.

H: altura; MVI: masa ventricular izquierda; SC: superficie corporal; VAI: volumen auricular izquierdo máximo.
Análisis estadístico
Las variables cualitativas se presentan como frecuencia absoluta y porcentaje, y las variables cuantitativas como mediana y rango intercuartílico (RIC 25-75) o media y desviación estándar (DE), según la distribución de los datos. Se analizó la distribución de las variables en el total de la población y por subgrupos de IMC (<25, 25-29,9, 30-34,9, ≥35 kg/m2). La comparación de variables discretas se realizó con la prueba de chi cuadrado con corrección de Fisher. La comparación de variables continuas se realizó con método de Kruskal-Wallis o ANOVA, según correspondiera. La comparación de la prevalencia de HVI/AAI/DOB entre un método y otro se realizó con prueba binomial para datos apareados. El grado de concordancia para la clasificación de presencia/ausencia de DOB cardíaco subclínico entre diferentes métodos de indexación fue evaluado con el índice Kappa de Cohen (k), considerando que un valor de 1 representa un acuerdo perfecto en la clasificación de cada caso y un valor 0 indica un acuerdo no mayor al esperado por azar. En las pruebas de hipótesis se utilizó un nivel de significación estadística de 0,05 (prueba bilateral). El procesamiento de los datos se realizó con los softwares EpiInfo versión 7.2.5.0 (CDC, Atlanta) y EpiDat versión 4.2 (Consellería de Sanidade, Xunta de Galicia, España; OPS, Washington; Universidad CES, Colombia. Disponible en: http://www.sergas.es/Saude-publica/EPIDAT).
Consideraciones éticas
El estudio fue evaluado por un Comité de Ética en Investigación independiente. Se solicitó consentimiento informado a los participantes previo a su inclusión. La investigación fue conducida en acuerdo a los principios de la Declaración de Helsinki.
RESULTADOS
Se incluyeron un total de 150 sujetos. La edad media fue 57,1 años (DE 12,6); 62,7% eran mujeres, 58,7% eran obesos; 94% recibía tratamiento farmacológico. Las características clínicas y ecocardiográficas poblacionales se presentan en las Tablas 2 y 3. La MVI no indexada e indexada por H2,7, y el volumen auricular izquierdo máximo (VAI) no indexado o indexado por H2 presentaron valores mayores en los grupos con mayor nivel de obesidad, mientras que la MVI y el VAI indexados por SC no mostraron diferencias entre los grupos según el IMC.
Características clínicas de la población incluida en el estudio según categorías de índice de masa corporal (IMC)
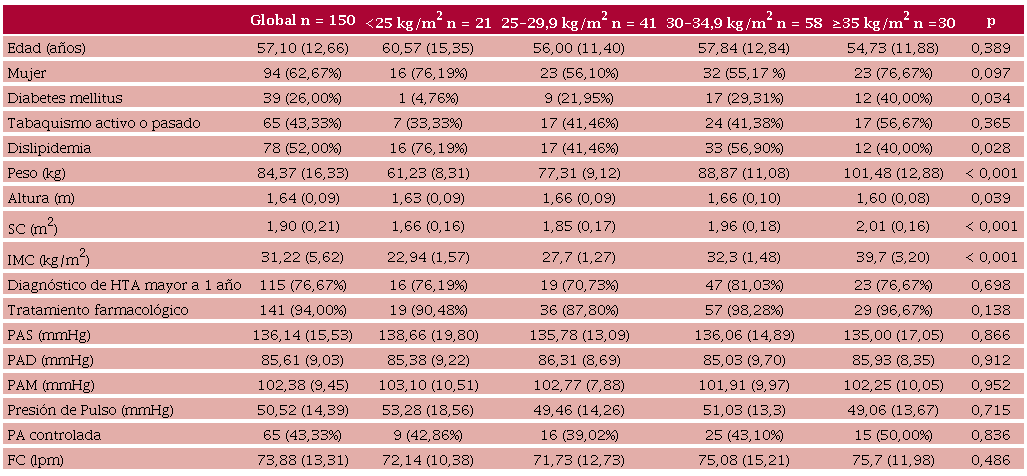
FC: frecuencia cardíaca; HTA: hipertensión arterial; IMC: índice de masa corporal; LPM: latidos por minuto; PA: presión arterial; PAD: presión arterial diastólica; PAM: presión arterial media; PAS: presión arterial sistólica; SC: Superficie corporal. Las variables cuantitativas se expresan como media (DE) y las categóricas como frecuencia absoluta (%).
Características ecocardiográficas de la población incluida en el estudio según categorías de índice de masa corporal.
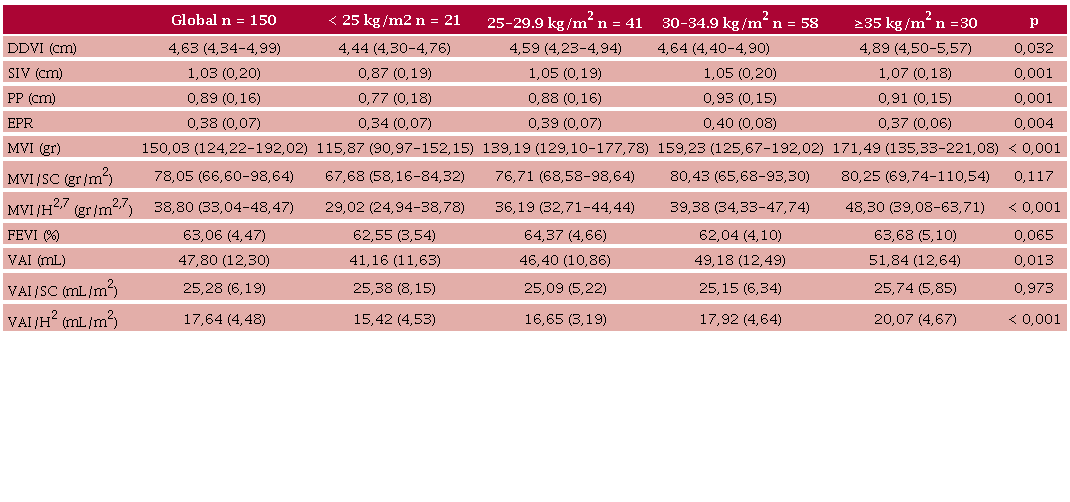
DDVI: Diámetro diastólico del ventrículo izquierdo; EPR: espesor parietal relativo; FEVI: Fracción de eyección ventricular izquierda; H: altura; MVI: masa del ventrículo izquierdo; PP: pared posterior; SC: superficie corporal; SIV: septum interventricular; VAI: volumen auricular izquierdo máximo. Las variables cuantitativas se expresan como media (DE) o mediana (RIC 25-75) y las categóricas como frecuencia absoluta (%).
La presencia de HVI varió del 22% empleando ISC al 25,3% empleando IAH (p= 0,266), con mayor diferencia entre los métodos a mayor IMC (Figura 1). La concordancia global para la clasificación según presencia o ausencia de HVI fue considerable (k= 0,76), observándose el mayor nivel de concordancia en el grupo con IMC 25-29,9 y el menor nivel de concordancia en el grupo con IMC 30-34,9 (Tabla 4 y Figura 2). El empleo de indexación de la MVI por H2,7, respecto de la ISC, produjo la reclasificación respecto de la presencia de HVI en 13 sujetos (8,6%).
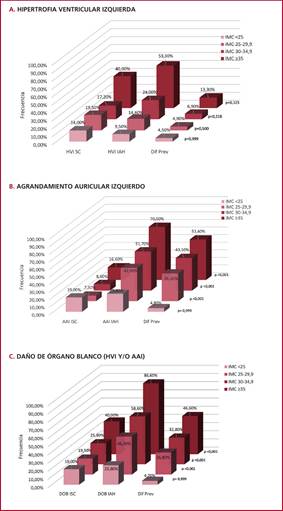
FIGURA 1:
Prevalencia de hipertrofia ventricular izquierda (A), agrandamiento auricular izquierdo (B) o daño de órgano blanco cardíaco subclínico (C) según método de indexación empleado y categoría de índice de masa corporal.
Nivel de concordancia observado en la determinación de presencia o ausencia de daño de órgano blanco cardíaco subclínico con indexación basada en superficie corporal o indexación alométrica basada en altura.
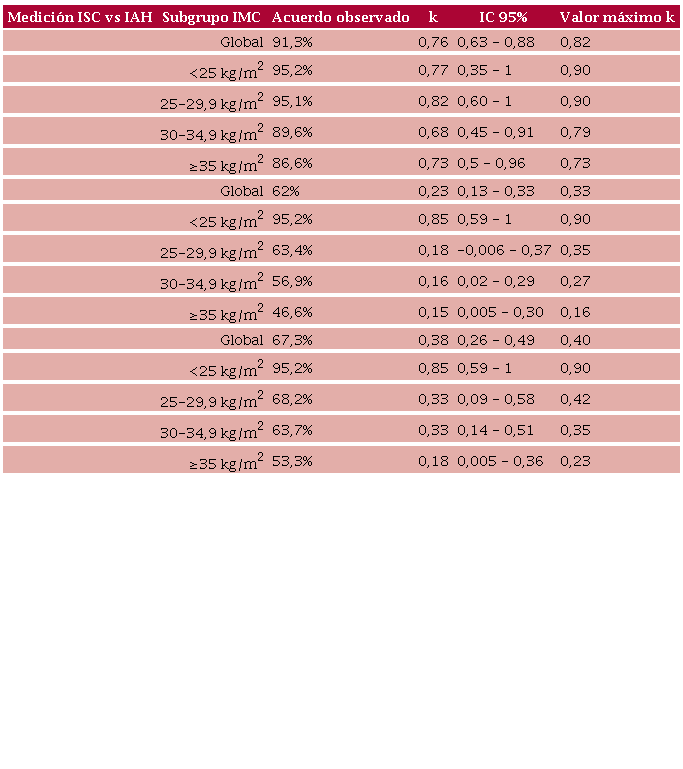
AAI: agrandamiento auricular izquierdo; DOB: daño de órgano blanco cardíaco subclínico (HVI y/o AAI);H: altura; HVI: hipertrofia ventricular izquierda; IAH: indexación basada en altura; IMC: índice de masa corporal; ISC: indexación por superficie corporal; k: índice Kappa;
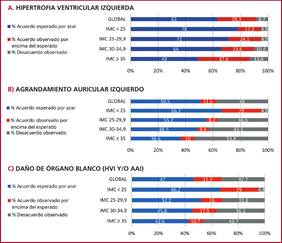
FIGURA 2:
Representación gráfica del índice Kappa observado en la determinación de presencia o ausencia de hipertrofia ventricular izquierda (A), agrandamiento auricular izquierdo (B) y daño de órgano blanco cardíaco subclínico (C) entre indexación por superficie corporal o indexación alométrica basada en altura.
AAI: Agrandamiento auricular izquierdo; HVI: hipertrofia del ventrículo izquierdo; IMC: índice de masa corporal.
La mayor discrepancia entre métodos fue registrada en la detección de AAI, que varió del 11,3% empleando ISC al 49,3% empleando IAH (p < 0,001), con mayor diferencia de prevalencia entre grupos a mayor IMC (Figura 1). La concordancia global entre los métodos para la detección de AAI fue baja (k= 0,23), con excepción del grupo con IMC ≤ 25, que presentó un nivel de concordancia sustancial (k= 0,85); en el resto de los grupos el nivel de acuerdo fue pobre, observándose la mayor discrepancia en el grupo con IMC ≥35 (Tabla 4 y Figura 2). La IAH del VAI produjo la reclasificación de 57 sujetos (38%). En todos los casos discordantes la IAH identificó AAI en sujetos clasificados sin AAI en la ISC.
Al comparar la prevalencia de DOB (HVI y/o AAI) empleando ISC o IAH se observó una frecuencia de detección del 26% y 56%, respectivamente (p < 0,001), con mayor diferencia entre los métodos en los subgrupos con más alto IMC (Figura 1). La concordancia global entre los métodos para la detección de DOB fue moderada (k= 0,38); el grupo con IMC≤ 25 presentó un nivel de concordancia sustancial (k=0,85), en el resto de los grupos el nivel de concordancia fue bajo, observándose la mayor discrepancia en el grupo con IMC ≥35 (Tabla 4 y Figura 2).
DISCUSIÓN
Los resultados de este estudio evidencian que la presencia de DOB cardíaco subclínico puede pasar inadvertida en una elevada proporción de sujetos hipertensos con sobrepeso u obesidad si se emplea ISC en vez de IAH. El nivel de concordancia entre ambos métodos para la detección de DOB fue escaso, inferior en la detección de AAI que en la de HVI, y con mayores discrepancias a mayor IMC. En el grupo de sujetos sin exceso de peso el nivel de concordancia entre ambos métodos fue elevado, tanto para la detección de HVI como AAI, lo que nos induce a pensar que en poblaciones de hipertensos con elevada prevalencia de sobrepeso u obesidad, como la incluida en el presente estudio, podría resultar conveniente incorporar la IAH en forma universal.
Numerosos estudios han evaluado el impacto de los métodos de indexación utilizados en la detección de HVI, tanto en cohortes seleccionadas de sujetos con HTA como en estudios de base poblacional, reportando frecuencias que varían sustancialmente en función de las características de la población incluida y los valores de corte empleados para la definición de HVI. Al revisar aquellos estudios que compararon la ISC y la IAH, un hallazgo consistente es la mayor frecuencia de detección de HVI con IAH, siendo la diferencia mayor cuanto mayor fuera la proporción de sujetos con obesidad en la muestra incluida. 19,20,21,22 La IAH de la MVI, a su vez, demostró mayor capacidad predictiva de eventos cardiovasculares en el seguimiento en sujetos hipertensos con sobrepeso u obesidad que la ISC 19,22,23. Gosse et al., en una cohorte de 763 sujetos con HTA, reportaron que la MVI (g/H2,7) previo al inicio del tratamiento fue el predictor más potente de eventos cardiovasculares en el seguimiento, por encima de otros factores de riesgo como la edad, la PA sistólica y el tabaquismo, y el segundo predictor más potente de muerte por cualquier causa, luego de la edad. A su vez, la detección de HVI durante el seguimiento presentó un valor predictivo similar, en tanto que la regresión de la HVI se asoció con menor riesgo cardiovascular. 23 En el estudio de Kuznetsova et al., la presencia de HVI según el criterio H2,7 fue la que presentó mayor valor pronóstico de eventos cardiovasculares fatales o no fatales respecto de otros métodos de indexación. 19 En ese estudio también se evaluó el nivel de concordancia observado en la detección de HVI mediante distintos métodos de indexación en función del grado de obesidad; de manera similar a lo observado en este trabajo, la diferencia en la detección de HVI con ambos métodos fue escasa en el subgrupo de sujetos sin exceso de peso, en tanto aumentó de forma pronunciada en subgrupos con sobrepeso u obesidad, observándose en el último grupo una diferencia de prevalencia cercana al 20%. El nivel de concordancia observado en tal estudio para la detección de HVI entre ISC e IAH (k= 0,72) fue similar al observado en el presente trabajo. A diferencia de nuestro estudio, en dicho trabajo no se comparó el nivel de concordancia observado en los subgrupos según IMC.
Vale mencionar que la IAH de la MVI no sólo presenta valor predictivo a nivel individual, sino también a nivel poblacional. de Simone et al. compararon el riesgo atribuible poblacional de la HVI definida según distintos métodos de indexación en la cohorte del Strong Heart Study y observaron que la normalización de la MVI por H2,7 fue la que presentó mayor riesgo atribuible poblacional para eventos cardiovasculares en el seguimiento, tanto en el total de la población, como en el subgrupo de sujetos con HTA. 24
De manera similar, la IAH del VAI también demostró ser superior a la ISC para la detección de AAI y predicción de eventos en el seguimiento en sujetos con sobrepeso u obesidad. 25,26,27 Ilijevska et al. observaron en una muestra de 127 individuos con sobrepeso u obesidad, de los cuales el 50% presentaba HTA, que la frecuencia de AAI variaba del 15,7% al 70,1% según se empleara ISC o IAH. La IAH condujo a la reclasificación de VAI normal a VAI agrandado en el 52,8% de los individuos, con variaciones del 38,9% en el grupo con sobrepeso al 88,2% de los individuos en el grupo con IMC >40 kg/m2. 25 Similares resultados fueron reportados por Airale et al. en un estudio que incluyó 441 sujetos con HTA; la frecuencia de AAI varió del 23,4% al 50,6% empleando ISC o IAH, con un nivel de concordancia en la detección de AAI entre ambos métodos de k= 0,46. 26 En el estudio de Davis et al. el AAI detectado mediante IAH presentó valor pronóstico independiente de muerte y eventos cardiovasculares en todos los grupos de IMC, y con una performance global, en términos de sensibilidad y especificidad, superior a la ISC en todas las categorías de IMC, incluido el grupo con IMC <25 kg/m2. 27 La frecuencia de reclasificación de AI normal a dilatada con IAH fue del 28,5% en el total de la muestra, y llegó a 55,4% en el grupo con IMC >40 kg/m2. El subgrupo de individuos reclasificados presentó riesgo incrementado de muerte y eventos cardiovasculares en todas las categorías de IMC, incluidos aquellos con IMC normal o cercano al normal. 27
CONCLUSIÓN
El sobrepeso y la obesidad constituyen un problema de salud pública de creciente relevancia en la población mundial. En la Argentina, los resultados de la última Encuesta de Factores de Riesgo Cardiovascular evidencian que el 61,6% de la población adulta padece de exceso de peso, 28 y esta proporción probablemente sea superior en la población con HTA.
Si bien desde la década del 80 se conoce que la indexación de las estructuras cardíacas empleando parámetros relacionados al peso, como la SC, determina un déficit en la detección de HVI y AAI en los sujetos con sobrepeso u obesidad en comparación con la IAH, ya sea por cuestiones de tradición o de simplicidad, la ISC continúa siendo utilizada en forma mayoritaria en la práctica cotidiana.
En forma complementaria a lo reportado previamente en la literatura, los resultados de este estudio destacan la marcada discordancia observada en la categorización de los sujetos según la presencia o ausencia de DOB al emplear un método de indexación u otro, la cual se hace más evidente en los sujetos con obesidad grave.
Tomando en cuenta la evidencia presentada, creemos necesario acrecentar los esfuerzos para adaptar nuestras prácticas a las características de la población que asistimos. Para ello, consideramos crucial la incorporación en los equipos ecocardiográficos de un paquete de cálculos apropiado a esta población, que permita la aplicación de IAH en los parámetros referidos, y añadir la recomendación de su implementación en las guías de práctica clínica locales. A su vez, sugerimos considerar el empleo sistemático de IAH en todos los sujetos con HTA.
La ISC de la MVI y VAI subestima la presencia de DOB en hipertensos con sobrepeso u obesidad y conduce a la ponderación errónea de su riesgo cardiovascular, con las implicancias terapéuticas que el subdiagnóstico acarrea. Esperamos que este estudio ayude a visibilizar esta problemática.
Limitaciones: La prevalencia de HVI en la muestra incluida fue inferior a la observada en otros estudios; creemos esto es debido a que la totalidad de los sujetos se encontraba en tratamiento y la mayoría de los sujetos presentaban valores de PA cercanos a la normalidad. La reclasificación de los patrones morfológicos del VI y dilatación ventricular no fue evaluada por limitación en el tamaño de la muestra. El valor del estadístico k se ve afectado por la prevalencia del fenómeno en estudio por lo que se sugiere prudencia al extrapolar datos a poblaciones de otras características.
Agradecimientos:
agradecemos a Bárbara Lux y María Fernanda Ramírez Serrano por su colaboración en la recolección de datos.
BIBLIOGRAFÍA
Shlomai, G, Grassi, G, Grossman, E, Mancia, G. Assessment of target organ damage in the evaluation and follow-up of hypertensive patients: where do we stand?. J Clin Hypertens (Greenwich). 2013;15:742-7. https://doi.org/10.1111/jch.12185 .
Viazzi, F, Leoncini, G, Parodi, D, Ratto, E, Vettoretti, S, Vaccaro, V, et al. Impact of target organ damage assessment in the evaluation of global risk in patients with essential hypertension. J Am Soc Nephrol. 2005;16 Suppl1:S89-91. https://doi.org/10.1681/asn.2004110956 .
Lang, RM, Bierig, M, Devereux, RB, Flachskampf, FA, Foster, E, Pellikka, PA, et al. Recommendations for chamber quantification: a report from the American Society of Echocardiography's Guidelines and Standards Committee and the Chamber Quantification Writing Group, developed in conjunction with the European Association of Echocardiography, a branch of the European Society of Cardiology. J Am Soc Echocardiogr 2005;18:1440-63. https://doi.org/10.1016/j.echo.2005.10.005 .
Lang, RM, Badano, LP, Mor-Avi, V, Afilalo, J, Armstrong, A, Ernande, L, et al. Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. Eur Heart J Cardiovasc. Imaging 2015;16:233-70. https://doi.org/10.1093/ehjci/jev014 .
Marwick, TH, Gillebert, TC, Aurigemma, G, Chirinos, J, Derumeaux, G, Galderisi, M, et al. Recommendations on the use of echocardiography in adult hypertension: a report from the European Association of Cardiovascular Imaging (EACVI) and the American Society of Echocardiography (ASE). Eur Heart J Cardiovasc Imaging 2015;16:577-605. https://doi.org/10.1093/ehjci/jev076 .
Williams, B, Mancia, G, Spiering, W, Agabiti Rosei, E, Azizi, M, Burnier, M, et al; Authors/Task Force Members. 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension. J Hypertens 2018;36:1953-2041. https://doi.org/10.1097/HJH.0000000000001940 .
Mancia, G, Kreutz, R, Brunström, M, Burnier, M, Grassi, G, Januszewicz, A, et al. 2023 ESH Guidelines for the management of arterial hypertension. The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens 2023;41:1874-2071. https://doi.org/10.1097/HJH.0000000000003480 .
Singh, M, Sethi, A, Mishra, AK, Subrayappa, NK, Stapleton, DD, Pellikka, PA. Echocardiographic Imaging Challenges in Obesity: Guideline Recommendations and Limitations of Adjusting to Body Size. J Am Heart Assoc 2020;9:e014609. https://doi.org/10.1161/JAHA.119.014609 .
von Jeinsen, B, Vasan, RS, McManus, DD, Mitchell, GF, Cheng, S, Xanthakis, V. Joint influences of obesity, diabetes, and hypertension on indices of ventricular remodeling: Findings from the community-based Framingham Heart Study. PLoS One 2020;15:e0243199. https://doi.org/10.1371/journal.pone.0243199 .
Avelar, E, Cloward, TV, Walker, JM, Farney, RJ, Strong, M, Pendleton, RC, et al. Left ventricular hypertrophy in severe obesity: Interactions among blood pressure, nocturnal hypoxemia, and body mass. Hypertension 2007;49:34-39. https://doi.org/10.1161/01.HYP.0000251711.92482.14 .
Lavie, CJ, Messerli, FH. Cardiovascular adaptation to obesity and hypertension. Chest 1986;90:275-9. https://doi.org/10.1378/chest.90.2.275 .
Alpert, MA, Karthikeyan, K, Abdullah, O, Ghadban, R. Obesity and Cardiac Remodeling in Adults: Mechanisms and Clinical Implications. Prog Cardiovasc Dis 2018;61:114-123. https://doi.org/10.1016/j.pcad.2018.07.012 .
de Simone, G, Daniels, SR, Devereux, RB, Meyer, RA, Roman, MJ, de Divitiis, O, et al. Left ventricular mass and body size in normotensive children and adults: assessment of allometric relations and impact of overweight. J Am Coll Cardiol 1992;20:1251-60. https://doi.org/10.1016/0735-1097(92)90385-z .
de Simone, G, Devereux, RB, Roman, MJ, Alderman, MH, Laragh, JH. Relation of obesity and gender to left ventricular hypertrophy in normotensive and hypertensive adults. Hypertension 1994;23:600-6. https://doi.org/10.1161/01.hyp.23.5.600 .
Chirinos, JA, Segers, P, De Buyzere, ML, Kronmal, RA, Raja, MW, De Bacquer, D, et al. Left ventricular mass: allometric scaling, normative values, effect of obesity, and prognostic performance. Hypertension 2010;56:91-8. https://doi.org/10.1161/HYPERTENSIONAHA.110.150250 .
Stritzke, J, Markus, MR, Duderstadt, S, Lieb, W, Luchner, A, Döring, A, et al; MONICA/KORA Investigators. The aging process of the heart: obesity is the main risk factor for left atrial enlargement during aging the MONICA/KORA (monitoring of trends and determinations in cardiovascular disease/cooperative research in the region of Augsburg) study. J Am Coll Cardiol 2009;54:1982-9. https://doi.org/10.1016/j.jacc.2009.07.034 .
Boutari, C, Mantzoros, CS. A 2022 update on the epidemiology of obesity and a call to action: as its twin COVID-19 pandemic appears to be receding, the obesity and dysmetabolism pandemic continues to rage on. Metabolism 2022;133:155217. https://doi.org/10.1016/j.metabol.2022.155217 .
Landsberg, L, Aronne, LJ, Beilin, LJ, Burke, V, Igel, LI, Lloyd-Jones, D, et al. Obesity-related hypertension: pathogenesis, cardiovascular risk, and treatment: a position paper of The Obesity Society and the American Society of Hypertension. J Clin Hypertens (Greenwich) 2013;15:14-33. https://doi.org/10.1111/jch.12049 .
Kuznetsova, T, Haddad, F, Tikhonoff, V, Kloch-Badelek, M, Ryabikov, A, Knez, J, et al; European Project On Genes in Hypertension (EPOGH) Investigators. Impact and pitfalls of scaling of left ventricular and atrial structure in population-based studies. J Hypertens 2016;34:1186-94. https://doi.org/10.1097/HJH.0000000000000922 .
Cuspidi, C, Negri, F, Muiesan, ML, Capra, A, Lonati, L, Milan, A, et al; Working Group on Heart and Hypertension, Italian Society of Hypertension. Prevalence and severity of echocardiographic left ventricular hypertrophy in hypertensive patients in clinical practice. Blood Press 2011;20:3-9. https://doi.org/10.3109/08037051.2010.514713 .
Coca, A, Gabriel, R, de la Figuera, M, López-Sendón, JL, Fernández, R, Sagastagoitia, JD, et al. The impact of different echocardiographic diagnostic criteria on the prevalence of left ventricular hypertrophy in essential hypertension: the VITAE study. Ventriculo Izquierdo Tension Arterial España. J Hypertens 1999;17:1471-80. https://doi.org/10.1097/00004872-199917100-00016 .
Cuspidi, C, Giudici, V, Lonati, L, Sala, C, Valerio, C, Mancia, G. Left ventricular hypertrophy detection and body mass index in essential hypertension. Blood Press 2010;19:337-43. https://doi.org/10.3109/08037051.2010.506029 .
Gosse, P, Cremer, A, Vircoulon, M, Coulon, P, Jan, E, Papaioannou, G, et al. Prognostic value of the extent of left ventricular hypertrophy and its evolution in the hypertensive patient. J Hypertens 2012;30:2403-9. https://doi.org/10.1097/HJH.0b013e3283593029 .
de Simone, G, Devereux, RB. Method errors or unexplained biological information?. Hypertension 2010;56:e177-8. https://doi.org/10.1161/HYPERTENSIONAHA.110.163964 .
Ilijevska, CV, Andova, V, Georgievska-Ismail, L. Frequency of Left Atrial Enlargement According to Different Modes of Indexing in Overweight and Obese Individuals. Pril (Makedon Akad Nauk Umet Odd Med Nauki) 2023;44:97-103. https://doi.org/10.2478/prilozi-2023-0011 .
Airale, L, Paini, A, Ianniello, E, Mancusi, C, Moreo, A, Vaudo, G, et al. Left atrial volume indexed for height2 is a new sensitive marker for subclinical cardiac organ damage in female hypertensive patients. Hypertens Res 2021;44:692-9. https://doi.org/10.1038/s41440-021-00614-4 .
Davis, EF, Crousillat, DR, He, W, Andrews, CT, Hung, JW, Danik, JS. Indexing Left Atrial Volumes: Alternative Indexing Methods Better Predict Outcomes in Overweight and Obese Populations. JACC Cardiovasc Imaging 2022;15:989-97. https://doi.org/10.1016/j.jcmg.2022.02.006 .
Instituto Nacional de Estadística y Censos - I.N.D.E.C.. 4° Encuesta Nacional de Factores de Riesgo. Resultados definitivos. - 1a ed. 2019. Ciudad Autónoma de Buenos Aires: INDEC.
Notes
Author notes
Dirección para correspondencia: Carolina M. Travetto, RO del Uruguay 224, Morón, Provincia de Buenos Aires, Argentina. Correo electrónico: carolinatravetto@hotmail.com
Conflict of interest declaration
