RESUMEN: La depresión y las enfermedades cardiovasculares (ECV) son dos de las principales causas de discapacidad, que afectan la calidad de vida y aumentan los costos en salud. Existe una relación bidireccional entre ambas: la depresión es un factor de riesgo para desarrollar ECV y empeora el pronóstico en pacientes con ECV. La ECV a su vez aumenta la incidencia de depresión y empeora su pronóstico. Los factores biológicos implicados en ambas patologías incluyen la disfunción autonómica, la inflamación crónica y una mayor reactividad plaquetaria. Se recomienda la detección de la depresión en la consulta cardiológica, usando herramientas como el cuestionario de salud del paciente (PHQ-2). El tratamiento debe ser integral, y combinar antidepresivos, psicoterapia, ejercicio físico y prácticas de mindfulness. Inicialmente centrada en el ejercicio, la rehabilitación cardiovascular (RCV) ha evolucionado para abarcar la modificación del estilo de vida, lo cual ha demostrado mejorar la depresión y el bienestar general en pacientes con ECV.
Palabras clave: Enfermedades cardiovasculares , Depresión , Calidad de la atención médica.
Abstract: Depression and cardiovascular disease (CVD) are two leading causes of disability, impacting quality of life and increasing healthcare costs. There is a bidirectional relationship between them: depression is a risk factor for developing CVD and worsens prognosis in CVD patients. CVD in turn increases the incidence of depression and worsens its prognosis. Biological factors involved in both pathologies include autonomic dysfunction, chronic inflammation, and increased platelet reactivity. It is recommended to screen for depression during cardiology consultations, using tools such as the Patient Health Questionnaire (PHQ-2). Treatment should be comprehensive, combining antidepressants, psychotherapy, physical exercise, and mindfulness practices. Initially focused on exercise, cardiovascular rehabilitation (CR) has evolved to encompass lifestyle modification, which has been shown to improve depression and overall well-being in CVD patients
Key words: Cardiovascular disease, Depression, Health care quality.
ARTÍCULO DE REVISIÓN
Enfermedad cardiovascular y depresión
Cardiovascular Disease and Depression
Received: 01 November 2024
Accepted: 10 January 2025
La depresión se caracteriza por una tristeza persistente y por la pérdida de interés en las actividades con las que normalmente se disfruta, así como por la incapacidad para llevar a cabo las actividades cotidianas, durante al menos dos semanas (OMS, 2021). (1) Según la Organización Mundial de la Salud, las enfermedades cardiovasculares (ECV) y los trastornos depresivos son las causas más frecuentes de discapacidad y afectan a 1 de cada 5 adultos durante su vida. (2) Los principales indicadores económicos y del sistema de salud revelan costos médicos crecientes, mayor utilización de los servicios de salud y pérdida de productividad en los pacientes con estas patologías. (3,4,5,6) Además, las ECV y la depresión impactan profundamente en la calidad de vida general; (7,8) la depresión es probablemente el factor más determinante de la calidad de vida en general. Existe una relación bidireccional entre la ECV y el desarrollo de trastornos depresivos. (9) La depresión es una de las principales causas de morbilidad y mala calidad de vida entre los pacientes con ECV y también se considera un factor de riesgo independiente para los principales eventos cardiovasculares adversos. (10) Por ello, resulta imprescindible conocer que la depresión es considerada un factor de riesgo para el desarrollo de ECV en individuos sanos, y en aquellos con diagnóstico de ECV implica peores resultados. Desde el año 2008, la American Heart Association (AHA) recomienda el rastreo sistemático de depresión en pacientes con ECV establecida, y en el año 2014, esta misma sociedad cardiológica agregó que la depresión debe ser considerada un factor de riesgo de mala evolución en pacientes con síndromes coronarios agudos. (1) Actualmente, la presencia de depresión luego de un infarto de miocardio se asocia independientemente con un riesgo 2 a 4 veces mayor de eventos cardiovasculares en el seguimiento. (11,12) Este riesgo es directamente proporcional a la gravedad de la depresión. (13) El riesgo es mayor en los pacientes refractarios al tratamiento antidepresivo. (14) Del mismo modo, la depresión se asocia con mayor tasa de eventos cardiovasculares luego de una cirugía de revascularización miocárdica (CRM). (15)
Un estudio reciente entre pacientes que sufrieron un paro cardíaco extrahospitalario, mostró que aquellos a los que se les diagnosticó depresión o ansiedad tuvieron tasas de mortalidad a largo plazo más altas, y sugieren que la intervención de rehabilitación psicológica y neurológica para los sobrevivientes podría mejorar la supervivencia a largo plazo. (16)
Al igual que las enfermedades crónicas no transmisibles, la depresión es considerada una patología sistémica y multidimensional, que afecta tanto el cuerpo como la mente, los vínculos, el desempeño laboral y la inserción social con una fuerte tendencia a la cronicidad y recurrencia. (17,18)
Se efectuó una revisión seleccionando los trabajos más significativos vinculados con este tópico. Se utilizaron los buscadores PubMed, Lilacs y Scielo, empleando las siguientes combinaciones de palabras en el título y resumen: “depression AND cardiovascular health”; “depression AND cardiology”; “depression AND cardiovascular disease”, y sus equivalentes en español. Además, la búsqueda se apoyó en la utilización de la herramienta que ofrece Open Alex.
Fue tomado como referencia el Consenso de Aspectos Psicosociales en Enfermedad Cardiovascular redactado por el Consejo de Aspectos Psicosociales de la Sociedad Argentina de Cardiología (SAC). (19) Además, se utilizó el Documento de Posición para el Manejo del Estrés redactado por el grupo de trabajo del Consejo de Aspectos Psicosociales de la SAC. (20)
Múltiples mecanismos biológicos se han identificado como contribuyentes al pronóstico menos favorable observado en pacientes que padecen tanto ECV como depresión. Entre estos factores, destacan la influencia de hábitos de vida poco saludables, alteraciones en el sistema nervioso autónomo, desequilibrios en el eje neuroendocrino, procesos inflamatorios crónicos, resistencia a la insulina y un aumento en la actividad plaquetaria. Estos mecanismos no sólo están presentes de manera simultánea, sino que interactúan entre sí de forma compleja, afectando de manera conjunta la función cardíaca y el estado neuropsiquiátrico. En consecuencia, la coocurrencia de depresión y ECV representa una interacción multifactorial que exacerba el riesgo de desenlaces adversos en salud. (21)
Los pacientes con depresión son más susceptibles de incurrir en conductas que deterioran la salud, tales como el tabaquismo, la inactividad física y una dieta inadecuada, lo cual, junto a una baja adherencia a las intervenciones terapéuticas recomendadas, potencia la progresión de la ECV y disminuye las probabilidades de recuperación. (22,23) La depresión y las formas prevalentes de ECV, como la insuficiencia cardíaca y la cardiopatía isquémica, comparten una fuerte relación con la disfunción autonómica, que actúa como un disparador de eventos cardiovasculares adversos. Esta disfunción autonómica se manifiesta a través de una mayor actividad simpática y menor actividad parasimpática, lo cual, en pacientes deprimidos, se traduce en un aumento de la frecuencia cardíaca en reposo, una reducción de la variabilidad de la frecuencia cardíaca y un incremento de la presión arterial. Estas alteraciones autonómicas contribuyen a patologías estructurales y funcionales tales como la hipertrofia ventricular izquierda, un mayor riesgo de arritmias ventriculares y disfunción endotelial, además de desajustes en la oferta y demanda de oxígeno en el tejido miocárdico, factores que aumentan el riesgo de isquemia miocárdica. (24,25)
Por otro lado, la depresión está estrechamente relacionada con la hiperactividad del eje hipotálamo-hipófiso-adrenal (HHA), que responde al estrés con la liberación de glucocorticoides, como el cortisol. En individuos deprimidos, la sobreestimulación del HHA lleva a una hipercortisolemia crónica, que está implicada en el desarrollo de hipertensión arterial y aterosclerosis precoz. El exceso de cortisol eleva el riesgo de eventos cardiovasculares trombóticos y de desarrollo de diabetes mellitus, complicaciones que pueden acelerar la progresión de la ECV. (26,27,28)
La función plaquetaria también presenta anomalías en pacientes deprimidos, que suelen exhibir una mayor reactividad plaquetaria, reflejada en la liberación de mediadores como el factor 4 plaquetario y la beta-tiroglobulina. Esta activación plaquetaria intensificada podría actuar como un factor adicional en la predisposición a eventos cardiovasculares agudos, al promover un ambiente protrombótico y, en consecuencia, favorecer la ocurrencia de eventos como el infarto agudo de miocardio. (29)
En cuanto al perfil inflamatorio, se observa que los pacientes con depresión suelen tener niveles elevados de citoquinas proinflamatorias, como la interleuquina (IL)-1β, IL-6, y el factor de necrosis tumoral alfa (TNF-α), además de otros marcadores inflamatorios como la proteína C-reactiva (PCR) y moléculas de adhesión. Este estado inflamatorio crónico se considera un factor intermedio de gran relevancia en la patogénesis de la ECV, ya que promueve la disfunción endotelial, contribuye al desarrollo de aterosclerosis y aumenta el riesgo de eventos cardiovasculares mayores. La inflamación, entonces, emerge como un vínculo clave entre la depresión y la ECV, destacándose como uno de los mecanismos patológicos más influyentes en esta asociación. (30) Esta confluencia de factores sugiere que la relación entre depresión y ECV no es meramente aditiva, sino que responde a una interacción compleja que incrementa exponencialmente el riesgo cardiovascular en estos pacientes. En este contexto, la intervención en factores tanto físicos como psicológicos resulta crucial para mejorar el pronóstico de estos pacientes y reducir el riesgo de desenlaces adversos en salud.
En las últimas décadas, las guías de práctica clínica sobre prevención de la ECV sugieren que se debe detectar la depresión y que se debe ofrecer tratamiento a los pacientes con depresión clínicamente significativa. (31) De manera similar, las directrices de la Sociedad Europea de Cardiología para el diagnóstico y tratamiento de la insuficiencia cardíaca sugieren que es de buena práctica la detección sistemática de la depresión a través de un cuestionario validado. (32) Sin embargo, la mayoría de los cardiólogos no cree tener un papel en la detección de la depresión en sus pacientes, y entiende que es responsabilidad de otra persona, como una enfermera, un programa de rehabilitación o el médico de familia. (33) Dado que la depresión es el principal factor impulsor de la calidad de vida en los pacientes cardíacos, los cardiólogos no deben eludir su responsabilidad de garantizar que se detecte la depresión.
Los individuos que tuvieron un síndrome coronario agudo tienen una prevalencia de depresión entre dos y tres veces superior a la de la población general. La depresión suele reprimirse o suprimirse en el hospital debido a la negación inicial del afecto. Por lo tanto, los pacientes deben ser examinados nuevamente para detectar depresión uno o dos meses después del evento agudo. En estudios de hace ya 50 años los no negadores parecían deshacerse de sus miedos más lentamente y bajar la guardia más rápidamente que los negadores. A medida que se acercaba el momento del alta, las trayectorias de los puntajes de ansiedad y depresión presentaban un aumento. (34,35). Los pacientes con insuficiencia cardíaca crónica tienen una frecuencia de depresión entre tres y cinco veces superior a la de la población normal. Por lo tanto, todos estos pacientes deben ser examinados al menos una vez al año.
La mayoría de los estudios se han centrado principalmente en la depresión mayor o en una escala de autoinforme que pretende "diagnosticar" la depresión mayor. Las escalas son herramientas que permiten evaluar y valorar la gravedad del cuadro depresivo, sumando el impacto de la depresión en la vida del paciente a la impresión subjetiva del profesional. Asimismo, permiten hacer el seguimiento de los síntomas y evaluar la respuesta a los tratamientos instaurados. Algunas se utilizan como un primer paso de detección que requiere un "diagnóstico clínico" posterior. Otros tienen propiedades psicométricas satisfactorias para "diagnosticar" el trastorno depresivo mayor en un solo paso. Los cuestionarios de autoinforme incluyen el Cuestionario de salud del paciente (PHQ), el Inventario de depresión de Beck (BDI), la Escala de ansiedad y depresión hospitalaria (HADS), la Escala de depresión cardíaca (CDS), y la Escala de depresión-10 del Centro de estudios epidemiológicos (CES-D). La mayoría de estas escalas están disponibles y han sido validadas en muchos idiomas diferentes. (36,37,38,39,40) Actualmente, no se recomienda su empleo como herramientas diagnósticas.
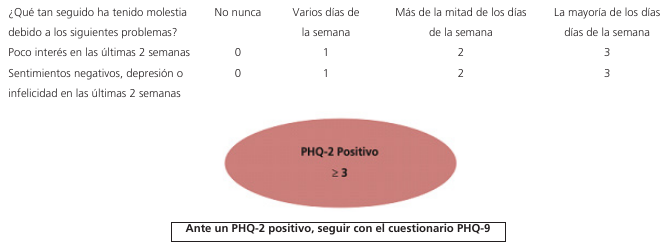
Un grupo asesor científico de la AHA sugirió que el PHQ-2 podría ser el más útil para realizar tamizaje (screening) de pacientes con ECV. (41) El PHQ-2 consta de dos ítems que interrogan sobre el estado de ánimo de los pacientes y su experiencia de anhedonia en las últimas 2 semanas. (Figura 1) Los pacientes en quienes el cuestionario resulta positivo (puntaje ≥ 3) deberán evaluarse con el cuestionario de salud del paciente de 9 puntos (PHQ-9). El PHQ-9 amplía el PHQ-2 para incluir siete síntomas de depresión adicionales del DSM-IV. (42,43) Aquellos en que el PHQ-9 resulta positivo para depresión deben ser tratados con un enfoque multidisciplinario, basado en un equipo que incluya proveedores de atención primaria y médicos de salud mental. (44)
El tratamiento de los trastornos depresivos en pacientes con enfermedad CV incluye estrategias de prevención primaria y de prevención secundaria. La prevención primaria se centra en identificar posibles factores de riesgo para la depresión. Son factores clínicos y sintomáticos que deberían alertar al profesional tratante sobre la existencia de un posible trastorno depresivo. (45,46) (Tabla 1). Existe una serie de recomendaciones para estos/as pacientes que incluyen desde la aplicación de programas selectivos de actividad física, dieta saludable, higiene del sueño, control de exposición a pantallas, hasta meditación y/o mindfulness (que promueve la atención plena, el centrarse exclusivamente en el presente).

El abordaje de la depresión en adultos con ECV debería ser integral y contemplar todas las intervenciones psicoterapéuticas, psicosociales y farmacológicas que contribuyan a mejorar el bienestar y la capacidad funcional. (21) Los antidepresivos se emplean con mayor frecuencia que las intervenciones psicológicas o sociales, aunque las depresiones leves suelen responder positivamente a la psicoterapia y a otras alternativas terapéuticas. La búsqueda de la inmediatez y las resoluciones rápidas llevan a utilizar la farmacoterapia como primera medida, aunque los estudios han evidenciado que la combinación de psicoterapia, antidepresivos, ejercicio físico y prácticas de meditación o mindfulness, brindan mejor resultado a corto y largo plazo.
La efectividad de las intervenciones psicológicas y conductuales en la mejora de los resultados cardiovasculares ha mostrado variabilidad, reflejando la complejidad de la interacción entre el tratamiento psicológico y los desenlaces en salud cardíaca. Las terapias de base científica, como la terapia cognitivo-conductual (TCC), han mostrado resultados superiores en comparación con la atención habitual al reducir la intensidad de los síntomas depresivos en pacientes con insuficiencia cardíaca y diagnóstico de depresión, lo que sugiere un beneficio en el tratamiento conjunto de ambas patologías (47). Un metaanálisis que incluyó ensayos clínicos enfocados en intervenciones psicológicas y conductuales reveló que la psicoterapia se asocia con una reducción significativa de la mortalidad, hasta un 28% menor en comparación con los grupos de control, durante un periodo de seguimiento de dos años. (48) Además, los beneficios de la intervención psicológica fueron más evidentes en los pacientes que comenzaron el tratamiento dentro de los primeros dos meses tras un evento cardíaco agudo, lo que subraya la importancia del tiempo de intervención en la eficacia del tratamiento (49,50,51).
El estudio ENRICHD (Enhancing Recovery in Coronary Heart Disease Patients) fue un ensayo clínico aleatorizado que exploró los efectos de la TCC en pacientes postinfarto de miocardio que presentaban síntomas de depresión o bajo apoyo social. Los pacientes fueron asignados a recibir atención convencional o una intervención de TCC, y los resultados mostraron mejoras significativas en indicadores psicosociales, como una reducción en los niveles de depresión y un incremento en el apoyo social percibido en el grupo tratado. Sin embargo, estos beneficios psicosociales no se tradujeron en una mejora en la supervivencia libre de eventos, sugiriendo que, aunque la TCC mejora ciertos aspectos de la calidad de vida, su impacto sobre la mortalidad o los eventos cardiovasculares recurrentes en este contexto específico puede ser limitado (52).
El ejercicio físico ha emergido como una terapia adicional eficaz contra la depresión en pacientes con ECV. En un análisis secundario del estudio ENRICHD, se observó que los pacientes con depresión que mantenían una adherencia al ejercicio físico regular a los seis meses de un infarto de miocardio agudo tenían tasas de eventos graves (fatales y no fatales) entre un 38% y un 52% más bajas durante un seguimiento de cuatro años, en comparación con aquellos que no practicaban ejercicio de forma constante. Estos hallazgos destacan el valor potencial del ejercicio como medida complementaria para reducir la mortalidad y la incidencia de nuevos infartos en pacientes postinfarto, especialmente en aquellos con mayor riesgo de eventos adversos debido a síntomas depresivos o falta de apoyo social. (53)
Además, prácticas como meditación y mindfulness, específicamente la terapia cognitiva basada en mindfulness, han sido recomendadas para prevenir la recurrencia de los cuadros depresivos. Diversos estudios han demostrado que esta última puede ayudar a los pacientes a manejar síntomas depresivos recurrentes y a reducir la reactividad emocional, lo cual podría ofrecer beneficios adicionales en la regulación emocional en pacientes con ECV, aunque la evidencia respecto a su impacto directo en la salud cardiovascular sigue siendo objeto de estudio (54,55,56,57,58,59,60,61,62,63,64,65,66,67).
En conjunto, estas intervenciones sugieren que un enfoque integral que incluya tratamiento psicológico, ejercicio físico y prácticas de mindfulness puede contribuir a la mejora del estado mental y reducir el riesgo de eventos cardíacos recurrentes, si bien se requieren estudios adicionales para comprender plenamente la magnitud de sus efectos sobre la mortalidad y la progresión de la ECV en este grupo de pacientes.
Aunque inicialmente la rehabilitación cardiovascular (RCV) se introdujo como una intervención centrada en el ejercicio, posteriormente su alcance se amplió hasta convertirse en una intervención más integral en el estilo de vida, con el ejercicio como componente principal y cuatro elementos adicionales que incluyen modificación de la alimentación, manejo de los factores de riesgo, reducción del estrés y educación del paciente. Este desarrollo es relevante debido a la creciente evidencia disponible que sugiere que el cambio en el estilo de vida, incluyendo la higiene del sueño, ya sea de forma individual o en combinación con el ejercicio, pueden contribuir a mejorar la depresión. (68,69,70) Incluso en países con recursos médicos limitados, la modalidad virtual (basada en el hogar) ha demostrado impacto positivo tanto en calidad de vida como en bienestar psicológico (71). En una experiencia reciente de nuestro país, se observó que los efectos positivos de la derivación a Salud Mental complementaron los beneficios de la RCV. (72) Sin dudas, la mejoría anímica del individuo favorece la adherencia y el cumplimiento del tratamiento de rehabilitación.
Al abordar los tratamientos psicofarmacológicos para la depresión en pacientes con ECV, es imprescindible basarse en guías clínicas confiables que orienten la práctica médica cotidiana. Entre ellas, se destacan la Guía para el Abordaje de la Depresión de la Red Canadiense para el Tratamiento de los Trastornos del Ánimo y Ansiedad (CANMAT) y las guías del Instituto Nacional para la Excelencia en Salud y Cuidado (NICE) del Reino Unido. (45,46) Las recomendaciones NICE son particularmente valiosas por su exhaustiva revisión de la evidencia científica; recomiendan el uso de antidepresivos en casos de depresión moderada a grave o cuando los síntomas persisten sin mejoría. Dentro de los antidepresivos, sugieren los inhibidores selectivos de la recaptación de serotonina (ISRS) como la opción preferida para su eficacia, aunque ningún ISRS ha demostrado superioridad sobre otro en términos generales. (73,74,75,76,77) Sin embargo, las particularidades de cada medicamento permiten elegir el más adecuado para cada perfil de paciente. (78)
La efectividad de los ISRS en pacientes con ECV ha sido respaldada en ensayos clínicos. El ensayo SADHART (Sertraline Antidepressant Heart Attack Randomized Trial), liderado por Glassman y colaboradores, evaluó su uso en 369 pacientes pos-SCA con depresión mayor. Aunque las puntuaciones de la Escala de Depresión de Hamilton (HAM-D) no mostraron diferencias significativas entre el grupo de sertralina y el de placebo, los pacientes tratados con sertralina obtuvieron mayores tasas de respuesta y mejoría clínica global en el grupo general. Además, los participantes con antecedentes de episodios depresivos o con trastornos depresivos de mayor gravedad experimentaron una mejoría más pronunciada en sus puntuaciones de HAM-D (74). Pizzi y colaboradores también observaron que la sertralina, comparada con el placebo, producía una mejora significativa en las puntuaciones de depresión en pacientes con enfermedad coronaria después de 20 semanas (75). En el estudio UPBEAT (Understanding Prognostic Benefits of Exercise and Antidepressant Therapy for Persons with Depression and Heart Disease), se comparó la sertralina, el ejercicio aeróbico y un placebo en una muestra de 101 pacientes con enfermedad coronaria y síntomas depresivos. Tanto el grupo de sertralina como el de ejercicio mostraron mejoras significativas en los síntomas depresivos en comparación con el placebo, sin una diferencia considerable entre los efectos de la sertralina y el ejercicio, lo que refuerza el valor del ejercicio como complemento en el tratamiento de la depresión en esta población. (77)
Otro estudio reciente con un seguimiento extendido de 8,1 años y una muestra de 300 pacientes demostró que el escitalopram redujo la incidencia de eventos cardíacos adversos importantes después de un síndrome coronario agudo (SCA) en comparación con el placebo (40,9% frente a 53,6%) tras 24 semanas, confirmando su beneficio en este contexto. (79)
El ensayo EsDEPACS (Escitalopram for Depression in ACS), que evaluó a 300 pacientes con SCA y depresión, mostró que el escitalopram fue superior al placebo en la reducción de los síntomas depresivos a las 24 semanas y hasta un año de seguimiento (80). Estos resultados refuerzan el perfil seguro y eficaz de los ISRS para el tratamiento de la depresión en pacientes con SCA reciente y enfermedad coronaria estable, haciéndolos adecuados para el manejo de la depresión en este grupo de alto riesgo. En conclusión, la evidencia respalda el uso de sertralina y escitalopram como tratamientos de elección en pacientes con depresión y enfermedad cardiovascular, proporcionando un beneficio tanto en la reducción de síntomas depresivos como en la disminución de eventos cardíacos adversos.
La relación entre la depresión y la salud cardiovascular es un área de creciente interés en la investigación médica, con un extenso cuerpo de evidencia que avala su vínculo bidireccional. La depresión puede exacerbar la morbilidad y mortalidad asociadas a trastornos cardiovasculares, además de afectar la calidad de vida y el pronóstico de estos pacientes. Es imperativo adoptar un enfoque multidimensional que incluya estrategias de evaluación y tratamiento de la salud mental en el contexto de la atención cardiovascular. La búsqueda de la inmediatez y las resoluciones rápidas llevan a utilizar la farmacoterapia como primera medida de tratamiento, aunque los estudios han evidenciado, en su mayoría, que la combinación de psicoterapia, antidepresivos, ejercicio físico y prácticas contemplativas, brindan mejor resultado a corto y largo plazo. Superar las disparidades y barreras con respecto a la salud mental implica intervenciones en políticas de salud, educación, capacitación, innovación en la atención médica y diversificación de la cardiología.
En conclusión, el reconocimiento de la interacción entre la depresión y la salud cardiovascular es esencial para mejorar los resultados y fomentar un enfoque multidisciplinario en la atención médica, que integre adecuadamente la salud mental y cardiovascular.
“Toda afección de la mente acompañada de dolor o placer, esperanza o miedo, produce una agitación cuya influencia se extiende al corazón”
Willam Harvey
Dirección para separatas: Unidad de Rehabilitación Cardiovascular Hospital Cuenca Alta, Cañuelas. Email: ignacio.davolos@hotmail.com

