CARTAS CIENTÍFICAS
Infarto agudo de miocardio recurrente en una paciente con cáncer de riñón tratada con pembrolizumab
Recurrent Acute Myocardial Infarction in a Patient with Renal Cell Carcinoma Treated with Pembrolizumab
El sistema inmunitario desempeña un papel crucial en la defensa del organismo contra patógenos y células cancerosas. Una de las estrategias que emplea para prevenir una respuesta inmunológica excesiva y dañina para los tejidos sanos es la regulación a través de los puntos de control inmunitarios. La introducción de los inhibidores de los puntos de control inmunitario (ICI, por sus siglas en inglés immune checkpoint inhibitor) ha logrado un importante avance terapéutico contra el cáncer. Estas drogas son anticuerpos monoclonales que bloquean los receptores inhibitorios expresados en los linfocitos T, como el antígeno 4 asociado con los linfocitos T citotóxicos (CTLA-4), la proteína de muerte celular programada 1 (PD-1) o su ligando (PDL-1), logrando así restaurar la inmunidad antitumoral. (1) Los ICI en monoterapia y su combinación con otras drogas como quimioterapia, tratamientos dirigidos e incluso combinación ICI-ICI, han cambiado el paradigma de tratamiento en un gran número de tumores y permiten alcanzar beneficios que no se habían logrado en pacientes con tumores avanzados y refractarios a otros tratamientos.
Estos fármacos pueden causar efectos adversos inmunomediados en cualquier órgano del cuerpo. La miocarditis es la complicación cardiovascular más temida por su alta mortalidad, pero se han reportado además casos de disfunción ventricular no inflamatoria, síndrome de Takotsubo, pericarditis, trastornos de la conducción y arritmias. (2) Otra complicación menos frecuente es el infarto agudo de miocardio (IAM) por oclusión trombótica de un vaso epicárdico (1%-3%).
Presentamos una paciente de 58 años con antecedentes de hipertensión arterial, obesidad mórbida, síndrome metabólico, nefrectomía y adrenalectomía izquierda por carcinoma renal de células claras y metástasis pulmonares, que inició tratamiento oncológico combinado con axitinib (antiangiogénico) 5 mg dos veces al día y pembrolizumab (anti-PD-1) cada 21 días.
Cinco horas después de haber recibido la séptima dosis de pembrolizumab presentó un episodio de ángor de 15 minutos de duración, que repitió a las 24 y 72 horas. Concurrió a la consulta cardiológica 12 días después del primer episodio, asintomática y normotensa, sin alteraciones del segmento ST ni cambios con respecto al electrocardiograma registrado un año antes. El ecocardiograma mostró una fracción de eyección del ventrículo izquierdo de 70% sin alteraciones regionales de la motilidad. El valor de la troponina T ultrasensible fue de 45,5 ng/L (VN hasta 14 ng/L), por lo que se decidió su internación.
Quince horas después de su ingreso, la paciente presentó ángor y elevación del segmento ST en las caras inferior y anterior (Figura 1 A). La coronariografía reveló una suboclusión en el tercio medio de la arteria descendente anterior (Figura 2 A), y una lesión no significativa en el tercio proximal de la arteria circunfleja (Figura 2 B). Se realizó angioplastia (ATC) de la arteria descendente anterior con implante de un stent liberador de fármacos con flujo final TIMI 3 (Figura 2 C). Evolucionó sin complicaciones y fue dada de alta con doble antiagregación plaquetaria (aspirina y clopidogrel), carvedilol, valsartán, hidorclorotiazida, amlodipina y rosuvastatina.
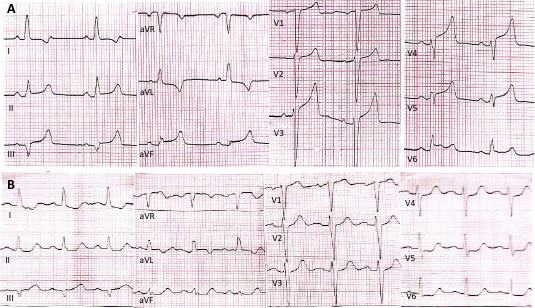
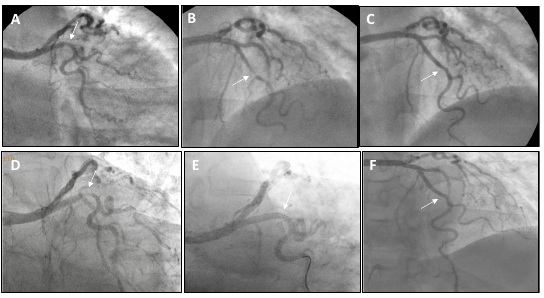
El equipo médico de oncología decidió suspender la terapia con axitinib y continuar con pembrolizumab. Recibió la octava dosis 35 días después del síndrome coronario agudo (SCA). Diez días después presentó un episodio de ángor con infradesnivel del segmento ST en DI y de V3 a V6 y aumento de troponina (Figura 1 B). La coronariografía evidenció una lesión severa en el segmento proximal de la arteria circunfleja (Figura 2 D); el stent de la arteria descendente anterior se encontraba permeable (Figura 2 E). Se realizó ATC exitosa de la arteria circunfleja con implante de dos stents liberadores de fármacos (Figura 2 F). La evolución fue favorable y fue dada de alta medicada con aspirina, clopidogrel, bisoprolol, valsartán, rosuvastatina y ezetimibe.
Existen evidencias que sugieren que los ICI pueden agravar enfermedades inflamatorias preexistentes. La aterosclerosis es una enfermedad vascular crónica con un importante componente inflamatorio y los linfocitos T desempeñan un papel fundamental en su inicio y progresión. Los puntos de control inmunitarios tienen un rol mayor como reguladores negativos del proceso aterosclerótico por lo que su inhibición podría acelerar su desarrollo. (3) Se ha demostrado en estudios experimentales que el tratamiento con ICI acelera la progresión de la aterosclerosis y la formación de placas con núcleos necróticos más grandes. Un metaanálisis de 63 estudios con 32 518 pacientes tratados con ICI mostró un aumento significativo del riesgo de IAM, 1,51 veces mayor, y de accidente cerebrovascular isquémico 1,56 veces mayor comparado con el grupo control. (4) Los eventos adversos aterotrombóticos relacionados con el uso de ICI ocurren más frecuentemente durante los primeros 6 meses de tratamiento lo que sugiere una posible desestabilización de placas ateroscleróticas preexistentes.
Se han descrito casos clínicos aislados de SCA asociados al uso de ICI, si bien es difícil establecer una relación de causa-efecto. (5) Los pacientes con cáncer activo tienen un riesgo aumentado de desarrollar trombosis arterial y eventos isquémicos, mayor durante el primer año luego del diagnóstico, en los casos de cáncer avanzado y en el período de tratamiento oncológico activo, y relacionado con la coexistencia de factores de riesgo cardiovascular, el efecto protrombótico e inflamatorio de la neoplasia y los efectos tóxicos vasculares de los tratamientos oncológicos.
En nuestra paciente, el primer SCA fue atribuido al uso de axitinib ya que las complicaciones tromboembólicas son más comunes que con los ICI. Sin embargo, la rápida recurrencia del SCA con afectación de una arteria coronaria que previamente tenía una lesión no significativa y la relación temporal con la administración del pembrolizumab sugieren una vinculación causal entre la administración del ICI y el SCA, una complicación poco frecuente que obliga a suspender el tratamiento definitivamente.
No existe evidencia sobre el uso de altas dosis de corticoides (metilprednisolona 1 g/día por 3-5 días y luego disminución de la dosis durante 6 semanas) como se recomienda en otros eventos adversos grado 3-4 (miocarditis, diarrea o hepatitis), (6) aunque su uso empírico fue comunicado en algunas publicaciones de casos con SCA asociado al tratamiento con ICI. (5) En nuestro caso, no utilizamos corticoides.
Este efecto adverso poco frecuente debe ser sospechado en pacientes con cáncer tratados con ICI.
Dirección para correspondencia: Estela Feigelson. Correo electrónico: estelafeigelson@hotmail.com

