Investigación original

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
Recepción: 14 Noviembre 2022
Aprobación: 22 Junio 2023
DOI: https://doi.org/10.20453/rmh.v34i3.4922
Resumen: Objetivo: Describir el perfil epidemiológico de los pacientes con secuelas de accidente cerebrovascular (ACV) atendidos en un instituto de rehabilitación de Lima-Perú. Material y métodos: Estudio observacional, transversal, descriptivo y relacional, de los pacientes con secuelas de ACV atendidos en el periodo 2013 al 2019, en el Instituto Nacional de Rehabilitación “Dra. Adriana Rebaza Flores” AMISTAD PERÚ-JAPÓN. Se recolectaron datos de variables sociodemográficas, clínicas, enfermedades crónicas, hábitos nocivos y medicamentos. Resultados: El 71,5% de pacientes tenían secuelas de ACV de etiología isquémica y el 87,6% secuelas moderadas o severas. La mayor frecuencia de pacientes con secuela de ACV isquémico fue a partir de los 56 años (80,7%); mientras que en el ACV hemorrágico fue a partir de los 46 años (61,8%). El 81,7% presentó hemiplejía, el 58% deficiencia en la comunicación y solo el 2,1% en la audición, el 67,3% hipertensión arterial y el 16,1% refirió algún grado de consumo de tabaco. La mayoría de los pacientes con secuelas leves, moderadas y severas eran casados o convivientes. A mayor severidad, era mayor el porcentaje de mujeres, personas mayores e iletradas. Conclusiones: La mayoría de los pacientes con ACV tenían secuelas moderadas o graves, hemiplejía, deficiencia de la comunicación e hipertensión. Los pacientes con ACV isquémico tenían mayor edad que aquellos con ACV hemorrágico. A mayor severidad, había mayor porcentaje de personas mayores, mujeres e iletrados.
Palabras clave: Rehabilitación neurológica, enfermedad crónica, conductas relacionadas con la salud.
Abstract: Objective: To describe the epidemiologic profile of patients with cerebrovascular accidents (CVA) attended at a rehabilitation center in Lima-Peru. Methods: A cross-sectional study was carried-out at Instituto Nacional de Rehabilitación “Dra. Adriana Rebaza Flores” AMISTAD PERÚ-JAPÓN from 2013 to 2019. Information on sociodemographic, clinical, chronic underlying conditions and use of illicit drugs and medications were gathered. Results: 71.5% of our patients had ischemic CVAs and 87.6% had moderate to severe sequalae. Higher frequency of sequalae due to ischemic CVAs was found among people older than 56 years of age (80.7%), while sequalae of hemorrhagic CVAs was found predominantly above 46 years of age (61.8%). Hemiplegia was found in 81.7%; 58% had verbal communication problems; 2.1% had audition problems; 67.3% had blood hypertension and 16.1% had history of tobacco consumption. Most of the patients with any degree of sequalae were either married or cohabitant. The higher the severity of sequalae, higher percentage of old illiterate females. Conclusions: Most of the patients with CVAs had moderate-severe sequalae including hemiplegia, verbal communication problems and blood hypertension. Patients with ischemic CVAs were older than those with hemorrhagic CVAs. The higher the severity of sequalae, higher percentage of old illiterate females.
Keywords: Neurological rehabilitation, chronic disease, health behavior.
INTRODUCCIÓN
En las últimas décadas, a nivel mundial existe una mayor prevalencia e incidencia de enfermedades no transmisibles, por el aumento y el envejecimiento de la población, así como por la disminución de las tasas de mortalidad (1). Las causas de muerte más destacadas son de naturaleza vascular, y el accidente cerebrovascular (ACV) es actualmente la segunda causa de muerte en todo el mundo. En el 2015, las cardiopatías isquémicas y los ACV representaron 15,2 millones de muertes (2). Aunque los ACV isquémicos comprenden el mayor número, gran parte de la carga mundial de ACV, medida en proporción a la mortalidad y a los años de vida ajustados por discapacidad, se atribuye a los ACV hemorrágicos. (3)
En Perú las investigaciones en ACV consideran periodos cortos, pocos pacientes o están enfocadas principalmente en la mortalidad, etiología, factores de riesgo, más no en las secuelas de los pacientes que sufrieron un ACV. Por lo que, el objetivo de esta investigación fue describir el perfil epidemiológico de los pacientes con secuela de ACV atendidos entre los años 2013 y 2019 en un instituto de rehabilitación de Lima, Perú.
MATERIAL Y MÉTODOS
Estudio observacional, transversal, descriptivo, relacional y retrospectivo. La población estuvo conformada por los pacientes con accidente cerebrovascular atendidos en el Departamento de Investigación, Docencia y Rehabilitación Integral en Lesiones Centrales (DIDRILC) del Instituto Nacional de Rehabilitación “Dra. Adriana Rebaza Flores” AMISTAD PERÚ-JAPÓN en el periodo 2013 al 2019. El criterio de exclusión fue paciente con datos incompletos.
Se consideraron variables sociodemográficas, clínicas, enfermedades crónicas, hábitos nocivos y medicamentos. La variable sociodemográfica dicotómica fue: el sexo (femenino/masculino); mientras que las politómicas: el grupo etario, estado civil y nivel educativo. Las variables clínicas dicotómicas fueron: dominancia (derecha/izquierda) y etiología del ACV (isquémico/hemorrágico), deficiencia de la audición (no/sí) y deficiencia de la deglución (no/sí); mientras que las politómicas: grado de severidad, diagnóstico, deficiencia de la comunicación, deficiencia de la sensibilidad superficial, deficiencia de la sensibilidad profunda y deficiencia de la visión. Todas las enfermedades crónicas fueron variables dicotómicas: hipertensión arterial (no/sí), diabetes mellitus (no/sí), hiperlipidemia (no/sí) y cardiopatía (no/sí). El hábito nocivo de tipo dicotómico fue drogas (no/sí); mientras que el de tipo politómico el consumo de tabaco y alcohol. Finalmente, todos los medicamentos (no/sí) fueron variables dicotómicas.
La base de datos se desarrolló en Microsoft Excel, se codificaron las variables y las opciones de las variables, y se realizó el control de calidad de la base de datos. Posteriormente, se importó la base de datos al programa SPSS versión 22 (licencia institucional) para realizar el análisis estadístico. Todas las variables fueron cualitativas, por lo que, los datos fueron descritos como frecuencias absolutas y porcentajes, y presentados en tablas y gráficos. Para el análisis bivariado se usó la prueba estadística de chi-cuadrado y prueba exacta de Fisher. Se consideró un nivel de significancia de 0.05.
El proyecto de investigación fue aprobado por el Comité Institucional de Ética en Investigación del Instituto Nacional de Rehabilitación “Dra. Adriana Rebaza Flores” AMISTAD PERÚ-JAPÓN (ACTA Nº72-2021-CIEI/INR, RD Nº208-2021-SA-DG-INR). La base de datos de la investigación no contó con identificadores personales (nombres, apellidos y número de historia clínica), y los datos solo se recolectaron para fines de esta investigación.
RESULTADOS
En la base de datos del Departamento en Lesiones Centrales de ese periodo se encontraron datos de 2782 pacientes atendidos por primera vez con secuela de ACV. Se excluyeron a dos participantes ya que tenían datos incompletos. Por lo que, fueron incluidos en la investigación 2780 pacientes.
El 58,4% de los pacientes con secuelas de ACV eran varones y el 70,2% eran mayores de 55 años. El 71,5% de pacientes tenían secuela de ACV de etiología isquémica y el 87,6% correspondían a secuelas moderadas o severas (tabla 1). El 90,7% de los pacientes con secuelas de ACV hemorrágico y el 86,4% de los pacientes con secuelas de ACV isquémico eran de grado moderado o severo.
Características generales de los pacientes con secuela de accidente cerebrovascular atendidos en el Instituto Nacional de Rehabilitación, Lima-Perú (n=2780)
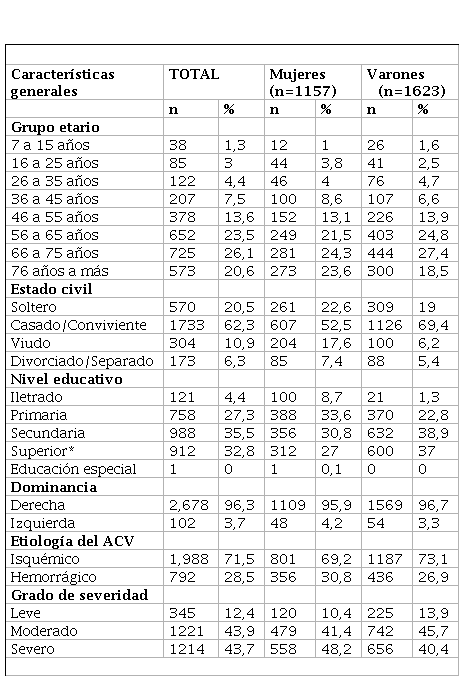
ACV: accidente cerebrovascular* Superior técnico y superior universitario
La mayor frecuencia de pacientes con secuelas de ACV isquémico atendidos en el instituto fue a partir de los 56 años (80,7%), a predominio de los varones (p=0,002) (gráfico 1); y la mayor frecuencia de pacientes con secuelas de ACV hemorrágico fue a partir de los 46 años (61,8%), similar en ambos sexos (p=0,176) (gráfico 2).
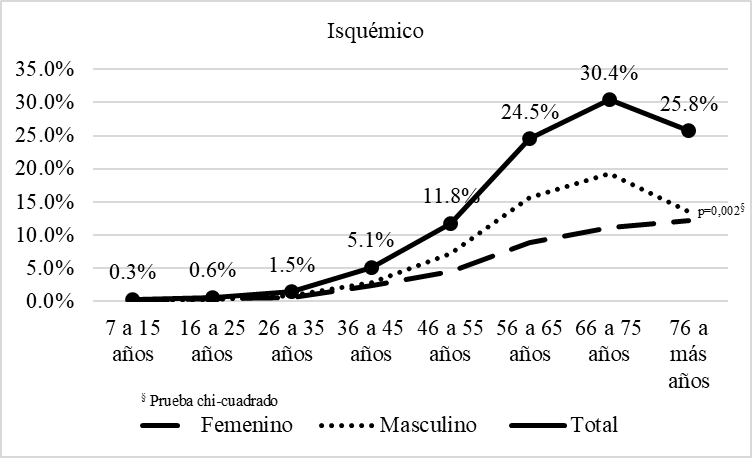
Gráfico 1.
Distribución etaria de los pacientes con secuela de accidente cerebrovascular isquémico atendidos en el Instituto Nacional de Rehabilitación, Lima-Perú
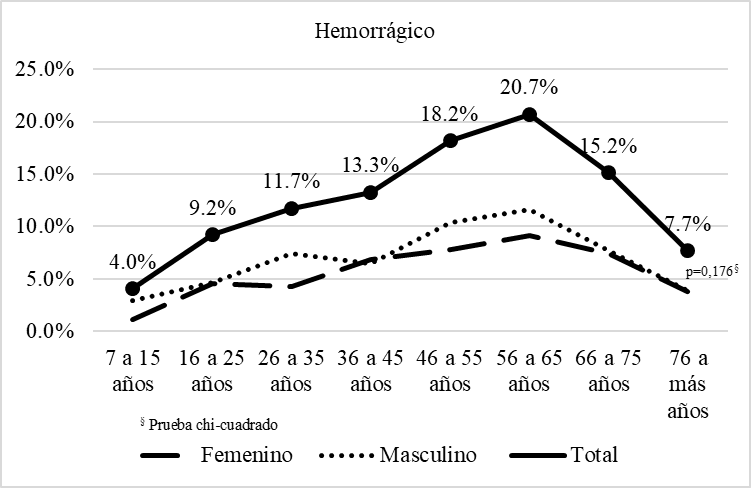
Gráfico 2.
Distribución etaria de los pacientes con secuela de accidente cerebrovascular hemorrágico atendidos en el Instituto Nacional de Rehabilitación, Lima-Perú
La hemiplejía fue el diagnóstico más frecuente (81,7%) y la deficiencia de la comunicación (58%) y audición (2,1%) fueron las deficiencias con mayor y menor frecuencia, respectivamente. Se encontró diferencia estadísticamente significativa entre los pacientes con secuela de ACV isquémico y ACV hemorrágico en la deficiencia de la comunicación (p=0,001), deglución (p<0,001), sensibilidad superficial (p<0,001) y sensibilidad profunda (p<0,001) y de la visión (p=0,001); las dos primeras a predominio del ACV isquémico y las tres últimas del ACV hemorrágico (tabla 2).
Diagnóstico y deficiencias según etiología de los pacientes con secuela de accidente cerebrovascular atendidos en el Instituto Nacional de Rehabilitación, Lima-Perú
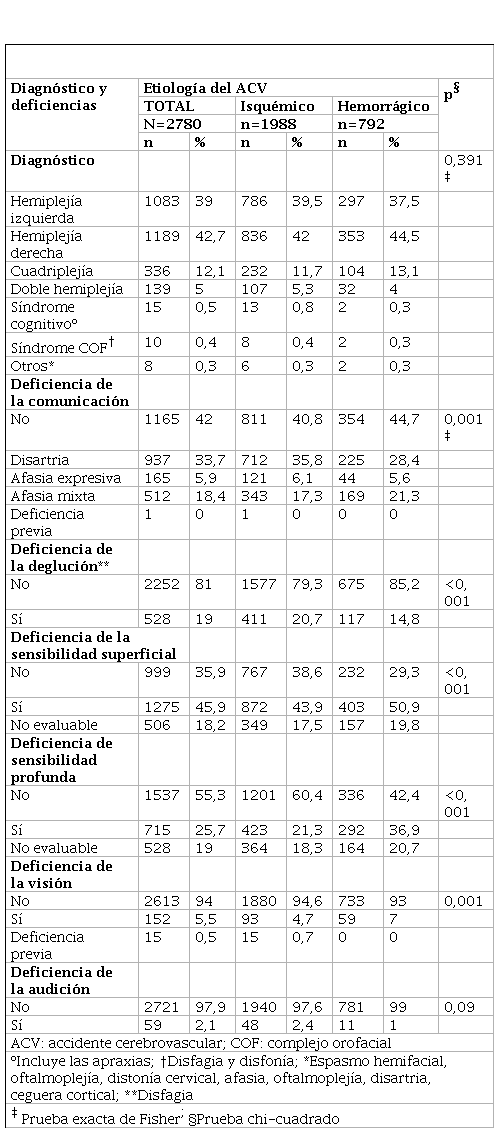
ACV: accidente cerebrovascularCOF: complejo orofacialº Incluye las apraxias † Disfagia y disfonía* Espasmo hemifacial, oftalmoplejía, distonía cervical, afasia, oftalmoplejía, disartria, ceguera cortical** Disfagia‡ Prueba exacta de Fisher§ Prueba chi-cuadrado
La hipertensión arterial (67,3%) y el consumo de tabaco (16,1%) fueron la enfermedad crónica y el hábito nocivo más frecuentes, respectivamente. Se encontró diferencia estadísticamente significativa entre los pacientes con secuela de ACV isquémico y ACV hemorrágico en la hipertensión arterial (p<0,001), diabetes mellitus (p<0,001), hiperlipidemia (p<0,001), cardiopatía (p<0,001), consumo de tabaco (p=0,031), antihipertensivos (p<0,001), antidiabéticos (p<0,001), anticoagulantes (p<0,001), antilipidémicos (p<0,001), antiarrítmicos (p<0,001), antiagregantes (p<0,001) y anticonvulsivantes (p<0,001), solo en este último a predominio del ACV hemorrágico (tabla 3).
Enfermedades crónicas, hábitos nocivos y medicamentos según etiología de los pacientes con secuela de accidente cerebrovascular atendidos en el Instituto Nacional de Rehabilitación, Lima-Perú
ACV: accidente cerebrovascular* Antiagregantes plaquetarios§ Prueba chi-cuadrado
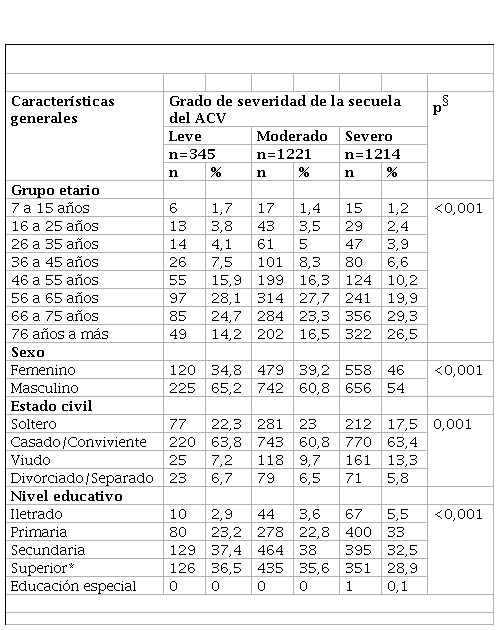
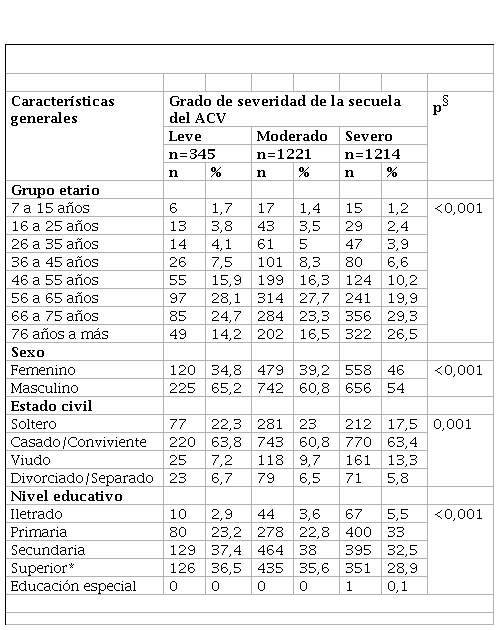
Por otro lado, se encontró diferencia estadísticamente significativa entre los pacientes con grado de severidad de la secuela del ACV leve, moderado o severo en el grupo etario (p<0,001), sexo (p<0,001), estado civil (p=0,001) y nivel educativo (p<0,001) (tabla 4).
Características generales según grado de severidad de los pacientes con secuela de accidente cerebrovascular atendidos en el Instituto Nacional de Rehabilitación, Lima-Perú
ACV: accidente cerebrovascular* Superior técnica y superior universitaria§ Prueba chi-cuadrado
DISCUSIÓN
La investigación pretendió cubrir el déficit de información obtenida en estudios sobre ACV en el Perú, enfocados generalmente a describir parcialmente el perfil epidemiológico de los pacientes que lo padecen, que además son realizados con muestras pequeñas y de periodos cortos.
En el estudio se encontró que el 87,6% de los pacientes tenían secuelas moderadas o severas. El 80,7% de los pacientes con secuela de ACV isquémico tenían a partir de los 56 años; mientras que el 61,8% de los pacientes con ACV hemorrágico tenían a partir de los 46 años. El 58% presentó deficiencia en la comunicación y solo el 2,1% en la audición, el 67,3% hipertensión arterial y el 16,1% refirió algún grado de consumo de tabaco. La mayoría de los pacientes con secuelas leves, moderadas y severas eran casados o convivientes. A mayor severidad, era mayor el porcentaje personas mayores, mujeres e iletrados.
En hospitales del Perú, el 64% de los pacientes tenían dependencia moderada, severa o total como máximo a los 4 meses de evolución (4), y en hospitales de Ecuador, el 50% de los pacientes tenían secuelas moderadas o severas a los 6 meses del episodio (5). Los resultados de esta investigación están de acorde a normativa vigente, que indica que un establecimiento de tercer nivel de atención brinda apoyo asistencial a las discapacidades moderadas o severas (6) y enfatiza la alta complejidad. (7)
La edad considerada en esta investigación es la edad de ingreso de los pacientes al departamento de lesiones centrales, no necesariamente representa la edad en la que presentaron el ACV, pero es probable que la mayoría de los pacientes se encuentren en etapa subaguda (8) por lo tanto, que ambas edades coincidan. La presentación más temprana del ACV hemorrágico en comparación con el isquémico, es similar a otras investigaciones (9,10) y, puede explicarse porque el ACV hemorrágico se ha asociado a mayores factores de riesgo genéticos (11), ruptura de una aneurisma o malformación vascular (12); mientras que el ACV isquémico a mayores factores de riesgo modificables. (13)
En el ACV isquémico, en todos los grupos etarios predominaron los varones, siendo similar en el grupo etario de 76 a más años. Se ha reportado que las mujeres eran significativamente mayores que los hombres en el momento del ACV (14) y que, en pacientes mayores de 50 años, el ACV isquémico ocurrió más en mujeres que varones (15). Por otro lado, en el ACV hemorrágico no se encontró diferencias según sexo; sin embargo, en un estudio la edad media de inicio del ACV hemorrágico fue menor en los hombres que en las mujeres. (16)
En el ACV isquémico, se encontró un mayor porcentaje de varones que mujeres, esto se podría explicar por los efectos neuro protectores de las hormonas gonadales femeninas, ya que estas hormonas juegan un papel en la disminución de los niveles de lípidos y alteran las respuestas vasomotoras rápidas (16); sin embargo, un estudio planteó la hipótesis que es por la deficiencia progresiva de las hormonas sexuales masculinas (testosterona), que comienza alrededor de los 50 años (14). Además, los varones presentan con mayor frecuencia hipertensión arterial, fibrilación auricular y diabetes tipo 2 y tienden a consumir más cigarrillos, alcohol y drogas que las mujeres (17,18). En cambio, en el ACV hemorrágico no se observaron diferencias entre varones comparado con mujeres, en parte porque este tipo de ACV tiene una mayor influencia de factores de riesgo genéticos y congénitos (11,12), los que se distribuirían de forma similar en ambos grupos.
Otras investigaciones también han reportado que la mayoría de los pacientes con secuelas de ACV presentan hemiplejía y casi la mitad, deficiencias de la comunicación (19–21). El porcentaje de deficiencias de deglución (disfagia), coincide con un estudio que reportó que la mayoría recupera la deglución espontáneamente (22). La frecuencia de las deficiencias sensitivas resalta la importancia de su evaluación para desarrollar un adecuado tratamiento y establecer el pronóstico de los pacientes con ACV (23,24), mientras que la baja frecuencia de las deficiencias de la audición se explicaría por los mecanismos fisiológicos del sistema auditivo en comparación al del vestibular (25); sin embargo, la frecuencia de las deficiencias de la visión difiere con otros estudios (26,27), y podría deberse a la falta de evaluación especializada en la institución. El predominio de algunas deficiencias en los pacientes con secuela de ACV isquémico o hemorrágico, se explicaría por las áreas cerebrales que más frecuentemente se afectan según etiología del ACV. (28)
También se ha reportado en otras investigaciones que el principal factor de riesgo para el ACV fue la hipertensión arterial, seguido de la hiperlipidemia y diabetes mellitus (9,29), por lo que, al ser factores de riesgo modificables, es más factible su prevención (3); asimismo, que éstas son el principal factor de riesgo en el ACV isquémico (13). Esta investigación reportó un porcentaje de consumo de tabaco que está en el rango de los resultados de otras investigaciones (9,10); y cuyo consumo aumenta significativamente el riesgo de ACV (3); sin embargo, el porcentaje de consumo de drogas y alcohol regular y frecuente, difiere a lo reportado en otros países y regiones (9,10,30); pero van en incremento y se relacionan principalmente con la mortalidad y los años de vida ajustados a la discapacidad (30,31). El consumo de alcohol y drogas fue similar en el ACV isquémico como hemorrágico, lo que coincide con una revisión que plantea que son factores de riesgo modificables importantes para ambos tipos de ACV (13). Sin embargo, es probable que en esta investigación exista un subregistro para el reconocimiento de su consumo, sobre todo drogas. (32)
Se encontraron más pacientes mayores a mayor severidad de la secuela del ACV. Un estudio reportó que a mayor seguimiento, por tanto, a mayor edad, mueren más pacientes, su funcionalidad aumenta hasta el primer año, pero baja en los próximos años (33). Esto podría ser influenciado por los cambios fisiológicos asociados al envejecimiento (34). La mayoría de los pacientes eran varones, sin embargo, a mayor severidad, el porcentaje disminuía, en parte se explica porque en las mujeres el evento se presenta a mayor edad, tienen mayores limitaciones antes del ACV, el factor de crecimiento semejante a la insulina tipo I en conjunto con los estrógenos disminuye en la post menopausia, entre otros. (17,18,35)
La mayoría de los pacientes eran casados o convivientes (4,36), lo que sugeriría un mayor apoyo familiar, importante para la rehabilitación del paciente (36). La mayoría de los pacientes tenían algún grado de instrucción, pero a mayor severidad existían más pacientes iletrados y menos con nivel de instrucción superior. Estudios han encontrado que a mayores años de estudios era mayor la sobrevida (37) y mejores puntajes en la evaluación de la memoria. (38)
Esta investigación tiene algunas limitaciones. Primero, los datos no necesariamente representan la situación de todos los pacientes con secuela de ACV. Segundo, como esta investigación ha sido en base a datos secundarios, no se ha evaluado la concordancia entre los profesionales que realizaron las evaluaciones; no obstante, dado que ellos pertenecen a una misma institución, y en la medida que las evaluaciones se basan en protocolos estandarizados, permite suponer evidencias de confiabilidad y validez. Tercero, existe riesgo de sesgo de reporte en variables como consumo de tabaco, alcohol, drogas, y medicamentos.
A pesar de lo mencionado este es uno de los pocos estudios nacionales que describe el perfil epidemiológico de los pacientes con secuelas de ACV, lo que permitirá desarrollar estrategias de prevención y rehabilitación integral. Adicionalmente, se recomienda evaluar la calidad de los sistemas de referencia y contrarreferencia, formar equipos multidisciplinarios para el abordaje de esta patología y reforzar los servicios de rehabilitación.
En conclusión, la mayoría de los pacientes con ACV tenían secuelas moderadas o graves, hemiplejía, deficiencia de la comunicación e hipertensión. Los pacientes con ACV isquémico tenían mayor edad que aquellos con ACV hemorrágico. A mayor severidad, había mayor porcentaje de mujeres, personas mayores e iletradas.
REFERENCIAS BIBLIOGRÁFICAS
1. GBD 2015 Mortality and Causes of Death Collaborators. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet. 2016; 388(10053):1459-544. doi: 10.1016/S0140-6736(16)31012-1
2. GBD 2015 Neurological Disorders Collaborator Group. Global, regional, and national burden of neurological disorders during 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet Neurol. 2017; 16(11):877-97. doi: 10.1016/S1474-4422(17)30299-5
3. Feigin VL, Norrving B, Mensah GA. Global Burden of Stroke. Circ Res. 2017;120(3):439-48. doi: 10.1161/CIRCRESAHA.116.30841
4. Castañeda Canario AA, Esteves Castañeda RF. Evolución clínica en pacientes con enfermedad cerebrovascular de tres hospitales del norte del Perú: 2017 – 2018. Tesis Pregrado. Chiclayo: Facultad de Medicina, Universidad Católica Santo Toribio de Mogrovejo; 2020. (Citado 31 de mayo de 2022). Disponible en: https://tesis.usat.edu.pe/handle/20.500.12423/2402
5. Cañizares-Villalba MJ, Calderón-Salavarría K, Vásquez-Cedeño D. Mortalidad y discapacidad posterior a un primer episodio de enfermedad cerebrovascular en Guayaquil, Ecuador. Neurol Argentina. 2019; 11(2):61-6. doi: 10.1016/j.neuarg.2019.02.002
6. Ministerio de Salud. Norma Técnica de Salud de la Unidad Productora de Servicios de Medicina de Rehabilitación (Internet). 2009 (Citado 31 de mayo de 2022). Disponible en: https://conadisperu.gob.pe/observatorio/normativa/norma-tecnica-de-salud-de-la-unidad-productora-de-servicios-de-medicina-de-rehabilitacion-nts-079-minsa-dgsp-inr-v-01/
7. Ministerio de Salud. Norma Técnica de Salud «Categorías de Establecimientos del Sector Salud» (Internet). 2011 (Citado 31 de mayo de 2022). Disponible en: https://www.gob.pe/institucion/minsa/normas-legales/243402-546-2011-minsa
8. Drault Boedo ME, Abudarham J, Barbalaco L, Dilascio S, Gallo S, Garcete LA, et al. Tiempo de evolución en sujetos con secuela de accidente cerebrovascular al ingreso a un Instituto de Rehabilitación de la Ciudad de Buenos Aires: estudio descriptivo, transversal y retrospectivo. Neurol Argentina. 2019;11(2):81-7. doi: 10.1016/j.neuarg.2019.02.006
9. Zhang J, Wang Y, Wang G nan, Sun T, Shi J quan, Xiao H, et al. Clinical factors in patients with ischemic versus hemorrhagic stroke in East China. World J Emerg Med. 2011;2(1):18-23. doi: 10.5847/wjem.j.1920-8642.2011.01.003
10. Cantú-Brito C, Ruiz-Sandoval JL, Chiquete E, Arauz A, León-Jiménez C, Murillo-Bonilla LM, et al. Factores de riesgo, causas y pronóstico de los tipos de enfermedad vascular cerebral en México: Estudio RENAMEVASC. Rev Mex Neurocienc. 2011;12(5):224-34. (Citado 31 de mayo de 2022). Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=44827
11. Chauhan G, Debette S. Genetic Risk Factors for Ischemic and Hemorrhagic Stroke. Curr Cardiol Rep. 2016; 18(12):124. doi: 10.1007/s11886-016-0804-z.
12. Kuriakose D, Xiao Z. Pathophysiology and treatment of stroke: Present status and future perspectives. Int J Mol Sci. 2020; 21(20):7609. doi: 10.3390/ijms21207609.
13. Boehme AK, Esenwa C, Elkind MSV. Stroke Risk Factors, Genetics, and Prevention. Circ Res. 2017; 120(3):472-95. doi: 10.1161/CIRCRESAHA.116.308398
14. Olsen TS, Andersen KK. Female survival advantage relates to male inferiority rather than female superiority: A hypothesis based on the impact of age and stroke severity on 1-week to 1-year case fatality in 40,155 men and women. Gend Med. 2010; 7(4):284-95. doi: 10.1016/j.genm.2010.08.001
15. Ahangar AA, Saadat P, Heidari B, Taheri ST, Alijanpour S. Sex difference in types and distribution of risk factors in ischemic and hemorrhagic stroke. Int J Stroke. 2018; 13(1):83-6. doi: 10.1177/1747493017724626
16. Xing Y, An Z, Zhang X, Yu N, Zhao W, Ning X, et al. Sex differences in the clinical features, risk factors, and outcomes of intracerebral hemorrhage: A large hospital-based stroke registry in China. Sci Rep. 2017; 7(1):286. doi: 10.1038/s41598-017-00383-6
17. Girijala RL, Sohrabji F, Bush RL. Sex differences in stroke: Review of current knowledge and evidence. Vasc Med. 2017; 22(2):135-45. doi: 10.1177/1358863X16668263
18. Appelros P, Stegmayr B, Terent A. Sex differences in stroke epidemiology: A systematic review. Stroke. 2009; 40(4):1082-90. doi: 10.1161/STROKEAHA.108.540781
19. Bindawas SM, Mawajdeh HM, Vennu VS, Alhaidary HM. Functional recovery differences after stroke rehabilitation in patients with uni- or bilateral hemiparesis. Neurosciences. 2017; 22(3):186. doi: 10.17712/nsj.2017.3.20170010
20. Mitchell C, Gittins M, Tyson S, Vail A, Conroy P, Paley L, et al. Prevalence of aphasia and dysarthria among inpatient stroke survivors: describing the population, therapy provision and outcomes on discharge. Aphasiology. 2021; 35(7):950-60. doi: 10.1080/02687038.2020.1759772
21. Kim G, Min D, Lee E ok, Kang EK. Impact of Co-occurring Dysarthria and Aphasia on Functional Recovery in Post-stroke Patients. Ann Rehabil Med. 2016; 40(6):1010. doi: 10.5535/arm.2016.40.6.1010.
22. Cohen DL, Roffe C, Beavan J, Blackett B, Fairfield CA, Hamdy S, et al. Post-stroke dysphagia: A review and design considerations for future trials. Int J Stroke. 2016; 11(4):399-411. doi: 10.1177/1747493016639057
23. Semrau JA, Herter TM, Scott SH, Dukelow SP. Differential loss of position sense and kinesthesia in sub-acute stroke. Cortex. 2019; 121:414-26. doi: 10.1159/000333373.
24. Klingner CM, Witte OW, Günther A. Sensory syndromes. Front Neurol Neurosci. 2012; 30:4-8. doi: 10.1159/000333373.
25. Bamiou DE. Hearing disorders in stroke. Handb Clin Neurol. 2015; 129:633-47. doi: 10.1016/B978-0-444-62630-1.00035-4
26. Sand KM, Midelfart A, Thomassen L, Melms A, Wilhelm H, Hoff JM. Visual impairment in stroke patients - a review. Acta Neurol Scand. 2013; 127(S196):52-6. doi: 10.1111/ane.12050
27. Rowe FJ, Wright D, Brand D, Maan T, Peel S, Akerman N, et al. Vision In Stroke cohort: Profile overview of visual impairment. Brain Behav. 2017; 7(11):e00771. doi: 10.1002/brb3.771
28. Arauz A, Ruiz-Franco A. Enfermedad vascular cerebral. Rev Fac Med (Méx). 2012; 55(3):11–21. (Citado 11 de julio de 2023) Disponible en: https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0026-17422012000300003
29. O’Donnell MJ, Denis X, Liu L, Zhang H, Chin SL, Rao-Melacini P, et al. Risk factors for ischaemic and intracerebral haemorrhagic stroke in 22 countries (the INTERSTROKE study): A case-control study. Lancet. 2010; 376(9735):112-23. doi: 10.1016/S0140-6736(10)60834-3
30. Comisión Interamericana para el Control del Abuso de Drogas (CICAD). Informe sobre el consumo de drogas en las Américas 2019. Washington, D.C.: Control del Abuso de Drogas (CICAD), Organización de los Estados Americanos (OEA); 2019. (Citado 31 de mayo de 2022). Disponible en: http://cicad.oas.org/Main/ssMain/HTML REPORT DRUG 2019/mobile/index.html
31. Organización Panamericana de la Salud. Informe sobre la situación mundial de alcohol y la salud 2018. Resumen. Washington, D.C.: Organización Panamericana de la Salud, Organización Mundial de la Salud; 2019 (Citado 31 de mayo de 2022). Disponible en: https://iris.paho.org/handle/10665.2/51352
32. Kaushal K. Social desirability bias in face to face interviews. J Postgrad Med. 2014; 60(4):415-6. doi: 10.4103/0022-3859.143989
33. Bhalla A, Wang Y, Rudd A, Wolfe CDA. Differences in outcome and predictors between ischemic and intracerebral hemorrhage: The South London Stroke Register. Stroke. 2013; 44(8):2174-81. doi: 10.1161/STROKEAHA.113.001263
34. Salech F, Jara R, Michea L. Cambios fisiológicos asociados al envejecimiento. Rev méd. Clín. Las Condes. 2012; 23(1):19-29. doi: 10.1016/S0716-8640(12)70269-9
35. Phan HT, Reeves MJ, Blizzard CL, Thrift AG, Cadilhac DA, Sturm J, et al. Sex differences in severity of stroke in the INSTRUCT study: A meta-analysis of individual participant data. J Am Heart Assoc. 2019; 8(1): e010235. doi: 10.1161/JAHA.118.010235
36. Olmedo-Vega V, Aguilar-Idáñez MJ, Arenillas-Lara JF. Análisis de factores asociados a la recuperación integral de pacientes de ictus al alta de hospital de agudos. Rev Esp Salud Pública. 2019; 93:e201910103. (Citado 31 de mayo de 2022). Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1135-57272019000100036&lng=es.
37. Olascoaga-Arrate A, Freijo-Guerrero MM, Fernández-Maiztegi C, Azkune-Calle I, Silvariño-Fernández R, Fernández-Rodríguez M, et al. Relationship between level of education and one-year survival after ischaemic stroke. Rev Neurol. 2019;68(4):147-54. doi: 10.33588/rn.6804.2018254
38. García-Rudolph A, Cegarra B, Saurí J, Opisso E, Tormos JM, Bernabeu M. El impacto del nivel educativo en las valoraciones cognitivas de los pacientes jóvenes ingresados en rehabilitación tras un ictus isquémico. Rehabilitación (Madr). 2021; 56(4):264-273. doi: 10.1016/j.rh.2021.09.005
Notas
Notas de autor
Correspondencia: Fernando Urcia-Fernández Av. Defensores del Morro 264, Chorrillos 15057. Lima, Perú. Teléfono:51-999149993 Correo electrónico: furciaf@hotmail.com
Declaración de intereses
Enlace alternativo
https://revistas.upch.edu.pe/index.php/RMH/article/view/4922/5129 (pdf)
