Conversatorio clínico

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
Carlo Arrunátegui Bermejo (Residente de 3er año de Medicina Interna):
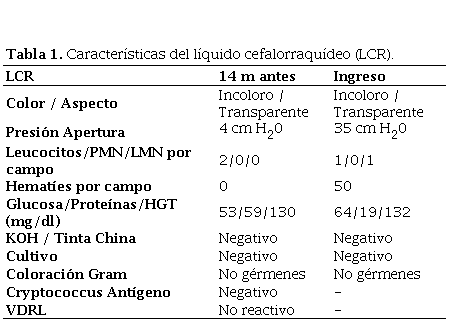
Varón de 47 años, natural y procedente de Lima, con un tiempo de enfermedad de 15 meses, caracterizado por parestesia ascendente y aumento de tonicidad en miembro superior derecho asociado a cefalea de moderada intensidad a predominio frontal e inyección conjuntival en ojo izquierdo. Presentó pérdida de conciencia por lo que fue llevado a la sala de emergencias de nuestro hospital siendo admitido. Al examen físico se encontró movimientos involuntarios asociados a mioclonías en mano derecha y déficit motor leve en hemicuerpo derecho. Al ingreso, se le realizó punción lumbar, el resultado del estudio del líquido cefalorraquídeo (LCR) se muestra en la tabla 1 y exámenes de laboratorio (tabla 2). Se realizó una resonancia magnética (RM) cerebral que mostró engrosamiento e hiperintensidad con realce de contraste paquimeníngeo parietal izquierdo y leve edema cortical (figura 1). Recibió fenitoína, levetiracetam y prednisolona tópica en ojo izquierdo. Se indicó biopsia de meninges, pero el paciente decidió no hacerse el procedimiento y se retiró voluntariamente.
Características del líquido cefalorraquídeo (LCR).
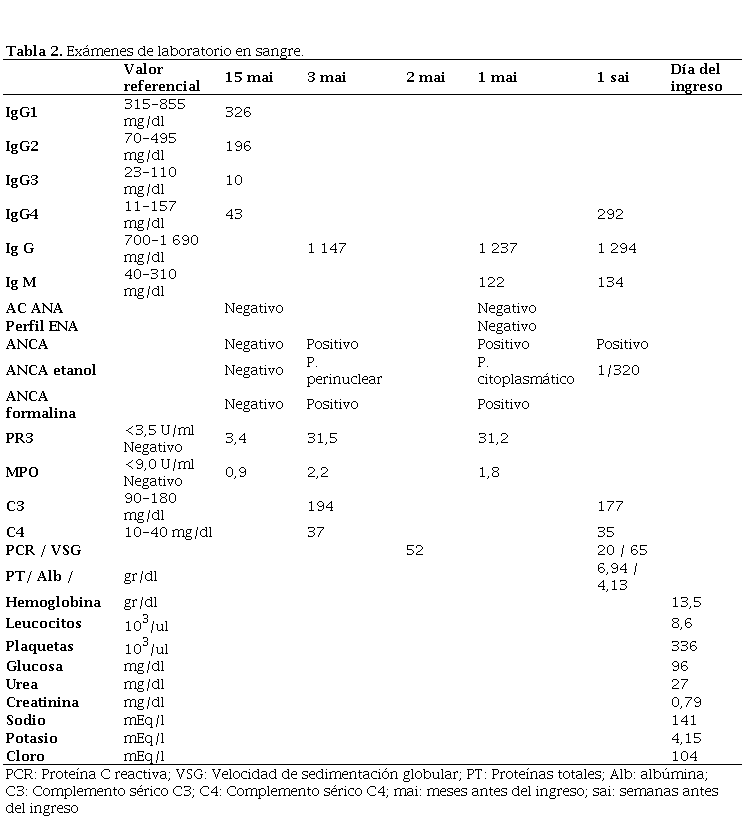
Exámenes de laboratorio en sangre.
Debido a la persistencia de los síntomas, 12 meses antes del ingreso se realizó una biopsia de meninges estereotáxica en otra institución la cual fue reportada como tejido conectivo de aspecto hipertrófico con focos granulomatosos crónicos de células linfomononucleares, histiocitos con necrosis caseosa y coloración alcohol acido resistente positiva para Mycobacterium tuberculosis (BK+), concluyendo en paquimeningitis con granulomas crónicos caseificantes (figura 2). Once meses antes del ingreso, en esa misma institución se inició tratamiento para tuberculosis con esquema 1 (rifampicina 600 mg/d, isoniacida 300 mg/d, etambutol 1 200 mg/d, pirazinamida 1 500 mg/d por 2 meses, seguido de 10 meses con rifampicina 600 mg/d e isoniacida 600 mg/d), y corticoterapia (Inició con dexametasona 24 mg/d, disminuyendo progresivamente 4 mg por semana). Después de un mes de haber iniciado tratamiento, cursó con cefalea a predominio frontal de moderada intensidad y se realizó RM cerebral donde se evidenció engrosamiento paquimeníngeo en la convexidad frontoparietal izquierdo de 8 mm (figura 3).
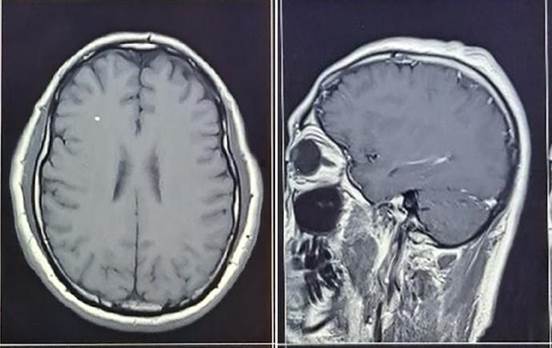
Figura 1.
RMN cerebral con gadolinio 15 meses antes del ingreso
Engrosamiento paquimeníngeo parietal izquierdo de hasta 5 mm, con leve edema cortical y sutil alteración de la señal diploica adyacente. En el diferencial se plantea proceso inflamatorio crónico o proceso infiltrativo. Quiste aracnoideo en cisterna cuadrigeminal, como hallazgo incidental.

Figura 2.
Biopsia de duramadre
Tejido conectivo de aspecto hipertrófico con focos granulomatosos crónicas a células linfomononucleares, histiocitos, con necrosis caseoso. El estudio de la coloración para bacilos alcohol acido resistente fue informado como positivo concluyendo como paquimeningitis con granulomas crónicos caseificantes.
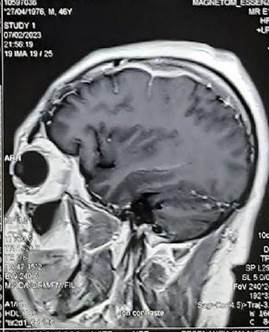
Figura 3.
RMN cerebral con gadolinio 10 meses antes del ingreso
Engrosamiento paquimeníngeo en la convexidad frontoparietal izquierda de 8 mm.
Diez meses antes de la admisión presentó parestesias en miembros superiores por lo que se le realizó una electromiografía (EMG), la cual evidenció una leve a moderada neuropatía sensorial simétrica y distal de mecanismo axonal en miembros superiores. Ocho meses antes del ingreso, presentó cefalea de gran intensidad asociada a vómitos, siendo hospitalizado en la misma institución por 2 meses, recibiendo dexametasona 20 mg/ día por 7 días, en disminución progresiva de dosis, siendo dado de alta con dosis de 12 mg/día asociado a mejoría de la intensidad de la cefalea.
Seis meses antes de la admisión, estando medicado con dexametasona 8 mg/día, presentó cefalea de moderada intensidad que no cedió con analgésicos, siendo hospitalizado nuevamente. En esta admisión se le realizó otra RMN cerebral (figura 4) donde se evidenció un engrosamiento meníngeo frontal izquierdo, tanto en duramadre como de la leptomeninge. Con respecto al estudio previo había incremento del grosor y de la captación de la leptomeninge y presencia de leve edema cerebral. Se administró dexametasona 32 mg/día por 7 días, disminuyendo progresivamente la dosis hasta 12 mg/día. Tuvo mejoría inicial de la cefalea, pero luego se tornó persistente. Luego de estar hospitalizado 3 meses se realizó otra biopsia de meninges por craneotomía, siendo el informe patológico: “tejido dural fibroso con hiperplasia meningotelial. Al examen microscópico se encontró la duramadre engrosada, fibrótica, con algunos focos inflamatorios de células linfomononucleares y también algunos vasos pequeños; se reportaron algunos nidos sólidos de células meningoteliales y ocasionales cuerpos de psammoma, con inmunofluorescencia negativa para IgM, IgG, IgA, C3, C1q y fibrinógeno”. Además, se obtuvo PCR (reacción de la polimerasa en cadena) para Mycobacterium tuberculosis negativo y un resultado ANCA positivo en sangre periférica (ver tabla 2, 3 meses antes del ingreso).
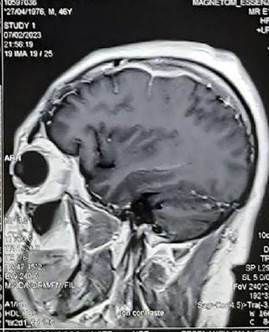
Figura 4.
RMN cerebral con gadolinio seis meses antes del ingreso.
Engrosamiento meníngeo frontal izquierdo, tanto en duramadre como de la leptomeninge. Con respecto al estudio previo se ha incrementado el grosor y la captación de la leptomeninge y hay leve edema cerebral en el sector del engrosamiento leptomeníngeo en comparación con estudio previo. Imagen quística en la cisterna supra cerebelosa que aplana el cerebelo.
Con estos resultados 2 meses antes del ingreso se administró prednisona 80 mg/día por 3 días, seguido de metilprednisolona 64 mg/día por 14 días, luego, metilprednisolona 48 mg/día por 14 días, seguido de 40 mg/día por 14 días, con mejoría parcial de la sintomatología siendo dado de alta.
Consumía cerveza 2 a 3 veces por mes y 2 cigarrillos al mes hasta hace 4 años. Negaba uso de drogas ilícitas. Se desempeñaba como instructor deportivo. Era casado y sexualmente activo con uso de preservativo. Antecedentes familiares: Padre con neoplasia maligna de próstata en tratamiento.
Quince días antes del ingreso por persistencia de la cefalea, estando recibiendo metilprednisolona 40 mg/día fue admitido en nuestro hospital.
En las funciones biológicas presentaba un ánimo deprimido y negaba variaciones de peso. Tenía antecedentes de contacto tuberculoso hace 8 años. Además, escleritis nodular en ojo izquierdo, hemorragia digestiva por úlcera duodenal y depresión mayor diagnosticados durante el último año. La medicación que usaba antes de esta última admisión fue: metilprednisolona 40 mg/día, esquema en segunda fase para el tratamiento de la tuberculosis, sertralina 50 mg/día, clonazepam 0,5mg/día, levetiracetam 500 mg c/12h, esomeprazol 40 mg/d y nepafenaco en gotas en ojo izquierdo.
En la revisión anamnésica de aparatos y sistemas presentaba cefalea, parestesias y temblor de mano derecha, e hiperhidrosis.
Al examen físico presentaba PA: 120/80 mm Hg, frecuencia cardiaca 73 lpm, frecuencia respiratoria: 18 rpm, saturación de oxígeno: 98% a FiO. ambiental. Estaba en aparente regular estado general, regular estado de nutrición y de hidratación. Presentaba facies cushingoide. No había lesiones en la piel ni edemas. En el ojo izquierdo había inyección conjuntival a predominio de zona temporal. Las pupilas eran isocóricas y foto reactivas. En el tórax, aparato cardio vascular y abdomen no presentaba alteraciones. Estaba despierto, conectado con el entorno, orientado en tiempo, espacio y persona. El examen de pares craneales era normal y la sensibilidad estaba conservada. La fuerza y los reflejos osteotendinosos eran normales en las 4 extremidades. El examen de signos cerebelosos no era significativo. No había signos meníngeos y el signo de Babinski era negativo bilateral.
Los exámenes de laboratorio de ingreso se muestran en la tabla 2. Además, se obtuvo un examen de orina con recuento normal de leucocitos y hematíes. La proteinuria de 24 horas fue de 427,4 mg. Los estudios serológicos para VIH, hepatitis B, C y sífilis, resultaron negativos. Se obtuvo perfil autoinmune registrado en tabla 2
Presentó PPD en 15 mm y se realizó otra punción lumbar con los resultados mostrados en la tabla 1; la radiografía de tórax mostró aumento de la trama vascular, sin evidencia de otras lesiones.
Se discute el caso con las especialidades de medicina interna, neurología, reumatología y neumología.
DISCUSIÓN CLÍNICA
Dr. Sergio Vásquez Kunze (Medicina interna):
Conocí a este paciente desde su primera admisión en nuestro hospital. El síntoma cardinal desde el inicio y durante todo el curso de la enfermedad es la cefalea. Esta tiene varios signos de alarma desde el inicio, como pérdida de conciencia, vómitos, mioclonías, focalización sensitiva y motora. Destaca el ojo rojo izquierdo de etiología a determinar. La punción lumbar inicial fue normal y una hecha posteriormente muestra hipertensión endocraneana. Las imágenes (RMN) realizadas en forma repetida para su estudio muestran engrosamientos focales y realce con el contraste de la paquimeninge frontal y parietal izquierdo lo que hace el diagnóstico de paquimeningitis.
Para la discusión del caso voy a centrarme en el hallazgo más específico que es la paquimeningitis, también denominada paquimeningitis hipertrófica, y comentar sus diferentes causas y probabilidad diagnóstica de acuerdo con el curso de la enfermedad de este paciente.
Paquimeningitis hipertrófica (PH)
Es la afección de la duramadre en contraste con la afección de la leptomeninge que vemos más frecuentemente y solemos denominar simplemente meningitis. El síntoma más frecuente es la cefalea y como la duramadre está en estrecha relación con pares craneales, nervios ópticos y senos cavernosos, puede manifestarse con alteración de estas estructuras y dañarlas. Los síntomas motores o sensitivos dependen de la localización de la paquimeningitis pues esta puede ser focal o difusa. (1)
La PH tiene múltiples etiologías, si no se halla ninguna se denomina PH Idiopática (PHI). El diagnóstico se establece mediante estudios serológicos, microbiológicos e imágenes de acuerdo a las principales causas de esta enfermedad y una biopsia de duramadre para documentar la etiología específica. La mayoría de este plan diagnóstico se hizo en el paciente. A continuación, se discutirán las causas en el contexto del paciente y su probabilidad en este caso.
Idiopática. La PH idiopática es un diagnóstico de exclusión luego de haber descartado las otras causas. Sus manifestaciones están confinadas solo a la meninge y se manifiesta típicamente con cefalea y alteraciones de la visión (1). La biopsia de duramadre es inespecífica y no presenta hallazgos correspondientes a otras patologías.
Neoplasias. Están descritas las metástasis a la duramadre del cáncer de pulmón, de mama y gástrico. También se encuentran los linfomas, la histiocitosis y los meningiomas en placa (2). Exceptuando el último, estas causas se sospechan por su afectación multisistémica, la afectación del órgano primariamente comprometido y las metástasis en ganglios y óseas. Nuestro paciente no tenía estos compromisos por lo cual hacen estas posibilidades muy improbables.
Infecciones. Estas fueron las primeras causas identificables de la paquimeningitis hipertrófica (3). Sífilis meningovascular es una causa importante en el diagnóstico diferencial y debe ser descartada por medio de la serología. En este paciente es negativa lo cual hace muy improbable. La meningitis fúngica principalmente por Aspergilosis también se encuentra descrita (4). En este paciente los estudios microbiológicos fueron repetidamente negativos.
Tuberculosis es una etiología importante de la paquimeningitis que merece análisis más detallado en este paciente. Desde el comienzo este paciente tenía una historia con factores de riesgo para este diagnóstico. Son resaltables el contacto tuberculoso, un PPD positivo y ausencia de profilaxis anti-TBC antes del inicio de la enfermedad. Si bien tenía imágenes pulmonares negativas para TBC, el 50% de afectación del SNC se puede dar sin lesión pulmonar (5). Al paciente le realizaron 2 biopsias de duramadre en otra institución. En la primera de ellas se diagnosticó tuberculosis con hallazgos de granulomas y una tinción alcohol ácido resistente (AAR) (BK) positiva en la pieza anatómica y empezó tratamiento anti TBC. Sin embargo, a pesar de recibir tratamiento de primera línea por varios meses el paciente tuvo una evolución clínica y radiológica desfavorable. Esto llama fuertemente la atención y obliga a revisar el proceso diagnóstico u otras explicaciones para la falta de respuesta. La primera dificultad es que no hay un cultivo positivo para tuberculosis. Esto no solo dificulta la falta de conocimiento de la sensibilidad de las drogas antituberculosas, sino que también deja la posibilidad de un falso positivo de la lectura del BK en la patología (6). Los granulomas (caseificante o no) son inespecíficos de tuberculosis y se pueden encontrar en otras patologías que también son causas importantes de PH como son la sarcoidosis y la granulomatosis con poliangeiitis. En una segunda biopsia ya no se describe una tinción AAR positiva, y un PCR para Mycobacterium tuberculosis resulta negativo en la biopsia. Los granulomas ya no se describen, pero éstos pueden haberse visto afectados por el tratamiento con esteroides. Esta evolución y hallazgos hacen cuestionar el diagnóstico de TBC y obligan a revisar la patología de las biopsias, especialmente de la primera. Dentro del plan de trabajo es esencial solicitar una revisión de la patología por nuestros patólogos y plantear diagnósticos alternos como causa de la PH en este paciente.
Autoinmunes/Granulomatosas
Sarcoidosis: es una causa importante de PH, destaca su compromiso pulmonar en más del 80% de pacientes (7) lo cual no presentaba este paciente. El SNC se afecta en un porcentaje menor (8) dentro del cual puede haber, neuropatía del 7mo par craneal, lesiones parenquimales, neuritis óptica y meningitis (incluyendo PH) (8). También puede haber neuropatía periférica que este paciente si presentaba. Además, puede haber compromiso ocular y este paciente debutó con un ojo rojo y se hizo un diagnóstico de escleritis. El diagnóstico se hace con la biopsia de tejido y visualización de granulomas no caseificantes compactos (“back to back”) y descartando otras patologías granulomatosas. Esta patología suele responder a corticoides. En nuestro paciente los hallazgos de la biopsia no son los granulomas característicos, no hay compromiso pulmonar y la respuesta a corticoides parece parcial. Se deben descartar otras causas.
Enfermedad relacionada a IgG4 (IgG4-ER): Esta enfermedad es generalmente multisistémica y se produce por depósitos de IgG4 en los tejidos afectados. Los más comunes son las glándulas salivares mayores, la pancreatitis autoinmune tipo 1 y colangitis esclerosante (9), sin embargo, pueden afectar virtualmente cualquier órgano, en forma múltiple o en solitario, como la afectación meníngea. La PH por IgG4-ER se manifiesta como cefalea y por extensión a los senos cavernosos y órbita puede producir oftalmoparesias y a la hipófisis pudiendo causar hipofisitis con manifestaciones hormonales (10). El diagnóstico se hace con medición de niveles de IgG4 en sangre y con biopsia de duramadre que muestra inmunohistoquímica para IgG4 en linfocitos y plasmocitos y fibrosis “estoriforme” (11); sin embargo, estos hallazgos pueden encontrarse también en neoplasias, enfermedad de Castleman o granulomatosis con poliangeiitis, así que el diagnóstico debe hacerse excluyendo otras enfermedades como éstas. Nuestro paciente tuvo una tinción negativa para inmunoglobulinas en la biopsia de duramadre, sin embargo, no fue una tinción específica para IgG4 la cual debería llevarse a cabo. Los valores de IgG4 en sangre de este paciente no soportan ni descartan el diagnóstico.
Granulomatosis con poliangeiitis (GPA): De las enfermedades autoinmunes la GCP es la que más frecuente se manifiesta como PH (12). La GPA es una vasculitis de vasos pequeños asociado a ANCA. Su manifestación es multisistémica. Incluye principalmente lesiones en vías aéreas altas (senos paranasales) y bajas, compromiso pulmonar y glomerulonefritis característicamente, pero puede afectar cualquier órgano. También puede ser limitada a un órgano inicialmente y luego progresar en forma multisistémica (13). Se caracteriza por tener anticuerpos ANCA positivos. Estos por inmunofluorescencia (IF) son característicamente ANCA-C y por ELISA anti PR3 (90%). Aunque también pueden ser ANCA-P y anti-MPO, pero es más infrecuente (14). Inicialmente pueden ser negativos en un 10% sobre todo si hay una enfermedad limitada (15). En el sistema nervioso periférico se puede manifestar como mononeuropatía múltiple y en el central como neuropatía craneal, lesiones encefálicas y PH principalmente. Es interesante que en la PH se encuentra con frecuencia ANCA MPO positivo y el ANCA C se presenta más frecuente cuando ya hay compromiso multisistémico o lesiones cerebrales. (16)
Nuestro paciente adicionalmente a la PH tuvo un diagnóstico de escleritis, la cual también es una manifestación ocular de la GPA. Inicialmente el ANCA fue negativo, pero en evaluaciones posteriores fue repetidamente positivo, siempre PR3 positivo, aunque en la IF fue inicialmente ANCA P y luego ANCA C concordante. Las biopsias no evidenciaron vasculitis, pero tuvo un reporte de granulomas necrotizantes de otra institución. Es importante conocer que el rendimiento diagnóstico en biopsias no renales es bajo, siendo el hallazgo de vasculitis de vasos pequeños solo en el 23%, granulomas en 43% y necrosis en 35%. (17)
La presentación de PH, escleritis y anticuerpos ANCA C positivos repetidos, el descarte en la patología de las otras enfermedades que causan esta condición y la respuesta a corticoides a dosis altas hacen que el mejor diagnóstico para este paciente sea una PH por GPA. Se debería discutir adicionar una segunda droga para el tratamiento de una GPA para un control más eficaz de la enfermedad.
REVISIÓN DE LA PATOLOGÍA
Se solicitó al servicio de patología de nuestro hospital la revisión de la anatomía patológica de las dos biopsias previas concluyendo en presencia de “tejido fibroconectivo con engrosamiento moderado y focos de inflamación, no presencia de BAAR (BK) ni tampoco granulomas caseificantes.” La tinción de linfocitos para IgG4 resultó negativa en la inmunohistoquímica.
Dr. Alejandro Escalaya (Neurología)
El cuadro clínico se caracterizó principalmente por cefalea y síntomas neurológicos focales paroxismales; estos últimos incluyeron síntomas sensitivos y motores positivos en el miembro superior derecho, lo cual sugirió crisis epilépticas focales. Al ampliar la anamnesis sobre este tipo de crisis llamó la atención que fueran precipitadas por movimientos voluntarios y con propósito específico de la mano derecha. Este tipo de crisis inducidas por movimientos pasivos o activos de una extremidad se le denomina crisis inducidas por propiocepción y generalmente indican compromiso del lóbulo parietal (18). El estudio de resonancia de encéfalo con contraste confirmó la localización propuesta, mostrando además realce paquimeníngeo focal con leve edema cortical parietal subyacente. El diagnóstico diferencial incluye causas infecciosas, neoplásicas e inflamatorias. Las dos primeras posibilidades son descartadas luego de los estudios en líquido cefalorraquídeo y la revisión de las dos biopsias de meninge. Dentro de las causas inflamatorias es importante mencionar la posibilidad de coexistencia de positividad ANCA y enfermedad relacionada a IgG4, sobre todo en enfermedad localizada en cabeza-cuello y biopsia meníngea que no reúne los criterios de vasculitis (19). También es importante mencionar que no todos los casos de paquimeningitis relacionado a ANCA presentan inflamación granulomatosa con vasculitis necrotizante en la histología (20). Teniendo en cuenta la positividad para ANCA PR3 en suero y la ausencia de células plasmáticas positivas para IgG4 en la patología se plantea como mejor posibilidad diagnóstica Paquimeningitis hipertrófica asociado a vasculitis ANCA.
Dr. Armando Calvo Quiroz (Reumatología)
Realizar el diagnóstico diferencial de una manifestación infrecuente como la paquimeningitis es una labor difícil. Las mnemotecnias son un recurso que podemos utilizar para facilitar el enfoque diagnóstico, así VINDICATE o DIAGNOSTICAME son mnemotecnias que nos recuerdan las posibles etiopatogenias que explicarían un hecho clínico, y luego de considerar las patogenias más probables, consideraríamos los diagnósticos nosológicos pertinentes. VINDICATE: V-vascular, I-infeccioso, N-neoplasia, D-drogas, I-idiopática, C-congénita, A-autoinmune, T-trauma, E-endocrina o metabólica (21) y DIAGNOSTICAME: D–degenerativa/deficiencia, I–infecciosa/inflamatoria, A–autoinmune, G–genética (congénita), N–neoplásica, O–ocupacional (ambiental), S–simulación (facticia o psicosomática), T–trauma/tóxico (incluyendo drogas y medicamentos), I–iatrogénica/idiopática (incluyendo trastornos funcionales), C–cardiovascular, A–alérgica, M–metabólica, E–endócrina. (22)
Un recurso moderno para ayudarnos a realizar un diagnóstico diferencial lo constituye el empleo de la inteligencia artificial (IA). En Bing Copilot (23) ingresamos la pregunta ¿cuál es el diagnóstico diferencial de la paquimeningitis?, obteniendo la siguiente respuesta:
“Algunas de las posibles causas de la paquimeningitis son:
Infecciones: bacterianas (por ejemplo, tuberculosis, sífilis, meningococo), fúngicas (por ejemplo, criptococosis, aspergilosis), parasitarias (por ejemplo, neurocisticercosis, echinococcosis) o virales (por ejemplo, herpes, varicela zoster).
Neoplasias: tumores primarios o metastásicos de la duramadre o de las estructuras adyacentes (por ejemplo, meningioma, linfoma, carcinoma).
Enfermedades autoinmunes: artritis reumatoide, lupus eritematoso sistémico, granulomatosis con poliangeítis, enfermedad de Behçet, sarcoidosis, enfermedad relacionada con IgG4.
Idiopática: cuando no se identifica ninguna causa específica, se denomina paquimeningitis hipertrófica idiopática o paquimeningitis crónica fibrosante.”
Bing Copilot nos muestra la fuente de donde proviene la información (aconsejamos una lectura crítica de las mismas) y en el modo de consulta “más creativo” nos da una guía para el manejo diagnóstico, en el caso de la paquimeningitis menciona que es necesario para el diagnóstico el análisis de la información proveniente de la anamnesis, examen físico, laboratorio, imágenes y especialmente de la biopsia, tal como ha sido realizado en este caso.
El diagnóstico diferencial de paquimeningitis ya ha sido muy bien realizado por el Dr. Vásquez y el Dr. Escalaya, solo deseo destacar que se trata de un paciente varón de 47 años con tiempo de enfermedad de 15 meses caracterizado por paquimeningitis, neuropatía periférica, escleritis nodular, reactantes de fase aguda elevados, ANCA PR3 positivo, anticuerpos antinucleares y perfil ENA negativos, complemento C3 y C4 normales, estudio de líquido cefalorraquídeo y biopsia de meninge que mostró granulomas y descartó infección, neoplasia y enfermedad relacionada con IgG4; por tanto el diagnóstico de Granulomatosis con poliangeítis (GPA) es apropiado.
El paciente inicialmente recibió GC y micofenolato pues aún no se tenía la inmunohistoquímica que descartara enfermedad relacionada con IgG4, recibido el resultado de inmunohistoquímica inició terapia con ciclofosfamida.
La evolución del paciente demuestra que su enfermedad responde adecuadamente a la terapia con glucocorticoides (GC), sin embargo, recae al disminuir las dosis, lo cual señala claramente la necesidad de una terapia inmunosupresora a fin de mantener la remisión de los síntomas.
Actualmente se recomienda en pacientes con vasculitis ANCA asociada, como GPA o poliangeítis microscópica, con compromiso severo (amenaza de pérdida de un órgano o la vida) iniciar terapia con dosis altas de GC y ciclofosfamida o rituximab, con el objetivo de inducir la remisión de la enfermedad. En caso de nefritis con retención nitrogenada > 3 mg/dl se recomienda el inicio de plasmaféresis. La dosis de corticoides se reducirá al equivalente de prednisona 5 mg/día, en cuatro a cinco meses. La administración de avacopan permitirá una menor exposición a los GC. Para el mantenimiento de la remisión se recomienda rituximab, siendo alternativas posibles la azatioprina y el metotrexato. La duración total de la terapia será entre 24 a 48 meses. (24)
Dr. Enrique Morello (Neumología)
Si damos validez al hallazgo de BK (+) en el estudio histológico de la primera biopsia de duramadre realizado en otra institución y asumimos que estamos frente a un caso de paquimeningitis tuberculosa, la mala evolución clínica del paciente tendría que estar explicada por una falla al tratamiento (tuberculosis resistente a fármacos de primera línea) o una reacción paradojal al tratamiento antituberculoso. La tuberculosis resistente la alejamos por el cuadro clínico ondulante del paciente durante el transcurso del tratamiento y por los resultados negativos para tuberculosis en los estudios posteriores incluido la segunda biopsia de duramadre, cultivos y estudios moleculares. Si bien el paciente presentó mejoría inicial con deterioro clínico posterior no se observaron en estudios de imágenes la aparición de nuevas lesiones o granulomas en parénquima cerebral siendo el compromiso exclusivo de meninges lo cual nos aleja la posibilidad de reacción paradojal al tratamiento antituberculoso.
¿Se podría tratar de un caso falso positivo? El diagnóstico histológico de tuberculosis se basa en la identificación en los tejidos de inflamación granulomatosa crónica necrotizante comúnmente asociada a la presencia de células gigantes multinucleadas con necrosis central. Las micobacterias sp son la principal causa de granulomas necrotizantes, pero hay que tener en cuenta que estos pueden verse en otras infecciones, enfermedades autoinmunes, alérgicas y neoplásicas.
La microscopia directa en las biopsias de meninge y dura madre tienen baja sensibilidad siendo el cultivo el gold standard para el diagnóstico de paquimeningitis tuberculosa. El empleo de pruebas rápidas de reacción en cadena de la polimerasa y de resistencia a rifampicina (GeneXpert MTb/RIF) de muestras de líquido cefalorraquídeo son de gran utilidad también para el diagnóstico de tuberculosis meníngea.
Si bien la baciloscopia directa tanto en esputo como en tejidos tiene una alta sensibilidad pueden presentarse falsos positivos, hay reportes de estudios de baciloscopia directa donde los falsos positivos se presentan en el 0,11% al 0,48% de las muestras procesadas. De estos la principal causa son deficiencias en la coloración y en menor porcentaje errores de lectura.
La técnica de tinción ácido-alcohol resistente de Ziehl-Neelsen depende de la capacidad del microorganismo para retener el colorante (carbol fucsina) al ser tratado con una solución acido-alcohol. Existen reportes de cuando las muestras procesadas son almacenadas en sitios húmedos y con temperatura elevada pueden influenciar en la estabilidad de la fucsina, donde pueden producir precipitados de cristales y ocasionar resultados falsos positivos. La presencia de micobacterias no tuberculosas en el agua con la que se realiza la tinción puede ser causa de falsos positivos. También puede existir transferencia de micobacterias entre distintos frotis, así como contaminación en el aceite de inmersión.
Además, hay que tener en cuenta que existen micobacterias no tuberculosas y otros gérmenes con propiedades tintoriales de ácido alcohol resistencia como la Nocardia spp, Legionella micdadei, Rhodococcus sp. y quistes de Cryptosporidium sp., Isospora sp., Cyclospora sp. y Microsporidea, aunque estás presentan menos estabilidad en la coloración.
El género Mycobacterium incluye 95 especies diferentes de microorganismos, todos ellos de aspecto muy similar en la tinción de ácido–alcohol resistencia. Este género incluye a los gérmenes del complejo Mycobacterium tuberculosis y a las micobacterias no tuberculosas.
Planteamos que el resultado BK + reportado en la anatomía patológica de la primera biopsia de duramadre se trate de un falso positivo y se sugiere suspensión de los fármacos antituberculosos.
EVOLUCIÓN
El paciente permaneció hospitalizado durante 3 semanas tiempo en el cual se continuó con metilprednisolona 40 mg/día, iniciando en la última semana de hospitalización dexametasona 12 mg/día durante un mes, recibiendo luego dosis de 10 mg/día con mejoría de la cefalea. Al alta se inició mofetil micofenolato 1g/día.
Al mes de haber sido dado de alta, presentó dolor abdominal asociado a hemorragia digestiva baja, por lo que fue hospitalizado durante una semana en nuestro hospital, se realizó una tomografía abdominal donde se observó signos de moderada colitis a nivel de colon ascendente y parte del colon transverso con escaso líquido libre en la cavidad abdominal. La colonoscopía evidenció colitis segmentaria y proctitis segmentaria inespecífica sin alteración a la ileoscopía distal obteniéndose biopsias en las que se evidenció “mucosa colónica con inflamación crónica leve sin actividad, lámina propia con edema y congestión vascular”, no se observaron granulomas ni parásitos, siendo manejado con antibióticos, corticoides y suspensión del micofenolato.
Luego del alta se inició ciclofosfamida 1g en pulsos mensuales y se realizó disminución progresiva de la dosis de dexametasona de 2 mg/día cada 2 semanas hasta la dosis de 4 mg/ día, seguido de una disminución de 0,5 mg cada 2 semanas, estando actualmente con dosis de 2,5 mg/día con mejoría de la sintomatología. La RMN cerebral en el seguimiento evidenció discreta disminución del espesor paquimeníngeo frontoparietal bilateral a predominio izquierdo en comparación del estudio previo.
DIAGNÓSTICO FINAL
-
Paquimeningitis Hipertrófica asociada a Vasculitis ANCA C
-
Granulomatosis con poliangeítis
REFERENCIAS BIBLIOGRÁFICAS
1. Kupersmith MJ, Martin V, Heller G, Shah A, Mitnick HJ. Idiopathic hypertrophic pachymeningitis. Neurology. 2004 Mar; 62(5):686-94. doi: 10.1212/01.wnl.0000113748.53023.b7.
2. Laigle-Donadey F, Taillibert S, Mokhtari K, Hildebrand J, Delattre JY. Dural metastases. J Neurooncol. 2005; 75:57-61. doi: 10.1007/s11060-004-8098-1.
3. Fain O, Mekinian A. Les pachyméningites. Rev Med Interne. 2017; 38(9):585-91. Doi: https://doi.org/10.1016/j.revmed.2017.03.011
4. Antinori S, Corbellino M, Meroni L, Resta F, Sollima S, Tonolini M, et al. Aspergillus meningitis: A rare clinical manifestation of central nervous system aspergillosis. Case report and review of 92 cases. J Infect. 2013 Mar; 66(3):218-38. doi: 10.1016/j.jinf.2012.11.003.
5. Rock RB, Olin M, Baker CA, Molitor TW, Peterson PK. Central nervous system tuberculosis: pathogenesis and clinical aspects. Clin Microbiol Rev. 2008 Apr; 21(2):243-61. doi: 10.1128/CMR.00042-07
6. Mentula S, Paakkanen J, Hyyryläinen HL. External quality assessment by European mycobacterial laboratories: results of AFB microscopy and identification rounds. Diagn Microbiol Infect Dis. 2022 Oct; 104(2):115757. doi: 10.1016/j.diagmicrobio.2022.115757.
7. Judson MA. The clinical features of sarcoidosis: a comprehensive review. Clin Rev Allergy Immunol. 2015 Aug; 49(1):63-78. doi: 10.1007/s12016-014-8450-y.
8. Ibitoye RT, Wilkins A, Scolding NJ. Neurosarcoidosis: a clinical approach to diagnosis and management. J Neurol. 2017; 264(5):1023-8. doi: 10.1007/s00415-016-8336-4.
9. Kamisawa T, Funata N, Hayashi Y, et al. A new clinicopathological entity of IgG4-related autoimmune disease. J Gastroenterol. 2003; 38:982. doi: 10.1007/s00535-003-1175-y.
10. AbdelRazek MA, Venna N, Stone JH. IgG4-related disease of the central and peripheral nervous systems. Lancet Neurol. 2018 Feb;17(2):183-92. doi: 10.1016/S1474-4422(17)30471-4.
11. Khosroshahi A, Stone JH. A clinical overview of IgG4-related systemic disease. Curr Opin Rheumatol 2011; 23:57-66. doi: 10.1097/BOR.0b013e3283418057.
12. Smoleńska Ż, Masiak A, Zdrojewski Z. Hypertrophic pachymeningitis as an important neurological complication of granulomatosis with polyangiitis. Reumatologia. 2018; 56(6):399-405. doi: 10.5114/reum.2018.80719.
13. Stone JH, Wegener's Granulomatosis Etanercept Trial Research Group. Limited versus severe Wegener's granulomatosis: baseline data on patients in the Wegener's granulomatosis etanercept trial. Arthritis Rheum. 2003 Aug; 48(8):2299-309. doi: 10.1002/art.11075.
14. Kitching AR, Anders HJ, Basu N, Brouwer E, Gordon J, Jayne DR, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020 Aug 27; 6(1):71. doi: 10.1038/s41572-020-0204-y.
15. Savige J, Pollock W, Trevisin M. What do antineutrophil cytoplasmic antibodies (ANCA) tell us? Best Pract Res Clin Rheumatol. 2005 Apr; 19(2):263-76. doi: 10.1016/j.berh.2004.10.003.
16. Yokoseki A, Saji E, Arakawa M, Kosaka T, Hokari M, Toyoshima Y, et al. Hypertrophic pachymeningitis: Significance of myeloperoxidase anti-neutrophil cytoplasmic antibody. Brain. 2014 Feb; 137(Pt 2):520-36. doi: 10.1093/brain/awt314.
17. Masiak A, Zdrojewski Z, Pęksa R, Smoleńska Ż, Czuszyńska Z, Siemińska A, Kowalska B, Stankiewicz C, Rutkowski B, Bułło-Piontecka B. The usefulness of histopathological examinations of non-renal biopsies in the diagnosis of granulomatosis with polyangiitis. Reumatologia. 2017; 55(5):230-236. doi: 10.5114/reum.2017.71638.
18. Zheng Y, Ming WJ, Zheng Z, Jiang HJ, Chen C, Wu H, Wang ZJ, Xu SS, Zhu JM, Ding MP, Wang S, Ding Y. Pearls & Oy-sters: Parietal Lobe Epilepsy in Disguise: Motor Attacks Induced by Proprioceptive Triggers. Neurology. 2022 Mar 22; 98(12):509-513. doi: 10.1212/WNL.0000000000200050.
19. Gautier F, Neumann L, Adle-Biassete H, Rubenstein E, Bernat AL, Chimon A, Mouly S, Sène D, Comarmond C. Pachymeningitis associated with IgG4-related disease and ANCA positivity: Case report and review of the literature. Autoimmun Rev. 2023 Apr; 22(4):103285. doi: 10.1016/j.autrev.2023.103285.
20. Shimojima Y, Sekijima Y. Hypertrophic pachymeningitis in ANCA-associated vasculitis: Clinical and immunopathological features and insights. Autoimmun Rev. 2023 Jun; 22(6):103338. doi: 10.1016/j.autrev.2023.103338.
21. Raciocinio clínico. Mnemónicos para diagnóstico diferencial: ACERTEINAMOSCA. Disponible en: https://raciocinioclinico.com.br/mnemonicos-diagnostico-diferencial-acerteinamosca/
22. Marfil-Garza BA, Ruiz-Ballesteros MM. DIAGNOSTICAME: una mnemotecnia novedosa para ayudar con el diagnóstico diferencial. Educ Med. 2017; 18(4):298-299.
23. Copilot con GPT 4. Disponible en: https://www.bing.com/search?q=Bing+AI&showconv=1&FORM=hpcodx
24. Hellmich B, Sanchez-Alamo B, Schirmer JH, Berti A, Blockmans D, Cid MC, et al. EULAR recommendations for the management of ANCA-associated vasculitis: 2022 update. Ann Rheum Dis. 2024 Jan 2; 83(1):30-47. doi: 10.1136/ard-2022-223764.
