Editorial
Impacto del cambio de los puntos de corte en el diagnóstico de anemia en la anemia infantil
Impact of changing the cut-off points in the diagnosis of anemia in childhood anemia
Impacto del cambio de los puntos de corte en el diagnóstico de anemia en la anemia infantil
Revista Médica Herediana, vol. 35, núm. 2, pp. 69-73, 2024
Universidad Peruana Cayetano Heredia

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
EDITORIAL / EDITORIAL
La anemia, es un estado donde la concentración de hemoglobina (Hb) es insuficiente para mantener el transporte de oxígeno a los tejidos que los requieren para desarrollar sus funciones. La anemia nutricional se define cuando el nivel de Hb se encuentra por debajo de un valor referencial debido a la deficiencia de uno o más de los nutrientes esenciales.
La OMS desde 1959 ha considerado que la principal deficiencia nutricional es la de hierro y por ello, los programas nacionales contra la anemia utilizan como estrategia la suplementación con hierro o la fortificación de alimentos con hierro (1). A pesar de intensos programas de intervención con suplemento de hierro o fortificación de alimentos con hierro la prevalencia de anemia se ha reducido modestamente en el mundo en los últimos 20 años.
El análisis de la información acumulada en los últimos 60 años nos permite destacar que la sola medición de hemoglobina para diagnosticar anemia es insuficiente pues no indica la causa específica de anemia. Para ello la OMS recomienda como preferente el uso del hemograma automatizado, que incluso es más costo-efectivo que la medición de la Hb por el hemoglobinómetro (HemoCue). La falta o la modesta respuesta a la intervención con hierro nos indica que la deficiencia de hierro no está siendo la causa principal de anemia. La OMS sugiere hacer una evaluación integral para el manejo de la anemia. En muchos países como el nuestro de ingresos medios y bajos, la anemia inflamatoria es una causa importante.
Por último, los criterios diagnósticos para definir anemia definidos por OMS de manera arbitraria han sido criticados por muchos trabajos científicos en el mundo donde se establece que el tener un valor referencial único de Hb 11 g/dl para definir anemia en niños de 6 a 59 meses obvia el cambio de Hb que se observa como parte de la ontogenia de los individuos.
Cuando una persona nace tiene valores elevados de Hb que luego se destruyen para convertir la Hb fetal (HbF) de alta afinidad por el oxígeno a una Hb adulta (HbA) de menor afinidad. Así, de manera normal la Hb puede disminuir a valores por debajo de 11 g/dl y que por definición de la OMS son considerados anémicos sin serlo.
Igualmente, la OMS ha considerado necesario ajustar la concentración de la Hb por la altura de residencia a partir de los 1 000 metros de altura (2) y ello determina que las poblaciones residentes a más de 3 500 metros de altura aumenten de manera desproporcionada la prevalencia de anemia. Este ajuste también ha sido criticado por los investigadores donde algunos indican que no es necesario hacer ajuste alguno, en tanto otros consideran que debe hacerse, pero con una nueva ecuación que se ajuste a los datos actuales y en mayor número poblacional.
La OMS ha atendido parcialmente estas críticas y ha modificado los puntos de corte de la Hb para definir anemia en niños de 6 a 23 meses siendo en la actualidad a partir del 8 de marzo de 2024 de 10,5 g/dl, y de 24 a 59 meses se mantiene en 11 g/dl; igualmente ha modificado la ecuación de ajuste de la Hb por la altitud. (3)
Con estos ajustes, se espera que las prevalencias de anemia se reduzcan de manera importante en infantes de 6 a 23 meses y en niños residentes en altitudes por encima de 3 500 metros. En la primera semana de abril de 2024, el Ministerio de Salud ha emitido una norma técnica para el manejo de la anemia donde incorpora las nuevas guías de la OMS para definir anemia (NTS N°213-MINSA/DGIESP-2024). (4)
Estos cambios originan la siguiente pregunta: ¿Qué implicaciones traerá esta variación de la prevalencia en la política pública desarrollada con los antiguos puntos de corte para definir anemia? A continuación, planteamos algunas implicancias:
Primero: La anemia en niños entre 6 y 35 meses a nivel nacional pasa de ser un problema de salud pública grave (≥40%) a uno moderado (20-39%) (5), así en Lima Metropolitana, con los nuevos puntos de corte la prevalencia de anemia en niños entre 2012 y 2017 pasa de 45,4% a 25,5% en un análisis con datos del CENAN/INS. (6)
Segundo: La política pública para reducir la anemia en niños entre 6 y 35 meses (suplementación universal con hierro, promoción de dieta rica en hierro, fortificación de alimentos como la harina de trigo y ahora el arroz) han tenido un crecimiento acorde a lo planteado en la política pública; así, en Lima Metropolitana se pasó de 20% de niños que recibieron suplemento de hierro en el 2014 a 31,6% en el 2022, con un incremento en +11,6%) aunque sólo redujo la prevalencia de anemia en -0,8%. (7)
Tercero: Estas cifras en el periodo mencionado, muestran que la politica pública no ha sido efectiva, pues no se logró el objetivo al 2021 (19% de prevalencia de anemia) mientras que el presupuesto se ha incrementado. Así, el presupuesto del Programa Articulado Nutricional - PAN casi se duplica entre 2010 y 2018, pero la anemia sólo se redujo en -7,1% y desde el 2018 al 2022 el presupuesto del PAN estuvo en promedio de 2 500 000 millones de soles con una reducción de sólo 1,1% como lo muestra el gráfico 1. (8-11)
Cuarto: La inversión por niño menor de 5 años en el 2022 fue de S/1 030,00 soles por año, este monto es cercano a lo invertido por países de ingreso medio alto (USD 270,00 dólares/niño menor de 5 años). (12)
Quinto: Aún no se consolidan prácticas saludables relacionadas con la anemia como, vacunas básicas completas según edad (53,4%), control de crecimiento y desarrollo (CRED) completo según edad (3%) o disminución de eventos de infección respiratoria aguda (IRA) y enfermedad diarreica aguda (EDA) con prevalencias de +10% (7), según datos de Lima Metropolitana. (13)
Sexto: Existe una transición nutricional (reducción de la desnutrición crónica e incremento del sobrepeso y obesidad), 8,4% de menores de 5 años tienen exceso de peso (14). La priorización del consumo de hierro en vehículos alimentarios calóricos de baja densidad nutricional (ricos en carbohidratos) como la harina, arroz y el azúcar en proyecto, contribuirían a este incremento de peso.
Séptimo: El análisis causal de este problema público a partir de los nuevos puntos de corte, se han modificado. Por tanto, el diseño de la política pública debe ser replanteado en función a la nueva evidencia científica. (15)
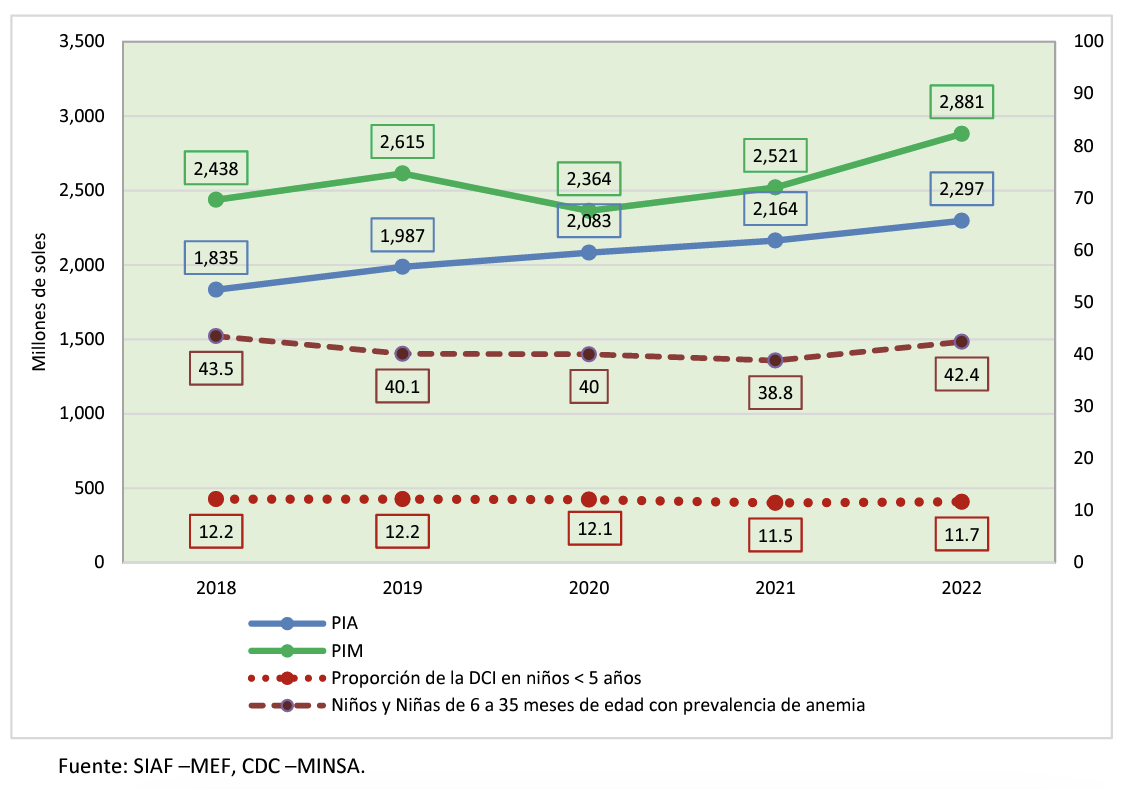
Gráfico 1. Presupuesto institucional de apertura, presupuesto institucional modificado e indicador: porcentaje de anemia en niños de 6 a 35 meses, 2018-2022.
Octavo: Según "Las Prioridades Nacionales en Salud 2024-2030", la malnutrición y anemia por déficit de hierro es un problema de salud priorizado (16), conllevando actividades y presupuesto que no solucionarían el problema de anemia en infantes de 6 a 35 meses si sigue siendo aplicado de la misma forma, más aún, coadyuvará al incremento del sobrepeso y obesidad en menores de 5 años. (17)
Otra pregunta que se origina de estos cambios en las guías de la OMS es si ¿Realmente se debe suplementar a infantes desde los 4 meses incluso a niños de 6 a 59 meses que no son anémicos, como lo disponen las normas vigentes del MINSA? Hay preocupación en mucha de la comunidad científica sobre el efecto del exceso de hierro en la dieta, teniendo en cuenta que el hierro que no se absorbe en el duodeno va hacia el intestino grueso afectando negativamente la microbiota intestinal y todo hierro que ingrese en exceso se acumula en los tejidos pudiendo a largo plazo generar sobrecarga de hierro, la cual se asocia con diversas patologías.
Finalmente, es necesario actualizar las bases de datos de las prevalencias de anemia en menores 36 meses, para sincerar el problema público de la prevalencia de anemia y reestructurar la política pública para tener la efectividad esperada.
En conclusión, la política pública de reducción de la anemia en niños entre 6 y 35 meses debe incorporar las nuevas evidencias, como viene realizándose con la NTS N° 213-MINSA/DGIESP-2024 que corrige los puntos de corte; sin embargo, la intervención del Estado frente a la anemia requiere modificaciones sustanciales a la luz de las investigaciones y lecciones.
REFERENCIAS BIBLIOGRÁFICAS
1. World Health Organization. Study Group on Iron Deficiency Anaemia & World Health Organization. Iron deficiency anaemia: report of a study group [meeting held in Geneva from 29 September to 4 October 1958]. Geneva: World Health Organization. 1959. Pp:1-15. https://iris.who.int/handle/10665/40447
2. World Health Organization (WHO). Iron Deficiency Anemia Assessment, Prevention and Control: A guide for programme managers. Geneva: World Health Organization, 2001.
3. World Health Organization (WHO). Guideline on haemoglobin cutoffs to define anaemia in individuals and populations. Geneva: World Health Organization; 2024. Disponible en: https://www.who.int/publications/i/item/9789240088542
4. Ministerio de Salud. NTS N° 213-MINSA/DGIESP-2024, Norma Técnica de Salud: Prevención y control de la anemia por deficiencia de hierro en el niño y la niña, adolescentes, mujeres en edad fértil, gestantes y puérperas. 2024: 1-38
5. De Benoist B, McLean E, Egli I, Cogswell M. Worldwide prevalence of anaemia 1993–2005 WHO Global database on Anaemia, 2008 OMS, CDC. 2008.
6. Gonzales GF. Infobae: Los nuevos puntos de la OMS influyen en la disminución de la enfermedad en el Perú, 03 Abr, 2024. https://www.infobae.com/peru/2024/04/03/anemia-infantil-los-nuevos-puntos-de-la-oms-influyen-en-la-disminucion-de-la-enfermedad-en-el-peru/
7. INEI. Encuesta Nacional de Programas Presupuestales, Instituto Nacional de Estadística e Informática (Lima). 2023
8. MINSA. "Plan Nacional para la reducción y control de la Anemia Materno Infantil y la Desnutrición Crónica Infantil en el Perú: 2017-2021" RM N° 240-2017/MINSA, Lima. 2017.
9. Marull Espinoza, M. Evaluación integral de la política pública para reducir la prevalencia de anemia y de desnutrición crónica en menores de 3 años, en Lima Metropolitana y Callao, entre 2009 y 2018. Lima: Tesis Doctoral - Universidad San Martín de Porres.2021.
10. MEF. Consulta amigable de ejecución de gasto (Lima). http://apps5.mineco.gob.pe/transparencia/Navegador/default.aspx?y=2017&ap=ActProy. 2019.
11. MEF. Programa Articulado Nutricional - Programa Presupuestal Orientado a Resultados, Reporte de seguimiento anual 2022; la fecha (25 abril 2024). 2023 http://efaidnbmnnnibpcajpcglclefindmkaj/https://www.minsa.gob.pe/presupuestales/doc2022/reporte-seguimiento/Reporte_Anual_2022_PP_0001_PPoR_1001.pdf
12. OMS. Los países están gastando más en salud, pero las personas siguen pagando demasiado de sus bolsillos; Ginebra, 20 de febrero de 2019 en: https://www.who.int/es/news/item/20-02-2019-countries-are-spending-more-on-health-but-people-are-still-paying-too-much-out-of-their-own-pockets?ssp=1&darkschemeovr=1&setlang=es-PE&safesearch=moderate
13. INEI. Encuesta Demográfica y de Salud Familiar 2022. (Lima). 2023.
14. CENAN. Vigilancia de la situación del sobrepeso, obesidad y sus determinantes en el marco del observatorio de nutrición y estudio del sobrepeso y obesidad informe técnico 2023. (Lima). 2023.
15. Curcio P. Metodología para la evaluación de políticas públicas de salud. POLITEIA, 2007; 38(30): 59-85.
16. MINSA. Prioridades Nacionales de Salud 2024-2030. Resolución Ministerial N° 184-2024/MINSA (Lima). 2024
17. OMS. Obtenido de Sobrepeso y Obesidad; OMS (Ginebra). https://www.who.int/es/news-room/fact-sheets/detail/obesity-and overweight#:~:text=%2Fm2).2021.
Notas de autor
Correspondencia: Gustavo F. Gonzales, e-mail: gustavo.gonzales@upch.pe
Información adicional
redalyc-journal-id: 3380
Enlace alternativo
https://revistas.upch.edu.pe/index.php/RMH/article/view/5387/5664 (pdf)
