Financiamiento
Nº de contrato: Nº 11121354
Beneficiario: FONDECYT
Fuente: Fondo Nacional de Desarrollo Científico y Tecnológico de Chile
Resumen: El objetivo es evaluar el comportamiento de las inequidades presentes en el daño en salud por efectos de exposición a material particulado de 10 micras. Se trata de un estudio ecológico longitudinal, no experimental, que utiliza los registros oficiales de hospitalizaciones de niños menores de 5 años. La identificación de grupos socioeconómicos (GSE) se obtiene utilizando categorías de beneficiarios del sistema de salud. La presencia y magnitud de las inequidades en salud se calculan a partir de tasas de hospitalizaciones (TH), riesgo relativo (RR), la gradiente de desigualdad (m) y un diagrama de dispersión normalizada entre m y el valor total de TH. Los resultados muestran inequidad en los efectos de la contaminación en la salud de los residentes en diferentes municipios de la ciudad de Santiago de Chile. El riesgo de enfermar y requerir cuidados hospitalarios, aumenta a medida que disminuye el GSE.
Palabras clave: exposición, inequidades en salud, material particulado, geografía de la salud.
Abstract: The objective is to evaluate the behavior of inequities present in health damage due to effects of exposure to particulate matter of 10 microns. It is a non-experimental longitudinal ecological study using records of hospitalizations of under 5-year-old children. The identification of socio-economic groups (GSE) is obtained by using categories of beneficiaries of the health system. The presence and magnitude of health inequities are calculated by means of rates of hospitalization (RH), relative risk (RR), gradient of inequality (m) and a normalized scatter plot between m and the total value of RH. The results show inequity in the effects of pollution on the health of residents in different municipalities of the city of Santiago de Chile. The risk of becoming ill and requiring hospital care increases with decreasing the GSE.
Keywords: exposure, health inequalities, particulate matter, geography of health.
1. Introducción
Desde la década de 1970, un volumen considerable de evidencia ha demostrado que los grupos socialmente desfavorecidos a menudo están expuestos a entornos físicos que son potencialmente perjudiciales para la salud (Richardson et al., 2013). Se ha observado de igual forma, que muchos efectos en salud varían geográficamente y, en particular, que las comunidades socialmente más desfavorecidas presentan niveles inferiores en la calidad de su salud, en comparación con los niveles que presentan el segmento socioeconómico más favorecido; inequidad que se está ampliando en muchos países (Pearce y kingham, 2008).
El propósito de la investigación es dilucidar si las hospitalizaciones a causa de la contaminación por material particulado de 10 micras (MP10) presentan evidencia de efectos desiguales en morbilidad de la población residente en el Área Metropolitana de Santiago de Chile. Si esto ocurre, la valoración de inequidad en salud será el resultado de constatar que los grupos desfavorecidos económicamente, soportan tasas más elevadas de hospitalizaciones en comparación con el grupo de mayores ingresos.
Según señala Aschan-Leygonie et al. (2013), existen diferentes formas epistemológicas de estudiar la relación entre la salud y el territorio; una de ellas consiste en observar el nivel individual con el fin de evaluar en qué medida las características sociales, económicas y ecológicas de un lugar influyen en la salud de sus residentes y, un segundo enfoque se centra en las desigualdades de salud entre los diferentes lugares y los patrones espaciales resultantes, siendo el objetivo identificar las relaciones entre los patrones de salud y la estructura espacial de las diferentes características sociales, económicas y ambientales. Para efectos de este estudio, se utilizará este segundo enfoque.
Los resultados de numerosas investigaciones sugieren que el nivel socioeconómico es uno de los principales factores determinantes del estado de salud y disparidades de salud entre los diferentes grupos sociales y étnicos y, puede servir como un indicador de salud que tiene un valor predictivo en la evaluación epidemiológica espacial (Philips et al., 2011). De manera general, las evidencias apuntan a un fuerte gradiente social en el ámbito de la salud de la población, invariablemente desfavorable para grupos socialmente menos privilegiados (Landmann et al., 2002).
En esta línea argumental, Marmot y Wilkinson (2001) ponen en valor dos formas en que los ingresos podrían estar causalmente relacionados con la salud: a) a través de un efecto directo sobre las condiciones materiales necesarias para la supervivencia biológica, y b) a través de un efecto sobre la participación social y la oportunidad de controlar las circunstancias de la vida (Hu et al., 2008).
En el plano de la contaminación atmosférica, conviene señalar que el material particulado, y en especial la fracción respirable (MP10), ha sido relacionado con una serie de efectos adversos sobre la salud en diversos estudios epidemiológicos, incluyendo: mortalidad, hospitalizaciones por enfermedades respiratorias de las vías inferiores para niños, ataques de asma y enfermedades crónicas. En varios estudios se obtienen relaciones estadísticamente significativas usando distintas medidas de material particulado (Mehta et al., 2013).
Por lo tanto, es de gran importancia lograr cuantificar el riesgo al cual los diferentes grupos socioeconómicos se ven potencialmente enfrentados. De esta forma es posible encontrar diferentes aportaciones científicas que potencian el uso del riesgo relativo (RR) y riesgo atribuible (RA) en sus investigaciones; prueba de ello es Nilunger et al. (2004), quienes establecen un parámetro de cuantificación para la ‘Evaluación de Impacto en Salud’ en Quebec, Canadá, mediante el análisis de la influencia de los diferentes riesgos relativos sobre la carga de la enfermedad para diversos grupos socioeconómicos.
En el caso chileno, Hertel-Fernandez et al. (2007) calcula tasas de mortalidad infantil anual y riesgo relativo mediante la educación de la madre y de la situación laboral para cada causa y edad de fallecimiento. Esto con el fin de medir las desigualdades socioeconómicas y el riesgo atribuible en mortalidad infantil a nivel nacional y regional en Chile entre 1990- 2005, y proponer nuevas metas de política.
Dada las anteriores premisas, el presente trabajo busca ampliar el conocimiento sobre el comportamiento de las inequidades presentes en el estado de salud (daño) por efectos de la exposición a contaminación del aire, el cual es un factor determinante ambiental ampliamente reconocido de la salud, especialmente entre las poblaciones urbanas (Rodríguez et al., 2012).
2. Materiales y método
Se trata de un estudio ecológico longitudinal, no experimental. Como fuente principal de datos, se consideran los formularios de hospitalizaciones recopilados oficialmente en el informe estadístico de egreso hospitalario (IEEH).
A efectos de desestimar comportamientos puntuales y/o estacionales en las hospitalizaciones asociadas a contaminación (e.g. condiciones meteorológicas adversas, disponibilidad de camas, estaciones del año), se considera un periodo quinquenal para este estudio comprendido entre los años 2005-2009.
2.1 Área de estudio
El Área Metropolitana de Santiago de Chile (AMS) se ubica en la región Metropolitana, zona centro del país, compuesta por 34 unidades administrativas distribuidas a una altitud que va de los 400 a 900 msnm, siendo esta una zona altamente contaminada, con al menos 5 millones de personas que están expuestas a una concentración promedio anual de MP10 superior al límite establecido en la norma chilena (50 ug/m3) y norma OMS (20 ug/m3). Los registros consultados para la serie de tiempo trabajada, extraídos del Sistema de Información Nacional de Calidad del Aire (SINCA), indican la siguiente concentración promedio anual: 2005: 66 ug/m3; 2006: 72 ug/ m3; 2007: 69 ug/m3; 2008: 67 ug/m3 y, 2009: 66 ug/m3.
Nicod e Iizuka (2000) para la Comisión Económica para América Latina y el Caribe (CEPAL), señalan que la ubicación geográfica del AMS en su contexto de cuenca, sumada a diferentes factores meteorológicos, constituye una de las características más importantes para explicar el deterioro de la calidad del aire de la misma. La presencia de un con junto importante de cerros a su alrededor constituye un factor que limita la ventilación de la ciudad y también de la evacuación de los contaminantes que se producen en ella. A esto se suman otros factores como la velocidad y dirección de los vientos (circulación horizontal), así como la existencia de limitaciones a la dispersión vertical por efecto de inversión térmica que también dificultan la dispersión de los contaminantes. Cabe destacar que el área presenta, además, marcadas diferencias de temperatura entre las diversas estaciones del año (Román et al., 2009).
De acuerdo a esto, la evidencia científica señala que las dinámicas de los contaminantes emitidos durante el día en las zonas central y surponiente del área de estudio son transportados hacia el sector nororiente, mientras que en la noche el flujo se invierte, descendiendo aire más limpio desde la precordillera de los Andes (zona este del AMS), llevando el aire contaminado hacia la zona céntrica y poniente de la ciudad.
Por otro lado, el fenómeno de dispersión vertical de contaminantes se realiza usualmente en una capa comprendida entre la superficie y una altura determinada por factores termodinámicos, en este caso, la altura donde se produce la mezcla presenta grandes variaciones según los meses del año, pudiendo bajar hasta 300 m., en invierno y subir a 1.000 m. en verano, altura que está afectada por el efecto de inversión térmica (Nicod e Iizuka, 2000).
2.2 Datos de hospitalizaciones
Para el análisis del daño en salud utilizamos los datos de hospitalizaciones ocurridas en Chile durante el periodo 2005-2009, independiente del carácter público o privado del prestador de la atención. Estos datos forman parte de las estadísticas oficiales del Ministerio de Salud de Chile.
Las variables de estudio seleccionadas son edad, diagnóstico, lugar de residencia (municipio), fecha y previsión de salud. Los diagnósticos de morbilidad identificados para este estudio conciernen a los que la literatura científica asocia a la contaminación del aire por MP10 (Ministerio del Medio Ambiente, 2011), y que corresponden, según la Clasificación Internacional de Enfermedades en su décima revisión (CIE-10), a patologías cardiovasculares ataques al corazón (CIE-10 códigos I21-I22); disritmia (CIE-10 códigos I49.9); y enfermedades isquémicas del corazón (CIE-10 códigos I20; I23-I25) y, las respiratorias no infecciosas: neumonía (CIE-10 códigos J12-J18); bronquitis, enfisema y otras enfermedades pulmonares obstructivas crónicas (CIE-10 códigos J40-J44); y asma (CIE-10 códigos J45-J46).
2.3 Población de estudio
Se trabaja con la población infantil menor de 5 años de edad, puesto que a lo largo de su vida han presentado menor movilidad territorial, lo que avala que los eventos de daños en la salud puedan ser imputados o tengan directa relación con los niveles de exposición a contaminación ambiental ocurridos en sus lugares de residencia. Siendo además, un grupo de población identificada de riesgo de morbimortalidad por estas causas, ya que son particularmente susceptibles a los efectos de la contaminación ambiental en la salud debido a que pasan más tiempo en espacios exteriores, tienen una mayor frecuencia respiratoria e inhalan un volumen mayor de aire en proporción con su peso corporal (Betts, 2011).
La identificación del nivel socioeconómico de la población de interés, se obtiene utilizando los datos de tipo de beneficiario de salud. Esto, considerando que en Chile opera un sistema diferenciado de acceso a la atención a salud, FONASA (Fondo Nacional de Salud, de naturaleza pública) o ISAPRE (Instituciones de Salud Previsional, de naturaleza privada), que responde al aporte de las cotizaciones a la seguridad social que realizan los trabajadores (7 % de la remuneración). El sector FONASA atiende a la mayoría de la población, especialmente a los segmentos más pobres y a adultos mayores; en tanto el sector ISAPRE a los más jóvenes, sanos y de mayores ingresos (Labra, 2002). Utilizamos esta categorización de los beneficiarios de salud para generar grupos de individuos, cuyos ingresos autónomos del hogar por concepto de remuneraciones están dentro de rangos predefinidos y excluyentes entre sí, y por lo tanto, asimilables a grupos socioeconómicos (GSE).
Oficialmente, los beneficiarios del sistema público se clasifican en 4 grupos dependiendo del nivel de ingreso imponible mensual de los asegurados, los cuales son medidos en pesos chilenos (CLP). Grupo A, carente de recursos; Grupo B, renta menor o igual a $210.000 CLP (370 USD aproximadamente); Grupo C, renta mayor a $210.001 CLP y menor o igual a $306.600 CLP (542 USD aproximadamente); Grupo D, renta mayor a $306.601 CLP. Los usuarios del sistema privado, no cuentan con clasificación según tramo de ingresos, pero al estudiar el comportamiento de las cotizaciones pagadas por el total de afiliados a ISAPRES durante un mes estándar, el sueldo promedio es aproximado de $1.099.000 CLP (1.978 USD aproximadamente).
Para obtener la población total por GSE, se utiliza la asignación porcentual de la participación de los beneficiarios según sistema de previsión, por cada tramo de ingreso y municipio (estadística anual realizada por FONASA) a la proyección de población menor de 6 años, obtenida por el método ‘Taucher’ de estimación de poblaciones menores, por grupos programáticos de edad.
Con fines de análisis, la clasificación de GSE se reagrupa en 4 categorías de interés, siendo éstas GSE 1= FONASA A + FONASA B; GSE 2= FONASA C; GSE 3= FONASA D; GSE 4= ISAPRE.
Identificar estos grupos permite evaluar presencia de inequidad en la magnitud del riesgo de enfermar y requerir cuidados hospitalarios.
2.4 Análisis de datos
Las fuentes de datos tratadas en la presente investigación cuentan con la ventaja de ser cifras totales de hospitalizaciones (H); es decir, el censo de los eventos en salud que requirieron tratamiento intrahospitalario para su recuperación. Esto permite identificar de manera directa el comportamiento del daño en salud presente en la población bajo estudio, lo que equivale a un 100 % de confiabilidad de los resultados obtenidos. Lo anterior permite disponer de un set de indicadores capaces de diagnosticar y evaluar la magnitud del riesgo que enfrenta la salud humana por causas de exposición a contaminantes ambientales.
La magnitud del riesgo en salud, según GSE, la evaluamos a través de 2 parámetros usados habitualmente en estudios de desigualdad: Tasa específica de hospitalización por cada 1.000 habitantes (TH), y el cálculo del Riesgo Relativo (RR) de los grupos de menores ingresos en comparación al de ingresos económicos más altos (GSE4).
Tasa de hospitalización por cada 1.000 habitantes (TH):
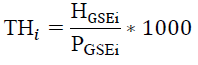
Donde:
THi es la tasa específica de atenciones hospitalarias ocurridas en el periodo 2005- 2009, en menores de 5 años de edad pertenecientes a las categorías GSEi, con i = 1..4.
GSEi : corresponde a la población menor de 5 años de edad que pertenece a uno de los 4 grupos de GSE (i:1..4)
HGSEi : total de hospitalizaciones ocurridas a niños/as menor de 5 años de edad, en el GSEi, con i:1..4.
PGSEi: población total estimada al año 2007, según pertenecen a los grupos GSEi, con i:1..4.
Riesgo relativo (RR):
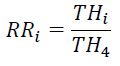
Donde
RRi es la razón de tasas relativo o magnitud del riesgo de requerir una atención hospitalaria de los grupos socioeconómicos menos favorables (GSEi con i:1..3) por sobre los de mejor posición socioeconómica (GSE4).
THi es la tasa específica de atenciones hospitalarias ocurridas en el periodo 2005- 2009, en menores de 5 años de edad pertenecientes a las categorías GSEi, con i =1..3.
TH4 es la tasa específica de atenciones hospitalarias ocurridas en el periodo 2005-2009, en menores de 5 años de edad pertenecientes a las categorías GSE4.
El RR permite además cuantificar las diferencias en la magnitud encontrada, al tratar con el cociente de riesgos por GSE, lo que nos indica cuánto más probable es que ocurra una H en los 3 primeros grupos GSE frente al GSE 4 o de mayores ingresos. Si es igual a 1, no hay diferencias en los niveles de daño a la salud entre en los grupos. Por el contrario, si el riesgo en los grupos GSE 1 al GSE3 es mayor que 1 es una prueba que existe desigualdad en relación al GSE4.
Adicionalmente, cuantificamos los comportamientos de desigualdad en los daños en salud entre las TH por GSE a partir del concepto de gradiente de desigualdad, definido como el coeficiente angular de la regresión lineal entre TH y GSE, tendiendo en consideración el tamaño de cada grupo GSE. Esto permite explicar de manera más adecuada la relación existente entre las 2 variables.
El gradiente tiende a representar inequidad en la medida que el coeficiente m de la ecuación y = mx + b sea más distante del valor cero (mayor grado de inclinación en la gráfica).
Para representar la distribución espacial de los datos se utilizarán mapas de cuantiles, con 5 intervalos, razón por la cual el análisis de resultados se referirá a quintiles (Qx). En este método cada clase del mapa tiene la misma cantidad de unidades espaciales, siendo Q1 más favorable y Q5 más desfavorable.
Finalmente, las potenciales asimetrías existentes dentro de las 34 unidades administrativas (UA), se visualizarán en un diagrama de dispersión estandarizado, dando lugar a cuatro combinaciones teóricas en la relación entre la inequidad (m) y el valor total de TH. El cuadrante superior derecho con valores altos en ambas variables se valorará como muy alta inequidad. El cuadrante superior izquierdo con bajos valores de TH y altos de m se valorará como alta inequidad. El cuadrante inferior derecho con valores altos de TH y bajos en m se valorará como moderada inequidad. Por último, el cuadrante inferior izquierdo que concentra unidades espaciales con bajos valores en ambas variables se valorará como baja inequidad.
3. Resultados
3.1 Hospitalizaciones
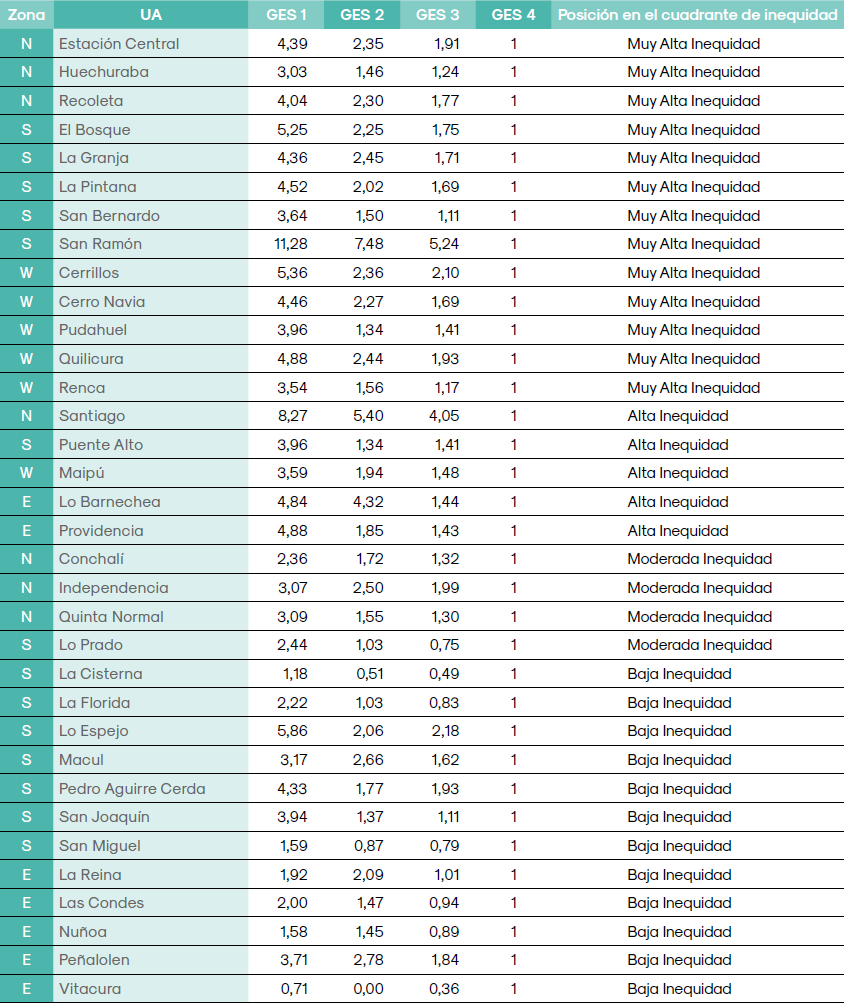
El cuadro 1 muestra la distribución de los indicadores de desigualdad y de las magnitudes de daño en salud que afectan a los distintos grupos socioeconómicos (GSE) y la tasa total general para la población residente al interior de las 34 UA del AMS. Del conjunto de ellas, se pueden constatar varios hechos. Primero, la tasa específica de hospitalizaciones (TH) en el quinquenio 2005-2009 es desigual y tiende a concentrarse en un eje norte-sur, siendo en orden ascendente las UA de Conchalí (N), El Bosque (N), Recoleta (N), Renca (W), San Bernardo (S), La Pintana (N), San Ramón (N) los casos con más de 160 H por cada 1.000 niños. En contraposición, las UA situadas en la zona oriente correspondientes a Las Condes y Vitacura no superan las 60 H por cada 1.000 niños. La figura 1 (1a) muestra la distribución territorial de la TH, la cual concentra en el sector N y S los Q4 y Q5 correspondiente al impacto más nocivo y en el sector E el Q1 que concierne a un impacto moderado.
Resumen de indicadores de desigualdad y magnitudes de daño en salud, según grupo socioeconómico por Unidad Administrativa del Área Metropolitana de Santiago de Chile. Periodo 2005-2009
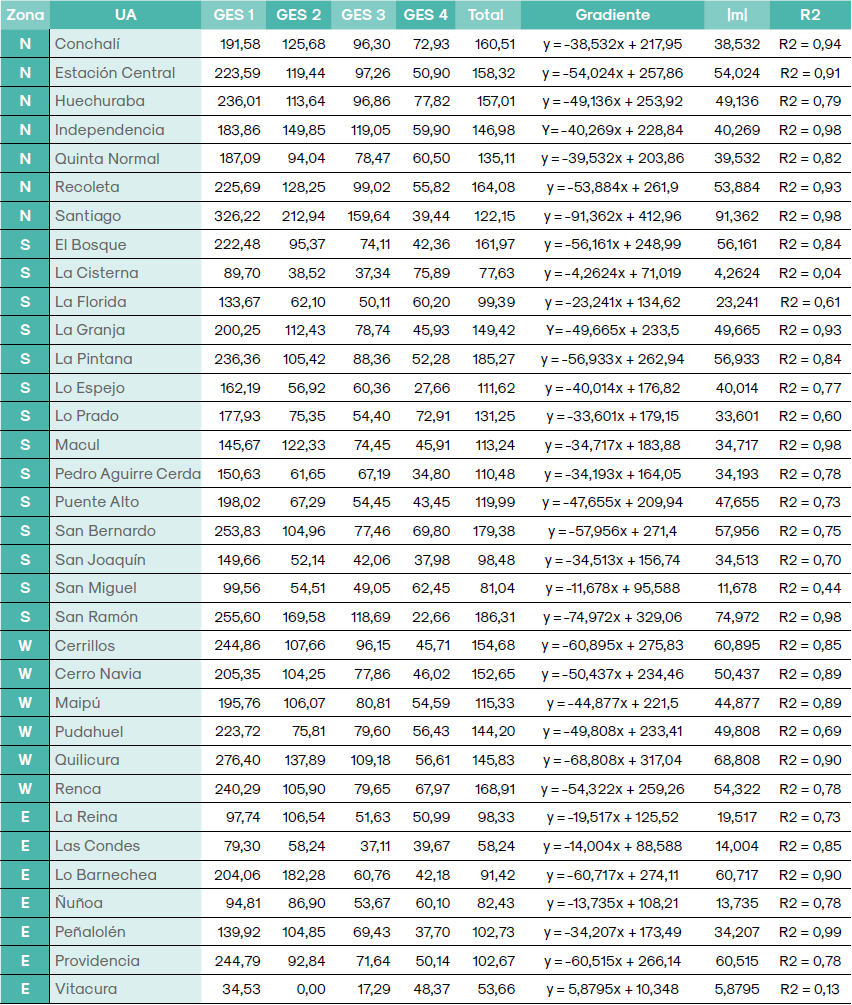
elaboración propia
Segundo, a excepción de Vitacura (E), todos los GSE más bajos presentan las TH más altas, lo que evidencia que existe desigualdad en ocurrencia de los casos entre los distintos grupos, situación que ostenta en las AU de San Bernardo (S), San Ramón (S), Quilicura (W) y Santiago (N) el mayor número de H para los grupos más desfavorecidos (GSE1), alcanzando éstos más de 250 H por cada 1.000 niños. En oposición, los grupos más favorecidos (GSE4), no superan las 80 H para el mismo periodo, siendo los territorios con mayor incidencia Lo Prado (S), Conchalí (N), La Cisterna (S) y Huechuraba (N).
Dado el comportamiento de las tasas especificas obtenidas para cada GSE dentro de los territorios, era esperable que las gradientes por comuna, se mostraran descendientes a medida que mejora la posición socioeconómica en la población. Los valores absolutos de los coeficientes de la pendiente (m), muestran que la gradiente tiende a mayor inequidad en Providencia (E), Lo Barnechea (E), Cerrillos (W), Quilicura (W), San Ramón (S) y Santiago (N), siendo mayor el impacto del GSE sobre el daño en la salud, por efectos de la exposición a contaminación ambiental. La figura 1 (1b) muestra la distribución territorial de la desigualdad entre grupos GSE, de la cual se desprende que la asimetría se reparte de forma aleatoria en los sectores del AMS, pero si se toman en cuenta los 3 últimos quintiles, se traza un arco de precariedad en la zona poniente que inicia en Quilicura (N), tiene su punto medio en Cerrillos (W) y finaliza en La Pintana (S).
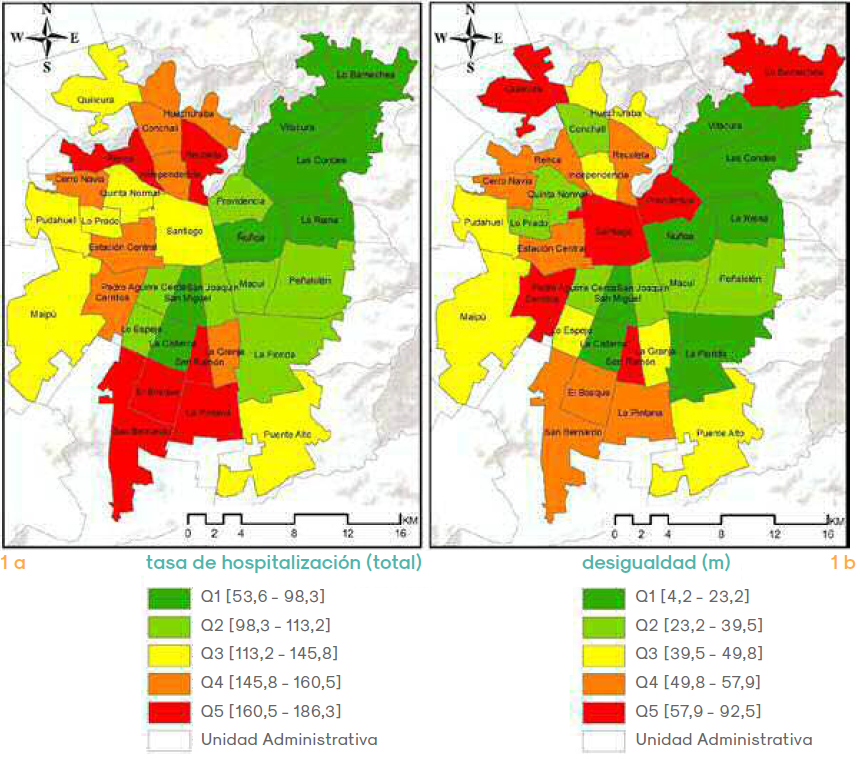
Figura 1.
Distribución territorial de la Tasa de Hospitalización y desigualdad entre grupos socioeconómicos por Unidad Administrativa del Área Metropolitana de Santiago de Chile. Periodo 2005-2009
elaboración propia
El cuadro 1 también muestra que para 28 de las 34 unidades espaciales en estudio, el coeficiente de correlación entre GSE y el impacto en salud son positivos y altos con valores sobre 0,7 en San Joaquín (S) y hasta 0,99 en Peñalolén (E); es decir, hay una correlación directa y robusta entre los GSE y el daño en salud, lo que permite indicar que durante el periodo 2005-2009, en las UA bajo estudio, el GSE explica manifiestamente las diferencias en las TH de los menores de 5 años.
3.2 Inequidades en salud
La figura 2 muestra los niveles de las TH según la gradiente de asociación con los GSE elaborados en este estudio. El diagrama estandarizado identifica 4 grupos de interés de las UA desde una perspectiva de la magnitud de las inequidades.
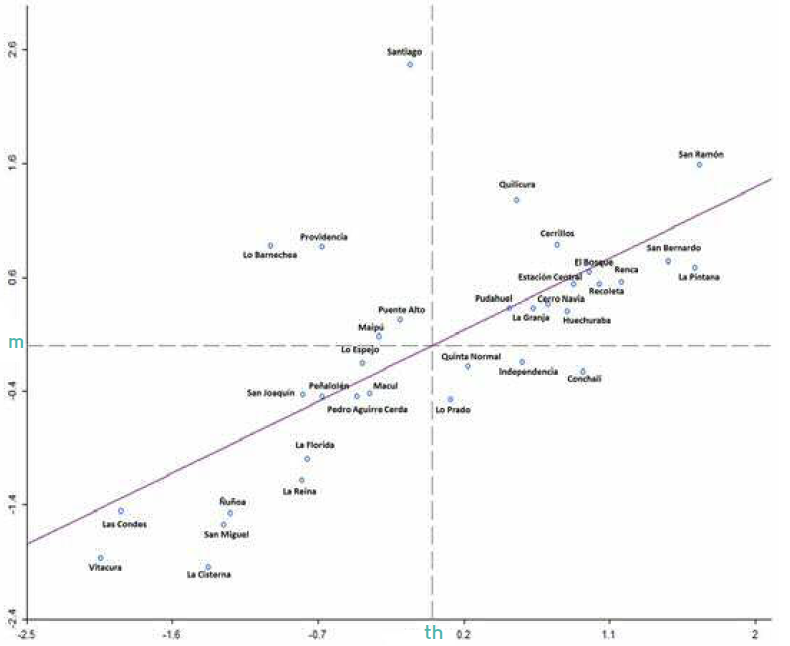
Figura 2.
Inequidad en la hospitalización de los niños menores de 5 años por Unidad Administrativa del Área Metropolitana de Santiago de Chile. Periodo 2005-2009
elaboración propia
Al estudiar el cuadrante superior derecho (muy alta inequidad), hay 13 UA que territorialmente se concentran en el sector poniente del AMS (Figura 3). En concordancia con el comportamiento de la gradiente inversa significativa en este grupo, las diferencias de riesgos de requerir hospitalización según GSE varía desde 4 hasta 11 veces más hospitalizaciones, entre el GSE1 y el grupo de mayor ingreso (Cuadro 2). Los grupos menos pobres presentan disminución en los riesgos de daño en salud, pero aún por sobre los valores del grupo de comparación con GSE 4, con RR del GSE 2 entre 7 y 1,5 veces; y con 5 y 1 veces más para GSE 3.
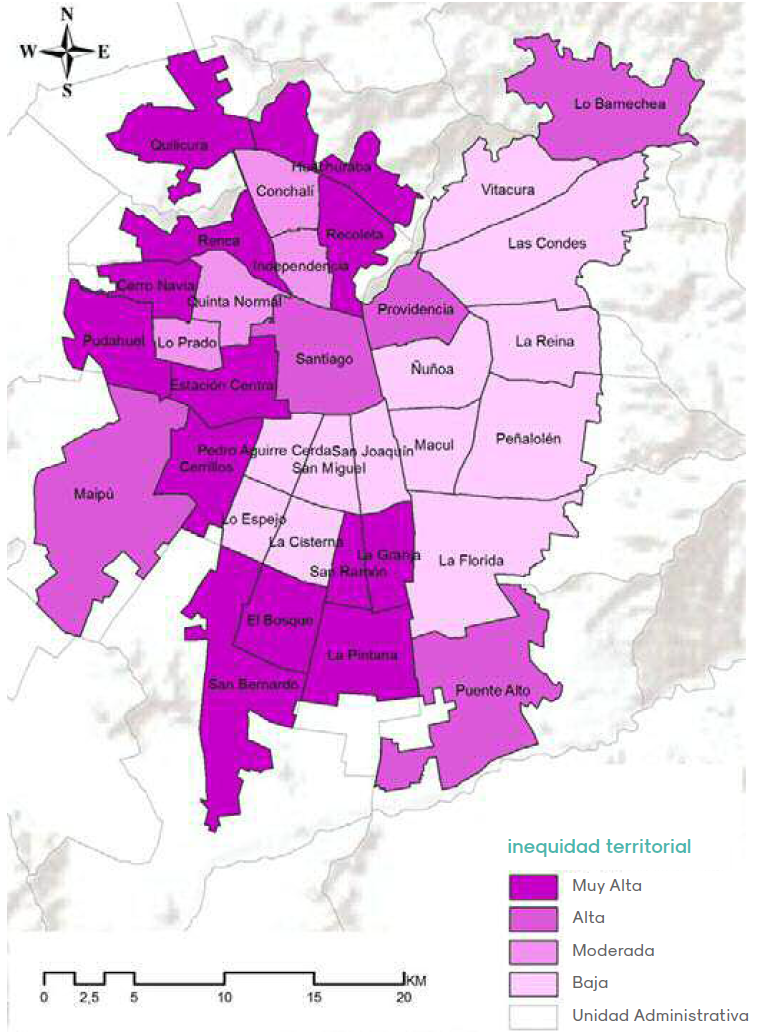
Figura 3.
Distribución territorial de la Inequidad en la hospitalización de los niños menores de 5 años por Unidad Administrativa del Área Metropolitana de Santiago de Chile. Periodo 2005-2009
elaboración propia
Riesgo Relativo según grupo socioeconómico por Unidad Administrativa del Área Metropolitana de Santiago de Chile y posición en el cuadrante de inequidad. Periodo 2005-2009
elaboración propia
En el cuadrante superior izquierdo se encuentran las UA con bajas TH de los niños menores de 5 años, pero estas cifras satisfactorias encubren las enormes brechas entre los GSE, primero identificado por los valores altos de la gradiente y luego por los RR de los GSE más bajos con el de contraste. Las diferencias para el GSE 1 varían entre comunas con valores de hasta 8 veces más riesgo de hospitalización y con un mínimo de 3,6 veces más (Cuadro 2). El modelo de distribución espacial es aleatorio, presente en todos los sectores (Figura 3).
El grupo de AU del cuadrante inferior derecho muestra a 4 comunas con características de menor inequidad y mayor TH, lo que sugiere que los daños en salud, asociados a la contaminación ambiental en menores de 5 años, afectaron a todos de manera similar (Cuadro 2). El modelo de distribución espacial es concentrado en la zona norte (Figura 3).
Por último, nuestro análisis arroja un grupo de UA con baja magnitud del riesgo, medida por sus bajas TH y menor gradiente de inequidad entre los GSE (Cuadro 2). Estas 12 UA se concentran en la zona oriente, eje SE (Figura 3).
4. Discusión
Existe el entendimiento moderno que las desigualdades en salud son un tópico de gran relevancia científica y pública, y se pronostica que lo seguirán siendo mientras existan diferencias considerables en el daño al estado de salud de los grupos de población según sus desiguales factores discriminantes, en correlato a la diversidad connatural de la sociedad actual.
En este sentido, las ciudades presentan desafíos específicos para el enfoque de la salud y el medio ambiente. Reflexionar sobre el hecho urbano en su perspectiva ambiental conduce necesariamente a entender la dinámica relacional de un sistema complejo asignado por determinaciones socio-culturales, donde el ser humano, en sus procesos de adaptación tecnológica, regula el equilibrio de los nuevos sistemas que construye (Vargas et al., 2008).
El constante interés de la comunidad científica por abordar estos temas de desigualdad, es promovido por el intenso dinamismo con que se enfrenta la política pública del siglo XXI a manos de un detrimento sostenido del medioambiente y la calidad de vida de la población, afectando principalmente a aquellos grupos más desaventajados. En el contexto de la contaminación, resalta el hecho que es un evento que causa serios problemas de salud en millones de personas en todo el mundo, especialmente en aquellos individuos con enfermedades respiratorias y cardiovasculares (Carneseca et al., 2012). De igual forma, si las comunidades desfavorecidas están expuestas a niveles elevados de contaminación del aire y posteriormente, debido a los efectos adicionales de privación material y el estrés psicosocial, es plausible considerar que sean más susceptibles a los efectos de la exposición a la contaminación sobre la salud. Adicionalmente, los factores socioeconómicos podrían modificar la relación entre la contaminación atmosférica y los resultados de salud (Pearce y kingham, 2008). En teoría, las personas con peor situación socioeconómica también están más predispuestos a recibir los efectos de la contaminación del aire, ya que tienen limitado acceso a la información o a los recursos para comprar alimentos saludables, lo que resulta en reducción de la ingesta de vitaminas antioxidantes que podrían protegerlos de las consecuencias adversas de exposición a la contaminación del aire, además de tener un acceso condicionado a su nivel de pago, para atención médica y recibir prescripciones inadecuadas para las condiciones respiratorias como el asma (Habermann et al., 2014).
En términos de material particulado inferior a 10 micras, la Organización Panamericana de la Salud (OPS) ha señalado, que las partículas sólidas en suspensión en el aire afectan a la población mundial de forma más permanente que cualquier otro contaminante; se dispone de datos sobre las concentraciones de partículas en la atmósfera, datos epidemiológicos sobre su exposición y efectos en la salud, más que de cualquier otro contaminante. Un documento reciente de la OMS informa que más de 40% de la morbilidad mundial se origina por factores ambientales (Gil, 2008). La contribución estimada de la contaminación del aire a las infecciones respiratorias es, aproximadamente, sobre 40 % en países en desarrollo y 20 % en los industrializados (Gavidia et al., 2009). En Latinoamérica, por cada cien consultas pediátricas ambulatorias, aproximadamente 70 se deben a infecciones respiratorias agudas (IRA); de igual manera, se reporta que este evento contribuye con una de cada dos hospitalizaciones en servicios pediátricos, principalmente en épocas de invierno. Se debe destacar que, en las áreas urbanas los niños pequeños que juegan en las calles y aquellos transportados en cochecillos, respiran a la altura de los tubos de escape por lo que pueden estar expuestos a hidrocarburos no quemados, monóxido de carbono, óxidos de azufre y de nitrógeno y otros tóxicos, que se suman a las concentraciones de material particulado, cenizas y plomo según el área (Gavidia et al., 2009).
A la luz de estos antecedentes, en los últimos años se ha prestado considerable atención a los efectos adversos de la contaminación atmosférica sobre la salud, centrando la atención en el incremento de la morbi-mortalidad en patologías respiratorias y cardiovasculares (Rodríguez et al., 2012). Entre los pacientes que requieren hospitalización, entre 30 y 60 % presentan neumonía y asma (Vargas et al., 2008).
Se debe establecer que las causas que originan la contaminación son diversas, pero las actividades antropogénicas son las que más contribuyen al problema. Sin embargo, el grado de contaminación también está influenciado por otros factores, como el clima y la topografía. El clima influye de manera decisiva en la persistencia de los contaminantes atmosféricos; el viento, la temperatura y la radiación solar modifican de manera drástica la dispersión y el tipo de contaminantes que puede haber en un determinado momento; la topografía influye en el movimiento de las masas de aire y por lo tanto en la persistencia de la contaminación en una determinada zona geográfica. La combinación de todos estos factores determina finalmente la calidad del aire (Román et al., 2009).
De acuerdo a aquello, cabe destacar el contexto de inequidad en que encuentra la población del AMS, la cual presenta una relevante geografía de la contaminación atmosférica por la cual las partículas se concentran en el sector Poniente de la misma presentando una dinámica de concentración de MP10 en el centro de la ciudad durante las noches y sobre el borde poniente durante las mañanas, siendo esta zona del área donde se concentra principalmente la población de estratos socioeconómicos medios y medios bajos (Romero et al., 2010).
En consecuencia, comprender estos patrones de desigualdad abordados en el presente trabajo, los cuales poseen una expresión territorial intrínseca, goza de una especial importancia ya que, el tipo de previsión y beneficiario de salud, se presenta como un indicador que permite evaluar el grado de desigualdad en salud que soportan los distintos grupos sociales residentes en un territorio, al permitir categorizar a la población atendida según sus tramos de ingresos monetarios, y con base en esto inferir grupos socioeconómicos concentrados. Además, tiene la ventaja que cuenta con el dato de población total para cada uno de estos grupos, lo que permite la obtención de tasas comparables entre distintos territorios.
5. Conclusiones
Queda de manifiesto que ante una hipotética igualdad de grado y tiempo de exposición a contaminación por material particulado, el riesgo de enfermar, aumenta a medida que disminuye el GSE, siendo éstos en definitiva, aquellos que soportan la mayor carga de hospitalizaciones. Con base en estos resultados se logra identificar los territorios donde se concentran los daños en salud en relación a la magnitud de las inequidades ocurridas durante el quinquenio en estudio.
Esta comunicación contribuye a la literatura al usar la información del tipo de beneficiario y previsión de salud como un indicador que permite evaluar la desigualdad en salud, asociando los tramos de ingreso monetario de cada categoría, y sobre esta base inferir grupos socioeconómicos concentrados excluyentes entre sí. Además, tiene la ventaja de localizar estos grupos según residencia, lo que permite la obtención de tasas específicas comparables tanto inter como intra territorios.
Agradecimiento
Trabajo realizado en el marco del proyecto FONDECYT Nº 11121354, financiado por el Programa Fondo Nacional de Desarrollo Científico y Tecnológico de Chile.
Referencias
ASCHAN-LEYGONIE, C.; BAUDET-MICHEL, S.; MATHIAN, H. & L. SANDERS. 2013. “Gaining a better understanding of respiratory health inequalities among cities: An ecological case study on elderly males in the larger French cities”. International Journal of Health Geographics, 12: 19.
BETTS, k. 2011. “Ambient Air Pollution and Infant Health: Home Monitors Make Cardiorespiratory Connections”. Environmental Health Perspectives, 119: a398-a398.
CARNESECA E.; ACHCAR, J. & E. MARTÍNEZ. 2012. “Association between particulate matter air pollution and monthly inhalation and nebulization procedures in Ribeirão Preto, São Paulo State, Brazil”. Cadernos de Saúde Pública. 28(8): 1.591-1.598.
GAVIDIA, T.; PRONCZUk, J. y P. SLY. 2009. “Impactos ambientales sobre la salud respiratoria de los niños: Carga global de las enfermedades respiratorias pediátricas ligada al ambiente”. Revista chilena de enfermedades respiratorias, 25(2): 99-108.
GIL, S. 2008. “Salud ambiental infantil: un nuevo desafío para el pediatra”. Archivos Argentinos de Pediatría, 106(5): 458-461.
HABERMANN, M.; SOUZA, M.; PRADO, R. & N. GOUVEIA. 2014. “Socioeconomic inequalities and exposure to traffic-related air pollution in the city of São Paulo, Brazil”. Cadernos de Saúde Pública, 30(1): 119-125.
HERTEL-FERNANDEZ, A.; GIUSTI, A. & J. SOTELO. 2007. “The Chilean infant mortality decline: improvement for whom? Socioeconomic and geographic inequalities in infant mortality, 1990-2005”. Bulletin of the World Health Organization, 85(10): 798-804.
HU, Z.; LIEBENS, J. & k. RAO. 2008. “Linking stroke mortality with air pollution, income, and greenness in northwest Florida: an ecological geographical study”. International Journal of Health Geographics, 7: 20.
LABRA, M. A. 2002. “La reinvención neoliberal de la inequidad en Chile. El caso de la salud”. Cadernos de Saúde Pública, 18(4): 1.041-1.052.
LANDMANN, C.; BASTOS, F. y C. TAVARES DE ANDRADE. 2002. “Medidas de desigualdad en salud: la discusión de algunos aspectos metodológicos con una aplicación para la mortalidad neonatal en el Municipio de Rio de Janeiro, 2000”. Cadernos de Saúde Pública, 18(4): 959-970.
MARMOT, M. & R. WILkINSON. 2001. “Psychological and material pathways in the relation between income and health: a response to Lynch et al.”. British Medical Journal, 322: 1.233-1.236.
MEHTA, S.; SHIN, H.; BURNETT, R.; NORTH, T. & A. COHEN. 2013. “Ambient particulate air pollution and acute lower respiratory infections: a systematic review and implications for estimating the global burden of disease”. Air Quality, Atmosphere and Health, 6(1): 69-83.
MINISTERIO DEL MEDIO AMBIENTE. 2011. Informe del estado del medio ambiente 2011. Ministerio del Medio Ambiente. Santiago de Chile.
NICOD, C. y M. IIZUkA. 2000. Conciencia ciudadana y contaminación atmosférica: Estado de situación en el Área Metropolitana de Santiago de Chile. Comisión Económica para América Latina y el Caribe. Santiago de Chile.
NILUNGER, L.; DIDERICHSEN, F.; BURSTRÖM, B. & P. ÖSTLIN. 2004. “Using risk analysis in Health Impact Assessment: the impact of different relative risks for men and women in different socio-economic groups”. Health Policy, 67: 215-224.
PEARCE, J. & S. kINGHAM. 2008. “Environmental inequalities in New Zealand: A national study of air pollution and environmental justice”. Geoforum, 39: 980- 993.
PHILIPS, B.; GONG, G.; HARGRAVE, k.; BELASCO, E. & C. LYFORD. 2011. “Correlation of the ratio of metastatic to non-metastatic cancer cases with the degree of socioeconomic deprivation among Texas counties”. International Journal of Health Geographics, 10: 12.
RICHARDSON, E.; PEARCE, J.; TUNSTALL, H.; MITCHELL, R. & N. SHORTT. 2013. “Particulate air pollution and health inequalities: a Europe-wide ecological analysis”. International Journal of Health Geographics, 12: 34.
RODRÍGUEZ, L.; CASTRO, H. & J. REY. 2012. “The effects of air pollution on respiratory health in susceptible populations: a multilevel study in Bucaramanga, Colombia”. Cadernos de Saúde Pública, 28(4): 749-757.
ROMÁN, O.; PRIETO, M.; MANCILLA, P.; ASTUDILLO, P.; ACUÑA, C. e I. DELGADO. 2009. “Aumento del riesgo de consultas cardiovasculares por contaminación atmosférica por partículas. Estudio en la ciudad de Santiago”. Revista Chilena de Cardiología, 28(2): 159-164.
ROMERO, H.; IRARRÁZAVAL, F.; OPAZO, D.; SALGADO, M. y P. SMITH. 2010. “Climas urbanos y contaminación atmosférica en Santiago de Chile”. Revista EURE, 36(109): 35-62.
VARGAS, S.; ONATRA, W.; OSORNO, L.; PÁEZ, E. y O. SÁENZ. 2008. “Contaminación atmosférica y efectos respiratorios en niños, en mujeres embarazadas y en adultos mayores”. Revista U.D.C.A Actualidad & Divulgación Científica, 11(1): 31-45.
