Artículo Original
Caracterización de las lesiones ocasionadas en combate y su tratamiento
Characterization of injuries during combat and their treatment
Caracterización de las lesiones ocasionadas en combate y su tratamiento
Revista Colombiana de Cirugía, vol. 39, no. 4, pp. 595-602, 2024
Asociación Colombiana de Cirugía
Received: 23 December 2023
Accepted: 23 February 2024
Published: 20 May 2024
Resumen
Introducción: Colombia es un país que ha tenido el conflicto armado como parte de su historia. Durante más de 50 años, diferentes tipos de armas han sido empleados en la guerra interna. Desde el año 1999 hasta 2010, en el Hospital Militar Central, Bogotá, D.C., Colombia, se atendieron más de 15.000 personas heridas en combate. El objetivo de este estudio fue describir los abordajes quirúrgicos realizados para el tratamiento de lesiones generadas en combate militar, por el servicio de Cirugía general en el Hospital Militar Central, entre los años 2016 y 2021.
Métodos: Se condujo un estudio observacional descriptivo de corte transversal, en donde se recolectó información de la base de datos del grupo de Trauma del Hospital Militar Central, sobre los pacientes con lesiones generadas en combate, atendidos por el servicio de cirugía general.
Resultados: En total ingresaron 203 pacientes, 99 % de sexo masculino, 87 % pertenecientes al ejército. El departamento de donde más se recibieron heridos fue Arauca (20,7 %). Las armas de fuego de alta velocidad fueron los artefactos relacionados con las heridas en más de la mitad de los casos. Las intervenciones quirúrgicas más frecuentes fueron extracción de cuerpo extraño (28 %), exploración vascular (25,5 %) y toracostomía o toracoscopia (20,6 %).
Conclusión: Los procedimientos quirúrgicos para el manejo del trauma militar siguen siendo variados con respecto a la ubicación y el abordaje, razón por la cual el conocimiento del cirujano general debe ser amplio, para estar capacitado para su manejo.
Palabras clave: Heridas y traumatismos+ heridas relacionadas con la guerra+ guerra y conflictos armados+ servicios de salud militares+ procedimientos médicos y quirúrgicos.
Abstract
Introduction: Colombia is a country that has had armed conflict as part of its history. For more than 50 years, different types of weapons have been used in internal warfare. From 1999 to 2010, more than 15,000 people injured in combat were treated at the Central Military Hospital, Bogotá, D.C., Colombia. The objective of this study was to describe the surgical approaches carried out for the treatment of injuries generated in military combat, by the General Surgery service at the Central Military Hospital, between 2016 and 2021.
Methods: A cross-sectional descriptive observational study was conducted, where information was collected from the database of the Trauma group of the Central Military Hospital on patients with injuries during combat treated by the General Surgery service.
Results: A total of 203 patients were admitted, 99% were male, 87% belonged to the Army. The department from which the most wounded were received was Arauca (20.7%). High-velocity firearms were the injury-related weapons in more than half of the cases. The most common surgical interventions performed were foreign body extraction (28%), vascular exploration (25.5%), and thoracostomy or thoracoscopy (20.6%).
Conclusion: Surgical procedures for the management of military trauma continue to be varied with respect to location and approach, which is why the general surgeon’s knowledge must be extensive to be qualified for its management.
Keywords: Wounds and injuries, war-related injuries, warfare and armed conflicts, military health services, medical and surgical procedures.
Introducción
Históricamente se han planteado múltiples intentos para disolver la guerra a partir de códigos internacionales. El primero fue el Código de Lieber en 1863, sin embargo, no tenía valor de tratado ya que fue propuesto sólo para las tropas del norte de Estados Unidos de América durante la guerra de secesión. Un año después, en 1864, se redactó el primer Convenio de Ginebra con la colaboración de 16 países, donde se especificó que todo herido y enfermo generado por el conflicto armado debe ser atendido independiente de su nacionalidad. Desde ese momento se han creado múltiples acuerdos que se han vuelto legislaciones propias de cada país. En nuestro caso, la Ley 5 de 1960 aprobó y ratificó los tratados del convenio de Ginebra dentro de la legislación nacional.
Colombia es un país que ha tenido el conflicto armado como parte de su historia. En Colombia las fuerzas militares están habilitadas por el artículo 217 de la constitución política para hacer uso de la fuerza en la defensa del territorio nacional, siempre respetando el Estado Social del Derecho 1.
Durante más de 50 años, diferentes tipos de armas han sido empleados en la guerra interna, generando grandes daños a la población militar y civil. Las heridas de guerra, es decir, las heridas perpetradas a un miembro regular de las fuerzas armadas en el curso de operaciones militares dependen de múltiples factores, tales como los equipos de protección y el mecanismo de la lesión de acuerdo con el tipo de arma utilizada 2.
Actualmente los conflictos bélicos utilizan con mayor frecuencia artefactos explosivos que generan lesiones penetrantes por fragmentación 3-5; en los conflictos de Irak y Afganistán, las explosiones causaron la mayor cantidad de heridos en combates 6-13. Sin embargo, también existen otros mecanismos, como es el caso de las ondas de choque y las quemaduras, que representan el 4 % de las muertes en el campo de guerra.
Desde 1999 hasta 2010, en el Hospital Militar Central (HMC), en Bogotá, D.C., Colombia, se atendieron más de 15.000 personas heridas en combate, de los cuales 4233 presentaban lesiones de gravedad, con una disminución progresiva de la mortalidad, que pasó del 5,2 % al 2,3 % 2. Según Valencia CF, et al. 14, entre 1990 y 2014 se presentaron 10.839 víctimas de las minas antipersonas, de los cuales 61 % correspondían a la fuerza militar.
El objetivo de este trabajo fue describir las lesiones generadas en combate de la población militar y los abordajes quirúrgicos realizados para su tratamiento por el servicio de Cirugía general en el HMC, Bogotá, D.C., Colombia, entre los años de 2016 y 2021.
Métodos
Se condujo un estudio observacional descriptivo de corte transversal, en donde se recolectó información de la base de datos del Grupo de Trauma del Hospital Militar Central, de los pacientes atendidos por el servicio de Cirugía general, cuyas lesiones fueron generadas en combate, desde el primero de enero de 2016 hasta el 31 de diciembre 2021. Se evaluaron datos sociodemográficos y clínicos, tales como edad, sexo, pertenencia a la fuerza militar, departamento y zona donde ocurrió la lesión, sitio de atención, tipo de lesiones, elemento que ocasionó la lesión, sitio anatómico, abordaje quirúrgico extrainstitucional, manejo de las lesiones y abordaje quirúrgico en el HMC, días de hospitalización, días de estancia en Unidad de Cuidados Intensivos (UCI) y mortalidad.
Los datos obtenidos de la revisión de la base de datos fueron digitados en una hoja de cálculo construida en Microsoft Excel®, una vez se verificó que cumplieran con los criterios de inclusión, para posteriormente medir las variables operativas previamente caracterizadas.
Resultados
Se identificó un total de 203 pacientes atendidos en el HMC en contexto de lesiones en combate. Las variables sociodemográficas se resumen en la Tabla 1. El 87 % (n=177) pertenecían a la fuerza militar Ejército, 9,8 % (n=20) a la Armada nacional y 2,9 % (n=6) a la Fuerza aérea. Los pacientes ingresaron remitidos desde 28 departamentos del país. El departamento del cual se recibieron más pacientes fue de Arauca (20,7 %), seguido de la ciudad de Bogotá (9,8%).

Con respecto a los elementos que ocasionaron las heridas de los militares en combate, fueron empleadas armas de fuego de alta velocidad en 128 (63,1 %) casos, elementos explosivos de fabricación industrial o artesanal en 68 (33,5 %) y armas de fuego de baja velocidad en 7 (3,4 %); ninguno fue herido por arma cortopunzante o “blanca”.
Los sitios anatómicos de mayor afectación fueron tórax (45,3 %), abdomen y pelvis (41,3 %) y extremidades inferiores (37,9 %) (Tabla 2). En relación con el compromiso de órganos, las lesiones de pulmón, corazón y vasos sanguíneos fueron las que se presentaron con mayor frecuencia.
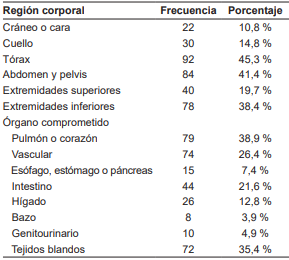
El 80,8 % (n=164) de los pacientes requirieron atención médica o intervención quirúrgica previo al ingreso al HMC. En el sitio primario se hizo alguna intervención en tórax (toracostomía cerrada, toracoscopia o toracotomía abierta) en 60 (29,5 %) pacientes, exploración vascular en 37 (18,2 %), sutura intestinal en 33 (16,2 %), sutura hepática en 18 (8,8 %), cualquier tipo de estoma (gástrico, intestinal o colónico) en 11 (5,4 %), lavado peritoneal en 8 (3,9 %) y requirieron esplenectomía 6 (2,9 %) pacientes.
Adicionalmente, en el HMC el 28 % de los pacientes requirieron extracción de cuerpo extraño, 25,5 % exploración vascular, 20,6 % toracostomía o toracoscopia, 17,2 % lavado peritoneal, 12,8 % sutura intestinal o gástrica, 11,3 % cualquier tipo de estoma, 9,8 % sutura hepática y 3,9 % amputación de extremidades. Se hizo manejo interdisciplinar en el 46,7 % de los casos y las especialidades médicas que con mayor frecuencia manejaron en conjunto estos pacientes fueron Cirugía vascular y angiología, Cirugía de tórax, Ortopedia y traumatología y Cirugía plástica.
La mediana de estancia hospitalaria fue de 17 días, con un rango intercuartílico (RIC) de 25,5. La mortalidad fue del 4,9 % (n=10). Entre los pacientes fallecidos, la media de estancia hospitalaria fue de 184 días, en comparación con una media de 22 días para los otros pacientes, y la media para estancia en UCI de los fallecidos fue de 106 días, en comparación con una media de 4 días para los otros pacientes. Los departamentos en los que se presentó mortalidad de los heridos en combate fueron Guajira, Cundinamarca, Tolima, Arauca, Antioquia, Meta, Putumayo, Norte de Santander y Magdalena.
En el análisis bivariado de la mortalidad, no se encontraron diferencias estadísticamente significativas al comparar la zona en que ocurrió la lesión (rural, n=8 5,8 % versus urbana, n=2 3,1 %) ni el departamento. Tampoco se encontró diferencia en la mortalidad de los heridos que recibieron atención médica previo a su ingreso al HMC (n=8, 4,9 %) comparados aquellos que recibieron traslado primario desde el lugar de combate directamente a la institución (n=2, 5,1 %), ni respecto al elemento que ocasionó la lesión.
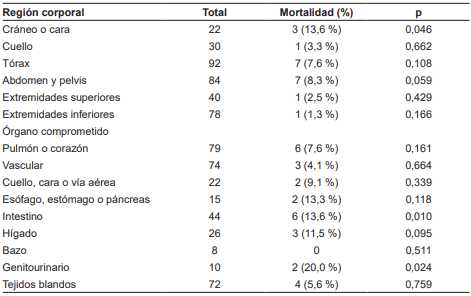
En el análisis bivariado de las regiones corporales lesionadas en relación a la mortalidad, el mayor porcentaje estuvo en cráneo y región facial (13,6 %), tórax (7,6 %) y abdomen y pelvis (8,3 %) (Tabla 3). Para los procedimientos específicos, se estimó una mortalidad de 8,1 % en pacientes que fueron sometidos a exploración vascular extrainstitucional y 3,9 % en el HMC; de 8,7 % para cualquier intervención en tórax extrainstitucional y 11,9 % en el HMC; 15,1 % en sutura intestinal o gástrica extrainstitucional y 23 % en el HMC; 11,1 % en sutura hepática extrainstitucional y 15 % en el HMC; 9,1 % para cualquier tipo de estoma extrainstitucional y 21,7 % en el HMC; y una mortalidad de 25 % en pacientes que requirieron lavado peritoneal extrainstitucional y 17,1 % en el HMC.
Discusión
Owens evaluó las guerras de Irak y Afganistán, desde 2001 hasta 2005, y documentaron 3102 heridos, cuya edad promedio fue de 26 años; en la población atendida se registraron 6609 heridas, la mayoría en las extremidades (54 %), abdomen (11 %) y cara (10 %) 9,15. Luego Belmont describió las heridas en combate sufridas en Irak y Afganistán entre 2005 y 2009, donde se reportaron 29.624 heridas, ubicadas más frecuentemente a nivel de las extremidades (51,9 %), cabeza y cuello (28,1 %) y la región toracoabdominal (20 %) 16.
Lo anterior podría explicarse por el uso de mecanismos de defensa, como los chalecos, que dejan sin protección las extremidades y partes de la cabeza 17,18.
En este estudio, la región con mayor afectación fue el tórax (45,3 %), seguido de abdomen y pelvis (41,3 %), que dista de lo mencionado en la literatura donde las extremidades inferiores ocuparon el primer lugar.
Durante los 5 años del estudio se encontró un incremento en la mortalidad hasta 4,9 % en comparación con la disminución progresiva que se había visto en el estudio de Camargo J, et al 2. Esto podría estar relacionado con un cambio de los elementos utilizados en combate, siendo las heridas por proyectil de arma de fuego de alta energía las más frecuentes entre nuestros pacientes, que ocasionan daños más localizados, pero con mayor poder de destrucción. Le siguen las lesiones por artefacto explosivo de fabricación industrial y artesanal, secundarias a la actividad de desminado.
El equipo de protección usado por las fuerzas armadas evita las heridas por fragmentación, pero no impide la transmisión de energía hacia la cavidad abdominal que puede producir lesión por aumento de presión 5,19. Plurad reportó que las lesiones en la vesícula biliar (48 %) son más comunes que las heridas en el bazo (21,5 %), riñón (20 %) o hígado (15,3 %) 6. Estas lesiones se pueden presentar como peritonitis franca por perforación inmediata, náuseas, tenesmos o diarrea con sangre, o dolor testicular 19.
La mayoría de las lesiones reportadas en la literatura mundial del trauma militar relacionan los artefactos explosivos como el principal mecanismo, a diferencia de nuestra experiencia. Las lesiones por explosión en las extremidades suelen tener una naturaleza compleja, sin embargo, no causan una gran cantidad de muertes. Los mecanismos de lesión que más afectan las extremidades, y son la causa más común de amputaciones, son los secundarios y terciarios; aquellas lesiones causadas por mecanismos primarios tienen mayor mortalidad 10. En el análisis bivariado de la relación de mortalidad con respecto a las regiones corporales lesionadas, se observó una mayor frecuencia en las heridas en el cráneo y región facial (13,6 %), pero no así en otras regiones.
Las víctimas en combate por lo general presentan múltiples lesiones 20-22. La Administración de Salud de Veteranos define el politrauma como dos o más heridas que afecte múltiples partes del cuerpo, producidas en el mismo incidente 21. Se han desarrollado sistemas de puntuación como el Injury Severity Score (ISS) 20 y el Abbreviated Injury Scale (AIS) que permiten una mejor comparación de los patrones de daños, la mortalidad y los efectos médicos 23. Brewster reportó que los pacientes eran más propensos a sufrir politraumatismos por explosiones (53 %) que por heridas de bala (23 %) 24.
En este estudio en promedio se identificaron 2 heridas por combatiente y se estimaron varios mecanismos lesionales en el 21,4 % de los sobrevivientes y el 46,1 % de las víctimas mortales, pero sin poder definir de forma clara el mecanismo primario en todos los casos, adicional al efecto sumatorio que tienen los diferentes mecanismos para aumentar la severidad de la lesión 25. En la población estudiada, en pocos casos se presentó una lesión que generara la afección de una sola superficie corporal o que generara una sola lesión en un órgano especifico, dado que la mayoría de las lesiones por proyectil de arma de fuego y por artefactos explosivos generan politraumatismos. No hubo lesiones por arma blanca que son las que se ven relacionados con daños más específicos.
Existen otras diferencias entre la lesión ocasionada por explosiones y por armas de fuego; las heridas por armas de fuego se asocian con mayor mortalidad 15. El daño causado por una explosión lesiona más de una parte del cuerpo 18,26, mientras que, en el caso de un arma de fuego, la lesión se concentra en una sola región.
El tratamiento de una sola región corporal afectada puede ser manejado dentro de los recursos del equipo de emergencia integrado por un médico especialista en Cirugía general y uno en Ortopedia y traumatología y un paramédico 16,18, además del personal de enfermería. Cuando hay más de una zona del cuerpo lesionada, exige un entorno diferente, que esté integrado por personal más especializado, personal de enfermería, una sala de hospital, una unidad de cuidados intensivos, imágenes diagnósticas y un quirófano 15,18.
Schwartz D, et al. 25, describieron en 2014 los heridos de la guerra del Líbano, encontrando 845 militares con lesiones físicas. Entre ellos, reportaron 119 muertes, de las cuales 116 ocurrieron antes de llegar a un centro de salud y tres después de su llegada. Las heridas penetrantes, tanto primarias como secundarias, ocasionaron la mayoría de las muertes, representando el 55,5 % de los casos, aunque fue un porcentaje menor que las causadas en la Segunda Guerra Mundial, la guerra de Corea o la de Vietnam, donde correspondieron aproximadamente al 90 %. En Irak y Afganistán, el trauma penetrante ocasionó el 61 % y el 63 % de las muertes respectivamente; las heridas por proyectil de arma de fuego fueron la segunda causa de lesión y mortalidad, seguidas del trauma cerrado y las heridas por explosión 25.
Aunque se encuentran con menos frecuencia que las heridas punzantes y por explosión, las heridas por arma de fuego conllevan una mayor mortalidad, debido en gran parte a la mayor energía transmitida a los tejidos 27,28. Las lesiones balísticas en el abdomen se perciben como menos susceptibles de tratamiento no quirúrgico, ya que la transferencia de energía involucrada suele ser mucho mayor que en las heridas por arma cortopunzante, y la probabilidad de una lesión intraabdominal significativa es mucho mayor 29,30. Con respecto al manejo expectante, cada vez están más respaldadas, sin embargo, en el trauma militar siguen siendo debatidas.
Dentro de las fortalezas de este estudio se encuentra la actualización con respecto a los datos del trauma militar en Colombia, además conocer el cambio del tipo de armamento utilizado en combate. Reconocemos entre las limitaciones, al ser un estudio observacional retrospectivo, que no se pudo establecer las escalas de severidad al ingreso dado que no se contaba con los datos completos en las historias clínicas.
Conclusión
En nuestro país el conflicto armado se presenta diferente a otras latitudes y esto se observa sobretodo en el tipo de arma que más afecta a los lesionados. Los procedimientos quirúrgicos con respecto al trauma militar siguen siendo variados, de acuerdo con la ubicación de la lesión y el abordaje de la región corporal comprometida, por lo que el conocimiento del cirujano general debe ser amplio, permitiéndole estar capacitado para su manejo.
Referencias
Zambrano JN, Espinosa-Blanco NE, Romero-Anturi LE. Distancia de disparo y su interpretación frente a la conducción de hostilidades en el conflicto armado colombiano. Rev Cient Gen José María Córdova. 2014;12:291-320.
Camargo J, Pérez LE, Franco C, Rodríguez E, Sánchez W. “Plan pantera”, trauma militar en Colombia. Rev Colomb Cir. 2014;29:293-304. https://doi.org/10.30944/20117582.424
Folio LR, Fischer T, Shogan P, Frew M, Dwyer A, Provenzale JM. Blast and ballistic trajectories in combat casualties: A preliminary analysis using a cartesian positioning system with MDCT. AJR. 2011;197:233-40. https://doi.org/10.2214/AJR.10.5959
Beckett A, Pelletier P, Mamczak C, Benfield R, Elster E. Multidisciplinary trauma team care in Kandahar, Afghanistan: Current injury patterns and care practices. Injury. 2012;43:2072-7. https://doi.org/10.1016/j.injury.2012.01.005
Ünlü A, Cetinkaya RA, Ege T, Ozmen P, Hurmeric V, Ozer MT, et al. Role 2 military hospitals: Results of a new trauma care concept on 170 casualties. Eur J Trauma Emerg Surg. 2015;41:149-55. https://doi.org/10.1007/s00068-014-0472-x
Plurad DS. Blast Injury. Mil Med. 2011;176:276-82. https://doi.org/10.7205/MILMED-D-10-00147
Vasquez KB, Brozoski FT, Logsdon KP, Chancey VC. Retrospective analysis of injuries in underbody blast events: 2007 - 2010. Mil Med. 2018;183:347-52. https://doi.org/10.1093/milmed/usx216
Ritenour AE, Blackbourne LH, Kelly JF, McLaughlin DF, Pearse LA, Holcomb JB, et al. Incidence of primary blast injury in US military overseas contingency operations. A retrospective study. Ann Surg. 2010;251:1140-4. https://doi.org/10.1097/SLA.0b013e3181e01270
Belmont PJ, Owens BD, Schoenfeld AJ. Musculoskeletal injuries in Iraq and Afghanistan: Epidemiology and outcomes following a decade of war. J Am Acad Orthop Surg. 2016;24:341-8. https://doi.org/10.5435/JAAOS-D-15-00123
Lesperance RN, Nunez TC. Blast injury: Impact on brain and internal organs. Crit Care Nurs Clin North Am. 2015;27:277-87. https://doi.org/10.1016/j.cnc.2015.02.007
Lehman C. Mechanisms of injury in wartime. Rehabil Nurs. 2008;33:192-7,205. https://doi.org/10.1002/j.2048-7940.2008.tb00227.x
Ramasamy MA, Hill AM, Clasper JC. Improvised explosive devices: Pathophysiology, injury profiles and current medical management. J R Army Med Corps. 2009;155:265-72. https://doi.org/10.1136/jramc-155-04-05
Cannon JW, Hofmann LJ, Glasgow SC, Potter BK, Rodriguez CJ, Cancio LC, et al. Dismounted complex blast injuries: A comprehensive review of the modern combat experience. J Am Coll Surg. 2016;223:652-664.e8. https://doi.org/10.1016/j.jamcollsurg.2016.07.009
Valencia CF, Suárez JA, Cogollos A, Uribe RA, Flores GC. Heridos en combate, experiencia del Grupo de Trauma del Hospital Militar Central de Bogotá. Rev Colomb Cir. 2015;30:18-23. https://doi.org/10.30944/20117582.315
Owens BD, Kragh JF, Wenke JC, Macaitis J, Wade CE, Holcomb JB. Combat wounds in Operation Iraqi Freedom and Operation Enduring Freedom. J Trauma. 2008;64:295-9. https://doi.org/10.1097/TA.0b013e318163b875
Belmont PJ, McCriskin BJ, Sieg RN, Burks R, Schoenfeld AJ. Combat wounds in Iraq and Afghanistan from 2005 to 2009. J Trauma. 2012;73:3-12. https://doi.org/10.1097/TA.0b013e318250bfb4
Lakstein D, Blumenfeld A. Israeli army casualties in the second palestinian uprising. Mil Med. 2005;170:427-30. https://doi.org/10.7205/milmed.170.5.427
Chaiphorm N, Kanchanaroek K, Khumwattana M. Characteristics and distribution of blast and firearm injuries in Thai military personnel during conflict in southern Thailand. J Med Assoc Thai. 2009;92(Suppl 1):S47-52.
Smith JE, Garner J. Pathophysiology of primary blast injury. J R Army Med Corps. 2019;165:57-62. https://doi.org/10.1136/jramc-2018-001058
Çelikel A, Karaarslan B, Demirkıran DS, Zeren C, Arslan MM. A series of civilian fatalities during the war in Syria. Ulus Travma Acil Cerrahi Derg. 2014;20:338-42. https://doi.org/10.5505/tjtes.2014.71173
Eskridge SL, Macera CA, Galarneau MR, Holbrook TL, Woodruff SI, Macgregor AJ, et al. Injuries from combat explosions in Iraq: Injury type, location, and severity. Injury. 2012;43:1678-82. https://doi.org/10.1016/j.injury.2012.05.027
Zouris JM, Walker GJ, Dye J, Galarneau M. Wounding patterns for U.S. marines and sailors during Operation Iraqi Freedom, major combat phase. Mil Med. 2006;171:246-52. https://doi.org/10.7205/milmed.171.3.246
Ramasamy A, Harrisson SE, Clasper JC, Stewart MPM. Injuries from roadside improvised explosive devices. J Trauma. 2008;65:910-4. https://doi.org/10.1097/TA.0b013e3181848cf6
Brewster CT, Forbes K, Handford C, Scallan N, Eskell M, Hettiaratchy S, et al. Planning for UK terror attacks: Analysis of blast and ballistic injuries. Injury. 2021;52:1221-6. https://doi.org/10.1016/j.injury.2020.11.071
Schwartz D, Glassberg E, Nadler R, Hirschhorn G, Marom OC, Aharonson-Daniel L. Injury patterns of soldiers in the second Lebanon war. J Trauma. 2014;76:160-6. https://doi.org/10.1097/TA.0b013e3182a9680e
Hoencamp R, Huizinga EP, van Dongen TTCF, Idenburg FJ, Ramasamy A, Leenen LPH, et al. Hamming. Impact of explosive devices in modern armed conflicts: In-depth analysis of Dutch battle casualties in southern Afghanistan. World J Surg. 2014;38:2551-7. https://doi.org/10.1007/s00268-014-2645-5
Lamb CM, Garner JP. Selective non-operative management of civilian gunshot wounds to the abdomen: A systematic review of the evidence. Injury. 2014;45:659-66. https://doi.org/10.1016/j.injury.2013.07.008
Navsaria PH, Nicol AJ, Edu S, Gandhi R, Ball CG. Selective nonoperative management in 1106 patients with abdominal gunshot wounds. Ann Surg. 2015;261:760-4. https://doi.org/10.1097/SLA.0000000000000879
Salim A, Velmahos GC. When to operate on abdominal gunshot wounds. Scandinavian J Surg. 2002;91:62-6.
Magee R. Muskets, musket balls and the wounds they made. Aust N Z J Surg. 1995;65:890-5. https://doi.org/10.1111/j.1445-2197.1995.tb00583.x
Citar como:
Cumplimiento de normas éticas
Uso de tecnologías asistidas por Inteligencia artificial:
Fuente de financiación:
Author notes
aCorrespondencia: Dánel Rubén Yarig Blanco-Guerrero, Transversal 3 # 51-42 Edificio Andalucía, Bogotá, D.C., Colombia. Código postal 680001. Teléfono: +57 300-8505567. Dirección electrónica: danelrubenblanco@hotmail.com
Conflict of interest declaration
