Resumen: El título de este artículo no es una treta publicitaria. Vamos a defender cada palabra y, por supuesto, el sentido completo que pretenden transmitir. Sin cuestionar en ningún momento la definición biológica tradicional de vacuna, ni la búsqueda de la misma, como solucion ideal, nos vamos a permitir una interpretación más amplia de lo que puede ser una preparación frente a una enfermedad. Nuestra intención es proponer que un proceso comunitario puede también ayudar al sistema inmune de los humanos a reconocer y luchar contra los patógenos, anticipando su presencia con las herramientas tecnológicas disponibles y gestionando cuidadosa- mente los medios y recursos médicos disponibles para que cada persona cuente con la mejor defensa posible frente a las enfermedades. Podemos constituirnos, colectivamente, en un sistema de prevención y rechazo de este coronavirus. Requiere extremar nuestras habilidades de percepción y organización espacial y temporal. Es lo que hemos hecho con la cuarentena. Hacerlo sin el aislamiento de la cuarentena será más difícil. Pero podemos hacerlo.
Palabras clave:VacunaVacuna,CoronavirusCoronavirus,Covid-19Covid-19,SARS-Cov-2SARS-Cov-2.
Abstract: This title is not a public relations trick. We stand by every word and, of course, for the sense they convey as a whole. We are not questioning the standard definition of vaccine or the search for one as the ideal solution for the pandemic. However, we do intend to argue in favor of a community process which could also help humans detect, trace and fight back the virus, with the help of technology and providing a careful management of the resources required by everyone to have the best possible defense against the illness. We can configure ourselves, collectively, as a prevention and rejection system for this new coronavirus. This demands extreme abilities for perception and temporal-spacial organization of human affairs. Quarantine has been the first, right step in that direction. Doing the same without quarantine will be more difficult. But we can do it.
Keywords: Vaccine, Coronavirus, Covid-19, SARS-Cov-2.
Investigación Arbitrada
Podemos ser la vacuna
We can be the treatment
Universidad de los Andes

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 26 Mayo 2020
Aprobación: 07 Junio 2020

Podemos ser la vacuna. En un intento previo (Dávila, 2020), menos formal, de explicar esta propuesta dijimos: “Somos la vacuna”, una expresión más clara pero incorrecta pues debemos explicar las condiciones necesarias. Eso haremos a continuación.
La Organización Mundial de la Salud, OMS, define vacuna de este manera (OMS Vacuna, 2020): “Se entiende por vacuna cualquier preparación destinada a generar inmunidad contra una enfermedad estimulando la producción de anticuerpos. Puede tratarse, por ejemplo, de una suspensión de microorganismos muertos o atenuados, o de productos o derivados de microorganismos. El método más habitual para administrar las vacunas es la inyección, aunque algunas se administran con un vaporizador nasal u oral.”
Esta definición es categórica y se ciñe a las definiciones tradicionales de “preparación” y “anticuerpos”. La definición en inglés es menos categórica: “Vaccination is one of the most effective ways to prevent diseases. A vaccine helps the body’s immune system to recognize and fight pathogens like viruses or bacteria, which then keeps us safe from the diseases they cause” (OMS Vaccine, 2020).
Ambas definiciones, sin embargo, se construyen sobre conceptos biológicos como “preparación” y “anticuerpos”. Las vacunas, así definidas, constituyen una de las soluciones mas efectivas para combatir enfermedades. Encontrar una de esas vacunas parecería ser la solución definitiva para resolver la situación de paralisis y confinamiento obligado por esta pandemia, causada por un novel coronavirus, altamente contagioso y letal.
Y lo sería si la producción de la vacuna no requeriera de un periodo de tiempo prolongado durante el cual es imposible que todos nos mantengamos aislados y a salvo. A lo cual habría que agregar consideraciones prácticas como el costo de esa producción para que alcance a todos los humanos que requieran la vacuna en todo el planeta, y también consideraciones médicas como los efectos secundarios y los períodos adecuados de prueba de una nueva vacuna, para establecer que es de uso seguro.
Sin cuestionar en ningún momento la definición biológica tradicional de vacuna, ni la búsqueda de la misma, como solución ideal, nos vamos a permitir una interpretación más amplia de lo que puede ser una preparación frente a una enfermedad. Sin necesidad de rechazar la interpretación habitual, ni siquiera temporalmente, vamos a proponer una interpretación alternativa de vacuna, con la cual la comunidad humana se convierte en parte del proceso de preparación.
Nuestra intención es proponer que un proceso comunitario puede también ayudar al sistema inmune de los humanos a reconocer y luchar contra los patógenos, anticipando su presencia con las herramientas tecnológicas disponibles y gestionando cuidadosamente los medios y recursos médicos disponibles para que cada persona cuente con la mejor defensa posible frente a las enfermedades. Venezuela cuenta con experiencias relevantes, como la que exponemos a continuación.
El Profesor Juan Puig es uno de los íconos de la Academia Venezolana (ULA 2003). No solo dejó su cuerpo sembrado en esta tierra, hace apenas unos meses, sino que se desvivió por enseñarnos a hacerla mejor y más solidaria con sus hombres y mujeres. Nada que podamos decir acá le hará justicia. Lo invocamos para convocar sus conocimientos avanzados en biología molecular para ayudarnos a entender y a explicar como enfrentar un virus que puede ser mortal y para hacerlo sin depender de vacunas convencionales.
Juan Puig y su equipo en LABIOMEX, junto a otras y otros científicos en la ULA, han estudiado durante décadas diversas aplicaciones de la genómica al tratamiento de enfermedades. El último desafío conducido por el mismo Puig ha sido la creación y sostenimiento de una vacuna terapéutica para el VPH, el virus del papiloma humano, una familia viral que incluye variantes que causan cáncer de útero. Las vacunas terapéuticas se llaman así para distinguirlas de las vacunas profilácticas, una preparación que se suele suministrar a las personas antes de que muestren alguna condición médica como consecuencia de algún patógeno. Con las terapéuticas, el patógeno bien puede estar presente ya y el o la, ahora, paciente, estar demostrando síntomas de una enfermedad. Es decir, con las terapéuticas se interviene cuando el problema real ya existe. Una vacuna puede ser terapéutica y profiláctica al mismo tiempo.
Pero Puig quería ir más allá de la definición tradicional de vacuna. No solo propuso una preparación pedagógica para las ya pacientes del VPH, sino que propuso todo un sistema de tratamiento con un esfuerzo comunitario para sostener la atención regular y oportuna de quienes mostraran síntomas de las condiciones que causa ese virus que, como se sabe, se contagia fácilmente por contacto íntimo y puede ser portado por cualquier persona, pero afecta con mucha mayor severidad a las mujeres adultas.
El proyecto surgió como reacción contra el marketing de ciertas transnacionales para vender sus vacunas contra el VPH. Puig y su equipo advirtieron temprano que, según comunicaciones poco difundidas, esas nuevas vacunas, producidas con un adyuvante industrial, tienen severos efectos colaterales con una alta probabilidad de someter a la inoculada al síndrome de Guillain-Barré, una condición cerebral que puede causar discapacidad mental o la muerte temprana. El razonamiento central de Puig fue que no tenía sentido someter a una niña al riesgo de sufrir o morir por encima del riesgo de contraer el cáncer de útero que se suele manifestar más allá de los 40 años y que, de ser detectado temprano, puede ser contrarrestado con medidas terapéuticas e intervenciones quirúrgicas relativamente simples.
Pero Puig no sólo fue un gran teórico. Él mismo hizo el rastreo de la información disponible en Internet acerca del impacto del VPH que posteriormente nos pidió verificar: reportes del Vaccine Adverse Event Reporting System, VAERS (VAERS 2016), del Departamento de Salud y Servicios Humanos del Gobierno de los Estados Unidos de América. Se trata de uno de los más completos y abiertos programas de vigilancia y seguridad nacional de la vacunación, patrocinado por los Centers for Disease Control and Prevention, (CDC 2016), y la Agencia Federal para Administración de Drogas y Alimentos, (FDA 2016). VAERS permitía, en 2015, recolectar información acerca de “eventos adversos” (posibles efectos colaterales) que ocurren luego de la administración de vacunas ya comercializadas. Curiosamente, sin embargo, la información no incluía las estadísticas de base para dimensionar esos reportes contra la base poblacional sobre las que se reportan. En particular, no hay indicación explícita de la población vacunada a la que podría corresponder cada evento. En aquel momento, decidimos estimar esa base poblacional y su vinculación con los eventos reportados acerca de los dos tipos de vacunas del VPH que habían sido comercializadas en el territorio norteamericano en los anteriores 10 años. La tabla 1 muestra los resultados para 2015:

Suponiendo una cobertura de la vacunación del 10% en la población femenina de 0-14 años (CIA 2010), el total de vacunas suministradas en el 2015 correspondería a 3.022.110. Con 2164 reportes asociados a VPH en el 2015, esto sugiere una incidencia de 71,6 por cada 100 mil, casi 7 veces superior al 9,54 por cada 100 mil casos que es la máxima incidencia de cáncer del cuello uterino asociado al VPH y reportado por algún estado en el programa Nacional Estado-Unidense de Registro del Cáncer (CDC 2016). De esos 2164 reportes en VAERS (2015), hubo 3 muertes que corresponden a 0,099 por cada 100 mil, usando el mismo cálculo poblacional. No tuvimos acceso a la estadística correspondiente sobre el número de casos de cáncer de este tipo que termina con fatalidad.
El Prof. Puig revisó uno a uno cada reporte al que tuvo acceso y preparó una exposición para las autoridades sanitarias venezolanas y logró, por todo lo que sabemos, disuadirlas de embarcarse en un plan masivo de vacunación con esas vacunas. Eso, desde luego, no resuelve el problema del VPH. Así que Puig hizo mucho más. Convenció a su equipo y a varias instituciones públicas para crear un sistema de atención y seguimiento a pacientes con VPH en el área metropolitana de la Ciudad de Mérida, con su propio laboratorio funcionando como centro de detección y para el procesamiento de las muestras de ADN tomadas de cada paciente cada vez que toca su chequeo. Miles de mujeres deben su vida y la buena calidad de la salud familiar y en pareja a este trabajo de Puig y su equipo. Han creado y sostienen una vacuna terapéutica alternativa contra el VPH: la vacuna es un sistema de salud más inteligente y sostenido por todas y todos.
El proyecto no ha escalado a todo el país todavía, aunque es perfectamente factible (Hidalgo, Rosa 2017). Al parecer, hubo algunas retaliaciones burocráticas por el increíble trabajo que hizo Puig para sustanciar un reclamo público que hizo que se bloqueara la gran adquisición para un plan nacional de vacunación con las vacunas ofrecidas por las transnacionales. “Yo por esa pendejada no voy a dejar de ser Chavista”, nos dijo en su momento, con ese delicioso sentido del humor de la Patria Grande y que, en Venezuela, funciona como nuestro mejor recurso terapéutico.
¿Qué tiene que ver todo aquello con el nuevo Coronavirus (SARS-Cov-2 que causa la Covid-19)? Mucho. Es un patógeno muy diferente, pero es la misma historia. Nos toca enfrentar un virus que puede ser mortal si los pacientes no reciben atención avanzada en todo el proceso. No hay todavía vacuna convencional. El virus nos usa como vectores de propagación y se contagia a través de nuestros efluvios, particularmente cualquier gotica de saliva de un portador, quien puede no estar enfermo para nada, gota que puede haber caído sobre una superficie donde una víctima la toca y de alguna manera transporta hasta alguna de sus mucosas en la boca, naríz, ojos y otros tejidos similares, incluyendo heridas abiertas. La piel, al parecer, nos proteje, por eso podemos eliminar el virus que hayamos tocado destruyéndolo con el simple recurso del agua con jabón. Si tan solo pudieramos verlo.
¿Cuál es la tarea de supervivencia fundamental? Tenemos que cambiar nuestras formas de interacción social. Mientras aprendemos exactamente cómo, la distancia física es el único recurso seguro. Por eso la cuarentena social es nuestra mejor primera respuesta y ya podemos decir que ha salvado millones de vidas, cientos de miles en Venezuela. “Hemos aplanado la curva” es la expresión que usan las y los voceros encargados para describirlo y que merece explicación adicional, porque no significa que el trabajo haya sido concluído. Tenemos que seguir con el esfuerzo de aislamiento pero también explorando soluciones alternativas para quienes no se están aislando y están, por tanto, exponiéndose y exponiendo a sus familias al virus para mantener servicios esenciales de la sociedad funcionando para el resto de nosotros.
Un detalle que entusiasma de esta experiencia es cuán inteligentes nos estamos volviendo. No es siempre así, claro está. Algunos sucumben a la ilusión de que ya saben más y atiborran las redes sociales con antídotos infalibles contra el coronavirus “que yo no necesito porque vivo en Alemania, pero Uds allá en Venezuela, pobrecitos”. Pero se puede decir que hay un aumento perceptible del entendimiento y de la consciencia de salud en Venezuela. La curva a la que se refiere la expresión es de la función que muestra los casos comprobados de personas que tienen el virus cada día que pasa (Pernalete, 2020). Aplanar esa curva significa que hemos disminuído la velocidad relativa de propagación. Es un concepto asociado con la dinámica del sistema.
Pero lo más emocionante es que finalmente estamos hablando con cuidado de los modelos epidemiológicos en donde se inserta esa función de crecimiento. Un modelo es una descripción sistemática de un fenómeno que puede servir para predecirlo. Nunca hay garantía absoluta de que funcione. Es común decir que todo modelo está equivocado porque no incluye toda la verdad. Pero algunos no lo están tanto y pueden servir para salvarnos la vida. Hay muchos modelos epidemiológicos que han sido sometidos a validaciones reales y que sirven siempre que podamos adaptarlos a las novedades de la situación que se presenta.
Permitan usar uno de esos que ha sido adaptado y se ha vuelto famoso en medio de esta cuarentena global. Tiene la ventaja de que puede ser usado para simular la curva de contagio sobre un horizonte de 218 días ajustando un conjunto de parámetros para acercarlo a la realidad de cada región o área a estudiar. Funciona en línea, en internet (Goh 2020), pero puede ser descargado para usarlo localmente y para verificar su código fuente y entender cómo funciona. Además las fuentes que lo respaldan también están al alcance (Wu y otros, 2020) (Kurcharski y otros, 2020). Un ejemplo de ciencia abierta (Tennant y otros, 2020) puesta al servicio de la comprensión de todas y todos. Allí está y pueden Uds lectores probar con otras combinaciones y suposiciones.
Hemos configurado el modelo para mostrar la curva en tres escenarios (Ver la Fig. 1). En los tres escenarios, fijamos la población involucrada en los 30 millones que tenemos en el país y la fecha del primer contagio en el 1ro de Febrero con lo cual el comienzo de la “intervención”, es decir la distancia física, queda para el día 45. ¿Por qué? Estamos conscientes de que el gobierno anunció el primer caso de contagio comprobado el 13 de Marzo y no desconfiamos para nada del anuncio. Pero es muy difícil saber cuándo ocurre realmente el primer contagio en el país porque, como se ha dicho, podemos ser portadores totalmente asintomáticos. Así que para ajustar el modelo a la fecha del primer fallecimiento (más o menos), ajustamos para que el día 45, represente el día de comienzo de la cuarentena (que sabemos fué rápidamente propuesta por el Gobierno de Nicolás Maduro el 15 de Marzo para los estados más expuestos del país y el 16 para el resto de la nación).
Si Maduro no hubiese propuesto la cuarentena social o nadie lo hubiese obedecido, sería como una intervención sin efecto y, según el modelo, al cabo de 218 días la cifra de muertos superaría los 460.000 en todo el país. Si la cuarentena social logra disminuir la tasa de contagio en un 50%, esa cifra se reduce a 321 personas.
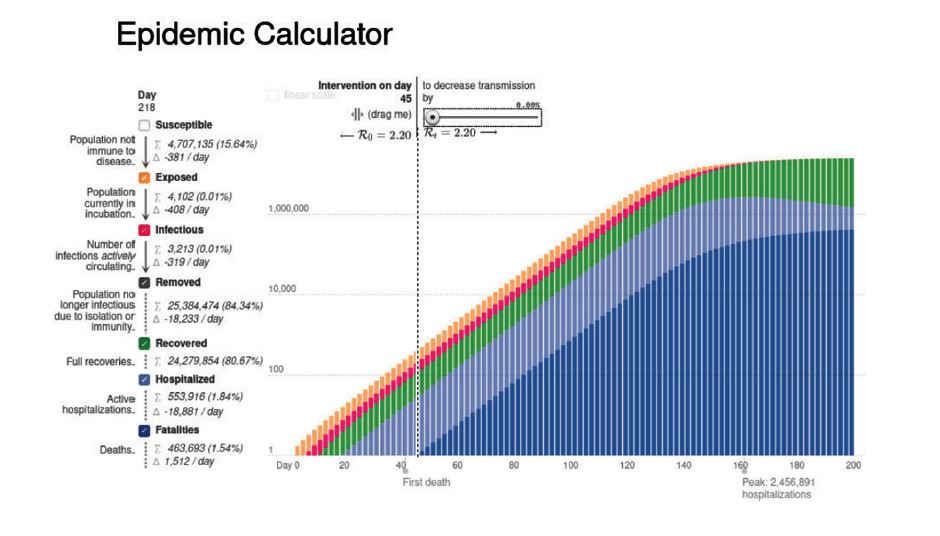
Figura 1a
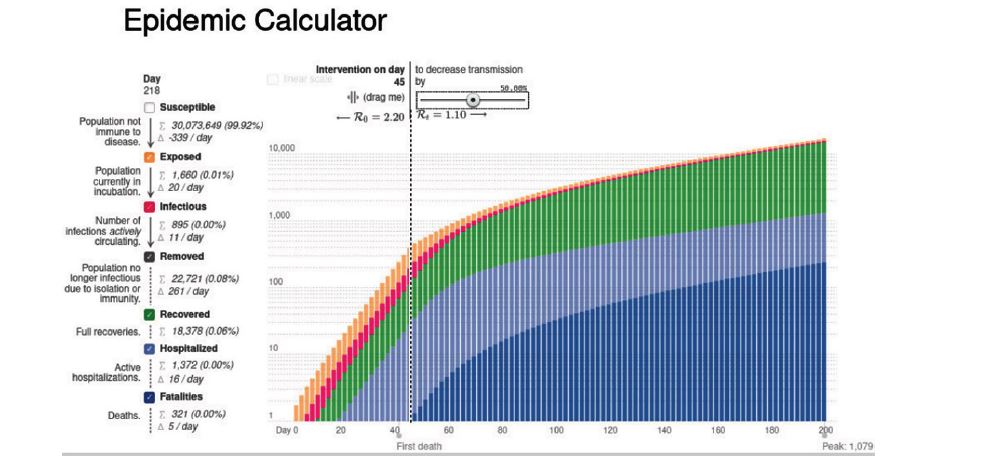
Figura 1b
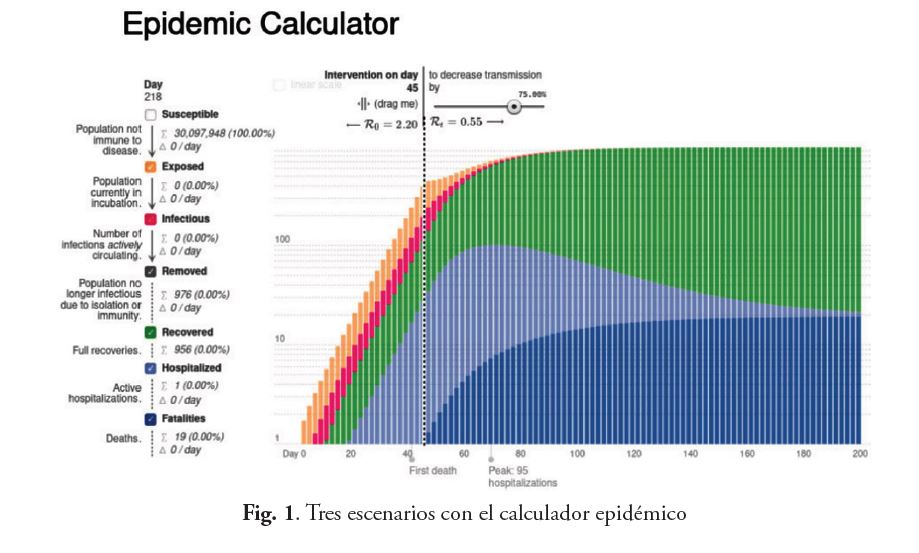
Figura 1c
Si la cuarentena social logra una disminución de la tasa a un 75% del valor fijado (un poco a ciegas en R=2.2), nuestro horizonte de fallecidos se ubica en unas 20 personas. Pueden ver la curva azul, aplanada, en las gráficas de ese escenario. ¿Verdad que impresiona? Es el comportamiento característico de una curva exponencial al cambiar ese parámetro R.
No podemos garantizar una reducción de R en un 100%. Como dijimos, tenemos muchas personas en sectores esenciales que siguen saliendo día a día a hacer su trabajo para que los demás podamos sobrevivir. Así que estamos moralmente obligados a pensar en otras formas de empujar ese R hacia cero, sabiendo que van a ocurrir más contagios. Muchos de ellos y ellas pasarán como mucho como por una gripe y saldrán con bien y, además, inmunizados para continuar allá afuera sin más riesgo personal. Pero para quienes caigan en esa fracción indeterminada de casos que requieren cuidados avanzados, las Unidades de Cuidados Intensivos deben estar disponibles en todo el país.
Nadie lo sabe exactamente. Pero es muy claro que tenemos que prolongar la cuarentena tanto como podamos, mientras lo averigüamos. Tenemos también que pensar en quienes dependen del trabajo diario para sobrevivir ¿Cómo van a generar su ingreso en la contigencia?. Tenemos que pensar cómo seguir trabajando en el aislamiento seguro desde donde sea que estemos pasando la cuarentena social. Tenemos que pensar en como reforzar el uso de la máscarillas o barbijos como gesto social de protección del otro u otra. Tenemos que pensar en como continuar, a distancia, los procesos educativos de los más jóvenes que, afortunadamente, parecen menos propensos a daños, pero que si vuelven a sus aulas podrían magnificar la propagación hacia los más vulnerables: sus abuelas y abuelos. Tenemos que pensar cómo acercarnos sin hacernos daño. Ojalá podamos hacerlo sin ser distraídos por una guerra o conflicto militar. Tenemos que encontrar la manera de garantizar la atención prioritaria y efectiva de todo lo mencionado arriba, especialmente servicios médicos, telecomunicaciones, transporte, energía y alimentos. Porque la lección inicial de este evento parece ser que nosotros y nosotras, además de ser vectores y víctimas potenciales, también podemos ser la vacuna.
Pero, ¿Cómo?. En términos prácticos, cotidianos, inmediatos, accesibles a cualquier persona, hay lecciones que podamos aplicar a la protección cooperativa o comunitaria frente al virus. Antes que el sistema inmunológico de cada persona tenga que lidiar con la carga viral, el sistema social puede anticipar y prevenir su aproximación y su acumulación. La lección obvia de la cuarentena es que la distancia física funciona.
Apelando a una metáfora, podemos imaginar que vivimos en una burbuja que nos aisla de los demás e impide que el virus se propague desde las y los contagiados. En la cuarentena, encerrados en nuestras casas o residencias, esa burbuja es tan amplia como todo el recinto e incluye en él a todas las personas que lo comparten. Se podría decir que es un círculo con un radio de varios metros, digamos unos 10, que nos separa de quienes no comparten la burbuja. Digamos ahora que es un círculo para asumir que los edificios, por ejemplo, nos aislan con seguridad de piso en piso, aunque la distancia vertical es mucho menor de 10 metros.
Levantar o reducir la cuarentena implica relajar esa restricción de mantener una burbuja (o un círculo) de varios metros de distancia hasta la siguiente persona, posible vector de la enfermedad. ¿En cuánto será seguro? Cualquier respuesta es tentativa, entre otras razones, porque todavía se estudian las formas y maneras de propagación del virus. Ya se sabe, sin embargo, que es un virus. No tiene autonomía de movilidad. No se mueve por su propia voluntad. Se mueve según se mueva el medio que lo contiene. Y ese medio lo proveen gotas de efluvios, la saliva seguramente, quizás el sudor y se siguen estudiando otros. Son líquidos en cantidades microscópicas que pueden salvar la distancia entre personas flotando en el aire o resposando sobre una superficie que la nueva víctima toca durante una cierta ventana (¿burbuja?) de tiempo, que también varía según muchos factores. Se ha dicho que el virus puede seguir siendo una amenaza 3 días después de haber sido depositado sobre ciertas superficies (Doremalen y otros, Abril 2020). Nuestra burbuja tiene que tener una dimensión espacial y una dimensión temporal.
¿Pero cuánto? Mas de 10 metros y más de 72 horas, se podría decir hasta aquí. Pero eso es demasiado respeto al común de nuestras actividades. En los lugares de trabajo, salvo que sean a campo abierto, difícilmente hay más de un metro entre compañeras y compañeros. En el transporte es todavía menor el espacio típico. Y la burbuja de tiempo en esos casos se reduce a minutos o segundos. Es decir, desaparece.
Alguna simulaciones (Aalto University, 2020) sugieren que los eventos que más probablemente pueden transferir líquidos entre los humanos, como estornudos, tienen un alcance de varios metros, muy difícil de precisar, desde luego, por la gran cantidad de variantes que pueden ocurrir cuando dos humanos se cruzan. Factores como la dirección y velocidad del viento, la composición del efluvio y el propio cuidado que tenga cada quien en el evento (por ejemplo, recubriendo la cara al estornudar) hacen una gran diferencia. De allí sale el consejo de la OMS que causó alguna confusión a comienzos de esta pandemia (OMS Masks 2020). La mascarillas, barbijos o tapabocas no nos protegen muy bien de los efluvios ajenos. Pero son extraordinariamente efectivos para proteger a los demás de nuestros propios efluvios. Así que la lección es: si respetas a los demás, usa un tapabocas siempre que te acerques a ellas y ellos. El uso del tapaboca solo se puede relajar dentro de una burbuja y solamente cuando se haya cumplido el protocolo de entrada y salida, el mismo que hemos aprendido a usar en la cuarentena.
Tenemos que mantener una burbuja personal o familiar de varios metros y muchas horas que nos separe de las otras burbujas. Quizás, inclusive, tengamos que crear burbujas para el trabajo y el transporte. Pero nuestro mundo cotidiano no está diseñado para favorecer semejantes disciplinas de distancia entre personas. Ya es suficientemente traumático tener que desafiar nuestra cultura del contacto con besos y abrazos para saludar a nuestros seres queridos. Eso, sin embargo, se resuelve incluyéndolos en nuestra burbuja y asumiendo el destino común: si uno se contagia, muy probablemente todos se contagiarán. Una decisión particularmente delicada cuando hay personas con condiciones especiales, como tercera edad, entre ellos o ellas.
Hay decisiones y acciones aparentemente más simples: ¿Una persona con síntomas sospechosos? Que vuelva a casa y se mantenga aislada de todos los demás (alguien tendrá que proveer para sus necesidades). ¿Compartir el ascensor? Sólo con mi burbuja y desinfectando los botones y pasamanos. ¿Compartir el autobús? Sólo si está prácticamente vacío y puedo contar con unos dos metros hacia la siguiente persona, las ventanas van cerradas y todos usan el tapabocas. ¿Compartir el mismo vehículo? Sólo con conocidos a quienes se les puede exigir usar el tapabocas, cerrar las ventanas y evitar contacto al máximo. En todos esos casos, sin embargo, el riesgo persiste. Viajando en motocicleta por la ciudad, por ejemplo, ¿Qué puede salir mal si uno atraviesa cientos de burbujas que se cruzan casualmente mientras uno se desplaza?.
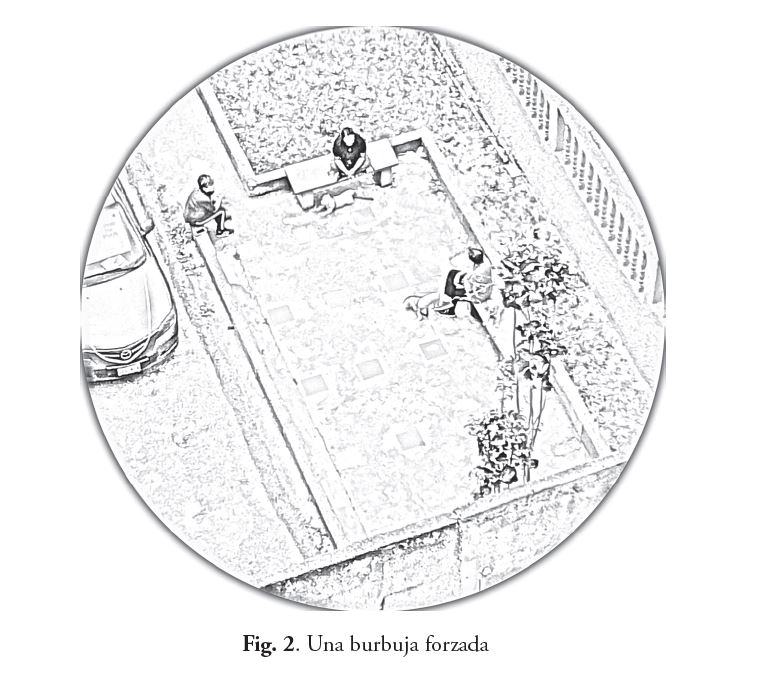
La evidencia es cada vez más clara (Hayward, AC y otros, 2020): podemos contener el virus con la distancia física de la cuarentena con la que nos protegemos del virus recogiéndonos a nuestro refugio personal o familiar, al cuerpo o biomasa que comparte la burbuja. Pero para contener el virus sin ese aislamiento extremo, tenemos que hacer un manejo extraordinariamente inteligente de los espacios que compartimos y de la información que manejemos. Ser la vacuna significa rechazar en colectivo cualquier avance del virus que usa nuestros propios patrones de movimiento y contacto para propagarse. Así que estamos obligados a revisar cada hábito, costumbre y regla de conducta que seguimos cuando circulamos en espacios que otras personas también usan y cuando interactuamos con esas personas que no pertenecen a nuestra burbuja. Hagamos un ejercicio particular para ilustrar este punto. Observen la Fig. 2.
Ese dibujo en la Fig. 2 reproduce una fotografía real. En ella aparecen tres mujeres conversando en una pe- queña plaza cerca de sus residencias. No sabemos la relación entre ellas. Tampoco si compartían la burbuja antes. Dos de ellas tienen tapabocas, la de la izquierda y la de la derecha. La dama en la parte superior, vestida más oscuro, no tiene tapabocas y habla con toda libertad. La dama a la derecha, de tercera edad, aprovecha de pasear a sus tres perritos, todos con correas, pero que en ese lugar les deja en libertad. Se puede ver a uno de los perritos sentado justo delante de la dama del medio. Las damas guardan entre ellas una distancia de unos dos metros. Con el Sol brillando y poco viento, es una distancia segura. Esa manera de distribuirse en ese espacio está muy bien.
Pero no está bien con los perritos así de libres. Se pasean por todas partes y tocan todo. Se convierten en una superficie de contacto que se mueve. El perrito junto a la dama del medio seguramente está recibiendo una lluvia de microgotas de saliva mientras ella habla (Stadnytskyi y otros, 2020). Ese perrito va a ser tocado y probablemente abrazado por la dama de tercera edad, como ya hace con los otros dos. Ellas dos deben estar ahora en la misma burbuja. Las tres deberían considerarse en la misma burbuja al compartir ese espacio entre ellas y con las mascotas que inocentemente tocan todo y se acercan sin cuidado.
Esa explicación es todavía muy simple. No estamos diciendo que los perros transmiten el virus, en la forma habitual. La evidencia hasta ahora lo niega (OPS, 2020). Sobre las llamadas mascotas, la Organización Panamericana de la Salud declara: “Nuestra recomendación es que los dueños de mascotas las sigan cuidando y mantengan la calma. El abandono de perros y gatos es inadmisible, y no es, bajo ningún concepto, la solución a la pandemia del COVID-19.” (.ibid. énfasis suyo). Pero como toda superficie, su piel y su
pelambre, como el nuestro, sostendrá el virus y podría servir como medio de transmisión. Es preciso, además, insistir en que una vez que alcanza ciertos tejidos humanos, ya no es posible eliminarlo con las medidas de limpieza comunes. Si alcanza nariz, boca, heridas (incluso pequeñas) y ojos (Página12, 2020), podemos considerarnos contagiados. Tenemos que desarrollar nuevos poderes de anticipación y percepción indirecta para evitarlo.
Quizás nos hace falta ajustar expectativas para gestionar mejor los temores. La meta de cero contagio para toda la población es prácticamente inalcanzable y lo será más dada la enorme presión con la repatriación en la frontera. No podemos esperar que no haya contagios. Ni siquiera nos conviene pues podríamos estar postergando el colapso del sistema frente a una posterior explosión de contagios. La meta debe ser cero contagio entre los suceptibles a enfermar seriamente y un ritmo de contagio en los demás que pueda ser atendido con lo mejor que tenemos como remedio. La evidencia disponible nos permite confiar en los anticuerpos que desarrollen los pacientes recuperados (SUN, 2020) (Zhu y otros, 2020).
Hay mucho que estudiar y aprender antes de que podamos desplazarnos con seguridad en espacios compartidos entre humanos y posiblemente con el virus.
Podemos ser la vacuna. Podemos constituirnos, colectivamente, en un sistema de prevención y rechazo de este coronavirus. Es lo que hemos hecho con la cuarentena. Hacerlo sin el aislamiento de la cuarentena será más difícil. Requiere extremar nuestras habilidades de percepción y organización espacial y temporal. No somos la única especie que puede hacer eso. No lo hacemos normalmente. Pero podemos hacerlo.
Una última consideración: Este virus se originó, probablemente, por un salto desde el mundo animal propiciado por la presión expansiva de los humanos. A diferencia de otros virus con orígenes similares, este es sumamente agresivo porque afecta, rápidamente, funciones vitales esenciales. Peter Radcliffe, premio Nobel de Medicina 2019 (BBC, 2020) sugiere que nuestra estructura social y modo de vida, en ciudades de alta den sidad poblacional y rápida movilidad interpoblacional, podrían ser factores que favorecieron el surgimiento del virus. El virologo venezolano Jose Esparza ha venido alertándonos de los mismos riesgos desde hace años (Esparza, 2016). En el mismo orden de ideas, la pandemia se ve favorecida por nuestros sistemas inmunes debilitados y sistemas de salud sin capacidad de respuesta masiva. Pandemias similares son esperables en el futuro cercano, por lo que hemos de evaluar la probabilidad de que surjan, que tan agresivas podrían ser y cómo debemos prepararnos. A estas alturas, ya podemos decirlo, la solución ante esta y futuras pandemias implica la acción coordinada de todas y todos y una transformación social trascendental.
Jacinto A. Dávila Quintero. : Venezolano. Profesor Titular (2010), Jubilado (2017) de la Universidad de Los Andes. Estudios de PhD en Lógica e Inteligencia Artificial (Imperial College, Reino Unido, 1997), MSc en Informática (Imperial College, Reino Unido, 1994) e Ingeniero de Sistemas (ULA, Venezuela, 1991). Coordinador del Postgrado en Mode- lado y Simulación de Sistemas (1998-2005). Coordinador del postgrado interactivo a distancia, en Computación de la Universidad de Los Andes, Venezuela (1998-2000, 2017- 2018). Desarrollador de software, ha servido como tutor académico en la ULA, URBE, UNEXPO y en la comunidad de aprendizaje sobre servicios públicos del programa de estudios abiertos de la Universidad Politécnica Territorial de Mérida “Kléber Ramírez”.
María Elena Garcia Díaz. : Venezolana. Profesora Titular (2000), Jubilada (2001) de la Universidad de Los Andes. Postdoctorado (1991-93) Harvard University. PhD en Micro- biología (University of Oxford, 1982.), D.E.A. (Université de Provence, 1977).Lic. Bió- logia (Universidad Central de Venezuela, 1968). Fundadora y Coordinadora (1998-2002) del Postgrado Interdisiciplinario en Biologia Celular y Molecular del Centro de Ingeniería Genética, CIGEN. Presidenta de Fundacite Merida, Ministerio del poder Popular para la Ciencia y la Tecnología (2007-2010). Ha servido como tutora académica en la ULA y en la comunidad de aprendizaje sobre servicios públicos del Programa de Estudios Abiertos de la Universidad Politécnica Territorial de Mérida “Kléber Ramírez”.
Los autores agradecen los comentarios de los y las compañeras en La comunidad de Aprendizaje de Servicios y de Paúl Dávila, quien también nos ayudó con la edición de las imágenes
jacinto.davila@gmail.com
Teléfono de contacto: +58 416 6742248
Centro de Simulación y Modelos, CESIMO Facultad de Ingeniería Universidad de Los Andes
Teléfono de contacto: +58 04166731318
Departamento de Biología Facultad de Ciencias Universidad de Los Andes Comunidad de Aprendizaje en Servicios Universidad Politécnica Territorial del Estado Mérida “Kléber Ramírez”Mérida, Venezuela




Figura 1a

Figura 1b

Figura 1c

