Pesquisa
Recepción: 6 Diciembre 2023
Recibido del documento revisado: 2 Mayo 2024
Aprobación: 16 Mayo 2024
DOI: https://doi.org/10.1590/1983-803420243725PT
Resumo: Esta revisão de escopo teve por objetivo compreender, sob a ótica da psicologia, as diretivas antecipadas de vontade no âmbito dos cuidados paliativos. A partir da literatura disponível, realizou-se a revisão por meio do método Prisma-ScR. Com busca nas bases de dados SciELO, Lilacs e PePsic, 18 artigos foram selecionados para a revisão final. Foram excluídos estudos duplicados, os que não se configuraram como artigos científicos e aqueles que estavam fora do tema e/ou não discorriam sobre o contexto brasileiro. Observou-se que, além de estarem intimamente relacionadas à diminuição de sintomas ansiosos e depressivos, as diretivas antecipadas de vontade exercem papel importante na promoção da autonomia do paciente. Concluiu-se que o psicólogo contribui na implementação das diretivas antecipadas de vontade, auxilia na comunicação e na aceitação da família e na elaboração dos lutos. Por fim, ressalta-se a importância de ampliar as discussões a respeito do tema em pesquisas futuras, sobretudo na psicologia, na qual se evidenciou escassez literária.
Palavras chave: Diretivas antecipadas, Cuidados paliativos, Psicologia médica.
Abstract: This scoping review aimed to understand advance directives in the context of palliative care from the perspective of psychology. Based on the available literature, the review was conducted using the PRISMA-ScR method. Eighteen articles were selected from SciELO, LILACS, and PePSIC databases for the final review. Duplicate studies, non-scientific articles, and studies that did not address the study topic or the Brazilian context were excluded. Advance directives, besides being closely related to the reduction of anxiety and depression symptoms, play an important role in promoting patient autonomy. We concluded that psychologists contribute to the implementation of advance directives, help with communication and family acceptance, and help with grief. Finally, future studies should expand the discussion on this topic, especially in psychology, a field with a lack of studies.
Keywords: Advance directive, Palliative care, Psychology, medical.
Resumen: El objetivo de esta revisión de alcance fue comprender, desde la perspectiva de la psicología, las directivas anticipadas de voluntad en el contexto de los cuidados paliativos. A partir de la literatura disponible, la revisión se llevó a cabo utilizando el método PRISMA-ScR. Mediante búsquedas en las bases de datos SciELO, LILACS y PePSIC, se seleccionaron 18 artículos para la revisión final. Se excluyeron los estudios duplicados, los que no estaban configurados como artículos científicos y los que no correspondían al tema o no discutían el contexto brasileño. Se observó que, además de estar estrechamente relacionadas con la disminución de los síntomas ansiosos y depresivos, las directivas anticipadas de voluntad desempeñan un papel importante en la promoción de la autonomía del paciente. Se concluyó que el psicólogo contribuye a la implementación de las directivas anticipadas de voluntad, ayuda en la comunicación y en la aceptación por parte de la familia y en la elaboración del duelo. Por último, se resalta la importancia de ampliar las discusiones acerca del tema en futuras investigaciones, especialmente en psicología, donde hay escasez literaria.
Palabras clave: Directivas antecipadas, Cuidados paliativos, Psicología médica.
Falar sobre a morte é um tabu, e, segundo Kovács 1, ela é permeada por silêncio e considerada um fracasso, fazendo-se de tudo para evitar que ela ocorra, prolongando ao máximo a vida dos pacientes. É possível adiar a morte por meio da tecnologia, contudo, ela não garante a qualidade de vida do paciente.
A conspiração do silêncio, o não falar socialmente sobre temas de morte e luto, perpassa os familiares de pacientes em fim da vida e os profissionais de saúde, além de impactar toda a sociedade. A frustração da perda é amplificada pelo paradigma atual da morte interdita. Negar a morte impossibilita discussões a respeito de um fim de vida com dignidade e a elaboração de lutos diversos, sobretudo em pacientes idosos.
A articulação dessas temáticas, portanto, evoca a ideia de que a terminalidade da vida é assunto sensível, provocando sensações e sentimentos angustiantes. Por consequência, dilemas éticos se apresentam no momento da morte, principalmente no ambiente hospitalar 2, quando médicos, pacientes e familiares enfrentam conflitos bioéticos em função das manifestações sobre a morte e o morrer 3.
Diante disso, emergem as diretivas antecipadas de vontade (DAV), que têm como objetivo a reunião de documentos que atestam as vontades do paciente em relação aos cuidados de saúde que serão ofertados em caso de impossibilidade de comunicação. Os documentos reunidos compreendem o testamento vital (de cunho jurídico) e a procuração para cuidados de saúde 4,5.
As DAV auxiliam na humanização da experiência do paciente, oferecendo possibilidades de escolha. A filosofia dos cuidados paliativos compactua com a ideia de tornar o paciente protagonista em seu processo de adoecimento. Segundo a Organização Mundial da Saúde (OMS), cuidados paliativos compreendem assistência multiprofissional oferecida por uma equipe multidisciplinar a pacientes com doenças que ameacem a vida, com o objetivo de cuidado integral, prevenção e alívio do sofrimento, tratamento da dor e de sintomas físicos, psicológicos, sociais e espirituais 6.
Os cuidados paliativos promovem autonomia, respeito e fim de vida digno ao paciente. As DAV apresentam relevância nos cuidados paliativos por oferecerem a possibilidade, ao paciente, à família e à equipe de saúde, de traçar rumos para o tratamento, enquanto o paciente ainda está lúcido. Especialmente em pacientes idosos acometidos por doenças crônicas diversas, as DAV são aliadas no cuidado humanizado, permitindo a exclusão de tratamentos que não façam sentido para o paciente 7.
Também é possível pensar nas DAV como um recurso potente, principalmente na sociedade brasileira, visto que atualmente mais de 30 milhões de brasileiros têm mais de 60 anos 8. Ademais, com a inclusão das DAV nas políticas públicas, os idosos brasileiros (não necessariamente os que experienciam doenças terminais) podem ter acesso a saúde de boa qualidade, que inclusive se preocupa com as melhores formas de morrer. Assim, aprimora-se a assistência em saúde em todas as fases da vida, do início ao fim.
Justifica-se, portanto, a proposta da presente pesquisa, uma vez que a psicologia, enquanto profissão e corpo de conhecimento, tem muito a contribuir como promotora da autonomia e do bem-estar psicológico na vivência da terminalidade e/ou do processo de envelhecimento. No ambiente hospitalar, o respeito à autonomia do paciente, a diminuição de conflitos entre familiares e a melhora na comunicação entre membros da equipe são percebidos como benefícios provenientes da incorporação das DAV.
Os pontos mencionados são norteadores do trabalho dos psicólogos no hospital e, além de demonstrarem a implicação deles com a temática das diretivas (dado que seu trabalho se realiza na tríade paciente-família-equipe de saúde), indicam a necessidade de ampliar o debate e as trazer para a esfera da psicologia, bem como incluí-las em suas práticas 9. Portanto, este estudo objetiva compreender as DAV no contexto dos cuidados paliativos pelo olhar da psicologia no Brasil.
Método
A pesquisa consiste em revisão de escopo, por meio da qual se busca responder às perguntas mais amplas do campo de conhecimento em que se propõe investigar, além de sintetizar as evidências disponíveis 10. O método empregado para essa revisão foi o Prisma-ScR, que tem como objetivo investigar a literatura e discorrer sobre os conceitos fundamentais de determinado campo de estudo.
Os outros objetivos desse tipo de estudo são a sistematização de conhecimentos, para que haja contribuição e disseminação de práticas, políticas e pesquisas; verificação de lacunas na literatura encontrada; e a compreensão de como são realizadas as pesquisas desse campo 11.
As etapas definidas para conduzir o estudo seguiram um processo rigoroso em que, primeiro, ocorreu a definição dos objetivos e da pergunta principal de pesquisa e, depois, estipularam-se os critérios de inclusão e exclusão, preparação para busca de evidências, seleção e extração de dados e respectiva apresentação. Após realizadas as buscas por evidências, elas foram cuidadosamente selecionadas. Em seguida, ocorreu a extração detalhada delas. Foi conduzida análise aprofundada, e os resultados foram então elaborados 12.
A pergunta norteadora da pesquisa foi concebida utilizando a estratégia PCC, que contém como elementos fundamentais o mnemônico: P – população; C – conceito; e C – contexto 12. Assim, definiu-se que P representa os profissionais de saúde; o primeiro C, as DAV; e o segundo C, cuidados paliativos. A partir dessa definição, perguntou-se: como os profissionais de saúde podem contri- buir em relação às DAV nos cuidados paliativos?
As bases de dados pesquisadas foram SciELO, Lilacs e PePsic, selecionadas por serem relevantes na área da saúde e da psicologia. Os descritores utilizados foram combinados na equação estratégica, que visou corresponder à mnemônica PCC.
Assim, utilizou-se: (profissional da saúde) OR (profissionais da saúde) AND (diretivas antecipadas de vontade) OR (diretiva antecipada de vontade) OR (diretivas antecipadas) OR (diretiva antecipada) OR (DAV) OR (DAV’s) OR (ética) OR (bioética) AND (cuidados paliativos) OR (cuidado paliativo).
As buscas nas bases foram realizadas entre 21 e 30 de agosto de 2023, por duas pesquisadoras, de forma independente. Totalizando, encontraram-se 812 resultados nas três bases de dados, dos quais 211 eram duplicados e foram retirados na etapa de triagem (após leitura do título, resumo e palavras-chave). Desses, cinco foram excluídos por se tratarem de teses e dissertações, e cinco foram excluídos por não terem resumo disponível.
Dos 591 artigos restantes, 562 estavam fora do tema e três não se adequavam ao contexto geográfico definido para a pesquisa (Brasil) – por esse motivo, também foram excluídos. Na etapa da elegibilidade (após leitura integral), oito artigos foram removidos, restando 18 artigos para realização da revisão de escopo. A Figura 1 representa o fluxograma de seleção de artigos.
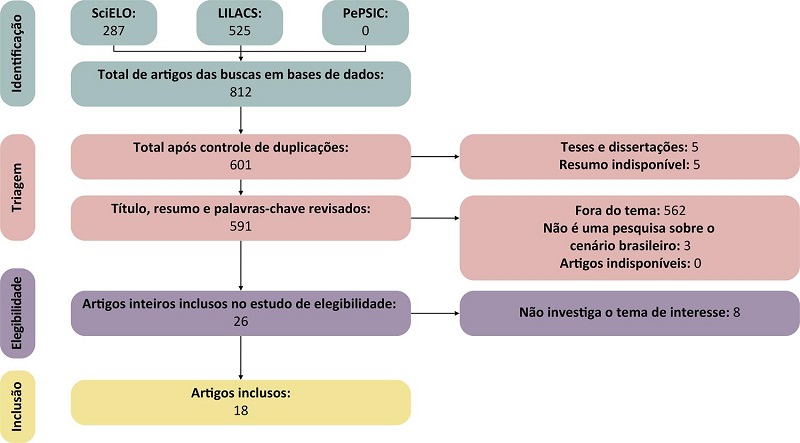
Figura 1
Fluxograma de seleção de artigos
Duas pesquisadoras independentes realizaram a leitura completa dos estudos para verificar se eles eram relevantes para a extração dos dados. Nos casos em que houve divergência a respeito da etapa de triagem e elegibilidade, os estudos foram analisados por uma terceira pesquisadora. O banco de dados foi detalhado em planilha de Excel e depois transferido para o software estatístico SPSS. O grau de concordância entre a análise das pesquisadoras (concordância interjuízes) é representado pelo chamado coeficiente κ (coeficiente kappa) 13.
Segundo Fleiss, Cohen e Everitt 14, o limite máximo de κ é 1, que representa harmonia absoluta entre os juízes. Porém, quanto mais próximo de zero for o valor de κ, mais longe estará o nível de concordância. Com o resultado de κ=0,839 (etapa de triagem) e κ=0,821 (etapa de elegibilidade), ainda segundo Fleiss 15, esta pesquisa se enquadra em um nível excelente de concordância entre juízes (em que κ>0,75 o que significa que a concordância é ≥95,3%).
Resultados
Para a análise dos resultados, o Quadro 1 apresenta os estudos encontrados acerca do contexto brasileiro sobre DAV e cuidados paliativos.
Estudos do contexto brasileiro sobre DAV e cuidados paliativos

Os 18 artigos foram publicados entre 2014 e 2022, sendo o último o mais expressivo em número de publicações. Os temas mais pesquisados buscavam compreender e refletir sobre as DAV em contexto amplo, bem como investigar o conhecimento de pacientes e profissionais acerca da questão. O público-alvo dos artigos foram médicos e enfermeiros, contando com poucos artigos que buscaram estudar equipes multidisciplinares. Outros públicos também foram encontrados, como técnicos, auxiliares de enfermagem, estudantes de medicina e direito, advogados, pacientes (principalmente oncológicos) e cuidadores.
Mediante leitura integral e análise crítica, emergiram as categorias deste estudo, as quais foram criadas ao agrupar dados que apresentavam aproximação teórica: princípios da bioética, conceitos dos cuidados paliativos e diretivas antecipadas de vontade: legislação, autonomia e aspectos psicológicos.
Princípios da bioética
A bioética é um campo do conhecimento que une ética e biotecnologia, promovendo discussões sobre a vida e a morte 17, e busca refletir acerca de dilemas éticos, visando respeito à liberdade e qualidade de vida. No âmbito hospitalar, dialoga com a medicina e a psicologia, fortalecendo a visão biopsicossocial do paciente. É composta por quatro princípios fundamentais: beneficência, não maleficência, autonomia e justiça 19,30.
A beneficência assegura a busca por benefícios, com o mínimo de danos ao paciente e respeitando sua autonomia. Assim, o profissional deve sempre buscar fazer o bem para o paciente, independentemente de suas crenças individuais. O princípio da não maleficência proíbe que o profissional de saúde cause danos ao paciente de forma inten- cional. A autonomia busca garantir o respeito pela decisão do enfermo e sua inclusão na tomada de decisões. Os princípios da bioética buscam auxiliar e amparar a equipe de saúde e o paciente nos cuidados de fim de vida. Nos artigos coletados, o princípio da justiça foi citado sem apresentar definição conceitual 17-19,30.
Conceitos dos cuidados paliativos
Os cuidados paliativos são uma abordagem multidisciplinar direcionada a pacientes com doenças que ameaçam a vida, promovendo alívio e prevenção do sofrimento e da dor, bem como medidas de conforto e bem-estar. O paciente em cuidados paliativos é poupado de passar por procedimentos desnecessários, contrariando a obstinação terapêutica e seu objetivo de prolongamento da vida. Esses cuidados podem ser ofertados após o diagnóstico e não são medidas exclusivas de fim da vida. A bioética e os cuidados paliativos compartilham a humanização no processo de morrer e se complementam na prática, sendo a bioética norteadora dos cuidados paliativos 16,18.
A ortotanásia, defendida pelos cuidados paliativos e assegurada pela equipe de saúde, visa a boa morte, sem apressá-la ou adiá-la, oferecendo conforto e tranquilidade ao paciente no momento de fim da vida 4,28. Difere-se da eutanásia, a morte provocada, e da distanásia, o prolongamento da morte por meio de tecnologia e procedimentos desnecessários, o que pode aumentar a dor e o sofrimento do paciente e dos familiares 4,17.
O estudo de Chaves e colaboradores 21 com pacientes oncológicos e seus cuidadores a respeito dos cuidados paliativos demonstrou o desconhecimento acerca do termo e de seu significado, refletindo o despreparo e a falta de formação de profissionais de saúde no tema. Fusculim e colaboradores 3 demonstram que, quanto maior o conhecimento dos profissionais em cuidados paliativos, mais suscetível eles serão à aplicação das DAV.
Legislação, autonomia e aspectos psicológicos
Como já exposto, entende-se como DAV os desejos expressos pelo paciente acerca de cuidados e tratamentos que lhe serão ofertados na ausência de sua capacidade de se comunicar de forma livre e autônoma. Atualmente, não há legislação específica sobre esse assunto tão relevante no ambiente hospitalar. No entanto, há regulamentação, a Resolução do Conselho Federal de Medicina (CFM) 32 1.995/2012, a qual versa sobre as condutas que devem ser priorizadas diante da terminalidade e os cuidados de saúde que serão destinados ao paciente que os necessitar 16,17,20,21,24,25,29.
As DAV são constituídas por testamento vital, documento jurídico que pode ser registrado em cartório, e pela procuração para cuidados de saúde, que determina um representante responsável pela tomada de decisões. Acerca dos registros, apesar da possibilidade de legalizar o testamento vital em cartório, o CFM orienta que a DAV seja feita também em prontuário, considerando-a suficiente, desde que escrita de maneira clara e criteriosa e levando em consideração o estado atual de saúde do paciente e as medidas terapêuticas que devem ou não ser realizadas 4,16,17,20,24,29.
A respeito de normas ético-legais, identificou-se um receio no uso das DAV, implicando responsabilidade civil aos médicos. Entretanto, o Código de Ética Médica e a Resolução CFM 1.995/2012 são importantes norteadores da prática clínica, aos quais se preconiza seguir 17. Embora haja maior adesão ao seu uso, a ausência de regulamentação e de disseminação desses conhecimentos no campo da bioética pode gerar anseios a todos os envolvidos. Tais questões podem reverberar na falta de diálogo entre equipe de saúde, paciente e seus familiares 3,21.
Deve-se considerar que as DAV promovem autonomia ao paciente, uma vez que permitem alinhar as escolhas aos seus valores. O paciente orientado dos riscos e dos benefícios da DAV pode concordar ou não com as medidas terapêuticas ofertadas, realizando seus desejos diante de seu processo de terminalidade. Esse debate é capaz de conscientizar os envolvidos sobre a morte e a finitude, além de proporcionar o entendimento da real condição de saúde do paciente, como também do que pode vir a acontecer no desenvolvimento do quadro, evitando a obstinação terapêutica, promovendo o bem-estar e estimulando o diálogo entre paciente, familiares e equipe de saúde 18,20,22,25.
Muitos autores ainda ressaltam o caráter intenso e profundo envolvido nas decisões que perpassam as DAV, indicando que, no momento de redigir o documento ou declarar suas vontades, o paciente deve estar em estado de capacidade emocional e comportamental preservadas. Assim, recomenda-se, a fim de assegurar maior segurança, a participação de um psicólogo e/ou psiquiatra para atestar as condições necessárias 26,28. Percebe-se nos estudos que houve aproximação entre campos como medicina, psicologia e bioética a partir da compreensão do ser humano segundo o modelo biopsicossocial e a atenção integral em saúde. Isso desenvolve no paciente em momento terminal o respeito a aspectos como autonomia e espiritualidade, e ao profissional da saúde, o desenvolvimento de habilidades de comunicação e empatia 19,28.
Um estudo realizado com pacientes oncológicos revelou que, diante da segurança de sua autonomia e da possibilidade de comunicação com a equipe de saúde, eles apresentaram menores índices de sintomas ansiosos e depressivos ao manifestar suas opiniões construindo sua própria DAV. Portanto, é necessário compreender a dor e o sofrimento em saúde como algo que não só se manifesta por meio de aspectos fisiológicos 25,28, mas também psicológicos.
Discussão
De acordo com Dias e colaboradores 26, um sinal de excelência na prestação do serviço de cuidados paliativos é a implementação do plano antecipado de cuidados (PAC) em todos os pacientes nesse contexto. Esse processo envolve a comunicação entre profissionais de saúde e pacientes para a tomada de decisões compartilhadas. É possível documentar as deliberações abordadas no PAC por meio de uma DAV, embora isso não seja obrigatório. Conforme os autores, o PAC deve ser iniciado o mais cedo possível, desde que o paciente esteja emocionalmente estável, progredindo de modo gradual na complexidade das decisões.
Com a aplicação do “protocolo” PAC, garante-se que os pacientes recebam tratamentos de acordo com suas preferências, diminuindo a sobrecarga familiar nessas decisões e o sofrimento dos profissionais envolvidos e estimulando a produção de mais DAV no contexto hospitalar. Outro benefício apontado pelos autores é o menor risco de depressão e ansiedade dos familiares no momento do luto 26.
O PAC é composto por algumas etapas que facilitam a comunicação e se preocupam com aspectos psicológicos do paciente nesse momento difícil. São elas: preparação (revisão do histórico clínico, prognóstico e opções de tratamento); introdução (estabelecimento do objetivo da conversa e da confiança médico-paciente); identificação da percepção do paciente (conversa a respeito do enfrentamento da doença e de temas como emoções, finitude e outras questões práticas sobre fim de vida); e ação (registro das informações dadas pelo paciente). A última etapa pode ser realizada por meio de prontuário DAV, designação de um procurador legal e/ou compartilhamento das informações com pessoas próximas e familiares 26.
Afirmando a necessidade de se atentar à comunicação, o manual de cuidados paliativos da Academia Nacional de Cuidados Paliativos (ANCP) 33ressalta que a boa comunicação do profissional da saúde com seus pacientes representa cuidado e estimula a esperança em momentos de dificuldade. Por esse motivo, as habilidades de interlocução devem ser aprimoradas. Entre algumas indicações de como proceder, principalmente no contexto paliativo, estão entender os principais medos e as expectativas do paciente, oferecer informações verdadeiras, conhecer seus valores culturais, respeitar e promover autonomia e não se esquecer das necessidades da família.
Ainda referente ao núcleo familiar, percebe-se que há constante busca por equilíbrio e organização, que ocorre de maneira dinâmica e interativa. Diante de estressores e alterações de maior profundidade, como situações que ameacem a vida, todos os sujeitos envolvidos podem experimentar uma sensação de desequilíbrio, conceituada como crise. Nesse contexto, a família pode ser requisitada, envolvendo um ou mais componentes dela. Deve-se considerar também uma rede mais ampla que a família, como amigos e parceiros, igualmente afetados pelo adoecimento do paciente e que podem colaborar para os cuidados dele. Esses tipos de relações têm diferentes implicações na vivência da conjuntura apresentada 34,35.
Além da situação de crise, podem surgir sentimentos de negação, abandono e confusão entre familiares e amigos do paciente, que sentem a responsabilidade moral pelo cuidado dele. Durante o período de crise, eles podem sofrer alterações no sono e na alimentação, recorrer ao consumo de cigarros, álcool e medicações, bem como haver aumento de interações interpessoais, busca por momentos de espiritualidade e sensação de culpa ou raiva. Diante disso, há estratégias de auxílio aos sujeitos implicados, como horários flexíveis para visitas, intervenções no estado de crise apresentado e grupos de apoio. O amparo emocional tem notável relevância nessas circunstâncias 34,35.
Nesse contexto, o psicólogo desempenha importante função. O manual da ANCP 33 discorre sobre o papel desse profissional nos cuidados paliativos. Sua atuação deve ser pautada na tríade hospitalar paciente-família-equipe de saúde, oferecendo escuta qualificada e garantia de que as necessidades do paciente, da família e da equipe médica sejam ouvidas e atendidas. O manual orienta articular a equipe de saúde, visto que os cuidados paliativos trabalham com o conceito de dor total, isto é, olhar para o paciente de modo holístico, vendo seus sofrimentos físicos, psicológicos, espirituais e sociais. O psicólogo deve favorecer a elaboração das vivências do adoecimento, para o paciente e a família, e validar as preocupações dos familiares, possibilitando um lugar seguro para eles falarem de seus medos e angústias 33.
É necessário que o psicólogo, ou o psiquiatra, assegure que o paciente está lúcido e em estado de normalidade ao formular sua DAV ou seu testamento vital. Isso aumenta a garantia do documento e assegura que ele não resultou de decisão tomada em momento de dor profunda ou luto. Logo, o psicólogo é um importante agente no processo de formulação das DAV 28.
Conforme levantado pelo estudo de Kovács 36, a proposta das diretivas não visa apoiar o suicídio ou negligenciar o socorro, mas valorizar a autonomia do paciente diante de seu próprio morrer. Também se ressalta a importância da divulgação e da familiarização com o tema, tanto entre o paciente e sua família quanto entre a equipe de cuidados dos hospitais. Dessa maneira, as DAV são um processo igualmente mediado por psicólogos em diversos contextos, principalmente no hospitalar, o que facilita a comunicação, a elaboração dos lutos, a ressignificação da existência humana e a possibilidade da vivência de uma morte mais digna. Segundo a autora, pacientes que tiveram a oportunidade de falar sobre o fim da vida passaram por esse processo com dignidade e maior sensação de controle e paz. Além disso, seus familiares elaboraram melhor o luto.
Considerações finais
Examinando os resultados da pesquisa, os conceitos de bioética e cuidados paliativos são norteadores da prática multiprofissional acerca das DAV, e a comunicação clara e objetiva é atitude fundamental para com o paciente. As DAV apoiam a boa morte e a ortotanásia, promovendo autonomia e liberdade ao indivíduo em seu processo de morrer, e são necessárias para diminuir a distanásia e a obstinação terapêutica. Pautar a atuação nos princípios da bioética é dever dos profissionais que lidam com cuidados paliativos e DAV, o que garante o olhar humanizado para o paciente, levando em consideração o conceito de dor total e possibilitando dignidade e aceitação da morte como processo natural.
Este estudo organizou a literatura recente a respeito das DAV e seus impactos psicológicos nos pacientes. Constatou-se que, ao serem incluídos na tomada de decisões, a autonomia dos sujeitos em processo de adoecimento foi fortalecida, gerando impactos positivos. Ressalta-se a importância de ampliar as discussões a respeito do tema em estudos futuros, sobretudo na psicologia, uma vez que, durante a pesquisa, identificou-se escassez nesse campo do saber. O psicólogo tem muito a contribuir na implementação das DAV, no auxílio à comunicação dos desejos do paciente, na aceitação da família e na elaboração dos lutos. Foi ampliada a discussão a respeito das contribuições da psicologia na implementação das DAV, auxiliando em pesquisas futuras.
Por fim, destaca-se a necessidade da implementação de uma legislação a respeito das DAV que ampare os profissionais de saúde e proporcione maior segurança em sua prática, bem como a disseminação do conhecimento a respeito delas em todos os campos nos quais estão envolvidos os serviços de cuidado. A falta de amparo legal afeta os profissionais e impacta diretamente na efetivação das DAV. Equipe, familiares e pacientes seriam beneficiados com a implementação de uma lei, favorecendo a disseminação do tema e seus benefícios.
Referências
Kovács MJ. Educação para a morte. Psicol Ciênc Prof [Internet]. 2005 [acesso 10 jun 2023];25(3):484-97. DOI: 10.1590/S1414-98932005000300012
Nunes R. Diretivas antecipadas de vontade. Brasília: CFM; 2016.
Fusculim ARB, Guirro UBP, Souza W, Perini CC. Diretivas antecipadas de vontade: amparo bioético às questões éticas em saúde. Rev. bioét. (Impr.) [Internet]. 2022 [acesso 30 set 2023];30(3):589-97. DOI: 10.1590/1983-80422022303552PT
Lima JS. Diretivas antecipadas da vontade: autonomia do paciente e segurança profissional. Rev. bioét. (Impr.) [Internet]. 2022 [acesso 30 set 2023];30(4):769-79. DOI: 10.1590/1983-80422022304568PT
Murasse LS, Ribeiro URVCO. Diretivas antecipadas de vontade: conhecimento e utilização por médicos residentes. Rev. bioét. (Impr.) [Internet]. 2022 [acesso 5 jun 2023];30(3):598-609. DOI: 10.1590/1983-80422022303553PT
World Health Organization. National cancer control programmes: policies and managerial guidelines [Internet]. 2ª ed. Geneva: WHO; 2002 [acesso 5 jun 2023]. Disponível: https://bit.ly/4c6TTCK
Rocha GCR, Grobe AB, Rodrigues AO, Anjos ACS, Adami ER. Diretivas antecipadas de vontade em pacientes adultos e idosos em cuidados paliativos e a avaliação da qualidade de vida: uma revisão integrativa. Res Soc Dev [Internet]. 2022 [acesso 10 jun 2023];11(11):1-13. DOI: 10.33448/rsd-v11i11.33587
Brasil. Ministério da Saúde. Boletim Temático da Biblioteca do Ministério da Saúde: Saúde do Idoso [Internet]. Brasília: Ministério da Saúde; out 2022 [acesso 19 jun 2024];2(10). Disponível: https://bit.ly/4eqSrwL
Cogo SB, Lunardi VL, Quintana AB, Perlini NMOG, Silveira RS. Assistência ao doente terminal: vantagens na aplicabilidade das diretivas antecipadas de vontade no contexto hospitalar. Rev Gaúcha Enferm [Internet]. 2017 [acesso 10 jun 2023];38(4):1-8. DOI: 10.1590/1983-1447.2017.04.65617
Tricco AC, Lillie E, Zarin W, O'Brien K, Colquhoun H, Levac D et al. PRISMA extension for scoping reviews (PRISMA-ScR): checklist and explanation. Ann Intern Med [Internet]. 2018 [acesso 18 jun 2023];169:467-73. DOI: 10.7326/M18-0850
Cordeiro L, Soares CB. Revisão de escopo: potencialidades para a síntese de metodologias utilizadas em pesquisa primária qualitativa. Bol Inst Saúde (Impr.) [Internet]. 2019 [acesso 18 jun 2023];20(2):37-43. Disponível: https://bit.ly/3RvKY5G
Peters MDJ, Godfrey C, McInerney P, Munn Z, Tricco AC, Khalil H. Chapter 11: scoping reviews (2020 version). In: Aromataris E, Munn Z, editor. JBI reviewer's manual [Internet]. Adelaide: JBI; 2020 [acesso 6 nov 2023]. p. 407-52. DOI: 10.46658/JBIMES-20-12
Fonseca RJRM, Silva P, Silva RR. Acordo inter-juízes: o caso do coeficiente kappa. Laboratório de Psicologia [Internet]. 2007 [acesso 30 out 2023];5(1):81-90. Disponível: https://tinyurl.com/3tdfhyn7
Fleiss JL, Cohen J, Everitt BS. Large sample standard errors of kappa and weighted kappa. Psychol Bull [Internet]. 1969 [acesso 6 nov 2023];72(5):323-7. DOI: 10.1037/h0028106
Fleiss JL. Statistical methods for rates and proportions. 3ª ed. Hoboken: Wiley-Interscience; 2003.
Lampert MA. Adequação terapêutica: apresentação de um protocolo hospitalar. Rev. bioét. (Impr.) [Internet]. 2022 [acesso 20 set 2023];30(1):94-105. DOI: 10.1590/1983-80422022301510PT
Hassegawa LCU, Rubira MC, Vieira SM, Rubira APA, Katsuragawa TH, Gallo JH et al. Abordagens e reflexões sobre diretivas antecipadas da vontade no Brasil. Rev Bras Enferm [Internet]. 2019 [acesso 21 set 2023];72(1):266-75. DOI: 10.1590/0034-7167-2018-0347
Peruzzo L Jr. Autonomia, cuidado e respeito: o debate sobre o prolongamento assistido da vida. Rev Bioét Derecho [Internet]. 2017 [acesso 26 set 2023];39:121-34. Disponível: https://tinyurl.com/bdc8fu37
Salles AA. Bioética e processos de religiosidade entre os pacientes com doenças terminais no Brasil. Rev. bioét. (Impr.) [Internet]. 2014 [acesso 27 set 2023];22(3):397-406. DOI: 10.1590/1983-80422014223021
Guirro UBP, Ferreira FS, van der Vinne L, Mirand GFF. Conhecimento sobre diretivas antecipadas de vontade em hospital-escola. Rev. bioét. (Impr.) [Internet]. 2022 [acesso 30 set 2022];30(1):116-25. DOI: 10.1590/1983-80422022301512PT
Chaves JGB, Angelo LM Neto, Tavares VMC, Tuller LPS, Santos CT, Coelho JAPM. Cuidados paliativos: conhecimento de pacientes oncológicos e seus cuidadores. Rev. bioét. (Impr.) [Internet]. 2021 [acesso 30 set 2023];29(3):519-33. DOI: 10.1590/198380422021293488
Nunes MI, Anjos MF. Diretivas antecipadas de vontade: benefícios, obstáculos e limites. Rev. bioét. (Impr.) [Internet]. 2014 [acesso 2 out 2023];22(2):241-51. DOI: 10.1590/1983-80422014222005
Maingué PCPM, Sganzerla A, Guirro UBP, Perini CC. Discussão bioética sobre o paciente em cuidados de fim de vida. Rev. bioét. (Impr.) [Internet]. 2020 [acesso 2 out 2023];28(1):135-46. DOI: 10.1590/1983-80422020281376
Pirôpo US, Damasceno RO, Rosa RS, Sena ELS, Yarid SD, Boery RNSO. Interface do testamento vital com a bioética, atuação profissional e autonomia do paciente. Rev Salud Pública [Internet]. 2018 [acesso 4 out 2023];20(4):505-10. DOI: 10.15446/rsap.V20n4.65009
Santana SCG, Câmara DB. Percepção e expectativas de pacientes com câncer acerca das diretivas antecipadas de vontade. Rev Bras Cancerol [Internet]. 2022 [acesso 30 set 2023];68(1):1-10. DOI: 10.32635/2176-9745.RBC.2022v68n1.1625
Dias LM, Bezerra MR, Barra WF, Nunes R, Rego F. Planejamento antecipado de cuidados: guia prático. Rev. bioét. (Impr.) [Internet]. 2022 [acesso 30 set 2023];30(3):525-33. DOI: 10.1590/1983-80422022303546PT
Lima MLF, Rego STA, Siqueira-Batista R. Processo de tomada de decisão nos cuidados de fim de vida. Rev. bioét. (Impr.) [Internet]. 2025 [acesso 30 set 2023];23(1):31-39. DOI: 10.1590/1983-80422015231043
Moreira MADM, Costa SFG, Cunha MLDM, Zaccara AAL, Negro-Dellacqua M, Dutra F. Testamento vital na prática médica: compreensão dos profissionais. Rev. bioét. (Impr.) [Internet]. 2017 [acesso 30 set 2023];25(1):168-78. DOI: 10.1590/1983-80422017251178
Chehuen Neto JA, Ferreira RE, Silva NCS, Delgado AHA, Tabet CG, Almeida GG, Vieira IF. Testamento vital: o que pensam profissionais de saúde? Rev. bioét. (Impr.) [Internet]. 2022 [acesso 30 set 2023];23(3): 572-82. DOI: 10.1590/1983-80422015233094
Medeiros MOSF. Conflitos bioéticos nos cuidados de fim de vida. Rev. bioét. (Impr.) [Internet]. 2020 [acesso 15 out 2023];28(1):128-34. DOI: 10.1590/1983-80422020281375
Vidal EIO, Kovács MJ, Silva JJ, Silva LM, Sacardo DP, Bersani ALF et al. Posicionamento da ANCP e SBGG sobre tomada de decisão compartilhada em cuidados paliativos. Cad Saúde Pública [Internet]. 2022 [acesso 15 out 2023];38(9):1-10. DOI: 10.1590/0102-311XPT130022
Conselho Federal de Medicina. Resolução CFM nº 1.995, de 9 de agosto de 2012. Dispõe sobre as diretivas antecipadas de vontade dos pacientes [Internet]. Brasília: CFM; 2012 [acesso 5 jun 2023]. Disponível: https://tinyurl.com/4p6eaamp
Castilho RK, Silva VCS, Pinto CS. Manual de cuidados paliativos. São Paulo: Academia Nacional de Cuidados Paliativos; 2012.
Bellato R, Araujo LFS, Dolina JV, Musquim CA, Corrêa GHLST. Experiência familiar de cuidado na situação crônica. Rev Esc Enferm USP [Internet]. 2015 [acesso 3 nov 2023];50:78-85. DOI: 10.1590/S0080-623420160000300012.
Romano BW. Princípios para a prática da psicologia clínica em hospitais. São Paulo: Casa do Psicólogo; 1999.
Kovács MJ. A caminho da morte com dignidade no século XXI. Rev. bioét. (Impr.) [Internet]. 2014 [acesso 10 jun 2023];22(1):94-104. Disponível: https://tinyurl.com/yckx7ppy
Notas de autor
Correspondência Thaís Chaves Rosendo Rocha – Rua Vito Pentagna, 637, Benfica CEP 27601-580. Valença/RJ, Brasil.
Declaración de intereses
