Artículos originales
Polifarmacia antipsicótica y patrones prescriptivos de psicofármacos en internación psiquiátrica de larga estancia: comparación 1995-2009
Antipsychotic polypharmacy and psychopharmacological prescription patterns in long stay psychiatry hospitalization: 1995-2009 comparison
Polifarmacia antipsicótica y patrones prescriptivos de psicofármacos en internación psiquiátrica de larga estancia: comparación 1995-2009
Revista de Neuro-Psiquiatría, vol. 85, núm. 1, pp. 3-11, 2022
Universidad Peruana Cayetano Heredia

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
Recepción: 15 Julio 2021
Aprobación: 25 Enero 2022
Resumen: Objetivos: Identificar cambios de patrones prescriptivos en pacientes con hospitalización psiquiátrica de larga estancia entre los años 1995-2009. Material y métodos: Estudio comparativo transversal de dos censos diarios (15/06/1995 y 14/12/2009) en el Hospital Neuropsiquiátrico Alejandro Korn, Argentina. Se examinaron listas de agentes psicotrópicos prescritos a todos los pacientes de salas de larga estancia. Resultados: Disminución de 33% de admitidos en el censo de 1995 (n=1048) comparado con el de 2009 (n=698), aumento de pacientes varones (44% a 57%) y de internación de mayores de 20 años de duración (29% a 40%). El diagnóstico más prevalente continuó siendo esquizofrenia seguido de retardo mental: 45% y 27%, respectivamente, en 1995, 44% y 33% en 2009. La dosis media de antipsicóticos para esquizofrenia fue similar, alrededor de un equivalente de 760 mg/d de clorpromazina. Pacientes con dosis de antipsicóticos mayores (equivalente a 1200 mg/d de clorpromazina) disminuyeron de 28% a 23,9%. En pacientes con problemas de aprendizaje/retardo mental, cerca del 80% recibían antipsicóticos en ambos censos. La polifarmacia antipsicótica aumentó un 6,7% en esquizofrenia (61%), disminuyó 12,6% en retraso mental (45%) y 6,5% en todos los pacientes (49%). Haloperidol y levomepromazina continuaron siendo los antipsicóticos más usados, en tanto que el uso de anticolinérgicos disminuyó en un 21%. En cuanto a drogas sedantes, creció el uso de benzodiazepinas y prometazina (15% y 19% respectivamente), y alrededor del 35% continuó recibiendo levomepromazina. Discusión: La introducción de antipsicóticos atípicos no dio lugar a grandes mejorías en el uso racional de psicofármacos, excepto por la prescripción de menos fármacos antipsicóticos en pacientes con retardo mental, y de anticolinérgicos en la población general. Conclusión: El aumento de polifarmacia antipsicótica en esquizofrenia y del uso de benzodiacepinas subraya la necesidad de una práctica mejor basada en evidencias provenientes de la investigación clínica.
Palabras clave: Uso de drogas, polifarmacia, antipsicóticos, internación.
Abstract: Objective: To identify changes of prescription patterns in long term psychiatric inpatients in 1995 and 2009. Material and Methods: Cross sectional comparative study of two one-day-census, (06/15/1995 and 12/14/2009) at the Hospital Neuropsiquiátrico Alejandro Korn, Argentina. Records of prescribed psychotropic agents to all patients in long stay wards were examined. Results: The number of hospitalized patients decreased 33% from 1995 (n=1048) to 2009 (n=698), with increases in male gender (44% a 57%) and hospitalizations lasting more than 20 years (29% a 40%). Schizophrenia remained as the most prevalent diagnosis followed by learning disabilities/mental retardation (45% and 27% in 1995, respectively, 44% and 33% in 2009). The average antipsychotic dosis in schizophrenia was almost the same, the equivalent of around 760 mg of chlorpromazine. Patients on antipsychotic doses above an equivalent of 1200 mg decreased from 28% to 23,9%. Around 80% of those with learning disabilities were prescribed antipsychotics on both census. Antipsychotic polypharmacy increased 6,7% in schizophrenia (61%) and decreased 12,6% in learning disabilities (45%), and 6,5% in all inpatients (49%). Haloperidol and levomepromazine were still the more frequently prescribed antipsychotics while the use of anticholinergic agents diminished in a 21%. Regarding sedatives, the use of benzodiazepines and promethazine increased (15% and 19% respectively), while around 35% in both census was still receiving levomepromazine. Discussion: The introduction of atypical antipsychotic was not followed by great improvements in the rational use of psychotropics drugs, except for less antipsychotic polypharmacy in learning disabilities and of anticholinergics in the general population. Conclusion: The increase in antipsychotic polypharmacy in schizophrenia and the continuous use of benzodiazepines highlight the need to bring the usual practice closer to the evidence provided by clinical research.
Keywords: drug utilization, polypharmacy, antipsychotic, inpatient.
INTRODUCCION
Los psicofármacos se encuentran dentro de los grupos farmacológicos más prescritos en el mundo. En diversos países se han realizado investigaciones tendientes a conocer cómo se prescriben estos agentes en diversos ámbitos: público o privado, en pacientes ambulatorios y en pacientes hospitalizados (1,2,3,4,5). Uno de los principales puntos sobre el cual se enfoca este tipo de estudios es el uso de psicofármacos por fuera de las normativas o guías clínicas basadas en la evidencia científica actual, siendo un ejemplo de ello la prescripción simultánea de dos o más drogas antipsicóticas (6,7,8), como también el uso habitual de determinados psicofármacos más allá de las indicaciones para los cuales han sido estudiados y aprobados.
La polifarmacia antipsicótica (PAP) se define como el uso de dos o más antipsicóticos (9) al mismo tiempo, siendo esta una práctica que va en detrimento de la recomendada monoterapia antipsicótica (MAP) (10,11). La combinación de drogas antipsicóticas se encuentra generalmente desalentada en la comunidad científica internacional debido al incremento del riesgo de padecer efectos adversos, interacciones farmacológicas, menor adherencia al tratamiento y mayor morbilidad (12,13,14). Por otro lado, son frecuentes los escenarios clínicos en los que la combinación de psicofármacos se considera como opción: situaciones de peligrosidad para sí o terceros, agitación psicomotriz, necesidad de medicación hipnótica, tratamiento de las fases agudas y mantenimiento de los trastornos mentales o como estrategias de potenciación (10,15). Numerosos estudios muestran que estas estrategias no son la excepción sino prácticas sumamente frecuentes y extendidas en diferentes países inclusive latinoamericanos, tanto en pacientes internados como ambulatorios, con cifras de PAP que van desde un 31% al 62% de los pacientes (2,6,8,16,17,18,19). El uso de dos o más antipsicóticos podría basarse en factores como la necesidad de aumentar la ocupación de receptores dopaminérgicos tipo 2 y en consecuencia la eficacia del tratamiento, la búsqueda de una reducción de efectos adversos al utilizar menores dosis de cada uno de los antipsicóticos por separado o mediante combinaciones que involucren modulaciones de diferentes receptores, y aumentar la adherencia al combinar con antipsicóticos de depósito.
Este tipo de intervenciones con múltiples drogas se relaciona con mayor riesgo de efectos adversos de diferente gravedad e intensidad, incluso muchos de ellos con riesgo para la vida de la persona (11,20,21,22). Las interacciones medicamentosas, ya sean farmacodinámicas o farmacocinéticas, constituyen la base para la explicación de numerosos efectos indeseados y en ocasiones la falta de efectividad observada con la polifarmacia (23).
La introducción de los antipsicóticos atípicos a mediados de la década de los noventa ha modificado los tratamientos psicofarmacológicos de los trastornos psiquiátricos. A pesar de las potenciales ventajas de esta clase de drogas, numerosos estudios han encontrado una frecuencia elevada de PAP y de uso de elevadas dosis diarias de estas medicaciones (24,25).
Existe escasa información sobre patrones prescriptivos en la población con internación psiquiátrica crónica en Argentina (26,27), y de nuestro conocimiento a la fecha no hay datos prospectivos publicados en la región de Latinoamérica sobre pacientes con hospitalizaciones de larga estancia.
El objetivo del estudio fue comparar patrones de prescripción en pacientes con internación neuropsiquiátrica de larga estancia en dos censos correspondientes a los años 1995 y 2009.
MATERIAL Y METODOS
Estudio descriptivo transversal comparativo de los censos realizados los días 15-05-1995 y 14-12-2009 en el sector de rehabilitación del HIGEAyC Dr “Alejandro Korn”, correspondiente a pacientes con internación neuropsiquiátrica de larga estancia.
La información del año 1995 fue extraída de la publicación correspondiente a dicho relevamiento (26) que se corresponde con el universo de personas internadas en ese momento.
Como criterio de inclusión en el año 2009, se consideró el universo de pacientes hospitalizados al día 14-12-2009 en el sector de internación de larga estancia. No se consideraron criterios de exclusión. Los datos fueron extraídos de las historias clínicas mediante un formulario diseñado a tal fin. El hospital cuenta con servicios internación de corta y mediana estancia, admisión y agudos respectivamente, con tiempos de internación menores a 12 meses; y un servicio de internación de larga estancia, para quienes requieren por motivos clínicos, pero también sociales de hospitalizaciones más prolongadas. Se realizó una prueba piloto con diez pacientes para evaluar factibilidad e inconvenientes en la recolección de los datos, esta información se utilizó para optimizar el instrumento de recolección de los datos. Con posterioridad a la recolección de datos se controlaron los campos en todas las planillas y se volvió a las salas para completar datos faltantes. Luego del ingreso de los datos en la base se realizó una verificación de consistencia, se tomó una muestra de 100 planillas al azar y se registró el número de discrepancias entre planillas y base de datos obteniéndose una discrepancia del 4%, que se consideró no significativa y se corrigieron los datos erróneos.
Las dosis de antipsicóticos (AP) fueron transformadas a equivalentes de clorpromazina (CPZeq) (28,29). Se definió PAP como el uso concurrente de dos o más AP. La levomepromazina y prometazina son fármacos AP de baja potencia, que se utilizan muy frecuentemente en nuestro medio como sedativos en dosis que se consideran subterapéuticas como antipsicóticos. A pesar de la intencionalidad de su uso fueron consideradas dentro del grupo de los AP, dado que así se las definió en el censo de 1995 y a los fines de utilizar la misma metodología para la comparación. El Haloperidol decanoato se registró en forma independiente de la formulación oral pues así también se lo había considerado en el año 1995.
El tiempo de hospitalización fue definido en años de internación. Los diagnósticos psiquiátricos se registraron en el censo de 1995 a partir de las historias clínicas recodificados de acuerdo con el Manual Diagnóstico y Estadístico de los Trastornos Mentales en su tercera versión revisada (Diagnostic and Statistical Manual, DSM IIIR) En el censo del año 2009 se siguió el siguiente orden de prioridad para fijar el diagnóstico: el registro de la ficha de medicación, el registro de la planilla de internación, y en última instancia el informe judicial.
Se analizaron estadísticos descriptivos de los datos con el programa estadístico SPSS v26.0.
El estudio fue aprobado por un Comité de Ética Independiente y el Comité de Docencia e Investigación hospitalario.
RESULTADOS
Entre los años 1995 y 2009 se redujeron la cantidad de salas de 23 a 16 y de pacientes de 1048 a 698. También se invirtió la relación de género, siendo el masculino el predominante en 2009. Los diagnósticos más prevalentes fueron similares en ambos censos, donde esquizofrenia fue el más frecuente seguido de retraso mental. Disminuyó la prevalencia del diagnóstico de Trastorno Mental Orgánico. Se registró un porcentaje mayor de pacientes con tiempos de internación de más de 20 años en el 2009, cuando 40.8% de los pacientes internados en dicho año estaba en esa condición y 29,5% en 1995 (tabla 1).
Recibían algún psicofármaco 91,4% (n=958) en 1995 y 94,5% (n=660) en 2009, y de estos 89,1% (n=854) en 1995 y 91,8% (n=606) en 2009 tenían prescripto algún AP. En ambos censos se identificaron pacientes con diagnóstico de esquizofrenia que no estaban en tratamiento con AP, 10,7% (n=51) en 1995 y 4,8% (n=15) en el año 2009. La mediana de dosis AP en CPZeq para esquizofrenia fue similar en ambos censos, 756 mg CPZeq en 1995 y 768 mg CPZeq en 2009. En aquellos diagnosticados de retraso mental, recibían AP cerca del 80% en ambos censos, disponiéndose de datos sobre dosis sólo del año 2009 cuando la mediana de dosis en este grupo fue de 500 mg (tabla 2).

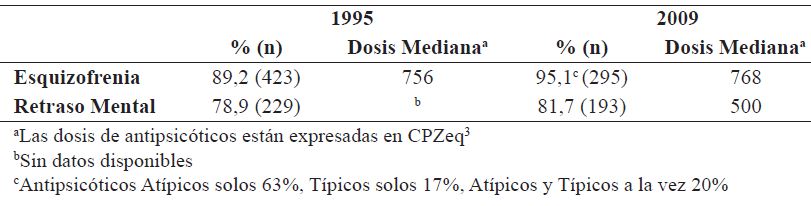
Aumentó 6,7% la proporción de pacientes con diagnóstico de esquizofrenia y PAP, 55,2% (n=262/474) en 1995 a 61,9% (n=190/310) en 2009. Sin embargo, se registró 12,6% menos de pacientes con diagnóstico de retraso mental y PAP, 58,3% (n=169/290) en 1995 a 45,7% (n=108/236) 2009. A su vez, se redujo 6,5% la proporción del total de pacientes internados con PAP 55,9% (n=596/1048) en 1995 a 49,4% (n=345/698) en 2009 (tabla 3). Las tres combinaciones de antipsicóticos más frecuentes en el año 2009 fueron, en esquizofrenia (sobre un total de 190 pacientes con dos o más AP): haloperidol oral o decanoato con levomepromazina (53%, n=102), haloperidol oral o decanoato con prometazina (17,8%, n=34), haloperidol oral o decanoato con clotiapina (10,5%, n=20); en retraso mental (sobre un total de 108 pacientes con dos o más AP): haloperidol oral o decanoato con levomepromazina (39,8%, n=43), haloperidol oral o decanoato con prometazina (18,5%, n=20), levomepromazina con prometazina (18,5%, n=20); en la totalidad de pacientes (sobre 606 pacientes que recibían dos o más AP): haloperidol oral o decanoato con levomepromazina (26%, n=158), haloperidol oral o decanoato con prometazina (11,2%, n=68), levomepromazina con prometazina (7%, n=43). En el 2009, las combinaciones más frecuentes que incluían algún antipsicótico atípico, en el total de pacientes fueron, clozapina con levomepromazina (n=33), risperidona con levomepromazina (n=30) y risperidona con prometazina (n=26). Los datos publicados de las combinaciones específicas de AP correspondientes al censo de 1995 no se encuentran reportados (26).
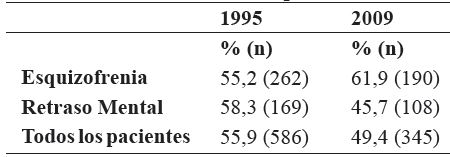
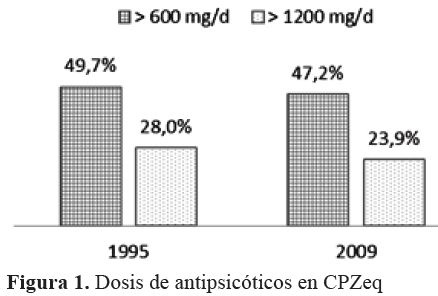
Figura 1
Dosis de antipsicóticos en CPZeq
Los AP de depósito estaban indicados en 13,9% (n=146) de los pacientes en 1995 y en 8,1% (n=57) en 2009. Recibían a su vez otro AP el 91,7% (n=134/146) en 1995 y el 92,9% (n=53/57) en 2009. Dentro de los que recibían un AP de depósito en 2009, la asociación más frecuente con otro AP fue con Haloperidol 68,4% (n=39/57), seguida por Levomepromazina 56% (32/57).
Cerca de la mitad de los pacientes tenían prescripción de AP en dosis mayores a 600 mg CPZeq, 49,7% en 1995 y 47,2% en 2009. Disminuyó de 28% a 23,9% la proporción de pacientes tratados con dosis mayores a 1200 mg CPZeq (figura 1).
En la tabla 4 se muestra la frecuencia y dosis de los AP y anticolinérgicos centrales. Se observa que el Haloperidol oral era el AP más utilizado tanto en 1995 como en 2009 y que las dosis medias se mantuvieron similares en ambos censos. Se redujo el uso de Haloperidol decanoato hacia el 2009 a menos del 10% de los pacientes. De los AP atípicos la Clozapina era el disponible en ambos censos registrándose un incremento en la frecuencia y dosis media de utilización. El primer AP atípico en frecuencia de prescripción en 2009 era la Risperidona, seguido por la Clozapina (tabla 4).
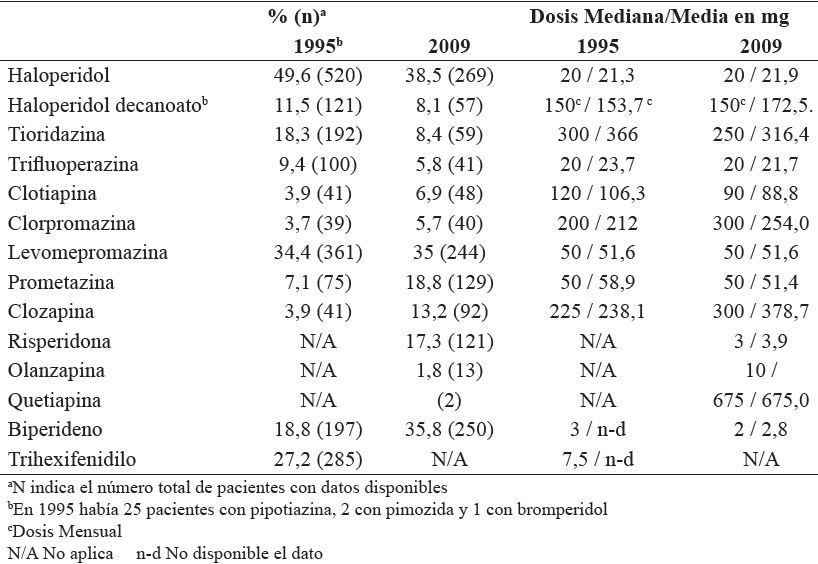
Se redujo la frecuencia de uso de anticolinérgicos de acción central en 2009. En 1995 se contaba con los anticolinérgicos biperideno y trihexifenidilo, este último más utilizado que el primero, mientras que en 2009 se prescribía sólo biperideno y en una dosis mediana menor que en 1995. La asociación de AP con anticolinérgicos centrales se redujo del 56.4% (n482/854) en 1995 al 40,9% (n248/606) en 2009. En este último año se identificaron dos pacientes que tenían prescripto biperideno sin AP concomitante.
Con relación al uso de psicofármacos ansiolíticos y sedativos se registró un aumento del uso de benzodiazepinas del 29% de los pacientes en 1995 al 43,8% en 2009, pero con un decremento del uso de la combinación de benzodiacepinas del 4% al 1,4% en ambos censos. La utilización de prometazina se incrementó a más del doble de pacientes en 2009 con casi el 19% de pacientes, no así la levomepromazina que continuó prescribiéndose en alrededor de un tercio de los pacientes (tabla 4).
DISCUSIÓN
Los momentos históricos comparados se diferencian por la mayor disponibilidad en 2009 de los AP atípicos., pues si bien en 1995 se disponía desde hacía poco tiempo de Clozapina, era todavía muy limitado su uso. La irrupción de los AP atípicos a nivel mundial, con la Risperidona primero, luego la Olanzapina y posteriormente el resto suponía potenciales ventajas en la tolerabilidad y eficacia de este grupo respecto de los anteriores AP denominados habitualmente como típicos (30). En virtud de esto, era de esperar se produjeran cambios en las modalidades prescriptivas con la incorporación paulatina y progresiva de los AP atípicos en los esquemas psicofarmacológicos de tratamiento de los trastornos mentales severos, particularmente en esquizofrenia, tal cual ha sido recomendado por numerosas asociaciones científicas y guías de tratamiento (12,13,14).
La población de pacientes hospitalizados se redujo cerca de un tercio entre 1995 y 2009, lo que puede explicarse por las políticas hospitalarias de desinstitucionalizacion y generación de recursos para la asistencia de pacientes en la comunidad. Si bien los hombres pasaron a ser el género predominante, el perfil de los diagnósticos más prevalentes continuó siendo el mismo, donde la esquizofrenia y el retraso mental se mantuvieron como los dos primeros. Otra característica relevante de la población estudiada fue el aumento de pacientes con internaciones muy prolongadas hacia el año 2009, cuando cuatro de cada diez pacientes llevaban más de veinte años hospitalizados. Esto podría explicarse por el perfil del hospital, que siendo de tercer nivel de complejidad recibe en internación a los pacientes de mayor severidad provenientes de numerosas regiones sanitarias de la provincia de Buenos Aires, donde existen solamente cuatro dispositivos públicos de hospitalización especializada en psiquiatría y en trastornos mentales severos.
Las dosis medias de AP se mantuvieron con escasas modificaciones, pero se redujo la proporción de pacientes con dosis diarias muy altas. Esto puede deberse a una mejor optimización del recurso de los AP, entendiendo su utilidad pero reconociendo la escasa evidencia y los riesgos que implica el uso de dosis muy elevadas (12,15).
El incremento de la PAP en los pacientes con diagnóstico de esquizofrenia puede deberse a la búsqueda de mayores efectos ansiolíticos o sedativos que se puede lograr combinando con prometazina, clotiapina, clorpromazina (que se incrementaron en su uso), o levomepromazina (que se mantuvo muy elevada su utilización). La elevada frecuencia y escasa diferencia en la PAP entre las décadas estudiadas en el grupo de pacientes con diagnóstico de esquizofrenia, está en consonancia con lo reportado para otras regiones del mundo (31). No obstante, la reducción de la frecuencia de PAP en la población total de pacientes, y especialmente en aquellos con diagnóstico de retraso mental, es un dato alentador a la luz del riesgo del tratamiento con drogas AP en el largo plazo sin indicación precisa (32).
La reducción del uso de anticolinérgicos podría estar relacionada con menor incidencia de parkinsonismo con AP atípicos (15), pero esto no puede confirmarse pues no se evaluaron estos efectos adversos y existen reportes que plantean interrogantes acerca de mejores resultados en síntomas extrapiramidales con este grupo de AP (33).
El mayor uso de sedativos, como la prometazina y las benzodiacepinas, podría relacionarse con un peor control de los síntomas positivos (34). De todas maneras, en esta investigación no se evaluó la severidad de la psicopatología, por lo que la hipótesis anterior debería ser confirmada en un estudio prospectivo.
Las medicaciones de depósito tienen su principal indicación en la falta de adherencia al tratamiento (35). El frecuente uso de medicaciones de depósito en esta población de pacientes de larga estancia podría explicarse por la simplicidad de no tener que administrar diariamente el AP. Sin embargo, en ambos censos se identificó que la amplia mayoría de quienes recibían un AP de depósito también tenían prescripto otro AP vía oral, y en 2009 casi la tercera parte de las combinaciones eran con la misma droga AP (Haloperidol). Dado que la falta de adherencia al tratamiento AP ocurre en pacientes ambulatorios como internados (36), que pueden desarrollar diferentes mecanismos para evitar las tomas de medicación, este hallazgo podría interpretarse como un intento de proveer una base de efecto antipsicótico para los casos en que hay dudas sobre la adherencia.
Como limitación, la inclusión dentro del grupo de los AP de Levomepromazina y Prometazina, independientemente de la dosis utilizada, incidió en la frecuencia de PAP. Estas dos drogas son frecuentemente utilizadas con fines ansiolíticos por sus efectos sedativos, generalmente en dosis bajas a la cual no presentan eficacia como AP. Por otro lado, en el caso del Haloperidol decanoato, en el año 1995 había sido considerado como un AP aparte de la formulación oral de Haloperidol; si incluimos todas las prescripciones de Haloperidol -oral y decanoato- del 2009 en la misma categoría, la frecuencia de uso de PAP era de 56,1% y en esquizofrenia de 63,7%. Una segunda limitación es en relación al método de determinación del diagnóstico, pues no se realizaron entrevistas clínicas para validarlos, lo cual no se consideró factible, sino que se registraron según como constaba en la historia clínica. Incluso en el año 1995 se registró un solo diagnóstico por paciente y en 2009 todos aquellos registrados al momento del censo. Otra limitación adicional es la falta de reporte de las combinaciones de antipsicóticos más frecuentes en el artículo del año 1995, por lo que se describen solamente las combinaciones registradas en el año 2009.
Existe evidencia que dos tercios de aquellos pacientes en tratamiento con PAP se podrían beneficiar del cambio a MAP, medido esto en términos de recaídas y seguridad, por lo que es un desafío poder implementar la MAP en este grupo, dándole a ellos la chance de no recibir más medicación antipsicótica que la mínima necesaria (37). A pesar de ello, un estudio reciente de seguimiento entre 1972 y 2014 de todas las personas con esquizofrenia de Finlandia, se señala que algunos tipos de PAP podrían resultar beneficiosas en términos de rehospitalización, tanto en aquellos con un único como múltiples episodios (38). Estas evidencias deberían ser incorporadas a las nuevas guías y normativas de tratamiento, dejando abierta la posibilidad del uso de ciertas combinaciones de antipsicóticos para el tratamiento de la esquizofrenia.
A pesar de las limitaciones, este estudio agrega evidencia al problema de la PAP y el uso de altas dosis de AP. La introducción de los llamados AP atípicos, como nueva clase, no fue seguida luego de casi quince años de una mejoría en el uso racional de acuerdo con normativas internacionales y guías para la práctica clínica (12,13,14,15).
La información recabada a través de investigaciones como la presente, tiene como objetivo fomentar el uso racional de las terapéuticas psicofarmacológicas, y conocer el punto de partida para realizar un proceso de deprescripción de fármacos no indicados o utilizados en dosis no apropiadas, todo lo cual para finalmente redundar en reducir los riesgos y maximizar los beneficios del uso de medicamentos.
Las políticas de salud mental deben estar basadas en datos epidemiológicos locales. Este es el primer reporte comparativo prospectivo tanto en Argentina como en la región de Latinoamérica. Se necesitan más estudios prospectivos que acerquen las prácticas asistenciales habituales a la evidencia.
REFERENCIAS BIBLIOGRAFICAS
1. Centorrino F, Cincotta SL, Talamo A, Fogarty KV, Guzzetta F, Saadeh MG, et al. Hospital use of antipsychotic drugs: polytherapy. Compr Psychiatry. 2008; 49(1): 65-9. DOI: 10.1016/j.comppsych.2007.08.002
2. Jaffe AB, Levine J. Antipsychotic medication coprescribing in a large state hospital system. Pharmacoepidemiol Drug Saf. 2003;12(1):41-8. DOI: 10.1002/pds.783
3. Bitter I, Chou JC, Ungvari GS, Tang WK, Xiang Z, Iwanami A, et al. Prescribing for inpatients with schizophrenia: an international multi-center comparative study. Pharmacopsychiatry. 2003;36(4):143-9. DOI: 10.1055/s-2003-41199
4. Paton C, Lelliott P, Harrington M, Okocha C, Sensky T, Duffett R. Patterns of antipsychotic and anticholinergic prescribing for hospital inpatients. J Psychopharmacol. 2003;17(2):223-9. DOI: 10.1177/0269881103017002012
5. Gaviria AM, Franco JG, Aguado V, Rico G, Labad J, de Pablo J, et al. A Non-Interventional Naturalistic Study of the Prescription Patterns of Antipsychotics in Patients with Schizophrenia from the Spanish Province of Tarragona. PLoS One. 2015;10(10):e0139403. DOI: 10.1371/journal.pone.0139403
6. Broekema WJ, de Groot IW, van Harten PN. Simultaneous prescribing of atypical antipsychotics, conventional antipsychotics and anticholinergics-a European study. Pharm World Sci. 2007;29(3):126-30. DOI: 10.1007/s11096-006-9063-1
7. Bret P, Bonnet F, Bret MC, Jaffré A. Use of atypical antipsychotics in Charles Perrens psychiatric hospital (Bordeaux) analysis of prescribing practices for Amisulpride, Clozapine, Olanzapine and Risperidone. Encephale. 2002;28(4):329-42.
8. Rittmannsberger H, Meise U, Schauflinger K, Horvath E, Donat H, Hinterhuber H. Polypharmacy in psychiatric treatment. Patterns of psychotropic drug use in Austrian psychiatric clinics. Eur Psychiatry. 1999;14(1):33-40. DOI: 10.1016/s0924-9338(99)80713-5
9. Gallego JA, Nielsen J, De Hert M, Kane JM, Correll CU. Safety and tolerability of antipsychotic polypharmacy. Expert Opin Drug Saf. 2012;11(4):527-42. DOI: 10.1517/14740338.2012.683523
10. Sadock B, Sadock V, Ruiz P. Kaplan & Sadock's comprehensive textbook of psychiatry. 9th ed. Philadelphia: Wolters Kluwer; 2009. p. 3326.
11. Zieher LM. Alvano SA. Psiconeurofarmacología clínica y sus bases neurocientíficas. 3a. Ed. Buenos Aires: Editorial Ursino; 2003. p.105.
12. National Institute for Health and Care Excellence. Psychosis and Schizophrenia in Adults: Treatment and Management. London: National Institute for Health and Care Excellence; 2014. (Citado el 13 de Julio del 2021). Disponible en: http://www.nice.org.uk/CG178
13. Remington G, Addington D, Honer W, Ismail Z, Raedler T, Teehan M. Guidelines for the Pharmacotherapy of Schizophrenia in Adults. Can J Psychiatry. 2017;62(9):604-16. DOI: 10.1177/0706743717720448
14. Hasan A, Falkai P, Wobrock T, Lieberman J, Glenthoj B, Gattaz WF, et al. World Federation of Societies of Biological Psychiatry (WFSBP) Guidelines for Biological Treatment of Schizophrenia, part 1: update 2012 on the acute treatment of schizophrenia and the management of treatment resistance. World J Biol Psychiatry. 2012;13(5):318-78. DOI: 10.3109/15622975.2012.696143
15. Hasan A, Falkai P, Wobrock T, Lieberman J, Glenthoj B, Gattaz WF, et al. World Federation of Societies of Biological Psychiatry (WFSBP) guidelines for biological treatment of schizophrenia, part 2: update 2012 on the long-term treatment of schizophrenia and management of antipsychotic-induced side effects. World J Biol Psychiatry. 2013;14(1):2-44. DOI: 10.3109/15622975.2012.739708
16. Bojórquez Giraldo E, Arévalo Alván A, Castro Cisneros K, Ludowieg Casinelli L, Orihuela Fernández S. Patrones de prescripción de psicofármacos en pacientes con esquizofrenia y trastornos relacionados internados en el Hospital Víctor Larco Herrera, 2015. An la Fac Med. 2018;78(4):386. DOI: 10.15381/anales.v78i4.14258
17. Volpe FM, Santos AS, Rodrigues LS, Rocha RR, de Magalhães PG, Ruas CM. Current inpatient prescription practices for the treatment of schizophrenia in public hospitals of Minas Gerais, Brazil. Rev Bras Psiquiatr. 2017;39(2):190–2. DOI: 10.1590/1516-4446-2016-2047.
18. Costa J de O, Ceccato M das GB, Melo APS, Acurcio F de A, Guimarães MDC. Diferenças de gênero e polifarmácia psicotrópica em pacientes psiquiátricos no Brasil: Uma análise transversal do projeto PESSOAS. Cad Saude Publica. 2017;33(4):1–13. DOI: 10.1590/0102-311X00168915
19. Ayenew W, Asmamaw G, Bitew T. Antipsychotic Polypharmacy among patients with schizophrenia in Africa: A Systematic review and meta-analysis. Int J Neuropsychopharmacol. 2021;24(12):956-964. doi: 10.1093/ijnp/pyab046
20. Joukamaa M, Heliövaara M, Knekt P, Aromaa A, Raitasalo R, Lehtinen V. Schizophrenia, neuroleptic medication and mortality. Br J Psychiatry. 2006;188:122-7. DOI: 10.1192/bjp.188.2.122
21. Centorrino F, Goren JL, Hennen J, Salvatore P, Kelleher JP, Baldessarini RJ. Multiple versus single antipsychotic agents for hospitalized psychiatric patients: case-control study of risks versus benefits. Am J Psychiatry. 2004;161(4):700-6. DOI: 10.1176/appi.ajp.161.4.700
22. Szmulewicz AG, Angriman F, Pedroso FE, Vazquez C, Martino DJ. Long-Term Antipsychotic Use and Major Cardiovascular Events: A Retrospective Cohort Study. J Clin Psychiatry. 2017;78(8):e905-e912. DOI: 10.4088/JCP.16m10976
23. Leendertse AJ, Egberts AC, Stoker LJ, van den Bemt PM, Janssen M, Appelo D, et al. Frequency of and risk factors for preventable medication-related hospital admissions in the Netherlands. Arch Intern Med. 2008;168(17):1890-6. DOI: 10.1001/archinternmed.2008.3
24. Fujita J, Nishida A, Sakata M, Noda T, Ito H. Excessive dosing and polypharmacy of antipsychotics caused by pro re nata in agitated patients with schizophrenia. Psychiatry Clin Neurosci. 2013;67(5):345-51. DOI: 10.1111/pcn.12056
25. Ballon J, Stroup TS. Polypharmacy for schizophrenia. Curr Opin Psychiatry. 2013;26(2):208-13. DOI: 10.1097/YCO.0b013e32835d9efb
26. Cermignani E, Escudero M, Rodriguez J, Buschiazzo H. Estudio descriptivo de uso de fármacos en un hospital neuropsiquiátrico. Medicamentos y Salud. 1998; 2(3):111-120. (Citado el 13 de Julio del 2021). Disponible en: https://www.yumpu.com/es/document/view/20787039/estudio-descriptivo-del-uso-de-farmacos-en-un-femeba-salud
27. de Menil V, Cohen A. Rational use and rationale for use: psychiatric medication at an Argentine institution for intellectual disability. Transcult Psychiatry. 2009;46(4):651-71. DOI: 10.1177/1363461509351377
28. Davis JM. Dose equivalence of the antipsychotic drugs. J Psychiatr Res. 1974;11:65-9. DOI: 10.1016/0022-3956(74)90071-5
29. Woods SW. Chlorpromazine equivalent doses for the newer atypical antipsychotics. J Clin Psychiatry. 2003;64(6):663-7. DOI: 10.4088/jcp.v64n0607
30. Campbell M, Young PI, Bateman DN, Smith JM, Thomas SH. The use of atypical antipsychotics in the management of schizophrenia. Br J Clin Pharmacol. 1999;47(1):13-22. DOI: 10.1046/j.1365-2125.1999.00849.x
31. Gallego JA, Bonetti J, Zhang J, Kane JM, Correll CU. Prevalence and correlates of antipsychotic polypharmacy: a systematic review and meta-regression of global and regional trends from the 1970s to 2009. Schizophr Res. 2012;138(1):18-28. DOI: 10.1016/j.schres.2012.03.018
32. National Institute for Health and Care Excellence. Challenging behaviour and learning disabilities: prevention and interventions for people with learning disabilities whose behaviour challenges NG11. London: NICE; 2015. (Citado el 13 de Julio del 2021). Disponible en: https://www.nice.org.uk/guidance/ng11
33. Peluso MJ, Lewis SW, Barnes TR, Jones PB. Extrapyramidal motor side-effects of first- and second-generation antipsychotic drugs. Br J Psychiatry. 2012;200(5):387-92. DOI: 10.1192/bjp.bp.111.101485
34. Tor PC, Ng TP, Yong KH, Sim K, Xiang YT, Wang CY, et al. Adjunctive benzodiazepine treatment of hospitalized schizophrenia patients in Asia from 2001 to 2008. Int J Neuropsychopharmacol. 2011;14(6):735-45. DOI: 10.1017/S146114571000163X
35. Citrome L. Long-acting injectable antipsychotics: what, when, and how. CNS Spectr. 2021 04;26(2):118-29. DOI: 10.1017/S1092852921000249
36. Karpov B, Joffe G, Aaltonen K, Oksanen J, Suominen K, Melartin T, et al. Self-reported treatment adherence among psychiatric in- and outpatients. Nord J Psychiatry. 2018;72(7):526-33. DOI: 10.1080/08039488.2018.1538387
37. Essock SM, Schooler NR, Stroup TS, McEvoy JP, Rojas I, Jackson C, et al. Effectiveness of switching from antipsychotic polypharmacy to monotherapy. Am J Psychiatry. 2011;168(7):702-8. DOI: 10.1176/appi.ajp.2011.10060908
38. Tiihonen J, Taipale H, Mehtälä J, Vattulainen P, Correll CU, Tanskanen A. Association of Antipsychotic Polypharmacy vs Monotherapy With Psychiatric Rehospitalization Among Adults With Schizophrenia. JAMA Psychiatry. 2019;76(5):499-507. DOI: 10.1001/jamapsychiatry.2018.4320
Notas
Notas de autor
Declaración de intereses
Enlace alternativo
https://revistas.upch.edu.pe/index.php/RNP/article/view/4150/4693 (pdf)