ARTÍCULO DE REVISIÓN
Recepción: 10 Abril 2025
Aprobación: 17 Junio 2025
DOI: https://doi.org/10.20453/rnp.v88i3.6424
Resumen: Alrededor de un tercio de los pacientes con trastorno depresivo mayor no responden a la terapia antidepresiva, generándose la condición denominada depresión resistente al tratamiento (DRT). El objetivo de la presente revisión es evaluar la evidencia disponible acerca de la efectividad y/o eficacia del fármaco esketamina como terapia en casos de DRT, con enfoque principal en las características sociodemográficas y metodológicas de los estudios disponibles. Se realizó una revisión sistemática exploratoria del tema, usando los términos clave «esketamine» y «treatment resistant depression». Se seleccionaron ensayos clínicos que incluyeron desenlaces de eficacia y efectividad. Se recogió información sociodemográfica, características de los ensayos clínicos y de las intervenciones, resultados y riesgo de sesgo individual. Se incluyeron trece ensayos clínicos. Se encontraron diez definiciones distintas para DRT y tres para remisión. La población incluida fue mayoritariamente blanca, entre 18 y 64 años y sin comorbilidades médico-psiquiátricas. Se determinó que la vía preferente de administración del medicamento fue intranasal. Tres estudios favorecieron la eficacia de la esketamina a corto plazo; y cuatro señalaron lo contrario. Los eventos adversos más frecuentes fueron mareos y disociación. Hay resultados controversiales sobre la eficacia de la esketamina en DRT, pero la mayoría de las investigaciones coinciden en el buen perfil de seguridad del fármaco. Se concluye que no hay consenso en definiciones de DRT ni de remisión; y, dada la escasa variedad de las muestras estudiadas, los resultados no son generalizables para la población real.
Palabras clave: esketamina, depresión resistente al tratamiento, revisión sistemática.
Abstract: About one-third of patients with major depressive disorder do not respond to antidepressant therapy, resulting in a condition known as treatment-resistant depression (TRD). The objective of this review is to evaluate the available evidence on the effectiveness and/or efficacy of the drug esketamine as a therapy in cases of TRD, with a primary focus on the sociodemographic and methodological characteristics of the available studies. An exploratory systematic review of the topic was conducted using the key terms “esketamine” and “treatment-resistant depression.” Clinical trials that included efficacy and/or effectiveness outcomes were selected. Sociodemographic information, characteristics of the clinical trials and interventions, results, and individual risk of bias were collected. Thirteen clinical trials were included. Ten different definitions for TRD and three for remission were found. The population included was predominantly white, between 18 and 64 years of age, and without medical-psychiatric comorbidities. It was determined that the preferred route of administration of the drug was intranasal. Three studies favored the short-term efficacy of esketamine, and four indicated the opposite. The most common adverse events were dizziness and dissociation. There are controversial results regarding the efficacy of esketamine in TRD, but most studies agree on the drug's good safety profile. It is concluded that there is no consensus on definitions of TRD or remission, and given the limited variety of samples studied, the results are not generalizable to the actual population.
Keywords: esketamine, treatment resistant depression, scoping review..
INTRODUCCIÓN
El trastorno depresivo mayor es el trastorno de salud mental más frecuente a nivel global, con una importante carga de enfermedad y morbimortalidad (1). En Perú, se ha observado un incremento de su prevalencia global entre los años 2014 y 2018, de 5,8 % a 6,6 %. En este contexto, solo el 14,4 % de pacientes reporta haber recibido tratamiento antidepresivo en el pasado. Además, la distribución de la densidad de casos se concentra en poblaciones minoritarias, como los adultos mayores o poblaciones vulnerables, debido a una mayor inequidad frente al acceso a los servicios de salud (2, 3).
De los pacientes con depresión mayor que reciben tratamiento, el 30 % logrará una remisión. Del resto, el 20 % presentará una respuesta parcial y el 50 % no responderá al tratamiento (4). Así pues, surge el concepto de depresión resistente al tratamiento (DRT), a fin de identificar al grupo de pacientes que presenta una mayor carga de enfermedad, morbimortalidad y costos en comparación con aquellos cuya depresión responde al tratamiento (5).
Hasta la fecha no se ha logrado un consenso sobre la definición de la DRT. La revisión realizada por Gaynes et al. (4) encuentra distintas definiciones, que involucran el número de ensayos terapéuticos antidepresivos empleados, la duración del tratamiento efectivo, la dosis y los especificadores del episodio depresivo actual. Por otro lado, en la revisión sistemática realizada por Gabriel et al. (6), publicada en 2023, se analizaron guías de práctica clínica de alta calidad para DRT; de las siete guías evaluadas, solo dos presentaron una definición específica con recomendaciones dirigidas, estableciendo como criterio la falla en la respuesta a al menos dos tratamientos farmacológicos administrados en dosis y tiempo adecuados. Respecto al tratamiento, las guías recomiendan la terapia de aumento (que en la literatura científica en inglés se denomina «augmentation therapy». Esta consiste en añadir un segundo medicamento no antidepresivo al esquema clásico, como antipsicóticos de segunda generación o litio. Una limitante acerca de esta aproximación es la alta incidencia de efectos secundarios, lo que ocasiona falta de adherencia al tratamiento y su descontinuación. Otras aproximaciones más invasivas son la terapia electroconvulsiva y la estimulación magnética transcraneal (7-10).
En los últimos años se han planteado nuevos tratamientos para la DRT, entre los que destacan la indicación de ketamina y esketamina. Estos son anestésicos disociativos que tienen como mecanismo de acción la unión no selectiva y no competitiva a los receptores de N-metil-D-aspartato (NMDA), generando una actividad antagonista a nivel del sistema nervioso central, la cual sería responsable de un mecanismo antidepresivo que aún no ha sido propiamente identificado (7). La ketamina es una composición racémica que contiene los enantiómeros arketamina (R-ketamina) y esketamina (S-ketamina), siendo que esta última presenta afinidad por receptores NMDA hasta cuatro veces mayor que su isómero. Cabe resaltar que la esketamina presenta un perfil de tolerabilidad más favorable que la ketamina racémica, además de vías de administración que no requieren apoyo anestesiológico.
Se han realizado estudios para comparar la eficacia de estas sustancias como terapia de aumento; sin embargo, a pesar de que algunos ensayos clínicos han mostrado resultados estadísticamente significativos, los metaanálisis no han logrado generalizar dichos hallazgos debido a las dificultades para homogeneizar las poblaciones (11). Ello también dificulta establecer un enfoque prometedor en el mercado, lo que limitaría la posibilidad de resolver los actuales problemas de costo-efectividad, dado que los gastos asociados a su uso pueden alcanzar entre 7000 y 11 000 USD durante los dos primeros meses de tratamiento (12).
Debido a estas limitantes, resulta necesario identificar las variables con mayor variabilidad en el diseño de un ensayo clínico, considerando aspectos sociodemográficos, el impacto de las comorbilidades médicas, características de la intervención y la especificación de definiciones operativas en torno a la medición de resultados.
El objetivo de la presente revisión sistemática de alcance es describir el estado actual de la evidencia del uso terapéutico de la esketamina en casos de DRT, con el fin de evaluar los aspectos que pueden afectar la homogeneidad de los estudios. En este sentido, se analizaron los diseños de estudios experimentales, las características poblacionales y las definiciones operativas empleadas.
MATERIALES Y MÉTODOS
Estrategia de búsqueda y selección de fuentes
Esta revisión exploratoria se realizó siguiendo las pautas de la guía PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) para Scoping review (PRISMA-ScR), las cuales serán descritas a lo largo del artículo (13). Se incluyeron ensayos clínicos, estudios piloto y resultados provisionales de ensayos en curso publicados en revistas indexadas, dirigidos a población con DRT —definida como la falla terapéutica en al menos un esquema antidepresivo—, y que evaluaran la intervención con esketamina en términos de eficacia y/o efectividad. No se aplicaron restricciones de idioma ni de fecha de publicación. Asimismo, se excluyeron artículos observacionales o que involucraran sujetos con depresión en trastorno bipolar.
Se condujo la búsqueda en MEDLINE/PubMed, Cochrane, Scopus y EMBASE hasta el 5 de mayo de 2024. Para la estrategia de búsqueda en MEDLINE/PubMed se utilizó el término MeSH «treatment resistant depression». Para todas las bases de datos, los términos clave de búsqueda se forjaron en torno a «(treatment resistant depression) AND esketamine» y variaciones en sus términos libres. La estrategia de búsqueda se detalla en la tabla 1. Adicionalmente, se revisaron las listas de referencias de los artículos incluidos para no omitir evidencia relevante. Los registros duplicados fueron identificados tanto de manera manual como mediante el uso del software Covidence.
Estrategia de búsqueda.

Los artículos se filtraron según su título y resumen de manera independiente por ambos investigadores principales (CEDR y ESC), quienes identificaron aquellos estudios que cumplieran con los criterios de elegibilidad. Ante discrepancias o dudas, se consultó a los coinvestigadores (LHF y HBVM) para conseguir un consenso.
Análisis de datos
La información recopilada se presenta de manera descriptiva, utilizando frecuencias absolutas y porcentajes para las variables cualitativas. Estas se categorizaron con base en las características de los diseños de cada estudio, las poblaciones incluidas, las intervenciones realizadas, los desenlaces estudiados y las metodologías empleadas. Asimismo, se realizó un análisis cualitativo para describir las herramientas psicométricas más utilizadas y los efectos adversos más frecuentes reportados en cada intervención. Por otro lado, las variables cuantitativas «número de abandonos en grupo experimental» y «número de abandonos por efectos adversos» se expresaron como frecuencias absolutas y porcentuales, acompañadas de medias aritméticas e intervalos de confianza. Estas últimas aproximaciones de análisis se realizaron con una finalidad exclusivamente descriptiva en tanto estos valores no permiten un sustento para el análisis inferencial, debido a la naturaleza del presente estudio y a la variabilidad del tamaño de las muestras de los trabajos incluidos.
Síntesis de resultados
Pese a no ser necesario el uso de herramientas de riesgo de sesgo según lo dictaminado por los lineamientos de PRISMA-ScR, dado nuestro diseño de estudio en formato de Scoping review, se evaluó el riesgo de sesgo de los artículos seleccionados utilizando las herramientas RoB2 y ROBINS de Cochrane.
RESULTADOS
En función de la metodología, la búsqueda inicial arrojó 1742 artículos entre todas las bases de datos. Luego de descartar los duplicados, quedaron 871. A estos se les realizó una primera revisión basada en título y resumen, quedando 24 artículos para ser evaluados en texto completo. De estos, trece (14-26) cumplieron los criterios de elegibilidad y fueron incluidos (figura 1). Doce eran ensayos clínicos publicados y uno contenía los resultados interinos de un estudio en curso. Los hallazgos principales se encuentran en las tablas 2 y 3; y el análisis de las variables se encuentra en la tabla 4.

Figura 1.
Diagrama PRISMA de los artículos seleccionados.
Características generales de los estudios incluidos.
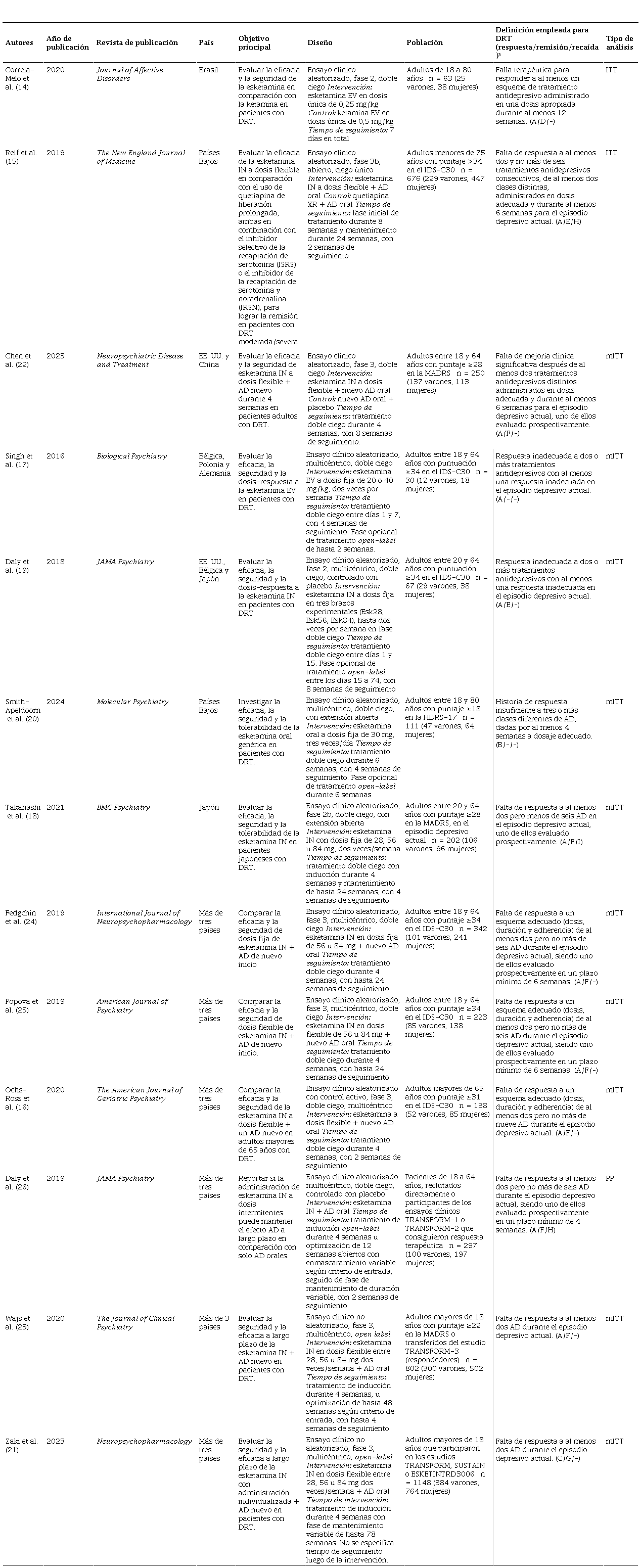
DRT: depresión resistente al tratamiento; AD: antidepresivo; IN: intranasal; EV: endovenoso; ITT: intención a tratar (por sus siglas en inglés); mITT: intención a tratar modificado (por sus siglas en inglés); PP: por protocolo; IDS-C30: Inventario de Sintomatología Depresiva con calificación del clínico; MADRS: Escala de Calificación de Depresión de Montgomery-Asberg; HDRS-17: Escala de Depresión de Hamilton.* Respuestas: A: reducción de al menos 50 % del puntaje MADRS con respecto al basal; B: reducción de al menos 50 % del puntaje HDRS-17 con respecto al basal; C: reducción de al menos 50 % en el puntaje MADRS o PHQ-9. Remisión: D: puntaje MADRS de 7 o menos; E: puntaje MADRS de 10 o menos; F: puntaje MADRS de 12 o menos; G: puntaje MADRS de 12 o menos, o PHQ9 menor de 5. Recaída: H: puntaje MADRS de 22 o más en dos evaluaciones distanciadas en 5-15 días, hospitalización por agravamiento de depresión o prevención/intento de suicidio o cualquier otro indicador de empeoramiento considerado por el investigador; I: puntaje MADRS de 22 o más en dos evaluaciones consecutivas, hospitalización por empeoramiento de síntomas depresivos o algún otro evento relevante determinado por juicio clínico.
Resultados de los estudios incluidos.
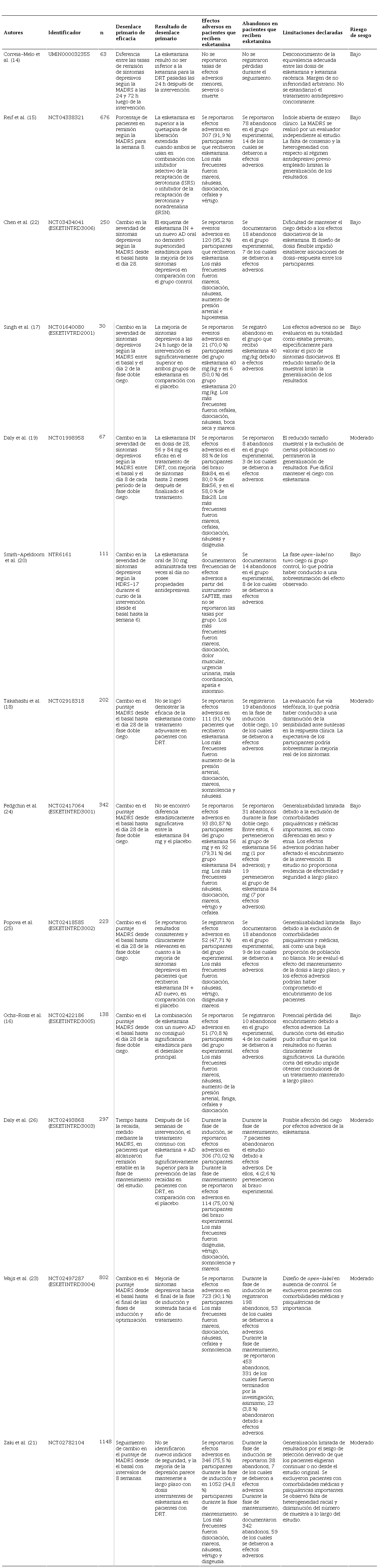
DRT: depresión resistente al tratamiento; AD: antidepresivo; IN: intranasal; IDS-C30: Inventario de Sintomatología Depresiva con calificación del clínico; MADRS: Escala de Calificación de Depresión de Montgomery-Asberg; HDRS-17: Escala de Depresión de Hamilton.
Análisis estadístico primario de los estudios incluidos.
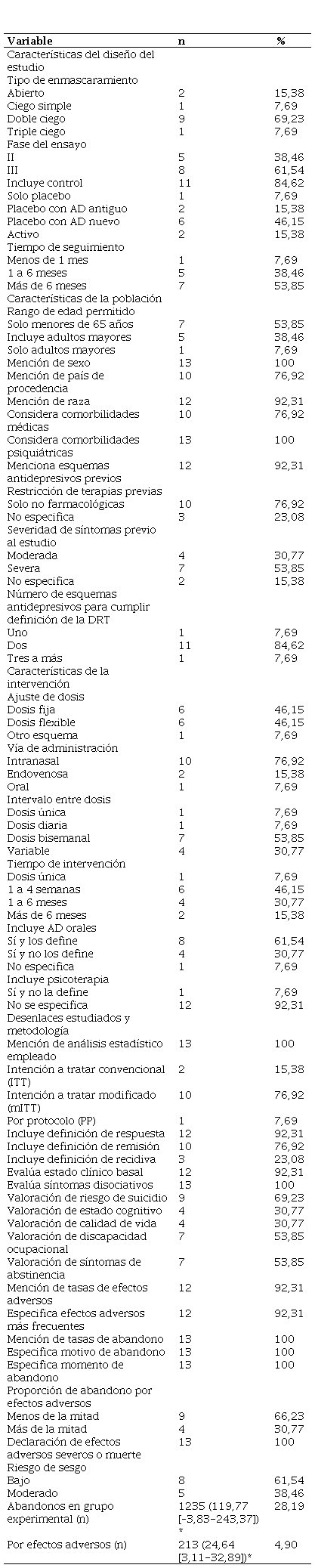
DRT: depresión resistente al tratamiento; AD: antidepresivo.* Valores representados como medias aritméticas con su intervalo de confianza al 95 %.
Se identificaron ocho estudios en fase III y cinco en fase II. Además, once fueron ensayos aleatorizados y dos de tipo abierto. Nueve emplearon enmascaramiento doble ciego; uno, ciego simple; y otro, triple ciego. Doce estudios evaluaron la eficacia de la esketamina como terapia de aumento a un régimen antidepresivo; en ocho de ellos el grupo control recibió placebo junto con el mismo antidepresivo utilizado en el grupo intervenido; por otro lado, el estudio de Singh et al. (17) utilizó exclusivamente el placebo como comparador. En dos de los ocho estudios mencionados, se continuó con el antidepresivo usado hasta el momento por el participante y, en el resto, se implementó un nuevo fármaco. Dos estudios utilizaron un comparador activo: ketamina endovenosa en el estudio de Correia-Melo (14) y quetiapina de liberación prolongada en el estudio de Reif et al. (15).
En nueve estudios, los antidepresivos empleados fueron sertralina, escitalopram, duloxetina o venlafaxina de liberación prolongada como tratamiento simultáneo. Adicionalmente, el estudio de Reif et al. (15) incluyó citalopram, fluoxetina, fluvoxamina, paroxetina, desvenlafaxina o milnacipran entre sus alternativas; mientras que el de Takahashi et al. (18) consideró la paroxetina y la mirtazapina. Los estudios de Correia-Melo et al. (14), Daly et al. (19) y Smith-Apeldoorn et al. (20) mantuvieron los esquemas antidepresivos previos de los pacientes durante el ensayo, sin especificar de cuáles se trataba. Únicamente el estudio de Smith-Apeldoorn et al. (20) mencionó y consideró la continuación de psicoterapia en aquellos participantes que la recibieran desde antes de su inclusión en el estudio.
En conjunto, los estudios incluyeron un total de 4349 participantes. Todos tenían 18 años o más. Siete establecieron el rango de edad de 18 a 64 años como criterio de inclusión; dos, el rango de 20 a 64 años; otros dos, de 18 a 80 años; y uno, de 18 a 75 años. El estudio de Ochs-Ross (16) se dirigió exclusivamente a la población mayor de 65 años. El país con población mayoritaria fue Estados Unidos, seguido de países europeos como Polonia, República Checa, Bulgaria y España. La población latinoamericana era principalmente de Brasil, Argentina y México; mientras que la asiática provino mayormente de China y Japón. La procedencia étnica fue mayoritariamente blanca, predominando en nueve estudios, seguida de la asiática.
Sobre la severidad de síntomas depresivos al inicio de cada ensayo clínico, siete estudios establecieron como criterio de inclusión un puntaje severo en la escala Inventory of Depressive Symptomatology (IDS-C30). Cuatro establecieron como punto de corte correspondiente a sintomatología depresiva moderada. Chen et al. (22) y Takahashi et al. (18) consideraron un mínimo de 28 puntos según el instrumento Montgomery-Asberg Depression Rating Scale (MADRS); mientras que Wajs et al. (23) establecieron que sea 22 puntos. Smith-Apeldoorn et al. (20) utilizaron la herramienta Hamilton Depression Rating Scale (HDRS-17) e incluyeron a aquellos participantes con depresión de severidad moderada, definida por un puntaje de corte de 18. Los estudios de Correia-Melo et al. (14) y Zaki et al. (21) no establecieron una severidad mínima de síntomas como criterio de inclusión. En el caso del segundo, sus participantes provenían de los estudios a corto plazo mencionados (TRANSFORM, SUSTAIN-1, SUSTAIN-2 y el de Chen et al. [22]).
Se identificaron diez definiciones distintas para la DRT. Once artículos consideraron un límite inferior de dos esquemas fallidos, mientras que el de Correia-Melo et al. (14) impuso el límite inferior en un esquema fallido y el de Smith-Apeldoorn et al. (20) en tres. Tres estudios impusieron un límite superior de cinco, seis y nueve esquemas fallidos; el resto no especificó esta variable. El estudio SUSTAIN-2 de Daly et al. (19) estableció una duración de 4 semanas para definir un esquema fallido, mientras que otros usaron seis semanas como punto de corte, y en el resto no fue definido. Otro factor considerado fue si las fallas terapéuticas se dieron durante el episodio depresivo actual o en episodios previos. Los estudios de Singh et al. (17) y Daly et al. (19) plantearon que al menos una falla terapéutica tendría que haberse dado en el episodio depresivo actual, pudiendo darse el resto de ellas en episodios previos. El resto de los estudios consideró únicamente las fallas terapéuticas del episodio depresivo actual. Por otro lado, estudios como el de Reif et al. (15) y el de Smith-Apeldoorn et al. (20) establecieron que para los esquemas antidepresivos fallidos se tendría que haber usado antidepresivos diferentes. El resto de los estudios no especificó dicho punto. Los estudios de Wajs et al. (23) y Zaki et al. (21) solo se ciñeron al número mínimo de esquemas antidepresivos fallidos dentro del episodio depresivo actual, sin proporcionar mayores especificaciones.
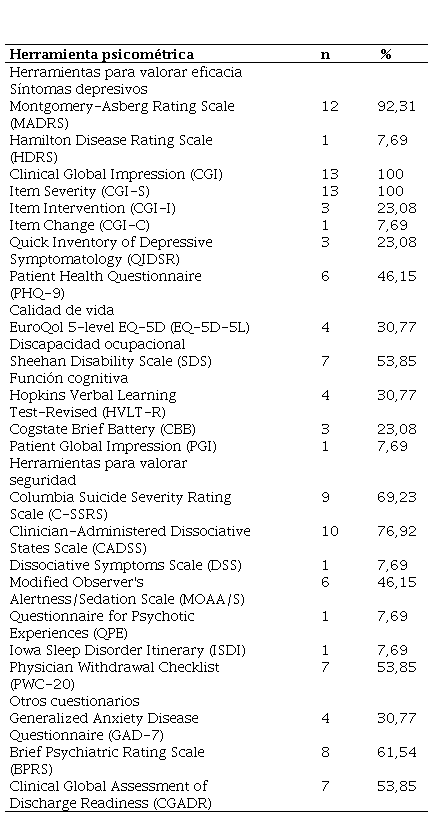
Los desenlaces de eficacia y efectividad se evaluaron en función de las definiciones de respuesta, remisión y recidiva de los síntomas depresivos. Los instrumentos de medición para tales fines se pueden visualizar en la tabla 5. Doce estudios emplearon la herramienta MADRS para evaluar el desenlace primario de eficacia. El estudio de Smith-Apeldoorn et al. (20) fue el único que midió la sintomatología depresiva con la herramienta HDRS-17. Otros instrumentos utilizados para evaluar la eficacia como resultado secundario fueron la Escala de Impresión Global Clínica (CGI), empleada por todos los estudios; el Cuestionario de Salud del Paciente (PHQ-9), usado en seis estudios; y el Inventario Rápido para Sintomatología Depresiva (QIDS-R), utilizado en tres estudios. Se encontraron definiciones para «respuesta», «remisión» y «recidiva». Para definir la respuesta al tratamiento, doce estudios consideraron una reducción de al menos el 50 % del puntaje inicial obtenido; de estos, Smith-Apeldoorn et al. (20) emplearon la HDRS-17, mientras que el resto utilizó la MADRS. La remisión al tratamiento se consideró en once estudios, los cuales emplearon cuatro definiciones distintas basadas en puntos de corte de 7, 10 o 12 en la MADRS, según los valores preestablecidos en cada estudio; por ejemplo, Zaki et al. (21) definieron la remisión como un puntaje MADRS inferior a 12, junto con un puntaje en el PHQ-9 menor de 5. Finalmente, el desenlace de recaída fue considerado por tres estudios bajo un puntaje MADRS de 22 o más en dos evaluaciones seguidos u hospitalización por agravamiento del cuadro, encontrándose diferencias en el período de intervalo entre ambas evoluciones.
Herramientas psicométricas utilizadas en los estudios incluidos.
Los resultados son controversiales en cuanto a los desenlaces primarios de los estudios incluidos. Cuatro concluyeron que la esketamina era superior al placebo en cuanto a los efectos antidepresivos a corto plazo, así como para la prevención de recaídas; mientras que cinco señalaron que no era significativamente superior al placebo. Reif et al. (15) concluyeron que la esketamina era más eficaz que la quetiapina de liberación extendida como terapia de aumento; y Correia-Melo et al. (14) señalaron que no era inferior a la ketamina. Los estudios abiertos de Wajs et al. (23) y de Zaki et al. (21) evaluaron el tratamiento a largo plazo con esketamina con un solo grupo de seguimiento, y ambos señalaron que la mejoría de síntomas fue sostenida. Por otro lado, Ochs-Ross et al. (16) y Fedgchin et al. (24) evaluaron el efecto ante una intervención de 4 semanas empleando, respectivamente, dosis flexible y dosis fija; y observaron una reducción del puntaje MADRS al día 28 en el grupo experimental; sin embargo, al compararlo con placebo, no hallaron valores estadísticamente significativos (p = 0,88 y p = 0,059, respectivamente). Chen et al. (22) tampoco alcanzaron una diferencia significativa a partir de la reducción del puntaje MADRS al día 28; no obstante, en el seguimiento de la misma escala hasta 8 semanas posterior a la intervención, se evidenció que el puntaje del grupo de esketamina tendía a una mayor reducción con respecto al placebo. El estudio de Takahashi et al. (18), que tampoco demostró una eficacia significativamente superior al día 28, incluyó una fase abierta para los participantes que sufrieron recaídas, donde se vio que en la fase ciega se lograba la remisión en el 19,6 % de intervenidos, mientras que, en la fase abierta sin comparador, era de 42,6 %.
Para el análisis de los desenlaces de eficacia, diez estudios emplearon un análisis modificado de intención a tratar (mITT), incluyendo a todo participante que hubiese recibido al menos una dosis de intervención con el antidepresivo concomitante. Los estudios de Reif et al. (15) y Correia-Melo et al. (14) emplearon el análisis de intención a tratar convencional (ITT). Por otro lado, respecto al riesgo de sesgo evaluado, ocho ensayos alcanzaron un riesgo bajo y cinco mostraron uno moderado.
La disfuncionalidad socioocupacional, medida por la Escala de Discapacidad de Sheehan (SDS), fue examinada en siete estudios, cinco de los cuales realizaron una evaluación a las 4 semanas de intervención y en todos se reportó una mejoría en el grupo experimental sobre el placebo, reflejada por una disminución en el puntaje; sin embargo, ninguno encontró diferencias estadísticamente significativas. Los estudios de Wajs et al. (23) y Zaki et al. (21) reportaron mejoría sostenida a largo plazo, aunque en ausencia de un grupo control. La calidad de vida se evaluó en cuatro artículos mediante la escala EuroQol (EQ-5D-5L). Los estudios de Fedgchin et al. (24), Popova et al. (25) y Chen et al. (22) reportaron mejoría tanto en el grupo intervenido con esketamina como en el grupo con placebo tras 4 semanas de intervención, sin diferencias significativas. El estudio de Chen et al. (22), además, realizó un análisis post hoc de los resultados de EQ-5D-5L, donde se mostró una mejoría clínica significativa que favorece a la esketamina sobre el placebo. El estudio de Smith-Apeldoorn et al. (20), que evaluó el desenlace a las 6 semanas, no reportó diferencias significativas entre esketamina y placebo.
La vía de administración más empleada fue la intranasal, que fue indicada a dosis fija en tres estudios y a dosis flexible en seis; esta fue, a su vez, utilizada exclusivamente en estudios con tiempo de intervención mayor a 6 meses. La vía endovenosa fue empleada en dos estudios, en uno de ellos a dosis única y en el otro en un tiempo de intervención menor a 4 semanas. La vía oral fue utilizada por un estudio por un tiempo de intervención entre 1 y 6 meses.
Los estudios que emplearon dosis flexibles permitían ajustarlas a razón de 28, 56 u 84 mg según la evolución clínica del participante y su tolerancia al medicamento. En el estudio de Daly et al. (26) se empleó un algoritmo de administración en el que los participantes que inicialmente estaban asignados al grupo placebo fueron reevaluados según la severidad de sus síntomas; según lo cual, se decidiría si continuaban en placebo o se realizaba una segunda aleatorización entre el grupo placebo y los tres grupos de dosis flexibles de esketamina. De los estudios que emplearon dosis fijas, el de Correia-Melo et al. (14) concluyó no inferioridad en la administración de una dosis única de 0,5 mg/kg del fármaco por vía endovenosa en comparación con la ketamina racémica a la misma dosis. El estudio de Singh et al. (17) comparó dos grupos que recibieron dosis fijas de esketamina (0,20 mg/kg y 0,40 mg/kg), espaciados por 72 horas, versus placebo, demostrando eficacia superior en ambos brazos experimentales. El estudio de Smith-Apeldoorn et al. (20) administró esketamina por vía oral a dosis fija de 90 mg/día y halló que no poseía propiedades antidepresivas en la dosis administrada; sin embargo, contó con una fase abierta de 6 semanas con administración bisemanal del mismo fármaco por vía oral a dosis flexibles, con lo que obtuvo una disminución significativa (p < 0,001) en el puntaje HDRS-17 para el final de la fase. De ello, se planteó que una dosis flexible por vía oral podría ser efectiva en el tratamiento de DRT.
En torno a los desenlaces de seguridad, doce estudios evaluaron el estado clínico basal de los pacientes de manera seriada y sistematizada con examen clínico, electrocardiografía y análisis laboratorial. Nueve estudios utilizaron la Escala Columbia para evaluar la Severidad de la Ideación Suicida (C-SSRS), mientras que otros dos no incluyeron este factor dentro de su evaluación. En cuanto al seguimiento de otros potenciales síntomas psiquiátricos, ocho estudios utilizaron la Escala de Calificación Psiquiátrica Breve (BPRS) y tres mencionaron la Escala para el Trastorno de Ansiedad Generalizada (GAD-7). Del mismo modo, la presencia de síntomas disociativos fue determinada en todos los estudios, diez de los cuales utilizaron instrumentos para su valoración, siendo la Escala de Estados Disociativos Administrada por el Clínico (CADSS) la más utilizada. Finalmente, siete estudios evaluaron los síntomas de abstinencia con la escala PWC-20 (Physician Withdrawal Checklist).
Doce estudios reportaron tasas de efectos adversos en cada brazo, detallando los más frecuentes y los más severos, incluyendo la muerte. Once estudios especificaron la proporción de pacientes con al menos un efecto adverso en cada grupo, mientras que el de Smith-Apeldoorn et al. (20) indicó la frecuencia de aparición de cada efecto adverso según el instrumento SAFTEE (Systematic Assessment for Treatment Emergent Effects). Solo el estudio de Correia-Melo et al. (14) no reportó frecuencia de eventos adversos en sus grupos de intervención, por lo que se le excluyó del análisis estadístico de este aspecto; sin embargo, el mismo menciona que, a nivel de ambos brazos, los efectos adversos más frecuentes fueron la elevación de presión arterial y frecuencia cardíaca, náuseas y disociación. El estudio de Chen et al. (22) registró la mayor proporción de efectos adversos en su brazo experimental con un 95,2 % de reportes.
En la tabla 6 se presentan las frecuencias absolutas y porcentuales de los efectos adversos más comunes en el grupo experimental. Los mareos fueron los más reportados (seis estudios), apareciendo hasta en el 77 % de los usuarios en el estudio de Chen et al. (22). Por otro lado, entre los cinco eventos adversos más reportados, los mareos y la disociación se registraron en todos los estudios, náuseas en diez, y cefalea en seis. Otros efectos adversos reportados fueron vértigo, disgeusia y elevación de la presión arterial.
Efectos adversos más frecuentes en los estudios incluidos (n = 12)*.
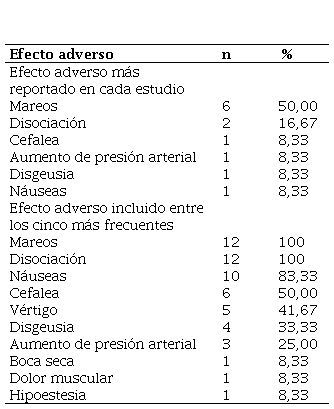
* Se excluye el estudio de Correia-Melo et al. (14) por no reportar efectos adversos en sus participantes.
Todos los estudios reportaron tasas de abandonos, así como el momento y los motivos de estos. Solo el de Correia-Melo et al. (14) no registró abandonos. En cuatro estudios, la proporción de abandonos por efectos adversos superó el 50 % del total en el grupo experimental. La media de abandonos totales en el grupo experimental fue de 119,77 participantes (EE: 56,73; IC 95 %: –3,83-243,37), mientras que la media de abandonos por efectos adversos en el grupo experimental fue de 24,64 participantes (EE: 6,83; IC 95 %: 3,11-32,89). Debido a que la población analizada no siguió una distribución normal, las proporciones de abandonos no se evaluaron con pruebas de inferencia estadística. Las tasas de abandono de los estudios y en qué proporción fueron impulsadas por eventos adversos pueden visualizarse en la tabla 3.
DISCUSIÓN
La presente revisión incluyó todos los ensayos clínicos disponibles hasta la fecha que evaluaron la efectividad, la eficacia y la seguridad de esketamina en pacientes con DRT, sin limitaciones en su homogeneidad dado su carácter exploratorio, con el fin de identificar los factores que generan la variabilidad de resultados de eficacia entre estudios. Estos, en su mayoría, fueron incluidos en revisiones sistemáticas o metaanálisis con la finalidad de generalizar sus desenlaces (27, 28). Sin embargo, una constante en los estudios es la mención de limitaciones en la interpretación de resultados debido a la heterogeneidad de población y metodología aplicadas en sus definiciones e intervenciones, sin que se explique de manera concluyente qué factores influyen en dicha variabilidad. El metaanálisis de revisiones sistemáticas realizado por Rodolico et al. (29) expone que estas no se ciñen a criterios de alta calidad y traen consigo una baja certeza en su evidencia, lo que termina limitando las conclusiones.
En este sentido, esta revisión buscó explorar, detallar y comparar las variables que contribuyen a la heterogeneidad entre estudios, con el fin de que, en el futuro, estas puedan ser subsanadas en pro de generar una evidencia de mayor calidad sobre la aplicación clínica de la esketamina. Asimismo, se demostró la persistencia de resultados controversiales respecto a la eficacia de la esketamina como intervención en pacientes con DRT. A la par, se identificaron características en el diseño y la metodología de los estudios que influyen en la interpretación y generalización de sus desenlaces, que son importantes para hacer de la esketamina una alternativa terapéutica.
En cuanto a las escalas de estimación de resultados utilizadas, se encontró una predilección por las herramientas MADRS y CGI (principalmente, su ítem CGI-S) para valorar la evolución de síntomas depresivos. Estos instrumentos, junto con la HDRS, presentan buena interrelación en términos de interpretación de sintomatología depresiva a lo largo del tiempo (30). Del mismo modo, el uso de la PHQ-9, escala que es reportada por el paciente, también ha demostrado tener similitudes con la MADRS para valorar cambios de ítems específicos en la evolución de los síntomas depresivos en pacientes usuarios de esketamina (31).
Pese a la tendencia del uso de la MADRS, se identificaron múltiples puntos de corte (puntajes 7, 10 y 12) empleados en las escalas para definir la remisión en el trastorno depresivo. La revisión de von Glischinski et al. (32) concluye que esto repercute en la estimación e interpretación de la eficacia de las intervenciones entre estudios de esta índole. Por tanto, es importante definir la remisión porque permite predecir la morbilidad a futuro y los efectos de la intervención, ya que quienes la consigan tienen menos probabilidades de sufrir una recaída. Al respecto, el estudio de Riedel et al. (34)., en 2010, evaluó con qué puntos de corte se alcanzaba la máxima sensibilidad y especificidad en las escalas para remisión, usando como comparador un CGI-S de 1 y la definición de remisión como aquel «período de tiempo en que se presenta una mejoría de magnitud tal en que el individuo está asintomático». La escala de HDRS-21 presentó una sensibilidad y especificidad de 92 % y 78 %, respectivamente, para un puntaje ≤7. En la HDRS-17, estas fueron de 90 % y 78 % para un puntaje ≤6; y en la MADRS, fue de 94 % y 82 % para un puntaje ≤7, también respectivamente. Pese a ello, los puntos de corte más frecuentemente usados para remisión son ≤10 para MADRS y ≤7 para HDRS-17, lo cual, junto con la heterogeneidad, podría afectar la interpretación de una adecuada remisión (33, 34).
Por otro lado, nueve artículos incluyeron en sus desenlaces de eficacia secundarios la funcionalidad social-ocupacional y la calidad de vida, brindando una perspectiva distinta que, si bien era útil para aproximarse a la efectividad de la esketamina, no fue evaluada de manera directa. Estos no reportaron mejorías estadísticamente significativas que favorezcan la esketamina sobre el placebo en ambos desenlaces de eficacia mencionados. Asimismo, estos estudios coincidieron en el uso de las herramientas EQ-5D-5L y la Escala de Discapacidad de Sheehan (SDS). Estos cuestionarios permiten valorar distintos dominios de la vida cotidiana y funcionalidad del individuo, incluso presentan una apreciable sensibilidad y correlación frente a los cambios en la sintomatología depresiva (35). La revisión de Monroe y Harkness (36) señala que una auténtica recuperación del cuadro depresivo implica una mejoría sostenida de los síntomas, acompañada de un bienestar mantenido en el tiempo. El estudio de Zimmerman et al. (33) coincide con este concepto al mencionar que indicadores como el optimismo y la autoconfianza de los pacientes son piezas clave en los instrumentos diseñados para la valoración de síntomas depresivos.
Análisis integral de las características de la evidencia
Diseño de los estudios
Once estudios se enfocaron en evaluar la eficacia de la esketamina en términos de respuesta y remisión de la sintomatología depresiva a corto plazo. Nueve de ellos administraron este fármaco por períodos inferiores a 6 semanas. Asimismo, diez del total tuvieron un tiempo de observación tras una intervención menor a 6 meses. Si bien brindaron información acerca de la velocidad de la respuesta antidepresiva en aquellos con intervención de corta duración, el tiempo de seguimiento no permite valorar adecuadamente una mejoría sostenida del cuadro depresivo en términos de la remisión en el tiempo (36). Incluso, en aquellos estudios diseñados a largo plazo, la evaluación del mantenimiento del efecto antidepresivo se realizó cuando aún se les administraba el medicamento a los participantes y no tras su descontinuación. Tres estudios consideraron un período de seguimiento de al menos 24 semanas, lo que permitió valorar la estabilidad clínica y concluir una recuperación del episodio depresivo actual. Los estudios de Wajs et al. (23) y Zaki et al. (21) tuvieron un diseño a largo plazo enfocado en la seguridad, donde los participantes recibieron esketamina por períodos mayores de 6 meses. Además, ambos estudios evaluaron la eficacia, reportando que la mejoría de síntomas depresivos se sostiene en un largo plazo; sin embargo, no presentaron un comparador como placebo y son de tipo abierto, por lo que no se puede concluir si una mejoría estadísticamente significativa es debida únicamente a la intervención. A su vez, dada la metodología, la información se encuentra expuesta a sesgos que pueden limitar su validez.
Características de la población
En aquellos estudios donde hubo más de un brazo de seguimiento, las poblaciones estuvieron adecuadamente distribuidas en tanto a sus características sociodemográficas y de sintomatología depresiva previa. Ocho estudios se centraron en el grupo poblacional entre 18 y 64 años. Solo el estudio de Ochs-Ross et al. (16) se enfocó exclusivamente en adultos mayores; otros tres pusieron como límite superior edades de 75 a 80 años. Se ha descrito que, en adultos mayores, hasta un 50 % no responde al tratamiento antidepresivo inicial; y en esta población se prefiere tratar con monoterapia debido a que suelen presentar comorbilidades médicas, polifarmacia y cambios en la farmacocinética (37). Incluso la evidencia con ketamina es limitada para realizar extrapolaciones a esketamina en este grupo poblacional (38).
Todos los estudios, salvo el de Smith-Apeldoorn et al. (20), especificaron la raza y/o la etnicidad de sus participantes. La población blanca ocupó la mayor proporción entre los participantes, siendo ocho artículos los que incluyeron más de un 70 % de este grupo. Por otro lado, los estudios de Chen et al. (22) y Takahashi et al. (18) presentaron una distribución de población asiática de 88 % y 100 %, respectivamente, mientras que el de Correia-Melo et al. (14) presentó una población mixta. La falta de representación de algunas poblaciones, como la latinoamericana y de países de medianos y bajos ingresos, dificultan la aplicación y el beneficio social de fármacos emergentes como la esketamina. Socioculturalmente, son las minorías étnicas y aquellas en situación de migración las que presentan mayor severidad y recurrencia del trastorno depresivo mayor, más aún si se consideran factores como la resistencia al tratamiento (39).
La mención de comorbilidades médicas en los estudios se limitó a los criterios de exclusión, enfatizando que no participarían quienes tuviesen una enfermedad no controlada por su propia seguridad. Por ejemplo, no se permitió la participación de pacientes con condiciones cardiovasculares inestables o no manejadas farmacológicamente; del mismo modo, pacientes con trastornos tiroideos solo podían participar si estuviesen idealmente controlados. Pese a que dos tercios de la población con trastorno depresivo presentan alguna condición médica concomitante, ningún ensayo clínico incluyó o reportó explícitamente dichas comorbilidades ni su distribución entre los participantes, lo que compromete la relevancia del estudio al no poder extrapolar sus resultados a un escenario real (40).
Del mismo modo, los estudios incluyeron entre sus criterios de exclusión una amplia serie de afecciones psiquiátricas, como aquellas dentro del espectro psicótico, trastornos de personalidad y trastornos por abuso de sustancias. La evidencia indica que 60-70 % de la población con trastorno depresivo presenta otra condición de salud mental, principalmente trastornos ansiosos y por abuso de sustancias; estos tienden a asociarse a mayor carga de enfermedad y peores desenlaces clínicos (41, 42). Seis estudios compararon las puntuaciones de la herramienta GAD-7 en el tiempo con respecto al basal para detectar la presencia y severidad de síntomas de ansiedad generalizada en los usuarios de esketamina (43). Sin embargo, ninguno de los estudios establece un antecedente claro de trastorno de ansiedad generalizada que justifique la inclusión de este grupo poblacional. Algo similar se observa en el estudio de Smith-Apeldoorn et al. (20), donde se reportó la proporción de pacientes con comorbilidad psiquiátrica correspondiente a trastornos de ansiedad. No obstante, no se detalló la distribución de cada trastorno específico, tomando en cuenta que dicho estudio excluyó trastornos psicóticos, mas no trastornos ansiosos, del sueño o de la conducta alimentaria. Actualmente, existe evidencia de estudios piloto o retrospectivos relacionada al uso de esketamina en pacientes con trastornos de ansiedad generalizada, trastorno de estrés postraumático y trastornos por abuso de sustancias que han reportado resultados alentadores, donde la mayor limitante es el número pequeño de participantes y la falta de una investigación prospectiva en estos grupos (44, 45).
Definición de depresión resistente al tratamiento
La presente revisión coincide con la evidencia previa en cuanto a la falta de consenso para la definición de DRT, lo cual perdura incluso en estudios recientes. Investigaciones publicadas en el último año —como los de Reif et al. (15), Smith-Apeldoorn et al. (20) y Chen et al. (22)— continúan difiriendo en sus definiciones y, por ende, en sus muestras poblacionales. Si bien un gran número de estudios coincidió en establecer un límite inferior de al menos dos esquemas terapéuticos fallidos para considerar la definición, aún se encuentran diferencias al considerar otros factores dentro de la misma.
El estudio de Correia-Melo et al. (14) se basó en la definición de Fava y Davidson (46) en 1996, que plantea que la DRT se da cuando no se logra la remisión después de uno o más tratamientos antidepresivos con dosis adecuada y duración de al menos 6 semanas. En dicho estudio se optó por una aproximación más conservadora, considerando la DRT desde las 12 semanas; sin embargo, este abordaje se ve limitado por la adherencia en una población que no experimenta mejoría. El estudio de Singh et. al. (17) toma parcialmente la definición de Fava y Davidson (46), modificando el límite inferior por 2 esquemas antidepresivos, donde al menos una de las fallas terapéuticas tendría que haber ocurrido en el actual episodio depresivo. Por otro lado, los estudios de Reif et al. (15), Fedgchin et al. (24) y Popova et al. (25) excluyeron de la definición de DRT a aquellos pacientes con historia de más de seis esquemas antidepresivos fallidos. Por su parte, el estudio de Ochs-Ross et al. (16), realizado exclusivamente en adultos mayores, establece los puntos de corte entre dos y nueve fallas terapéuticas para considerar DRT.
Otro punto importante es la definición usada por el estudio de Reif et al. (15), que fue el único que menciona que los antidepresivos empleados deben ser de clases distintas y que hayan sido utilizados a la máxima dosis tolerada. Esto difirió de los estudios de Chen et al. (22) y Popova et al. (25), que consideran la mínima dosis terapéutica para su definición. Por otro lado, el artículo de Correia-Melo et al. (14) no refiere sobre las dosis recibidas; y el de Fedgchin et al. (24) solo señala que debe tratarse de una dosis adecuada. Estas variaciones podrían ser de impacto, como se encontró en el estudio realizado por Zanardi et al. (47), donde se aplicó una definición de DRT más permisiva (no respuesta a al menos dos antidepresivos administrados consecutivamente, en la mínima dosis terapéutica, por al menos 4 semanas) y una más estricta (no respuesta a al menos dos antidepresivos con diferentes mecanismos de acción, administrados consecutivamente, a la máxima dosis tolerada, por al menos 4 semanas). Se demostró que con la definición estricta hubo menores tasas de remisión y una mejoría más lenta de los síntomas. Asimismo, mostraron menores tasas de comorbilidades psiquiátricas, concluyendo que se trataba de poblaciones distintas, con repercusiones en las respuestas a los abordajes.
Ocho estudios utilizaron la herramienta MGH-ATRQ, la cual permite homogeneizar la evaluación de esquemas previos a través del registro de cada tratamiento junto con su dosis y porcentaje de mejoría en el tiempo. Su última versión, del 2023, considera este margen temporal a partir de las 8 semanas de tratamiento (48, 49). Este instrumento facilita comprender la historia del paciente bajo el contexto de la DRT; sin embargo, esta es solo una forma de aproximación a la definición. La revisión realizada por McIntyre et al. (50) evidencia las diferencias entre los distintos modelos que buscan definir la DRT, algunos de manera categórica y otros en cambio siguiendo una aproximación más pragmática. Esta variedad de modelos se ve reflejada en una incapacidad de sistematizar la definición de la DRT entre ensayos clínicos sobre la materia, lo que afecta la toma de decisiones clínicas y los resultados sobre la salud mental de pacientes con dicha condición (4).
Características de la intervención terapéutica
La esketamina presenta metabolismo hepático, principalmente vía CYP3A4 y CYP2B6. Por ello, la vía intranasal, como alternativa a la administración oral, es la más implementada. El estudio de Perez-Ruixo et al. (51) señala que la esketamina por vía intranasal logra una absorción directa de 54 % tras su aplicación, mientras que, del resto deglutido, solo un 18,6 % de la diferencia se absorbe al torrente sanguíneo. Respecto a la biodisponibilidad total por esta vía, dicho estudio señala que las dosis de 28, 56 y 84 mg presentan valores de 63 %, 54 % y 51 %, respectivamente. Esta relación inversa entre la dosis y la biodisponibilidad podría estar vinculada con los hallazgos de Daly et al. (19), donde las dosis de 56 mg y 84 mg no presentaron diferencias significativas en su eficacia. Además, estas características farmacocinéticas podrían explicar por qué el esquema de 90 mg de esketamina por vía oral, planteado por Smith-Apeldoorn et al. (20), no alcanzó resultados de efectividad similares a los obtenidos por otros ensayos. Por otro lado, en el estudio de Correia-Melo et al. (14), la vía endovenosa demostró no ser inferior a la ya conocida eficacia de la ketamina contra la DRT, que se podría deber a los pocos obstáculos farmacocinéticos para que la esketamina alcance niveles plasmáticos adecuados. Extrapolamos que la falta de estudios dedicados a la esketamina intravenosa puede deberse a la mayor facilidad del uso intranasal tanto para usuarios como para el personal de salud.
Las propiedades farmacocinéticas de la esketamina pueden verse afectadas por polimorfismos en las enzimas metabolizadoras, así como por otras condiciones propias de la edad, el sexo, la raza/etnia o la historia clínica y farmacológica (52). En población asiática, el estudio de Perez-Ruixo et al. (51) encontró diferencias en la absorción, el metabolismo y las tasas de eliminación de este grupo étnico comparado con el resto. Sin embargo, publicaciones más recientes han indicado que la raza/etnia en sí misma no generaría diferencias clínicamente significativas que den pie a considerar la necesidad de un ajuste de dosis, sino que se deberían considerar factores ligados al peso y la edad del individuo (53).
La mayoría de los estudios incluidos empleó la esketamina como terapia de aumento junto con antidepresivos del tipo inhibidores selectivos de la recaptación de serotonina (ISRS) e inhibidores de la recaptación de serotonina y norepinefrina (IRSN). En términos de eficacia, el uso controlado de cualquiera de ellos durante el estudio no debería ocasionar diferencias significativas (54). Por otro lado, la consideración del acompañamiento psicoterapéutico en los participantes fue un tema vagamente observado por los estudios recabados. El impacto del uso o sustitución de las distintas modalidades psicoterapéuticas en los pacientes con DRT es una materia que aún no ha sido estudiada a gran escala (55). Las limitaciones implicadas parten de que la aproximación psicoterapéutica empleada debe cubrir los aspectos propios de la situación y experiencia de cada paciente; y que ello puede llegar a ser un proceso complejo que resultará determinante en el curso del trastorno y posteriormente en la interpretación de resultados, incluso en un ambiente controlado. Pese a ello, no se debe dejar de destacar el rol que juega la psicoterapia en pacientes con depresión, ya que constituye un pilar fundamental para afianzar el compromiso con el tratamiento de su condición y, consecuentemente, favorecer su evolución clínica (56).
Seguridad de la intervención
Dentro de los efectos adversos más frecuentes, destacaron la sensación de mareo y la disociación, ambos incluidos entre los cinco más comunes en todos los estudios. Otros efectos adversos recurrentes fueron náuseas, cefalea, vértigo, disgeusia y elevación de la presión arterial. Para la valoración de los desenlaces de seguridad, hubo coincidencias en la manera de recopilación de dicha data, la cual se basó en evaluaciones médicas integrales seriadas desde el basal y en momentos posteriores a la intervención. Asimismo, se encontró concordancia entre los efectos adversos más comunes, que a su vez está relacionada con lo que la literatura menciona con respecto a las propiedades farmacológicas de drogas de la misma clase que la esketamina. Esto puede llegar a ser un potencial factor de riesgo de sesgo, ya que, en el caso de estudios con enmascaramiento, al momento en que los evaluadores documentan los efectos adversos, el conocimiento de estos podría comprometer el ciego.
En los diez estudios que emplearon la herramienta CADSS para evaluar los síntomas disociativos, se reportó que el pico de estos se daba entre los 30 y 40 minutos de administrada la dosis, volviendo a los valores predosis para la hora y media a dos horas de la administración. La única excepción fue el estudio de Singh et al. (17), en donde el retorno al basal se dio a las cuatro horas; ello podría deberse a variaciones entre la dosis y la vía de administración aplicadas en este estudio, ya que todos los demás emplearon la vía intranasal. La escala CADSS se validó en el estudio de Bremmer et al. (57) en una población con trastorno de estrés postraumático y comorbilidad de trastornos disociativos; no obstante, se señala que la validez para su uso seriado en ensayos clínicos debería reevaluarse. El estudio de van Schalkwyk et al. (58) reportó ciertas limitaciones al emplear dicha escala en participantes de ensayos con ketamina, dado que hay aspectos que estos experimentan que no se logran registrar con la escala, aparentando una menor experiencia psicoactiva de la que es realmente.
Analizando las tasas de abandono, en cuatro de los trece ensayos clínicos, del total de participantes que abandonaron el estudio, al menos un 50 % fue debido a eventos adversos. El seguimiento de abandonos fue conducido de forma semejante entre todos los estudios. La posibilidad de identificar su número y motivo en cada brazo de seguimiento y en los distintos períodos de la investigación puede permitir realizar mediciones cuantitativas en torno a la seguridad. La principal limitante encontrada en este punto fue que el número limitado de estudios recopilados y las marcadas diferencias entre el número de participantes de cada estudio impidió extrapolar conclusiones cuantitativas estadísticamente significativas para realizar un análisis inferencial, aun si las poblaciones fueran homogéneas.
Diez estudios emplearon un análisis modificado de intención a tratar, que incluyó a todo participante con al menos una dosis de intervención. Esta definición sostiene la solidez de los resultados presentados y mejora el nivel de la evidencia. Ocho artículos alcanzaron un riesgo de sesgo bajo y cinco, uno moderado, lo que otorga confiabilidad en los resultados.
Limitaciones
La heterogeneidad entre las poblaciones estudiadas y las definiciones empleadas limitan la realización adecuada de una revisión sistemática y metaanálisis. Sumado a ello, la exclusión de poblaciones con comorbilidades y otras formas de terapia en los esquemas no permiten la extrapolación de resultados al escenario real de personas que viven con DRT. Por ello, se sugiere a futuro la realización de ensayos clínicos pragmáticos que incluyan participantes con diversas características, comorbilidades e intervenciones concomitantes. Adicionalmente, se recomienda uniformizar el punto de corte para remisión en un puntaje de 7 o menos en la MADRS o 6 o menos en la HDRS-17, a fin de que los desenlaces sean comparables entre los estudios. Para la definición de DRT, se sugiere un límite inferior de dos esquemas antidepresivos fallidos, considerando un enfoque estricto para la dosis tolerada y la duración del tratamiento.
CONCLUSIONES
La evidencia actual sobre el uso de esketamina en pacientes con DRT, tanto a corto como a largo plazo, aún presenta resultados controversiales, ya sea en términos de su eficacia como por una falta de consenso en definiciones y puntos de corte para los desenlaces de eficacia; sin embargo, respecto a la seguridad, hay coincidencia en que los eventos adversos son autolimitados y tolerables en la mayoría de los participantes.
Agradecimientos
A Purkinje y a Grapita.
REFERENCIAS
1. Lim GY, Tam WW, Lu Y, Ho CS, Zhang MW, Ho RC. Prevalence of depression in the community from 30 countries between 1994 and 2014. Sci Rep [Internet]. 2018; 8: 2861. Disponible en: https://doi.org/10.1038/s41598-018-21243-x
2. Villarreal-Zegarra D, Cabrera-Alva M, Carrillo-Larco RM, Bernabe-Ortiz A. Trends in the prevalence and treatment of depressive symptoms in Peru: a population-based study. BMJ Open [Internet]. 2020; 10: e036777. Disponible en: https://doi.org/10.1136/bmjopen-2020-036777
3. Villarreal-Zegarra D, Reátegui-Rivera CM, Otazú-Alfaro S, Yantas-Alcantara G, Soto-Becerra P, Melendez-Torres GJ. Estimated impact of the COVID‑19 pandemic on the prevalence and treatment of depressive symptoms in Peru: an interrupted time series analysis in 2014-2021. Soc Psychiatry Psychiatr Epidemiol [Internet]. 2023; 58(9): 1375-1385. Disponible en: https://doi.org/10.1007/s00127-023-02446-8
4. Gaynes BN, Lux L, Gartlehner G, Asher G, Forman-Hoffman V, Green J, et al. Defining treatment-resistant depression. Depress Anxiety [Internet]. 2020; 37(2): 134-145. Disponible en: https://doi.org/10.1002/da.22968
5. Zhdanava M, Pilon D, Ghelerter I, Chow W, Joshi K, Lefebvre P, et al. The prevalence and national burden of treatment-resistant depression and major depressive disorder in the United States. J Clin Psychiatry [Internet]. 2021. 82(2): 20m13699. Disponible en: https://doi.org/10.4088/jcp.20m13699
6. Gabriel FC, Stein AT, de Melo DO, Fontes-Mota GC, Dos Santos IB, Rodrigues CS, et al. Recommendations for the pharmacological treatment of treatment-resistant depression: a systematic review protocol. PLoS ONE [Internet]. 2022; 17(4): e0267323. Disponible en: https://doi.org/10.1371/journal.pone.0267323
7. Voineskos D, Daskalakis ZJ, Blumberger DM. Management of treatment-resistant depression: challenges and strategies. Neuropsychiatr Dis Treat [Internet]. 2020; 16: 221-234. Disponible en: https://doi.org/10.2147/ndt.s198774
8. Lenze EJ, Mulsant BH, Blumberger DM, Karp JF, Newcomer JW, Anderson SJ, et al. Efficacy, safety, and tolerability of augmentation pharmacotherapy with aripiprazole for treatment-resistant depression in late life: a randomised, double-blind, placebo-controlled trial. Lancet [Internet]. 2015; 386(10011): 2404-2412. Disponible en: https://doi.org/10.1016/S0140-6736(15)00308-6
9. Zhou X, Keitner GI, Qin B, Ravindran AV, Bauer M, Del Giovane C, et al. Atypical antipsychotic augmentation for treatment-resistant depression: a systematic review and network meta-analysis. Int J Neuropsychopharmacol [Internet]. 2015; 18 (11): pyv060. Disponible en: https://doi.org/10.1093/ijnp/pyv060
10. Edwards SJ, Hamilton V, Nherera L, Trevor N. Lithium or an atypical antipsychotic drug in the management of treatment-resistant depression: a systematic review and economic evaluation. Health Technol Assess [Internet]. 2013; 17(54). Disponible en: https://doi.org/10.3310/hta17540
11. Molero P, Ramos-Quiroga JA, Martin-Santos R, Calvo-Sánchez E, Gutiérrez-Rojas L, Meana JJ. Antidepressant efficacy and tolerability of ketamine and esketamine: a critical review. CNS Drugs [Internet]. 2018; 32(5): 411-420. Disponible en: https://doi.org/10.1007/s40263-018-0519-3
12. Ross EL, Soeteman DI. Cost-effectiveness of esketamine nasal spray for patients with treatment-resistant depression in the United States. Psychiatr Serv [Internet]. 2020; 71(10): 998-997. Disponible en: https://doi.org/10.1176/appi.ps.201900625
13. Tricco AC, Lillie E, Zarin W, O’Brien KK, Colquhoun H, Levac D, et al. PRISMA extension for scoping reviews (PRISMA-ScR): checklist and explanation. Ann Intern Med [Internet]. 2018; 169(7): 467-473. Disponible en: https://doi.org/10.7326/m18-0850
14. Correia-Melo FS, Leal GC, Vieira F, Jesus-Nunes AP, Mello RP, Magnavita G, et al. Efficacy and safety of adjunctive therapy using esketamine or racemic ketamine for adult treatment-resistant depression: a randomized, double-blind, non-inferiority study. J Affect Disord [Internet]. 2020; 264: 527-534. Disponible en: https://doi.org/10.1016/j.jad.2019.11.086
15. Reif A, Bitter I, Buyze J, Cebulla K, Frey R, Fu DJ, et al. Esketamine nasal spray versus quetiapine for treatment-resistant depression. N Engl J Med [Internet]. 2023; 389(14): 1298-1309. Disponible en: https://doi.org/10.1056/nejmoa2304145
16. Ochs-Ross R, Daly EJ, Zhang Y, Lane R, Lim P, Morrison RL, et al. Efficacy and safety of esketamine nasal spray plus an oral antidepressant in elderly patients with treatment-resistant depression-TRANSFORM-3. Am J of Geriatric Psychiatry [Internet]. 2020; 28(2): 121-141. Disponible en: https://doi.org/10.1016/j.jagp.2019.10.008
17. Singh JB, Fedgchin M, Daly E, Xi L, Melman C, De Bruecker G, et al. Intravenous esketamine in adult treatment-resistant depression: a double-blind, double-randomization, placebo-controlled study. Biol Psychiatry [Internet]. 2016; 80(6): 424-431. Disponible en: https://doi.org/10.1016/j.biopsych.2015.10.018
18. Takahashi N, Yamada A, Shiraishi A, Shimizu H, Goto R, Tominaga Y. Efficacy and safety of fixed doses of intranasal esketamine as an add-on therapy to oral antidepressants in Japanese patients with treatment-resistant depression: a phase 2b randomized clinical study. BMC Psychiatry [Internet]. 2021; 21: 526. Disponible en: https://doi.org/10.1186/s12888-021-03538-y
19. Daly EJ, Singh JB, Fedgchin M, Cooper K, Lim P, Shelton RC, et al. Efficacy and safety of intranasal esketamine adjunctive to oral antidepressant therapy in treatment-resistant depression: a randomized clinical trial. JAMA Psychiatry [Internet]. 2018; 75(2): 139-148. Disponible en: https://doi.org/10.1001/jamapsychiatry.2017.3739
20. Smith-Apeldoorn SY, Veraart JK, Kamphuis J, Spijker J, van der Meij A, van Asselt AD, et al. Oral esketamine in patients with treatment-resistant depression: a double-blind, randomized, placebo-controlled trial with open-label extension. Mol Psychiatry [Internet]. 2024; 29(9): 2657-2665. Disponible en: https://doi.org/10.1038/s41380-024-02478-9
21. Zaki N, Chen L, Lane R, Doherty T, Drevets WC, Morrison RL, et al. Long-term safety and maintenance of response with esketamine nasal spray in participants with treatment-resistant depression: interim results of the SUSTAIN-3 study. Neuropsychopharmacology [Internet]. 2023; 48(8): 1225-1233. Disponible en: https://doi.org/10.1038/s41386-023-01577-5
22. Chen X, Hou X, Bai D, Lane R, Zhang C, Canuso C, et al. Efficacy and safety of flexibly dosed esketamine nasal spray plus a newly initiated oral antidepressant in adult patients with treatment-resistant depression: a randomized, double-blind, multicenter, active-controlled study conducted in China and USA. Neuropsychiatr Dis Treat [Internet]. 2023; 19: 693-707. Disponible en: https://doi.org/10.2147/ndt.s391096
23. Wajs E, Aluisio L, Holder R, Daly EJ, Lane R, Lim P, et al. Esketamine nasal spray plus oral antidepressant in patients with treatment-resistant depression: assessment of long-term safety in a phase 3, open-label study (SUSTAIN-2). J Clin Psychiatry [Internet]. 2020; 81(3): 19m12891. Disponible en: https://doi.org/10.4088/jcp.19m12891
24. Fedgchin M, Trivedi M, Daly EJ, Melkote R, Lane R, Lim P, et al. Efficacy and safety of fixed-dose esketamine nasal spray combined with a new oral antidepressant in treatment-resistant depression: results of a randomized, double-blind, active-controlled study (TRANSFORM-1). Int J Neuropsychopharmacol [Internet]. 2019; 22(10): 616-630. Disponible en: https://doi.org/10.1093/ijnp/pyz039
25. Popova V, Daly EJ, Trivedi M, Cooper K, Lane R, Lim P, et al. Efficacy and safety of flexibly dosed esketamine nasal spray combined with a newly initiated oral antidepressant in treatment-resistant depression: a randomized double-blind active-controlled study. Am J Psychiatry [Internet]. 2019; 176(6): 428-438. Disponible en: https://doi.org/10.1176/appi.ajp.2019.19020172
26. Daly EJ, Trivedi MH, Janik A, Li H, Zhang Y, Li X, et al. Efficacy of esketamine nasal spray plus oral antidepressant treatment for relapse prevention in patients with treatment-resistant depression a randomized clinical trial. JAMA Psychiatry [Internet]. 2019; 76(9): 893-903. Disponible en: https://doi.org/10.1001/jamapsychiatry.2019.1189
27. Wang YT, Wang XL, Lei L, Guo ZY, Kan FF, Hu D, et al. A systematic review and meta-analysis of the efficacy of ketamine and esketamine on suicidal ideation in treatment-resistant depression. Eur J Clin Pharmacol [Internet]. 2024; 80(2): 287-296. Disponible en: https://doi.org/10.1007/s00228-023-03605-1
28. Wang L, Chen X, Gu X, De Smedt H, Popova V, Fu DJ, et al. A meta-analysis of the antidepressant responses in pivotal trials on esketamine nasal spray and atypical antipsychotics. Neuropsychiatr Dis Treat [Internet]. 2023; 19: 2857-2870. Disponible en: https://doi.org/10.2147/ndt.s417027
29. Rodolico A, Cutrufelli P, Di Francesco A, Aguglia A, Catania G, Concerto C, et al. Efficacy and safety of ketamine and esketamine for unipolar and bipolar depression: an overview of systematic reviews with meta-analysis. Front Psychiatry [Internet]. 2024; 15: 1325399. Disponible en: https://doi.org/10.3389/fpsyt.2024.1325399
30. Jiang Q, Ahmed S. An analysis of correlations among four outcome scales employed in clinical trials of patients with major depressive disorder. Ann Gen Psychiatry [Internet]. 2009; 8: 4. Disponible en: https://doi.org/10.1186/1744-859x-8-4
31. Floden L, Hudgens S, Jamieson C, Popova V, Drevets WC, Cooper K, et al. Evaluation of individual items of the Patient Health Questionnaire (PHQ-9) and Montgomery-Asberg Depression Rating Scale (MADRS) in adults with treatment-resistant depression treated with esketamine nasal spray combined with a new oral antidepressant. CNS Drugs [Internet]. 2022; 36(6): 649-658. Disponible en: https://doi.org/10.1007/s40263-022-00916-2
32. Von Glischinski M, von Brachel R, Thiele C, Hirschfeld G. Not sad enough for a depression trial? A systematic review of depression measures and cut points in clinical trial registrations. J Affect Disord [Internet]. 2021; 292: 36-44. Disponible en: https://doi.org/10.1016/j.jad.2021.05.041
33. Zimmerman M, McGlinchey JB, Posternak MA, Friedman M, Attiullah N, Boerescu D. How should remission from depression be defined? The depressed patient’s perspective. Am J Psychiatry [Internet]. 2006; 163(1): 148-150. Disponible en: https://doi.org/10.1176/appi.ajp.163.1.148
34. Riedel M, Möller HJ, Obermeier M, Schennach-Wolff R, Bauer M, Adli M, et al. Response and remission criteria in major depression – A validation of current practice. J Psychiatr Res [Internet]. 2010; 44(15): 1063-1068. Disponible en: https://doi.org/10.1016/j.jpsychires.2010.03.006
35. Jamieson C, Popova V, Daly E, Cooper K, Drevets WC, Rozjabek HM, et al. Assessment of health-related quality of life and health status in patients with treatment-resistant depression treated with esketamine nasal spray plus an oral antidepressant. Health Qual Life Outcomes [Internet]. 2023; 21: 40. Disponible en: https://doi.org/10.1186/s12955-023-02113-1
36. Monroe SM, Harkness KL. Major depression and its recurrences: life course matters. Annu Rev Clin Psychol [Internet]. 2022; 18: 329-357. Disponible en: https://doi.org/10.1146/annurev-clinpsy-072220-021440
37. Newman BM. Treatment-resistant depression in the elderly: diagnostic and treatment approaches. Curr Geri Rep [Internet]. 2016; 5: 241-247. Disponible en: https://doi.org/10.1007/s13670-016-0186-5
38. Di Vincenzo JD, Siegel A, Lipsitz O, Ho R, Teopiz KM, Ng J, et al. The effectiveness, safety and tolerability of ketamine for depression in adolescents and older adults: a systematic review. J Psychiatr Res [Internet]. 2020; 137: 232-241. Disponible en: https://doi.org/10.1016/j.jpsychires.2021.02.058
39. González HM, Tarraf W, Whitfield KE, Vega WA. The epidemiology of major depression and ethnicity in the United States. J Psychiatr Res [Internet]. 2010; 44(15): 1043-1051. Disponible en: https://doi.org/10.1016/j.jpsychires.2010.03.017
40. Otte C. Incomplete remission in depression: role of psychiatric and somatic comorbidity. Dialogues Clin Neurosci [Internet]. 2008; 10(4): 453-460. Disponible en: https://doi.org/10.31887/dcns.2008.10.4/cotte
41. Thaipisuttikul P, Ittasakul P, Waleeprakhon P, Wisajun P, Jullagate S. Psychiatric comorbidities in patients with major depressive disorder. Neuropsychiatr Dis Treat [Internet]. 2014; 10: 2097-2103. Disponible en: https://doi.org/10.2147/ndt.s72026
42. Fava M, Rush AJ, Alpert JE, Balasubramani GK, Wisniewsky SR, Carmin CN, et al. Difference in treatment outcome in outpatients with anxious versus nonanxious depression: a STAR*D report. Am J Psychiatry [Internet]. 2008; 165(3): 342-351. Disponible en: https://doi.org/10.1176/appi.ajp.2007.06111868
43. Spitzer RL, Kroenke K, Williams JB, Löwe B. A brief measure for assessing generalized anxiety disorder: the GAD-7. Arch Intern Med [Internet]. 2006; 166(10): 1092-1097. Disponible en: https://doi.org/10.1001/archinte.166.10.1092
44. Chiappini S, d'Andrea G, De Filippis S, Di Nicola M, Andriola I, Bassetti R, et al. Esketamine in treatment-resistant depression patients comorbid with substance-use disorder: a viewpoint on its safety and effectiveness in a subsample of patients from the REAL-ESK study. Eur Neuropsychopharmacol [Internet]. 2023; 74: 15-21. Disponible en: https://doi.org/10.1016/j.euroneuro.2023.04.011
45. Rothärmel M, Benosman C, El-Hage W, Berjamin C, Ribayrol D, Guillin O, et al. Efficacy and safety of intranasal esketamine in patients with treatment-resistant depression and comorbid chronic post-traumatic stress disorder: open-label single-arm pilot study. Front Psychiatry [Internet]. 2022; 13: 865466. Disponible en: https://doi.org/10.3389/fpsyt.2022.865466
46. Fava M, Davidson KG. Definition and epidemiology of treatment-resistant depression. Psychiatr Clin North Am [Internet]. 1996; 19(2): 179-200. Disponible en: https://doi.org/10.1016/s0193-953x(05)70283-5
47. Zanardi R, Carminati M, Attanasio F, Fazio V, Maccario M, Colombo C. How different definition criteria may predict clinical outcome in treatment resistant depression: results from a prospective real-world study. Psychiatry Res [Internet]. 2024; 334: 115818. Disponible en: https://doi.org/10.1016/j.psychres.2024.115818
48. Chandler GM, Iosifescu DV, Pollack MH, Targum SD, Fava M. RESEARCH: Validation of the Massachusetts General Hospital Antidepressant Treatment History Questionnaire (ATRQ). CNS Neurosci Ther [Internet]. 2010; 16(5): 322-325. Disponible en: https://doi.org/10.1111/j.1755-5949.2009.00102.x
49. Massachusetts General Hospital. Scales Available for Licensing [Internet]. MGH; [s. f.]. Disponible en: https://mgh-ctni.org/scales-available-for-licensing/#toggle-id-6
50. McIntyre RS, Alsuwaidan M, Baune BT, Berk M, Demyttenaere K, Goldberg JF, et al. Treatment‐resistant depression: definition, prevalence, detection, management, and investigational interventions. World Psychiatry [Internet]. 2023; 22(3): 394-412. Disponible en: https://doi.org/10.1002/wps.21120
51. Perez-Ruixo C, Rossenu S, Zannikos P, Nandy P, Singh J, Drevets WC, et al. Population pharmacokinetics of esketamine nasal spray and its metabolite noresketamine in healthy subjects and patients with treatment-resistant depression. Clin Pharmacokinet [Internet]. 2021; 60(4): 501-516. Disponible en: https://doi.org/10.1007/s40262-020-00953-4
52. Langmia IM, Just KS, Yamoune S, Müller JP, Stingl JC. Pharmacogenetic and drug interaction aspects on ketamine safety in its use as antidepressant ‐ implications for precision dosing in a global perspective. Br J Clin Pharmacol [Internet]. 2022; 88(12): 5149-5165. Disponible en: https://doi.org/10.1111/bcp.15467
53. Kurosawa K, Shibuya M, Shimizu H, Pérez‐Ruixo C. Evaluation of ethnicity effect on intranasal esketamine pharmacokinetics by population pharmacokinetic modeling using data from a Japanese phase 2b study. Clin Pharmacol Drug Dev [Internet]. 2022; 12(4): 397-406. Disponible en: https://doi.org/10.1002/cpdd.1214
54. Cipriani A, Koesters M, Furukawa TA, Nosè M, Purgato M, Omori IM, et al. Duloxetine versus other anti-depressive agents for depression. Cochrane Database Syst Rev [Internet]. 2012; 2012(10): CD006533. Disponible en: https://doi.org/10.1002/14651858.CD006533.pub2
55. Ijaz S, Davies P, Williams CJ, Kessler D, Lewis G, Wiles N. Psychological therapies for treatment-resistant depression in adults. Cochrane Database Syst Rev [Internet]. 2018; 2018(5): CD010558. Disponible en: https://doi.org/10.1002/14651858.cd010558.pub2
56. Markowitz JC, Wright JH, Peeters F, Thase ME, Kocsis JH, Sudak DM. The neglected role of psychotherapy for treatment-resistant depression. Am J Psychiatry [Internet]. 2022; 179(2): 90-93. Disponible en: https://doi.org/10.1176/appi.ajp.2021.21050535
57. Bremner JD, Krystal JH, Putnam FW, Southwick SM, Marmar C, Charney DS, et al. Measurement of dissociative states with the Clinician-Administered Dissociative States Scale (CADSS). J Trauma Stress [Internet]. 1998; 11(1): 125-136. Disponible en: https://doi.org/10.1023/a:1024465317902
58. Van Schalkwyk GI, Wilkinson ST, Davidson L, Silverman WK, Sanacora G. Acute psychoactive effects of intravenous ketamine during treatment of mood disorders: analysis of the Clinician Administered Dissociative State Scale. J Affect Disord [Internet]. 2018; 227: 11-16. Disponible en: https://doi.org/10.1016/j.jad.2017.09.023
Notas
LHF, HBVM: supervisión, redacción (revisión y edición).
Notas de autor
Correspondencia: Claudia Esther Dueñas Rotta, e-mail: claudia.duenas@upch.pe
Información adicional
redalyc-journal-id: 3720
Enlace alternativo
https://revistas.upch.edu.pe/index.php/RNP/article/view/6424/6673 (pdf)
