Original articles
Mortalidad por micosis sistémicas no asociadas a VIH, en Venezuela. Período 1995-2013
Mortality due to non-HIV-associated systemic mycoses in Venezuela. Period 1995-2013
Mortalidad por micosis sistémicas no asociadas a VIH, en Venezuela. Período 1995-2013
Investigación Clínica, vol. 59, núm. 2, pp. 107-117, 2018
Universidad del Zulia
Recepción: 01 Julio 2017
Aprobación: 22 Marzo 2018
Resumen: El objetivo de este estudio fue determinar la mortalidad por micosis sistémicas, no asociadas a la infección por el Virus de Inmunodeficiencia Humana VIH, en Venezuela, durante el periodo 1995-2013. Para ello, se obtuvieron los datos mediante un estudio retrospectivo a partir de los registros publicados en los Anuarios de Mortalidad (Anuarios de Epidemiología y Estadística Vital). Se evaluó la mortalidad registrada en las series B37-41, B44-B46, B48-49 y B59. Se registraron 1008 casos de muertes por micosis sistémicas, no asociadas a VIH. La primera causa de muerte estuvo representada por micosis no especificadas (n = 320; 31,7%), la segunda por candidiasis (n = 224; 22,2%) y la tercera por histoplasmosis (n = 133; 13,2%). La mortalidad registrada fue más frecuente en hombres (n = 643; 63,8%). El periodo 1995-2004 presentó mayor mortalidad con 628 casos. La tasa de mortalidad promedio por año fue de 0,21 muertes por cada 100.000 habitantes. El año 1995 registró la tasa de mortalidad anual más alta (0,38 muertes por 100.000 habitantes).
Palabras clave: mortalidad, paracoccidioidomicosis, histoplasmosis, criptococosis, Venezuela.
Abstract: The objective of this study was to determine the mortality rate due to non-HIV-associated systemic mycoses, in Venezuela for the 1995-2013 period. The data was obtained through a retrospective study of the published registries in the Mortality Yearbooks (Vital statistics and epidemiology). Registered mortality was evaluated for the B37-41 B44-B46 B48-49 and B59 series. There were 1008 death cases registered, due to non-HIV-associated systemic mycoses. The primary cause of death was represented by non-specified mycoses (n = 320; 31.7%), the second was represented by candidiasis (n = 224; 22.2%) and the third by histoplasmosis (n = 133; 13.2%). Higher mortality was found to be registered on men (n = 643; 63.8%). The 1995-2004 period had greater mortality, with 628 cases. The mean mortality rate was 0.21 deaths per 100.000 population per year on the 1995-2003 period. The year that registered the highest mortality rate was 1995 (0.38 deaths per 100.000 population).
Keywords: mortality, paracoccidioidomycosis, histoplasmosis, cryptococcosis, Venezuela.
INTRODUCCIÓN
En Venezuela, las micosis profundas poseen comprobada morbilidad. Geográficamente se encuentran distribuidas en algunas de las regiones más densamente pobladas del país. Hasta el momento, la población calculada en áreas donde están documentados casos con patógenos fúngicos, corresponde a 22.221.066 habitantes, es decir, 73% de la población pudiera estar en riesgo potencial de adquirir micosis por hongos dimórficos patógenos y oportunistas, considerando que el 80% de los habitantes, reside en el norte del territorio (20% de la superficie nacional) (1).
Las enfermedades nombradas han sido reportadas en todo el país por varios autores, en orden de frecuencia destacan la paracoccidioidomicosis (37,1-49,4%), en pacientes que habitan áreas de los estados Carabobo y Monagas y en el Distrito Federal la histoplasmosis (32,9-46,7%) (2, 3), en sur del Lago de Maracaibo, en los estados Monagas, Falcón y Miranda y en el Distrito Federal (2,3) la criptococosis (5,9-23%) destaca principalmente en los estados Zulia, Bolívar y en el Distrito Federal (2, 3) la neumocistosis (15,4-35%), en el Distrito Federal, Miranda, Región Andina (Mérida), región Sur-Oriental (Bolívar) y Centro-Norte del Estado Anzoátegui (4-6) la coccidioidomicosis (0,8-13%) en la regiones Centro-Occidental (estado Lara, en el Macizo Coriano y en el Estado Zulia ) y CentroNorte-Costera (Distrito Federal y Estado Miranda) (2, 3). En relación a los patógenos oportunistas, pero no menos importantes, se han documentado también micosis sistémicas como candidiasis (17,1-46%) (3, 7, 8,) hialohifomicosis (47-52,8%) (3, 9) zigomicosis (1,3-58,3%) (10-13) feohifomicosis (1,3-12,8%) (14,3) lobomicosis (1,3%) descrita desde 1959, en Guayana y en el Estado Zulia (15) y blastomicosis cuyo primer caso en Venezuela fue descrito por Montemayor en 1954 (16), en una paciente oriunda de Valencia, Estado Carabobo, con diagnóstico micológico e histopatológico positivo.
A pesar de que existe buena información disponible sobre las tasas de prevalencia e incidencia de estas enfermedades, y que se han explicado sus posibles causas (e.g., biológicas, conductuales, eco-epidemiológicas) (8, 12, 13), en Venezuela no se consideran las micosis enfermedades de denuncia obligatoria (2, 3), pese a que estas son una importante causa de morbilidad en niños y adultos jóvenes, ocasionan discapacidad y complicaciones severas que pueden llevar a la muerte. Este planteamiento de micosis sistémicas como problema de salud pública en Venezuela, ha motivado la presente investigación sobre las cifras de mortalidad en los registros oficiales de la Dirección de Epidemiología y Análisis Estratégico (DEAE) del Ministerio de Sanidad y Desarrollo Social (17), atribuibles a las micosis sistémicas más importantes, específicamente, paracoccidioidomicosis, histoplasmosis, criptococosis, neumocistosis, coccidioidomicosis, candidiasis, zigomicosis, hialohifomicosis, lobomicosis y blastomicosis en pacientes sin VIH.
MATERIALES Y MÉTODOS
Obtención de los datos indicadores de mortalidad
Los datos de fallecimientos causados por micosis sistémicas y oportunistas, durante el periodo 1995-2013, fueron obtenidos de los registros oficiales de mortalidad de Venezuela (Anuarios de Epidemiología y Estadística Vital) del Ministerio de Salud (http://www.mpps.gob.ve).
En el lapso 1995-2013, los registros oficiales de mortalidad en el Ministerio del Poder Popular para la Salud (MPPS), se organizaron y procesaron en series de acuerdo al Clasificador Internacional de Enfermedades (CIE-10), en su décima revisión. Se incluyeron los casos comprendidos en las series B37-41, B44-B46, B48-49 y B59 (17), las cuales corresponden a las enfermedades causales de micosis sistémicas: B37 (Candidiasis), B38 (Coccidioidomicosis), B39 (Histoplasmosis), B40 (Blastomicosis), B41 (Paracoccidioidomicosis), B44 (Aspergilosis), B45 (Criptococosis), B46 (Zigomicosis), B48 (Otras micosis), B49 (Micosis no especificada), B59 (Neumocistosis).
En el presente trabajo los datos de los códigos individuales B48-B49 fueron organizados de la siguiente forma: B48: (Otras micosis) + B49 (Micosis no especificada).
Procesamiento de los datos y análisis estadístico
Con los datos obtenidos se calcularon frecuencias, tasas de mortalidad anual (por 100.000 de habitantes) por causa específica (candidiasis, histoplasmosis y criptococosis, entre otros) y la tasa de mortalidad promedio anual (TMPA) por causa específica y general (por cada 100.000 de habitantes) para el período 1995-2013, tomando en cuenta el promedio de población entre 2003 y 2004. Se utilizó la progresión de la población calculada y suministrada por el Instituto Nacional de Estadística (INE) (1).
El procesamiento de los datos, se llevó a cabo mediante el programa Microsoft Excel versión 15.0 para Windows, donde fueron tabulados en frecuencias relativas y porcentajes. Se diseñaron tablas para dar expresión estadística a los parámetros estudiados.
En algunos casos, los datos fueron procesados usando estadística paramétrica. Cuando fue necesario se confrontaron mediante la prueba de comparación de proporciones (valor de z) las diferencias fueron consideradas significativas cuando p < 0,05 (18).
RESULTADOS
Datos epidemiológicos generales
Se registraron 1008 muertes por micosis sistémicas en el lapso de 19 años (Tabla I). Cuando se revisaron los datos de frecuencia de mortalidad según tipo enfermedad y agente causal, se observó mortalidad por hongos patógenos dimórficos: Complejo Histoplasma spp (B39) (n = 133 13,2%), Complejo Paracoccidioides spp (B41) (n = 90 8,9%), Complejo Coccidioides spp (B38) (n = 12; 1,2%) y Blastomyces spp (B40) (n = 6 0,6%), representaron solo el 24% de las muertes en este periodo.
| Enfermedad | n | % | Código |
| Otras micosis, micosis no especificada | 320 | 31,7 | B48, B49 |
| Candidiasis | 224 | 22,2 | B37 |
| Histoplasmosis | 133 | 13,2 | B39 |
| Criptococosis | 123 | 12,2 | B45 |
| Paracoccidioidomicosis | 90 | 8,9 | B41 |
| Aspergilosis | 47 | 4,7 | B44 |
| Neumocistosis | 36 | 3,6 | B59 |
| Zigomicosis | 17 | 1,7 | B46 |
| Coccidioidomicosis | 12 | 1,2 | B38 |
| Blastomicosis | 6 | 0,6 | B40 |
| Total | 1.008 | 100 |
Se observó que la mayor frecuencia de mortalidad fue ocasionada por las series “otras micosis” y “micosis no especificada” (B48-B49) (n = 320 casos; 31,7%), seguida por candidiasis (B37) (n = 224 casos; 22,2%), y como tercera causa histoplasmosis (B39) (n = 133 casos; 13,2%). Las muertes causadas por zigomicosis (B46) (n = 17 casos; 1,7%), coccidioidomicosis (B38) (n = 12 casos; 1,2%) y blastomicosis (B40) (n= 6 casos; 0,6%) fueron las menos frecuentes (Tabla II).
En este mismo sentido las cifras indicaron que la mayor cantidad de casos fatales (n = 447; 44,3%), fue causada por hongos oportunistas, dentro de los cuales se encuentran las levaduras del complejo Candida spp (n = 224; 22,2%) y el complejo Cryptococcus spp (n = 123; 12,2%) de forma predominante. Se registró también un centenar de muertes por Complejo de especies Aspergillus (n = 47; 4,7%), Pneumocystis jirovecii (n = 36; 3,6%) y los zigomicetos (n = 17; 1,7%) (n = 100; 10,0%).
Entre 1995 y 2004 se registraron casi dos tercios de la mortalidad por micosis en Venezuela (n = 628; 62,3%) mientras que en 9 años, entre 2005 y 2013, registró poco más de un tercio (n = 380; 37,7%), con una diferencia estadísticamente significativa (z = 11,36 p < 0,0005) (Tabla II).
Los datos oficiales publicados en el periodo de 19 años, muestran la cantidad de 688 muertes (68%), causadas por enfermedad fúngica específica, mientras que el restante número de registros (n=320; 31,7%) ha sido clasificado como B48-49, es decir, más de un tercio de venezolanos fallecidos por enfermedad fúngica no especificada. Entre los años 1995 y 2004 el orden de frecuencia por causa de muerte fue B48-49 (n=212), B37(n=159) y B45(n=68) sin embargo, en el periodo 2005-2013 la frecuencia fue menor y la distribución de la causa de fallecimiento varió B48-49 (n=108), B39 (n=77), y B37 (n=65) resultando como segunda causa de muerte el Complejo Histoplasma spp, (Tabla II) adicionalmente para los últimos años se demostró incremento en el registro de muertes por aspergilosis (n=31). Cuando se compararon los años 1995-2004 y 2005-2013, se visualizaron tres grupos:
| Año | B48-49 | B37 | B39 | B45 | B41 | B44 | B59 | B46 | B38 | B40 | Total | |||||||||||
| n | % | n | % | n | % | n | % | N | % | n | % | n | % | n | % | n | % | n | % | N | % | |
| 1995 | 25 | 2,5 | 24 | 2,4 | 5 | 0,5 | 11 | 1,1 | 14 | 1,4 | 0 | 0 | 1 | 0,1 | 1 | 0,1 | 1 | 0,1 | 1 | 0,1 | 83 | 8,2 |
| 1996 | 30 | 3,0 | 26 | 2,6 | 7 | 0,7 | 3 | 0,3 | 10 | 1,0 | 1 | 0,1 | 0 | 0 | 1 | 0,1 | 2 | 0,2 | 1 | 0,1 | 81 | 8,0 |
| 1997 | 28 | 2,8 | 16 | 1,6 | 4 | 0,4 | 5 | 0,5 | 4 | 0,4 | 0 | 0 | 2 | 0,2 | 2 | 0,2 | 0 | 0 | 0 | 0 | 61 | 6,1 |
| 1998 | 9 | 0,9 | 16 | 1,6 | 3 | 0,3 | 3 | 0,3 | 6 | 0,6 | 2 | 0,2 | 2 | 0,2 | 3 | 0,3 | 0 | 0 | 0 | 0 | 44 | 4,4 |
| 1999 | 24 | 2,4 | 14 | 1,4 | 4 | 0,4 | 9 | 0,9 | 4 | 0,4 | 2 | 0,2 | 3 | 0,3 | 1 | 0,1 | 0 | 0 | 0 | 0 | 61 | 6,1 |
| 2000 | 22 | 2,2 | 13 | 1,3 | 3 | 0,3 | 8 | 0,8 | 3 | 0,3 | 2 | 0,2 | 5 | 0,5 | 1 | 0,1 | 0 | 0 | 0 | 0 | 57 | 5,7 |
| 2001 | 17 | 1,7 | 17 | 1,7 | 5 | 0,5 | 7 | 0,7 | 6 | 0,6 | 2 | 0,2 | 1 | 0,1 | 1 | 0,1 | 0 | 0 | 1 | 0,1 | 57 | 5,7 |
| 2002 | 17 | 1,7 | 9 | 0,9 | 9 | 0,9 | 4 | 0,4 | 9 | 0,9 | 3 | 0,3 | 4 | 0,4 | 0 | 0 | 2 | 0,2 | 0 | 0 | 57 | 5,7 |
| 2003 | 26 | 2,6 | 14 | 1,4 | 10 | 1,0 | 10 | 1,0 | 5 | 0,5 | 1 | 0,1 | 7 | 0,7 | 0 | 0 | 2 | 0,2 | 2 | 0,2 | 77 | 7,6 |
| 2004 | 14 | 1,4 | 10 | 1,0 | 6 | 0,6 | 8 | 0,8 | 4 | 0,4 | 3 | 0,3 | 5 | 0,5 | 0 | 0 | 0 | 0 | 0 | 0 | 50 | 5,0 |
| Subtotal (1995.2004) | 212† | 21,0 | 159† | 15,9 | 56g | 5,6 | 68f | 6,8 | 65† | 6,5 | 16g | 1,6 | 30† | 3,0 | 10 | 1,0 | 7 | 0,7 | 5 | 0,5 | 628‡ | 62,3 |
| 2005 | 22 | 2,2 | 6 | 0,6 | 14 | 1,4 | 6 | 0,6 | 4 | 0,4 | 4 | 0,4 | 0 | 0 | 2 | 0,2 | 0 | 0 | 0 | 0 | 58 | 5,8 |
| 2006 | 6 | 0,6 | 5 | 0,5 | 5 | 0,5 | 8 | 0,8 | 2 | 0,2 | 2 | 0,2 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 28 | 2,8 |
| 2007 | 15 | 1,5 | 12 | 1,2 | 6 | 0,6 | 3 | 0,3 | 3 | 0,3 | 2 | 0,2 | 0 | 0 | 0 | 0 | 2 | 0,2 | 0 | 0 | 43 | 4,3 |
| 2008 | 8 | 0,8 | 9 | 0,9 | 5 | 0,5 | 7 | 0,7 | 0 | 0 | 2 | 0,2 | 1 | 0,1 | 1 | 0,1 | 1 | 0,1 | 0 | 0 | 34 | 3,4 |
| 2009 | 9 | 0,9 | 11 | 1,1 | 12 | 1,2 | 6 | 0,6 | 3 | 0,3 | 3 | 0,3 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 44 | 4,4 |
| 2010 | 8 | 0,8 | 2 | 0,2 | 11 | 1,1 | 5 | 0,5 | 1 | 0,1 | 4 | 0,4 | 1 | 0,1 | 2 | 0,2 | 0 | 0 | 0 | 0 | 43 | 4,3 |
| 2011 | 4 | 0,4 | 7 | 0,7 | 9 | 0,9 | 5 | 0,5 | 2 | 0,2 | 5 | 0,5 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 32 | 3,2 |
| 2012 | 23 | 2,3 | 7 | 0,7 | 8 | 0,8 | 6 | 0,6 | 2 | 0,2 | 3 | 0,3 | 3 | 0,3 | 1 | 0,1 | 0 | 0 | 1 | 0,1 | 54 | 5,4 |
| 2013 | 13 | 1,3 | 6 | 0,6 | 7 | 0,7 | 9 | 0,9 | 8 | 0,8 | 6 | 0,6 | 1 | 0,1 | 1 | 0,1 | 2 | 0,2 | 0 | 0 | 53 | 5,3 |
| Subtotal (2005.2013) | 108† | 10,7 | 65† | 6,5 | 77g | 7,7 | 55f | 5,5 | 25† | 2,5 | 31g | 3,1 | 6† | 0,6 | 7 | 0,7 | 5 | 0,5 | 1 | 0,1 | 380‡ | 37,7 |
| Total | 320 | 31,8 | 224 | 22,2 | 133 | 13,2 | 123 | 12,2 | 90 | 9,0 | 47 | 4,7 | 36 | 3,6 | 17 | 1,7 | 12 | 1,2 | 6 | 0,6 | 1008 | 100 |
-
las micosis con disminución significativa de su frecuencia (z = 6,28 p < 0,0005: otras micosis, micosis no especificada, candidiasis, paracoccidioidomicosis y neumocistosis),
-
las micosis con incremento significativo de su frecuencia (z = 2,59 p < 0,0009: histoplasmosis y aspergilosis) y
-
las micosis sin diferencias significativas entre los dos periodos (z = 1,83 no significativo: criptococosis). Las demás micosis por su baja frecuencia no fueron contrastadas estadísticamente (blastomicosis, coccidioidomicosis y zigomicosis).
La frecuencia de mortalidad global por enfermedades fúngicas fue mayor en el género masculino (n = 643; 63,8%) que el femenino (n = 365; 36,2%). Cuando se revisaron los registros, particularmente por causas de muerte y sexo, se evidenció en zigomicosis más muertes en las mujeres (Tabla III). El grupo etario con mayor frecuencia de mortalidad fue el de adultos mayores de 65 años (n = 298; 29,6%), seguido por el de adultos maduros (n = 285; 28,3%) y en tercer lugar el de adultos jóvenes (n = 238; 23,6%) (Tabla IV).
También se registraron muertes en la población infantil los porcentajes más elevados fueron en niños menores de 2 años (n = 131; 13,0%) y en el grupo de 5 a 14 años (n = 32; 3,2%).
En Venezuela, según los registros evaluados en el periodo 1995-2013, las enfermedades fúngicas oportunistas criptococosis, aspergilosis, neumocistosis y zigomicosis, se registraron más en individuos adultos que en niños y adolescentes.
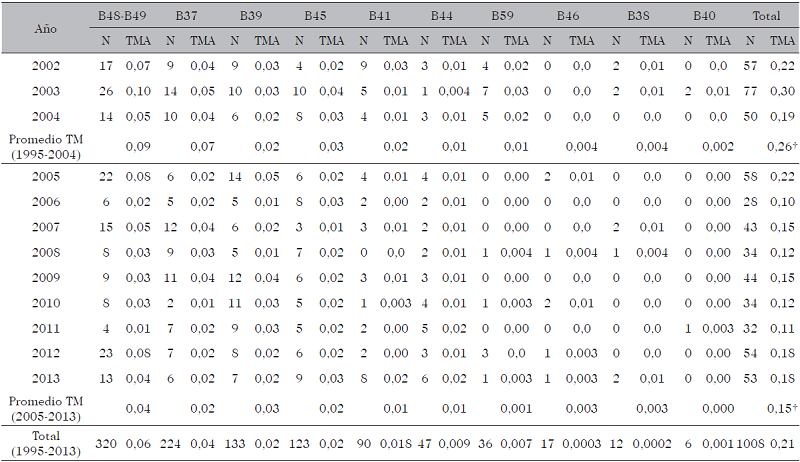
La Tabla V presenta las tasas de mortalidad por micosis en Venezuela, durante el periodo 1995-2013. La mayor tasa se registró en 1995 con un registro de 0,38 muertes por cada 100.000 habitantes (n = 83) y la menor tasa en el año 2006 con 0,10 por cada 100.000 habitantes (n = 28). La tasa de mortalidad promedio anual calculada para el periodo de 19 años (1995-2013) fue de 0,21 casos por cada 100.000 habitantes por año. El mayor impacto observado (aunque no significativo) se ubicó en el periodo (1995-2004) con una tasa promedio anual de 0,26 casos por cada 100.000 habitantes. Mientras que el periodo de 9 años entre 2005-2013 fue de 0,15 casos por cada 100.000 habitantes.
| Género | ||||
| Causa de muerte | Femenino | Masculino | ||
| n | % | n | % | |
| Otras micosis, micosis no especificada | 96 | 26,3 | 224 | 34,8 |
| Candidiasis | 112 | 30,7 | 112 | 17,4 |
| Histoplasmosis | 44 | 12,1 | 89 | 13,8 |
| Criptococosis | 49 | 13,4 | 74 | 11,5 |
| Paracoccidioidomicosis | 15 | 15,6 | 75 | 11,7 |
| Aspergilosis | 20 | 5,5 | 27 | 4,2 |
| Neumocistosis | 9 | 2,5 | 27 | 4,2 |
| Zigomicosis | 13 | 3,6 | 4 | 0,6 |
| Coccidioidomicosis | 5 | 1,4 | 7 | 1,1 |
| Blastomicosis | 2 | 0,5 | 4 | 0,6 |
| Total | 365 | 100,0 | 643 | 100,0 |
Las mayores tasas de mortalidad registradas durante todo el periodo, se presentaron en los dos primeros años (1995 y 1996) y se corresponden con las causas de muertes B48-49 (10,13) y B37 (10,12) seguidas por las enfermedades producidas por hongos patógenos paracoccidioidomicosis (10,6) histoplasmosis (10,5) coccidioidomicosis (10,1) y blastomicosis (10,1).
Las otras micosis producidas por los hongos oportunistas aspergilosis, criptococosis, neumocistosis y zigomicosis registraron las menores tasas de mortalidad.
| Grupo etario (años) | B 48-B49 | B37 | B39 | B45 | B41 | B 44 | B 59 | B 46 | B38 | B 40 | Total | |||||||||||
| n | % | n | % | n | % | n | % | n | % | n | % | n | % | n | % | n | % | n | % | n | % | |
| RN/Lactante (<2) | 22 | 6,9 | 92 | 41,1 | 13 | 9,8 | 2 | 1,6 | 0 | 0,0 | 0 | 0,0 | 1 | 2,8 | 0 | 0,0 | 0 | 0,0 | 1 | 16,7 | 131 | 13,0 |
| Preescolares (2-4) | 2 | 0,6 | 5 | 2,2 | 2 | 1,5 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 9 | 3,0 |
| Escolares (5-14) | 7 | 2,2 | 3 | 1,3 | 11 | 8,3 | 7 | 5,7 | 2 | 2,2 | 0 | 0,0 | 1 | 2,8 | 1 | 5,9 | 0 | 0,0 | 0 | 0,0 | 32 | 3,2 |
| Adolescente (5-14) | 4 | 1,3 | 5 | 2,2 | 3 | 2,3 | 1 | 0,8 | 1 | 1,1 | 1 | 2,1 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 15 | 1,5 |
| Adulto joven (20-44) | 59 | 18,4 | 31 | 13,8 | 37 | 27,8 | 49 | 39,8 | 23 | 25,6 | 7 | 14,9 | 25 | 69,4 | 4 | 23,5 | 2 | 16,7 | 1 | 16,7 | 238 | 23,6 |
| Adulto Maduro (45-64) | 88 | 27,5 | 25 | 11,2 | 42 | 31,6 | 48 | 39,0 | 45 | 50,0 | 20 | 42,6 | 4 | 11,1 | 7 | 41,2 | 6 | 50,0 | 0 | 0,0 | 285 | 28,3 |
| Adulto Mayor (>65) | 138 | 43,1 | 63 | 28,1 | 25 | 18,8 | 16 | 13,0 | 19 | 21,1 | 19 | 40,4 | 5 | 13,9 | 5 | 29,4 | 4 | 33,3 | 4 | 66,7 | 298 | 29,6 |
| Total | 320 | 100 | 224 | 100 | 133 | 100 | 123 | 100 | 90 | 100 | 47 | 100 | 36 | 100 | 17 | 100 | 12 | 100 | 6 | 100 | 1008 | 100,0 |
| Año | B48-B49 | B37 | B39 | B45 | B41 | B44 | B59 | B46 | B38 | B40 | Total | |||||||||||
| N | TMA | N | TMA | N | TMA | N | TMA | N | TMA | N | TMA | N | TMA | N | TMA | N | TMA | N | TMA | N | TMA | |
| 1995 | 25 | 0,11 | 24 | 0,11 | 5 | 0,02 | 11 | 0,05 | 14 | 0,06 | 0 | 0,00 | 1 | 0,005 | 1 | 0,005 | 1 | 0,005 | 1 | 0,005 | 83 | 0,38 |
| 1996 | 30 | 0,13 | 26 | 0,12 | 7 | 0,03 | 3 | 0,01 | 10 | 0,04 | 1 | 0,004 | 0 | 0,00 | 1 | 0,004 | 2 | 0,01 | 1 | 0,004 | 81 | 0,36 |
| 1997 | 28 | 0,12 | 16 | 0,07 | 4 | 0,01 | 5 | 0,02 | 4 | 0,01 | 0 | 0,0 | 2 | 0,01 | 2 | 0,01 | 0 | 0,0 | 0 | 0,0 | 61 | 0,27 |
| 1998 | 9 | 0,04 | 16 | 0,07 | 3 | 0,01 | 3 | 0,01 | 6 | 0,02 | 2 | 0,01 | 2 | 0,01 | 3 | 0,01 | 0 | 0,0 | 0 | 0,0 | 44 | 0,19 |
| 1999 | 24 | 0,10 | 14 | 0,06 | 4 | 0,01 | 9 | 0,04 | 4 | 0,01 | 2 | 0,01 | 3 | 0,01 | 1 | 0,004 | 0 | 0,0 | 0 | 0,0 | 61 | 0,26 |
| 2000 | 22 | 0,09 | 13 | 0,05 | 3 | 0,01 | 8 | 0,03 | 3 | 0,01 | 2 | 0,01 | 5 | 0,02 | 1 | 0,004 | 0 | 0,0 | 0 | 0,0 | 57 | 0,24 |
| 2001 | 17 | 0,07 | 17 | 0,07 | 5 | 0,02 | 7 | 0,03 | 6 | 0,02 | 2 | 0,01 | 1 | 0,004 | 1 | 0,004 | 0 | 0,0 | 1 | 0,004 | 57 | 0,23 |
| 2002 | 17 | 0,07 | 9 | 0,04 | 9 | 0,03 | 4 | 0,02 | 9 | 0,03 | 3 | 0,01 | 4 | 0,02 | 0 | 0,0 | 2 | 0,01 | 0 | 0,0 | 57 | 0,22 |
| 2003 | 26 | 0,10 | 14 | 0,05 | 10 | 0,03 | 10 | 0,04 | 5 | 0,01 | 1 | 0,004 | 7 | 0,03 | 0 | 0,0 | 2 | 0,01 | 2 | 0,01 | 77 | 0,30 |
| 2004 | 14 | 0,05 | 10 | 0,04 | 6 | 0,02 | 8 | 0,03 | 4 | 0,01 | 3 | 0,01 | 5 | 0,02 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 50 | 0,19 |
| Promedio TM (1995-2004) | 0,09 | 0,07 | 0,02 | 0,03 | 0,02 | 0,01 | 0,01 | 0,004 | 0,004 | 0,002 | 0,26† | |||||||||||
| 2005 | 22 | 0,08 | 6 | 0,02 | 14 | 0,05 | 6 | 0,02 | 4 | 0,01 | 4 | 0,01 | 0 | 0,00 | 2 | 0,01 | 0 | 0,0 | 0 | 0,00 | 58 | 0,22 |
| 2006 | 6 | 0,02 | 5 | 0,02 | 5 | 0,01 | 8 | 0,03 | 2 | 0,00 | 2 | 0,01 | 0 | 0,00 | 0 | 0,0 | 0 | 0,0 | 0 | 0,00 | 28 | 0,10 |
| 2007 | 15 | 0,05 | 12 | 0,04 | 6 | 0,02 | 3 | 0,01 | 3 | 0,01 | 2 | 0,01 | 0 | 0,00 | 0 | 0,0 | 2 | 0,01 | 0 | 0,00 | 43 | 0,15 |
| 2008 | 8 | 0,03 | 9 | 0,03 | 5 | 0,01 | 7 | 0,02 | 0 | 0,0 | 2 | 0,01 | 1 | 0,004 | 1 | 0,004 | 1 | 0,004 | 0 | 0,00 | 34 | 0,12 |
| 2009 | 9 | 0,03 | 11 | 0,04 | 12 | 0,04 | 6 | 0,02 | 3 | 0,01 | 3 | 0,01 | 0 | 0,00 | 0 | 0,0 | 0 | 0,0 | 0 | 0,00 | 44 | 0,15 |
| 2010 | 8 | 0,03 | 2 | 0,01 | 11 | 0,03 | 5 | 0,02 | 1 | 0,003 | 4 | 0,01 | 1 | 0,003 | 2 | 0,01 | 0 | 0,0 | 0 | 0,00 | 34 | 0,12 |
| 2011 | 4 | 0,01 | 7 | 0,02 | 9 | 0,03 | 5 | 0,02 | 2 | 0,00 | 5 | 0,02 | 0 | 0,00 | 0 | 0,0 | 0 | 0,0 | 1 | 0,003 | 32 | 0,11 |
| 2012 | 23 | 0,08 | 7 | 0,02 | 8 | 0,02 | 6 | 0,02 | 2 | 0,00 | 3 | 0,01 | 3 | 0,0 | 1 | 0,003 | 0 | 0,0 | 0 | 0,00 | 54 | 0,18 |
| 2013 | 13 | 0,04 | 6 | 0,02 | 7 | 0,02 | 9 | 0,03 | 8 | 0,02 | 6 | 0,02 | 1 | 0,003 | 1 | 0,003 | 2 | 0,01 | 0 | 0,00 | 53 | 0,18 |
| Promedio TM (2005-2013) | 0,04 | 0,02 | 0,03 | 0,02 | 0,01 | 0,01 | 0,001 | 0,003 | 0,003 | 0,000 | 0,15† | |||||||||||
| Total (1995-2013) | 320 | 0,06 | 224 | 0,04 | 133 | 0,02 | 123 | 0,02 | 90 | 0,018 | 47 | 0,009 | 36 | 0,007 | 17 | 0,0003 | 12 | 0,0002 | 6 | 0,001 | 1008 | 0,21 |
DISCUSIÓN
Este trabajo pone en evidencia que las micosis sistémicas en Venezuela, son causa de muerte notable, con la cifra promedio por año de 0,21 fallecidos por cada 100.000 habitantes en el periodo 1995-2013.
Los datos de incidencia y las cifras de mortalidad de estas enfermedades infecciosas, no son totalmente fidedignos en Venezuela (3), se considera que son enfermedades subregistradas, ya que en ocasiones este tipo de información es inconclusa, las historias incorrectamente recogidas, o los datos que relacionan actividad, estilo de vida, ocupación entre otros, no aparecen en los certificados de defunción. Esta limitación se ha advertido también, en otros países Latinoamericanos como Brasil y Ecuador, entre otros (19-21).
En Venezuela hasta el presente, el número real de casos mortales se podría inferir solo a partir de artículos o reportes aislados de diferentes regiones del país. El presente trabajo presenta una visión, con base en el registro oficial, del perfil de mortalidad causada por hongos en el territorio nacional.
Durante el periodo evaluado de los registros de mortalidad por enfermedades sistémicas fúngicas, diversos autores venezolanos han señalado en publicaciones, coincidentes, casos de muertes debidas a histoplasmosis (22, 23), paracoccidioidomicosis (24) y coccidioidomicosis (25) sin embargo, también existen artículos de investigadores que refieren casos mortales por algunas micosis, por ejemplo zigomicosis (11) que no fueron contabilizados en los anuarios de mortalidad. Acá un ejemplo referencial entre lo que es conocido y lo que realmente sucede.
Actualmente se siguen reportando muertes por estas micosis sistémicas, entre las que destacan coccidioidomicosis (26), histoplasmosis (27) y mucormicosis (13), confirmando el impacto que estas infecciones tienen en la población venezolana.
Los datos evaluados mostraron como principal afección mórbida a “otras micosis-micosis no especificada” (B48-B49) seguida por candidiasis (B37) e histoplasmosis (B39), lo cual indicaría que estas series fúngicas (B48-B49), representaron más de un tercio de las muertes en los 19 años evaluados y fueron causadas quizás por hongos de baja virulencia, que establecen infección solo a consecuencia de factores tales como la presencia de una enfermedad debilitante o de la administración de terapia inmunosupresora u otros agentes terapéuticos o de radioterapia. Sin embargo, Martínez y col. (3) refirieron que en Venezuela las micosis oportunistas solo representan el 3,2% de los casos mórbidos hasta el año 2010. En todo caso, se trata de un sub registro de la morbilidad o un sobre registro de la mortalidad, lo que explicaría las tendencias observadas en las series.
En Venezuela se han documentado diversos casos de candidiasis invasora (8), recientemente, se describió un brote por Candida auris, que causó letalidad en el 28% de los pacientes involucrados. El evento fue considerado como alerta epidemiológica por el CDC (Centers for Disease Control and Prevention), por ser el primero reportado en América Latina (28, 29).
En esta investigación, la histoplasmosis fue la tercera causa de muerte por micosis sistémicas en venezolanos, y resultó ser la única originada por patógeno primario, que incrementó el número de fallecimientos en el último registro oficial disponible en Venezuela (17). Esta infección es la micosis sistémica más frecuente en niños en Venezuela. Los casos ocurren en 80% en menores de un año y se asocia a la forma diseminada aguda (3, 22, 30).
Paracoccidioidomicosis, resultó la quinta causa de muerte por micosis sistémicas, no asociadas a VIH en Venezuela, según los datos del Ministerio de Salud, con notable prevalencia en hombres 5:1 respecto a las mujeres. En Brasil, se estima que esta misma relación es 13:1, y en otros países, puede ser tan alta como la reportada por Ecuador, Argentina o Colombia de hasta 150:1 (31). Esta micosis fue más frecuente en adultos que en niños. Las contribuciones publicadas sobre esta enfermedad en Venezuela, la refieren como la más frecuente de las micosis sistémicas, por encima de histoplasmosis y candidiasis sistémica, en pacientes entre 30 y 55 años (3, 30).Cuando se revisaron los registros de mortalidad por periodos, particularmente entre estas dos micosis producidas por patógenos dimórficos, se observó que durante el sub periodo 1995-2004 hubo más muertes por paracoccidioidomicosis, mientras que en el periodo 2005-2013, la histoplasmosis hizo un repunte, convirtiéndose en la micosis profunda con mayor número de defunciones en el país.
Con estos hallazgos se puede concluir que en Venezuela, en el periodo 1995-2013, las enfermedades fúngicas invasoras oportunistas produjeron el 70% de las muertes registradas por hongos, indicando la existencia de un importante problema de salud en el territorio nacional.
REFERENCIAS
1. INE Instituto Nacional de Estadística Venezuela. Estimaciones y proyecciones de población 1950-2035. INE2001. [citado, 2017 marzo 31] Disponible en: INE: http.// www.ine.gov.ve.
2. Reviákina V, Panizo M, Dolande M, Maldonado B. Micosis profundas sistémicas: Casuística del Departamento de Micología del Instituto Nacional de Higiene »,» ®,® §,§ ­, ¹,¹ ²,² ³,³ ß,ß Þ,Þ þ,þ ×,× Ú,Ú ú,ú Û,Û û,û Ù,Ù ù,ù ¨,¨ Ü,Ü ü,ü Ý,Ý ý,ý ¥,¥ ÿ,ÿ ¶,¶ Rafael Rangel »,» ®,® §,§ ­, ¹,¹ ²,² ³,³ ß,ß Þ,Þ þ,þ ×,× Ú,Ú ú,ú Û,Û û,û Ù,Ù ù,ù ¨,¨ Ü,Ü ü,ü Ý,Ý ý,ý ¥,¥ ÿ,ÿ ¶,¶ durante 5 años (1997-2001). Rev Soc Ven Microbiol 2002; 2(22):164-168.
3. Martínez D, Hernández R, Alvarado P y Mendoza M. Las micosis en Venezuela: casuística de los Grupos de Trabajo en Micología (1984-2010) Rev Iberoam Micol 2013; 30(1):39-46.
4. Cermeño J, Hernández I, Alcalá F, Áppice M. Pneumocystis jirovecii en centros hospitalarios del estado Bolívar, Venezuela. Rev Biomed 2006; 17:169-174.
5. Calderón E, Armas Y, Panizo M, Wissmann G. Pneumocystis jirovecii pneumonia in Latin America. A public health problem? Expert Rev Anti Infect Ther 2013; 11(6)565-570.
6. Wahab F, Sigona I, Ortiz I, Maniscalchi MT, Lemus-Espinoza D. Neumocistosis en el Servicio de Medicina Interna, Complejo Hospitalario Universitario »,» ®,® §,§ ­, ¹,¹ ²,² ³,³ ß,ß Þ,Þ þ,þ ×,× Ú,Ú ú,ú Û,Û û,û Ù,Ù ù,ù ¨,¨ Ü,Ü ü,ü Ý,Ý ý,ý ¥,¥ ÿ,ÿ ¶,¶ Dr. Luis Razetti »,» ®,® §,§ ­, ¹,¹ ²,² ³,³ ß,ß Þ,Þ þ,þ ×,× Ú,Ú ú,ú Û,Û û,û Ù,Ù ù,ù ¨,¨ Ü,Ü ü,ü Ý,Ý ý,ý ¥,¥ ÿ,ÿ ¶,¶ , Barcelona, Venezuela, 2011-2012. Saber 2015; 4(27)547-553.
7. Mesa L, Arcaya N, Pineda M, Beltrá H, Calvo B. Candidemia en el Hospital Universitario de Maracaibo, estado Zulia, Venezuela. 2000-2002. Rev Soc Ven Microbiol 2005; 25: 109-113.
8. Dolande M, Reviákina V, Panizo M, Mace ro C, Moreno X, Calvo A, Selgrad S, Papatzikos J, Vergara V, Mendoza M. Distribución y sensibilidad a los antifúngicos de aislamientos clínicos de Candida en seis centros de salud del área metropolitana de Caracas, Venezuela (años 2003-2005). Rev Iberoam Micol 2008; 25: 17-20.
9. Moreno X, Martínez G, Macero C. Hongos filamentosos patógenos y emergentes en el Departamento de Microbiología del Instituto Médico la Floresta Caracas-Venezuela. Act Cient Soc Venez Bioanal Esp 2014; 2(17): 59-65.
10. Tristano A, Chollet M, Willson M, Troccol M. Mucormicosis. Reporte de tres casos. Invest Clín 2002; 43(3):183-190.
11. López A, Peraza S, Gabrielli G, Burdei nick I, Gabrielli I, Urdaneta C. Zigomicosis cutánea en un paciente de 10 años. Primer caso pediátrico en Venezuela. Revisión de la literatura. Arch Venez Puer Ped 2007; 70(1): 22 -27.
12. Cermeño J, Cermeño J. Micosis sistémicas asociadas a tuberculosis, estado Bolívar, Venezuela. Kasmera 2008; 36(1):39-45.
13. González J, Camacaro O, Rangel W, Torrealba S, Orellana M. Infección oportunista rinoorbitaria en paciente inmunosuprimido. Arch Salud Sin 2016; 10(1):191-194.
14. Panizo M, Dolande, M, Reviákina V, Torres, J, Carvallo M. Hialohifomicosis por Acremonium sp. en pacientes con prótesis de rodilla. (Resumen). Memorias de XII Congreso de la Asociación Panamericana de Infectología. 2005. [citado, 2017; abril 02] Disponible en: http://caibco.ucv.ve.
15. Ávila-Mayor A, Vargas-Montiel H, Caminos V, Sánchez N, Campos R. Lobomycosis. Informe biópsico de un nuevo caso en el Zulia. Bol Info Las Micosis en Venezuela 1985; 3:10-11.
16. Montemayor L. Report of a case of blastomycosis of the North American type (Blastomyces dermatitidis). Gac Med Caracas 1954; 62(11-12):675-89.
17. Anuarios de Mortalidad y Estadística. MPPS. Ministerio del Poder Popular para la Salud. INE 2013. [citado, 2016; diciembre 02] Disponible en: vital. https:// www.ovsalud.org%2Fpublicaciones%2Fdocumentosoficiales%2Fanuario-mortalidad-2013%2F& 2013%2Fusg=AFQjCNGdR14oHPC vLYxAoNqNaIwtJX32A.
18. Freund J, Smith R. Estadística. 4ta edición, Prentice Hall Hispanoamérica, 1986. México, México, pp. 611.
19. Prado M, Barbosa M, Laurenti R, Travassos L, Taborda C. Mortality due to systemic mycoses as a primary cause of death or in association with AIDS in Brazil: A review from 1996 to 2006. Mem Inst Oswaldo Cruz 2009; 104 (3): 513-521.
20. Zurita S. Esporotricosis y paracoccidioidomicosis en Perú: Experiencias en prevención y control. Rev Peru Med Exp Salud Pública 2014; 31(2):352-357.
21. Lopes A, Tobon A, Restrepo A, Queiroz F, Nucci M. Epidemiology of endemic systemic fungal infections in Latin America. Medical Mycology Month ISHAM. 2011 1-19.
22. Mata S, Colella M, Landaeta M, Roselló A, Hartung C, Garrido L, Pérez C, Olaizola C, Toro F, Magaldi S. Estudio de 40 casos de histoplasmosis en niños y revisión de la literatura. Arch Venez Pueric Pediatr 2006; 69 (2): 53-59.
23. Cermeño J, Sandoval M. Estudio clínicoepidemiológico de histoplasmosis y paracoccidioidomicosis en la Casa de las Doce Ventanas, sede de la Universidad Nacional Experimental de Guayana, Ciudad Bolívar. estado Bolívar. Rev Copérnico 2012; 9(17) 5-14.
24. Dawaher J, Colella M, Roselló A, Pérez C, Olaizola C, Newman W, Landaeta M, Rangel L, Mata S. Paracoccidioidomicosis: clínica, epidemiología y tratamiento. Kasmera 2012; 40(2):160-171.
25. Labarca J, Santos J, Aragón C, Reyna E. Coccidioidomicosis diseminada y embarazo. Reporte de un caso. Clin Invest Gin Obst. 2013; [citado, 2017 enero 22] Disponible en: http://dx.doi.org/10.1016/j. gine.2013.08.003.
26. Siso R, Puerta A, Melba F, Montes de Oca I, Parejo J, Reyes H. Coccidiodomicosis diseminada: reporte de un caso en el Edo. Miranda. Med Int Caracas 2015; 31 (4): 206210.
27. Mata S, Colmenares M y Landaeta M. Importancia de los datos epidemiológicos en el diagnóstico de Histoplasmosis. Bol Info Las Micosis en Venezuela 2015; 45(28):18-22.
28. Calvo B, Melo A, PerozoA, Hernández M, Francisco E, Hagen F, Meis J, Colombo J. First report of Candida auris in America: clinical and microbiological aspects of 18 episodes of candidemia AL. J Infect 2016; [citado, 2017 febrero 10] Disponible en: http://dx.doi.org/10.1016/j. jinf.2016.07.008
29. CDC Centers for Disease Control and Prevention. Alerta clínica a los centros de salud de los Estados Unidos. [en línea]. 2016; [consultado 13.05.2017]. Disponible en: https://www.cdc.gov/fungal/diseases/candidiasis/candida-auris-alert.html.
30. Reviákina V, Panizo M, Dolande M, Selgrad S. Diagnóstico inmunológico de las micosis sistémicas durante cinco años 2002-2006. Rev Soc Ven Microb 2007; 27 (2): 112-119.
31. Queiroz F, Escuissato D. Pulmonary paracoccidioidomycosis. Semin Respir Crit Care Med 2011; 32:764-774.
Notas de autor
Autor de correspondencia: Druvic Lemus-Espinoza. Correo electrónico: lemusd@yahoo.com