SEMINOMA RETROPERITONEAL POR CRIPTORQUIDIA. A PROPÓSITO DE UN CASO
SEMINOMA RETROPERITONEAL POR CRIPTORQUIDIA. A PROPÓSITO DE UN CASO
Revista Venezolana de Oncología, vol. 30, núm. 2, pp. 124-128, 2018
Sociedad Venezolana de Oncología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 16 Diciembre 2017
Revisado: 17 Enero 2018
Aprobación: 28 Febrero 2018
Resumen: El cáncer testicular representa el 1 % de neoplasias masculinas, siendo el 90 %-95 % por tumores de células germinales, la frecuencia de seminoma es en la 4a década de vida; siendo su factor de riesgo principal la presencia de criptorquidia aumentando 5-10 veces el riesgo. La manifestación extra-gonadal del seminoma es principalmente retroperitoneal. Su tratamiento se efectúa en base a cirugía, radioterapia y quimioterapia. CASO CLÍNICO: Masculino de 23 años de edad con antecedente de criptorquidia, quien presenta dolor abdominal en flanco y fosa iliaca derecha, con masa palpable abdominal y ausencia de testículo derecho; TAC abdominal reporta LOE retroperitoneal, se realiza laparotomía exploradora la cual se evidencia tumor bien delimitado, encapsulado, de aproximadamente 15 cm de diámetro que ocupa flanco, fosa iliaca derecha y cavidad pélvico con resultado anatomía patológica: tumor seminomatoso. Inmunohistoquímica: seminoma metastásico. DISCUSIÓN: Los tumores de células germinales representan el 90 %-95 % de los tumores testiculares los cuales se encuentran relacionados con trastornos gonadales como criptorquidia. La manifestación extra-gonadal es infrecuente siendo la más eventual la retroperitoneal. La criptorquidia estima 5 %-10 % de riesgo de malignidad, su localización intra-abdominal de testículos no descendidos, se relaciona en un 60 % con seminomas. CONCLUSIONES: Debemos considerar ante hallazgos al examen físico de ausencia testicular con tumor retroperitoneal respaldado por estudios imaginológicos, descartar tumor testicular tipo seminoma de localización extra-gonadal para su diagnóstico oportuno y tratamiento adecuado y efectivo.
Palabras clave: Seminoma, seminoma extra-gonadal, tumor retroperitoneal, criptorquidia, malignización testicular.
Abstract: The testicular cancer accounts for 1 % of all the male malignancies, being 90 %-95 % by the germ cell tumors, the frequency of the seminoma is in the 4th decade of life; being its main risk factor increasing the presence of cryptorchidism 5-10 times the risk. The manifestation of seminoma extra-gonadal is primarily retroperitoneal. His treatment is carried out based on surgery, the radiotherapy and the chemotherapy. CLINICAL CASE: We study a male 23 years old with a history of cryptorchidism, who has abdominal pain in the flank and right iliac fossa, with palpable abdominal mass and absence of right testicle; occupied space lesion retroperitoneal abdominal was reported in the CT, in the laparotomy which is evidenced well-defined tumor, encapsulated, about 15 cm in diameter occupying flank, right iliac and pelvic cavity resulting histopathology is performed: seminoma tumor. Immunohistochemistry: Metastatic seminoma. DISCUSION: The germ cell tumors represent 90 %-95 % of all the testicular tumors which are associated with gonadal disorders such as the cryptorchidism. The manifestation is rare extra-gonadal being the retroperitoneal is most possible. Cryptorchidism estimated 5 %-10 % risk of malignancy, its location intraabdominal undescended testicles, relates to 60 % with seminomas. CONCLUSIONS: We must consider before the physical examination findings absence of testicular tumor with retroperitoneal supported by imaging studies, tumor rule out testicular seminoma extra-gonadal type of location for appropriate diagnosis and the appropriate and effective treatment.
Keywords: Seminoma, seminoma extra-gonadal, retroperitoneal, tumor, cryptorchidism, testicular malignan.
INTRODUCCIÓN
El cáncer de testículo representa entre el 1 % y el 1,5 % de las neoplasias masculinas y el 5 % de los tumores urológicos, con aparición de 3-6 casos por cada 100 000 varones al año en sociedad occidental (1). Tan solo 1 %-2 % de los casos son bilaterales en el momento del diagnóstico, el tipo histológico varía, aunque existe un predominio de tumores de células germinativas (TCG) en un 90 %-95 %. La incidencia máxima se da en el tercer decenio de vida en caso de tumores no seminomatosos y cuarto decenio de vida en el seminoma puro. (2).
Estos tumores se dividen en dos grupos: seminomatosos y no seminomatosos. Los seminomatosos se caracterizan por la presencia de seminoma, únicamente. Histológicamente pueden ser: clásicos (los más recuentes), anaplásicos y espermatocíticos mientras que los no seminomatosos clasifican como: carcinoma embrionario, tumor de saco vitelino, coriocarcinoma y/o teratoma maduro e inmaduro (3). Además, los TCG se caracterizan por formar combinaciones de dos o más tipos diferentes de tumores 3- 5 y han sido relacionados con diversos factores de riesgos (congénitos y adquiridos) como malformaciones congénitas (hipospadia y criptorquidia), disfunción endocrina, síndromes intersexuales, raza blanca, factores genéticos. Entre los factores adquiridos se señalan alto nivel estrogénico, nutrición infantil, estilos de vida occidental (poco ejercicio, abuso de dietas hipocalóricas, ocupación laboral (soldadores, pintores, ebanistas), traumatismo o torsión del testículo, atrofia testicular (inespecífica o asociada a la parotiditis epidémica), hernia, carcinógenos químicos, tóxicos, exposiciones a radiaciones y a elevadas temperaturas. Sin embargo, el factor más documentado ha sido la criptorquidia (2). Los seminomas son tumores de crecimiento lento que producen escasos síntomas, lo que explica por qué muchos han alcanzado gran tamaño cuando son detectados (4).
Dentro de los factores de riesgo descritos encontramos: antecedentes de criptorquidia, síndrome de Klinefelter, antecedentes familiares de tumores testiculares en familiares de primer grado, e infertilidad. Los factores que contribuyen en la curación de estos tumores son: estadificación, cuidados en el momento del diagnóstico, tratamiento precoz adecuado a base de combinaciones quimioterápicas, con o sin radioterapia y cirugía, así como seguimiento estricto y tratamiento de rescate (2).
Las manifestaciones extra-gonadales pueden verse como masas ganglionares o tumores abdominales y algunos casos de ginecomastia por acción hormonal. Los tumores extra-gonadales generalmente se localizan en el retroperitoneo como tumor primario, o por diseminación temprana de un primario testicular, siendo rara la localización mediastinal (del 2 % al 5 % de todos los tumores germinales). Las metástasis van primeramente por vía linfática a los ganglios lumbo-aórticos, aparecen frecuentemente nódulos a nivel de la desembocadura de la vena renal izquierda y en la vena cava. Siempre hay drenaje linfático cruzado a este nivel. Después se comprometen los ganglios mediastínicos y supraclaviculares. La difusión de las metástasis por vía sanguínea es más tardía y puede comprometer los pulmones y el hígado (4). Es importante determinar el grado de diseminación del cáncer a otras partes del cuerpo. En el estadio I, el cáncer no se ha diseminado más allá del testículo, en el estadio II, se ha diseminado a los ganglios linfáticos en el abdomen y en el estadio III, se ha diseminado más allá de los ganglios linfáticos (podría haber alcanzado el hígado, los pulmones o el cerebro. Según el tipo histológico del tumor y el estadio, el tratamiento se efectúa en base a tres recursos: la cirugía, la radioterapia y la quimioterapia. La radioterapia que se efectúa con fotones de alta energía se usa como tratamiento complementario en todos los seminomas, porque son bien sensibles. Se debe irradiar los ganglios ilíacos, lumbo-aórticos, mediastino y espacio supraclavicular. Se alcanza la curación del 100 % en el estadio I y 98 % para el estadio II. Los seminomas en estadio III deben ser sometidos a quimioterapia (2).
La criptorquidia puede estar presente de forma aislada o asociada alteraciones de la diferenciación sexual, enfermedades endocrinas y cuadros mal-formativos o genéticos. El testículo criptorquídico puede estar situado a lo largo de su trayecto habitual de descenso, ya sea intra-abdominal, en el canal inguinal o en la raíz del escroto, o en posición ectópica, por ejemplo testículo subcutáneo (5).
La criptorquidia se asocia a tumores testiculares en el 2 % de los casos, 5-10 veces más frecuente que la población general, sin embargo, se establece como el mayor factor de riesgo para el cáncer testicular y la infertilidad en el adulto. La incidencia de tumores testiculares en pacientes criptorquídicos es de 5-10 veces mayor que un testículo sano, y para algunos autores hasta 40 veces mayor (6).
CASO CLÍNICO
Se trata de paciente masculino de 23 años de edad quien acude en enero de 2015, refiriendo inicio de enfermedad actual de 6 meses de evolución caracterizado, por dolor en región lumbar derecha de moderada a fuerte intensidad que irradia a flanco y fosa iliaca derecha, que cede parcialmente con la administración de analgésicos, sin agravantes o concomitantes, motivo por el cual acude a valoración, refiere como antecedente personal de importancia criptorquidia diagnosticada a los 7 años de edad sin tratamiento, niega antecedente quirúrgico; al examen físico se evidencia abdomen blando deprimible doloroso a la palpación de flanco y fosa iliaca derecha, con masa palpable levemente dolorosa en flanco derecho no móvil , región genital se evidencia bolsa escrotal con presencia de un solo testículo (Figura 1); se solicita ecografía abdominal la cual reporta LOE abdominal en hemiabdomen derecho, que no se relaciona con estructuras intra-abdominales. Se solicita tomografía abdominal donde se evidencia LOE bien delimitado retroperitoneal que abarca fosa iliaca derecha y pelvis (Figura 2), motivo por el cual es planificado para resolución quirúrgica en vista de presunción diagnóstico de LOE retroperitoneal con planteamiento quirúrgico laparotomía exploradora: toma de biopsia vs., resección tumoral.
Es llevado a mesa operatoria en abril de 2015 realizándosele laparotomía exploradora con hallazgo intraoperatorio: tumor bien delimitado, encapsulado, de aproximadamente 15 cm de diámetro que ocupa flanco, fosa iliaca derecha y cavidad pélvico; se realiza la exéresis del mismo (Figura 3 y 4). Resultado de anatomía patológica: tumor seminomatoso. Se sugiere la realización de estudio inmunohistoquímico el cual reporta: seminoma metastásico con inmunomarcaje positivo para células neoplásicas con PLAP y C-KIT.
En vista de hallazgos se refiere a centro oncológico para tratamiento médico el cual el paciente no cumple por decisión propia.

Figura 1.
Examen físico escrotal
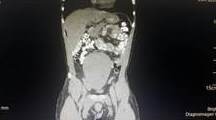
Figura 2
Corte coronal tomografia computarizada abdomino pélvica con contraste oral e intravenoso
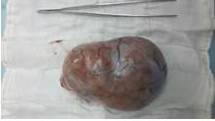
Figura 3.
Muestra para biopsia (seminoma) cara anterior
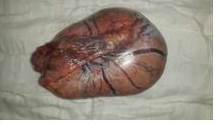
Figura 4
Muestra para biopsia (Seminoma) Cara posterior
DISCUSIÓN
Los tumores de células germinales ocupan el 90 %-95 % de los tumores testiculares, incluyendo dentro de esta clasificación los seminomatosos; estos TCG se han visto ampliamente relacionados con trastornos primarios de las gónadas como son la hipospadia o la criptorquidia, siendo así, con múltiples factores relaciones con la aparición del seminoma, la criptorquidia es el más frecuente para el desarrollo del mismo. La manifestación de tumores seminomatosos extra-gonadales, es infrecuente, dentro de los cuales la localización retroperitoneal es la mayormente descrita.
Los testículos no descendidos están predispuestos a displasia o a un desarrollo aberrante de los gonadocitos durante el desarrollo fetal. Según lo descrito por Gómez R, el testículo criptorquídico tiene un potencial degenerativo superior al testículo normalmente descendido, estimándose un riesgo de malignidad entre 5 %-10 % sobre la población normal (5,6). El desarrollo tumoral es más frecuente en los testículos que ha permanecido más tiempo fuera de la bolsa escrotal. Sin embargo, no esta demostrado que la intervención precoz, reduzca el riesgo degenerativo aunque un testículo descendido hasta la bolsa escrotal es más fácil de evaluar y se puede detectar una alteración estructural precozmente. Estableciendo los de mayor riesgo de malignización los intra-abdominales, con frecuencia histológica de seminoma para los testículos no descendidos, como lo describe Castillo F y col., en su estudio: histológicamente determinan en los testículos no descendidos el tumor desarrollado ha sido tipo seminoma (60 %), mientras que los desarrollados en testículos descendidos son de tipo carcinoma embrionario (20 %) y teratoma (20 %) (5).
Dentro de los factores que influyen en la curación del paciente: el diagnóstico precoz es esencial siendo dificultoso en este caso por la localización del testículo intra-abdominal, dificultando la evaluación clínica regular para descartar cáncer testicular; además del tratamiento oportuno el cual se vio afectado por la receptividad y participación del paciente y sus familiares; presentado como resultado el peor de los pronósticos. El manejo del seminoma es múltiple, siendo en este caso inicialmente quirúrgico y posteriormente se plantea y sugiere inicio de radioterapia por la sensibilidad del seminoma a la misma.
Debemos considerar ante hallazgos al examen físico de ausencia testicular con tumor retroperitoneal respaldado por estudios imaginológicos, descartar tumor testicular tipo seminoma de localización extra-gonadal para su diagnóstico oportuno y tratamiento adecuado y efectivo (6).
REFERENCIAS
1. Albers P, Albrecht W, Algaba F, Bokemeyer C, Cohn‑Cedermark G, Fizazi K, et al. Guía Clínica sobre cáncer de testículo. 2010. Disponible en: URL: http://www.aeu.es/userfiles/06-guia_clinica_sobre_el_cancer_de_testiculo.Pdf.
2. Jiménez RMA, Solares SM, Martínez CJ, Martínez CP, Hinojosa GJ, Jesús Zamora MJ, et al. Oncoguía. Tumores germinales del testículo 2011. Disponible en: URL: http://incan-mexico.org/revistainvestiga/elementos/documentosPortada/1298054105.pdf
3. Nápoles LN, Hijuelos E,Pérez M,AraluceJB. Seminoma gonadal retroperitoneal como causa poco frecuente de oclusión intestinal mecánica. Presentación de caso. 2015. Disponible en: URL: http://www.medigraphic.com/pdfs/multimed/mul-2015/mul151l.pdf.
4. Palma C, Maccioni R. Seminoma de testículo abdominal en un paciente adulto: Reporte de un caso. Actas Urol Esp. 2007;31(2):160-163.
5. [No author´s list].Tendencias actuales en el tratamiento y seguimiento de la criptorquidia. SAP. Subcomisiones, comités y grupos de trabajo. Arch Argent Pediatr. 2009;107(2):176-180.
6. Gomez P. Criptorquidia: Importancia del diagnóstico y tratamiento precoz. Rev Venez Endocrinol Metabol. 2014;2(1):14-17.
Notas de autor
sabrinaj_ostos@hotmail.com