TUMORES OVÁRICOS DE BAJO POTENCIAL MALIGNO (BORDERLINE)
TUMORES OVÁRICOS DE BAJO POTENCIAL MALIGNO (BORDERLINE)
Revista Venezolana de Oncología, vol. 30, núm. 4, pp. 270-276, 2018
Sociedad Venezolana de Oncología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 22 Mayo 2018
Revisado: 18 Julio 2018
Aprobación: 15 Agosto 2018
Resumen: OBJETIVO: Describir los tumores de ovario borderline valorando la conducta tomada y los resultados oncológicos y cosméticos obtenidos por el abordaje quirúrgico seleccionado. MÉTODO: Es un estudio retrospectivo que describe 3 casos de pacientes con diagnóstico de tumor de ovario borderline que acudieron al Centro Médico Docente la Trinidad e Instituto Médico la Floresta, tomando en cuenta histología, conducta quirúrgica, aproximación terapéutica y resultado estético obtenido. RESULTADOS: Se evaluaron 3 pacientes con edades comprendidas entre 40-78 años, en todas se utilizó una incisión de Maryland y se les realizó un protocolo de ovario. Dos de ellas tuvieron diagnóstico de tumor de ovario seroso papilar borderline y una de ellas tumor mucinoso papilar borderline. Todas tuvieron implantes no invasivos, ameritando solo tratamiento quirúrgico. CONCLUSIONES: Los tumores de ovario borderline son un dilema diagnóstico para el anatomopatólogo y un desafío terapéutico para el cirujano y el clínico. A todas las pacientes les fue realizado protocolo de ovario, con diagnóstico de tumor de ovario borderline con implantes no invasivos, motivo por el cual solo ameritaron tratamiento quirúrgico definitivo. Además manifestaron satisfacción cosmética por el abordaje seleccionado, por lo cual lo recomendamos.
Palabras clave: Ovario, borderline, papilar, no invasivo, incisión Maryland.
Abstract: OBJECTIVE: We describe the borderline ovarian tumors and evaluating the conduct that we have taken and the cosmetic results obtained by selected surgical approach. METHOD: A retrospective study describes 3 cases of patients diagnosed with the borderline ovarian tumor who attended at Medical docent La Trinidad and the Medical Institute La Floresta, we have evaluated the histology, the surgical treatment and the aesthetic results. RESULTS: We evaluated three patients, their age among 40-78 years old, we have had approach with the Maryland incision and we performed a surgical ovarian cancer protocol. Two of the patients were diagnosed with the borderline papillary serous ovarian tumor and another one with borderline mucinous papillary serous ovarian tumor. All of patients had noninvasive implants; we treated only with the surgical treatment. CONCLUSION: The borderline ovarian tumors are a diagnostic dilemma for the pathologist and the therapeutic challenge for the surgeon and clinician. In all patients, we have performed the ovarian protocol, with ovarian tumor borderline with non-invasive implants, they was treated only with definitive surgical treatment. They have expressed satisfaction with the cosmetic approach also, for this reason, we recommended this incision.
Keywords: Ovary, borderline, papillary, noninvasive, Maryland incision.
INTRODUCCIÓN
El tumor epitelial de ovario es el más común de las neoplasias malignas del ovario, representando un 85 % a 90 % en la mayoría de los países (1). En Venezuela, según cifras del Registro de Cáncer del Programa Nacional de Oncología, alcanza un 93,4 %, es decir 761 de 864 casos recopilados entre el 2005 y el 2009, correspondieron a neoplasias epiteliales malignas (2).
Los tumores ováricos de bajo potencial maligno también llamados tumores limítrofes o borderline representan el 15 % de todos los cánceres ováricos epiteliales (3). Son tumores epiteliales de este órgano que tienen comportamiento biológico intermedio entre las lesiones benignas y el carcinoma invasor del ovario. Son neoplasias que presentan una mayor proliferación epitelial que los tumores benignos, pero sin invasión destructiva del estroma (4,5).
La mayoría se diagnostica en etapas precoces (etapa I). Las variedades serosos y mucinosos son los más frecuentes, se presentan en promedio 10 años antes que los carcinomas y la sobrevida es del 95 % a 10 años (5).
Los tumores ováricos de bajo potencial maligno o borderline tienen una baja incidencia, siendo un dilema diagnóstico para el anatomopatólogo y un desafío terapéutico para el clínico. Por ello nos sentimos motivados a realizar la revisión de nuestra experiencia a través de este trabajo.
MÉTODO
Es un estudio retrospectivo, a través de la revisión de historias se describe 3 casos de pacientes con diagnóstico de tumor de ovario borderline que acudieron al Centro Médico Docente la Trinidad e Instituto Médico la Floresta en Caracas, las pacientes acudieron a ambos centros asistenciales por su propia voluntad o referidos por presentar aumento de volumen en hipogastrio.
CASO 1
Paciente de 78 años, 0 gestas, 0 abortos, sin antecedentes oncológicos, quien es referida por especialista (ginecólogo) con diagnóstico de tumor ginecológico, es evaluada evidenciándose al examen físico: aumento de volumen en hipogastrio, con masa palpable. Acude con paraclínicos: CA 125:544,50 U/mL, citología de cérvix: normal, mamografía: Birads 2. Se realiza intervención quirúrgica en el Instituto Médico La Floresta, donde se le practicó una incisión de Maryland (Figura 1), obteniendo como hallazgo intra-operatorio: piometra + tumor de ovario bilateral. Se realiza protocolo de ovario. El resultado de las biopsias de ambos ovarios reportaron: tumor seroso papilar de bajo grado de malignidad (borderline) (Figura 2) de localización superficial asociado a cistoadenofibroma; epiplón, parietocólico izquierdo, fondo de saco anterior y posterior reportaron: implantes no invasivos de tipo epitelial con calcificaciones múltiples, con líquido peritoneal positivo resto de las muestras sin lesiones. Paciente no recibe quimioterapia, acude a control trimestral evidenciándose Ca125: en descenso + control ecográfico sin alteraciones durante su primer año hasta normalizarse valores de Ca125, luego control cada 6 meses. Actualmente la paciente se encuentra libre de enfermedad a los dos años de tratamiento.
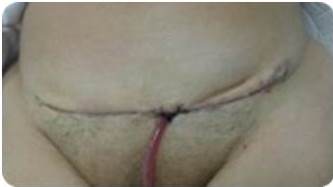
Figura 1
Incisión de Maryland.
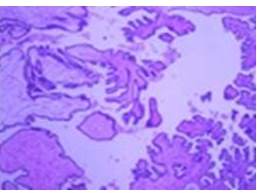
Figura 2.
Tumor seroso borderline. Papilas que forman nidos de células epiteliales que se separan del estroma.
CASO 2
Paciente de 40 años, II gestas, II partos, quien acude a sala de emergencia por presentar dolor en fosa iliaca derecha, náuseas y vómitos, motivo por el cual es intervenida realizando apendicectomía + ooforectomía derecha. Reportando en la biopsia: tumor mucinoso borderline con focos de adenocarcinoma mucoso infiltrante, motivo por el cual es referida a nuestro servicio. Paciente en buenas condiciones, sin alteraciones clínicas ni paraclínicas (Ca125: 10,5 U/mL, resto sin alteraciones), ecosonograma pélvico normal, TC abdomen y pelvis con contraste normal. Se toman bloques de parafina y se procede a revisión por servicio de anatomía patológica de Instituto Médico la Floresta. Se recibe biopsia que reporta: tumor mucinoso papilar de bajo grado de malignidad (borderline), se programa la paciente para completar protocolo de ovario, realizado por incisión de Maryland; sin eventualidades. La biopsia definitiva reporta epiplón con implantes no invasivos de tumor seroso papilar. Resto de las biopsias fueron reportadas como negativas para tumor. Paciente no recibe quimioterapia, actualmente se encuentra libre de enfermedad, luego de 8 años de realizar el procedimiento.
CASO 3
Paciente de 53 años de edad, III gestas, III paras, quien refiere aumento de volumen en hipogastrio, progresivo de seis meses de evolución motivo por el cual acude al Centro Médico Docente la Trinidad, donde es evaluada. Al examen físico: paciente en buenas condiciones, masa abdominal palpable desde hipogastrio que sobrepasa cicatriz umbilical, móvil, no dolorosa, aumentada de consistencia. Dentro de los estudios paraclínicos, se encontró un Ca125: 325 U/mL, resto sin alteraciones. Se solicita tomografía de abdomen y pelvis con doble contraste, evidenciando un LOE de gran tamaño (Figura 3). Paciente es intervenida quirúrgicamente, se le practicó una incisión de Maryland, evidenciando como hallazgo intra-operatorio: tumor de ovario izquierdo gigante, con infiltración macroscópica de superficie ovárica (Figura 4), se procede a realizar protocolo de ovario. El resultado patológico obtenido fue biopsia ovario izquierdo: tumor seroso papilar borderline (de bajo grado de malignidad) con foco de micro-invasión menor a 1 mm, tumor seroso borderline en superficie ovárica - cuerpos de psamoma. Biopsia ovario derecho: tumor seroso papilar borderline - cuerpos de psamoma. Epiplón mayor: implante superficial no invasivo de tumor seroso borderline, fondo de saco anterior: implante no invasivo de tumor seroso papilar borderline. Resto de las muestras sin alteraciones. Paciente no recibe quimioterapia. Se observa disminución de Ca125 hasta su normalidad y ausencia de enfermedad en estudios radiológicos de control. Actualmente sin evidencia de enfermedad, seis meses pos operatorio.
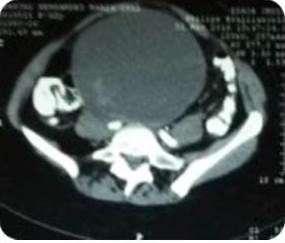
Figura 3
Tomografía Computarizada. Caso 3
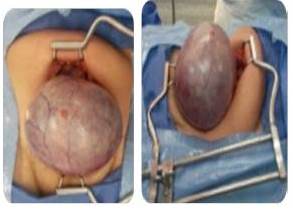
Figura 4
Caso 3 intra-operatorio
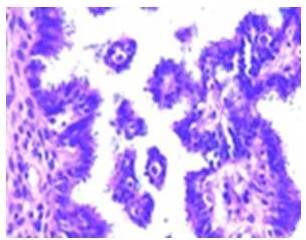
Figura 5
Epitelio seroso del tumor de ovario borderline
DISCUSIÓN
Los tumores ováricos borderline (TOBL) son tumores epiteliales de este órgano que tienen comportamiento biológico intermedio entre las lesiones benignas y el carcinoma invasor del ovario (4,5) Son neoplasias que presentan una mayor proliferación epitelial que los tumores benignos, pero sin invasión destructiva del estroma (6).
Taylor en 1929 los describió por primera vez, siendo incluidos en la clasificación FIGO en 1971 y OMS en 1973 para todas las clases de tumores epiteliales. El diagnóstico histopatológico se basa en las características de la lesión primaria por la presencia de proliferación epitelial, con formación de papilas, atipias nucleares, actividad mitótica de grado variable y por la ausencia de invasión estromal, hecho que caracteriza a los carcinomas (7).
Estos tumores se comportan biológicamente como una entidad nosológica distinta del cáncer epitelial de ovario en cuanto a su historia natural, factores pronósticos y respuesta a la quimioterapia (8).
Según el tipo epitelial se clasifican en: serosos, mucinosos, endometrioides, de células claras, transicionales y escamosos (Figura 5) (9).
El TOBL seroso se encuentra en estadio I en el 70 % de los casos y en estadios II o III en el 30 % restante. En su gran mayoría, los implantes peritoneales (asociados sobre todo a tumores exofíticos) son benignos (implantes no invasivos) y no requieren tratamiento adicional. Sin embargo, el TOBL seroso es el precursor del carcinoma seroso invasor de “bajo grado” (no así el de “alto grado”, que es mucho más frecuente). La progresión a carcinoma seroso de bajo grado es rara y ocurre en aproximadamente en el 4 % -5 % de los casos (10).
Los TOBL mucinosos se dividen en dos subtipos, endocervicales y tipo intestinal. Los TOBL endocervicales (o sero-mucinosos) se asemejan a las células epiteliales del epitelio endocervical, representan el 10 %-15 % de los tumores borderline mucinoso (10), y están asociados con la endometriosis ovárica en 20 % - 29 % de los casos. Son tumores benignos pueden ser bilaterales y no se han registrado fallecimientos por esta causa (11).
Los TOBL de tipo intestinal, aunque per-se son tumores benignos, suelen ser de gran tamaño y pueden contener focos ocultos de carcinoma intra-epitelial o invasor. Además, a diferencia de los TOBL serosos que, cuando recidivan tras la cirugía conservadora, lo hacen como tales (TOBL) en el peritoneo. Los TOBL mucinosos intestinales recidivan como carcinomas mucinosos invasivos (como resultado de la progresión tumoral (11).
Los TOBL de células claras se originan en endometriosis y también son benignos, pero pueden acompañar (o progresar) a carcinoma, sobre todo los de células claras y, en estos casos, es preciso excluir siempre la presencia de carcinoma invasor (12).
Sin embargo, existe otra clasificación: tumores benignos, tumores borderline (de bajo potencial de malignidad) y carcinomas, esta es más importante desde el punto de vista clínico porque se corresponde con el pronóstico. Esta clasificación tiene en cuenta la proliferación celular, el grado de atipia nuclear y la presencia o ausencia de invasión del estroma (12).
Tanto los TOBL serosos como los carcinomas serosos de “bajo grado”, presentan mutaciones de KRAS y BRAF, mientras que los carcinomas serosos de alto grado muestran alteraciones de TP53 y BRCA1/2 (6). Casi el 75 % de estos tumores se encuentran en estadio I al momento del diagnóstico (13).
El ultrasonido (US) se utiliza rutinariamente para la evaluación de las mujeres con tumores anexiales, por lo general las lesiones son de aspecto quísticas en el ovario (13).
En cambio Zhao S y col., publicaron que TOBL tiene tres características histológicas que se pueden observar en la resonancia magnética: quística, sólidos, y mixtos quística-sólido. No hay una demarcación clara entre los componentes quísticos, sólidos, hemorragia o necrosis dentro del tumor, pero existe una arquitectura papilar sólida con ramificación de un tallo fibroso en su interior característico de este tumor en la resonancia magnética. Sin infiltración a órganos circundantes (14).
La base del tratamiento primario es quirúrgica. Los cánceres invasivos que se presentan en los tumores borderline son a menudo indolentes y en general, tienen una baja respuesta a la quimioterapia. Aquellos pacientes que tienen implantes invasivos en el epiplón u otro sitios distantes es más probable que se repita, y aunque son comúnmente tratados con quimioterapia las tasas de respuesta son bajas (15).
En el presente trabajo todas la pacientes fueron sometidas a tratamiento quirúrgico, ninguna de ellas ameritó recibir quimioterapia por ser TOBL no invasivos. Este manejo concuerda con lo descrito por Bereck y col., donde la base del tratamiento es la cirugía (15).
Sin embargo, Cisterna y col., describen que ante la existencia de un TOBL con patrón micropapilar y enfermedad extra-ovárica, la cito-reducción puede no ser un tratamiento suficiente dado el alto riesgo de recidiva, por lo tanto, debe plantearse alguna terapia adyuvante homologando su manejo al del carcinoma seroso infiltrante de bajo grado. A pesar que hay una clara evidencia de la eficacia de la quimioterapia en este tipo de tumores, existen reportes de respuestas completas que han sido quirúrgicamente documentadas. En algunos centros oncológicos se recomienda como tratamiento pos operatorio la quimioterapia en base a carboplatino y paclitaxel, en pacientes con implantes peritoneales invasivos y no invasivos con enfermedad residual macroscópica (16).
El diagnóstico diferencial puede ser variable así lo reportan Mansor y col., con una pequeña serie de adenocarcinomas endometrioides de ovario, que fueron diagnosticados como sospechosos de tumores serosos borderline, estableciendo que por su similitud en el patrón de crecimiento arquitectónico puede representar una trampa diagnóstica (17). Un escenario similar informado en la literatura es del carcinoma de ovario de células claras imitando un tumor seroso borderline, reportado por Sangoi y col., en un estudio realizado en el 2008 donde reportaron 13 casos de carcinoma de células claras de ovario con una arquitectura papilar prominente que fueron inicialmente diagnosticados como tumor seroso borderline o adenocarcinoma seroso de bajo grado, ya sea en la sección congelada o al momento del diagnóstico. Los autores destacaron que esto puede resultar en la estadificación inadecuada y el retraso en el tratamiento. Las características que encontraron más útil en lo que sugiere una variante papilar de carcinoma de células claras en lugar de una neoplasia serosa eran: unilateralidad, ramificación jerárquica, célula mono-morfa población, la presencia de endometriosis, y la presencia de patrones más típicos de células claras en otra parte en el tumor (18).
Con respecto al seguimiento posoperatorio tradicionalmente por la literatura refiere control con imágenes y marcador tumoral (Ca125), a diferencia de Loruso D y col., en un estudio realizado en el 2014 propusieron que la laparoscopia realizada a los 6 meses del posoperatorio pudiera dar diagnóstico de recidivas en forma precoz, en su estudio no se obtuvieron hallazgos estadísticamente significativos (19).
A todas nuestras pacientes se realizó el seguimiento posoperatorio con control ecográfico, tomográfico y de marcadores tumorales como el Ca125, Actualmente encontrándose asintomáticas y sin evidencia de enfermedad.
Esto finalmente nos permite establecer y concluir; que no hubo diferencias en cuanto a la conducta quirúrgica y posoperatoria realizada en nuestro trabajo ante la presencia de tumores de ovario borderline no invasivos con respecto a lo establecido en la literatura. La manifestación de satisfacción del abordaje quirúrgico elegido hace que sea recomendado porque no produce dificultades técnicas en este tipo de patologías.
Referencias
1. Sánchez J, Di Giampietro L, Medina F, Rodríguez J, Rezic M, Nass I, et al. Primer consenso nacional de cáncer epitelial de ovario diagnóstico y tratamiento. Rev Venez Oncol. 2014;26(3):235-292.
2. Ministerio del Poder Popular para la Salud, Programa de Oncología. Registro Nacional de Cáncer. Venezuela 2013. Disponible en: URL: www.mpps.gob.ve.
3. Kurman RJ, Trimble CL. The behavior of serous tumors of low malignant potential: Are they ever malignant? Int J Gynecol Pathol. 1993;12(2):120-127.
4. Cabero-Roura L. Patología tumoral del ovario. Tratado de Ginecología y Obstetricia. 2a edición. Sociedad Española de Ginecología y Obstetricia. España; Editorial Médica Panamericana; 2003.p.1603- 1621.
5. Benedet J, Pecorelli S, Hextan YS Ngan, Hacker N, editores. Staging classifications and clinical practice guidelines of gynecologic cancer. FIGO: Committee on Gynecologic Oncology.2003.
6. Cáncer epitelial de ovario, trompa y peritoneo 2014. Guías de práctica clínica en cáncer ginecológico y mamario SEOM. Disponible en: URL: http://www.svgo.es/sites/default/files/OvarioOncoguia2008.pdf.
7. Seidman J, Soslow R, Vang R, Berman J, Stoler M, Sherman M, et al. Borderline ovarian tumors: Diverse contemporary viewpoints on terminology and diagnostic criteria with illustrative images. Hum Pathol. 2004;35(8):918-933.
8. Seidman JD, Kurman RJ. Sub-classification of serous borderline tumors of the ovary into benign and malignant types. A clinic pathologic study of 65 advanced stage cases. Am J Surg Pathol. 1996;20(11):1331-1345.
9. Prat J. Pathology of the ovary. Filadelphia:Saunders;2004.p.83-109.
10. Bouic-Pages E, Perrochia H, Merigeaud S, Giacalone P, Taourel P. MR imaging of primary ovarian tumors with pathologic correlation. J Radiol. 2009;90:787-802.
11. Silva E, Gershenson D, Malpica A, Deavers M. The recurrence and the overall survival rates of ovarian serous borderline neoplasms with noninvasive implants is time dependent. Am J Surg Pathol. 2006;30:1367-1371.
12. Scully R, Young R, Clement P, Armed Forces Institute of Pathology (US),Universities Associated for Research and Education in Pathology. Tumors of the ovary, mal developed gonads, fallopian tube, and broad ligament. Atlas of tumor pathology 3a edición. Washington, DC: Armed Forces Institute of Pathology;1998.
13. Exacoustos C, Romanini M, Rinaldo D, Amoroso C, Szabolcs B, Zupi E, et al. Preoperative sonographic features of borderline ovarian tumors. Ultrasound Obstet Gynecol. 2005;25:50-59.
14. Zhao S, Qiang J, Zhang W, Boyko O, Wang S, Qi Cai S, et al. MRI Appearances of ovarian serous borderline tumor: Pathological correlation. J Magn Reson Imaging. 2014; 40(1):151-156
15. Berek J, Crum C, Friedlander M. Cancer of the ovary, fallopian tube, and peritoneum. Int J Gynaecol Obstet. 2015;131( Suppl 2):S111-122.
16. Cisterna P, Orellana R, Freire A. Tumor ovárico de bajo potencial maligno (borderline): Patrón seroso micropapilar. Rev. chil. obstet. ginecol. 2007;72(4):241-245.
17. Mansor S, McCluggage W. Endometrioid adenocarcinoma of the ovary mimicking serous borderline tumor: Report of a series of cases. Int J Gynecol Pathol. 2014;33:470-476.
18. Sangoi A, Soslow R, Teng N, Longacre T. Ovarian clear cell carcinoma with papillary features: A potential mimic of serous tumor of low malignant potential. Am J Surg Pathol. 2008;32:269-274.
19. Lorusso D, Ratti M, Ditto A, Raspagliesi F. High-risk borderline ovarian tumors: Analysis of clinic pathological features and prognostic impact of different follow-up strategies. Oncology. 2014;87:183-192.
Notas de autor
sanamujer@gmail.com