MASTECTOMÍA TOTAL PRESERVADORA DE PIEL Y CAP RECONSTRUCCIÓN INMEDIATA CON PRÓTESIS. IMPORTANCIA DE LA ANATOMÍA QUIRÚRGICA RADIOLÓGICA
MASTECTOMÍA TOTAL PRESERVADORA DE PIEL Y CAP RECONSTRUCCIÓN INMEDIATA CON PRÓTESIS. IMPORTANCIA DE LA ANATOMÍA QUIRÚRGICA RADIOLÓGICA
Revista Venezolana de Oncología, vol. 30, núm. 4, pp. 284-294, 2018
Sociedad Venezolana de Oncología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 22 Mayo 2018
Revisado: 15 Junio 2018
Aprobación: 02 Julio 2018
Resumen: OBJETIVO: Presentar una técnica innovadora en cirugía oncoplástica. MÉTODO: 85 pacientes en las cuales se sigue un protocolo que implica: 1. Disección de los colgajos por debajo de la fascia superficial de la mama, preservando la irrigación sanguínea de los mismos 2. Tamaño de las prótesis menores a 265 cm3. 3. Utilización de técnicas de mamoplastia con incisiones ahorradoras de piel. 4. Incisiones lo más pequeña posible del músculo pectoral. 5. Consideración de una distancia radiológica de CAP-T mayor de 2 cm. RESULTADOS. 103 pacientes operadas, 85 recibieron radioterapia, todas con carcinomas invasores, el 49 % estaba ubicado en el CSE, el 54 % eran triples negativos, un 98 % recibieron tratamiento médico neoadyuvante, con un 30 % de respuesta patológica completa en la biopsia definitiva. No se presentó extrusión de la prótesis. 86 % de las pacientes consideró su resultado cosmético excelente o bueno. Se observó recurrencia del tumor en 0,96 %. CONCLUSIONES: La reconstrucción inmediata con prótesis mamarias en un solo tiempo quirúrgico es posible, con mínimas complicaciones y gran seguridad oncológica, en pacientes sometidas a mastectomía total con preservación de piel y complejo areola pezón, que recibirán radioterapia adyuvante, teniendo en consideración: la selección adecuada de la paciente, cuidadosa evaluación de la distancia radiológica entre complejo areola pezón y tumor, confección de los colgajos con preservación de la irrigación, al utilizar la disección sub-facial y reconstrucción con prótesis mamarias con volumen igual o menores de 265 cm3.
Palabras clave: Mastectomía, preservación de piel, prótesis mamaria, cáncer, radioterapia.
Abstract: OBJECTIVE: We present an innovative technique in oncoplastic surgery. METHOD: There are 85 patients in whom protocol is followed regarding the reconstruction that involves: 1. Dissection of the flaps below the superficial fascia of the breast, preserving the blood supply of the same 2. Size of the prosthesis less than 265 cm3. 3. Use mammoplasty techniques with skin-saving incisions. 4. Incisions as small as possible of the Pectoral muscle.5. Consideration of a radiological distance of APC-T greater than 2 cm. Neoadjuvant treatment was administered when indicated. RESULTS: 103 patients operated, 85 received radiotherapy, all with invasive carcinomas, 49 % were located in CSE; 54 % were triples negative, 98 % received neoadjuvant treatment, with a 30 % complete pathological response in the definitive biopsy. In no case was extrusion of the prosthesis. 86 % of the patients considered that their cosmetic result was excellent or good. Tumor recurrence was observed in 0.96 %. CONCLUSIONS: Immediate reconstruction with breast prostheses in a single surgical time is possible, with minimal complications and great oncological safety, in patients undergoing total mastectomy with preservation of skin and nipple areola complex, who will receive adjuvant radiotherapy, but taking into consideration: adequate selection of the patient, careful evaluation of the radiological distance between nipple areola complex and tumor, confection of the flaps with preservation of the irrigation, when using the subfascial dissection and reconstruction with mammary prosthesis with volume equal to or less than 265 cm3.
Keywords: Mastectomy, skin preservation, breast prosthesis, cancer, radiotherapy.
INTRODUCIÓN
La historia de la mastología quirúrgica, siempre ha considerado al realizar una mastectomía en cualquiera de sus modalidades, la necesidad de extirpar la piel de la glándula mamaria, incluyendo el complejo areola pezón (CAP) como parte de la técnica quirúrgica oncológica en el tratamiento del cáncer.
Sin embargo, durante los últimos años se comienza a reportar con mucha frecuencia la posibilidad de preservar la piel de la mama y el CAP, aunque en la casi totalidad de esos trabajos se continúan presentando incógnitas o falta de conclusiones definitivas sobre asuntos tan importantes como los parámetros a seguir para conseguir una seguridad oncológica, al reducir al mínimo las recurrencias del tumor, particularmente en aquellos tumores cercanos al CAP. El otro problema está relacionado con la necrosis del CAP como consecuencia de la falta de técnicas quirúrgicas, que fundamentadas en la anatomía y fisiología de la circulación de la mama, garanticen la realización de técnicas quirúrgicas que no lesionen el flujo sanguíneo de la piel de la mama.
En el presente trabajo presentamos la experiencia recogida en los últimos cinco años donde se ha conservado la piel de la mama junto al CAP, tomando en consideración dos asuntos muy importantes 1. Una técnica quirúrgica subfascial que garantiza la circulación de los colgajos en la piel de las pacientes 2. Un detallado análisis de la distancia radiológica del CAP, aunado a una certificación intraoperatoria de márgenes libres en la retroareola, en casos seleccionados. Ambas conductas, junto a la utilización de prótesis pequeñas garantizan colgajos más viables y seguridad oncológica y menos complicaciones relacionadas a la cirugía como tal (1,2,3,4,5,6).
MÉTODO
En la presente investigación cada paciente sigue los lineamientos de un protocolo establecido, que se aplica a todas las pacientes tratadas en la Clínica de Mamas de Barquisimeto con cáncer de mama y donde se consideró la reconstrucción. La población estuvo representada por 104 pacientes con diagnóstico de cáncer de mama, a las cuales se les realizó mastectomía total con preservación de piel y CAP (MTCPAP) entre mayo 2013 - junio 2017, de las cuales 85 recibieron radioterapia y donde todas tienen una identificación adecuada de su evolución y resultados.
OBJETIVO
1. Presentar nuestra técnica de disección subfascial de los colgajos cutáneos, que al considerar la distribución anatómica de los vasos sanguíneos de la mama, permite garantizar una adecuada irrigación de la piel y así disminuir substancialmente la frecuencia de necrosis del CAP, aunque la reconstrucción se haga de manera inmediata con prótesis mamarias y las pacientes reciban radioterapia posoperatoria (RT).
2. Demostrar la seguridad oncológica de la cirugía mediante una adecuada evaluación preoperatoria de la distancia radiológica del tumor al CAP y la certificación de un margen libre en la retro areola en casos seleccionados, todo sin desmejorar el resultado estético y la satisfacción de la paciente.
3. Demostrar que la utilización de tratamientos neoadyuvantes (TNA) no afecta ni el resultado quirúrgico ni el oncológico y que por el contrario al disminuir el tamaño de la enfermedad local, podrían disminuir el riesgo de recurrencias.
En cada paciente se realizó el manejo general establecido de acuerdo a un protocolo de trabajo, que considera la distancia radiológica del tumor al complejo areola pezón (CAP) y la disección del colgajos cutáneos por debajo de la fascia superficial (FS) de la mama, de manera que se garantice la preservación de las pequeñas arterias que se ubican en el tejido adiposo del plano subcutáneo.
La intervención se realiza con dos equipos de cirujanos, uno encargado de la parte oncológica y el otro por cirujanos plásticos encargados de la reconstrucción. Trabajando en ambas mamas de manera simultánea, de un lado se realiza la parte oncológica y del otro, se inicia la estética.
Elementos de anatomía quirúrgica a tomar en consideración
1. Fascia superficial de la mama.
Constituye un saco de tejido conectivo donde se encuentra contenida la glándula mamaria y en su cara anterior se insertan los ligamentos de Copper, los cuales son un elemento importante para la extensión local del tumor, su infiltración producirá retracción de la piel si el tejido subcutáneo está invadido por el tumor.
2. Vascularización de la piel de la mama
Las arterias perforantes anteriores, rama de la arteria torácica interna, son las responsables directas de la irrigación de la piel de la mama, el músculo pectoral y la glándula mamaria. Estas arterias son dos y salen del músculo pectoral mayor a nivel de la línea para esternal. Una de ellas, la superior, emerge entre tercero y cuarto espacio intercostal, y la otra, la inferior, a nivel del quinto y sexto espacio intercostal. Estas dos arterias y sus ramas correrán sumergidas en el tejido subcutáneo, por encima de la fascia superficial y será posterior a ellas por donde se realice la disección de los colgajos. Estos colgajos en particular tienen mayor grosor a nivel de las porciones verticales inferiores, dada la frecuencia con que se presenta necrosis de la piel en estos sitios (Figura 1) autoría de Uribe J, Zerpa D.
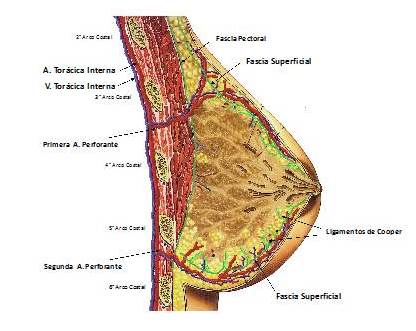
Figura 1.
3. Elementos de valoración para la seguridad oncológica.
A. La evaluación de la distancia radiológica del tumor al CAP es un elemento que se considera fundamental para la seguridad oncológica de la paciente. Deben ser 2 cm o más de espacio libre entre la extensión más anterior del tumor y la piel del CAP desde el punto de vista mamográfico. Si es menos de 2 cm se solicita una biopsia intraoperatoria de la región retro mamilar. Si hay una franca sospecha de infiltración se decidirá entre, resección del CAP o injerto libre de la piel de CAP.
B. Localización del tumor. De las consideraciones hechas sobre la circulación de la piel de la mama, se desprende que en los tumores localizados en la porción medial, se debe tener cuidado en la preservación de una de las dos ramas perforantes. Para los tumores localizados profundamente en el cuadrante súpero interno, pudiera ser necesaria la ligadura de esa perforante, al salir del músculo pectoral y antes de introducirse en el subcutáneo. Igual sucederá con los tumores del cuadrante ínfero interno, en relación con la perforante inferior, lo importante es la preservación de al menos una de ellas.
Para las lesiones localizadas fuera de los cuadrantes internos, o alejados del borde para esternal, se debe tener cuidado de no exagerar la extracción de la glándula en los cuadrantes internos de manera que no se interrumpa la circulación a la piel.
Las pacientes sometidas a una mastectomía total, en las cuales se va a considerar (MPP) y CAP, pueden provenir de una indicación oncológica o no oncológica, siendo ésta última para reducción del riesgo a desarrollar cáncer de mama. La reconstrucción inmediata se hace con prótesis cuyo volumen no sea mayor de 265 mL, de manera que la tensión que produzcan sobre músculo pectoral, subcutáneo y piel, sea mínima, lo cual garantiza una adecuada irrigación sanguínea y evita la necrosis, y además proporcionar un resultado estético satisfactorio.
El otro aspecto es de carácter estético que tomara en cuenta, las características de las mamas, su volumen, la presencia de incisiones previas, en particular de carácter peri areolar, para poder desarrollar, colgajos superiores, inferiores, bi-pediculados o en el surco submamario.
A la primera semana del posoperatorio se le realiza a la paciente un ultrasonido mamario a objeto de aspirar cualquier hematoma o seroma periprotésico o en cualquier parte de las mamas lo cual disminuirá presión sobre la piel y disminuirá el posible desarrollo de cápsulas sintomáticas.
Para tomar la decisión de realizar una mastectomía total con preservación de piel y CAP más reconstrucción inmediata con prótesis mamaria, la paciente debe de cumplir lo siguiente:
Criterios de inclusión
1. La paciente debe de aceptar por escrito la indicación del tipo de cirugía luego que se ha explicado las características generales del procedimiento y en particular la posibilidad de necrosis de CAP o piel de la mama.
2. Revisión con los especialistas en imágenes, la distancia tumor-CAP, así como su localización y extensión radiológica, ecográfica y por resonancia magnética.
Criterios de exclusión
1. Diagnóstico de carcinoma inflamatorio, retracción francamente tumoral del CAP, úlcera o nódulo subcutáneo o signos de eritema, engrosamiento o sospecha de infiltración de la piel.
2. Telorragia franca.
3. Haber recibido radioterapia previamente en tórax.
4. Fumadora.
5. Edad mayor de 65 años.
6. Progresión de enfermedad durante TNA
El grupo de trabajo de cirujanos plásticos considera las siguientes premisas para realizar la reconstrucción de la mama:
- Es importante tomar en cuenta varios factores: la ubicación del tumor (tamaño y localización) el tamaño de la mama y el grado de ptosis mamario.
- Teniendo en cuenta estos factores podemos determinar el tamaño del implante, que debe ser entre 200 cm3 hasta un máximo de 265 cm3 y la técnica quirúrgica a utilizar.
- Si el tumor está ubicado entre cuadrantes superiores desde el radial 9 al 3 y contamos con una mama grande o mediana con ptosis grado II y III se puede reconstruir con un colgajo inferior (implantes de 250 cm3 a 265 cm3).
- Si el tumor está ubicado en los cuadrantes inferiores desde el radial 3 al 9, se puede utilizar un colgajo superior y si la mama es pequeña con ptosis grado I, se realiza un colgajo superior con incisión submamaria.
- No se preservará el CAP, cuando se considera que la irrigación del mismo está comprometida o durante el procedimiento si se evidencia poca viabilidad del CAP o hay infiltración tumoral. Además, cuando es imposible realizar un colgajo superior o inferior. En estos casos, se realiza un injerto libre de CAP, siendo la zona donante la misma areola, siempre y cuando la biopsia intraoperatoria de los conductos retro mamilares sea negativa; de ser positiva se utiliza la cara interna de los muslos como zona donante para reconstruir.
Se realiza la incisión con bisturí según las marcaciones realizadas por los cirujanos plásticos que por lo general siguen la recomendación de la incisión de Weis modificada, tratando en lo posible no resecar piel de los bordes de la incisión, sino hasta el final de la cirugía. Se confecciona el colgajo disecándolo por debajo de la fascia superficial, conservando los vasos sanguíneos superficiales del tejido subcutáneo. Se continúa con la disección despegando la grasa retro mamaria de la fascia pectoral. Esta fascia solo se reseca en la porción que se encuentra directamente posterior al tumor, a objeto de preservar en lo más posible, la fortaleza del músculo pectoral mayor. Se procede a realizar la resección de la glándula, prestando especial atención a la zona del o los tumores, teniendo especial cuidado en que los márgenes anteriores, que corresponden a la piel y el posterior, que corresponden al músculo, sean adecuados. De ser necesario se debe realizar resección de porciones de piel o músculo a objeto de garantizar márgenes libres.
Al llegar al CAP se profundiza la disección, dejando un área de tejido retro mamilar de aproximadamente 2 cm y si la revisión de las imágenes, muestra que la distancia tumor-CAP es menor de 2 cm, se toma muestra del tejido retro mamilar para biopsia intraoperatoria. Se refiere la pieza quirúrgica con sutura seda en el radial 12 y se envía a anatomía patológica.
El no resecar el exceso de la piel al inicio, y solo hacerlo al momento de la síntesis, permite dejar una herida quirúrgica sin tensión en los extremos de la misma y una adecuada confección e irrigación de los colgajos.
Previo a ser referida la paciente a la evaluación con el radioterapeuta, debe de tener las heridas cicatrizadas, generalmente comenzando la radioterapia entre 8 a 12 semanas del posoperatorio.
En el servicio de radioterapia practican la planificación 3D basándose en imágenes de tomografía computarizada (TC) para realizar el cálculo correcto de las áreas y dosis a administrar.
Se realizó una encuesta telefónica con las pacientes para conocer como consideraba el resultado cosmético de la cirugía, indicándole que lo describieran como un resultado: excelente, bueno, regular o malo.
RESULTADOS
Los resultados se expresan en Figuras con sus respectivos porcentajes.
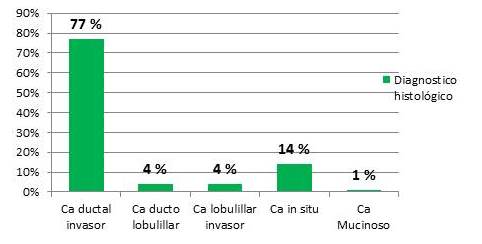
Figura 2.
Diagnósticos histopatológicos preoperatorios de las pacientes con cáncer de mama intervenidas quirúrgicamente con (MTCPAP) más reconstrucción inmediata con prótesis mamaria, en el lapso mayo 2013 - junio 2017
El 77 % de las pacientes presentaban diagnóstico de cáncer ductal invasor, seguidas de un 14 % con diagnóstico de cáncer in situ.
Pacientes intervenidas quirúrgicamente que recibieron radioterapia adyuvante:
El 83 % de las pacientes intervenidas quirúrgicamente recibieron radioterapia 17 no recibieron RT 103. Una paciente no recibió RT porque era una recurrencia de enfermedad y la había recibido previamente.
Diagnóstico histopatológico preoperatorio de las pacientes intervenidas quirúrgicamente que recibieron radioterapia adyuvante:
El 94 % de las pacientes intervenidas quirúrgicamente y recibieron radioterapia adyuvante presentaban diagnóstico de carcinoma ductal invasor, 3 % ADC ductal invasor y 3 % ADC lobulillar invasor.
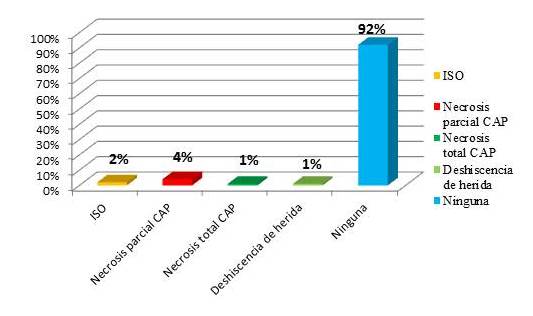
Figura 3
Complicaciones de las pacientes intervenidas quirúrgicamente con reconstrucción inmediata con prótesis mamarias y que recibieron radioterapia adyuvante.
De las pacientes intervenidas quirúrgicamente el 92 % no presentó complicaciones.
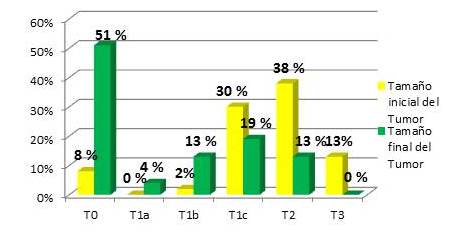
Figura 4.
Tamaño inicial y final clínico del tumor en pacientes que recibieron TNA.
El 68 % de las pacientes presentaban tumores inicialmente entre T1c y T2, posterior al TNA el 51 % presentó lesión subclínica.
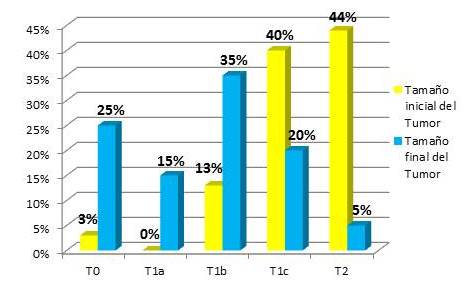
Figura 5.
Tamaño inicial y final del tumor medido por ultrasonido mamario en pacientes que recibieron TNA
El 84 % de las pacientes presentaban tumores inicialmente entre T1c y T2, posterior al tratamiento médico neoadyuvante en un 25 % se observó respuesta ecográfica completa.
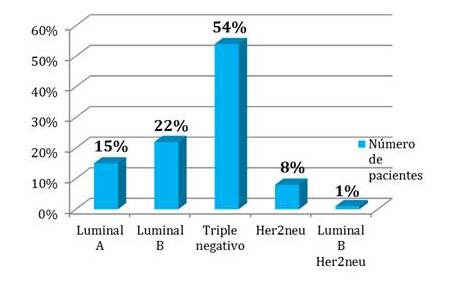
Figura 6.
Resultado de la inmunohistoquímica del tumor en las pacientes que recibieron radioterapia adyuvante por presentar diagnóstico de cáncer de mama
El 54 % de las pacientes presentaban tumores triple negativo, seguidas del 22 % con Luminal B.
TNA que recibieron las pacientes
El 70 % de las pacientes recibieron quimioterapia neoadyuvante, un 28 % hormonoterapia neoadyuvante y un 2 % no recibió ninguno de los dos tratamientos.
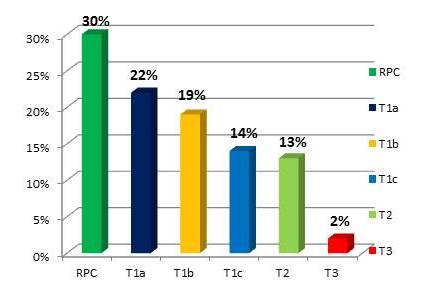
Figura 7.
Tamaño del tumor en la pieza quirúrgica reportado en la biopsia definitiva
El 30 % presentaron respuesta patológica completa, seguido de un 22 % con tumores T1a en la biopsia de la pieza quirúrgica.
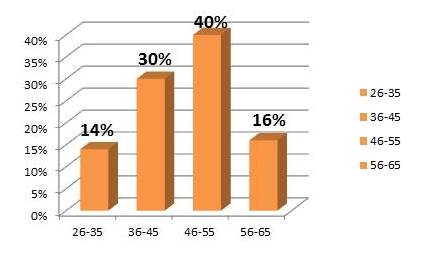
Figura 8.
Grupos etarios de las pacientes intervenidas quirúrgicamente
El 40 % de las pacientes se ubicaban en el grupo etario de 46-55 años.
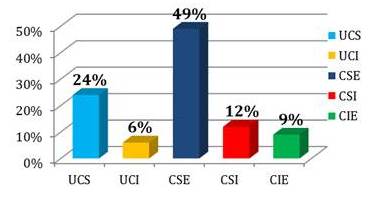
Figura 9
Ubicación del tumor en las pacientes intervenidas quirúrgicamente
El 49 % de las pacientes presentaron tumor ubicado en el CSE, seguido de un 24 % en la UCS.
Tipo de cirugía realizada en las pacientes intervenidas quirúrgicamente de mastectomía total con preservación de piel + CAP + reconstrucción inmediata con prótesis mamarias que recibieron radioterapia adyuvante por presentar diagnóstico de cáncer de mama
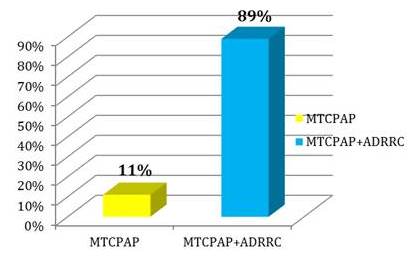
Figura 10.
Tipo de cirugía
MTCPAP = mastectomía total con preservación de piel y complejo areola pezón MTCPAP+ADRRC= mastectomía total con preservación de piel y complejo areola pezón + adenomastectomía reductora de riesgo contralateral.
En el 89 % de las pacientes se le realizó mastectomía total con preservación de piel y complejo areola pezón + adenomastectomía reductora de riesgo contralateral
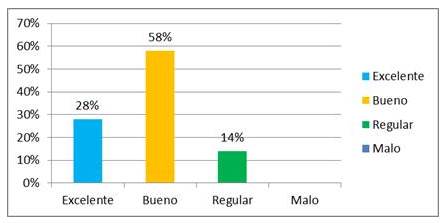
Figura 11
Resultado cosmético de las cirugías realizadas según criterio de las pacientes
El 58 % de las pacientes consideró que su resultado cosmético fue bueno, seguido de un 28 % quien lo refirió como excelente.
DISCUSIÓN
La presente investigación se enfoca en analizar dos aspectos fundamentales en cuanto a la realización de una MPPYCAP, uno se refiere a la seguridad oncológica cuando realizamos esta intervención quirúrgica en pacientes con cáncer y el otro al tema de la adecuada irrigación de los colgajos, lo cual garantiza un menor número de complicaciones, particularmente la necrosis del CAP.
No debe sorprender la baja frecuencia de recurrencia en el CAP, siempre y cuando se siga los lineamientos de un protocolo que indique cuando es seguro y cuando no preservarlo, en caso de pacientes con cáncer (1).
Igualmente se está presentando una importante modificación en la técnica de reconstrucción cuando esta se realiza de manera inmediata con prótesis mamarias, pero utilizando técnicas quirúrgicas diferentes en las pacientes reconstruidas por cáncer a las que se usan en pacientes reconstruidas por lesiones benignas.
En ambos casos, señalamos como una información nueva a la comunidad quirúrgica, el hecho de desarrollar los colgajos cutáneos, por debajo de la fascia superficial, porque como hemos visto anteriormente, la circulación de la piel de la mama, corre sumergida en el tejido subcutáneo y al desarrollar los colgajos cutáneos por debajo de la fascia superficial, es muy poca la posibilidad de lesionar la irrigación, disminuyendo considerablemente la posibilidad de necrosis de CAP y de los mismos colgajos (2).
En la literatura no existe un acuerdo definitivo sobre cuál debe ser la distancia entre el pezón y el tumor (DPT) independientemente que el método que se considere para medirlo sea ultrasonido, radiológico o resonancia magnética.
La adecuada estimación de la DPT es el factor más importante en cuanto a la seguridad oncológica de la MPP y CAP. Se refiere a la distancia mínima radiológica desde la base del pezón hasta el margen más cercano de la lesión, un incremento en la DPT se asocia con una disminución del riesgo. En una revisión sobre la distancia ideal, los datos mostraron que la DTP media fue de 2,0 cm para los tumores CAP positivos y de 4,7 cm para los tumores CAP negativos (3,4). Sin embargo, los mejores valores de corte de DPT variaron. La mayoría de los autores (5,6,7)han apoyado que el valor de corte debería fijarse en ≥ 2 cm, sin embargo, otros han apoyado la distancia de 1 cm de acuerdo a sus informes. La literatura reporta que (8,9) que la mamografía era la mejor opción de imagen para identificar la participación de CAP, seguida por la resonancia magnética y la ecografía. La resonancia magnética de la mama podría revelar la participación de los pezones, incluso cuando fue clínicamente insospechado. En el presente trabajo, se ha utilizado 2 cm como distancia radiológica.
De las 103 pacientes operadas con cáncer de mama, sólo una presentó recurrencia de la enfermedad, lo cual se corresponde a un 0,96 %, sin duda esto es consecuencia de una adecuada selección de las pacientes, donde la preservación del CAP se realiza si la DPT es radiológicamente mayor de 2 cm. Y ante la duda se realiza una biopsia intraoperatoria de la retro mamila o se realiza un injerto libre de piel de CAP.
El otro asunto a revisar es la influencia que tiene la técnica quirúrgica de disección subfacial de los colgajos y en consecuencia la preservación de la irrigación de la piel de la mama, sobre la poca frecuencia de complicaciones, como necrosis de piel o del CAP y la mínima frecuencia de extrusiones de la prótesis a pesar de que la reconstrucción se hace de manera inmediata y un 83 % de las pacientes recibieron RT (10,11).
En relación a este tema de la poca frecuencia de extrusiones, lo importante es considerar que se trata de disminuir la presión que se ejerce sobre piel y subcutáneo y así evitar el retardo u obstrucción del retorno venoso. Lo explicamos desde dos puntos de vista, el primero toma en consideración la fisiología de la circulación de la piel de la mama, que de acuerdo a la técnica descrita, implica que la circulación arterial y el retorno venoso están garantizados, pero el segundo se refiere a dos aspectos, uno la forma como se realiza la reconstrucción, mediante la utilización de incisiones que siguen los preceptos de Weis modificado (12), tratando de ahorrar además la mayor cantidad de piel y subcutáneo posible y el otro, la colocación de prótesis de pequeño volumen, no mayor de 265 mL.
Todo garantizará al final, buena irrigación arterial, buen retorno venoso, ausencia de edema. El edema es una causa importante en las complicaciones, pues de haberlo se agravaría al momento de recibir la paciente RT y ocasionaría un aumento considerable de la presión en la zona operatoria y dehiscencia de los planos de sutura de músculo, subcutáneo y piel, con el agregado de procesos de infección y extrusión, como consecuencia final de todos estos fenómenos, tal cual como lo presenta con mucha frecuencia, la literatura (12).
Nuestros resultados nos permiten explicar porque es la baja frecuencia de recurrencias locales. Así vemos que las pacientes están localizadas fundamentalmente en los estadios I y II. Reciben TNA con hormonas o quimioterapia de acuerdo al carácter molecular de la lesión maligna, que tienen como consecuencia una importante disminución de los tumores, desde los tamaños clínicos iniciales a los patológicos, además tratamientos radiantes, aplicados con dosimetría y planificación adecuada, con aceleradores lineales.
Debe agregarse que la adecuada planificación del tratamiento quirúrgico, siempre esta orientado por el médico imaginólogo, sobre la exacta localización del tumor y sus extensiones, lo que ha ocasionado en nuestra experiencia reportada un porcentaje de solo 3,76 % de márgenes tomados (13).
La utilización de TNA con hormonas o quimioterapia, dependiendo de las características moleculares del tumor expresadas por la inmunohistoquímica, es una rutina en nuestra institución, a excepción de los tumores T1a-b Luminal A que son operados sin tratamiento médico previo.
Cuando analizamos las características moleculares de los tumores, observamos que el 54 % de las pacientes de este grupo, tenían tumores triples negativos, que por necesidad deben recibir quimioterapia. Igualmente ese 37 % de las pacientes que están en los grupos de tumores Luminales, recibieron tratamiento hormonal como TNA. De manera general el TNA, fue distribuido entonces con un 70 % con quimioterapia y un 28 % con hormonoterapia, solo un 2 % de las pacientes con cáncer no recibieron TNA. Todo esto explica que para el momento de la cirugía haya un 85 % de T0 y T1, solo un 13 % de T2 y 2 % de tumores T3 o de mayor tamaño. Sin duda el efecto del TNA y un adecuado manejo quirúrgico de la distancia CAP tumor inciden de manera directa en que en nuestra experiencia, solo 1 caso haya tenido recurrencia del tumor.
En relación a los grupos etarios, la mayor frecuencia la tuvimos entre 46 a 55 años, tratamos de no realizar este procedimiento en pacientes mayores de los 60 años, pues la frecuencia de complicaciones posterior a la RT es mayor en el grupo de pacientes de más edad, como recientemente ha sido reportado por otros investigadores (14) así, en nuestra investigación, solo en un 16 % las pacientes fueron mayores de 55 años y sin embargo, no tuvieron complicaciones después de la RT. Llama la atención que en un 14 % la intervención se realizó en el grupo de pacientes menores de 35 años, esto se corresponde con la frecuencia de un 15 % de pacientes menores de esta edad con cáncer de mama, que observamos en nuestra base de datos.
El 85 % de las lesiones se localizaba en los cuadrantes superiores y un aspecto de carácter técnico con respecto a la extirpación de los tumores localizados cerca de la línea para esternal, es tomar en cuenta que entre tercer y cuarto espacio intercostal, emerge del músculo pectoral, la perforante superior o mayor y entre el quinto y sexto la perforante inferior, hay que tratar de preservar estas arterias, si oncológicamente la necesidad de márgenes libres lo permite. Adicionalmente, si los tumores están alejados de la línea para esternal, debemos tratar de que el grosor de los colgajos en su parte medial sea mayor, incluso con menos extracción de parénquima
El 86 % de las pacientes consideró que su resultado cosmético fue excelente o bueno, un 14 % regular y ninguna paciente lo refirió como malo, lo cual es muy importante para el grado de satisfacción de las pacientes.
En vista de los resultados de la investigación, se considera que la reconstrucción inmediata con prótesis mamarias en pacientes con cáncer de mama a quienes se les realiza MP y CAP, es totalmente posible, sin que se evidencien complicaciones referidas a la recurrencia del tumor, necrosis de piel y CAP o extrusión de las prótesis, en las pacientes que recibieron, RT siempre y cuando se cumplan los lineamientos presentados en la investigación, los cuales se citan a continuación:
1. Selección adecuada de la paciente, que no presente, carcinoma inflamatorio, ni progresión de la enfermedad durante el TNA.
2. Cuidadosa evaluación de la distancia radiológica entre CAP y tumor, que debe ser mayor de 2 cm.
3. Confección de los colgajos con preservación de la irrigación de los mismos, al utilizar la disección subfascial.
4. Reconstrucción con prótesis mamarias con volumen igual o menores de 265 cm3. Para evitar tensión en el músculo pectoral mayor, piel y tejido subcutáneo.
La administración de TNA con hormonas o quimioterapia contribuye a disminuir el tamaño tumoral, lo cual se observó desde el punto de vista ecográfico y patológico, llegando inclusive obtener respuesta patológica completa.
Referencias
1. Huang NS, Wu J. Nipple-sparing mastectomy in breast cancer: From an oncologic safety perspective. Chin Med J (Engl). 2015;128(16):2256-2261.
2 Amanti C, Vitale V, Lombardi A, Maggi S, Bersigotti L, Lazzarin G, et al. Importance of perforating vessels in nipple-sparing mastectomy: An anatomical description. Breast Cancer (Dove Med Press). 2015;7:179-181
3. Brachtel EF, Rusby JE, Michaelson JS, Chen LL, Muzikansky A, Smith BL, et al. Occult nipple involvement in breast cancer: Clinic pathologic findings in 316 consecutive mastectomy specimens. J Clin Oncol. 2009;27:4948-4954.
4. Gerber B, Krause A, Dieterich M, Kundt G, Reimer T. The oncological safety of skin sparing mastectomy with conservation of the nipple-areola complex and autologous reconstruction: An extended follow-up study. Ann Surg. 2009;249:461-468.
5. Vlajcic Z, Zic R, Stanec S, Lambasa S, Petrovecki M, Stanec Z. Nipple- areola complex preservation: Predictive factors of neoplastic nipple-areola complex invasion. Ann Plast Surg. 2005;55:240-244.
6. D'Alonzo M, Martincich L, Biglia N, Pisacane A, Maggiorotto F, Rosa GD, et al. Clinical and radiological predictors of nipple-areola complex involvement in breast cancer patients. Eur J Cancer. 2012;48:2311-2318.
7. Sacchini V, Pinotti JA, Barros AC, Luini A, Pluchinotta A, Pinotti M, et al. Nipple-sparing mastectomy for breast cancer and risk reduction: Oncologic or technical problem? J Am Coll Surg. 2006;203:704-714.
8. Friedman P, Swaminathan S, Herman K, Kalisher L. Breast MRI: The importance of bilateral imaging. AJR Am J Roentgenol. 2006;187(2):345-349.
9. Billar JA, Dueck AC, Gray RJ, Wasif N, Pockaj BA. Preoperative predictors of nipple-areola complex involvement for patients undergoing mastectomy for breast cancer. Ann Surg Oncol. 2011;18:3123-3128.
10. Peled AW, Sears M, Wang F, Foster RD, Alvarado M, Wong J, et al. Complications after total skin-sparing mastectomy and expander-implant reconstruction: Effects of radiation therapy on the stages of reconstruction. Ann Plast Surg. 2018;80(1):10-13.
11. Laungani AT, Van Alphen N, Christner JA, Lachman N, Pawlina W, Ballman KV, et al. Three-dimensional CT angiography assessment of the impact of the dermis and the subdermal plexus in DIEP flap perfusion. J Plast Reconstr Aesthet Surg. 2015 ;68(4):525-530.
12. Santanelli F, Paolini G, Campanale A, Longo B, Amanti C. Modified Wise- pattern reduction mammaplasty, a new tool for upper quadrantectomies: A preliminary report. Ann Surg Oncol. 2009;16(5):1122-1127.
13. Uribe J, Márquez M, Hernández C, Rodríguez J, Menolascino F, Suárez Z, et al. Márgenes libres en cáncer de mama. Factores que inciden en su obtención. Clínica de Mamas de Barquisimeto. Trabajo presentado en el XI Congreso Nacional de Mastología. 2011.
14. Ogita M, Nagura N, Kawamori J, In R, Yoshida A, Yamauchi H, et al. Risk factors for complications among breast cancer patients treated with post-mastectomy radiotherapy and immediate tissue-expander/permanent implant reconstruction: A retrospective cohort study. Breast Cancer. 2018;25(2):167-175.
Notas de autor
jorgeruribe@hotmail.com.