NEOPLASIA MALIGNA GINECOLÓGICA. INCIDENCIA EN EL NUEVO MILENIO. EXPERIENCIA DEL SERVICIO ONCOLÓGICO HOSPITALARIO IVSS.
NEOPLASIA MALIGNA GINECOLÓGICA. INCIDENCIA EN EL NUEVO MILENIO. EXPERIENCIA DEL SERVICIO ONCOLÓGICO HOSPITALARIO IVSS.
Revista Venezolana de Oncología, vol. 31, núm. 1, pp. 16-23, 2019
Sociedad Venezolana de Oncología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 23 Abril 2018
Revisado: 12 Junio 2018
Aprobación: 15 Octubre 2018
Resumen: OBJETIVO: Conocer los indicadores de salud, como una forma de evaluar calidad del servicio que una institución presta a la población. La incidencia, prevalencia y tasas de mortalidad, son tres elementos básicos a conocer, esto permite planificar priorizar las necesidades de una determinada población, mejorando la optimización de recursos y conocer en que eslabón de la historia natural de la enfermedad se puede actuar. MÉTODO: Queremos determinar la incidencia registrada en nuestro servicio, desde el 2000 hasta el 2015, de cada una de las patologías malignas atendidas. RESULTADOS: Un total de 1 824 historias de un universo de 4 911; las restantes no pudieron ser revisadas, por su desincorporación del archivo activo. Apreciamos que la patología con mayor incidencia fue el cáncer de cuello uterino, con un pequeño porcentaje (10 %) diagnosticado en estadio I. Seguidamente encontramos al cáncer de endometrio representando un 12 % de los casos. Dentro de la patología de ovario, el carcinoma epitelial representó el 75 %. El carcinoma de trompa de Falopio solo el 0,3 % de todas las patologías malignas del área ginecológica, similar a lo reportado en la literatura mundial. Igualmente el cáncer de vulva, vagina y sarcoma uterino, representaron un escaso porcentaje de incidencia. CONCLUSIÓN: Este trabajo constituye una fase inicial de investigaciones futuras, en las cuales se deben calcular tasas de supervivencia y período libre de enfermedad, además de incentivar la actualización anual, para evitar sub-registro por la pérdida de datos.
Palabras clave: Incidencia, prevalencia, mortalidad, cáncer, ginecología, indicadores de salud.
Abstract:
OBJECTIVE: To know health indicators, is a way to assess the quality of service an institution provides to the population. The incidence, the prevalence and the mortality rates are three basic known elements, which allow you to plan and prioritize the needs of a given population, the improving resource optimization and know that link the natural history of the disease can act.
METHOD: With our research we want to determine the impact registered in our department from the year 2000 to the year 2015, each of the malignant pathologies treated.
RESULTS: A total of 1 824 stories of a universe of 4 911 were reviewed; the other could not be reviewed by the divestiture of the active file. However, with the data analyzed appreciate that the disease was highest incidence was the cervical cancer, with a small percentage (8 %) diagnosed with stage I, and then found the endometrial cancer representing 12 % of cases. Within pathology ovarian epithelial carcinoma he represented the most frequent with 75 %. The Fallopian tube carcinoma represented only 0.3 % of all malignant gynecological pathologies area, similar to that reported in the literature. Likewise cancer of the vulva, the vagina and the uterine sarcoma, accounted for a small percentage of incidences. CONCLUSION: This paper is an initial phase of future investigations, wich must be calculated survival rates and the disease- free period, in addition to encouraging the annual update, to avoid the underreporting by data loss.
Keywords: Incidence, prevalence, mortality, cancer, gynecology, health indicators.
INTRODUCCIÓN
La mortalidad por cáncer a nivel mundial presenta un patrón ascendente. Un factor de gran importancia en el desarrollo del cáncer es el envejecimiento de la población, debido al proceso de transición demográfica donde las enfermedades trasmisibles son reemplazadas por las crónicas degenerativas (1).
Estas enfermedades crónico-degenerativas se clasifican como enfermedades del Grupo II, establecido por la Organización Mundial de la Salud (OMS) y el cáncer se incluye en este grupo. Estas enfermedades seguirán experimentando un aumento sostenido durante la transición epidemiológica y se proyecta que para el 2030 darán cuenta de casi el 70 % del total de defunciones (2).
Resulta particularmente interesante la variabilidad de la incidencia del cáncer en función de la edad, etnia y localización geográfica (3,4).
Es necesario que cada institución conozca la incidencia de cada patología que atiende y así determinar la incidencia real de la enfermedad y no solo establecerla mediante proyecciones, recordando que la incidencia de una determinada patología puede variar en función del tiempo y de las circunstancias. Además, conocer la incidencia institucional nos ayudaría a contribuir a planes regionales y nacionales para actuar en una determinada población y priorizar recursos para contribuir a la prevención en sus distintos niveles y a la administración de recursos de manera eficaz, en función de las patologías que requieran mayor atención. Es necesario resaltar que el hecho de que una patología no tenga una elevada incidencia, no requiera la atención necesaria adecuada, igualmente debe ser atendida y tratada, estableciendo planes de acción en función de los estudios y protocolos de instituciones que tengan más experiencia.
De esta idea general parte nuestro interés de conocer la incidencia de la patología maligna ginecológica atendida en el servicio de ginecología de nuestra institución a partir del año 2000, conocida previamente como Hospital Oncológico “Padre Machado” y luego del año 2008, como Servicio Oncológico Hospitalario del IVSS.
MÉTODO
De las 4 911 patologías malignas del área ginecológica que fueron atendidas en nuestro servicio, solo 1 824 historias médicas pudieron ser revisadas, las restantes no, por su desincorporación del archivo activo. Estas 1 824 historias, fueron aportadas por el departamento de historias médicas, desde enero del año 2000 a diciembre 2015 (16 años), previa solicitud del registro de casos nuevos atendidos por año, al departamento de registro de tumores, y de esta manera identificar los datos más relevantes como la edad y el tipo histológico.
Nuestra investigación es netamente descriptiva, donde buscamos conocer el número de casos, edad, tipo histológico y estadio, de la patología maligna atendida en el servicio.
Los resultados se presentaron en Figuras y Cuadros con descripción porcentual de las variables. A pesar de que solo nos interesa incluir la patología maligna, uno de los ítems, incluye lo que se denominan tumores anexiales, término que engloba cualquier patología maligna, benigna y borderline (tumores de bajo potencial de malignidad), procedentes del ovario y/o de la trompa de Falopio, esto en vista de que solo en el momento del acto quirúrgico determinamos su probable origen y la anatomía patológica determinará la naturaleza de la misma.
RESULTADOS
Desde enero del año 2000 a diciembre de 2015, el cáncer de cuello uterino, fue el más frecuente.
En la Figura 1, vemos la distribución porcentual por patología.
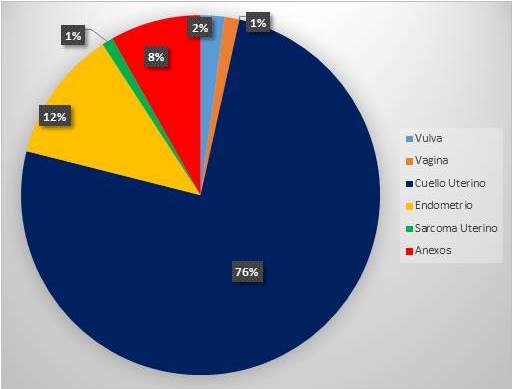
Figura 1
Distribución porcentual por patología.
En la Figura 2, vemos la distribución de casos de cada patología por año, destacando que la patología de cuello uterino fue la que prevaleció en todos los años.
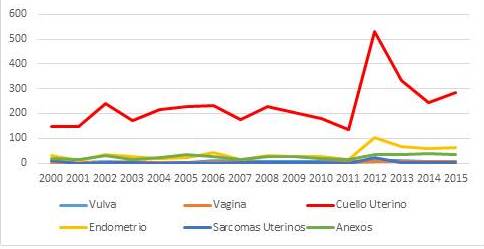
Figura 2
Distribución de número de casos por cada patología por año. 2000 a 20015
Incidencia anual de la patología maligna.
En la Figura 3, evidenciamos la distribución anual de casos, y apreciamos que en cada año la patología de mayor incidencia, fue el cáncer de cuello uterino que se encuentra representado en azul obscuro, en más del 50 % de los casos.
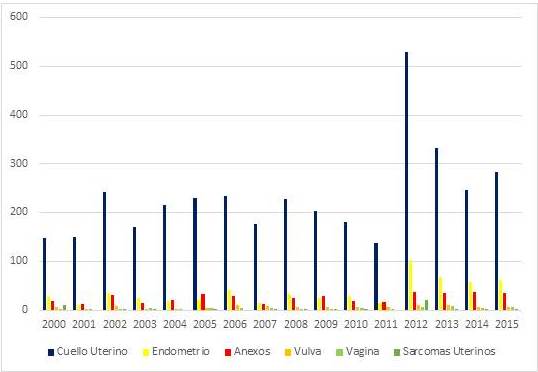
Figura 3.
Distribución anual de los casos agrupados por patología
En la Figura 4, podemos apreciar la edad promedio del diagnóstico de las pacientes por patología. Apreciamos que todas, a excepción de las pacientes con carcinoma no epitelial de ovario, están por encima de los 50 años. La patología con mayor edad promedio del diagnóstico fue el cáncer de vagina con 69 años.
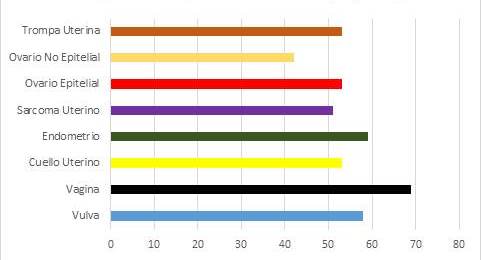
Figura 4
Edad promedio distribuidas por patología
En la Figura 5, apreciamos la distribución porcentual de los casos agrupados por estadio de cada patología. Así vemos como las patologías que mayormente se diagnostican en estadio I son: endometrio, sarcoma uterino y vulva, en ese orden. Igualmente, un escaso porcentaje se diagnosticaron en estadios IV. En los casos de trompa uterina, no hubo casos diagnosticados en estadios I y IV.
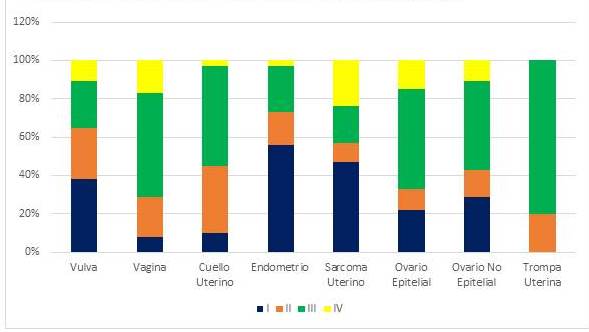
Figura 5
Distribución porcentual de los estadio, agrupados por patología
En la Figura 6, evidenciamos la distribución porcentual del tipo histológico agrupadas por cada patología. Es así, como en patología de vulva, se identificó que un 70 % de los casos de carcinoma, correspondieron al tipo escamoso y un 16 % de los casos a melanoma. El 100 % de los casos de carcinoma de vagina correspondió al tipo escamoso. En cuello uterino el tipo escamoso representó el 84 % de los casos seguido de un 10 % de los adenocarcinomas. Solo el 1 % estuvo representado por el tipo neuroendocrino.
Al analizar los casos de carcinoma endometrial, el tipo endometrioide representó el 83 % de los casos, seguido por el seroso papilar con 9 % de los casos. El carcinosarcoma representó el 3 %.
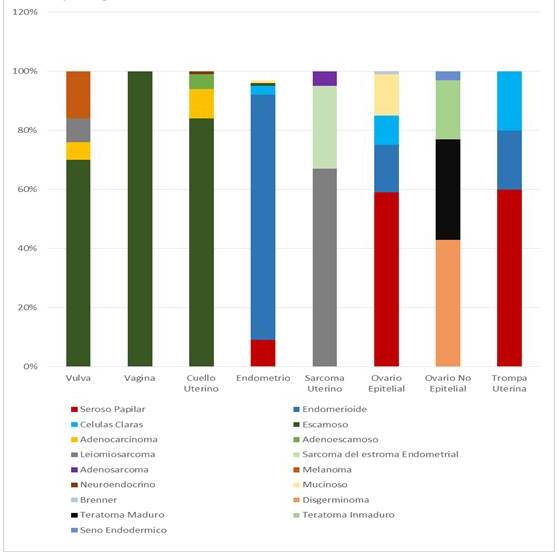
Figura 6
Distribución porcentual del tipo histológico distribuido por patologías
Dentro del grupo de sarcomas uterinos, apreciamos que el leiomiosarcoma representó el 67 % de los casos, seguidamente el 28 % eran sarcomas del estroma endometrial, de estos el 68 % eran de bajo grado y el 32 % de alto grado.
De los casos evaluados con patología ovárica, vimos que dentro de los carcinomas epiteliales de ovario, el tipo seroso papilar representó el 59 % de los casos, de estos el 64 % eran de alto grado. Seguidamente apreciamos al tipo endometrioide (16 %) y el mucinoso (14 %).
De los tumores germinales, el disgerminoma representó el 43 % de los casos. Un 47 % se presentó en forma pura y un 53 % mixta, siendo la combinación mas frecuente con seno endodérmico (85 %) y con coriocarcinoma (15 %).
Sólo se evidenciaron 5 casos de carcinoma de trompa de Falopio, lo que representó el 0,3 % de toda la patología maligna del área ginecológica. El 60 % de los casos eran seroso papilar de alto grado, seguido por el tipo células claras y endometrioide, ambas con 20 % de los casos.
En el Cuadro 1, apreciamos la distribución de la patología anexial atendida durante los 16 años de estudio.
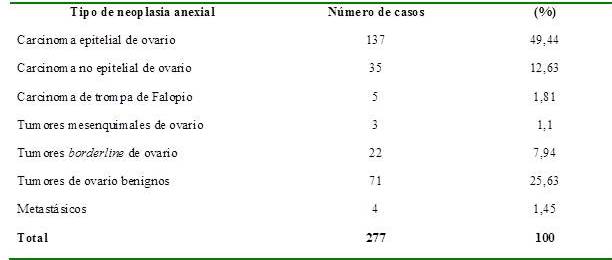
Cuadro 1.
Distribución de los tumores anexiales según hallazgo histológico.
DISCUSIÓN
Todo servicio debe conocer la incidencia de la patología que trata, y en buena ley, estos datos se deben actualizar con regularidad, aportándolos así a la comunidad científica, especialmente a nuestros servicios de epidemiología, para orientar políticas de salud adecuadas para la prevención, diagnóstico precoz y tratamiento de las pacientes. En nuestro servicio de ginecología oncológica, hemos visto con preocupación el gran número de casos que se presentan cada día y no contamos hasta el presente con una estadística clara que nos oriente en qué punto nos encontramos. Es necesario destacar que este trabajo permitió conocer la incidencia de la patología maligna del área ginecológica, atendida por nosotros y posteriormente se debe complementar con los cálculos de tasas de mortalidad y curvas de supervivencia de dichas patologías, dependiendo del estadio y del tratamiento aplicado.
Además de conocer la incidencia de cáncer ginecológico de las pacientes que acuden al hospital, centro de referencia nacional como el nuestro, nos permite establecer prioridades para lograr el control de la enfermedad. Según la Agencia Internacional de Investigación del Cáncer (AIIC), aproximadamente el 20 % de los cánceres que afectan al ser humano de manera general, son del área ginecológica (5).
Los indicadores más comúnmente usados en oncología son: la incidencia, prevalencia y mortalidad. A través de nuestro trabajo determinamos la incidencia en nuestro servicio como una primera fase de futuras investigaciones. Es por lo tanto, necesario conocer estos datos para las políticas de control y planificación de tratamiento. Es importante señalar que el análisis de la situación epidemiológica y sus tendencias, enfrentan desafíos tanto en la obtención de datos, como en los múltiples ajustes metodológicos, que es necesario realizar en el camino a la obtención de estadísticas válidas y confiables (6).
A su vez, cada uno de ellos tiene una distribución según el área geográfica. Así tenemos que según muchas publicaciones como la de la AIIC, la mayoría de los cánceres de cuello uterino (80 %), se diagnostican en países subdesarrollados como el nuestro (2). Así vemos como la neoplasia con más incidencia fue el cáncer de cuello uterino, superando al resto de la patología en cada año de evaluación, representando el 52 % de la patología atendida. De hecho, según el Anuario de Mortalidad de Venezuela de 2011 publicado en 2014, se identificaron 1 331 defunciones por esta causa a nivel nacional, representando la segunda de causa de muerte por cáncer ginecológico, precedido por el cáncer de mama (6,7). Para 2012, la incidencia global de cáncer de cuello uterino fue de 528 000 casos, a su vez 266 000 murieron ese mismo año, es decir, casi el 50 % fallecieron (8). El 85 % de estas muertes ocurrió en países subdesarrollados (9). La falta de masificación de técnicas de screening (citología cervical) que permita detectar lesiones precursoras o cánceres en etapa precoz y la prevalencia de infección por virus de papiloma humano (VPH), son responsables de la elevada incidencia y mortalidad por cáncer de cuello uterino en estos países (10). Más de la mitad de los casos se diagnóstica en estadios avanzados. Así vemos como en nuestro servicio sólo el 10 % se diagnosticaron en estadio I. La edad promedio de nuestras pacientes fue de 53 años, con un rango amplio de edad de 17 a 83 años. La media de edad obtenida según las cifras de GLOBOCAN 2002 y 2012 fue de 51,4 años. Estos promedios varían de una región a otra. En EE.UU y Europa el promedio de edad del diagnóstico es de 45 años (11), además en nuestra estadística solo 10 % de las pacientes se diagnosticaron en estadio I, siendo la edad promedio en este estadio de 42 años. Es decir que como país subdesarrollado, estamos fallando en los métodos de pesquisa.
Con respecto al cáncer de endometrio ocupa el primer lugar en incidencia en países desarrollados como EE.UU, en 2015 se diagnosticaron 54 870 casos, a su vez 10 170 murieron por esa causa (12). Según Siegel y col., el 70 % de los casos se diagnostican con enfermedad limitada al cuerpo uterino, lo que favorece el tratamiento quirúrgico y el buen pronóstico de la enfermedad (13). En nuestro servicio el 56 % de los casos se diagnosticaron en estadio I y al incluir el estadio II, alcanzamos el 73 % de los casos.
Pashia J, describe que más del 75 % de los cánceres de endometrio son tipo I (14), en nuestra casuística el 83 % de los casos fueron tipo I. La edad de presentación fue similar a lo reportado por Creasman y col., en 2006, con una media de 62 años para el tipo I y 56 años para el tipo II (15), similar a lo reportado por Fisher y col., en 1998 (16), menos del 5 % (2,5 %), se presentaron en menores de 40 años.
Como se mencionó previamente, decidimos incluir en un mismo ítem las masas anexiales, esto en vista de que muchas pacientes son referidas a nuestro centro, con el diagnóstico de tumoración pélvica, abdominopélvica, para-uterina o simplemente tumor de ovario; bien sabemos que a pesar que los estudios complementarios nos pueden orientar sobre la posible naturaleza de la enfermedad, es la anatomía patológica la que nos da el diagnóstico definitivo. Durante los años analizados se atendieron 401 pacientes con el diagnóstico de tumor anexial. De los evaluados, el 68,4 % correspondió a patología netamente maligna, lo que es un porcentaje alto, según estudios de amplia corte realizado por Ueland y col., en 2011, de la evaluación quirúrgica de 494 masas anexiales, solo 18,62 % (92 casos) correspondió a patología maligna (17). Similares resultados reporta el Instituto Nacional de Salud de EE.UU, quienes expresan que de un 13 % a 21 % de las pacientes con masas anexiales corresponden a patología maligna. De los 184 casos de cáncer evaluados, el 74 % correspondió a carcinoma epitelial de ovario, cifra por debajo de la reportada por Morgan y col., y Jelovac y col., en cuyos trabajos describen que estas neoplasias representan más de 90 % de los casos de naturaleza maligna (18,19,20). Representa una importante causa de mortalidad en países desarrollados como EE.UU, donde en 2015 se diagnosticaron 21 000 casos y ese mismo año fallecieron 14 000, es decir más del 50 % (21). Según el Anuario de Mortalidad de Venezuela para el año 2011, se registraron 458 defunciones por detrás del cáncer de mama y de cuello uterino (7), similar a lo reportado por Howlader y col., Fleming y col., donde más del 70 % se diagnostican en estadios avanzados (21,22). En nuestro estudio el 67 % de los casos se presentaron en estadios avanzados, tomando en cuenta solo estadios I y II como lo reporta nuestro consenso en cáncer de ovario (23).
La edad de presentación promedio fue 53 años para los carcinomas epiteliales, un poco más baja de lo que reportó Morgan y col., en 2011 (24) de 68 años.
En el caso de los tumores no epiteliales de ovario, la edad promedio de presentación fue 42 años, más alto de lo que reportan autores como Chen y col., en 2005 y 2006, quienes establecen que el grupo etario de 15 a 19 años, es el que tiene mayor porcentaje de casos (25), esto se ve seguramente influenciado en vista que generalmente en nuestra institución, no se atienden pacientes menores de 16 años.
El tipo histológico de los tumores germinales malignos más frecuente fue el disgerminoma (43 %), que en su forma pura representó el 20 %, seguidamente el teratoma inmaduro que se encuentra en segundo lugar con una incidencia del 20 %. Esto es similar a lo evidenciado por Abu-Zaid A y col., en su trabajo en que el disgerminoma es el más frecuente de los tumores germinales malignos, seguido por el teratoma inmaduro (26).
En cuanto a los tumores borderline de ovario, se identificaron 22 casos, lo que representa menos del 10 % de los tumores de ovario, a diferencia de Pahisa J, quien indica que la frecuencia de estos tumores puede llegar hasta el 20 %, siendo el porcentaje de bilateralidad de 14 % (14). En nuestra casuística la bilateralidad supero el 50 % (63 %); la histología serosa fue la más frecuente.
El carcinoma de trompas de Falopio, es una patología poco frecuente, según autores como Chen y col., la incidencia va desde 0,1 % a 1,8 %, en nuestra casuística, de los 1 824 casos de patología maligna revisada el 0,3 % correspondió a la trompa uterina. La edad promedio fue similar a la que encontramos en la literatura, con una media de 53 años similar a lo reportado por Chen y col (27).
La incidencia de las neoplasias malignas de vulva, vagina y sarcomas uterinos fue baja, tal cual como la reporta la literatura (4 % 3 % y 2 %), respectivamente.
Una medida ampliamente utilizada para cuantificar el impacto que tiene una enfermedad o grupo de enfermedades, son los denominados años de vida saludables (AVISA), que se pierden por cada causa. Los AVISA a su vez, son la suma de dos componentes: los años de vida perdidos por muerte prematura y los años de vida perdidos por discapacidad (28), estos indicadores son también necesarios estudiarlos en futuras investigaciones de nuestro servicio, para complementar lo que hoy hemos iniciado.
REFERENCIAS
1. Adami HO, Day NE, Trichopoulos D, Willett WC. Primary and secundary prevention in the reduction of cancer morbidity and mortality. Eur J Cancer. 2001;37( Suppl 8):S118-127.
2. Mathers CD, Loncar D. Projections of global mortality and burden of disease from 2002 to 2030. PLoS Med. 2006;3(11): e442.
3. Cancer Research UK. Cancer in the USA: Incidence and mortality in the European Union. Disponible en: URL: https://www.cancerresearchuk.org/health-professional/cancer-statistics/worldwide-cancer/mortality
4. Barber H. Embryology of gonad with reference to special tumors of the ovary and testis. J Pediatr Surg. 1982;23:967- 972.
5. Sankaranarayanan R, Ferlay J. Worldwide burden of gynecological cancer: The size of the problem. Best Pract Res Clin Obstet Gynaecol. 2006;20(2): 207-225.
6. Itriago L, Silva N,Cortez G. Cáncer en Chile y el mundo: Una mirada epidemiológica, presente y futuro. REV. MED. CLIN. CONDES. 2013;24(4) 531-552.
7. Anuario de Mortalidad 2011. Ministerio para el Popular de la Salud. Caracas, Venezuela. Enero 2014. Disponible en: URL:www.mpps.gob.ve.
8. Cervical cancer: Estimated incidence, mortality and prevalence worldwide in 2012. International Agency for Research on Cancer and World Health Organization; 2012. Disponible en: URL: http://globocan.iarc.fr/old/FactSheets/cancers/cervix-new.asp
9. Jemal A, Bray F, Center MM, Ferlay J, Ward E, Forman D. Global cancer statistics: CA Cancer J Clin. 2011;61:69-90.
10. Parkin DM, Almonte M, Bruni L, Clifford G, Curado MP, Pineros M. Burden and trends of type-specific human papillomavirus infections and related diseases in the Latin America and Caribbean region. Vaccine. 2008;26(Suppl 11):L1-15.
11. Ferlay J, Soerjomataram I, Ervik M, Dikshit R, Eser S, Mathers C, et al. GLOBOCAN 2012. Int J Cancer. 2015;136(5):E359-86.
12. Siegel RL, Miller KD, Jemal A. Cancer statistics, 2015. CA Cancer J Clin. 2015;65:5-29.
13. Siegel R, Ma J, Zou Z, Jemal A. Cancer statistics, 2014. CA Cancer J Clin. 2014;64:9-29.
14. Pahisa J. Ginecología Oncológica. Anatomía patológica de los tumores de cuerpo uterino y ovario. Ergón: Barcelona, España;2012.
15. Creasman WT, Odicino F, Maisonneuve P, Quinn MA, Beller U, Benedet JL, et al. Carcinoma of the corpus uteri. FIGO Annual Report. Int J Gynaecol Obstet 2006; 95(Suppl 1): S105-143.
16. Fisher B, Costantino JP, Wickerham DL, Redmond CK, Kavanah M, Cronin WM, et al. Tamoxifen for prevention of breast cancer: Report of the National Surgical Adjuvant Breast and Bowel Project P-1 study. J Natl Cancer Inst. 1998;90(7630):1371-1388.
17. Ueland FR, Desimone CP, Seamon LG, Miller RA, Goodrich S, Podzielinski I, et al. Effectiveness of a multivariate index assay in the preoperative assessment of ovarian tumors. Obstet Gynecol. 2011;117(6):1289-1297.
18. [No Authors List]. National Institute of Health Consensus Development Conference Statement. Ovarian Cancer: Screening, treatment, and follow-up. Gynecol Oncol. 1994;55:S4-14.
19. Morgan RJ Jr, Copeland L, Gershenson D, Locker G, McIntosh D, Ozols R, et al. NCCN Ovarian Cancer Practice Guidelines. The National Comprehensive Cancer Network. Oncology (Williston Park).1996;10:293-310.
20. Jelovac D, Armstrong DK. Recent progress in the diagnosis and treatment of ovarian cancer. CA Cancer J Clin. 2011;61:183-203.
21. Noone AM, Howlader N, Krapcho M, Miller D, Brest A, Yu M, Ruhl J, et al. SEER Cancer Statistics Review, 1975-2015. National Cancer Institute. Bethseda, MD. Disponible en: URL: https://seer.cancer.gov/csr/1975_2015/
22. Fleming G, Seidman J, Lengyel E. Epithelial ovarian cancer. En: Barakat R, Berchuck A, Markan M, Randall M, editores. Principles and Practice of Gynecology Oncology, 6a edición. Filadelfia: Lippincott Williams &Wilkins; 2013.p.757-854.
23. Sánchez Lander J, Di Giampietro L, Medina EF, Rodríguez JJ, Marko M, Nass I, et al. Primer consenso nacional de cáncer epitelial de ovario diagnóstico y tratamiento. Rev Venez Oncol. 2014;26(3):235-292.
24. Morgan RJ Jr, Alvarez RD, Armstrong DK, Boston B, Burger RA, Chen LM, et al. Epithelial Ovarian Cancer. J Natl Compr Canc Netw. 2011;9(1):82-113.
25. Chen Z, Robison L, Giller R, Krailo M, Davis M, Davies S, et al. Environmental Exposure to residential pesticides, chemicals, dusts, fumes, and metals, and risk of childhood germ cell tumors. Int J Hyg Environ Health. 2006;209(1):31-40.
26. Abu-Zaid A, Nazer A, Alomar O, Azzam A, Al-Eid HS, Elhassan TA, et al. Incidence of malignant ovarian germ cell tumors in Saudi Arabia. Hemato Oncol Stem Cell Ther. 2014;7(1):41-43.
27. Chen LM, Berk Js. Ovarian and Fallopian tubes. En: Haskell, CM, editor. Cancer treatment. 5a edición. Filadelfia: WB Saunders; 2000.p.55.
28. World Bank. 1993. World Development Report 1993: Investing in Health. Nueva York: Oxford University Press© World Bank. Disponible en: URL: http://hdl.handle.net/10986/5976
Notas de autor
lobo.juan.99@gmail.com