TUMOR DE BRENNER MALIGNO DE OVARIO
TUMOR DE BRENNER MALIGNO DE OVARIO
Revista Venezolana de Oncología, vol. 32, núm. 2, pp. 138-143, 2020
Sociedad Venezolana de Oncología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 06 Junio 2019
Revisado: 15 Octubre 2019
Aprobación: 17 Enero 2020
Resumen: El tumor de Brenner maligno es un subtipo histológico raro de cáncer epitelial ovárico, representa menos del 1 % de todas las neoplasias ováricas. OBJETIVO: Presentar un caso de tumor de Brenner maligno de ovario. CASO CLÍNICO: Se trata de paciente femenina de 64 años de edad, quien consultó por presentar dolor abdominal, acompañado de molestias abdominales inespecíficas, aumento de volumen del perímetro abdominal. La exploración física demostró tumoración palpable, mal delimitada, poco móvil y de consistencia dura en la zona suprapúbica. La ecografía y resonancia magnética detectaron tumor ovárico derecho, de tipo mixto localizado anterior al útero con porción quística de paredes finas, y regulares, tabiques gruesos y área sólida en la parte inferior. Durante la laparotomía se observó que el tumor surgía del ovario derecho y estaba densamente adherido a estructuras vecinas. Se realizó histerectomía total más ooforosalpingectomía bilateral, disección de ganglios linfáticos y omentectomía parcial. Los hallazgos histológicos e inmunohistoquímicos confirmaron el diagnóstico de tumor de Brenner maligno. CONCLUSIÓN: El tumor de Brenner maligno se presenta de manera similar a otras neoplasias ováricas con dolor abdominal y síntomas inespecíficos. El diagnóstico de la variante maligna incluye la clara invasión del estroma por células epiteliales con un núcleo característico de grano de café, surcos longitudinales y citoplasma pálido. La cirugía es el tratamiento estándar para estos tumores, pero el papel especifico de la quimioterapia adyuvante aún está poco definido.
Abstract: The malignant Brenner tumor is a rare histologic subtype of epithelial ovarian cancer, which accounts for less than 1 % of all the ovarian neoplasms. OBJECTIVE: To present a case of malignant ovarian Brenner tumor. CLINICAL CASE: A 64 year old female patient, who consulted for presenting abdominal pain, accompanied by nonspecific abdominal discomfort and increased of the abdominal perimeter volume. The physical examination showed a palpable tumor, poorly defined, not mobile and of hard consistency in the suprapubic area. The ultrasonography and the magnetic resonance detected a right ovarian tumor of mixed type located anterior to the uterus with a cystic portion with thin and regular walls and a solid area in the lower part. During the laparotomy, it was observed that the tumor arose from the right ovary and was densely adhered to the neighboring structures. Total hysterectomy plus bilateral oophorosalpingectomy, lymph node dissection and partial omentectomy were performed. The histological and immunohistochemically findings confirmed the diagnosis of malignant Brenner tumor. CONCLUSION: The malignant Brenner tumor presents in a similar way to other ovarian neoplasms with abdominal pain and unspecific symptoms. The diagnosis of the malignant variant includes clear invasion of the stroma by epithelial cells with a characteristic nucleus of coffee bean, longitudinal grooves, and pale the cytoplasm. The surgery is the standard treatment for these tumors, but the specific role of the adjuvant chemotherapy is still unclear.
Keywords: Tumor de Brenner maligno, cáncer, ovario, neoplasia, cirugía, Malignant Brenner tumo, ovarian, cancer, neoplasia, surgery.
INTRODUCCIÓN
Los tumores de células de transición del ovario se derivan del epitelio de la superficie y se clasifican en tumor de Brenner y carcinoma de células transicionales. El tumor de Brenner es un subtipo raro de neoplasias epiteliales que representa menos del 1 % de todos los cánceres de ovario y es más frecuente en menopaúsicas entre 50 y 70 años (1). Se catalogan como benignos, limítrofes (proliferativas) o malignos. La variedad maligna representa menos del 5 % de todos los casos (1,2).
El tumor de Brenner maligno se caracteriza por un número variable de islotes celulares de células transicionales o escamosas redondeadas-cilíndricas dentro de tejido fibroso no epitelial. Los componentes malignos del tumor, que muestran crecimiento epitelial heterogéneo y atipia con estroma intermedio, consisten en células de transición, carcinoma escamoso, no diferenciado y/o una mezcla de estos tipos celulares (3). El diagnóstico histológico puede ser difícil debido a que las características morfológicas e histopatológicas son comunes a las variantes benigna, proliferativa y carcinoma de células de transición. La resección quirúrgica sigue siendo el pilar terapéutico fundamental de las pacientes con esta condición, conducta similar a la de otros tumores ováricos de otras histologías (4). Se presenta un caso de tumor de Brenner maligno de ovario.
CASO CLÍNICO
Se trata de paciente femenina de 64 años de edad, I gesta, I para, quien consultó por presentar dolor abdominal, acompañado de molestias abdominales inespecíficas y aumento de volumen del perímetro abdominal desde hacía aproximadamente 8 meses. La paciente refería menopausia desde los 50 años, antecedentes de consumo de tabaco (más de 20 cigarrillos diarios), hipertensión tratada desde los 42 años y antecedentes familiares de cáncer.
Al momento del examen físico estaba en buenas condiciones generales, consciente, orientada y colaboradora. La auscultación cardiopulmonar estaba dentro de límites normales. La exploración física demostró tumoración palpable, mal delimitada, poco móvil y de consistencia dura en la zona suprapúbica. El resto de la exploración no mostró hallazgos relevantes. El examen ginecológico demostró tumoración anexial palpable con algunos nódulos en la superficie con cuello uterino cerrado sin evidencia de sangrado. El examen neurológico estaba normal. Los exámenes de laboratorio de rutina presentaron valores de hemoglobina de 9,1 g/dL y sodio sérico de 3,3 meq/L. El resto de los resultados estaban dentro de límites normales. La radiografía de tórax y abdomen no mostraron resultados fuera de los normales.
La ecografía detectó tumor ovárico derecho de 9 cm de diámetro, de tipo mixto localizada anterior al útero con porción quística anecoica con paredes finas, regulares, tabiques gruesos y área solida en la parte inferior. La ecografía Doppler demostró vascularización escasa y periférica. Las imágenes de resonancia magnética confirmaron las características de la lesión de 11 cm x 8 cm, con tabiques gruesos y nódulos periféricos, supravesical y anterolateral al útero y que parecía originarse del ovario derecho. El útero y anexo izquierdo estaban normales, sin evidencia de linfadenopatías pélvicas (Figura 1). Los valores de marcadores tumorales fueron antígeno carcinoembriogénico 8,1 ng/mL, CA19-9 1170 y Ca-125 485 UI/mL. En vista de la posibilidad de una neoplasia maligna de posible origen ovárico se decide realizar la cirugía.
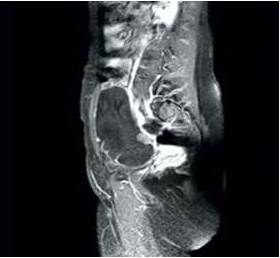
Figura 1
Imagen de resonancia magnética que demuestra la tumoración de origen anexial anterolateral al útero.
Durante la laparotomía se observó que el tumor surgía del ovario derecho que medía aproximadamente 10 cm de diámetro de tipo mixta densamente adherido a estructuras vecinas, sin evidencia de enfermedad metastásica local. El anexo izquierdo y el útero estaban normales. El resultado de la biopsia por congelación sugirió la posibilidad de neoplasia ovárica epitelial. Se realizó lavado peritoneal, resección de la lesión, histerectomía total más ooforosalpingectomía bilateral, disección de ganglios linfáticos pélvicos-paraaórticos y omentectomía parcial.
El examen macroscópico reveló tumor solido-quístico de 10 cm x 8 cm de diámetro, pálido, de color blanco-grisáceo con un área quística de 5 cm. La pared del quiste estaba engrosada llena de líquido mucinoso. El examen microscópico reveló proliferación bifásica de células epiteliales con áreas de islotes sólidos bien formados junto a zonas en forma de cordón y crecimiento infiltrativo de células individuales. Las células epiteliales tenían núcleos característicos de grano de café con surcos longitudinales y citoplasma pálido, mostrando atipias leves en todas las áreas (Figura 2).
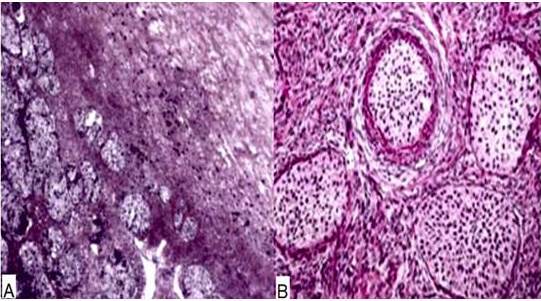
Figura 2
Microfotografía del tumor de Brenner maligno en la que observan: A) zonas uniformes de células epiteliales invadiendo en un estroma fibroso denso y B) islotes de células tumorales en zonas bien demarcadas. Coloración de hematoxilina y eosina.
La inmunohistoquímica demostró inmunotinción positiva para CK7 y WT-1 con expresión focal de GATA3 y p63 y negativa para inhibina, cromogranina D, enolasa neuroespecífica, calretinina y CK20. Sobre la base de los hallazgos histológicos se realizó el diagnóstico de tumor de Brenner maligno.
La paciente presentó un posoperatorio sin complicaciones y fue dada de alta a los 4 días. Los valores de CA-125 tres semanas después de la cirugía fueron de 45 UI/mL. La paciente fue referida al servicio de oncología donde iniciaron el tratamiento con quimioterapia adyuvante. Sin embargo, después del tercer ciclo de tratamiento, la paciente abandonó el tratamiento. No se conoce el estado actual de la paciente y si ha presentado recurrencias.
DISCUSIÓN
Los tumores de Brenner malignos constituyen menos del 1 % de todas las neoplasias ováricas. También existen informes de casos en ligamento ancho y testículo (5). La mayoría de estos tumores son unilaterales y se observan predominantemente en menopáusicas con edad promedio de presentación de 50 años. La patogenia del tumor de Brenner es desconocida y aunque muestran diferenciación transicional, estos tumores no parecer surgir del tracto urotelial. Evidencia reciente indica que podrían derivar de sitios de metaplasia de células de transición, conocidos como nidos de células de Walthard, dentro de los ovarios y trompas de Falopio (6,7).
El tumor de Brenner maligno presenta sintomatología vaga similar a otras patologías malignas de ovario. La mayoría de las pacientes están asintomáticas, pero pueden presentar dolor abdominal, retención urinaria o síndrome de pseudo Meigs. El tumor se descubre accidentalmente como parte del examen físico de rutina y/o ecografía realizada por otra patología. Los tumores benignos suelen ser unilaterales de 5 cm - 6 cm de diámetro y solo ocasionalmente superando 10 cm. Tienen una tasa de crecimiento lenta y la ascitis es rara (8). Los tumores limítrofes y malignos pueden medir hasta 30 cm. Los casos están generalmente limitados a ovario y/o tejido circundante, siendo menos frecuente la diseminación linfática (9). Aunque no son hormonalmente activos, existen reportes de casos de tumores productores de estrógenos causando sangrado uterino anormal (10).
La utilidad de los estudios por imágenes no está clara en el tumor de Brenner maligno, porque no tiene características patognomónicas. Las variantes malignas no se asocian con hallazgos compatibles a hemorragia o necrosis. No obstante, la presencia de paredes gruesas e irregulares, septos gruesos y proyecciones papilares son características típicas de los tumores ováricos epiteliales malignos (2). Las lesiones sólidas de baja intensidad observadas en la resonancia magnética ponderada T2 y mayor intensidad en imágenes ponderadas T1 son compatibles con tumor de Brenner (2,9).
Actualmente no existen marcadores tumorales confiables para el diagnóstico, aunque se ha informado que el CA-125 está elevado en 30 % - 70 % de los casos, este no se correlaciona con estadio ni tamaño tumoral. A pesar de la baja sensibilidad y especificidad moderada de CA125, sigue siendo el marcador serológico más útil en pacientes con cáncer de ovario epitelial (9). Dado que el tumor de Brenner maligno es un cáncer epitelial de ovario, es recomendable cuantificar las concentraciones de CA125 preoperatorio y usarlo como marcador de recurrencia (2).
Las principales variantes patológicas del tumor de Brenner son: metaplásica, proliferativa, limítrofes y maligna. Las tres primeras variantes están agrupadas con el término tumor de Brenner intermedio y tienen un curso clínico benigno, mientras que el tipo maligno tiene peor pronóstico (2). Microscópicamente, los tumores consisten en islas uniformemente demarcadas de células epiteliales dentro del estroma fibromatoso denso. (11). Además, puede contener calcificaciones extensas (8). El diagnóstico de la variante maligna incluye la clara invasión del estroma por células epiteliales con un núcleo característico de grano de café, surcos longitudinales y citoplasma pálido. El componente maligno puede incluir células de transición, células escamosas, carcinoma indiferenciado o una mezcla de estas (10,12). La presencia de estos elementos también es necesaria para diferenciarlos de lesiones metastásicas (12).
El diagnóstico diferencial del tumor de Brenner maligno es el carcinoma de células transicionales de ovario. Los primeros se consideran tumores de bajo grado, mientras que los carcinomas de células transicionales se consideran neoplasias de alto grado con comportamiento más agresivo (12,13). A pesar de poseer diferentes patogénesis, ambos comparten características histológicas similares, lo que puede dificultar el diagnóstico definitivo. Las células del tumor de Brenner maligno a menudo expresan CK7, RAS y ciclina D1 y no presenta p16, mientras que las células del carcinoma de células transicionales expresan WT1, receptores de estrógeno, p53 y p16 en forma difusa (12). Existe alguna evidencia que propone la expresión positiva de p63 como posible característica específica del tumor de Brenner maligno(2,12). Histológicamente, el tumor de Brenner maligno tiene componentes epiteliales benignos y malignos con atipia celular, evidencia de invasión estromal y necrosis. En contraste, el carcinoma de células transicionales se parece desde el punto de vista morfológico al carcinoma urotelial, no presenta componentes tumorales benignos y carece de calcificaciones. Además, no existe evidencia que los tumores de Brenner posean la mutación del promotor TERT asociada con 70 % de los casos de carcinoma urotelial (13). Los tumores de Brenner también pueden asociarse a cistoadenoma mucinoso, tumores de células de transición de la vejiga urinaria y, más raramente, al struma ovarii (14).
La cirugía es el tratamiento estándar para todos los tumores epiteliales ováricos y más del 98 % de los casos de tumor de Brenner maligno son sometidas a resección quirúrgica primaria. La disección concomitante de los ganglios linfáticos solo ha demostrado que 5 % de los casos tenían evidencia de diseminación linfática y no mejora la supervivencia general (9). Aunque no se ha establecido la necesidad de la disección completa de los ganglios linfáticos en combinación con la cirugía, esto se recomienda para realizar la estadificación precisa (2).
Por otra parte, el papel de la quimioterapia adyuvante está poco definido. La quimioterapia adyuvante basada en platino más paclitaxel aumenta la supervivencia (4). El análisis de los pacientes con cáncer epitelial de ovario que reciben quimioterapia adyuvante basada en platino muestra que han mejorado la supervivencia general en estadios tempranos (9). La radioterapia como tratamiento primario ha caído en desuso debido a la capacidad de respuesta relativa a esquemas quimioterapéuticos y al perfil desfavorable de efectos secundarios de la radioterapia abdominal completa. Evidencia reciente ha demostrado, sin embargo, que el avance en la tecnología de radioterapia contribuye al control local exitoso de las neoplasias ginecológicas y no se asocia con altas tasas de toxicidad por radiación, por lo que puede ser una opción útil en neoplasias refractarias(2,9).
El pronóstico de las pacientes con tumor de Brenner maligno generalmente es bueno. La tasa de supervivencia a los 5 años es superior al 90 % en casos con enfermedad limitada al ovario y superior al 50 % en casos con enfermedad extra-ovárica. La tasa de recurrencia es alrededor del 28 %, con casos de metástasis a duramadre, pulmón, peritoneo, epiplón, piel y huesos (9,15). El tiempo medio de recurrencia es de 11 meses (2). No obstante, los datos sobre la recurrencia en los pacientes con esta condición son limitados debido a la baja frecuencia de aparición.
El tumor de Brenner de ovario es un subtipo raro de neoplasias epiteliales que es más frecuente en menopaúsicas cuyo origen histológico es poco claro. El diagnóstico de la variante maligna incluye la clara invasión del estroma por células epiteliales con un núcleo característico de grano de café, surcos longitudinales y citoplasma pálido. El diagnóstico puede retrasarse por la falta de síntomas específicos y el tratamiento es la cirugía. La utilidad de quimioterapia adyuvante aún no está bien definida.
REFERENCIAS
1. Hermanns B, Faridi A, Rath W, Füzesi L, Schröder W. Differential diagnosis, prognostic factors, and clinical treatment of proliferative Brenner tumor of the ovary. Ultrastruct Pathol. 2000;24(3):191-196.
2. Lang SM, Mills AM, Cantrell LA. Malignant Brenner tumor of the ovary: Review and case report. Gynecol Oncol Rep. 2017;22:26-31.
3. Lax SF. Pitfalls and common problems in the differential diagnosis of epithelial ovarian tumors. Pathologe. 2019;40(1):46-60.
4. Gezginç K, Karatayli R, Yazici F, Acar A, Çelik Ç, Çapar M, et al. Malignant Brenner tumor of the ovary: Analysis of 13 cases. Int J Clin Oncol. 2012;17(4):324-329.
5. King L, Gogoi RP, Hummel C, Smith A. Malignant Brenner tumor: Two case reports. Case Rep Womens Health. 2018;20:e00082.
6. Ali RH, Seidman JD, Luk M, Kalloger S, Gilks CB. Transitional cell carcinoma of the ovary is related to high-grade serous carcinoma and is distinct from malignant Brenner tumor. Int J Gynecol Pathol. 2012;31(6):499-506.
7. Park S, Cho MS. Vaginal Brenner tumor with literature review: Does this tumor originate from Walthard nests? Malays J Pathol. 2017;39(1):89-93.
8. Zhang Y, Staley SA, Tucker K, Clark LH. Malignant Brenner tumor of the ovary: Case series and review of treatment strategies. Gynecol Oncol Rep. 2019;28:29-32.
9. Nasioudis D, Sisti G, Holcomb K, Kanninen T, Witkin SS. Malignant Brenner tumors of the ovary; a population-based analysis. Gynecol Oncol. 2016;142(1):44-49.
10. Weinberger V, Minář L, Felsinger M, Ovesná P, Bednaříková M, Číhalová M, et al. Brenner tumor of the ovary - ultrasound features and clinical management of a rare ovarian tumor mimicking ovarian cancer. Ginekol Pol. 2018;89(7):357-363.
11. Ordóñez NG, Mackay B. Brenner tumor of the ovary: A comparative immunohistochemically and ultrastructural study with transitional cell carcinoma of the bladder. Ultrastruct Pathol. 2000;24(3):157-167.
12. Cuatrecasas M, Catasus L, Palacios J, Prat J. Transitional cell tumors of the ovary: A comparative clinic pathologic, immunohistochemically, and molecular genetic analysis of Brenner tumors and transitional cell carcinomas. Am J Surg Pathol. 2009;33(4):556-567.
13. Ingin RJ, Andola SK, Zubair AA. Transitional cell carcinoma of the ovary: Case series and review of literature. J Clin Diagn Res. 2014;8(8):FD07-8.
14. Terada T, Tateoka K. Ovarian cystic tumor composed of Brenner tumor and struma ovarii. Int J Clin Exp Pathol. 2012;5(3):274-277.
15. Klasa L, Wydra D, Biernat W. Recurrence of Brenner ovary borderline tumor in the abdominal wall postoperative scar--a case report and research of the literature. Ginekol Pol. 2014;85(11):873-876.
Notas de autor
sippenbauch@gmail.com