
Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 14 Febrero 2022
Aprobación: 22 Mayo 2022
Resumen: El microcarcinoma papilar de tiroides es una variante histológica del cáncer papilar de tiroides y se caracteriza porque su tamaño es menor o igual a 1 cm. La prevalencia oscila entre el 30 % al 40 % de todos los cáncer papilares de tiroides. El tratamiento es similar a los carcinomas tiroideos mayores a 1 cm y dependerá del estado de los ganglios linfáticos y de otros elementos clínicos. Presentamos el caso de una mujer de 35 años de edad, con antecedentes de hipertiroidismo, bocio difuso y agenesia renal derecha. Acude al servicio de urgencias en el contexto de insuficiencia cardiaca y tirotoxicosis. La paciente es hospitalizada, se le realiza tiroidectomía total, con diagnóstico de microcarcinoma papilar de tiroides. Este tipo de tumores tiene un comportamiento biológico indolente, es importante documentarlos para realizar un seguimiento a largo plazo y así poder estudiar mejor su naturaleza biológica y comportamiento.
Palabras clave: Glándula tiroides, tiroidectomía, cáncer de tiroides, hipertiroidismo.
Abstract: The Papillary thyroid microcarcinoma is a histological variant of papillary thyroid cancer and is characterized by its size being less than or equal to 1 cm. The prevalence ranges from 30 % to 40 % of all papillary thyroid cancer. The treatment is similar to that of thyroid carcinomas larger than 1 cm and will depend on the state of the lymph nodes and other clinical elements. We present the case of a 35 year old woman with a history of hyperthyroidism, diffuse goiter, and right renal agenesis. He went to the emergency department in the context of heart failure and thyrotoxicosis. The patient is hospitalized, a total thyroidectomy is performed, with a diagnosis of papillary thyroid microcarcinoma. This type of tumor has an indolent biological behavior, it is important to document them for long-term follow-up and thus be able to better study their biological nature and behavior.
Keywords: Thyroid gland, thyroidectomy, thyroid cancer, hyperthyroidism.
INTRODUCCIÓN
El cáncer de tiroides (CT) es la neoplasia maligna más común del sistema endocrino; sin embargo, las neoplasias de tiroides representan solo el 1 % de la carga global por cáncer (1). El CT fue el octavo cáncer diagnosticado con más frecuencia en las mujeres de todo el mundo, representando el 3,5 % de todos los cánceres recién diagnosticados, mientras que en los hombres representa menos del 1 %. En América Central y del Sur, el CT fue el sexto cáncer más frecuente en las mujeres (2).
Las tasas de incidencia estandarizadas por edad del CT más altas en mujeres y hombres se registraron en Ecuador (16 % y 3,5 %, respectivamente), Brasil (14,4 % y 3,4 %), Costa Rica (12,6 % y 2,1 %) y Colombia (10,7 % y 2,5 %). Las tasas de mortalidad estandarizadas por edad más altas fueron en Ecuador, Colombia, México, Perú y Panamá. El carcinoma papilar de tiroides (CPT) fue el subtipo histológico más comúnmente diagnosticado. En las mujeres argentinas, brasileñas, chilenas y costarricenses, la incidencia de CT aumentó entre un 2,2 % y un 17,9 % anual. El CPT aumentó del 9,1 % al 15 % anual, mientras que las tendencias de CT fueron estables en hombres (2).
El microcarcinoma papilar de tiroides (MPT) es una variante histológica del CPT, en el cual el tamaño tumoral es ≤ 1 cm de diámetro. A esta variante también se le ha conocido como carcinoma esclerosante, carcinoma papilar oculto, micro tumor papilar y tumor esclerosante no encapsulado. Debido a su pequeño tamaño, muchas neoplasias de este tipo son pasadas por alto al momento de examinar macroscópicamente las glándulas tiroides que llegan al laboratorio de patología por cualquier otra causa (3).
Microscópicamente el MPT puede tener múltiples patrones arquitectónicos asociado a las características nucleares típicas del CPT. Usualmente tienen una configuración estrellada o en forma de cicatriz, puede ser encapsulado o no encapsulado y puede tener un borde esclerótico. El patrón de crecimiento es papilar, folicular o una mezcla de ambos. Las células son cúbicas y los núcleos tienen superposición, contornos irregulares, pseudo-inclusiones y aclaramiento de la cromatina. En menor proporción se pueden observar otros patrones como el de células altas (3).
CASO CLÍNICO
Presentamos el caso de una mujer de 35 años de edad con antecedente de hipertiroidismo, bocio difuso y agenesia renal derecha. Consulta a urgencias por cuadro clínico de 1 mes de evolución caracterizado por edema en miembros inferiores. Al examen físico se evidenció una frecuencia cardiaca de 110 latidos por minuto, frecuencia respiratoria de 25 respiraciones por minuto y presión arterial de 125/70 mm/Hg. En el cuello tenía ingurgitación yugular. La tiroides era palpable y no dolorosa. La auscultación cardíaca reveló soplo sistólico II/IV en ápex; los pulmones no presentaron alteraciones. La maniobra de reflejo hepato-yugular fue positiva. El abdomen estaba distendido por ascitis, sin otros hallazgos positivos. Las extremidades tenían edema grado III. La valoración neurológica no mostró anormalidades y los paraclínicos reportaron leucocitos, 5 200; neutrófilos, 38 %; linfocitos, 62 %; hemoglobina, 7,3 g/dL; plaquetas, 430 000; creatinina: 0,8 mg/dL y uro-análisis sin anormalidades.
Los anticuerpos antiperoxidasa fueron de 278 UI/mL, anticuerpos contra tiroglobulina < 20, albúmina 1,9 g/dL, proteínas totales de 7,0 g/dL, TSH <0,004 mUI/L y T3 libre > 6 ng/dL. El ecocardiograma transtorácico reveló que la función de ambos ventrículos estaba conservada, con una FEVI del 65 %. La ecografía de cuello evidencia glándula tiroides aumentada de tamaño, ecogénica, de contornos lisos y bien definidos, sin lesiones sólidas y/o quísticas en sus lóbulos. La vasculatura al doppler color fue aumentada.
Con base en lo anterior, la paciente se diagnostica con síndrome edematoso, falla cardíaca aguda y tirotoxicosis con baja probabilidad de tormenta tiroidea según escala de Burch y Wartofsky (10 puntos), bocio difuso hipervascular, anemia e hipoalbuminemia. La paciente recibió manejo intrahospitalario para sus comorbilidades y evolucionó satisfactoriamente. Es valorada por endocrinología y cirugía de cabeza y cuello, quienes consideraron realizar tiroidectomía total.
A la valoración patológica, la pieza quirúrgica estaba constituida por glándula tiroides que pesó 80 g, el lóbulo derecho midió 7 cm x 5 cm x 3 cm, el istmo midió 4 cm x 2 cm x 1 cm y el lóbulo izquierdo midió 5 cm x 4 cm x 2,5 cm. Macroscópicamente el lóbulo derecho e istmo no presentaron anormalidades. En el lóbulo izquierdo, hacia el polo inferior, se visualizó un nódulo bien circunscrito que midió 0,5 cm x 0,3 cm, de color blanquecino (Figura 1).
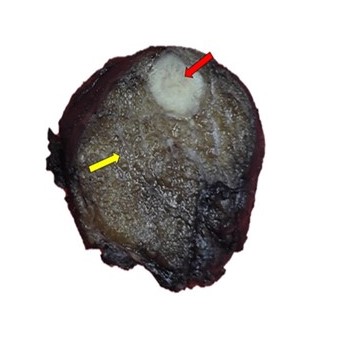
Figura 1
Pieza quirúrgica, en donde se visualiza el lóbulo tiroideo izquierdo con una lesión nodular, bien circunscrita, de color pardo claro y de aspecto sólido (flecha roja). La lesión está cerca a la cápsula del lóbulo. El parénquima tiroideo adyacente es de aspecto gelatinoso y no presenta tumoraciones (flecha amarilla)
El examen histológico de la lesión nodular del lóbulo izquierdo reveló una neoplasia maligna de linaje epitelial constituida por células cúbicas con núcleos que exhibían aumento del tamaño, superposición, aclaramiento de la cromatina, contornos nucleares irregulares y pseudoinclusiones. Las células se organizaban en papilas y folículos. El tumor distó 0,1 cm del margen de resección y no presentó angioinvasión, tampoco invasión linfática ni perineural. El lóbulo derecho e istmo fueron histológicamente benignos. Con base en lo anterior, se realiza el diagnóstico de MPT (Figura 2 y 3).
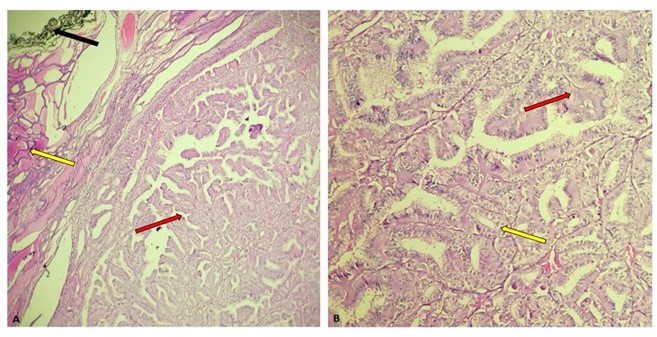
Figura 2.
A. Glándula tiroides comprometida por microcarcinoma papilar de tiroides (flecha roja). La neoplasia es bien circunscrita. Obsérvese como el tumor comprime el parénquima tiroideo sano (flecha amarilla). El tumor está cerca a la tinta china, sin estar en contacto con ella (flecha negra). Hematoxilina y Eosina, 10x. B. El tumor se compone de papilas (flecha roja) y folículos (flecha amarilla). Las papilas y folículos están tapizados por células cúbicas con núcleos ópticamente claros. Hematoxilina y Eosina, 10x.
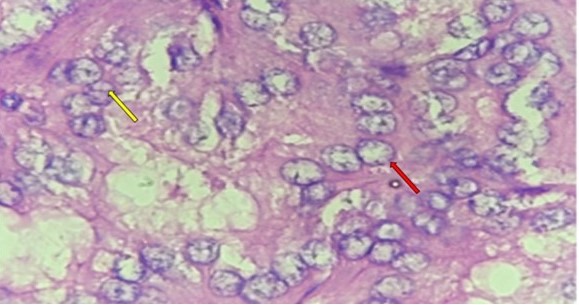
Figura 3.
Detalle citológico de los núcleos del microcarcinoma papilar de tiroides. Los tamaños son variables, muestran superposición, irregularidad del contorno nuclear y son ópticamente claros (flecha roja). También se visualizan pseudoinclusiones nucleares, las cuales corresponden a invaginaciones del citoplasma (flecha amarilla). Hematoxilina y Eosina, 40x.
DISCUSIÓN
La definición del MPT se realiza con base en el tamaño tumoral, el cual es ≤ 1 cm de diámetro asociado a las características histológicas que presenta el CPT. El diagnóstico siempre debe realizarse independientemente de si es incidental o no. Actualmente es la variante más común del CPT en los EE.UU. La mayoría son indolentes, pero algunos pueden presentar un comportamiento maligno; no obstante, a la fecha no existen parámetros biológicos o clínicos definidos para distinguir el MPT indolente de aquel que presenta un comportamiento maligno (3).
La prevalencia es del 30 % al 40 % de todos los CPT, su hallazgo es predominantemente incidental, pudiendo encontrarse en el 7 % al 17 % de las tiroidectomías realizadas por lesiones tiroideas benignas o malignas, y en el 6 % al 36 % de las autopsias en adultos que murieron por causas no endocrinas (4).
La etiología se ha asociado al uso terapéutico de radiación ionizante antes de los 20 años de edad, en aquellos pacientes sobrevivientes al desastre de Chernobyl, especialmente en niños, o después de la exposición a explosiones nucleares. Si bien se plantea la tiroiditis de Hashimoto como un factor de riesgo, no se ha logrado establecer una asociación directa. La afectación familiar se presenta en el 4,5 % de los casos, con un pronóstico similar al de la enfermedad esporádica (5).
La ecografía puede mostrar un nódulo irregular pequeño, con diámetro anteroposterior a transversal menor de 1 cm, mal delimitado, con márgenes borrosos, con áreas hipoecogénicas y microcalcificaciones. Los estudios de anatomía patológica preoperatorios se realizan mediante citología por aspiración con aguja fina. En la pieza quirúrgica, los diferentes patrones histológicos que puede mostrar el MPT son el papilar, folicular, morular, sólido, cribiforme, de células altas, oncocítico, de células en tachuela, entre otros. El tumor puede o no tener cápsula e infiltrar el estroma adyacente (6,7).
El pronóstico es bueno, la mayoría representan una enfermedad no progresiva y clínicamente inocua dado su carácter auto limitado. Los ensayos de vigilancia activa de 10 años mostraron aumento del tamaño entre el 7 % al 8 % y metástasis ganglionares entre el 1 % al 4 %. Sin embargo, una pequeña proporción tiene un comportamiento clínico agresivo. Estos representan las primeras etapas del CPT que eventualmente progresarán hacia tumores de mayor tamaño (6). Un metanálisis de 11 estudios mostró promedios de 7,2 % para la extensión extra-tiroidea microscópica, el 28 % para las metástasis en los ganglios linfáticos, el 0,7 % para las metástasis a distancia, el 5 % para la recurrencia del tumor y el 0,3 % para la muerte relacionada con el tumor (8).
Actualmente no existen parámetros biológicos o clínicos definidos para distinguir los tumores indolentes de bajo riesgo de los potencialmente agresivos. Nuevos estudios moleculares han establecido que la mutación del BRAF V600E junto con otras mutaciones oncogénicas en las líneas PIK3CA, AKT1, promotor TERT o TP53 pueden estar asociados con una enfermedad agresiva (9).
En cuanto al tratamiento del MPT, no existe a la fecha un consenso sobre ello. En general es similar a los CT > 1 cm. La lobectomía tiroidea se considera el tratamiento suficiente para los carcinomas intra-tiroideos unifocales pequeños en ausencia de radiación previa en cabeza y el cuello, carcinoma tiroideo familiar o ganglios cervicales clínicamente detectables (10). La vigilancia activa puede considerarse una alternativa a la cirugía en pacientes seleccionados con tumores de bajo riesgo sin metástasis en ganglios linfáticos clínicamente evidentes o invasión local (10). El diagnóstico de MPT incidental en muestras de resección subtotal de tiroides no es, por sí mismo, una indicación de tratamiento adicional (es decir, cirugía, yodo radiactivo) (9,10,11).
Teniendo en consideración todos los aspectos que engloban actualmente esta patología y a que se diagnostica cada vez más con mayor frecuencia, resulta vital para los estudiantes de pregrado, médicos generales, anatomía patológica, medicina interna, endocrinología y cirugía general/endocrina, conocer la definición y el adecuado diagnóstico, así como las implicaciones en el manejo de esta entidad para impactar de manera positiva en la calidad de vida y supervivencia de quienes la padecen.
REFERENCIAS
1. Nikiforov Y, Biddinger PW, Thompson LDR, editores.Diagnostic Pathology and Molecular Genetics of the Thyroid 2. edición, Filadelfia: Lippincott Williams & Wilkins; 2012. p.108-118.
2. Sierra MS, Soerjomataram I, Forman D. Thyroid cancer burden in Central and South America. Cancer Epidemiol. 2016;44(1):S150-S157. doi: 10.1016/j.canep.2016.07.017.
3. Asa SL. The current histologic classification of thyroid cancer. Endocrinol Metab Clin North Am. 2019 ;48(1):1-22. doi: 10.1016/j.ecl.2018.10.001.
4. Slijepcevic N, Zivaljevic V, Marinkovic J, Sipetic S, Diklic A, Paunovic I. Retrospective evaluation of the incidental finding of 403 papillary thyroid microcarcinomas in 2466 patients undergoing thyroid surgery for presumed benign thyroid disease. BMC Cancer. 2015;15:330. doi: 10.1186/s12885-015-1352-4.
5. Dideban S, Abdollahi A, Meysamie A, Sedghi S, Shahriari M. Thyroid papillary microcarcinoma: Etiology, clinical manifestations, diagnosis, follow-up, histopathology and prognosis. Iran J Pathol. 2016;11(1):1-19.
6. Domínguez JM, Nilo F, Martínez MT, Massardo JM, Muñoz S, Contreras T, et al. Papillary thyroid microcarcinoma: Characteristics at presentation, and evaluation of clinical and histological features associated with a worse prognosis in a Latin American cohort. Arch Endocrinol Metab. 2018;62(1):6-13. doi: 10.20945/2359-3997000000013.
7. Ito Y, Miyauchi A, Oda H. Low-risk papillary microcarcinoma of the thyroid: A review of active surveillance trials. Eur J Surg Oncol. 2018;44(3):307-315. doi: 10.1016/j.ejso.2017.03.004.
8. Tarasova VD, Tuttle RM. Current management of low risk differentiated thyroid cancer and papillary microcarcinoma. Clin Oncol (R Coll Radiol). 2017;29(5):290-297. doi: 10.1016/j.clon.2016.12.009.
9. Kim KJ, Kim SG, Tan J, Shen X, Viola D, Elisei R, et al. BRAF V600E status may facilitate decision-making on active surveillance of low-risk papillary thyroid microcarcinoma. Eur J Cancer. 2020;124:161-169. doi: 10.1016/j.ejca.2019.10.017.
10. Haugen BR, Alexander EK, Bible KC, Doherty GM, Mandel SJ, Nikiforov YE, et al. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Thyroid. 2016 ;26(1):1-133. doi: 10.1089/thy.2015.0020.
11. Haugen BR. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: What is new and what has changed? Cancer. 2017;123(3):372-381. doi: 10.1002/cncr.30360.
Notas de autor
capm2908@gmail.com
