TRATAMIENTO QUIRÚRGICO DEL TUMOR PRIMARIO EN PACIENTES CON CÁNCER DE MAMA EN ESTADIO IV
TRATAMIENTO QUIRÚRGICO DEL TUMOR PRIMARIO EN PACIENTES CON CÁNCER DE MAMA EN ESTADIO IV
Revista Venezolana de Oncología, vol. 34, núm. 4, pp. 193-203, 2022
Sociedad Venezolana de Oncología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 3.0 Internacional.
Recepción: 22 Abril 2022
Aprobación: 01 Julio 2022
Resumen: OBJETIVO: Analizar el impacto en la sobrevida en pacientes con cáncer de mama estadio IV a las que se realizó tratamiento quirúrgico del tumor primario en el servicio de patología mamaria del Servicio Hospitalario Oncológico. MÉTODO: Estudio retrospectivo, longitudinal, analítico, descriptivo. La muestra estuvo conformada por 106 pacientes con diagnóstico de cáncer de mama estadio IV, cumpliendo criterios de inclusión, tomando en consideración las historias clínicas en el servicio de historias médicas. Todas las pacientes cumplieron tratamiento inicial basado en antraciclinas y taxanos, seleccionando 71 pacientes para tratamiento quirúrgico. La tabulación y procesamiento de la información se realizó mediante base de datos en Excel y sistema estadístico SPSS22. RESULTADOS: 71 pacientes fueron sometidas a cirugía (66,98 %), 35 (33,2 %) sólo a quimioterapia. Tipo histológico más frecuente fue ductal 80,2 %, 68,9 % eran T4, 43,4 % N1, el sitio más frecuente de metástasis fue óseo, 84 % oligometastásicas, la cirugía más realizada fue la mastectomía total 32,1 %, no paliativa 84 %. La supervivencia global fue de 69,9 vs., 30,6 meses en pacientes operadas y no operadas. El período libre de progresión fue de 47,3 en pacientes operadas vs., 11,02 meses en las no operadas. Con asociación al riesgo de muerte y sobrevida el estatus ganglionar, tratamiento quirúrgico, metástasis en más de dos órganos y distinta localización ósea. CONCLUSIÓN: Es estudio demostró beneficio en términos de supervivencia global y libre de progresión con el tratamiento quirúrgico del tumor primario.
Palabras clave: Cáncer, mama, estadio IV, cirugía del tumor primario, supervivencia.
Abstract: OBJECTIVE: To analyze the impact on survival in patients with stage IV breast cancer underwent surgical treatment of the primary tumor in the service of mammary pathology of our service in the period 2006-2016. METHOD: Retrospective, longitudinal study, analytical and descriptive. The sample consisted of 106 patients diagnosed with stage IV breast cancer, treated at the breast pathology service, meeting the inclusion criteria, taking into account the histories available in the medical histories service. All the patients fulfilled initial systematic treatment based on anthracyclines and taxanes, selecting 71 patients for surgical treatment. The tabulation and processing of the information was done through a database in excel, and statistical system SPSS22. RESULTS: 71 patients underwent surgery (66.98 %), 35 (33.2 %) only to chemotherapy. The most frequent histological subtype was the ductal 80.2 %, 68.9 % were T4, 43.4 % N1, the most frequented site of metastasis was bone, oligo-metastatic 84 %, the most performed surgery was total mastectomy 32.1 %, not palliative 84 %. The overall survive was 69.9 vs. 30.6 months in patients operated and not operated. The progression free period was 47.3 in operated patients vs. 11.02 months in non-operated patients. Associated with the risk of death and survival, lymph node status, surgical treatment, metastasis in more than two organs and other than bone localization. CONCLUSION: This study showed benefit in terms of overall survive and free survival whiteout progression whit the surgical treatment of the primary tumor.
Keywords: Cancer, breast, cancer, stage IV, primary tumor surgery, survival.
INTRODUCCIÓN
Según las estadísticas hasta un 6 % del cáncer de mama (CM) se diagnostica en estadio IV (metastásico) con una supervivencia global (SG) en promedio de 40 meses, influenciada de forma adversa por factores como metástasis múltiples y diferentes órganos afectados (1). Por lo cual se ha considerado al cáncer de mama metastásico (CMM) como una enfermedad incurable; con baja supervivencia a los 5 años. En consecuencia, el objetivo del tratamiento sistémico se ha orientado a paliar los síntomas y mejorar la calidad de vida, reduciendo la cirugía del tumor primario en estas pacientes como herramienta para prevenir o tratar las complicaciones locales tales como sangrado, infección o ulceración del tumor. Sin embargo, es cierto que con las nuevas modalidades de tratamiento desarrolladas en los últimos 25 años la SG media ha aumentado (3 %-30 %), planteando la premisa de que este grupo de pacientes pueden alcanzar mejores tasas de SG y libre de enfermad (SLE), especialmente en pacientes con metástasis únicas y limitadas, con tasas SLE de hasta 20 años (2).
La historia natural del CMM está cambiando, el diagnóstico de enfermedad con baja carga tumoral y el desarrollo de nuevos tratamientos sistémicos se han traducido en mayores tasas de SG y SLE. El paradigma de la cirugía en CMM como tratamiento paliativo está siendo ampliamente cuestionado en base a múltiples revisiones retrospectivas en la última década, las cuales han sugerido beneficio en la supervivencia en mujeres con tumor primario intacto resecado. Estas revisiones pueden contener sesgos como edad joven, baja carga tumoral y características biológicas más favorables, pero esto dio pie a múltiples estudios aleatorizados para evaluar el valor del tratamiento local del tumor primario en pacientes con enfermedad a distancia (3).
Estos estudios han sugerido que la resección quirúrgica del tumor primario en pacientes con CMM puede mejorar la supervivencia. Esta observación es intrigante, ya que puede brindar la opción de un tratamiento para la enfermedad que se ha considerado históricamente intratable (3).
En la actualidad existen datos contundentes que la resección quirúrgica del tumor primario como tratamiento inicial descrito para otros cánceres metastásicos (riñón, colon, melanoma), brinda beneficio en términos de SG y SLE (1). De manera exhaustiva, en el CMM se ha investigado el beneficio en cuanto a SG en el contexto de aspectos demográficos, histopatología, carga metastásica y tipo de cirugía realizada.
Otro factor ampliamente estudiado ha sido el estatus ganglionar. Se ha postulado que el valor de la Punción aspiración con aguja fina (PAAF) está en su habilidad para decidir a cuáles pacientes estadificar la axila, evitando así la cirugía axilar en pacientes estadio IV. También se evaluó el resultado en biopsia de ganglio centinela (BGC) vs., disección linfática axilar (DGA). Se demostró que el ultrasonido axilar positivo estuvo asociado con un menor número de pacientes seleccionadas para cirugía; como se esperaba las pacientes con PAAF positiva estuvieron asociadas a realización de disección axilar evitando la BGC, sin demostrar beneficio adicional en supervivencia con la disección axilar sobre el tratamiento local y solo BGC, estudios previos han tenido similares resultados (4).
En el estudio NSABP-B4 en el que se comparó la mastectomía radical con la mastectomía total, cuestionando el beneficio en supervivencia con la DGA. Ciertamente se ha encontrado beneficio con la DGA en pacientes con enfermedad axilar voluminosa sin metástasis a distancia; sin embargo, no ha probado tener un beneficio estadísticamente significativo en términos de SG una vez que ha ocurrido metástasis a distancia. Ya que existe un potencial beneficio en la supervivencia asociada a cirugía en pacientes metastásicas, pareciera que todas las pacientes que no presentan síntomas de enfermedad diseminada, ni enfermedad metastásica extensa deben someterse a cirugía local y DGA, por tanto, omitir la PAAF con ultrasonido axilar (si la enfermedad es de bajo volumen) y realizar disección axilar es seguro sin afectar el resultado sin metástasis a distancia, aunque la mayoría de estudios han sido retrospectivos (5).
En vista de tantas interrogantes respecto al tratamiento del CMM, se planteó analizar el impacto en la supervivencia en las pacientes con cáncer de mama estadio IV a las que se realizó tratamiento quirúrgico del tumor primario en el servicio de patología mamaria del Servicio Oncológico Hospitalario del IVSS
MÉTODO
TIPO DE ESTUDIO
La actual investigación se desarrolla bajo un diseño retrospectivo de tipo longitudinal, analítico y descriptivo, la población estuvo conformada por pacientes con cáncer de mama estadio IV atendidos en el servicio de oncología del Hospital Oncológico Padre Machado desde enero 2006 a diciembre de 2016.
La muestra fue seleccionada mediante una técnica de muestreo no probabilístico intencional u de opinión, tomando en consideración las historias disponibles en el servicio de historias médicas que correspondan a los criterios de inclusión.
Los criterios de inclusión fueron: pacientes con diagnóstico de carcinoma de mama y metástasis a distancia confirmada por biopsia de la misma o estudios de imagen, pacientes menores de 90 años con adecuada función cardíaca y hepática, expectativa de vida de al menos un año aptas a recibir tratamiento sistémico con antraciclinas, hormonoterapia y/o terapias target, pacientes con cáncer de mama estadio IV y enfermedad medible, pacientes con cáncer de mama estadio IV con respuesta parcial, completa o enfermedad estable, posterior a tratamiento sistémico inicial aptas para cirugía del tumor primario.
Los criterios de exclusión de los sujetos en el estudio son los siguientes: pacientes con tratamiento previo al ingreso al servicio de patología mamaria del SOH IVSS (cirugía, quimioterapia o radioterapia), pacientes con progresión local o a distancia durante la quimioterapia de inducción, pacientes con alteración de la función hepática, cardiorrespiratoria o renal no aptas a procedimiento quirúrgico.
Se elaboró solicitud escrita, de las historias clínicas al departamento de estadísticas del SOH IVSS, se cumplió el cronograma de revisión se procedió a cotejar fechas de realización de historia clínica de ingreso al servicio y de discusión de caso para verificar que corresponda a la incluida dentro del período de estudio.
Luego se procedió a la toma de los siguientes datos: fecha, edad al momento de diagnóstico, sexo, tipo de diagnóstico, estadio clínico, reporte de inmunohistoquímica, tamaño tumoral, estatus ganglionar, presencia de metástasis, procedimiento quirúrgico realizado, supervivencia, estatus pos tratamiento, fecha de última consulta.
Los datos se obtuvieron, al aplicar el instrumento diseñado como la historia clínica del paciente. Luego, se procedió a su ordenación, se obtuvieron datos para verificar el cumplimiento de los objetivos específicos en la investigación, según los indicadores contemplados en la operacionalización de las variables.
La información recopilada retrospectivamente y expresada en forma de media, con desviación estándar y las variables comparadas mediante cuadros, gráficos porcentuales y de líneas, almacenada en una base de datos computarizada (Microsoft Office Excel 2010), y posteriormente en el sistema de datos estadísticos SPSS 22 permitió obtener las conclusiones respectivas.
Por lo tanto, el autor registró la información clínica pertinente en un instrumento diseñado para tal fin, concatenado con la operacionalización de variables, dicha información de resultados se relacionó con otras investigaciones para presentar la discusión y las conclusiones pertinentes.
Para los datos de supervivencia se aplicaron la fórmula Kaplan-Meier, según los subtipos: pk = pk-1. (Rk-fk)/rk; se relacionarán las curvas de supervivencia libre de progresión y supervivencia global, el tipo de recaída y los subtipos intrínsecos y se presentan en una Figura de supervivencia emulado a través del programa Excel y SPSS22.
RESULTADOS
Se incluyeron en el estudio a 106 pacientes con cáncer de mama estadio IV, atendidas en la consulta del servicio de patología mamaria de nuestro centro en el período comprendido entre 2006-2016, durante un seguimiento promedio de 33,6 meses (rango 3-102), todas recibieron tratamiento sistémico de entrada basado en un esquema de antraciclinas y taxanos durante 6 ciclos; de éstas, 71 pacientes (66,98 %) fueron seleccionadas para tratamiento quirúrgico del tumor primario y 35 casos (33,2 %) se mantuvieron con tratamiento sistémico y radioterapia en caso de requerirla.
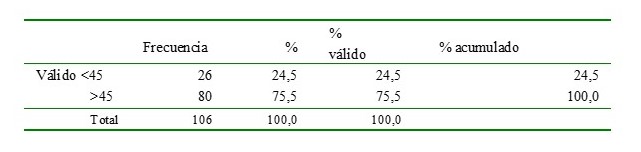
La media de edad de las pacientes con cáncer de mama metastásico incluidas en el estudio fue de 54,9 años (rango 25-88), 24,5 % (n: 26) menores de 45años y 75,5 % (n: 80) mayores de 45 años.

Cuadro 1.
Edades
Cuadro 2.
Frecuencia, % acumulado
El subtipo histológico más frecuente fue el ductal 80,2 % (n:85), seguido en orden de frecuencia por el subtipo lobulillar 12,3 % (n:13), otros menos frecuentes fueron el subtipo histológico papilar 1,9 %, micropapilar 1,9 %, ducto-lobulillar 1,9 %, un caso de cáncer de mama metaplásico y un caso de sarcoma del estroma mamario 0,9 % ambos.
De acuerdo a la lateralidad, se observó afectación por cáncer de mama estadio IV en la mama izquierda en 58,5 % (n: 62) y 41,5 % en la mama derecha (n: 44).
La frecuencia por subtipo molecular fue: Triple negativo 28,3 % (n: 30), Luminal A 26,4 % (n: 28), Luminal B Her2 negativo 22,6 % (n: 24), Her 2 neu +++ 11,3 % (n: 12) y Luminal B Her2 positivo 10,4 % (n: 11).
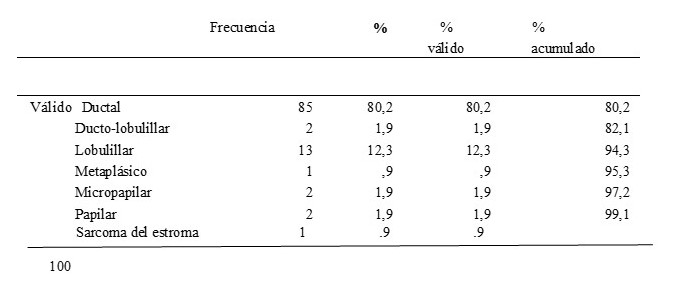
Cuadro 3
Tipo histológico
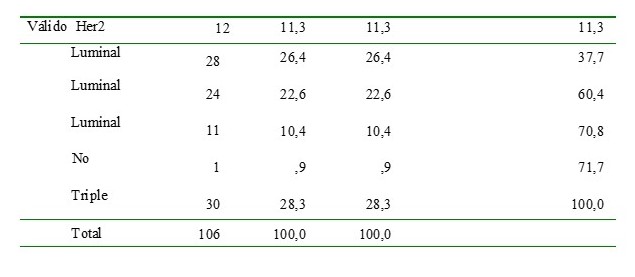
Cuadro 4.
Subtipo molecular
Respecto a la "T" de la estadificación TNM de la AJCC 7a edición, el 68,9 % (n: 73) fueron T4, 14,2 % (n: 15) T3, 12,3 % T2 (n: 13) y 4,7 % (n: 5) T1.
Al evaluar el estatus ganglionar al diagnóstico, se observó que el 43,4 % (n:46) fueron N1, 38,7 % (n: 41) N2, 16 % (n:17) N3.
Los sitios de metástasis en orden de frecuencia fueron óseos 43,4 % (n:46), pulmón 20,8 % (n:22), hígado 5,7 % (n:6), axila contralateral 1,9 % (n:2); siendo el 84 % oligometastásicas (n:90) y 15 % polimetastásicas (n:16).
El 51,9 % (n:55) presentaron al análisis de inmunohistoquímica un Ki67 menor de 25 %, 48,1 % (n: 51) mayor de 25 %.
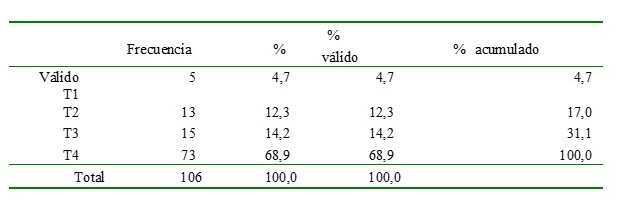
Cuadro 5
Tamaño tumoral
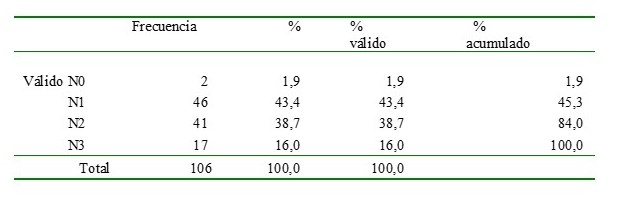
Cuadro 6.
Estatus ganglionar

Cuadro 7
Metástasis
El grado de diferenciación histológica en las pacientes evaluadas fue G2 66 % (n: 70), G3 31,1 % (n: 33), G1 2, 8% (n: 3).
Del total de pacientes evaluadas, el 28,3 % (n: 30) presentaron comorbilidades; hipertensión arterial 24,5 % (n: 26), diabetes mellitus tipo 2 1,9 % (n: 2), ambas 0,9 % (n: 1) y un caso con hepatitis B 0,9 % (n: 1).
En cuanto al tipo de tratamiento quirúrgico realizado luego de respuesta parcial, completa, enfermedad estable o a título paliativo en las pacientes evaluadas, la mastectomía total correspondió al 32,1 % (n:34), mastectomía radical modificada tipo Madden 17,9 % (n:19), mastectomía parcial 9,4 % (n:19) y mastectomía radical modificada tipo Forrest 4,6 % (n:5), mastectomía parcial con disección axilar 1,9 % (n:2) y mastectomía total más ventana de músculo pectoral mayor 0,9 % (n:1).
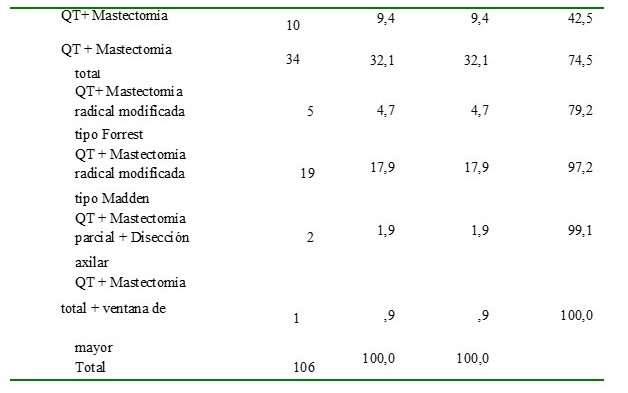
Cuadro 8.
Intervenciónes quirúrgicas realizadas
Del total de pacientes a las que se realizó algún procedimiento quirúrgico del tumor primario (66,8 %), el 84,5 % (n: 60) tuvo indicación no paliativa; mientras que la cirugía con carácter paliativo se realizó en 15,5 % (n: 11).
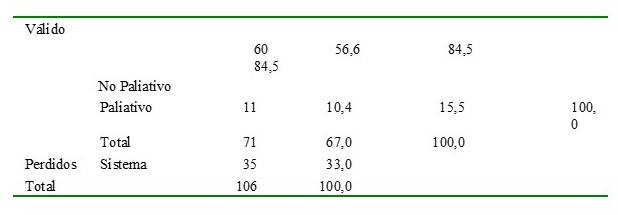
Cuadro 9
Intención de cirugía
Al evaluar la SG con las curvas estadísticas de Kaplan-Meier en las pacientes de esta investigación, se observó una supervivencia estimada a 10 años de 30,6 meses en el grupo de pacientes no operadas; mientras que el grupo de pacientes operadas fue de 69,9 meses, con un intervalo de confianza de 95 % (21,7-39,5) y (59-80,8), respectivamente (P:0,00).
La SG del total de pacientes evaluadas en la investigación fue 59,4 % (n: 63), 28,6 % (n:10) no operadas, 74,6 % en el grupo de pacientes operadas (n: 53).
La media calculada en meses de SLP para el grupo de pacientes tratadas sin cirugía fue de 11,02 meses (IC 95 % 6,1-15,9), y para el grupo de pacientes operadas 47,3 meses (IC 95 % 38,09-56,51), (P: 0,00).
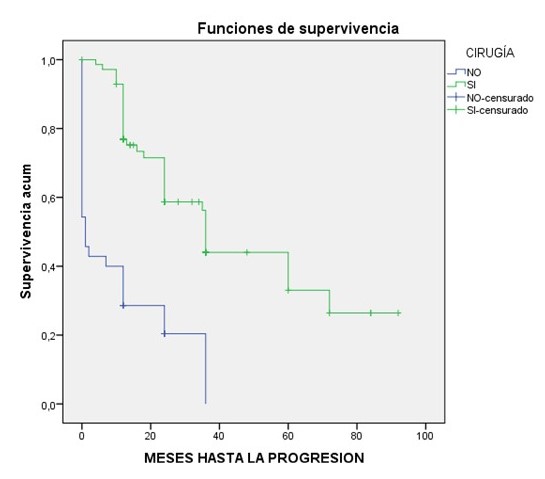
Figura 1
Supervivencia. Meses hasta la progresión
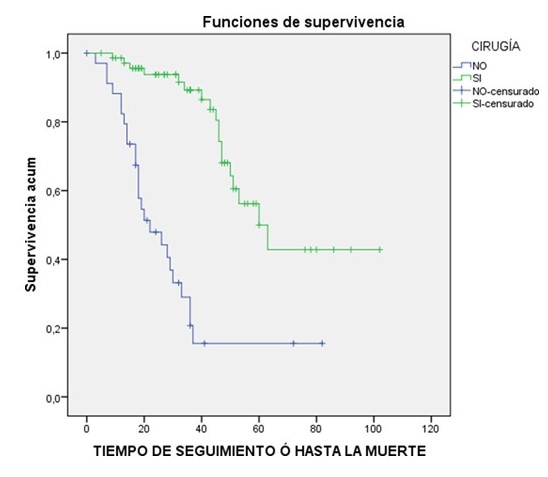
Figura 2.
Timpo de seguimiento hasta la muerte
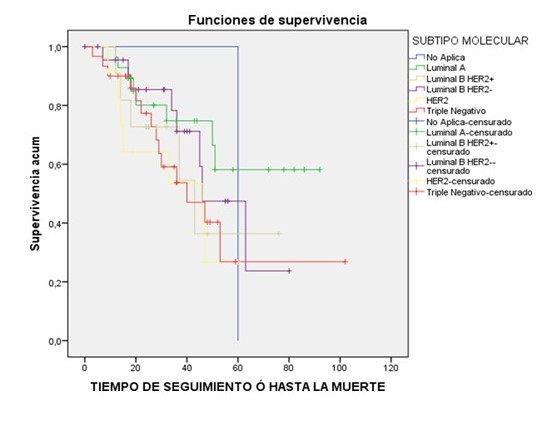
Figura 3
Supervivencia. Según subtipo molecular
Al aplicar el análisis multivariable de Regresión de Cox el riesgo de ocurrencia de muerte o influencia en la supervivencia fue estadísticamente significativo en las pacientes con ganglios positivos, para N1(Hazard ratio [HR] 0,00; IC 95 % 0,00), N2 (HR 0,4; IC 95 % 0,17-1,07), y N3 (HR 1,38; IC 95 % 0,6-3,09 P:0,01), en pacientes polimetastásicas vs., oligometastásicas (HR 0,49, IC 95 % 0,25-0,99) (P:0,04), metástasis visceral o en localizaciones distintas a la ósea, visceral (HR 5129,3; IC 95 % 0,00-3,43), óseo y visceral (HR 17847,4; IC 95 % 0,00-1,19), visceral y ganglionar contralateral (HR 16752,1; IC 95 % 0,00- 6,44) (P:0,02), y en el grupo de cirugía (HR 6,027; IC 85 % 3,1-11,36) (P:0,00).
(En este mismo análisis multivariable no se encontró influencia en la supervivencia ni asociación entre el riesgo acumulado de muerte y las variables independientes Ki67 mayor o menor de 25 % (HR 1,03, IC 95 % 0,5-1,9) (P:0,9), sobreexpresión de Her2neu (HR 0,5; IC 95 % 0,27-1,04) (P:0,06), receptores de estrógeno (HR 1,7; IC 95 % 0,9-3,1) (P:0,08), receptores de progesterona (HR 1,6; IC 95 % 9,9-3,01) (P:0,10), subtipo molecular triple negativo (HR 0,83, IC 95 % 0,42-1,62) (P:0,5), presencia de comórbidos (HR 1,2; IC 95 % 0,6-2,7) (P:0,49), grupo etario mayor o menor de 45 años (HR 1,1; IC 95 % 0,5-2,1) (P: 0,72), tamaño tumoral, en T2 (HR 0,00; IC 95 % 0,0), T3 (HR 0,17; IC 95 % 0,043-0,74), T4 (HR 0,6; IC 95 % 0,25-1,68) (P:0,11), grado de diferenciación histológica para G2 (HR 1,9; IC 95 % 0,68-5,3) y G3 (HR 0,7; IC 95 % 0,31,4) (P: 0,13), o disección axilar como factor relacionado a mejoría en la supervivencia (HR 0,4; IC 95 % 0,05-3,37) (P: 0,25). La media de supervivencia calculada por curva de supervivencia respecto a los subtipos moleculares fue de 66,8 meses para el subtipo Luminal A, 51,7 meses para Luminal B Her2 negativos, triple negativo 50,6 meses, Luminal B Her2 positivo 46,1 meses y 36,6 meses para el subtipo Her 2 neu positivo (IC 95 % 48,8-66,5; P:0,38).
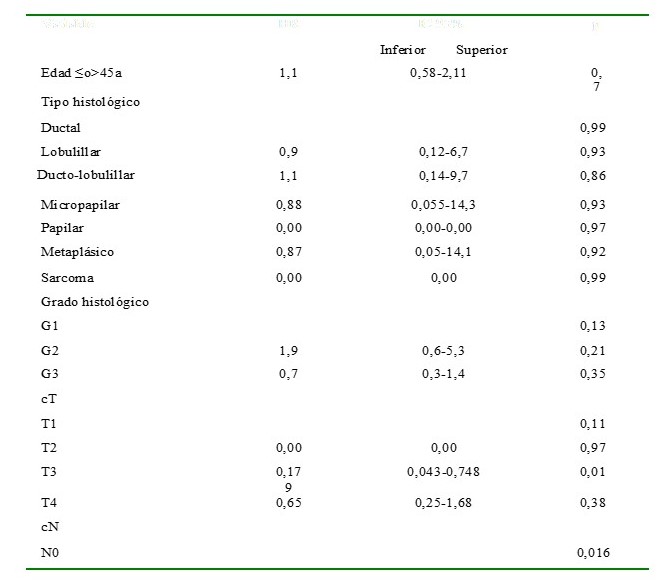
Cuadro 10.
Edad, tipo histológico, grado de difernciación, tamaño tumoral
Tipos de intervenciones
DISCUSIÓN
El impacto del tratamiento locorregional en la supervivencia de pacientes con cáncer de mama estadio IV ha sido ampliamente investigado, con resultados contradictorios; la mayoría ha fallado en demostrar un beneficio en la SG, mientras que otros demuestran mejoría en la SG en pacientes con determinadas características como la edad, estatus performance y presencia de comórbidos, relacionadas al comportamiento biológico del tumor y a factores anatomoclínicos (tamaño tumoral, grado de diferenciación, estatus ganglionar, positividad de receptores hormonales, sobreexpresión de Her2 neu, índice de proliferación celular, respuesta a la quimioterapia, entre otros). El carácter retrospectivo de los estudios, ausencia de criterios de inclusión en muchas de las series y la detección de sesgos de selección en algunas de ellas hacen que las conclusiones de los mismos sean cuestionadas y se mantenga la controversia sobre el efecto de la cirugía en la supervivencia.
En el servicio de patología mamaria de nuestro centro como protocolo, todas las pacientes con estadio IV de cáncer de mama reciben de entrada tratamiento sistémico con esquemas basados en antraciclinas asociado a taxanos. Durante el período 2006-2016, se identificaron como muestra 106 pacientes, que cumplieron dicho esquema de quimioterapia, 71 pacientes (66,98 %) fueron seleccionadas para tratamiento quirúrgico del tumor primario para control local por respuesta parcial, completa o enfermedad estable, el 84,5 % (n:60) tuvo indicación no paliativa; mientras que la cirugía con carácter paliativo se realizó en 15,5 % (n:11).
En el estudio que presentamos, el tratamiento quirúrgico del tumor primario se asoció con una mayor supervivencia (30,6 vs. 69,9 meses) al compararlo con el grupo de pacientes a las que no se realizó ningún procedimiento quirúrgico en un seguimiento promedio de 33,6 meses (rango 3-102).
Otros autores coinciden con nuestros resultados y concluyen que la cirugía locorregional del tumor primario mejora la supervivencia en pacientes con cáncer de mama metastásico. En un estudio retrospectivo con una muestra de109 pacientes con cáncer metastásico de mama, sometieron a 52 pacientes a cirugía luego de quimioterapia, reportando una supervivencia significativamente mayor en las pacientes operadas que tenían pocos sitios de metástasis (P:0,001), sin diferencias significativas en cuanto al número de metástasis (P:0,35), manteniendo mejoría en la SG al realizar un análisis multivariable de regresión de Cox a 24 meses de seguimiento sobre todo en las pacientes oligometastásicas y que recibieron quimioterapia (4,5). Neuman y col., en su estudio prospectivo realizado en el período 2000-2004 en 186 pacientes con cáncer de mama estadio IV, seleccionadas como candidatas a cirugía aquellas pacientes Her2 negativas (P 0,01), tumores de menor tamaño (P 0,05) y metástasis solitarias (P 0,001), de las cuales se realizó cirugía a 69 (37 %), reportó una tendencia significativa a la mejoría en la supervivencia de las pacientes sometidas a cirugía que expresaban receptores de estrógeno positivos, receptores de progesterona positivos y Her2 neu negativo, identificados como factores predictivos de mejoría en la supervivencia. La media de supervivencia fue de 35 meses (P 0,004), sin beneficio en las pacientes triple negativo, lo cual sugiere que el impacto en el control local es mucho mejor con el uso de terapias target (6).
La SLE calculada por curva de supervivencia de Kaplan-Meier, permitió demostrar en esta investigación que la cirugía favoreció en términos de meses de período libre de progresión a las pacientes a las que se realizó algún tipo de tratamiento quirúrgico del tumor primario 47,3 meses (IC 95 % 38,09-56,51), (P: 0,00) en comparación con las pacientes que sólo recibieron tratamiento sistémico acompañado o no de radioterapia si lo ameritaban que fue de 11,02 meses (IC 95 % 6,1-15,9). Nguyen y col., demostraron el beneficio del tratamiento locorregional de las pacientes con cáncer de mama metastásicas en comparación con las que sólo recibieron quimioterapia, con una tasa de SG a 5 años de 21 % vs. 14 % y período libre de progresión de 72 % vs. 46 % (P<0,001 ambas), lo cual apoya nuestros resultados (7).
En pro de establecer criterios para seleccionar a las pacientes con cáncer de mama estadio IV que se beneficiarían de tratamiento quirúrgico del tumor primario, se demostró mediante un análisis multivariable de regresión de Cox la relación estadísticamente significativa con las pacientes ganglios negativos, para N1(hazard ratio [HR] 0,00; IC 95 % 0,00), N2 (HR 0,4; IC 95 % 0,17-1,07), y N3 (HR 1,38; IC 95 % 0,6-3,09), (P: 0,01), oligometastásicas (HR 0,49, IC 95 % 0,25-0,99) (P: 0,04), cuyo sitio de metástasis fuese únicamente óseo (P: 0,02), y a las que se realizó tratamiento quirúrgico (HR 6,027; IC 85 % 3,1- 11,36) (P: 0,00).
Otro estudio respecto al tratamiento quirúrgico en pacientes con cáncer de mama metastásico encontró beneficio en la SG, tasa libre de recaída y período libre de progresión en 75 pacientes oligometastásicas tratadas entre 1980-2010, con tasas de SG de 185 meses y período libre de progresión de 68,5 meses, resultados superiores a los obtenidos en nuestro estudio; lo cual probablemente se deba a que las pacientes de nuestro estudio incluyeron aquellas polimetastásicas, reiterando el beneficio de la cirugía en las pacientes que cursan con uno o hasta dos órganos con metástasis y que hayan respondido al tratamiento sistémico inicial, considerando a este un subgrupo de pacientes con mayor supervivencia y mejor pronóstico, con razonable probabilidad de cura (8).
Este trabajo no demostró influencia o asociación estadísticamente significativa en términos de supervivencia ni riesgo acumulado de muerte con las variables independientes Ki67 mayor o menor de 25 % (HR 1,03, IC 95 % 0,5-1,9) (P: 0,9), sobreexpresión de Her2neu (HR 0,5; IC 95 % 0,27-1,04) (P: 0,06), receptores de estrógeno (HR 1,7; IC 95 % 0,9-3,1) (P: 0,08), receptores de progesterona (HR 1,6; IC 95 % 9,9-3,01) (P: 0,10), subtipo molecular triple negativo (HR 0,83, IC 95 % 0,42-1,62) (P: 0,5), presencia de comórbidos (HR 1,2; IC 95 % 0,6-2,7) (P: 0,49), grupo etario mayor o menor de 45 años (HR 1,1; IC 95 % 0,5-2,1) (P: 0,72), tamaño tumoral (P: 0,11), grado de diferenciación histológica (P: 0,13), o disección axilar como factor relacionado a mejoría en la supervivencia (HR 0,4; IC 95 % 0,05-3,37) (P: 0,25); resultando contradictorio al compararlo con diversos estudios como el de Rashaan y col., donde concluyen que las mujeres con factores pronósticos más favorables (jóvenes, sin comorbilidades, con tumores pequeños, receptores hormonales positivos y oligometastásicas) fueron operadas con mayor frecuencia, demostrando una asociación entre el tratamiento quirúrgico y la supervivencia (9).
Similares resultados obtuvieron Rapiti y col., en el que pusieron de manifiesto que las mujeres tratadas mediante cirugía eran más jóvenes, tumores de tamaño clínico menor (cT) y menor afectación clínica de los ganglios axilares (cN), con una única localización metastásica, donde concluyen que las mujeres con factores pronósticos más favorables (jóvenes, sin comorbilidades, con tumores pequeños, receptores hormonales positivos y oligometastásicas) fueron operadas con mayor frecuencia, demostrando una asociación entre el tratamiento quirúrgico y la supervivencia (10) .
Concluimos en que el CM en pacientes metastásicas en nuestro país representa un porcentaje importante, por la imposibilidad para el diagnóstico o tratamiento precoz, bien sea por falta de programas adecuados de pesquisa o dificultad de acceso al sistema público de salud. Aunque el manejo quirúrgico de este subgrupo de pacientes ha sido controversial.
Esta investigación, aunque retrospectiva, ha demostrado un sólido beneficio en la realización de mastectomías no paliativas en el contexto de pacientes con CM estadio IV, especialmente en pacientes oligometastásicas; suponiendo un claro beneficio tanto en SG como en período libre de enfermedad.
Con base en nuestros resultados se recomienda ofrecer la opción de mastectomía total a todas las pacientes CM estado IV, especialmente a aquellas oligometastásicas, una vez culminado el tratamiento sistémico, con evidencia clínica e imagenológica de respuesta y/o enfermedad estable.
En un futuro se planteará, la realización de un estudio prospectivo, que el grupo de pacientes metastásicas, se aborde el manejo quirúrgico de la mama, y por qué no, de la axila.
REFERENCIAS
1. Lotersztajn N, Héquet D, Mosbah R, Rouzier R. Place du traitement chirurgical locorégional chez les patientes pré sentant un cancer du sein métastatique d’emblée. Gynécologie Obstétrique & Fertilité. 2015;43(4):304-308.
2. Rubio IT. Cirugía del tumor primario en cáncer de mama metastásico: ¿podemos contribuir a mejorar la supervivencia? Cir Esp. 2008;83(2):61-64.
3. Khan SA, MD. Surgical management of the novo stage IV breast cancer. Sem Radiat Oncol. 2016;26(1):79-86.
4. Quinn M, Kealy R, O'Meara S, Whelan M, Ennis R, Malone C, et al. Is there a role for locoregional surgery in stage IV breast cancer? Breast. 2015;24(1):32-37.
5. Fisher B, Jeong J, Anderson S, Bryant J, Fisher E, Wolmark N. Twenty-five-year follow-up of a randomized trial comparing radical mastectomy, total mastectomy, and total mastectomy followed by irradiation. N Engl J Med. 2002;347(8):567-575.
6. Neumann HB, Morrogh M, Gonen M, Van Zee KJ, Morrow M, King TA. Stage IV breast cancer in the era of targeted therapy: Does surgery of the primary tumor matter? Cancer. 2010; 116(5):1226-1233.
7. Nguyen DHA, Truong PT, Lesperance M, Alexander C, Walter CV, Hayashi E, et al. Can locoregional treatment of the primary tumor improve outcomes for women with stage IV breast cancer at diagnosis? Int J Radiat Oncol Biol Phys. 2012;84:39-45.
8. Kobayashi T, Ischia T, Sakuyama T, Arakawa Y, Nagasaki E, Aiba K, et al. Possible clinical cure of metastatic breast cancer: Lessons from our 30-year experience with oligometastatic breast cancer patients and literature review. Breast Cancer. 2012;19(3):218-237.
9. Rashaan ZM, Bastiaannet E, Portielje JE, van de Water W, van der Velde S, Ernst MF, et al. Surgery in metastatic breast cancer: Patients with a favorable profile seem to have the most benefit from surgery. Eur J Surg Oncol. 2012;38(1):52-56.
10. Rapiti E, Verkooijen HM, Vlastos G, Fioretta G, Neyroud-Caspar I, Sappino AP, et al. Complete excision of primary breast tumor improves survival of patients with metastatic breast cancer at diagnosis. J Clin Oncol. 2006;24(18):2743-2749.
Notas de autor
vanessapifanodiaz@gmail.com