TUMOR MIOFIBROBLÁSTICO INFLAMATORIO PULMONAR INTRAPARENQUIMATOSO: UN DIAGNÓSTICO EXCEPCIONAL Y CONFUSO. REPORTE DE CASO CLÍNICO
TUMOR MIOFIBROBLÁSTICO INFLAMATORIO PULMONAR INTRAPARENQUIMATOSO: UN DIAGNÓSTICO EXCEPCIONAL Y CONFUSO. REPORTE DE CASO CLÍNICO
Revista Venezolana de Oncología, vol. 35, núm. 1, pp. 54-61, 2023
Sociedad Venezolana de Oncología

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 12 Septiembre 2022
Aprobación: 12 Noviembre 2022
Resumen: OBJETIVO: El pseudotumor inflamatorio es un proceso no neoplásico caracterizado por crecimiento anormal de las células inflamatorias, es una entidad infrecuente representando tan solo 0,7 % de los tumores pulmonares, no existe una predisposición por sexo o raza. CASO CLÍNICO: Paciente masculino de 41 años de edad, sin antecedentes patológicos personales ni familiares con procesos respiratorios de vías bajas caracterizado por tos no productiva acompañada de dolor torácico, motivo por el cual se le indica radiografia de tórax, se descubrió una imagen tipo nodular periférica en el 1/3 medio del pulmón derecho, de 1 cm de diámetro, sin calcificaciones en su interior bien delimitado. Catorce meses después de la radiografia inicial, se aprecia aumento de dicha lesión con un diámetro de 3 cm aproximadamente, se realiza estudio tomográfico confirma imagen de patrón nodular localizada a nivel de segmento lateral de lóbulo pulmonar medio que mide 2,5 cm x 1,8 cm de diámetro anteroposterior y transversal con un coeficiente de 27 UH, con presunción diagnóstica de nódulo subpleural en relación con mesotelioma. Se practica exéresis de la lesión nodular localizada en el parénquima pulmonar del lóbulo medio segmento lateral, con márgenes bien definidos. El estudio anatomopatológico: tumor miofibroblástico inflamatorio de pulmón. Se solicita estudio inmunohistoquímico que confirma el diagnóstico. CONCLUSIÓN: Tumor de baja malignidad con buena respuesta al tratamiento quirúrgico en menor medida al farmacológico. Pacientes debe permanecer en control y seguimiento clínico para detectar posibles recurrencias o signos de malignidad.
Palabras clave: Pulmón, pseudotumor inflamatorio, tumor miofibroblástico inflamatorio, inmunohistoquímica.
Abstract: OBJECTIVE: The inflammatory pseudotumor is a non neoplastic process characterized by abnormal growth of inflammatory cells, it is an uncommon entity representing only 0.7 % of lung tumors, there is no predisposition by sex or race. CLINICAL CASE: Male patient of 41 years of age, without personal or family pathological history with lower respiratory processes characterized by non productive cough accompanied by chest pain, chest X-ray is indicated, a peripheral nodular image was discovered in the middle 1/3 of the right lung, 1 cm in diameter, without calcifications in its well delimited interior. Fourteen months after the initial x-ray, there is an increase in this lesion with a diameter of approximately 3 cm, a tomographic study is performed confirms image of nodular pattern located at the level of the lateral segment of of the middle pulmonary lobe that measures 2.5 cm x 1.8 cm of anteroposterior diameter and and cross sectional with a coefficient of 27 UH, with a diagnostic presumption of subpleural nodule in relation to mesothelioma. Excision of the nodular lesion located in the pulmonary parenchyma of the middle lobe lateral segment, with well defined margins, is practiced. The pathological study: Inflammatory myofibroblastic tumor of the lung. Immunohistochemical study is requested that confirms the diagnosis. CONCLUSION: Tumor of low malignancy with good response to the surgical treatment to a lesser extent pharmacological. Patients should remain in clinical monitoring and follow-up to detect possible recurrences or signs of malignancy.
Keywords: Lung, inflammatory pseudotumor, inflammatory myofibroblastic tumor, immunohistochemistry.
INTRODUCCIÓN
El tumor inflamatorio miofibroblástico (TIM), es una afección poco frecuente y conocida asimismo, se condidera una entidad controvertida asociado a múltiples factores, con una gran variabilidad de presentación clínica, hallazgos anatomo-patológicos, evolución y pronóstico. Forma parte de un subgrupo de pseudotumores inflamatorios en los cuales se desconoce si su origen es una reacción inflamatoria o si tienen características de tumores mesenquimales de bajo grado. El pulmón es el sitio más frecuente de localización; se encuentra en 0,04 % -1,2 % (1), de las toracotomías, es una causa rara de tumor pulmonar primario en adultos, pero puede darse en un amplio rango de edad, sin predominio de género. Sin embargo es más frecuente en niños y en adultos jóvenes en el 60 % de los casos son menores de 40 años (1,2), es por lo tanto la causa más frecuente de tumor pulmonar en pacientes pediátricos menores de 16 años. Por lo que su comportamiento invasivo es más frecuente en la infancia hasta en el 20 % de los casos.
Su verdadera prevalencia o frecuencia es desconocida y escasa, generalmente, es una neoplasia única siendo múltiple solamente en el 5 % de los casos (2). El TIM es una lesión pulmonar benigna infrecuente, previamente conocida como pseudotumor inflamatorio, granuloma de células plasmáticas, fibroxantoma o histiocitoma, que constituye un 0,7 % de todos los tumores torácicos (1).
Aunque menos frecuentemente, también se ha descrito en numerosas localizaciones extrapulmonares que incluyen: hígado, bazo, ganglios linfáticos, laringe, esófago, estómago, glándulas salivales, tejido mamario, epidídimo, sistema nervioso central, tejidos blandos y piel (2).
La etiología es desconocida, aunque se cree que puede originarse como una respuesta inflamatoria local exagerada frente a un daño tisular. Se ha asociado a diversos agentes infecciosos. A pesar de su origen inflamatorio benigno, puede presentar características de agresividad como: invasión local, recidiva posquirúrgica e incluso, metástasis, y algunos autores lo consideran una neoplasia de bajo grado (3,4).
Es una entidad patológica descrita por primera vez, por Brummer en 1939, y fue llamado así por Umiker en 1954 (1), se trata de una lesión benigna, inflamatoria, infrecuente de etiología poco conocida, de localización, tamaño y sintomatología variable, que puede simular la presencia de un tumor maligno aunque su etiología es desconocida, se han asociado diversas hipótesis que proponen un origen autoinmunitario o infeccioso, cirugías, traumatismo, terapia con esteroides y radioterapia, como causa desencadenante, se considera como un proceso generalmente reactivo que se caracteriza por un crecimiento irregular, incontrolado crónico de células de carácter inflamatorio: miofibroblastos, células plasmáticas, macrófagos, histiocitos, y por lo cual, recibe diferentes calificativos tales como: granuloma de células plasmáticas, histiocitoma, fibroxantoma, xantoma, xantogranuloma, tumor histiocítico benigno, endotelioma vascular, tumor miofibroblástico inflamatorios, son términos que se refieren a un grupo de tumores caracterizados por su aspecto histológico por una mezcla de fibroblastos, histiocitos, linfocitos y células plasmáticas(5,6,7).
Aunque no se considera un proceso maligno, este dato es cuestionado dado al potencial invasivo que presenta; existen tres patrones histológicos de presentación, aunque habitualmente se presenta como una mezcla de ellos con uno predominante: vascular mixoide, células fusiformes compactas o fibroso hipocelular, sin diferencia clínica, radiológica o pronóstica entre ellos (3). Pueden originarse en cualquier órgano o tejido, reportándose con mayor prevalencia en el aparato respiratorio, vejiga urinaria, cerebro, ojo, pericardio, corazón, ganglios linfáticos, pelvis y tubo digestivo(7,8).
Los tumores seudoinflamatorios son una rara entidad, suponen una causa excepcional de lesión pulmonar benigna con aspecto de masa o nódulo en los estudios de imagenes. Por su capacidad para imitar al carcinoma broncogénico tanto en las imágenes radiológicas como en sus manifestaciones clínicas debe incluirse en el diagnóstico diferencial de toda masa pulmonar, especialmente cuando los estudios microbiológicos y de anatomía patológica resultan negativos (8,9). Aunque es una entidad infrecuente de naturaleza benigna, puede ser localmente invasivo, recurrente o multifocal, siendo el pulmón el órgano más frecuentemente afectado. El curso de este padecimiento es indolente, sin embargo, puede manifestarse con dolor torácico, tos, hemoptisis, fiebre, pérdida de peso y síntomas inespecíficos, según su localización (9). Si el paciente presenta alguna síntomatologia, éstas pueden ser tos, hemoptisis, disnea y dolor torácico.
Su diagnóstico es difícil la mayoría de los pacientes son asintomáticos en el 50 %-70 % de los casos, se descubre de forma casual en una radiografía realizada por otra causa este tiene una tendencia a imitar clínica y radiológicamente una enfermedad maligna.
Ee por ello, que en las pruebas de imagen presentan características variables. Suelen aparecer en localizaciones periféricas y en los lóbulos inferiores, y en raras ocasiones son intrabronquiales 10 %-12 % de los casos (9). Pueden ser multifocales, pero es más frecuente la presentación como masa única hasta en el 87 %(10,11). En la radiología simple de tórax habitualmente se encuentran lesiones redondeadas u ovales de bordes bien definidos y densidad homogénea (lesión en moneda).
En la tomografía computada los hallazgos son variables, no específicos. Habitualmente se observan masas de bordes lisos o lobulados bien definidos, con un patrón heterogéneo de realce tras la introducción de contraste (11). A veces se ha descrito un realce de predominio periférico irregular. Menos frecuentemente se observan calcificaciones (15 %, más frecuentes en niños), necrosis (10 %), afectación de la vía aérea (10 %, frecuentemente como pólipo), cavitación (5 %), cicatriz central y raramente adenopatías (7 %) o hemorragia.
La tomografía computada y la tomografía por emisión de positrones tienen muchos resultados falsos positivos para esta enfermedad.
El diagnóstico final suele ser quirúrgico, dada la inespecificidad de los hallazgos y la dificultad de realizar un diagnóstico mediante biopsia transbronquial o transtorácica.
El tratamiento de primera elección de este tipo de tumor es totalmente quirúrgico, como lo demostró Fabre y col.(8,10) donde la resección completa es el patrón de referencia debido a su alta tasa de curación con un tratamiento agresivo en su presentación inicial. El pronóstico es excelente con 78 %-100 % de remisión completa a los 3,3 años e incluso 89 % a los 10 años (10). Se ha descrito recidiva intratorácica incluso en 5 %, casi siempre relacionada con márgenes afectados. Los factores de riesgo para una mala evolución son la necesidad de reintervención (mortalidad de hasta 96 % a 5 años) y el tamaño mayor de 3 cm (11). El tratamiento con esteroides es controversial.
El objetivo de la investigación es describir y presentar un caso, que corresponde a un tumor miofibroblástico inflamatorio pulmonar intraparenquimatoso en un paciente masculino de 41 años de edad asintomático, debido a la infrecuencia con que se presenta esta patología presentamos este caso diagnosticado en nuestro centro hospitalario. Asimismo, se hizo una revisión y actualización de la literatura sobre el tema, aportando así un nuevo caso a la literatura existente.
CASO CLÍNICO
Paciente masculino de 41 años de edad, sin antecedentes médicos de importancia, quien consulta a la unidad de neumonologia por presentar procesos respiratorios de vías bajas en los últimos meses caracterizado por tos no productiva acompañada de dolor torácico, motivo por el cual se le indica radiografia de torax en donde se descubrió una imagen tipo nodular periférica en el 1/3 medio del pulmón derecho, de 1 cm de diámetro aproximadamente, sin calcificaciones en su interior y bien delimitado (Figura 1). Motivo por el cual se solicita tomografia computada torácica, donde con tomógrafo Multidetector VCTXT64® se confirmó la lesión nodular localizada a nivel de segmento lateral de lóbulo pulmonar medio que mide aproximadamente 11 mm x11 mm x 20 mm con un coeficiente 32 UH, de contornos bien definido sin calcificaciones en su interior resto del estudio sin alteración, conclusión: nódulo pulmonar (Figura 2). La exploración física era normal, asi como las pruebas analíticas elemental de sangre, orina, serología para el virus de la deficiencia humana, la exploración funcional respiratoria presentaba valores dentro de la normalidad. La reacción de Mantoux fue negativa a las 72 h. El cultivo, la coloración de Zielh-Nilzzen y el cultivo de esputo fueron negativos. Por lo cual es referido al servicio de cirugía de tórax para su evaluación y decisión de conducta terapéutica; el examen físico practicado se encontró dentro de límites normales, en vista de los hallazgo radiológicos y el examen físico la cual indicaba la presencia de patología inflamatoria, se decide dar conducta expectante con seguimiento con controles radiológicos, 14 meses después de la radiografia inicial, se aprecia aumento de dicha lesión con un diámetro de 3 cm aproximadamente (Figura 3), se realiza estudio tomografico multicorte 64 se confirma imagen de patrón nodular localizada a nivel de segmento lateral de lóbulo pulmonar medio que mide 2,5 cm x 1,8 cm de diámetro anteroposterior y transversal con un coeficiente de 27 UH, con presución diagnostica de nódulo subpleural en relación con mesotelomia (Figura 4).
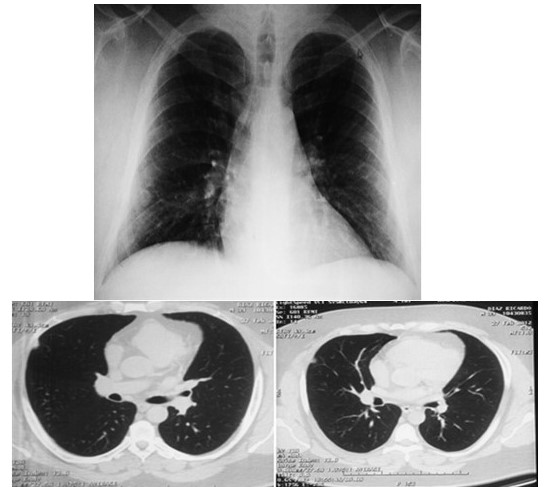
Figura 1 y 2
Imágenes Iniciales: radiografía de tórax. Figura 1. Imagen tipo nodular periférica en el 1/3 medio del pulmón derecho, de 1 cm de diámetro aproximadamente, sin calcificaciones en su interior y bien delimitada (flecha negra). Figura 2. Tomografía torácica: lesión nodular localizada a nivel de segmento lateral de lóbulo pulmonar medio que mide aproximadamente 11 mm x11 mm x 20 mm con un coeficiente 32 UH, de contornos bien definido sin calcificaciones en su interior resto del estudio sin alteración (Flechas blancas).
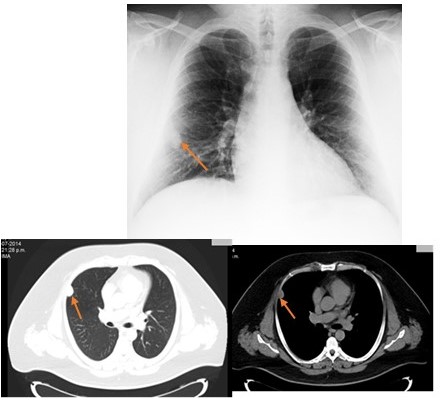
Figura 3 y 4.
Imágenes control: Figura 3. Se aprecia aumento de tamaño a 3 cm de diámetro aproximadamente de la lesion sin otros cambios significativos (Flecha roja). Figura 4. Tomografía torácica: imagen de patrón nodular localizada a nivel de segmento lateral de lóbulo pulmonar medio que mide 2,5 cm x 1,8 cm de diámetro anteroposterior y transversal con un coeficiente de 27 UH (Flechas roja).
Ante una lesión nodular pulmonar sin filiar, se decidió llevar a cabo una intervención quirúrgica mediante toracotomía posterolateral derecha para alcanzar un diagnóstico definitivo de la lesión. Se practica exéresis de la lesión nodular localizada en el parénquima pulmonar del lóbulo medio segmento lateral, con márgenes bien definidos y constituido por tejido conectivo tipo fibroso, sin signos de malignidad que mide 4 cm x 3 cm aproximadamente por lo que se realiza resección subsegmentaria (Figura 5)
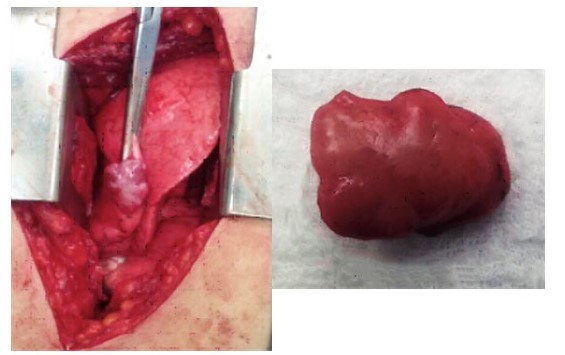
Figura 5.
Toracotomía posteror lateral derecha torácica a nivel del 6o espacio intercostal con exéresis de la lesión nodular localizada en el parénquima pulmonar del lóbulo medio segmento lateral, con márgenes bien definidos y constituido por tejido conectivo tipo fibroso, sin signos de malignidad que mide 2 cm x 2 cm x 1 cm aproximadamente por lo que se realiza resección subsegmentaria.
El estudio anatomopatológico definitivo de la lesión reportó: examen macroscópico: fragmento de pulmón de 2,5 cm x 2,5 cm x 0,4 cm, de superficie externa lisa observándose por una de sus caras tumoración nodular sobreelevada de 2 cm x 2 cm x 1 cm marrón clara amarillenta. Examen histololgico: se observa tejido pulmonar con nódulo formado por haces de fibroblastos mixoides y colágeno entrecruzados en todas dirreciones, zonas hialinizadas, infiltrado linfohistiocítico, vasos proliferados, periféricamente denso infiltrado de linfocitos rodeados de tejido normal. Conclusión: tumor miofibroblástico inflamatorio de pulmón (Pseudotumor inflamatorio).
Se solicita estudio inmunohistoquímico en la que se describe: mediante la técnica de estreptavidina-biotina y utilizando el método de recuperación antígenica y controles positivos adecuados se realizó la investigación de Vimentina positiva en células estromales, CD34 positivos en vasos sanguíneos, actina positiva en paredes de los vasos, queratina AE1-AE3 y proteína S100 fueron negativos. Dando como diagnóstico inmunohistoquímico: tumor miofibroblastico inflamatorio de pulmón (Figura 6). La anatomía patológica de la pieza posquirúrgica no mostró evidencia de malignidad.
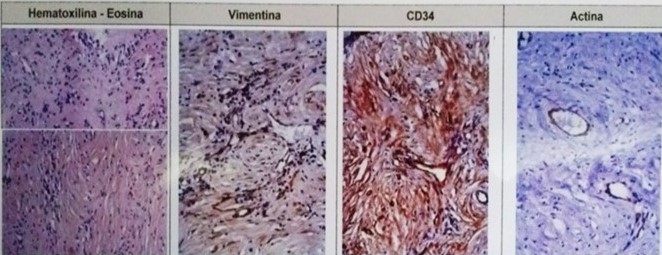
Figura 6
Microfotografia inmunohistoquímico: estreptavidina-biotina y utilizando el método de recuperación antígenica y controles positivos adecuados. Vimentina positiva en células estromales, CD34 positivos en vasos sanguíneos, actina positiva en paredes de los vasos, queratina AE1-AE3 y proteína S100 fueron negativos. Tumor miofibrobáastico inflamatorio de pulmón.
El paciente objeto de este trabajo presentó buena evolución posquirúrgica, permaneciendo asintomático hasta la fecha. Las características clínicas, morfológicas del presente caso concluyen que se trata de un tumor pulmonar, benigno de estirpe mesenquimal, tipo tumor miofibroblástico inflamatorio pulmonar intraparenquimatoso.
DISCUSIÓN
El TIM se puede encontrar en la literatura con distintos nombres: granuloma de células plasmáticas, tumor miofibroblástico inflamatorio, tumor posinflamatorio, histiocitoma, fibroxantoma, xantogranuloma. No muestra predilección por ningún sexo, y afecta por lo general a personas menores de 40 años, muchos de ellos son niños, representando el 52 % en esta serie, más del 50 % tienen menos de 40 años y 15 % entre 1 y 10 años, aunque se ha descrito casos que van desde el primer año de vida hasta la octava década. Su etiología y patogenia son desconocidas, sin embargo, se ha postulado que su origen sería una respuesta inflamatoria local exagerada frente a un daño tisular, en este sentido un tercio de los casos presenta antecedentes de trauma o infección pulmonar, como virus Epstein-Barr, Herpesvirus-8, Mycobacterium avium, hongos, entre otros (1,2,3).
Puede tener un diámetro de 0,5 cm - 36 cm, la mitad presenta más de 3 cm. macroscópicamente es un tumor bien delimitado, no capsulado, duro, blanco amarillento o grisáceo. La localización más frecuente es el pulmón, seguida por sistema nervioso central, estómago, riñón, ganglios, hígado, bazo, entre otros(4,5,6,7).
En el pulmón la mayoría se ubica en el parénquima periféricamente por lo tanto la mayoría son asintomáticos y se presentan como hallazgo radiológico.
Aunque puede descubrirse como hecho casual en un individuo asintomático, sin embargo, entre el 40 % y 70 % de los pacientes presenta algún tipo de sintomatologia no específica como: tos, dolor torácico, disnea, fiebre o hemoptisis (7,8,9.). Al mismo tiempo, se han descrito síntomas y alteraciones en los exámenes de laboratorio que se creen secundarias a la producción de interleucinas por el tumor como: fiebre, pérdida de peso, anemia hipocroma microcítica, aumento de la velocidad de sedimentación globular e hipergammaglobulinemia policlonal.
En línea general hasta un tercio de los pacientes tienen antecedentes de neumonía o infección de las vías respiratorias, pero no existe una correlación clara en el tiempo, ni tampoco en la localización entre la infección y la aparición del TIM (8,9).
Los hallazgos radiológicos son variables, La mayoría de los pacientes (87 %) presenta una masa o nódulo pulmonar solitario oval o numular que semeja un tumor o metástasis de 1 cm-10 cm de diámetro y localización periférica, con predilección por los lóbulos inferiores (4,8), cuyas característica son: bordes bien definidos, lisos o lobulados. Mientras en la imágen tomográfica muestra un tumor homogéneo, de límites precisos, puede presentar calcificación (15 %) y pocas veces cavitación (5 %) (8), pero es más frecuente la presentación como un nódulo o masa heterogénea, con captación variable tras la administración de contraste intravenoso, con calcificación, la cual se detecta en menos del 15 % de los casos. Rara vez el TIM se manifiesta como una consolidación, lesión central (6 %) o como nódulos pulmonares múltiples (5 %). Las adenopatías hiliares o mediastínicas aparecen en un 7 %, el derrame pleural en menos del 10 % y las atelectasias en un 8 % de los casos (10,11).
En ocasiones, muestran un comportamiento localmente invasivo por lo que su diagnóstico diferencial es muy amplio, incluyendo: neoplasias malignas primarias pulmonares, metástasis, adenoma, secuestro pulmonar, malformación adenomatoide quística y contusión. Histológicamente, se caracteriza por una proliferación de fibroblastos fusiformes con un infiltrado inflamatorio polimorfo de células plasmáticas, linfocitos, histiocitos y neutrófilos. El patrón de crecimiento, el bajo índice mitótico, la policlonalidad de las células linfoides, la negatividad para la citoqueratina y CD 34, permiten excluir con relativa seguridad la mayoría de estos procesos (12).
La evolucion natural del TIM es impredecible, algunos casos evolucionan a la resolución espontánea, otros permanecen estables otros progresan con invasión local, e incluso se ha descrito, excepcionalmente, la transformación maligna como el sarcoma. Tanto la presentación clínica como las características radiológicas del TIM son inespecíficas, y el diagnóstico suele realizarse tras la resección quirúrgica de la lesión. De hecho, en la mayoría de los casos reportados se realizó la cirugía (toracotomía), sin un diagnóstico preoperatorio específico, como en nuestro caso, si bien la enfermedad estaba confinada al lóbulo medio, la pieza quirúrgica no presentaba infiltración focal del parénquima pulmonar adyacente.
El tratamiento de elección es la resección quirúrgica completa, porque las resecciones parciales predisponen al paciente a la recurrencia, debido a los islotes satélites tumorales que se han descrito. Los corticoides, en general, no son útiles en pacientes adultos. La quimioterapia sería útil en el caso de lesiones multifocales, invasión local o recurrencia (12,13).
El pseudotumor inflamatorio es una neoplasia benigna de origen indeterminado y de evolución crónica que puede simular un tumor maligno, es una entidad infrecuente, que puede observarse en pacientes de distintas, edades, grupo étnico o sexo. un cuadro clínico muy variable, además de que los estudios complementarios son inespecíficos.
A pesar de su baja frecuencia, esta patología debe tenerse en cuenta a la hora de realizar el diagnóstico diferencial de nódulos pulmonares. De otro modo, los resultados histológicos y de las pruebas de imagen pueden llegar a ser confusos. Además, presenta una baja malignidad con buena respuesta al tratamiento quirúrgico y en menor medida al farmacológico. Los pacientes deben permanecer en control y seguimiento clínico para detectar posibles recurrencias o signos de malignidad.
REFERENCIAS
1. Neoplasias de histiogénesis inciertas y tumores no neoplásicos. En: Fraser R, Pare P, Müller N, Colman N, editores. Diagnóstico de las enfermedades del tórax. 4ª edición. Argentina: Editorial Médica Panamericana; 2002.p.1350-1352.
2 Maxroxia V, Rumhein Al, Rodríguez S, Hernández JG, Figueroa L. Pseudotumor inflamatorio de pulmón en preescolar femenina: A propósito de un caso. Rev Venez Oncol. 2006;18(4):242-249.
3. Veliz E, Gaetano L, Cano F, Sánchez J. Pseudotumor inflamatorio de pulmón. A propósito de un caso. Oncología. 2005;15(3-4):169-174.
4. Paya C, Caravajal JM, Mafe JJ, Gómez B, Rodríguez JM, González A. Seudotumor inflamatorio pulmonar de localización intraparenquimatosa. Arch Bronconeumol. 2003;39(11):527-530
5. Calcines SE, Primelles CD, Sotelo SI, Lima GE, Molina PJ, Montenegro, et al. Seudotumor pulmonar inflamatorio. Presentación de caso. Rev Med Electrón. 2013;35(5): 500-508
6.Osnaya M, Zaragoza ST, Escoto JG, Mondragón Ch, Sánchez RD. Tumor miofibroblástico inflamatorio (pseudotumor inflamatorio) ocasionando abdomen agudo. Rev Chil Cir. 2014; 66(3):264-268.
7. Karam J, Blanco G, Ochoa JR, Sarai R, Penchyna J, Reyes, R, et al. Pseudotumor inflamatorio del pulmón. Bol Med Hosp Infant Mex. 2000;57(2):87-91.
8. Fabre D, Fadel E, Singhal S, Montpreville V, Mussot S, Mercier O, et al. Complete resection of pulmonary inflammatory pseudotumors has excellent long-term prognosis. J Thorac Cardiovasc Surg. 2009;137(2):435-440.
9 Melloni G, Carretta A, Ciriaco P, Arrigoni G, Fieschi S, Rizzo N, et al. Inflammatory pseudotumor of the lung in adults. Ann Thorac Surg. 2005;79(2):426-432.
10 Yao X, Alvarado Y, Brackeen J, Jumper C, Cobos E. Plasma cell granuloma: A case report of multiple lesions in the lung and review of the literature. Am J Med Sci. 2007; 334:402-406.
11 Zhi Z, Youmin P, Tiecheng P, Jun L. Coexistent pulmonary inflammatory pseudotumor and carcinoma in one patient: Does positron emission tomography/computed tomography help. Ann Thorac Surg. 2011;91(3):e43.
12. Bumber Z, Jurlina M, Manojlovic S, Jakic-Razumovic J. Inflamatory pseudotumor of the traquea. J Pediatr Surg. 2001;36(4):631-634.
13. Pinilla I, Herrero Y, Torres MI, Nistal M, Pardo M. Tumor inflamatorio miofibroblástico pulmonar. Revista de Radiologia. 2007;49(1):53-55.
Notas de autor
jcaraujoc_65@hotmail.com.