
Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-CompartirIgual 4.0 Internacional.
Recepción: 11 Noviembre 2023
Aprobación: 15 Mayo 2024
Resumen: Los datos clínico-patológicos combinados en cáncer de mama temprano, no han sido suficientes para determinar el uso de quimioterapia en enfermedad luminal temprana. Análisis genómico de Oncotype DX., predice riesgo de recurrencia y beneficio de una estrategia terapéutica. Ki 67 es un marcador de proliferación celular con valor pronóstico y de respuesta a tratamiento, mucho menos costoso que la determinación genómica del score de recurrencia del Oncotype DX., OBJETIVO: Buscar correlación pronóstica del Ki 67 con el score de recurrencia Oncotype DX., en pacientes con enfermedad temprana luminal. MÉTODO: Estudio descriptivo, de cohorte analítico, unicéntrico, con reclutamiento retrospectivo de 175 pacientes con cáncer de mama luminal, Her2 negativo, estadios I-II, tratadas entre 2011-2022. RESULTADOS: La mediana de edad al diagnóstico 58 años (rango 32-83), en la que 65,1 % fueron Luminal A (Ki ≤ 20 %), un 49,70 % obtuvo un score bajo. La media del Ki 67 fue de 18,25 % (rango 0%- 90 %) y la media de recurrencia fue de 19,74 (rango 11-34). Hubo 15,70 % con score alto y un Ki 67 ≤ 20 %; 37,7 % con Ki 67 > 20 %, tenían score bajo. Se encontró escasa correlación lineal positiva entre la expresión de Ki 67 y score (Correlación de Pearson = 0,3652). La mayoría de los pacientes con Ki 67 alto (34,80 %) tenían score intermedio/alto. CONCLUSIÓN: En nuestro estudio, no se demostró correlación entre Ki 67 y score de recurrencia Oncotype DX..
Palabras clave: Cáncer, mama, receptores, Ki 67, genética, recurrencia.
Abstract: The clinic pathologic features of early-stage breast cancer have not been sufficient to determine the use of systemic chemotherapy for early luminal disease. Oncotype DX., genomic assay predicts risk recurrence and the benefit of certain types of therapeutic strategies. Conversely, Ki67 is a marker for cellular proliferation with prognostic value and treatment response estimation that is less costly than determination of the Oncotype DX., Recurrence Score. OBJECTIVE: To determine if the prognostic correlation between Ki67 and Oncotype., score exists in patients with breast cancer and early luminal disease. METHOD: This is a single-center, retrospective, descriptive study in which our study sample entailed 175 patients that came to our Service between 2011-2022 with a Her2 negative, stage I-II luminal breast cancer. RESULTS: Median age of diagnosis was 58 years (range 32-83), 65.1 % were Luminal A (Ki67 <20 %) of which 49.7 % had a low score. Mean Ki 67 was 18.25 % (range 0 %-90 %) and mean Oncotype DX score was 19.74 % (range 11-34). 15.70 % had a high score and a Ki67< 20 %; 37.7 % had a Ki67 > 20 % and a low score. We found a weak positive linear correlation between Ki 67 scores and recurrence score (Pearson correlation coefficient = 0.3652). The majority of patients with a high Ki 67 (34.80 %) had an intermediate/high score. CONCLUSION: In our study, a strong correlation between Ki67 and Oncotype DX., score could not be established.
Keywords: Cancer, breast, receptors, Ki67, genetic, recurrence.
INTRODUCCIÓN
n término de incidencia, prevalencia y mortalidad, el cáncer de mama ocupa el primer lugar a nivel mundial en mujeres. La mayoría de los pacientes con cáncer de mama no debutan con enfermedad metastásica al momento del diagnóstico (1). El cáncer de mama usualmente es diagnosticado en estadios I-II en un 78 %-87 % y 13 % -21 % en estadios III-IV. En pacientes con cáncer de mama estadios tempranos que son candidatos a intervención quirúrgica, la cirugía es la primera opción de tratamiento y luego de la cirugía, el mayor número de pacientes deben recibir tratamiento adyuvante el cual es determinado según los factores predictivos y pronósticos presentes. El tratamiento adyuvante está basado en radioterapia, terapia endocrina, quimioterapia, terapia antiHer2, según las características clínicas y patológicas de cada paciente entre ellas: tipo y grado histológico, edad al momento del diagnóstico, tamaño tumoral, compromiso ganglionar, expresión de receptores de estrógeno y progesterona, expresión de Her2 y particularidades genómicas, con el propósito de eliminar de manera temprana la diseminación de la enfermedad microscópica, con el fin de reducir el riesgo de recaída. Sin embargo, aproximadamente el 15 % de los pacientes van a presentar recaída locorregional en los siguientes 5 años. En cáncer de mama estadios tempranos, son factores pronósticos para la recurrencia: tamaño tumoral, compromiso ganglionar, tipo y grado del tumor y el índice de la proliferación celular (Ki67), mientras que los factores predictivos son: la expresión de receptores de estrógeno, receptores de progesterona y la expresión del Her2. Por otro lado, existen histologías que están asociados con mejor evolución de enfermedad como, por ejemplo, la mucinosa y tubular, además existen condiciones clínico-patológicas de peor evolución, tal como el cáncer inflamatorio de mama (2).
Existen estudios genómicos que aportan información pronóstica y predictiva con el fin de agilizar la decisión de tratamiento en pacientes con cáncer de mama temprano, receptores de estrógeno y/o progesterona positivos y Her2neu negativo. Oncotype DX® mama es el más utilizado en materia molecular y usado por las guías de tratamiento internacionales con el fin de estimar el riesgo de recurrencia a distancia y predecir el beneficio de quimioterapia adyuvante. Oncotype DX ®evalúa el ARN de 21 genes (16 genes asociados al cáncer y 5 genes de referencia) y usa la expresión de un patrón para calcular el riesgo de recurrencia en el rango entre el 0 y el 100. El score de recurrencia (RS) provee dos tipos de información del tumor; información pronóstica: un estimado del riesgo individual de la recurrencia a distancia dentro de los próximos 10 años, e información predictiva: un estimado del beneficio de recibir quimioterapia (1).
En la práctica clínica, el cáncer de mama está dividido en tres grandes grupos basados en la expresión o no de receptores de estrógeno (RE), receptores de progesterona (RP) y Her2. Los tumores son clasificados en: a. Receptores hormonales positivos y Her2 negativo, b. Her2 positivo y c. Triples Negativos. Aproximadamente el 20 % de los tumores de mama presentan sobreexpresión de la proteína Her2, y además son RE positivos. Esta categorización establece la decisión del tratamiento sistémico. Los pacientes RE positivos son candidatos a tratamiento endocrino. Los tumores RE positivos son clasificados como “Luminal A” (bajo grado, bajo Ki67, fuerte expresión RE/RP), “Luminal B” (alto grado, alto Ki67, bajos niveles de expresión RE/RP). El panel de Saint Gallen aún no tiene una decisión consistente con respecto a la indicación de quimioterapia adyuvante en RE positivo, ganglio linfático negativo, con un Ki67 entre 10 % y 30 % (3,4,5).
El grupo internacional de la evaluación del Ki67 en cáncer de mama, está de acuerdo que el Ki67 determinado por inmunohistoquímica, puede ser usado en la decisión de brindar o no tratamiento de quimioterapia, solo si los resultados son menores de 5 % y mayor de 30 %. En atención a esto, con el fin de reducir todas las variables, a través de métodos manuales se han desarrollado coeficientes de correlación. Sin embargo, también recomiendan analizar la expresión genética en pacientes con cáncer luminal donde la reproducibilidad no está garantizada. Acorde al estudio TAILORx, se evidenció el beneficio de quimioterapia en pacientes con ganglios linfáticos negativos clasificados como alto riesgo (4). Más recientemente en el estudio RxPONDER se demostró que el beneficio de la terapia adyuvante debería ser solo a terapia endocrina en mujeres posmenopáusicas, con un riesgo de recurrencia (RS) ≤25, en 1 a 3 ganglios linfáticos positivos (5). Basados en el TAILORx, se clasificaron las pacientes en tres grupos de riesgo: el punto de corte bajo (RS=0–11), intermedio (RS=12–25) y alto (RS=26–100), quedando incierta la decisión basada en el Ki67 de si se debe o no brindar tratamiento según el valor del Ki67, entre más de 5 % y menor de 30 %, en esos casos la decisión debería estar basada en la evaluación de la expresión genética(4,6). Según el consenso de Saint Gallen 2015, el punto de corte para determinar cómo bajo el valor del Ki67 %, es aquel ≤ a 20, y un Ki67 alto, es aquel >20 %.
El Ki67 es una forma de medir la proliferación celular del tumor, una de las técnicas más utilizadas es a través de la inmunohistoquímica. El gen del Ki67 se encuentra ubicado en el brazo largo del cromosoma número 10, existiendo varios consensos con respecto a qué niveles de Ki67 son considerados de peor pronóstico, y por otro lado la determinación de su valor por inmunohistoquímica; es un método que genera mucha variabilidad de interpretación entre laboratorios y observadores (8). El análisis de inmunohistoquímica para la medición de Ki67 está definido según el porcentaje de células tumorales teñidas, entre el número total de células tumorales puntuadas (1).
El score de recurrencia basado en la evaluación de los 21 genes asociados al cáncer de mama, puede predecir el beneficio de quimioterapia si el resultado es alto o bajo; sin embargo, sigue siendo controvertido para pacientes con RS intermedio. La terapia endocrina y la combinación del tratamiento endocrino y quimioterapia tuvieron eficacia similar en mujeres con cáncer de mama receptores hormonales, positivos Her2 negativo, ganglios linfáticos negativos, quienes tuvieron un riesgo intermedio en el score de recurrencia por Oncotype DX®, sin embargo, cierto beneficio de quimioterapia se encontró en pacientes de 50 años o más jóvenes en este subgrupo (4).
El costo del estudio Oncotype®, en Canadá es de aproximadamente 4 000 dólares. En nuestro país está alrededor de los 3 400 dólares, es decir, es un estudio costoso en un medio en el cual la mayor parte de la población no cuenta con un sistema de salud que permita realizarlo. Mientras que el costo de la determinación del Ki67 por inmunohistoquímica varía entre 15 a 300 dólares, según el Servicio de Anatomía Patológica en el cual se realice. Con la determinación del valor del Ki67, en el presente trabajo se busca correlacionarlo con el valor del RS, con el fin de estimar el valor del score de recurrencia del Oncotype DX®, y de esta manera, brindar tratamiento de quimioterapia y/o hormonoterapia a quien realmente se beneficie y disminuir la morbilidad física, psicológica y económica que está relacionada con el mismo. Además, sirve para orientar la decisión de brindar el adecuado tratamiento en mujeres con cáncer de mama estadios tempranos, cuyos factores predictivos y pronósticos no son suficientes a la hora de tomar la decisión de brindar o no el tratamiento de quimioterapia adyuvante (7,8).
ANTECEDENTES
En el año 2011, Sahebjam y col., publicaron un estudio acerca de la correlación de la medición por inmunohistoquímica de la expresión de la proteína Ki67 y el RS en pacientes con ganglios linfáticos negativos, RE y RP positivos, Her2 negativo. Examinaron 53 casos, T1/NO/MO, encontrando relación entre el valor del Ki67 y el riesgo de recurrencia. Todos los pacientes con Ki67 bajo (≤10) tuvieron un RS bajo o intermedio. La mayoría de los pacientes (93,8 %) en el grupo del Ki 67 alto (Ki 67 ≥25 %) tuvieron un RS alto o intermedio (9).
En el año 2016, Mulla y col., evaluaron la relación entre el Ki67 y el RS por Oncotype®, en un estudio retrospectivo, que incluyó 339 casos de pacientes con cáncer de mama receptores hormonales positivos, Her2 negativo, ganglios linfáticos negativos, pT1-2, clasificados por el valor del Ki 67 según IWFG. Encontraron que existe concordancia entre la tasa del RS y el Ki67: 88 % de los pacientes con RS alto, tuvieron un alto índice de Ki 67, mientras que 4 pacientes (1 %) con Ki67 de < 25 (riesgo bajo e intermedio), tuvieron un RS alto. Concluyeron que había una modesta pero significante correlación entre el valor del RS y el Ki67 (r = 0,488, P < 0,001) (10).
Satbir y col., en 2018 plantearon el uso automatizado del análisis del Ki67 para predecir la categoría del riesgo de recurrencia en cáncer de mama temprano, incluyeron 328 mujeres entre el año 2014 y 2016, en Alberta, Canadá, obteniendo de un sistema de base de datos la información del resultado del Oncotype®, y las características clínicas patológicas. Usando como punto de corte del RS de Oncotype DX ®, clasificado en bajo (menor de 18), intermedio (18 -30) y alto (mayor de 30), reportaron que un valor alto del Ki67 estuvo correlacionado significativamente con un RS alto (11). Patel y col., diseñaron un estudio de correlación del Ki67 basado en la clasificación del grupo de trabajo por categorías de riesgo (IKWG), con el score de recurrencia en cáncer de mama estadios tempranos, receptores hormonales positivos, con ganglios negativos, o de 1 a 3 ganglios linfáticos positivos, desde el 2013 a 2021, de tipo retrospectivo; incluyeron 525 pacientes, el 49 % de las pacientes con Ki67 riesgo intermedio 6 %-29 %, el score de recurrencia bajo (0-10), intermedio (11-25), y alto (26-100) fue 19 %, 66 %, y 15 %, respectivamente. Presentaron una ligera correlación (κ = 0,01-0,20) entre Ki67 y RS (κ = 0,027) en la población, pero no fue significante. Los pacientes con alto porcentaje de expresión de receptores hormonales, estuvieron asociados con valor bajo de RS, pero no con valor bajo de Ki67. Ganglios linfáticos positivos y gran volumen del tumor, estuvieron asociados con valor alto de Ki67, pero no con valor alto de RS. Concluyeron que no hubo una correlación entre el Ki67 y el RS en el trabajo, sin embargo, sí hubo concordancia entre el alto valor del Ki67 y el RS (12).
Mehmet y col., plantearon en 2022, la correlación entre el RS y el Ki 67 en cáncer de mama estadios temprano, evaluando 43 pacientes posmenopáusicas, pT1-2- N0-1-MO, estableciendo que hubo una correlación lineal estadísticamente significativa entre las dos variables principales evaluadas (13).
MÉTODO
Se trata de un estudio descriptivo, retrospectivo. Se realizó la revisión de historias médicas de 196 pacientes quienes fueron evaluados en el Servicio de Oncología Médica ARSUVE en el período comprendido entre enero 2011 y junio 2022.
El objetivo principal fue correlacionar el valor de Ki67 con el score de recurrencia de Oncotype DX®, en pacientes con cáncer de mama Luminal A y B, Her2 negativo, en estadios I y II.
Siendo los objetivos específicos: describir las características clínicas y patológicas de los pacientes.
Establecer la correlación pronóstica del valor del Ki67 y el score de recurrencia del Oncotype DX ®, en pacientes con ganglios linfáticos positivos y negativos. Establecer la correlación pronóstica del valor del Ki67 y el score de recurrencia de Oncotype DX®, en pacientes pre, peri y posmenopáusicas.
Se seleccionaron 175 pacientes quienes cumplieron con los siguientes criterios de inclusión: diagnóstico de cáncer de mama, estadios I a II, RE positivos con RP positivos o negativos, histología ductal, lobulillar, papilar o mixto, hombre o mujer, ganglios linfáticos negativos, o de 1 a 3 ganglios linfáticos positivos.
Se excluyeron todos aquellos pacientes con Her2 positivo por inmunohistoquímica. De la revisión de la historia clínica, se obtuvieron los datos clínico-patológicos, valor del Ki67 y score de recurrencia por Oncotype DX®.
El parámetro del valor del Ki67 (determinado por inmunohistoquímica) que se utilizó fue el estipulado según el consenso de Saint Gallen (Ki67 elevado = >20 % / Ki67 bajo =≤20 %). Y el valor del score de recurrencia es el utilizado por la plataforma genética de Oncotype DX®, y basado en el estudio TAILORx: bajo (≤10), intermedio (11-25) y alto (≥26).
Los datos se recogieron en una ficha de recolección de datos y posteriormente la información fue plasmada en Excel de Microsoft Office, versión 2013.
Se presentaron los datos en distribución absoluta y porcentual, a través de Cuadros y Figuras además de gráficos de dispersión de Pearson, a través de los que se obtuvo el valor de coeficiente de correlación que condujeron al análisis de la muestra y a la discusión de los resultados, empleando el software libre Rstudio.
Para el análisis, la muestra se dividió en subgrupos según el valor de Ki67: Ki67 elevado= >20% / Ki67 bajo = ≤ 20 %; según fenotipo molecular: Luminal A y Luminal B; de acuerdo al estatus ganglionar: enfermedad ganglios positivos - enfermedad ganglios negativos y según el estatus hormonal: premenopáusicas - perimenopáusicas - menopaúsicas.
RESULTADOS
La muestra recolectada fue de 175 pacientes, con una media de edad de 57.49 ± 9,96 años (rango 32-–83 años), de los que 173 casos correspondieron al género femenino y 2 al género masculino; las características clínico-patológicas se recogen en el Cuadro 1.
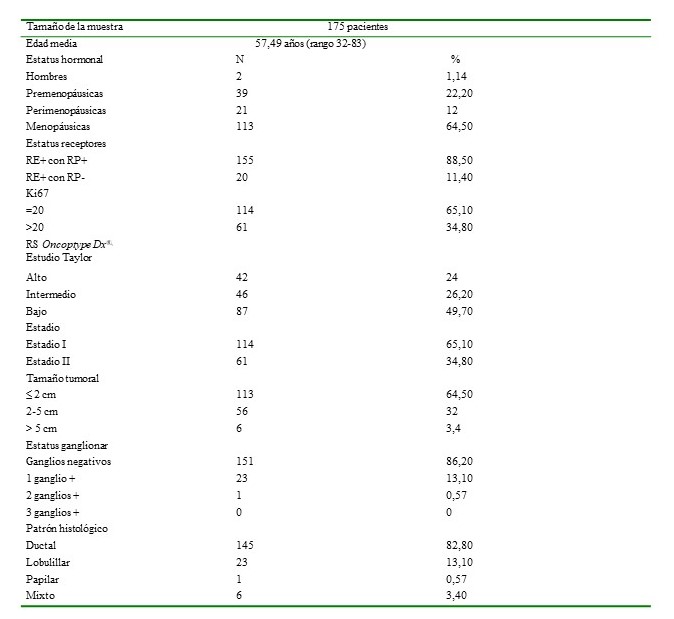
Cuadro 1
Distribución de las características clínico-patológicas.
El 65,1 % de la muestra correspondió a enfermedad Luminal A (Ki 67 ≤20 %), mostrando concordancia en un 84,3 % de los casos con valor de RS bajo/intermedio y discordancia en un 15,7% de los casos, en los que se obtuvo un RS alto.
Por otra parte, del 34,8 % (61 pacientes) de la muestra correspondiente a enfermedad Luminal B (Ki 67 >20 %), el 39,3 % reflejó RS alto y 62,2 % reportó RS intermedio/alto. El 37,7 % de pacientes con enfermedad Luminal B, obtuvo un RS bajo de Oncotype DX®, El índice de correlación según Pearson para toda la muestra fue de 0,3652 (Figura 1).
La media de Ki67 fue 18,25 % (rango entre 0-90). La media de RS de Oncotype DX®, fue de 19,4 (rango entre 11-34).
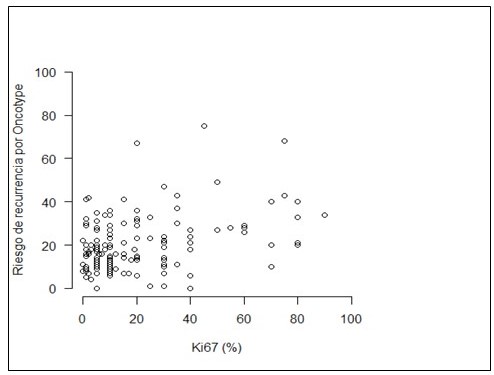
Figura 1
Gráfico de dispersión: correlación entre el valor de Ki67 y RS de Oncotype DX®.
La distribución por grupos de riesgo, según el resultado de RS de Oncotype DX®, y su relación con respecto a pacientes según el fenotipo molecular, se muestra en la Figura 2, evidenciando que había un mayor porcentaje de pacientes Luminal A con RS bajo, intermedio y alto; 64 casos (56,1 %), 32 casos (28 %), 18 casos (15,7 %) respectivamente mientras que los pacientes Luminal B, arrojaron RS bajo, intermedio y alto; 23 casos (37,70 %), 14 casos (22,90 %) y 24 casos (39,3 %), respectivamente.
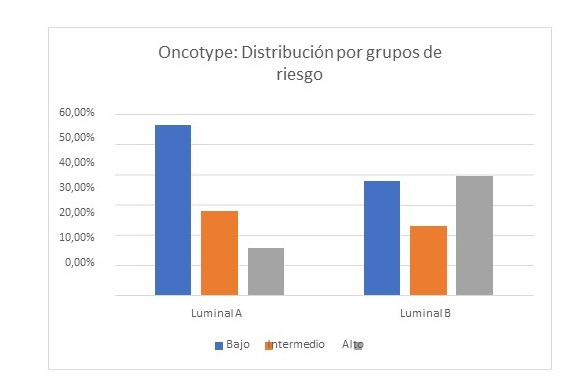
Figura 2
Distribución de la población según grupo de riesgo de acuerdo a RS de Oncotype DX®, y fenotipo molecular.
Con respecto al estatus hormonal, 39/175 pacientes fueron premenopáusicas al momento del diagnóstico, siendo el 66 % (26 pacientes) enfermedad Luminal A y 33,3 % (13 pacientes) enfermedad Luminal B. La mayoría de los pacientes con enfermedad Luminal A, tenían un RS de Oncotype DX®, bajo (≤ 15) y 11,5 % tuvo un RS elevado. En cuanto a las pacientes premenopáusicas con enfermedad Luminal B, 12 % obtuvo un RS elevado y 61,53 % un RS bajo/intermedio. El índice de correlación (r=) entre el Ki67 y Oncotype DX®, en pacientes premenopáusicas fue de 0,2180 (Figura 3). El 64,5 % (113 pacientes) de la muestra estuvo constituida por mujeres menopaúsicas al momento del diagnóstico, siendo 67,2 % enfermedad Luminal A (76 pacientes) y 32,7 % enfermedad Luminal B (37 pacientes). Se obtuvo 51,3 % de casos con RS bajo en enfermedad Luminal A y 48,8 % de RS intermedio/alto. En enfermedad Luminal B, 15,9 % concordaron con un RS elevado -aumentando la concordancia a 72,9 % al agrupar el RS en intermedio/alto y 8,8 % obtuvieron un RS bajo. El índice de correlación (r=) entre el Ki67 y Oncotype DX®, en pacientes menopáusicas fue de 0,2180 (Figura 3)
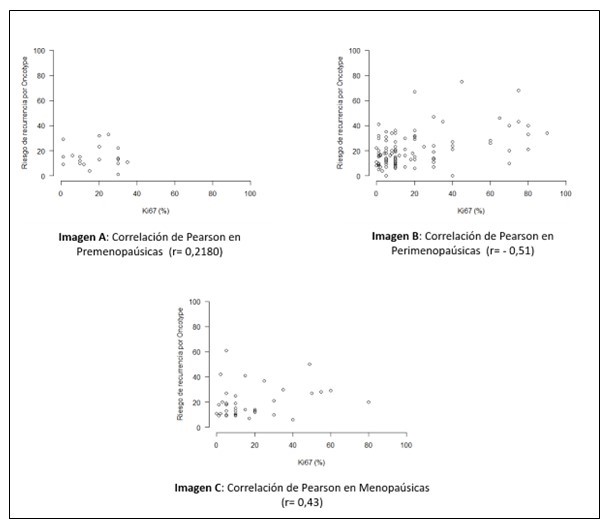
Figura 3
Gráficos de dispersión: correlación entre el valor de Ki 67 y RS de Oncotype DX®, en el subgrupo de análisis, de acuerdo a estatus hormonal.
El 12 % de la muestra correspondió a mujeres perimenopáusicas al momento del diagnóstico y 1,14 % (2 pacientes) fueron hombres, cuyo RS de Oncotype DX®, fue bajo -1 caso con Ki67 elevado y 1 caso con Ki67 bajo. La enfermedad Luminal A en perimenopáusicas, concordó en un 72,2 % con un RS bajo de Oncotype DX®, y el 27,7 % en RS intermedio/alto (RS alto = 18,8 %). Para este subgrupo, el índice de correlación (r=) fue de -0,051 (Figura 3).
Se analizó la muestra conforme al estatus ganglionar, buscando la correlación del Ki67 y el RS del Oncotype DX®, obteniendo que 151 pacientes (86,2 %) fueron ganglios negativos y 24 (13,7 %) ganglios positivos: 23/24 tuvieron 1 ganglio positivo y 1/24 tuvo dos ganglios positivos. No se registraron casos con 3 ganglios positivos. El índice de correlación (r=) entre Ki67 y RS del Oncotype DX®, en pacientes ganglios negativos, fue de 0,3764 y para ganglios positivos fue r= 0,1614 (Figura 4). 38/151 pacientes con ganglios negativos, obtuvo un RS alto (21 pacientes con Ki67 elevado y 17 con Ki67 bajo), mientras que 70/151 pacientes, obtuvo un RS bajo. En cuanto a los pacientes ganglios positivos, solo 4/24 obtuvieron RS alto, 3 pacientes con Ki67 elevado y 1 paciente con Ki67 bajo.
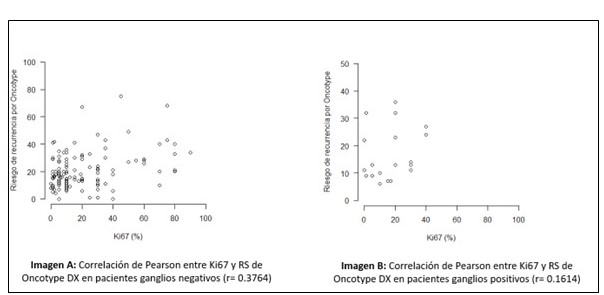
Figura 4.
Gráficos de dispersión: correlación entre el valor de Ki67 y RS de Oncotype DX®, de acuerdo a estatus ganglionar.
DISCUSIÓN
En nuestra población, un 24 % de las pacientes con indicación de realizar Oncotype DX®, presentaron un RS mayor de 20, lo que les otorga un alto riesgo de recidiva y un beneficio
de más de 15 %, en términos de reducción de riesgo, si se asocia quimioterapia adyuvante.
El estudio Oncotype DX®, provee información predictiva y pronóstica en pacientes con cáncer de mama en estadios tempranos, desafortunadamente su alto costo limita la realización del mismo a un gran número de pacientes. De tal manera, son de especial interés aquellos elementos clínico-patológicos que se puedan determinar a un menor costo, y que provean de información valiosa para la toma de decisiones de tratamiento en función de la estimación de probabilidad de recurrencia de la enfermedad, como lo es el Ki67.
EL Ki67 es un gen de proliferación celular determinado por inmunohistoquímica en diferentes neoplasias, muchos investigadores han estudiado el valor predictivo y pronóstico en diferentes estadios en el tratamiento del cáncer de mama. La alta expresión de Ki67 detectado por inmunohistoquímica, es un factor pronóstico individual importante asociado a la recurrencia o muerte. En pacientes con cáncer de mama T1/ N1/ M0, además reportaron que un valor de Ki67 mayor de 10, está relacionado a muerte o recaída (14).
En el presente trabajo, la media de edad fue de 58 años (rango entre 32-83), similar a la referida en el estudio de Methmen y col. En nuestro estudio, la media del Ki67 fue 18,25 (rango entre 0-90), con valor de Ki67≤ 20 %, 114 casos (65,10 %) y Ki67 >20 %, 61 casos (34,80 %), en comparación con el estudio de Methmen y col., donde la media del Ki67 fue 17,5 (rango entre 5- 60), presentaron Ki67 bajo, 16 pacientes (37,20 %), Ki67 intermedio 17 pacientes (39,53 %) y Ki67 alto 10 pacientes (23,25 %) de su población, por otro lado, Pattel y col., reportaron Ki67 bajo, en 137 pacientes (29 %), Ki67 intermedio, en 227 pacientes (49 %) y Ki67 alto, en 97 pacientes (21 %), respectivamente y Sahebjam y col., reportaron Ki67 bajo, en 16 pacientes, (30,2 %), Ki67 intermedio, en 21 pacientes (39,6 %) y Ki67 alto, en 16 pacientes (30,2 %), respectivamente. En síntesis, la media del Ki67 fue similar para nuestro trabajo y el de Methmen y col., además, en nuestro estudio, el mayor número de pacientes presentó un valor Ki67 bajo, sin embargo, cuando lo comparamos con Methmen, Pattel y Sahebjam y col., la mayor parte de su muestra, el valor de Ki67 arrojó bajo/intermedio, esto podría explicarse, porque en nuestro trabajo usamos como punto de corte del Ki67, un valor de < 20 y >20, como lo establece el Consenso de Saint Gallen, en cambio, en estos estudios emplearon 3 puntos de corte: <10 (bajo), intermedio (10 a 24) y alto (≥25), según el IKWG(9,10,11,12,13).
La media del RS en nuestro trabajo fue de 19,4 (rango entre 11-34), evidenciando un RS bajo, en 87 pacientes (49,70 %), RS intermedio, en 46 pacientes (26,20 %) y RS alto, en 42 pacientes (26,2 %), encontrando una escasa relación lineal positiva entre la expresión del Ki 67 y el RS por Oncotype DX®, (Correlación de Pearson = 0,3652). Al comparar estos resultados, con los de Methmen y col., la media del RS fue de 14,4 (rango 3- 34), encontrando un RS bajo en 23 pacientes (53,28 %), RS intermedio en 16 pacientes (37,50 %), RS alto en 4 pacientes (9,3 %). En su trabajo, establecieron correlación lineal positiva entre la expresión del Ki67 y el RS, ellos recomendaron el uso del Ki67 en ese escenario clínico, sin embargo, sugirieron aumentar la muestra de su población para poder establecer esa correlación (13). Pattel y col., evidenciaron RS de 0 a 10, en 85 pacientes (18 %), un RS de 11 a 25, en 311 pacientes (67 %) y RS ≥26, en 65 pacientes (14 %); ellos no encontraron correlación entre el Ki67 y el RS. Mulla y col., encontraron una modesta correlación entre el Ki67 y el RS (r= 0,488, P value< 0,001) (10). Sahebjam y col., reportaron RS bajo en 25 pacientes (47,20 %), RS intermedio en 20 pacientes (37,70 %), RS alto en 8 pacientes (15,10 %), encontraron una correlación entre la expresión del Ki67 y el RS (coeficiente de correlación = 0,73, valor de P< 0,001). Al comparar estos resultados con el porcentaje del valor de RS de nuestra población y la de Sahebjam y col., hubo similitud de los valores, en cambio, fueron diferentes a lo reflejado en el estudio de Methem y Pattel y col. Consideramos que el resultado de correlación del Ki67 con RS reflejado en nuestro estudio, pudo verse influenciado, a que incluimos un porcentaje no desestimable de pacientes premenopáusicas (22,20 %), en cambio en el estudio de Methem y col., solo se incluyeron pacientes posmenopáusicas y en el estudio de Pattel y col., solo un 30 % fueron pacientes premenopáusicas, siendo este grupo considerado un grupo de riesgo importante (9,10,11,12,13).
Con respecto al compromiso ganglionar, tuvimos 151 pacientes (86,20 %), ganglios linfáticos negativos y 24 pacientes (13,67 %), ganglios linfáticos positivos. Al confrontar el resultado de Pattel y col., con respecto al nuestro, ellos reportaron 46 pacientes (10 %) con ganglios linfáticos positivos y Mulla y col., al igual que Sahebjam y col., solamente incluyeron pacientes con ganglios linfáticos negativos. Esto es importante mencionar, ya que la extensión de la enfermedad hacia los ganglios axilares, sigue siendo determinante en términos de sobrevida(9,10,11,12).
Los tumores Luminales poseen un patrón inmuno fenotípico similar al componente epitelial Luminal de la glándula mamaria; expresan citoqueratinas Luminales, RE. Estos tumores han sido tratados exitosamente con terapia hormonal anti-estrogénica. El subtipo Luminal A es el más frecuente representa el 67 % de los tumores; posee alta expresión de genes relacionados con receptores hormonales, baja expresión de genes de proliferación celular y expresan citoqueratinas 8 y 18. Contrariamente, el subtipo Luminal B, presenta menores niveles de RE y altos niveles de genes de proliferación. A pesar de expresar RE, el Luminal B tiene peor pronóstico y mayor riesgo de recaída temprana con hormonoterapia, comparado con el Luminal A (15). Los tumores Luminal B son genéticamente y genómicamente alterados, en mayor medida que los Luminal A. En nuestro estudio el mayor porcentaje de pacientes eran Luminal A y de éstos, el mayor porcentaje arrojó un RS bajo/intermedio. Mientras que los pacientes Luminal B, tenían mayores niveles de RS, siendo lo que como investigadores esperábamos encontrar.
Múltiples estudios afirman que, en las mujeres más jóvenes, es más frecuente encontrar estadios avanzados, así como características biológicas e histológicas más agresivas, que conducen a un peor pronóstico del cáncer de mama en este grupo de pacientes. No obstante, nuestros resultados no avalan esta afirmación, ya que la mayoría de las pacientes premenopáusicas, presentaron un RS bajo, independiente a la variable fenotípica. Se podría inferir que no hay relación entre la edad y el valor del Ki67, en relación con la agresividad de la enfermedad, debido a que en su mayoría las mujeres premenopáusicas presentaron un RS bajo.
Con respecto al estatus hormonal, en nuestro trabajo las mujeres eran premenopáusicas, perimenopáusicas y menopáusicas 39 (22,20 %), 21 (12 %) y 113 (64,50 %) respectivamente y 2 pacientes (1,14 %), eran hombres. Mehmet y col., solo incluyeron pacientes posmenopáusicas. Pattel y col., reportaron 138 pacientes premenopáusicas (30 %) (12,13).
Una de las limitaciones a nivel mundial del uso del Ki67, es la ausencia de un sistema estandarizado de determinación y de reporte de su porcentaje, siendo también una limitación para nuestra investigación, la determinación del porcentaje del Ki67 y su reporte, ya que se usaron diferentes laboratorios para procesar las muestras de inmunohistoquímica (33,8 % son de laboratorios de Anatomía Patológica distintos), que podría haber afectado nuestros resultados.
Otra de las limitaciones de este trabajo, es que el mayor porcentaje de la población que no cumplió con los criterios de inclusión, fueron aquellos que no pudieron costear el estudio Oncotype DX®.
Debemos considerar que nuestro estudio es de tipo retrospectivo con un limitado número de pacientes incluidos, lo cual puede influir en la significancia del valor pronóstico del Ki67.
Concluimos en que: el cáncer de mama es una enfermedad de alto impacto en salud pública a nivel mundial, con grandes avances terapéuticos en los últimos años y con un desarrollo creciente de estrategias para pronosticar su evolución con mayor precisión.
Deberían realizarse las determinaciones de inmunohistoquímica solo en centros especializados con alto volumen de patología mamaria.
En Venezuela la población debería contar con un sistema de salud que permita cubrir los gastos de estudios como por ejemplo el Oncotype DX®, en pacientes que cumplan con los criterios para realizarlo, con el fin de disminuir la morbilidad asociada al tratamiento de quimioterapia, para poder determinar el porcentaje de recaída a distancia. Nuestro objetivo de establecer una correlación del valor del Ki67 con el RS, no se demostró, por lo que el Oncotype DX®, debe seguir siendo el instrumento de elección al momento de considerar tratamiento de quimioterapia adyuvante en pacientes con cáncer de mama estadios tempranos Luminal, Her2 negativo.
En nuestra población, un 24 % de las pacientes con indicación de realizar Oncotype DX®, presentaron un RS mayor de 20, lo que les otorga un alto riesgo de recidiva y un beneficio de más de 15 %, en términos de reducción de riesgo, si se asocia quimioterapia adyuvante.
En el grupo de premenopáusicas de riesgo intermedio, se debe individualizar la indicación de quimioterapia adyuvante, puesto que el beneficio del tratamiento en pacientes con RS 21-25, es del 6,5 %, en términos de reducción de riesgo. Considerando la indicación establecida de RS ≥25, esto supone un beneficio >15 %, en términos de recurrencia con quimioterapia adyuvante.
REFERENCIAS
1. Selmani Z, Molimard Ch, Overs A, Bazan F, Chaigneu L, Dobi E, et al. Low correlation between Ki67 assessed by qRT-PCR in Oncotype Dx score and Ki67 assessed by Immunohistochemistry. Sci Rep. 2022;12:3617.
2. Pelegrino B, Hlavata Z, Migali C, De Silva P, Aiello M Willar-Gallo, et al. Luminal breast cancer: Risk of recurrence and tumor-associated immune suppression. Molecular Diagnosis & Therapy. 2021;25:409-424.
3. Burstein H, Curigliano G, Thrurlimann B., Weber W, Poortmans P, Regan M. et al. Customizing a local and systemic therapies for women with early breast cancer: The Saint Gallen International Consensus Guidelines for treatment of early breast cancer 2021. Ann Oncol. 2021;32(10):1216-1235
4. Sparano J, Gray R, Makeover D, Pritchard K, Albain K, Hayes D, et al. Adjuvant Chemotherapy Guided by a 21-Gene Expressión Assay in Breast Cancer. N Engl J Med. 2018;379:(2):111-121.
5. Kalinsky K, Barlow W, Gralow J, Meric-Berstam F, Albain, K, Hayes N, et al. 21-Gene Assay to inform chemotherapy benefit in node-positive breast cancer. N Engl J Med. 2021; 285:(25): 2236-2347.
6. Pons L, Hernandez L, AltalebA, Ussene E, Iglesia R, Castillo A, et al. Conventional and digital Ki67 evaluation with molecular prognosis and morphological parameter in luminal breast cancer. Sci Rep. 2022;12(1):8176.
7. Selmain Z, Molimard C, Overs A, Bazan F, Chaigneu L, Dobi E, et al. Low correlation between Ki67 assessed by qRT-PCR in Oncotype Dx score and Ki67 assessed by immunohistochemistry. Sci Rep. 2022;12(1):3617.
8. Panal M, Herrera M, Hardisson D, Choqueneira D, Roman A, Santiago F. Correlación entre la expresión de Ki 67 con factores clásicos pronósticos y predictivos en el cáncer de mama precoz. Rev Senol Patol Mamaria. 2014; 27(4):163-169.
9. Sahebiam S, Aloys R, Pilavdzic D, Brison M-L, Ferrario C, Bougamim C, et al. Ki 67 is a major, but not sole determinant of OncotypeDx recurrence score. Br J Cancer. 2011;105(9):1342-1345.
10. Mulla N, Alnouri A, Majed AlM, Aleynikava O, Pelmus M, Florea A, et al. Determine the relationship between KI67 and Oncotype Dx. J Clin Oncol. 2016;34(15Suppl) https://doi.org/10.1200/JCO.2016.34.15_suppl.e12017
11. Singh S, Li H, Chan A, Tudor R, Bigras G, Morris D, et al. The use if automated ki67 analysis to predict OncotypeDx risk-of-recurrence categories in early- stage breast cancer. Plos One. 2018; 13(1):e0188983.
12. Patel R, Hovstadius M, Wain M, Moshier E, Shulman B, Zimmerman K, et al. Correlation of ki 67 working group prognostic risk categories with oncotype DX recurrence score (RS) in early breast cancer. Cancer. 2022;128(20):3602-3609.
13. Methmet S, Peterson T, Min Tun S, Horn A, Wedel W, DuckertR, et al. The relation of oncotypeDx recurrence score (RS) with Ki 67 in early stage breast cancer patients in a community based cancer center in rural central Nebraska. J Clinic Oncol. 2022;40(16 suppl ).: e12566-e12566.
14. Kronquist P, Kuopio T, Nykaen M, Helenius H, AntinnenJ, Klemi P. Predicting aggressive outcome in T1N0M0 breast cancer. Br J Cancer. 2004 91(2):277-281.
15. Sturia O, Frascaroli C, Santiso M, Crosbie L, Ursino A, Amato A, et al. Luminal B. Factor pronóstico y predictivo del Ki67. Rev. Argent Mastología. 2018;36(3):101-115.
Notas de autor
mgomez.arsuve@gmail.com
Información adicional
AGRADECIMIENTOS: A Dios por regalarnos a los médicos ser instrumentos en la vida de nuestros pacientes. A todo el personal de ARSUVE, porque son fundamentales para realizar un trabajo en equipo en pro del bienestar de nuestros pacientes, y especialmente al equipo de archivo de historias médicas, pilar fundamental para poder llevar a cabo esta investigación. A nuestros pacientes por confiar en nosotros su salud.
