ARTIGOS DE INVESTIGAÇÃO
Recepción: 22 Mayo 2024
Aprobación: 09 Octubre 2024
DOI: https://doi.org/10.12707/RVI24.59.35987
Resumo:
Enquadramento: O número de pessoas com demência aumenta significativamente com o processo de envelhecimento, contudo, este pode ser retardado através de intervenções não farmacológicas, como a estimulação cognitiva.
Objetivo: Avaliar a efetividade da Estimulação Cognitiva Individual na cognição, qualidade de vida, sintomas neuropsiquiátricos, bem como na qualidade da relação entre a pessoa com demência e cuidador.
Metodologia: Foi realizado um estudo quase-experimental, com a duração de 12 semanas. O programa de estimulação cognitiva, designado “Fazer a Diferença 3”, foi implementado a pessoas com demência a residirem na comunidade. A avaliação dos outcomes de interesse foi realizada no pré e pós-intervenção.
Resultados: Após a aplicação do programa, verificaram-se melhorias estatisticamente significativas nos sintomas neuropsiquiátricos (p = 0,042) e na cognição (p = 0,038).
Conclusão: Sugere-se a forte disseminação e implementação deste tipo de intervenções, pelos ganhos que promove nas pessoas idosas com deterioração cognitiva.
Palavras-chave: enfermagem, demência, estimulação cognitiva, cuidadores, idoso, quase-experimental.
Abstract:
Background: The number of people with dementia increases significantly with age. However, non-pharmacological interventions, such as cognitive stimulation, can slow this process down.
Objective: To evaluate the effectiveness of individual cognitive stimulation interventions on the cognition, quality of life, and neuropsychiatric symptoms of older adults with dementia, as well as on the quality of the relationship between the older adult with dementia and the caregiver.
Methodology: A 12-week quasi-experimental study was conducted. The cognitive stimulation program “Make a Difference 3” was administered to older adults with dementia living in the community. Outcomes of interest were assessed before and after the intervention.
Results: There were statistically significant improvements in neuropsychiatric symptoms (p = 0.042) and cognition (p = 0.038) after the program was administered.
Conclusion: This type of intervention should be widely disseminated and administered as it promotes gains in older adults with cognitive impairment.
Keywords: nursing, dementia, cognitive stimulation, carers, aged, quasi-experimental.
Resumen:
Marco contextual: El número de personas con demencia aumenta significativamente con el proceso de envejecimiento, pero este puede ralentizarse mediante intervenciones no farmacológicas, como la estimulación cognitiva.
Objetivo: Evaluar la eficacia de la estimulación cognitiva individual en la cognición, la calidad de vida, los síntomas neuropsiquiátricos y la calidad de la relación entre la persona con demencia y el cuidador.
Metodología: Se llevó a cabo un estudio cuasiexperimental de 12 semanas de duración. El programa de estimulación cognitiva, denominado “Fazer a Diferença 3” se aplicó a personas con demencia que vivían en la comunidad. Los resultados de interés se evaluaron antes y después de la intervención.
Resultados: Tras aplicar el programa, hubo mejoras estadísticamente significativas en los síntomas neuropsiquiátricos (p = 0,042) y en la cognición (p = 0,038).
Conclusión: Se sugiere que este tipo de intervención sea ampliamente difundida e implementada, debido a los beneficios que aporta a las personas mayores con deterioro cognitivo.
Palabras clave: enfermería, demencia, estimulación cognitiva, cuidadores, ancianos, cuasiexperimental.
Introdução
O envelhecimento, inerente ao ciclo vital, requer abordagens inovadoras em termos científicos e clínicos. As transformações biológicas ocorridas ao longo do envelhecimento refletem experiências acumuladas e a contínua neuroplasticidade cerebral possibilita a aprendizagem e a adaptação. Valorizar o conhecimento e o desenvolvimento emocional e intelectual nessa fase da vida é fundamental (Costa et al., 2023; World Health Organization [WHO], 2021).
No entanto, é importante reconhecer que o declínio cognitivo, incluindo a demência, é um desafio para a sociedade e para o sistema de saúde, exigindo abordagens de cuidado e intervenções adequadas para preservar a qualidade de vida e a dignidade da pessoa afetada (Costa et al., 2023; WHO, 2021). Por conseguinte, as abordagens e as estratégias de intervenção de cada disciplina devem centrar-se na pessoa, com o objetivo de desenvolver soluções de cuidados inovadoras. As diretrizes atuais do Instituto Nacional de Saúde e Excelência Clínica (National Institute for Health and Care Excellence [NICE]) recomendam que, às pessoas com demência leve a moderada, lhes sejam oferecidas intervenções baseadas na terapia de Estimulação Cognitiva (EC; NICE, 2018; Woods et al., 2012).
Recentemente, tem sido explorada a EC Individual (ECI), isto é, a EC aplicada de um-para-um, podendo ser um profissional ou um cuidador a executá-la (Hui et al., 2022; Orgeta et al., 2015; Rai et al., 2020; Silva et al., 2020; Silva, Bobrowicz-Campos, Santos-Costa, Gil et al., 2021). A ECI, à semelhança da EC de grupo, incorpora uma variedade de atividades, como reminiscência, discussões sobre tópicos de interesse, atividades centradas na resolução de problemas, jogos de palavras e números, com o objetivo de proporcionar a estimulação mental em áreas do pensamento, concentração, comunicação, e nos vários tipos de memória (Apóstolo et al., 2019; Orgeta et al., 2015). As evidências existentes, atualmente, suportam a efetividade desta intervenção, revelando que os programas de ECI se encontram associados a ganhos em saúde, designadamente, na cognição, humor, bem-estar, atividade funcional, qualidade de vida e competências comunicacionais (Orgeta et al., 2015; Silva, Bobrowicz-Campos, Santos-Costa, Cruz et al. (2021); Silva et al., 2022).
Um dos programas de ECI denomina-se “Fazer a Diferença 3 - Intervenção Individual de Estimulação Cognitiva (FD3)” (Apóstolo et al., 2019; Yates et al., 2015).
O presente estudo tem como objetivo avaliar a efetividade do FD3, aplicado durante 12 semanas, na cognição, qualidade de vida, sintomas neuropsiquiátricos, incluindo sintomas depressivos da pessoa com demência, bem como na qualidade da relação entre ambos os elementos da díade.
Enquadramento
Atualmente, a nível global, vivem mais de 55 milhões de pessoas com demência. Em 2030, perspetiva-se que viverão mais de 78 milhões e, em 2050, as expectativas, apontam para mais de 139 milhões de pessoas com demência (WHO, 2021). Este crescimento significativo reflete o impacto da demência não só na saúde pública, mas também na esfera socioeconómica global. Em Portugal, a demência também representa um importante desafio de saúde, com um número crescente de pessoas afetadas e um impacto significativo nos sistemas de cuidados e na vida das famílias.
As síndromes degenerativas deste tipo podem ter etiologias distintas, como a doença de Alzheimer (cerca de 60% das demências), demência com Corpos de Lewy, demência Frontotemporal, demência vascular, entre outras (Livingston et al., 2017; WHO, 2021). A sua evolução, manifestação, progressão, bem como a resposta às intervenções não farmacológicas dependem, em grande parte, da sua etiologia (Livingston et al., 2017).
Devido ao crescente número de pessoas com demência e ao impacto significativo desta síndrome na saúde pública, as intervenções não farmacológicas, como a ECI, têm sido cada vez mais recomendadas por diretrizes internacionais (NICE, 2018; Woods et al., 2012). Como referido anteriormente, a EC incorpora uma variedade de atividades que incluem a evocação de memórias, discussões sobre temáticas de interesse, atividades centradas na resolução de problemas, jogos de palavras e números, com o objetivo de proporcionar a estimulação mental em áreas do pensamento, concentração, comunicação, e nos vários tipos de memória (Apóstolo et al., 2019; Orgeta et al., 2015). Neste sentido, as intervenções de carácter não farmacológico, como a EC/ ECI, em resposta à demência, adquirem relevância, devido ao crescente impacto clínico e socioeconómico desta síndrome (WHO, 2021; Livingston et al., 2017; Woods et al., 2012).
O FD3 encontra-se traduzido e validado para a cultura e língua portuguesa e foi concebido para ser aplicado em contexto domiciliário, sendo o cuidador informal/familiar o responsável pela implementação das sessões de estimulação (Apóstolo et al., 2019; Silva, Bobrowicz-Campos, Santos-Costa, Gil et al., 2021). O programa deste manual está organizado em dois capítulos, o primeiro capítulo centrado nas necessidades do cuidador, antecipando possíveis dúvidas, dando algumas indicações de como o programa deve ser aplicado, e também nos 13 princípios da ECI (Apóstolo et al., 2019; Yates et al., 2015). O segundo capítulo é constituído por 75 sessões, centradas em diferentes temáticas como a história de vida, assuntos da atualidade, tópicos sobre arte, para que seja possível estimular os diferentes domínios cognitivos (Apóstolo et al., 2019; Yates et al., 2015). Face ao exposto, entende-se que a implementação do programa FD3, deve ser fomentada, em especial para quem não tem acesso a outro tipo de estímulos.
Questões de investigação
Qual a efetividade do programa “Fazer a Diferença 3 - Intervenção Individual de Estimulação Cognitiva”, aplicado durante 12 semanas, na cognição, qualidade de vida e sintomas neuropsiquiátricos, incluindo sintomas depressivos, da pessoa com demência? Qual a efetividade do programa “Fazer a Diferença 3 - Intervenção Individual de Estimulação Cognitiva”, aplicado durante 12 semanas, na qualidade da relação entre ambos os elementos da díade?
Metodologia
O presente estudo de investigação, de caráter quase-experimental, insere-se no âmbito da investigação clínica e decorreu entre janeiro de 2022 e dezembro de 2022.
Relativamente aos procedimentos éticos foi obtido o parecer favorável da Comissão de Ética da Escola Superior de Enfermagem envolvida no estudo (Parecer nº 03/01/2022- AD_P744_12_2020)
A amostra foi selecionada por conveniência, tendo sido considerados para avaliação todas as pessoas com 60 anos ou mais (por ser uma faixa etária onde a prevalência do fenómeno é frequente), e os seus respetivos cuidadores, a residirem no domicílio numa cidade do centro de Portugal.
Numa fase inicial, após a identificação das possíveis díades (pessoa com comprometimento cognitivo e cuidador), referenciadas por diferentes organizações da cidade, foi avaliada a sua elegibilidade através da análise dos critérios de inclusão. Assim, definiram-se como critérios de inclusão: i) pessoa com 60 anos ou mais, com diagnóstico de demência realizado por um médico especialista em neurologia ou psiquiatria, ou que, sendo validado pelo médico de família, cumpram critérios do DMS-III/IV/5 ou do ICD-9/10; ii) com pontuação no Teste de Declínio Cognitivo de 6 Itens (6CIT; Apóstolo et al., 2018; Brooke & Bullock, 1999) entre 2 (indicador de alteração de mais do que um dos domínios cognitivos avaliados pelo instrumento) e 20 (indicando que pelo menos alguns dos domínios cognitivos permanecem preservados, ou seja, ausência de demência em estado severo); iii) sem uma doença física ou incapacidade significativa que impeça a sua participação nas sessões; iv) capaz de comunicar e de compreender a comunicação; v) a viver na comunidade (domicílio) e com cuidador informal, familiar, amigo, vizinho, voluntário disponível para aplicar a ECI e que o mesmo tenha capacidade para desenvolver a intervenção.
Como indicadores de exclusão foram definidos os seguintes critérios: i) pessoa com demência em estádio severo, estabelecido de acordo com o ponto de corte de 21 ou mais no teste de 6CIT (Apóstolo et al., 2018; Brooke & Bullock, 1999); ii) cuidador informal com história de doença psiquiátrica grave ou com comprometimento cognitivo, mesmo que ligeiro.
A díade foi informada acerca do objetivo do estudo e foi garantida a confidencialidade e anonimato dos dados obtidos ao longo da implementação (solicitando o consentimento informado). Após a verificação da elegibilidade das díades, o grupo foi sujeito a dois momentos de avaliação: i) antes da intervenção, na semana zero, designada por momento zero (M0); ii) no final da intervenção, na 13º semana, designada por momento 13 (M13). Esta avaliação foi realizada pelos elementos da equipa de investigação (enfermeira e psicóloga) sendo a mesma pessoa a efetuar a avaliação em ambos os momentos. A todos os elementos foram recolhidos dados sociodemográficos, como a idade, estado civil, nível de escolaridade e nos dois momentos foram aplicados os seguintes instrumentos, com o objetivo de avaliar a efetividade da intervenção: i) Teste de Saint Louis University Mental Status Test (SLUMS, Pinto, 2007; Tariq et al., 2006); ii) Escala da Qualidade de Vida – Doença de Alzheimer (QoL-AD, Bárrios, 2012; Logsdon et al., 1999); iii) Inventário Neuropsiquiátrico (Cummings et al., 1994; Leitão et al., 2008); iv) Escala de Depressão Geriátrica (GDS-15) (Apóstolo, 2011; Yesavage & Sheikh, 1986); v) e a Escala Qualidade da Relação entre Familiar Cuidador e a Pessoa Cuidada (QCPR; Silva, Bobrowicz-Campos, Santos-Costa, Gil, Neves et al., 2021; Spruytte, 2012). Esta última, bem como a Escala da QoL-AD (Bárrios, 2012; Logsdon et al., 1999), permite conhecer a perspetiva de cada um dos elementos da díade, em separado.
Para analisar os dados, utilizou-se o software estatístico IBM SPSS Statistics, versão 24.0. A análise incluiu o teste de Wilcoxon Signed-Rank que foi aplicado para comparar os resultados nas diferentes escalas utilizadas, tais como o SLUMS e o Inventário Neuropsiquiátrico; além disso, foi realizada a correlação de Pearson para avaliar a relação entre variáveis contínuas, especificamente entre a sintomatologia depressiva e a qualidade de vida das pessoas idosas na perspetiva dos cuidadores. Os resultados estatisticamente significativos foram determinados com um nível de significância de p < 0,05.
A amostra foi sujeita à ECI, através do programa FD3, durante 12 semanas, numa frequência de três sessões semanais, perfazendo um total de 36 sessões. A intervenção foi aplicada pelos cuidadores (familiar, amigo, vizinho, voluntário) à pessoa com demência leve a moderada. Os elementos da equipa de implementação (enfermeiros, psicólogos, profissionais de gerontologia e assistentes sociais) realizaram formação aos cuidadores (capacitação do cuidador) antes do início da implementação da intervenção e deram orientação/acompanhamento durante o desenvolvimento do programa. Este acompanhamento foi efetuado pela equipa de implementação com uma periodicidade semanal através de contacto telefónico e quinzenalmente através de contacto presencial. Para garantir a validade interna e a uniformidade das avaliações, a equipa recebeu formação prévia e utilizou manuais padronizados; realizou reuniões mensais para alinhar procedimentos e estratégias; e estabeleceram-se protocolos padronizados para a intervenção e a avaliação, tanto presencial quanto por via telefónica.
Na Figura 1, encontra-se descrito o processo de capacitação de cuidadores.
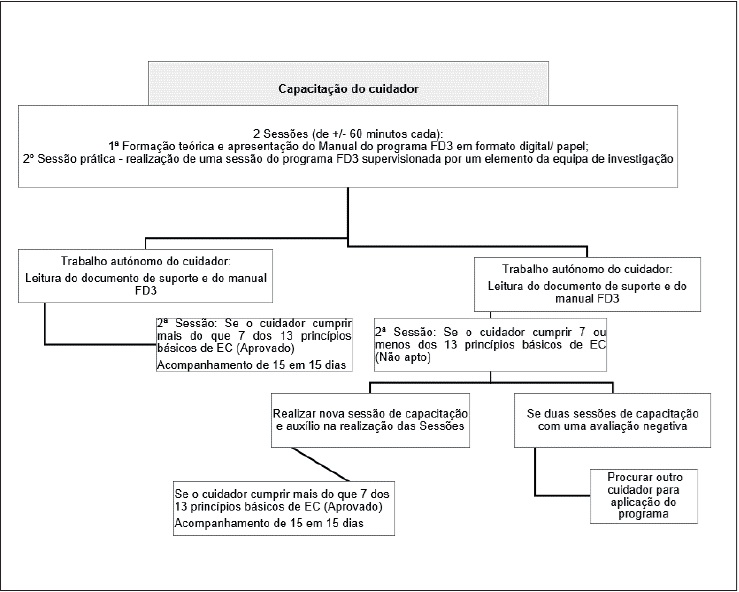
Figura 1:
Fluxograma de capacitação de cuidadores
Resultados
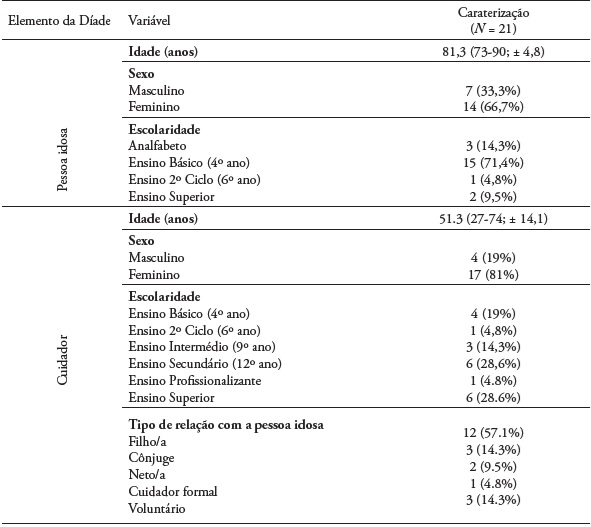
Na fase inicial, foram sinalizadas 42 díades e destas apenas 21 finalizaram a implementação do programa (21 pessoas com deterioração cognitiva e 21 cuidadores/ voluntários). O número de dropouts ao longo do estudo foi de 21 díades, o que corresponde a uma taxa de atrito de 50%. As causas maioritárias para a existência destes números foram o excesso de stress laboral, indisponibilidade de horários do cuidador informal, desmotivação de ambos os elementos da díade e a recusa por parte da pessoa idosa ao final das primeiras semanas. Relativamente às pessoas com deterioração cognitiva, a sua média de idades foi de 81,3 anos. Em relação ao sexo, 33,3% (n = 7) eram do sexo masculino e 66,7% (n = 14) do sexo feminino. Cerca de 71,4% (n = 15) tinham ensino básico. No que diz respeito aos cuidadores, a sua média de idades foi de 51,3 anos, o sexo predominante foi o feminino e, na sua maioria, tinham ensino secundário e ensino superior. No que diz respeito ao tipo de relação estabelecida com a pessoa idosa, eram predominantemente filhos/as. Cerca de 57% das díades (n = 12) participantes não coabitavam. Na globalidade, 61,9% (n =13) dos cuidadores indicou não ser a figura principal de apoio à pessoa idosa. Contudo, quando o cuidador da díade era a figura principal de apoio à pessoa idosa, foi possível verificar que cerca de 10,4 horas eram dedicadas aos cuidados, verificando-se que este valor variava entre as 6 e 15 horas (desvio-padrão de 2,5). Os dados de caracterização sociodemográfica encontram-se na Tabela 1.
Caraterização sociodemográfica dos elementos das díades participantes
No que concerne à avaliação de rastreio da cognição das pessoas idosas, foi utilizado o 6CIT (Apóstolo et al., 2018; Brooke & Bullock, 1999) sendo obtido um score médio de 15,2 pontos (6-20; ± 6,2). Cerca de 19% das pessoas idosas (n = 4) apresentaram scores inferiores a 10 pontos. Relativamente aos resultados obtidos após a aplicação do programa, verificaram-se melhorias estatisticamente significativas nos sintomas neuropsiquiátricos (p = 0,042), avaliados pelo Inventário Neuropsiquiátrico (Cummings et al., 1994; Leitão et al., 2008), e na componente cognitiva (p = 0,038) avaliada pelo SLUMS (Pinto, 2007; Tariq et al., 2006). Nos restantes parâmetros avaliados, não se verificaram melhorias significativas. O impacto da intervenção conduzida na cognição, sintomatologia depressiva e/ou neuropsiquiátrica, assim como na qualidade de vida da pessoa com demência e na qualidade da relação entre elementos da díade poderá ser consultada na Tabela 2.
Avaliação do impacto da intervenção nos diferentes outcomes estabelecidos para a pessoa idosa e/ou cuidador/a
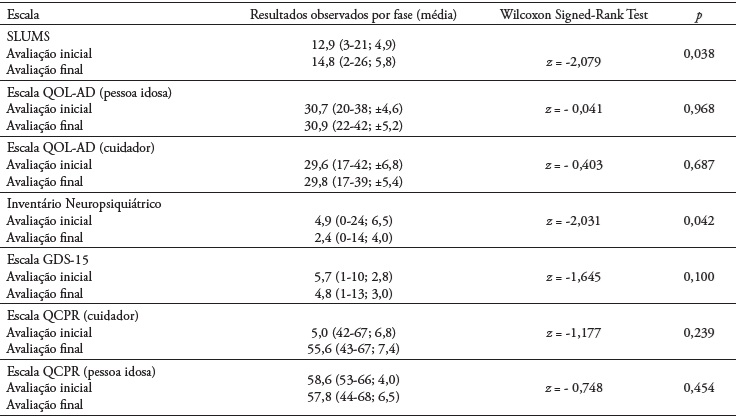
Nota. GDS = Escala de Depressão Geriátrica; QCPR = Escala Qualidade da Relação entre Familiar Cuidador e a Pessoa Cuidada; QoL-AD = Escala da Qualidade de Vida = Doença de Alzheimer; SLUMS = Teste de Saint Louis University Mental Status Test.
Relativamente ao Inventário Neuropsiquiátrico (Cummings et al., 1994; Leitão et al., 2008), cerca de 38% das pessoas idosas (n = 8) apresentaram ganhos na sintomatologia de ansiedade e depressão e cerca de 28,5% (n = 6) ao nível dos sintomas relacionados com a apatia. No que diz respeito ao teste SLUMS (Pinto, 2007; Tariq et al., 2006), 52,4% das pessoas idosas (n = 11) obtiveram melhores scores na categoria da memória episódica, 42,8% (n = 9) melhoraram na coordenação visual e destreza motora, 33,3% (n = 7) apresentaram melhorias na componente da memória a curto prazo e 24% (n = 5) na componente do raciocínio numérico, atenção e concentração. Através do teste de correlação de Pearson, foi possível detetar uma forte correlação negativa entre a sintomatologia depressiva experienciada pela pessoa idosa após a intervenção FD3 e a qualidade de vida da pessoa com demência na perspetiva dos seus cuidadores (r = - 0,517; p = 0,016).
Discussão
Com este estudo, verificaram-se resultados favoráveis e promissores após a implementação do programa FD3 (Apóstolo et al., 2019; Yates et al., 2015), registando-se melhorias estatisticamente significativas nos sintomas neuropsiquiátricos e na componente cognitiva. A intervenção do programa FD3 é inovadora, sendo apresentada num formato simples e acessível ao cuidador (Apóstolo et al., 2019; Orgeta et al., 2015). Considera-se, ainda, que esta intervenção tem um potencial terapêutico abrangente, mediante a integração de novas tecnologias de informação e comunicação (TIC), podendo também ser realizada em outros contextos de cuidados (pessoas idosas institucionalizadas), e também recorrer-se a outras tipologias de facilitadores como cuidadores formais e profissionais de saúde, como já foi explorado em estudos recentes (Ali et al., 2022; Hui et al., 2022; Rai et al., 2020; Silva et al., 2020; Silva, Bobrowicz-Campos, Santos-Costa, Gil et al., 2021). O presente estudo apresentou uma dimensão diferenciadora, ao ter incluído sujeitos voluntários, em situações pontuais em que a pessoa com demência não apresentava um cuidador familiar disponível para a aplicação da intervenção, três vezes por semana, reduzindo assim os dropouts existentes. Tal como Yates et al. (2015) propuseram, o cuidador que implementa esta intervenção pode partilhar esta tarefa com outra pessoa significativa, como um amigo ou vizinho e, neste estudo em particular, uma pessoa voluntária do município.
Os estudos realizados com este programa têm confirmado que o acompanhamento realizado pelos profissionais de saúde ao longo do processo é essencial para a adesão da díade à intervenção e para o sucesso do programa, sendo algo que os profissionais de saúde envolvidos neste estudo asseguraram como estratégia para garantir a efetividade da intervenção, de forma a mitigar da taxa de dropouts ao longo do período de implementação das intervenções (Silva et al., 2020; Silva, Bobrowicz-Campos, Santos-Costa, Cruz et al., 2021).
A ECI, à semelhança da EC tradicional, tem demostrado ganhos em saúde para a pessoa idosa com deterioração cognitiva (Orgeta et al. 2015; Silva et al., 2020; Silva, Bobrowicz-Campos, Santos-Costa, Cruz et al., 2021; Woods et al., 2012). Uma revisão sistemática encontrou, por meio de estudos experimentais, vários benefícios ao nível da cognição, incluindo memória, fluência verbal, atenção, resolução de problemas e, ainda, melhoria da performance para as atividades de vida diárias (Silva et al., 2020). Neste estudo, confirmaram-se os ganhos ao nível da sintomatologia de ansiedade e depressão, bem como uma diminuição dos sintomas relacionados com a apatia. Em termos cognitivos, registaram-se ganhos ao nível da memória (episódica e a curto prazo), ao nível da coordenação visual e destreza motora, bem como, em alguns participantes, melhorias na componente do raciocínio numérico, atenção e concentração. Não é de desconsiderar que parte da expressividade dos resultados tenha origem no estado de sub-estimulação (Livingston et al., 2017) em que alguns dos participantes se poderiam encontrar devido ao contexto pós-pandémico em que o estudo decorreu. Neste sentido, esta intervenção poderá ter efetivamente feito a diferença nas suas vidas. Estes ganhos representam grande significado dado que os sintomas neuropsiquiátricos constituem uma grande sobrecarga para a família e, consequentemente, uma das maiores razões para a institucionalização da pessoa com demência (Livingston et al., 2017). Deste modo, a implementação deste tipo de intervenção, que acarreta um baixo custo para os serviços de saúde, deve ser disseminada pelos cuidadores familiares e formais que se mostrem motivados para a sua implementação (Orgeta et al., 2015; Yates et al. 2015).
Numa sociedade crescentemente envelhecida, a possibilidade de envelhecer em casa, inserido na comunidade, apresenta-se como uma medida que promove maiores níveis de autonomia, bem-estar, felicidade e qualidade de vida (Costa et al., 2023; Livingston et al., 2017). Capacitar o cuidador para o seu papel surge como uma estratégia necessária e, neste âmbito, o programa FD3 mostra-se promissor. Orgeta et al. (2015), na avaliação do impacto emocional e físico da implementação do FD3 no cuidador, verificaram que os resultados são a favor da intervenção. Ou seja, a implementação das sessões de ECI não se revelou uma sobrecarga para o cuidador, sendo que, pelo contrário, poderá até melhorar a qualidade da relação entre os elementos da díade (Orgeta et al., 2015). No presente estudo, a qualidade da relação melhorou ligeiramente, ainda que não tenha revelado significado estatístico, à semelhança de outro estudo conduzido em contexto português com este mesmo programa (Silva, Bobrowicz-Campos, Santos-Costa, Cruz et al., 2021). Possivelmente, em estudos futuros, com amostras de maior dimensão e com a intervenção mais prolongada no tempo, se consigam trazer evidências com maior significado.
Outro aspeto a considerar, como resultado do presente estudo, é a associação entre a diminuição dos sintomas depressivos e o aumento da perceção que o cuidador tem sobre a qualidade de vida da pessoa com demência. Apesar da sintomatologia depressiva, avaliada pela GDS-15 (Apóstolo, 2011; Yesavage & Sheikh, 1986), ter reduzido ligeiramente após a intervenção, esta diferença não se traduziu como estatisticamente significativa. Ainda assim, pode ter sido suficiente para que, nos casos em que isto se verificou (melhoria da sintomatologia depressiva), o cuidador tenha considerado que a qualidade de vida da pessoa com demência melhorou.
Este estudo apresenta várias limitações, que devem ser consideradas ao interpretar os resultados, como a pequena dimensão da amostra, que se poderá traduzir numa reduzida relevância estatística, a elevada taxa de dropouts, a ausência de um grupo controlo, entre outras, decorrentes do ambiente domiciliar onde as intervenções tiveram lugar, como a falta de controlo sobre outras variáveis, que podem ter influenciado os resultados, apesar da equipa ter instituído medidas de supervisão, com o objetivo de as minimizar.
Conclusão
Com a implementação das sessões de ECI, verificou-se uma melhoria ao nível da cognição e dos sintomas neuropsiquiátricos. Os resultados deste estudo revelam-se promissores e fornecem evidência que recomendam a implementação deste tipo de intervenções cognitivas nas fases mais precoces e em estádios moderados da demência. Este estudo contribui para um conjunto de evidências já existentes sobre a efetividade desta intervenção, sendo o primeiro realizado num período pós-pandémico a nível nacional. Posto isto, é possível que a maioria das pessoas idosas estivesse sub-estimulada devido ao isolamento social agravado, sendo que os ganhos observados podem ser atribuídos, em grande parte, à estimulação social proporcionada pelas díades.
Como implicações para a prática, sugere-se a implementação deste tipo de intervenções, visto que as mesmas se traduzem em melhorias significativa na vida das pessoas idosas com demência, nomeadamente a nível da sintomatologia depressiva e ansiosa e a nível cognitivo como melhoria da memória, da atenção, da coordenação visual e destreza motora, promovendo assim a autonomia da pessoa idosa e potenciando a funcionalidade da díade cuidador/pessoa cuidada. Como sugestões para futuros trabalhos de investigação, de forma a aumentar a eficiência da implementação do programa, sugere-se a criação de uma equipa de profissionais multidisciplinares e voluntários que acompanhem de perto a díade e auxiliem na implementação das sessões de modo a reduzir os dropouts. Sugere-se, ainda, a realização de estudos mais longos e com amostras de maior dimensão, bem como a definição de critérios de referenciação para que os profissionais possam rapidamente identificar quais as díades que podem beneficiar da prescrição desta intervenção.
Referências bibliográficas
Ali, A., Brown, E., Tsang, W., Spector, A., Aguirre, E., Hoare, S., & Hassiotis, A. (2022). Individual cognitive stimulation therapy (iCST) for people with intellectual disability and dementia: a feasibility randomised controlled trial. Aging & mental health, 26(4), 698–708. https://doi.org/10.1080/13607863.2020.1869180
Apóstolo, J. (2011). Adaptation into European Portuguese of the geriatric depression scale (GDS-15). Revista de Enfermagem Referência - Suplemento Actas e Comunicações XI Conferência Iberoamericana de Educação em Enfermagem, II(3-4 Supl.), 452-452.
Apóstolo, J., Paiva, D., Silva, R., Santos, E., & Schultz, T. (2018). Adaptation and validation into Portuguese language of the six-item cognitive impairment test (6CIT). Aging & Mental Health, 22(9), 1190-1195. https://doi.org/10.1080/13607863.2017.1348473
Apóstolo, J., Silva, R., Bobrowicz-Campos, E., & Costa, P. (2019). Fazer a diferença 3 - Terapia de Estimulação Cognitiva Individual. Um manual para cuidadores. Escola Superior de Enfermagem de Coimbra.
Bárrios H. (2012). Adaptação Cultural e Linguística e Validação do Instrumento QOL-AD para Portugal. Dissertação de Mestrado em Cuidados Paliativos. Universidade de Lisboa, Portugal.
Brooke, P., & Bullock, R. (1999). Validation of a 6-item cognitive impairment test with a view to primary care usage. International Journal of Geriatric Psychiatry, 14(11), 936-940. https://doi.org/10.1002/(SICI)1099-1166(199911)14:11<936:AID-GPS39>3.0.CO;2-1
Costa, A., Henriques, J., Alarcão, V., Henriques, A., Madeira, T., Virgolino, A., Sousa, J., Feteira-Santos, R., Arriaga, M., Rocha, J., & Nogueira, P. (2023). Active aging awareness and well-being among older adults in Portugal. Frontiers in public health, 11, 1149731. https://doi.org/10.3389/fpubh.2023.1149731
Cummings, J., Mega, M., K, G., Rosenberg-Thompson, S., Carusi, D., & Gornbein, J. (1994). The Neuropsychiatric Inventory. Neurology, 44, 2308-2314. https://doi.org/10.1212/WNL.44.12.2308
Hui, E. K., Wong, G. H. Y., Tischler, V., Yuan, S. N. V., Leung, W. G., Saunders, R., Suen, L. W., & Spector, A. (2022). Virtual individual cognitive stimulation therapy in Hong Kong: A mixed methods feasibility study. Geriatric nursing (New York, N.Y.), 47, 125–134. https://doi.org/10.1016/j.gerinurse.2022.07.010
Leitão, O., & Nina, A. (2008). Inventário Neuropsiquiátrico – versão portuguesa. In A. Mendonça & M. Guerreiro (Eds.), Grupos de Estudos de Envelhecimento Cerebral e Demência(págs. 33–49).
Livingston, G., Sommerlad, A., Orgeta, V., Costafreda, S. G., Huntley, J., Ames, D., Ballard, C., Banerjee, S., Burns, A., Cohen-Mansfield, J., Cooper, C., Fox, N., Gitlin, L. N., Howard, R., Kales, H. C., Larson, E. B., Ritchie, K., Rockwood, K., Sampson, E. L., Samus, Q., … Mukadam, N. (2017). Dementia prevention, intervention, and care. Lancet (London, England), 390(10113), 2673–2734. https://doi.org/10.1016/S0140-6736(17)31363-6
Logsdon, R., Gibbons, L., McCurry, S., & Teri, L. (1999). Quality of Life in Alzheimer’s Disease: Patient and Caregiver Reports. Journal of Mental Health and Aging, 5(1), 21-32. https://psycnet.apa.org/record/1999-05045-003
National Institute for Health and Care Excellence (2018). Dementia Assessment, management and support for people living with dementia and their carers. https://www.nice.org.uk/guidance/ng97
Orgeta, V., Leung, P., Yates, L., Kang, S., Hoare, Z., Henderson, C., Whitaker, C., Burns, A., Knapp, M., Leroi, I., Moniz-Cook, E. D., Pearson, S., Simpson, S., Spector, A., Roberts, S., Russell, I. T., de Waal, H., Woods, R. T., & Orrell, M. (2015). Individual cognitive stimulation therapy for dementia: a clinical effectiveness and cost-effectiveness pragmatic, multicentre, randomised controlled trial. Health technology assessment (Winchester, England), 19(64), 1–108. https://doi.org/10.3310/hta19640
Pinto, A. (2007). O teste SLUMS: Apresentação, tradução e normas de cotação. Psicologia, Educação Cultura, 11(2), 393-403. https://www.fpce.up.pt/docentes/acpinto/artigos/27_amancio.pdf
Rai, H., Schneider, J., & Orrell, M. (2020). An Individual Cognitive Stimulation Therapy App for People with Dementia: Development and Usability Study of Thinkability. JMIR aging, 3(2), e17105. https://doi.org/10.2196/17105
Silva, R. C., Bobrowicz-Campos, E. M., Santos-Costa, P. J., Gil, I. M., Almeida, M. L., & Apóstolo, J. L. (2021). Making a Difference 3 – an individual cognitive stimulation program for older people: Appropriateness and feasibility. I, 5(8), e20161. https://doi.org/10.12707/RV20161
Silva, R., Bobrowicz-Campos, E., Cardoso, D., Costa, P., Couto, F., Camarneiro, A. P., Abrunheiro, S., Almeida, M., & Apóstolo, J. (2020). Effects of caregiver-provided individual cognitive interventions on cognition, social functioning and quality of life in older adults with major neurocognitive disorders: a systematic review. JBI evidence synthesis, 18(4), 743–806. https://doi.org/10.11124/JBISRIR-D-19-00125
Silva, R., Bobrowicz-Campos, E., Santos-Costa, P., Cruz, A. R., & Apóstolo, J. (2021). A Home-Based Individual Cognitive Stimulation Program for Older Adults with Cognitive Impairment: A Randomized Controlled Trial. Frontiers in psychology, 12, 741955. https://doi.org/10.3389/fpsyg.2021.741955
Silva, R., Bobrowicz-Campos, E., Santos-Costa, P., Gil, I., Neves, H., & Apóstolo, J. (2021). The Quality of Carer-Patient Relationship Scale: Adaptation and Validation into Portuguese. International journal of environmental research and public health, 18(3), 1264. https://doi.org/10.3390/ijerph18031264
Spruytte, N., Van Audenhove, C., Lammertyn, F., & Storms, G. (2002). The quality of the caregiving relationship in informal care for older adults with dementia and chronic psychiatric patients. Psychology and psychotherapy, 75(Pt 3), 295–311. https://doi.org/10.1348/147608302320365208
Tariq, S. H., Tumosa, N., Chibnall, J. T., Perry, M. H., 3rd, & Morley, J. E. (2006). Comparison of the Saint Louis University mental status examination and the mini-mental state examination for detecting dementia and mild neurocognitive disorder- a pilot study. The American journal of geriatric psychiatry: official journal of the American Association for Geriatric Psychiatry, 14(11), 900-910. https://doi.org/10.1097/01.JGP.0000221510.33817.86
Woods, B., Aguirre, E., Spector, A. E., & Orrell, M. (2012). Cognitive stimulation to improve cognitive functioning in people with dementia. The Cochrane database of systematic reviews, (2), CD005562. https://doi.org/10.1002/14651858.CD005562.pub2
World Health Organization. (2021). Global status report on the public health response to dementia. https://www.who.int/publications/i/item/9789240033245
Yates, L., Orrel, M., Phoung, L., Spector, O., Woods, B., & Orgeta, V. (2015). Making a Difference 3 - Individual Cognitive Stimulation Therapy: A manual for carers. The Journal of Dementia Care: Hawker Publications.
Yesavage, J., & Sheikh, J. (1986). Geriatric Depression Scale (GDS). Clinical Gerontologist, 5(1-2), 165-173. https://doi.org/10.1300/J018v05n01_09
Notas
Notas de autor
Tratamento de dados
Análise formal
Investigação
Metodologia
Redação - rascunho original
Investigação
Metodologia
Redação - rascunho original
Investigação
Redação - análise e edição
Investigação
Redação - análise e edição
Metodologia
Redação - análise e edição
Redação - análise e edição
Investigação
Metodologia
Administração do projeto
Supervisão
Redação - análise e edição
igil@esenfc.pt
