Artigos originais
ASSISTÊNCIA PRÉ-NATAL E RESULTADO PERINATAL
Prenatal care and perinatal outcome
Atención prenatal y resultado perinatal
ASSISTÊNCIA PRÉ-NATAL E RESULTADO PERINATAL
Revista Brasileira em Promoção da Saúde, vol. 30, núm. 2, pp. 187-194, 2017
Universidade de Fortaleza

Este trabalho está sob uma Licença Internacional Creative Commons Atribuição 4.0.
Recepção: 01 Dezembro 2016
Revised: 22 Março 2017
Aprovação: 22 Dezembro 2017
Resumo: Objetivo: Relacionar o número de consultas de pré-natal aos desfechos perinatais. Métodos: Realizou-se um estudo de corte transversal, no período de setembro de 2014 a agosto de 2015, em base de dados de gestantes de uma maternidade pública na cidade de Joinville/SC/Brasil. A pesquisa incluiu pacientes com gestação única, subdividindo-os em 2 grupos: com 6 ou menos e 7 ou mais consultas de pré-natal. Utilizaram-se os desfechos primários: via de parto, prematuridade, baixo peso ao nascer, macrossomia, óbito perinatal. Analisou-se com modelo de regressão logística multinomial, com intervalo de confiança de 95%. Resultados: Obtiveram-se 4.260 prontuários, 266 (6,2%) realizaram 6 consultas ou menos e 3.994 (93,7%) com 7 consultas ou mais de pré-natal. Os grupos apresentaram diferença nas características maternas; na idade, menor ou igual a 20 anos (27,4% vs 21,3% p=0,020) entre os grupos; na escolaridade, respectivamente primeiro grau incompleto (28,1% vs 21% p=0,006) e segundo grau completo (25,9% vs 36,9% p= 0,000); hipertensão arterial sistêmica (9,77% vs 6,5% p=0,039), diferentes características neonatais, como prematuridade (23,6% vs 6,6% p=0,000), e no parto a termo (76,3%) vs 93,3% p= 0,000) respectivamente. Encontrou-se maior chance de prematuridade (OR= 2,837), baixo peso (OR=1,895) e óbito perinatal (OR=5,584) no grupo que realizou 6 consultas ou menos. Conclusão: As gestantes com menos de sete consultas de pré-natal têm maior chance de ocorrência de prematuridade, baixo peso ao nascer e óbito perinatal.
Palavras-chave: Gravidez, Cuidado Pré-Natal, Gestantes.
Abstract: Objective: To relate the number of prenatal consultations to perinatal outcomes. Methods: Cross-sectional study conducted from September 2014 to August 2015 using a database of pregnant women attending a public maternity hospital in the city of Joinville, Santa Catarina, Brazil. The research included single pregnancy patients divided into 2 groups: a group of 6 or less prenatal consultations and a group of 7 or more prenatal consultations. The following primary outcomes were analyzed: delivery method, prematurity, low birth weight, macrosomia, perinatal death. The analysis was carried out using a multinomial logistic regression model with a 95% confidence interval. Results: In all, 4,260 records were analyzed: 266 (6.2%) had 6 or less prenatal consultations and 3,994 (93.7%) had 7 or more prenatal consultations. The groups presented different maternal characteristics – age ≤20 years (27.4% vs 21.3% p=0.020), incomplete primary education (28.1% vs 21% p=0.006) and complete secondary education (25.9% vs 36.9% p=0.000), systemic arterial hypertension (9.77% vs 6.5% p=0.039) – and different neonatal characteristics – prematurity (23.6% vs. 6.6%, p=0.000) and full-term birth (76.3% vs 93.3% p=0.000). The group of women who had 6 consultations of less was at increased odds of prematurity (OR=2.837), low birth weight (OR=1.895) and perinatal death (OR=5.584). Conclusion: The pregnant women who had less than seven prenatal consultations are at increased odds of prematurity, low birth weight and perinatal death.
Keywords: Pregnancy, Prenatal Care, Pregnant Women.
Resumen: Objetivo: Relacionar el número de consultas prenatales con los desenlaces perinatales. Métodos: Se realizó un estudio de cohorte transversal en el período entre septiembre de 2014 y agosto de 2015 en las bases de datos de embarazadas de una maternidad pública de la ciudad de Joinville/SC/Brasil. La investigación incluyó pacientes de única gestación dividiéndose en 2 grupos: con 6 o menos y 7 o más consultas prenatales. Se utilizaron los siguientes desenlaces primarios: la vía del parto, la prematuridad, el bajo peso al nacer, la macrosomía y el óbito perinatal. El análisis se realizó con el modelo de regresión logística multinomial con el intervalo de confianza del 95%. Resultados: De un total de 4.260 historiales clínicos, 266 (6,2%) pacientes realizaron 6 consultas o menos y 3.994 (93,7%) tuvieron 7 consultas prenatal o más. Los grupos presentaron diferencia en las características maternas; con edad de 20 años o menos (27,4% vs 21,3% p=0,020) entre los grupos; con educación básica incompleta (28,1% vs 21% p=0,006) y educación secundaria completa (25,9% vs 36,9% p= 0,000); hipertensión arterial sistémica (9,77% vs 6,5% p=0,039), distintas características neonatales como la prematuridad (23,6% vs 6,6% p=0,000) y en el parto a término (76,3%) vs 93,3% p= 0,000) respectivamente. Se encontró más oportunidad de prematuridad (OR= 2,837), bajo peso (OR=1,895) y óbito perinatal (OR=5,584) en el grupo que realizó 6 consultas o menos. Conclusión: Las gestantes con menos de siete consultas prenatales tienen más oportunidad de prematuridad, bajo peso al nascer y óbito perinatal.
Palabras clave: Embarazo, Atención Prenatal, Mujeres Embarazadas.
INTRODUÇÃO
A assistência pré-natal é todo o auxílio e orientação dada às pacientes a respeito da gestação, bem como o apoio psicológico, exames de diagnóstico, rastreamento e as possíveis prevenções das intercorrências maternas no parto e nos desfechos neonatais(1,2), sendo um componente de atenção à saúde materno-infantil.
Os procedimentos a serem utilizados para a assistência pré-natal são diversificados nas diferentes regiões do mundo. Os países desenvolvidos aderem a um padrão tradicional, que recomenda a prática de um maior número de consultas (mínimo 11 consultas) e exportam a ideia para alguns países de média e baixa renda(3). No entanto, para as gestações de risco habitual, a Organização Mundial da Saúde (OMS) recomenda 4 consultas no mínimo se os cuidados e as intercorrências forem detectados com maior presteza e adequadamente tratados, conseguindo-se com este monitoramento, particularmente nos países de alta vulnerabilidade, identificar e reduzir a mortalidade materna e infantil(4). Entretanto, em países de baixa renda, melhorar a qualidade clínica é, na maioria das vezes, o mais difícil devido às condições socioeconômicas(5,6).
No Brasil, a atenção pré-natal segue as diretrizes do Ministério da Saúde, responsável pela criação do Programa de Humanização no Pré-Natal e Nascimento (PHPN), que tem como propósito atender de forma acolhedora desde o primeiro trimestre, sem intervenções desnecessárias e com a realização de, no mínimo, 6 consultas nos três trimestres gestacionais. O PHPN estabeleceu um conjunto de exames laboratoriais (hematócrito/hemoglobina, glicemia de jejum, exame de sífilis, tipo sanguíneo, exame simples de urina e oferta de anti-HIV)(7), mas um estudo de avaliação identificou que as mulheres que realizaram 6 ou mais consultas no pré-natal correspondiam a 22,6% das gestantes no Brasil e, quando se agregou os demais critérios necessários à realização dos exames básicos e das consultas puerperais, esse percentual decresceu para 5,6%, estabelecendo indicativos sobre as maiores dificuldades das mães grávidas frente ao conjunto de atividades e o desafio para adequação dessa assistência(8). A implantação de um programa, criado pelo governo brasileiro em 2013, tentou resolver problemas emergenciais principalmente nas Unidades Básicas de Saúde (UBS), priorizando o atendimento de gestantes com acompanhamento longitudinal e continuado(9).
Embora o contexto histórico, principalmente a partir dos anos de 1980, tenha demonstrado alguns limites e/ou poucos avanços entre as relações políticas e os programas materno-infantis, os acontecimentos em parâmetros brasileiros refletiram em melhorias nos desfechos maternos e neonatais(10). Ocorre que a atenção à saúde materna envolve práticas de assistência por parte dos profissionais e o conhecimnento da mãe grávida a respeito dos seus direitos no ciclo gravídico puerperal(1). Desta forma, a adequação do pré-natal envolve aspectos específicos e particularidades das gestantes, por exemplo, faixa etária, escolaridade, os novos desafios e outras variáveis, que interferem em condições primordiais, como dar início ao pré-natal e o número de consultas, que, por sua vez, são fatores que resultam em uma boa qualidade da assistência(11,12,13).
Todavia, ainda prevalecem restritas as pesquisas científicas quanto às causas e consequências relacionadas a uma pouca interação profissional médico e paciente, de forma que se sugere que o menor número de consultas seja um dos fatores coadjuvantes nos desfechos neonatais(14). O presente estudo é relevante e se justifica visto que pode auxiliar, à medida que traz resultados científicos, na contemplação de conclusões que impulsionam novos métodos de incentivo às gestantes para a prática de maior número de consultas, somando ao atual modelo biométrico a reconstrução de uma estratégia inovadora(1). Portanto, a presente pesquisa tem o objetivo de relacionar o número de consultas de pré-natal aos desfechos perinatais.
MÉTODOS
Trata-se de um estudo de corte transversal, realizado no período de 01 de setembro de 2014 a 31 de agosto de 2015, em uma maternidade pública na cidade de Joinville, Santa Catarina, Brasil.
Após a aprovação da maternidade (termo de exequibilidade), os autores obtiveram acesso aos protocolos das gestantes (banco de dados virtual), que compreende todos os dados e características das grávidas pertencentes a um sistema padronizado sobre informações adquiridas nas triagens da maternidade. A busca nos prontuários ocorreu de forma virtual, no mesmo dia, e o prontuário de cada gestante foi avaliado uma vez durante o ano da coleta. Consecutivamente, dividiu-se em dois grupos: as que realizaram ≤ 6 consultas de pré-natal e outro grupo com ≥ 7 consultas de pré-natal.
As variáveis coletadas dos prontuários das gestantes englobaram: idade, escolaridade, patologias associadas, via de parto e resultados neonatais. Da mesma forma, quanto aos desfechos gestacionais e neonatais, coletaram-se as variáveis: via de parto, tipo de parto, peso do recém-nascido (RN) e óbito. Os resultados foram organizados em uma planilha para posterior análise estatística.
Utilizou-se o seguinte método de exclusão: gestantes multigestas, que administraram hipoglicêmico durante a gravidez, e as gestantes que não concluíram o pré-natal na maternidade. Incluíram-se apenas pacientes de gestação única e com todo o acompanhamento médico realizado no hospital. Assim, após a aquisição de 6.283 prontuários, excluiu-se 2.023, obtendo-se 4.260 prontuários pertinentes ao estudo.
A disposição das variáveis ocorreu da seguinte maneira: a idade da gestante recebeu classificações de acordo com as seguintes faixas etárias: idade 0 (≤ 20 anos); idade 1 (entre 21 a 29 anos); idade 2 (entre 30 a 34) e idade 3 (≥ 35). Quanto à escolaridade: escolaridade 0 (alfabetizada); escolaridade 1 (1º grau incompleto); escolaridade 2 (1º. grau completo); escolaridade 3 (2º. grau incompleto); escolaridade 4 (2º. grau completo); escolaridade 5 (curso superior incompleto); escolaridade 6 (curso superior completo) e escolaridade 7 (não sabe ler e escrever). Patologias associadas: hipertensão arterial sistêmica (PréHAS) antes da gestação; hipertensão artéria sistêmica durante a gestação (GestHAS); diabetes mellitus prévia (DM) diagnosticada no primeiro trimestre de gestação; diabetes mellitus gestacional (DMG). Em seguida, foi avaliada a prematuridade do recém-nascido (RN) e parto a termo, e os seguintes desfechos primários: via de parto, prematuridade, baixo peso ao nascer, macrossomia, óbito perinatal.
Utilizou-se análise estatística por meio do SPSS 21. As variáveis categóricas apresentam a idade (em faixa etária), escolaridade (em graus), patologias, via de parto e paridade. As categóricas são: via de parto e classificação de peso do RN. As variáveis quantitativas foram analisadas em números absolutos e percentuais. Utilizou-se o teste qui-quadrado de Pearson (Q²) para valores acima de cinco (5) e teste exato de Fisher para valores abaixo de cinco (5) na análise das proporções de acordo com as variáveis categóricas. Para os dados correspondentes a variáveis categóricas, instituiu-se o modelo de regressão logística multinomial contendo valores brutos e ajustados para o cálculo de razão de chances (Odds ratio), com intervalo de confiança de 95%, considerando-se valores significativos quando p<0,05, de modo a examinar as chances de desfechos gestacionais desfavoráveis relacionados com o número de consultas. As variáveis ajustadas foram: a idade da gestante, escolaridade, PréHAS, GestHAS, DM e DMG.
Esta pesquisa recebeu aprovação do Comitê de Ética em Pesquisa do Hospital Regional Hans Dieter Schmidt/ SES/ SC, ao qual a maternidade está vinculada, sob Parecer nº 5363. Considerou-se como prioridade a preservação do sigilo das gestantes e de seus filhos, de acordo com a Resolução 466/12(15).
RESULTADOS
Nas características gerais da população estudada, dentre os 4.260 prontuários, o percentual ocorreu da seguinte forma: 266 (6,2%) realizaram 6 consultas ou menos de pré-natal e 3.994 (93,7%) realizaram sete ou mais consultas. Na soma dos dois grupos com o total de prontuários, houve prevalência de gestantes com idade ≤ 20 anos, 926 (21,7%), e de 21 a 29 anos, 2.021 (47,4%). O estudo encontrou maior número de gestantes com 1º e 2º graus completos, 916 (21,5%) e 1.543 (36,2%), grupo de gestantes com ≤ 6 e grupo de gestantes com ≥ 7 consultas respectivamente.
A patologia DMG predominou em 382 (8,9%) e, da mesma forma, a via de parto normal em 3.786 (88,8%). Sobre os desfechos neonatais, quanto ao tipo de parto, o normal (a termo) demonstrou ser mais preponderante 3.930 (92,2%). No entanto, destaca-se o parto prematuro (pré-termo), que apontou 327 (7,67%) recém-nascidos (RN) da amostra total.
A Tabela I compara as características maternas e os desfechos neonatais com o número de consultas ≤ 6 e ≥ 7. Dentre os 4.260 prontuários avaliados, os dois grupos, com 266 e 3.994 respectivamente, apresentaram as seguintes diferenças: nas características maternas, de acordo com a idade ≤ 20 anos, obteve-se um número de 73 (27,4%) no grupo com ≤ 6 consultas e 853 (21,3%) com ≥ 7 consultas, identificando significância no fator idade da gestante (p=0,02). No item escolaridade, as gestantes com primeiro grau completo apresentaram um número de 75 (28,1%) em comparação com outras 841 (21%) (p<0,01). Da mesma forma, as gestantes com o segundo grau completo isto é, 69 (25,9%) e 1.474 (36,9%), respectivamente, grupo de gestantes com ≤ 6 e grupo de gestantes com ≥ 7 consultas.
No resultado referente às patologias associadas, obteve-se relação da GestHAS com o números de consultas, com 26 (9,77%) no grupo de gestantes com ≤ 6 consultas e 260 (6,5%) no grupo com ≥ 7 consultas (p=0,03). De maneira semelhante ocorreu com o fator prematuridade: 63 (23,6%) com ≤ 6 em comparação com as 264 (6,6%) com ≥ 7 consultas (p<0,01). Esses resultados são equivalentes quanto ao parto a termo, com 203 (76,3%) com ≤ 6 e 3727 (93,3%) com ≥ 7 (p<0,01).
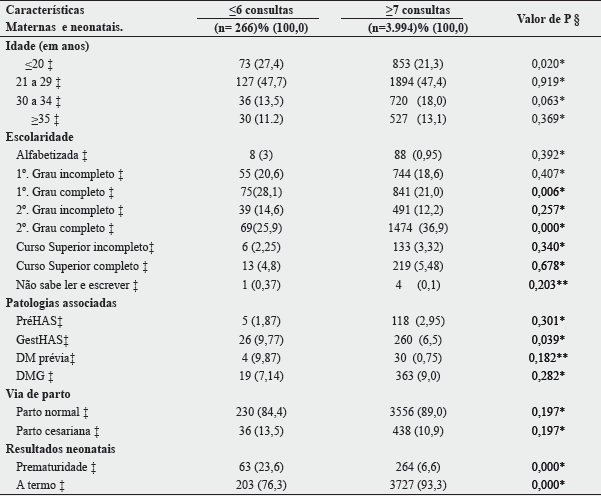
PréHAS - Hipertensão arterial sistêmica antes da gestação; GestHAS - Hipertensão gestacional; DM prévia - diabete mellitus diagnosticada no primeiro trimestre; DMG - diabetes mellitus gestacional; ‡Números absolutos e porcentagens; §Valor de p baseado nos testes subsequentes: *Teste qui-quadrado de Pearson Q²; **Teste Exato de Fisher; Idade 0 (≤ 20); Idade 1 (21 a 29); Idade 2 (30 a 34); Idade 3 (≥ 35); Escolaridade 0 (alfabetizado); Escolaridade 1 (1º. Grau incompleto); Escolaridade 2 (1º Grau completo); Escolaridade 3 (2º. Grau incompleto); Escolaridade 4 (2º. Grau completo); Escolaridade 5 (Curso superior incompleto); Escolaridade 6 (Curso superior completo); Escolaridade 9 (não saber ler e escrever); Prematuridade - (nascimento do bebê antes de 37 semanas de gestação); A termo - (nascimento do bebê 37 a 42 semanas de gestação).
A Tabela II identifica as chances de desfechos gestacionais desfavoráveis com o número de consultas. A análise da razão de chance ajustada indicou maior chance de prematuridade (OR=2,837; IC 95% 1,836-4,384), baixo peso (OR=1,895; IC95% 1,184-3,034) e óbito perinatal (OR=5.584; IC95% 2,638-11,819) no grupo de gestantes com ≤ 6 consultas.
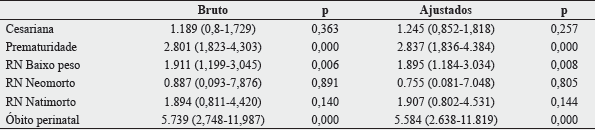
RN - recém-nascido; Neomorto - Morte do recém-nascido após o parto; Natimorto - quando morre dentro do útero materno ou durante o trabalho de parto; DM prévia - diabetes mellitus antes da gestação, DMG - diabetes mellitus na gestação; óbito perinatal - morte fetal e do recém-nascido.
DISCUSSÃO
A atual pesquisa, desenvolvida através de uma comparativa relacionando a frequência quanto ao número de consultas realizadas por uma amostra de puérperas com desfechos obstétricos desfavoráveis, demonstrou a importância dos cuidados no pré-natal.
De acordo com a idade da mãe na gravidez, uma pesquisa na década de 80 identificou que a idade da gestante é uma variável relevante em resultados nocivos, com maior prevalência em mães com menos de 15 anos e em mulheres numa faixa de idade entre 40 a 45 anos(16). O fator idade predominou de maneira significante em diferentes pesquisas ao relacioná-lo com o menor número de consultas e posteriores desfechos perinatais(14,16). Na atual pesquisa, as gestantes com ≤ 20 anos de idade demonstraram diferenças ao serem relacionadas ao maior número de consultas pré-natais (p<0,05), com percentual relevante para o menor número de consultas das mães grávidas nessa faixa etária, e destacando-se que apresentavam baixos níveis de escolaridade, com 1º ou 2º grau completo.
Outro fato relevante, principalmente a partir de 2010, é a realização de pesquisas com o tema assistência pré-natal no Brasil. A literatura apontou intercorrências na gestação, principalmente em puérperas que apresentaram um reduzido número de consultas durante o pré-natal. Essa frequência prevaleceu quanto ao reduzido número de assistência e esteve concomitantemente relacionada a fatores tais como: desigualdade social, menor idade materna, baixa escolaridade e baixa renda familiar(16,17,18,19,20), porém não se identificou em estudos científicos a associação entre o número de consultas e a escolarização das gestantes com as características sociodemográficas da região. Vale destacar que a forte colonização européia alemã, predominante na cidade em que foi desenvolvida a presente pesquisa, preconiza a educação(21).
Dessa forma, dentre as gestantes acompanhadas da presente pesquisa, predominaram as de menor escolaridade na maternidade aquelas que realizaram menor número de consultas. Recomenda-se, por se tratar de uma informação básica, ser bastante abordada por profissionais de saúde e que seja divulgada pela mídia. As pesquisas que identificaram a associação entre a escolaridade e o nível socioeconômico chamaram a atenção para as necessidades das equipes multidisciplinares de Saúde da Família, visando à prática da ação educativa da mãe durante a gestação, especialmente entre as gestantes de baixa escolaridade(22,23).
Na associação entre patologias com o número de consultas pré-natal, vale destacar que diferentes pesquisas demonstraram relevância na relação GestHAS com obesidade e ganho de peso excessivo na gravidez(24,25). No entanto, estudo recente, realizado com 296 gestantes, apontou um percentual de 15,9% de gestantes com GestHAS, as quais realizaram ≤ 6 consultas no pré-natal(16). Em outro estudo, pesquisadores reconheceram que a maior quantidade de consultas facilita a identificação prévia de intercorrências, como a pré-eclâmpsia e o parto prematuro(24). No entanto, esse presente estudo identificou um maior número de gestantes com GestHAS entre as que realizaram ≥ 7 consultas e em mulheres de menor faixa etária. Esses resultados fortalecem deduções, ratificando com a bibliografia científica a importância quanto a relação faixa etária e número de consultas, e, consecutivamente, os possíveis prognósticos para doenças hipertensivas, prematuridade e mortalidade neonatal(16,18,26).
Pesquisas mostram que determinadas patologias, como a diabetes mellitus gestacional (DMG) e a hipertensão, são patologias que apresentam resultados adversos para mãe e para o RN, requerendo das gestantes uma maior frequência de consultas(14,16,17,25). Aponta-se a importância da assistência pré-natal nas portadoras de DMG, com uma frequência quinzenal de consultas, controle metabólico materno e avaliação quanto ao bem-estar do feto(27). A presente pesquisa demonstrou resultados contrários à maior parte dos resultados literários sobre a diabetes mellitus prévia e a DMG, pois não apresentaram valores significantes na presente proposta comparativa.
Não houve significância nos resultados da atual pesquisa na variável via de parto, independente se parto normal ou cesariana. Contudo, foi observada(14) uma contradição e/ou uma evolução nas gestantes que realizaram menor número de consultas no pré natal: as mulheres que realizaram ≤ 6 consultas realizaram parto normal em 59,8% de uma amostra de 296, enquanto as com ≥ 7 consultas representaram quase 72% de uma amostra de 195 gestantes. Consecutivamente, a presente pesquisa identificou diferenças entre os grupos para parto prematuro e a termo ao relacioná-los com o número de consultas. Quanto ao parto pré-termo, foram 63 (23,6%) para as gestantes com ≤ 6 consultas e 264 (6,6%) no grupo com ≥ 7 consultas, e 203 (76,3%) comparado a 3.727 (93,3%), respectivamente, para parto normal (a termo).
De acordo com a literatura, antecedentes de parto prematuro podem estar relacionados ao menor número de consultas pré-natais e consequentemente ao sepse neonatal, baixo peso ao nascer e ao óbito neonatal(18). A análise da razão de chance (Odds ratio) ajustada evidenciou maior chance de prematuridade para gestantes que realizaram ≤ 6 consultas na atual pesquisa, cujos resultados se assemelham aos achados científicos de outro estudo(15), que identificou que as gestantes que realizaram ≤ 6 consultas realizaram partos prematuros extremos, com ≤ 31 semanas de gestação. O presente estudo indicou um percentual relevante da prematuridade relacionada ao reduzido número de consultas pré-natais, complicação que, segundo a literatura, favorece o retardo no desenvolvimento motor e cognitivo do RN(28,29).
Em relação às pesquisas associando parto prematuro ao número de consultas, os estudos demonstraram grandes preocupações com a prevenção no controle de tempo e rastreamento sobre a saúde da mãe, principalmente sobre os desfechos relacionando hipertensão e prematuridade(25,30). Portanto, ressaltam-se as dificuldades e/ou o não rastreamento das afecções originadas no período pré-natal perinatal. Estas afecções estão explicitas na Classificação Internacional de Doenças (CID-10)(31) sobre o feto e o RN afetados por intercorrências maternas (P00-P018), por infecções específicas do período perinatal (P35-P39) e por transtornos cardiovasculares e respiratórios (P20-P29). Outras pesquisas ainda apontam a possibilidade de evitar afecções durante a gestação com o maior número de consultas, estando entre as mais frequentes a pré-eclâmpsia, a prematuridade, o desenvolvimento de doenças renais e de vias urinárias e o baixo peso ao nascer(16,18,32) .
Em 2016, autores identificaram as chances quanto aos benefícios sobre o adequado controle pré-natal, com chances de um maior número de consultas de mulheres mais jovens (OR=5,5 IC 95%: 2,8-10,8)(33). Outra pesquisa(34) direcionou seu estudo à atenção pré-natal, bem como para estratégias sobre o encorajamento à grávida, enfatizando a importância do número de consultas e salientando processos informativos e recomendações quanto aos cuidados com a saúde da mãe e do bebê por parte de profissionais obstetras e equipes de enfermagem, além do reforço quanto ao tema no ambiente familiar.
A variável que apresentou relevância e/ou razão de chances quanto ao reduzido número de consultas foi o baixo peso do RN, de 1,8 (IC95% 1,1-3,0) no presente estudo. Em outros estudos, a escolaridade e a baixa renda estiveram relacionadas ao número de consultas e consecutivamente ao baixo peso do RN(18,35).
Pesquisas evidenciam o baixo do peso do RN e prematuridade com relações estatísticas correspondentes ao menor número de consultas(16). Contudo, estudiosos identificaram que, com os mesmos parâmetros de associação, os RN evoluíram para o óbito no período neonatal precoce(17). Porém, outra investigação, em uma mesma comparativa, ao relacionarem mortalidade perinatal com frequência ao pré-natal, não verificaram valores significativos p=0,50(16).
Estudos precedentes sobre mortalidade perinatal apresentaram acentuada relação com a baixa renda familiar e o baixo peso ao nascer. Na literatura, a provável diminuição dessa incidência tem sido meta nos programas materno-infantil(34,36). Portanto, a diminuição do número de RN com baixo peso ao nascer sugere redução da mortalidade perinatal(34).
Em outra pesquisa, o direcionamento do tema foi para o óbito neonatal precoce e tardio, contudo a prevalência quanto às principais características entre os óbitos neonatais foram: menos de 7 consultas pré-natais, prematuridade, baixo peso e índice de Apgar menor que 7 no 1º. minuto(37). O óbito neonatal apontou um percentual de 4,8% na relação com os cuidados pré-natais(38). Na atual pesquisa, a mortalidade perinatal direcionou-se para a atenção aos cuidados e/ou o número de consultas pré-natais, apontando chances de óbito perinatal no grupo que realizou ≤ 6 consultas.
Observa-se na literatura notória relação de prematuridade, baixo peso ao nascer e óbito perinatal com o menor número de consultas durante o pré-natal(17,39). Portanto, foi fundamental os estudiosos sugerirem e salientarem a necessidade da efetivação de estratégias e programas antenatais para prevenção da prematuridade e óbito perinatal(39).
O atual estudo apresentou algumas limitações, como dificuldades para interferência na rotina de trabalho em diferentes setores da maternidade e para estabelecer horários para reuniões, apresentações e debates sobre os dados protocolados e outras condições de ordem socioeconômica.
CONCLUSÃO
As gestantes que realizaram menos de sete consultas durante o pré-natal apresentaram maiores chances de gerar bebês prematuros, com baixo peso ao nascer e/ou de óbito perinatal.
REFERÊNCIAS
1. Pohlmann FC, Kerber NPC, Pelzer MT, Dominguez CC, Minasi JM, Carvalho VF. Modelo de assistência pré-natal no extremo sul do país. Texto & Contexto Enferm. 2016;25(1):e3680013.
2. Ministério da Saúde (BR), Secretaria de Atenção à Saúde, Departamento de Atenção Básica. Atenção ao pré-natal de baixo risco. Brasília: Ministério da Saúde; 2012.
3. Zanconato G, Msolomba R, Guarenti L, Franchi M. Antenatal care in developing countries: the need for a tailored model. Semin Fetal Neonatal Med. 2006:11(1):15-20.
4. Organización Mundial de la Salud, Centro de Prensa. Mortalidad materna. Nota descriptiva n° 348. OMS, 2014 Mayo.
5. Das J, Hammer J. Quality of primary care in low-income countries: facts and economics. Annu Rev Econom. 2014;6(1):525-53.
6. Leslie HH, Fink G, Nsona H, Kruk ME. Obstetric facility quality and newborn mortality in Malawi: a cross-sectional study. PLoS Med. 2016;13(10):e1002151.
7. Andreucci CB, Cecatti JG. Desempenho de indicadores de processo do Programa de Humanização do Pré-natal e Nascimento no Brasil: uma revisão sistemática. Cad Saúde Pública. 2011:27(6):1053-64.
8. Serruya SJ, Lago TG, Cecatti JG. Avaliação preliminar do Programa de Humanização no Pré-Natal e Nascimento no Brasil. Rev Bras Ginecol Obstet. 2004:26(7):517-25.
9. Allberti GF, Schimith MD, Budó MLD, Neves GL, Rosso LF. Atributo do primeiro contato na atenção básica e práticas de cuidado: contribuições para a formação acadêmica do enfermeiro. Texto & Contexto Enferm. 2016:25(3):2-8
10. Victora CG, Aquino EML, Leal MC, Monteiro CA, Barros FC, Szwarcwald CL. Saúde de mães e crianças no Brasil: progressos e desafios. Lancet. 2011;377:1863-76.
11. Cesar JA, Mano OS, Carlotto K, Gonzalez-Chica DA, Mendoza-Sassi RA. Público versus privado: avaliando a assistência à gestação e ao parto no extremo sul do Brasil. Rev Bras Saúde Matern Infant. 2011;11(3):257-63.
12. Noronha GA, Lima MC, Lira PIC, Veras AACA, Gonçalves FCLSP, Batista M Filho. Evolução da assistência materno-infantil e do peso ao nascer no Estado de Pernambuco em 1997 e 2006. Ciênc Saúde Coletiva. 2012;17(10):2749-56.
13. Gomes ML, Moura MAV, Souza IEO. A prática obstétrica da enfermeira no parto institucionalizado: uma possibilidade de conhecimento emancipatório. Texto & Contexto Enferm. 2013;22(3):763-71
14. Silva JC, Bertini AM, Ribeiro TE, Carvalho LS, Melo MM, Barreto L Neto. Fatores relacionados à presença de recém-nascidos grandes para a idade gestacional em gestantes com diabetes mellitus gestacional. Rev Bras Ginecol Obstet. 2009;31(1):5-9.
15. Conselho Nacional de Saúde (BR). Resolução nº 466, de 12 de dezembro de 2012. Brasília; 2012 [acesso em 2016 Nov 3]. Disponível em: http://www.conselho.saude.gov.br/webcomissões/conep/index.html
16. Ferrari RAP, Bertolozzi MR, Dalmas JC, Girotto E. Association between prenatal care and neonatal deaths, 2000-2009, Londrina-PR. Rev Bras Enferm. 2014;67(3):354-9.
17. Vanderlei LCM, Simoes FTPA, Vidal SA, Frias PG. Avaliação de preditores do óbito neonatal em uma serie histórica de nascidos vivos no Nordeste brasileiro. Rev Bras Saúde Matern Infant. 2010;4(4):449-58.
18. Ferraz TR, Neves ET. Fatores de risco para baixo peso ao nascer em maternidades publicas: um estudo transversal. Rev Gauch Enferm. 2011;32(1):86-92.
19. Granzotto JA, Fonseca SS, Lindemann FL. Fatores relacionados com a mortalidade neonatal em uma Unidade de Terapia Intensiva neonatal na região Sul do Brasil. Rev AMRIGS. 2012;56(1):57-62.
20. Li N, Liu E, Guo J, Pan L, Li B, Wang P, et al. Maternal prepregnancy body mass index and gestational weight gain on pregnancy outcomes. PLoS One 2013;8(12):e82310.
21. Kassota AK, Bandeira DR, Borba FM, Almeid GT. Paisagem, arqueologia e os lugares transformados: a Alameda Brüstlein em Joinville (Santa Catarina). Rev Tecnologia Ambiente. 2015;21(1):18-34.
22. Franco SC, Silva ACA, Tamesawa CS, Ferreira GM, Feijó JMY, Thalia M, et al. Escolaridade e conhecimento sobre duração recomendada para o aleitamento materno exclusivo entre gestantes na estratégia de saúde da família. Arq Catarin Med. 2015;44(3):66-77.
23. Vitolo MR, Gama CM, Campagnolo PDB. Frequência de utilização do serviço público de puericultura e fatores associados. J Pediatr. 2010;86(1):80-4.
24. Correa PJ, Vargas JF, Sen S IS. Prediction of gestational diabetes early in pregnancy: targeting the long-term complications. Gynecol Obstet Invest. 2014;77(3):145-9.
25. Sánchez-Nuncio HR, Pérez-Toga G, Pérez-Rodríguez P V-NF. Impacto del control prenatal en la morbilidad y mortalidad neonatal. Rev Med Inst Mex Seguro Social 2005;43(5):377-80.
26. Zanini RR, Moraes AB, Giugliani ERJ Riboldi J. Determinantes contextuais da mortalidade neonatal no Rio Grande do Sul por dois modelos de analise. Rev Saúde Publica. 2011;45(1):79-89.
27. Diabete e hipertensão na gravidez: manual de orientação. Rudge MVC, Amaral MJ, editores. São Paulo: Federação Brasileira das Associações de Ginecologia e Obstetrícia; 2004. v. 3.
28. Resegue R, Puccini RF Silva EMK. Fatores de risco associados a alterações no desenvolvimento da criança. J Pediatr. 2007;29(2):117-28.
29. Hadders-Algra M. General movements: A window for early identification of children at high risk for developmental disorders. J Pediat 2004;145(2 Supl):12-8.
30. Jiménez-Martínez AA, Peralta-Cerda EG, Hinojosa-García L, García-García P C-MY, Posadas CM. Beneficios y barreras percibidos por las adolescentes en el control prenatal. Ciência 2012; 15(57): 84-8.
31. Organização Mundial da Saúde. Classificação estatística internacional de doenças e problemas relacionados à saúde. 10a rev. OMS; 2005.
32. Ravelli AC, Tromp M, Eskes M, Droog JC, Jager KJ, Reitsma JB, et al. Ethnic differences in stillbirth and Early neonatal mortality in The Netherlands. Epidemiol Community Health. 2011;65(8):696-701.
33. Mellado CM, Yolanda I, Ávila C. Factores de necesidad asociados al uso adecuado del control prenatal. Rev Cuidarte. 2016;7(2):1345-51.
34. Sánchez EA. Gestación y prácticas de cuidado. Av Enferm. 2007;25(2):50-7.
35. Geib LTC, Fréu CM, Brandão M, Nunes ML. Determinantes sociais e biológicos da mortalidade infantil em coorte de base populacional em Passo Fundo, Rio Grande do Sul. Ciênc Saúde Coletiva. 2010;15(2):363-70.
36. Sharma J, Leslie HH, Kundu F, Kruk ME. Poor quality for poor women? inequities in the quality of antenatal and delivery care in Kenya. PLoS One. 2017;12(1):1-14.
37. Gaíva MAM, Bittencourt RM, Fujimori E. Óbito neonatal precoce e tardio: perfil das mães e dos recém-nascidos. Rev Gauch Enferm. 2013;34(4):86-92.
38. Pereira PK, Vieira CL, Santos JFC, Lima LA, Legay LF, Lovisi GM. Avaliação de desfechos perinatais/infantis em partos de pacientes com transtornos mentais maiores de um hospital psiquiátrico do Rio de Janeiro, Brasil. Cad Saúde Pública. 2014;30(8):1654-66.
39. Katz J, Lee AC, Kozuki N, Lawn JE, Cousens S, Blencowe H, et al. Mortality risk in preterm and small-forgestational- age infants in low-income and middle-income countries: a pooled country analysis. Lancet. 2013;382(9890):417-25.
Autor notes
Endereço para correspondência: Iramar Baptistella do Nascimento. Rua Paulo Malschitzki, 10. Bairro: Zona Industrial Norte. CEP: 89219-710 - Joinville - SC - Brasil. E-mail: iramar.nascimento@udesc.br