Criterios pediátricos
La intervención del pediatra en el niño con labio y paladar hendido
The intervention of the pediatrician in the child with cleft lip and palate.
Instituto Nacional de Pediatría
Recepción: 3 Marzo 2017
Aprobación: 15 Marzo 2017
Las malformaciones congénitas son defectos estructurales presentes en el nacimiento.1 Las fisuras labio-alvéolo-palatinas tienen una alta incidencia que se presenta en uno de cada 750 recién nacidos vivos,2 por lo que están entre las malformaciones más frecuentesy mejor conocidas.3 El labio y paladar hendido son anomalías que comúnmente están asociadas y constituyen las malformaciones congénitas más frecuentes de la cabeza y el cuello.4 Se define como labio leporino o hendido, fisura labial o queilosquisis al defecto facial que involucra el cierre incompleto del labio, unilateral, bilateral o medial, generalmente lateral a la línea media. Se define como paladar hendido, palatosquisis, o fisura palatina al defecto palatino en la línea media que comunica con fosas nasales y cavidad oral.
La incidencia de labio leporino es mayor en los varones y la de paladar hendido en las mujeres; la relación es de 7:3, afectando más a varones. La frecuencia es 21% del labio hendido aislado, 33% de la fisura palatina aislada y 46% de ambas lesiones simultáneas, también es más frecuente el labio hendido unilateral izquierdo.2
De los pacientes que padecen labio y paladar hendido en 25% de los casos se conoce la causa. En 75% de los casos la causa es multifactorial y en 20-25% de los casos existe algún antecedente familiar.2 El antecedente familiar con labio y paladar hendido aumenta el riesgo de heredarle de 4 a 20%. El mayor riesgo que ocurra es entre la cuarta y octava semana de gestación. Un 5% de estas dos malformaciones forman parte de otros síndromes (Figura 1). Los factores asociados con estas malformaciones congénitas se pueden reunir en dos grandes grupos: ambientales y genéticos.
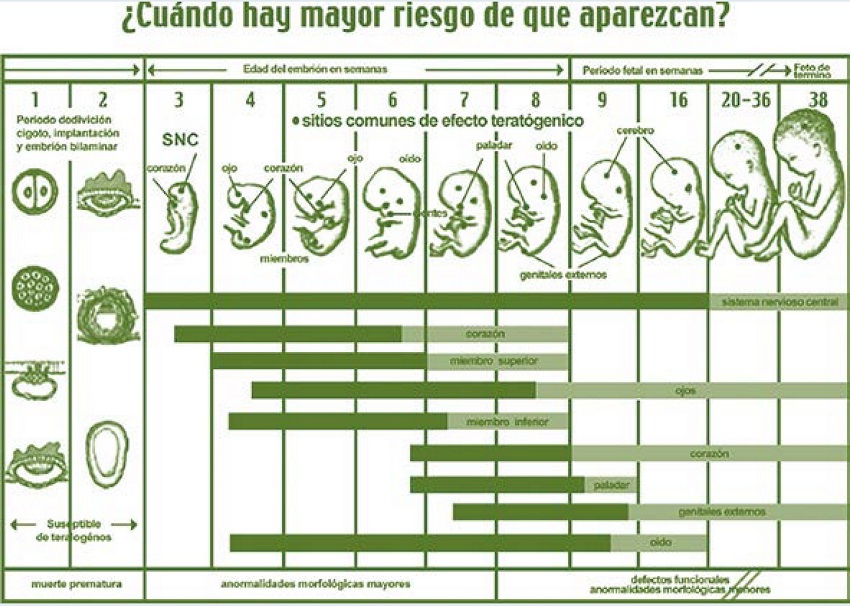
Figura 1
Etapas de desarrollo embrionario.
Tomado de: Centro Nacional de Equidad de Género y Salud Reproductiva. SSA. Prevención, tratamiento, manejo y rehabilitación de niños con labio y paladar hendido, 2006.
Pueden ser físicos, químicos o biológicos y que, por alterar el desarrollo embriológico causando malformaciones, se denominan teratógenos. Entre ellos la edad de los padres pues el riesgo se incrementa a mayor edad por arriba de los 30 años; según Habib5 la estación del año, el país de residencia, la raza; infecciones maternas, principalmente virales; desnutrición, abortivos (aminopterina); madres epilépticas que consumen anticonvulsivos durante el primer trimestre del embarazo (difenilhidantoina); falta o deficiencia en la ingesta de ácido fólico y ácido retinóico durante el embarazo; alcohol, tabaquismo materno, plomo, antibióticos, radiaciones ionizantes, pesticidas.
Dependiendo del origen racial las malformaciones son variables, desde 1 en 500 nacimientos en poblaciones asiáticas, a 1 en 2,500 en raza negra y 1 en 1,000 entre caucásicos, hispánicos y latinos.6 Se reporta una alta frecuencia de fisuras labio-palatinas en los siguientes países de Sudamérica: Bolivia, Ecuador y Paraguay. En México, los estados con más incidencia son Oaxaca, Chiapas, Guerrero, Puebla y Veracruz. González-Osorio y sus colaboradores reportaron, en un estudio ecológico en México durante el período del 2003-2009, un total de 10,573 nuevos casos de labio y paladar hendido, con un mayor número de casos en el año 2004.7 En una casuística de 10 años de labio y paladar hendido, con un total de 376 casos, realizado en el Hospital Universitario de Nuevo León, en Monterrey, no detectaron como factores de riesgo la edad de los padres, la ingesta de medicamentos ni las enfermedades crónicas.4
Las fisuras labio-alvéolo-palatinas pueden implicar la deformidad de 4 estructuras diferentes: el labio, el proceso alveolar, el paladar duro y el paladar blando, con la posibilidad que la alteración sea unilateral o bilateral, completa o incompleta.
El labio leporino puede tener varios grados o tipos: a) una pequeña muesca en el borde labial superior; b) fisura labial aislada con escasa alteración maxilar, pero habitualmente con mala implantación y mala oclusión dentaria y deformidad del ala nasal como alteraciones secundarias de la secuencia, lo mismo que la fisura palatina, c) formas graves de la queilosquisis y queilognatosquisis con gran deformidad bucal: labio leporino completo y bilateral.
En la fisura palatina las gradaciones son: a) forma grave (10%), con fisura labial bilateral y hendidura palatina total, tanto del paladar óseo como blando; b) tipo más frecuente (40%) con labio leporino total unilateral y fisura palatina total; c) fisura palatina aislada (30%) con intensidad variable, pero con participación maxilar; d) fisura del paladar blando (velopalatina) o con hendiduras mucosas (20%); úvula bífida aislada. Si la hendidura es total, el neonato y el lactante tendrán dificultad para la succión y deglución.
Más tarde se agregarán los trastornos terciarios de la secuencia: otitis media, sordera, problemas del lenguaje.
Dificultades en la alimentación. Debido al problema para la succión, por anomalías del paladar hendido, se condiciona una detención en peso o talla llegando a una desnutrición.
Broncoaspiración. Por la comunicación entre el paladar y narinas; por mal manejo de secreciones nasofaringeas, leche o ambas.
Alteraciones auditivas. Infecciones o hipoacusia debido a una disfunción y horizontalización de las trompas de Eustaquio, que conecta el oído medio con la faringe.
Alteraciones del lenguaje. Retardo o deficiencia en el lenguaje debido a una mala implantación de los músculos del paladar lo que reduce o altera la función de audición.
Problemas odontológicos. Puede presentarse mal posición dentaria.
Problemas emocionales. El impacto que causa en los padres un hijo con malformación provoca culpabilidad o rechazo; lo que se traduce en un retardo tanto psicoemocional como en el manejo terapéutico. De igual manera sucede para el paciente al ingresar a la escuela o entre otros familiares condicionando falta de aceptación o bullying.
Dada la complejidad de la deformidad maxilofacial se requiere de un manejo multidisciplinario en donde intervengan diferentes áreas:
- 1. Áreas quirúrgicas: cirugía maxilofacial, cirugía plástica y anestesia.
- 2. No quirúrgicas: estomatología, odontopediatría, otorrinolaringología, audiología, foniatría, genética, pediatría y psicología.
El tratamiento quirúrgico primario busca lograr un cierre óptimo, una perfecta función y buen resultado estético, por lo cual es necesario que al paciente se le refiera a la unidad especializada prácticamente desde los primeros días de vida. Se requieren un mínimo de 4 eventos quirúrgicos por caso. El primero a los tres meses de edad para cierre de labio y plastia de punta nasal; el segundo entre los 12 y 18 meses de edad para el cierre del paladar y faringoplastia; el tercero entre los 6 y 8 años de edad con injerto óseo alveolar; el cuarto se efectúa después de los 14 años y es la cirugía estética facial (rinoseptumplastia, mentoplastia, etc.).
El pediatra debe formar parte del grupo y manejo multidisciplinario de labio y paladar hendido ya que, como otras malformaciones, ésta puede ser prevenible, diagnosticada y manejada oportunamente; por lo tanto, el pediatra debe actuar en los 3 niveles de prevención:
Prevención primaria. Dirigida a la promoción de la salud y protección específica. Se debe ejercer prevención desde la atención médica de la mujer embarazada en coordinación con el médico gineco-obstetra, en los siguientes puntos:
- 1. A toda mujer en edad reproductiva; esto incluye desde la adolescencia: la administración diaria de ácido fólico de 400 mcg/día o 0.4 mg, especialmente en la etapa periconcepcional (3 meses previos al embarazo y hasta la semana 12 de gestación)8,9
- 2. Detección oportuna de factores de riesgo relacionados con el medio ambiente y de la madre, para implementar medidas de prevención dirigidas a la eliminación o modificación del factor o factores causales.
- 3. Promoción de la salud en todos los niveles de atención, pero principalmente en la atención primaria en coordinación con el personal de enfermería, trabajo social y promotores de la salud, difundiendo toda la información relacionada con labio y paladar hendidos implementando pláticas, difusión de la información a través de otros medios de comunicación como radio, televisión, internet. También con trípticos, carteles, campañas, etc.
- 4. Sensibilizar a la mujer embarazada sobre la importancia de asistir puntal y tempranamente a sus consultas obstétricas, cumpliendo con un mínimo de 5 consultas según lo establecido por la Organización Mundial de la Salud.
- 5. Consejo genético informando a los padres del riesgo de otros casos con labio y paladar hendidos para evitar la presentación de casos nuevos en familias con antecedentes o factores de riesgo genéticos reconocidos.
Prevención secundaria. Dirigida al diagnóstico temprano y tratamiento oportuno.
- 1. Seguimiento obstétrico de toda mujer embarazada para la detección temprana de alguna patología, entre ellas, malformaciones congénitas como labio y paladar hendido.
- 2. Seguimiento en conjunto con el pediatra para el diagnóstico oportuno y el conocimiento de los antecedentes maternos.
- 3. Revisión integral del recién nacido por el pediatra para detectar otras malformaciones congénitas y su manejo integral.
- 4. Clasificar el tipo de labio y paladar hendido y su manejo integral dirigido a una adecuada alimentación y el uso de placa obturadora si así lo requiere el paciente.
- 5. Alertar a los padres sobre el riesgo de bronco aspiración y manejo inadecuado de secreciones en este tipo de niños.
- 6. Coordinación con los médicos especialistas en el manejo de labio y paladar hendido para su corrección quirúrgica y manejo por los especialistas afines.
- 7. Seguimiento pediátrico dirigido a prevenir complicaciones óticas, dentales, fonación y psicológicas en conjunto con los especialistas de cada área.
Prevención terciaria. Dirigida a la rehabilitación y manejo de las complicaciones. Canalizar oportunamente al paciente para recibir atención médica por los servicios de otorrinolaringología, orto-odontopediatria, psicología y terapia de rehabilitación por los servicios de foniatría, audiología y así disminuir complicaciones y secuelas (Cuadro 1).
Cronograma terapéutico para pacientes con labio y paladar hendido
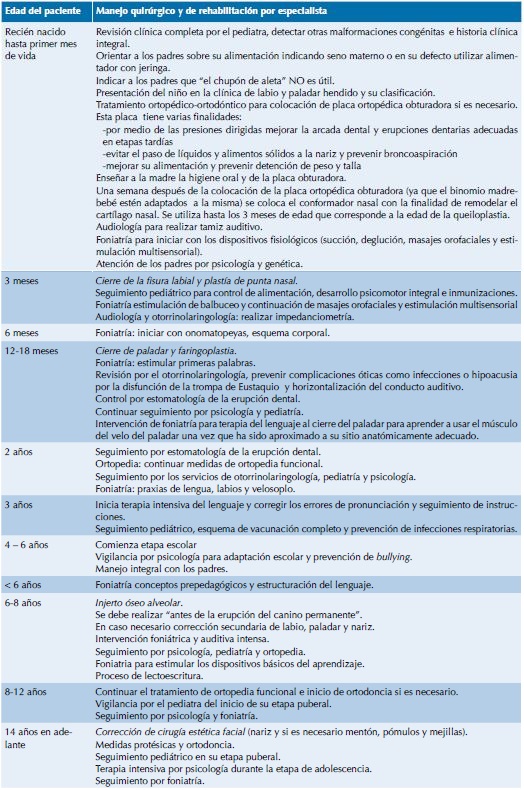
Nota: todas las medidas de ortodoncia-ortopedia van dirigidas a la preparación del injerto óseo alveolar. En todas la edades se debe dar seguimiento por todos los especialista que integran la clínica de labio y paladar hendidos; sin embargo, en el cronograma se hace mención a los aspectos más importantes.
Dependerá de los trastornos digestivos, respiratorios y malformaciones asociadas de cada paciente.
La intervención del pediatra en el manejo del paciente con labio y paladar hendido es fundamental ya que es quién tiene el primer contacto con estos pacientes, desde la atención del recién nacido en las unidades tocoquirúrgicas o durante las primeras semanas de vida en la consulta pediátrica.
El pediatra debe formar parte del grupo y manejo multidisciplinario de labio y paladar hendido ya que, como otras malformaciones, esta puede ser prevenible, diagnosticada y manejada oportunamente; por lo tanto, el pediatra debe actuar en los 3 niveles de prevención. Debe conocer el manejo integral de estos pacientes, incluyendo los tiempos quirúrgicos, la coordinación con las subespecialidades involucradas para una adecuada atención oportuna y la evolución satisfactoria con la prevención de complicaciones.
*Correspondencia Esther Lombardo Aburto. elombardoaburto@yahoo.com.mx

Figura 1
Etapas de desarrollo embrionario.
Tomado de: Centro Nacional de Equidad de Género y Salud Reproductiva. SSA. Prevención, tratamiento, manejo y rehabilitación de niños con labio y paladar hendido, 2006.
Cronograma terapéutico para pacientes con labio y paladar hendido

Nota: todas las medidas de ortodoncia-ortopedia van dirigidas a la preparación del injerto óseo alveolar. En todas la edades se debe dar seguimiento por todos los especialista que integran la clínica de labio y paladar hendidos; sin embargo, en el cronograma se hace mención a los aspectos más importantes.
