Criterios pediátricos
Encefalitis autoinmune en pediatría
Autoimmune encephalitis in pediatrics.
Instituto Nacional de Pediatría
Recepción: 27 Febrero 2017
Aprobación: 25 Marzo 2017
La encefalitis es un desorden inflamatorio del encéfalo que deriva en un estado mental alterado, crisis convulsivas, déficits neurológicos focales, acompañado usualmente de signos de inflamación en el líquido cefalorraquídeo y hallazgos en la resonancia magnética que pueden ir desde normalidad hasta anormalidades extensas.1 La encefalitis puede ocurrir como resultado de una infección primaria del sistema nervioso central, o bien, por un proceso autoinmune desencadenado por una infección, vacuna o neoplasia oculta.2 La encefalitis autoinmune involucra varios tipos de entidades con diferentes fisiopatologías, el entender estas entidades nos ayuda a utilizar los recursos y elementos diagnósticos necesarios, así como la mejor estrategia terapéutica.3
En Estados Unidos se ha estimado que ocurren aproximadamente 20,000 casos de encefalitis por año, y que aproximadamente en 50% de los casos reportados no se identificaron agentes infecciosos como agentes causales, determinándose en la mayoría una asociación autoinmune.4 En México no contamos con datos disponibles respecto a este padecimiento de forma específica. Algunos estudios han sugerido que existe un predomino de presentación en el sexo femenino con un aproximado de 67% y una edad promedio de 10.1 años.5
La comorbilidad mayormente descrita han sido teratomas ováricos en más de 1/3 de mujeres adultas con diagnóstico de encefalitis autoinmune, siendo más común en pacientes en edad reproductiva.6 La encefalitis autoinmune también se ha asociado con la presencia de otras neoplasias: tumores pulmonares, timomas, linfomas.7 Dichas asociaciones nos obligan a descartar que la encefalitis autoinmune sea un proceso paraneoplásico.7
La mayoría de los pacientes con encefalitis autoinmune no tienden a presentarse clínicamente con un síndrome definido, pero la descripción clásica es de un cuadro subagudo (< 3 meses de evolución); se describe con alteraciones en la memoria, síntomas psiquiátricos y estado mental alterado7 (Cuadro 1). Dentro de las características clínicas más frecuentes destaca la presentación de fiebre con anormalidades psiquiátricas, movimientos anormales y disquinesias orofaciales; estas últimas se presentan con mayor frecuencia en el paciente pediátrico.
Criterios diagnósticos de la encefalitis autoinmune

Adaptado de Graus F, Titulear MJ, Balu R, Benseler S et al. A clinical approach to diagnosis of autoinmune encephalitis. Lancet Neurol. 2015;15:391-404.
En la Figura 1 se muestra la evolución clínica de la encefalitis autoinmune secundaria a auto-anticuerpos contra el receptor de N-metil D-aspartato (anti-NMDA), que por mucho es la encefalitis autoinmune más frecuente en pediatría.1,8 La referencia médica debe ser de inmediato ante los datos de encefalitis con antecedente de infección respiratoria, ya que es necesario el abordaje con punción lumbar, resonancia magnética, así como detección de anticuerpos específicos y paneles virales según sea el caso. Comúnmente esto se realiza en hospitales de tercer nivel o institutos nacionales de salud al igual que el tratamiento, el cual será proporcionado por las mismas.
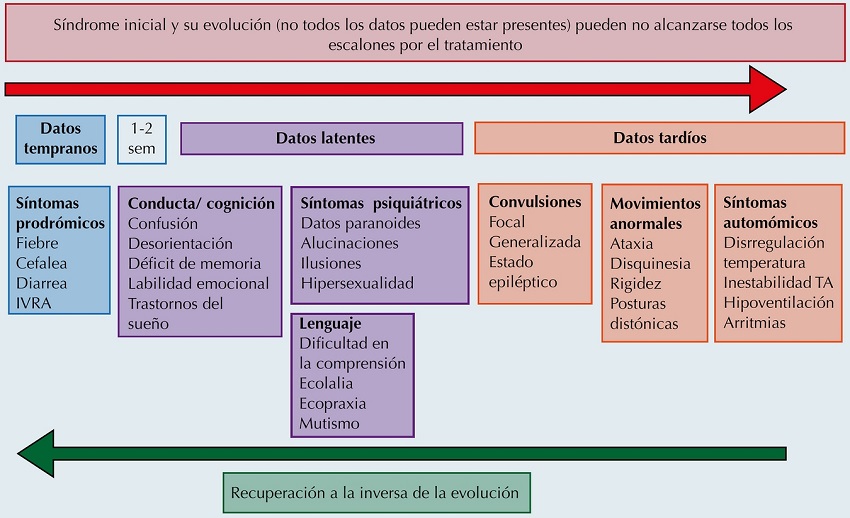
Figura 1
Datos clínicos tempranos latentes y tardíos en encefalitis anti-N-metil-D-aspartato (NMDA). IVRA: infección de vías respiratorias altas; TA: tensión arterial. Adaptado de Newman M, Blum S, Wong R, Scott J, Prain K, Wilson R, et al. Autoinmuneencephalitis, Internal Medicine Journal. 2016;46(2):148-157.
Ante un cuadro de sospecha debemos realizar estudios de imagen, electroencefalograma y punción lumbar. Los hallazgos clínicos asociados con alteraciones en el líquido cefalorraquídeo, como pleocitosis, presentan un aumento de proteínas y en un 60% se encuentran bandas oligoclonales o índice de IgG elevado; esto en alrededor de dos tercios de los pacientes. También se presentan hallazgos en la resonancia magnética de encéfalo de encefalitis (hiperintensidades en regiones temporales o frontales), lo cual orienta al diagnóstico.7 Al momento de realizarse un electroencefalograma en pacientes con encefalitis autoinmune se observa actividad delta en regiones temporales, o actividad delta rítmica generalizada con actividad rápida superpuesta (delta brush), encontrándose un electroencefalograma anormal hasta en 90% de los casos.5,9 La tomografía computada con emisión de positrones puede mostrar cambios hipo o hipermetabólicos en diversas áreas del cerebro de pacientes con cuadro clínico sugestivo, pero sin hallazgos en resonancia magnética.1,9
En el caso de la encefalitis por anticuerpos anti-NMDA el cuadro se caracteriza por manifestaciones neuropsiquiátricas, epilepsia refractaria, estado epiléptico y movimientos anormales (e.g. disquinesias orofaciales).10 Después del tratamiento, o en las etapas avanzadas de la enfermedad, los anticuerpos anti-NMDA por lo general siguen siendo elevados si no hay mejoría clínica, mientras que los anticuerpos del suero pueden estar disminuidos sustancialmente por la acción de los tratamientos.7,10 En la Figura 2 mostramos un algoritmo basado en los hallazgos clínicos en cuanto a la gravedad del síndrome encefálico del paciente, así como los datos paraclínicos esenciales.

Figura 2
Algoritmo de abordaje y tratamiento en encefalitis autoinmune. MPIV: metilprednisolona intravenosa; IVIg: inmunoglobulina Intravenosa. Adaptado de: Brenton J, Goodkin H. Antibody-Mediated Autoimmune Encephalitis in Childhood. Pediatric Neurology. 2016;60:13-23.
Es necesario realizar diagnóstico diferencial con etiologías infecciosas, tóxicas, epilépticas, autoinmunes, etc., las cuales se describen en el Cuadro 2.1,2,7,9 Sin embargo, la valoración del paciente por un servicio multidisciplinario, que incluye a neurólogo-pediatría, neuro-radiólogo y neurofisiólogo-pediatra es esencial para el abordaje, manejo o descarte de una encefalitis autoinmune.
Diagnósticos diferenciales
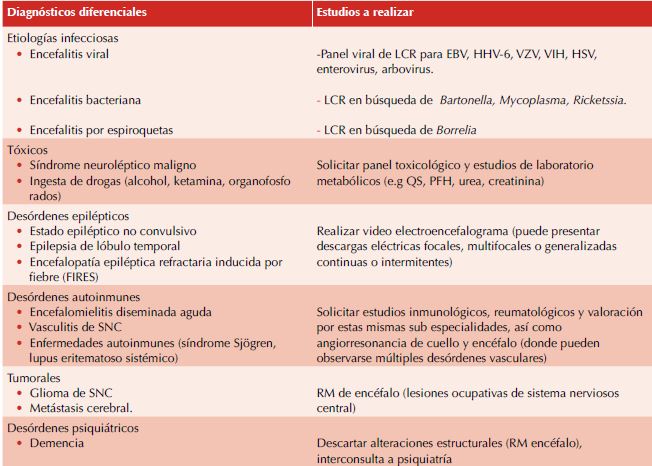
LCR: líquido cefalorraquídeo; EBV: virus Epstein Barr; HHV-6 virus: virus herpes tipo 6; VZV: virus varicela zóster; VIH: virus de inmunodeficiencia humana; HSV: virus herpes simple; EEG: electroencefalograma; RM: resonancia magnética; QS: química
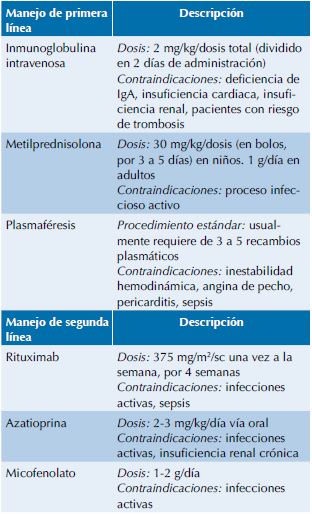
El tratamiento se encuentra encaminado a la eliminación de los anticuerpos basados en la patogenia de la enfermedad. La primera línea de tratamiento incluye la administración de inmunoglobulina intravenosa, corticoesteroides, plasmaféresis, o combinaciones de las previas; por lo regular, la respuesta efectiva a las terapias comentadas son evidentes en las primeras 4 semanas posteriores a la administración. Los casos refractarios a la primera línea de tratamiento pueden ser tratados con anticuerpos monoclonales contra CD20 (rituximab), o inmunosupresores más potentes como ciclofosfamida, e incluso llegar a requerir tratamiento de mantenimiento con distintos inmunosupresores (e.g. ciclofosfamida, azatioprina, micofenolato), la cual en particular recomendamos por al menos 6 meses.11 Estos tratamientos se describen en el Cuadro 3.
Manejo de primera y segunda líneas en encefalitis autoinmune
Por otro lado, es importante dar manejo sintomático a las manifestaciones agudas. El control de movimientos anormales, epilepsia y trastornos psiquiátricos son difíciles de manejar. De manera particular, la agitación psicomotriz manifestada en la encefalitis autoinmune por anticuerpos anti-NMDA puede responder a quetiapina (antipsicótico atípico): iniciando a dosis de 25 mg/día, la cual se puede ir aumentando 25 mg a la semana hasta llegar a un máximo de 300 mg/día.12 Del mismo modo, en ocasiones los trastornos del sueño, en especial el insomnio recurrente, en pacientes con encefalitis autoinmune es frecuente, por lo que aunque el manejo con antipsicóticos se encuentra indicado, en ocasiones la inmunoglobulina puede mostrar buenos resultados.13
En nuestra experiencia, el manejo de los movimientos anormales puede incluir antiparkinsonianos como trihexifenidilo (iniciando dosis a 5 mg cada 24 horas, con un máximo de 15 mg/día); benzodiacepinas a dosis bajas (clonazepam, alprazolam, lorazepam con dosis de 0.1 mg/kg/día a 0.6 mg/kg/día); relajantes musculares del tipo baclofeno (iniciando a 10 mg/día con un máximo de 30 mg/día), los cuales pueden usarse hasta por 8 meses con la reducción gradual al mejorar la sintomatología.9 Recientemente, el uso de canabidiol ha dado buena respuesta para el uso de distonías y espasticidad, encontrándose mejoría de estos síntomas a los 180 días posterior del inicio del canabidiol, hasta en un 22% (pudiéndose iniciar dosis de 3 mg/k/día con progresión hasta 10 mg/k/día).14
En el caso de las encefalitis autoinmunes la inmunosupresión prolongada se evaluará dependiendo de riesgos y beneficios, así como la consideración de que el paciente pudiera presentar una recaída más adelante.2 En nuestra experiencia, no hemos encontrado en ningún paciente encefalitis autoinmune asociada con tumoraciones; sin embargo, se considera que en caso de recaída no debe descartarse la posibilidad de neoplasia, la mayoría de los pacientes requieren del manejo de secuelas causado por la encefalitis que puede ir desde epilepsia, problemas motores, cognitivos y del aprendizaje, así como trastornos del sueño de tipo insomnio/hipersomnia; estos últimos, de manera particular, son más frecuentes en encefalitis anti-NMDA.1,4
*Correspondencia Juan Carlos García Beristáin. beristainjc@gmail.com
Criterios diagnósticos de la encefalitis autoinmune

Adaptado de Graus F, Titulear MJ, Balu R, Benseler S et al. A clinical approach to diagnosis of autoinmune encephalitis. Lancet Neurol. 2015;15:391-404.

Figura 1
Datos clínicos tempranos latentes y tardíos en encefalitis anti-N-metil-D-aspartato (NMDA). IVRA: infección de vías respiratorias altas; TA: tensión arterial. Adaptado de Newman M, Blum S, Wong R, Scott J, Prain K, Wilson R, et al. Autoinmuneencephalitis, Internal Medicine Journal. 2016;46(2):148-157.

Figura 2
Algoritmo de abordaje y tratamiento en encefalitis autoinmune. MPIV: metilprednisolona intravenosa; IVIg: inmunoglobulina Intravenosa. Adaptado de: Brenton J, Goodkin H. Antibody-Mediated Autoimmune Encephalitis in Childhood. Pediatric Neurology. 2016;60:13-23.
Diagnósticos diferenciales

LCR: líquido cefalorraquídeo; EBV: virus Epstein Barr; HHV-6 virus: virus herpes tipo 6; VZV: virus varicela zóster; VIH: virus de inmunodeficiencia humana; HSV: virus herpes simple; EEG: electroencefalograma; RM: resonancia magnética; QS: química
Manejo de primera y segunda líneas en encefalitis autoinmune

